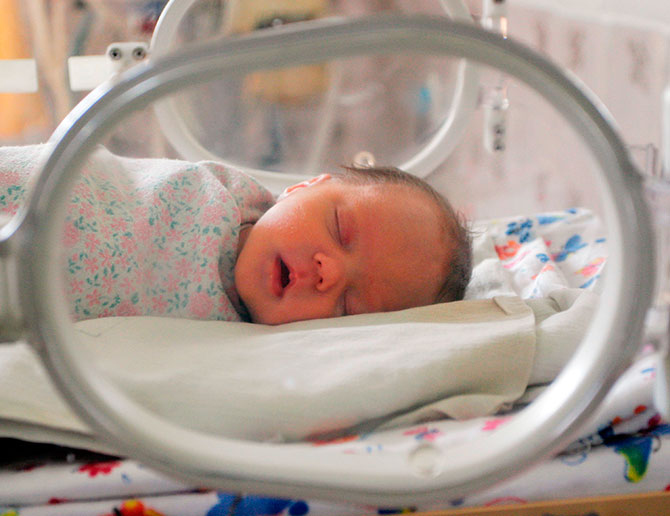
Роды прошли удачно, малыш появился на свет. Теперь настает черед различных проверок, которые покажут, болеет ребенок какими-либо заболеваниями или же с ним все в порядке. Обычно новорожденным в роддоме проводят стандартные процедуры и анализы, ставят прививки и делают обследования.
Анализы у новорожденных начинают брать уже тогда, когда он находится в родильном зале. Одним из первых таких анализов является определение группы крови малыша и его резус-фактора. Определяя эти значения, специалисты анализируют кровь из пуповины ребенка. Так же эту кровь могут взять для дополнительного обследования, в том случае, если малыш находится в группе риска из-за заболеваний родителей.
Так же новорожденным в роддоме на начальных минутах жизни определяют физическое состояние, используя для этого шкалу «Апгар«. Для этого специалисты оценивают пять различных функций малыша:
- Частоту пульса;
- Дыхательные движения;
- Мышечный тонус;
- Цвет кожи;
- Состояние врожденных рефлексов.
Если малыш получил 7 и более баллов, то его признают здоровым и отправляют вместе с мамой в палату.
Кроме того, новорожденным в роддоме капают на слизистую глаз антибактериальный раствор, чтобы предотвратить развитие инфекции глаз. Все дело в опасности микрофлоры родовых путей, по которым прошел ребенок. Если у матери имеется какая-либо инфекция, даже в незначительной степени, есть высокий риск заражения ребенка.
Обрабатывают не только слизистую глаз, но и слизистую половых органов у девочек из-за того же риска заражения.
Новорожденным в роддоме так же берут анализ крови из пятки, эта обязательная процедура нужна для проведения скрининга. Все дело во врожденных заболеваниях, которые не являются такой уж редкостью, но проявляются они далеко не сразу после рождения. Однако анализ крови из пятки показывает наличие таких тяжелых заболеваний, как гипотиреоз и фенилкетонурия, и позволяет заняться лечением задолго до их внешних проявлений.
Ответ на вопрос, почему берут анализ крови из пятки, а не из вены или пальца, довольно прост. Забирать кровь из вены у недавно рожденных детей очень тяжело, прежде всего, для самого ребенка, так как приходится не один раз нащупывать тоненький сосуд. Из пальца же при таком маленьком росте и весе не получится взять достаточное количество крови, поэтому пятка – наиболее подходящее место для забора крови на анализ у новорожденных.
Скрининг включает в себя проведение двух одновременных исследований:
- Поиск в биологическом материале специфического тиреотропного гормона или ТТГ. В том случае, когда у ребенка присутствует врожденный гипотиреоз, то такой гормон будет находиться в организме в очень большом количестве.
- Поиск в биологическом материале фенилаланина, так же присутствующего в организме в очень больших объемах при врожденной фенилкетонурии.
При нормально прошедших родах, и оценке ребенка более 7 баллов по шкале «Апгар», анализ крови из пятки берется на третий день жизни малыша. Если же роды были патологическими, ранними или оценка оказалась ниже 7 баллов по шкале «Апгар», то скрининг проводится на первой – второй неделе после появления ребенка на свет.
Суть анализа крови из пятки состоит в нанесении полученного материала на специальный бланк, который пересылается для анализирования в скрининг-лабораторию. Педиатр должен сделать пометку о проведенном скрининге в карте малыша, которую после выписки перешлют в поликлинику по месту жительства.
Результат анализа крови из пятки чаще всего оказывается отрицательным, когда у обследованного ребенка нет проблем с врожденными заболеваниями. В этом случае лаборатория не сообщает результат, то есть не передает эти данные участковому педиатру. Если же скрининг дал положительный ответ по одному или сразу двум направлениям исследования, то есть у ребенка оказалось врожденное заболевание, скрининг-лаборатория сразу же ставит об этом в известность педиатра, который наблюдает малыша.
Стоит помнить, что если роды прошли вне стен родильного отделения, то ребенок не получил необходимую медицинскую помощь и обследование, которые проводятся новорожденным в роддоме. В этом случае риск пропустить начало серьезной болезни очень велик, поэтому необходимо обратиться к специалистам и сделать необходимые процедуры.
Гипотиреозом называется снижение нормальной работоспособности щитовидной железы. Врожденный гипотиреоз опасен тем, что малыш не может полноценно развиваться как в период внутриутробного развития, так и после рождения. Особенно нормальная работоспособность щитовидной железы нужна для правильного созревания ЦНС.
В том случае, когда щитовидка не может обеспечить адекватное насыщение организма гормонами, то развитие различных отделов головного мозга замедляется, что негативно сказывается на психическом здоровье ребенка. Так же такое развитие патологии провоцирует рост различных болезней по неврологической части.
Если получен положительный ответ на проведенный скрининг, то проводят более глубокие анализы у новорожденных:
- Консультация и наблюдение эндокринолога;
- Выявление процентного содержания гормонов щитовидки;
- Обследование железы путем рентгенографии;
- УЗИ щитовидной железы.
Необходимо обнаружить и начать лечить это тяжелую патологию на ранних сроках, это обеспечит ребенку адекватное развитие и поможет избежать проблем со здоровьем в будущем.
Чтобы поддерживать организм, используют медикаменты, в которых содержатся подходящие дозировки гормонов щитовидной железы. Еще одним важным моментом полноценного лечения малыша является рекомендация нормального кормления грудью. Грудное молоко дает ребенку восполнить недостающие гормоны, которые содержатся в нем в достаточном количестве.
Наличие у ребенка врожденной фенилкетонурии является прогнозом для тяжелой умственной неполноценности. Прежде всего, фенилкетонурия – это наследственное заболевание, которое означает серьезное нарушение обменных процессов в организме. Поэтому подозрение на это заболевание появляется уже на этапе вынашивания беременности, если у родителей или ближайших родственников наблюдается подобное явление.
Причиной столь тяжелой болезни становится малое количество специфического фермента, а именно – фенилаланин-гидроксилазы. Это вещество является связующим звеном между различными аминокислотами. Недостаток его тормозит переход фенилаланина в тирозин, который так же является важным элементов полноценного организма.
Так как фенилаланин не переходит в другое состояние, его объемы в крови начинают резко увеличиваться. Такая патология означает токсическое поражение ЦНС, которое означает нарушение деятельности головного мозга. Результатом такого процесса является снижение умственного развития ребенка.
Такие грозные последствия и включили двойной скрининг в необходимые анализы у новорожденных. Если появились подозрения на фенилкетонурию, то после выписки малыша продолжают обследовать. Анализы у новорожденных вне роддома на выявление фенилаланина включают в себя исследование крови и мочи.
Прививки новорожденным в роддоме начинают делать уже на вторые сутки после родов. Педиатр ежедневно осматривает малыша, меряет температуру и в случае нормального самочувствия разрешает вакцинировать ребенка. Прививки новорожденным делаются бесплатно, согласно нормам прививочного календаря, который разрабатывался в Министерстве Здравоохранения.
Прививка от туберкулеза становится самой первой для малыша. Ее рекомендуют ставить на вторые сутки после рождения здоровому малышу. Если ребенок слаб, болен, недоношенный, то обязательные прививки новорожденным переносятся до нормализации его состояния.
БЦЖ ставится в левую руку выше локтя, методом подкожного введения. На месте инъекции остается небольшое пятнышко, которое может немного видоизменяться, сигнализирую о проходящих в организме процессах выработки иммунитета.
Как и у любых других прививок новорожденным, у БЦЖ имеются свои противопоказания:
- Внутриутробное повреждение центральной нервной системы;
- Инфекционные поражения;
- Наличие врожденного иммунодефицита;
- Некоторые патологии крови.
Чаще всего БЦЖ, как прививка новорожденному, не имеет последствий и осложнений. Однако в некоторых случаях все-таки наблюдается повышенная реакция детского организма. Это означает, что иммунитет малыша ослаблен, и доза вакцины оказалось для него высокой. Очень редко негативная реакция организма появляется из-за неправильно проведенной вакцинации.
В обязательные прививки новорожденным включена так же вакцина от гепатита В. Гепатит В очень серьезное заболевание и, лучше всего, сделать профилактическую прививку малышу, чтобы избежать негативных последствий.
Прививку новорожденному от гепатита В ставят в бедро, делают это на пятый день жизни малыша. Чаще всего это является днем выписки младенца. Однако существует исключение – при врожденном гепатите такую вакцинацию проводят не позже, чем через 12 часов после родов. Такое явление происходит тогда, когда зараженная мать передает гепатит младенцу, чаще всего это происходит при прохождении через родовые пути.
Прививку новорожденному малышу, который появился на свет недоношенным, не делают, пока вес ребенка не достигнет двух килограммов.
Имеются противопоказания для вакцинации:
- Нарушение работы центральной нервной системы;
- Инфекционные и гнойно-септические поражения организма ребенка;
- Гемолитическая болезнь крови.
Иногда родители не хотят делать прививки новорожденным. По закону, они имеют на это полное право, поскольку вакцинация проводится только с их письменного согласия. Перед тем, как принять такое решение, педиатр должен рассказать о последствиях такого решения и объяснить, для чего нужны эти прививки новорожденному и от каких болезней они его могут уберечь.
В случае если родители все-таки желают отказаться от вакцинации, они пишут заявление об этом в двух экземплярах, где подтверждают, что предупреждены о последствиях и несут ответственность за принятое решение об отказе от прививок новорожденному. Один экземпляр данного заявления остается в роддоме, а второе выдают на руки родителям.
В том случае, если мама или папа малыша все-таки захотят сделать прививки новорожденному ребенку, то они могут обратиться с соответствующим заявлением в участковую поликлинику.
Новорожденным в роддоме назначаются еще и дополнительные обследования. Одним из таких обследований, которое проводится абсолютно всем малышам, является аудиологический скрининг. Это выявление нарушений функции слуха малыша на ранних сроках, позволяющее начать необходимое лечение как можно раньше.
Суть процедуры данного скрининга у новорожденных в роддоме заключается в использование специальной аппаратуры, которая направляет звуковые волны в слуховой проход малыша и фиксирует их отражение.
Это безболезненная манипуляция, которая, однако, требует соблюдения некоторых условий:
- В кабинете или палате, где проводится обследование, должно быть тихо;
- Малыш не должен плакать или капризничать, это исказит результаты теста;
- Ребенку нужно лежать неподвижно в течение одной – двух минут, пока аппарат анализирует данные.
Аудиологический скрининг проводится новорожденным в роддоме на четвертые сутки их жизни. Такая манипуляция помогает определить наличие нарушения слуха, в таком случае специалисты рекомендуют пройти углубленную диагностику.
Дополнительным назначением, которое рекомендуется делать новорожденным в роддоме, является инъекция витамина К (Викасола). Раньше такая инъекция была рекомендована всем новорожденным в роддоме, однако современная медицина старается не перегружать детский организм без необходимости.
Инъекция витамина К рекомендована:
- Детям с кислородным голоданием в родовом периоде;
- Детям с гипоксией во время перинатального и родового периода;
- Недоношенные дети;
- Дети с небольшим весом.
Чтобы определить, нужно ли назначать новорожденному в роддоме инъекцию витамина К, педиатр изучает записи о течении беременности, проводит обследование малыша и оценку тяжести родового периода.
В принципе, опытные специалисты все-таки рекомендуют сделать такую инъекцию новорожденному в роддоме, чтобы избежать негативных последствий. Дело в том, что недостаточное количество этого витамина может привести за собой развитие геморрагической болезни из-за не выявленного кровотечения.
Другие анализы у новорожденных назначаются так же в качестве дополнительных мер обследования. Новорожденным в роддоме как правило, исследуют пяточную кровь, однако при наличии особых показателей назначается исследование венозной крови. Одним таким показателем является желтуха новорожденных.
Физиологическую форму такого заболевания называют довольно частым явлением и без особой надобности новорожденным в роддоме не назначают специального лечения. Для того чтобы физиологическая желтуха прошла, специалисты рекомендуют наладить адекватное кормление грудью, а при недостатке молока дополнительно давать ребенку воду из бутылочки. Это нужно делать для быстрого и естественного выведения билирубина из организма ребенка.
Иногда новорожденному в роддоме показано облучение ультрафиолетовой лампой, которая поможет скорейшей трансформации билирубина и его выведению. Находиться под такой лампой малыш должен несколько часов (такая процедура заменяет прогулку по улице и яркое солнце). Чтобы ультрафиолетовая лампа оказала положительное воздействие, ребенка нужно раздеть, свет направляют на животик. Для безопасности над головкой малыша необходимо положить пеленку, которая своей тенью защитит его глаза.
Однако не всякая форма желтухи является безопасной. Иногда, в том случае, когда имеется резус-конфликт, у новорожденного в роддоме начинает развиваться такое тяжелое заболевание, как гемолитическая болезнь. Для предотвращения этого развития анализы у новорожденных включают себя обязательный забор крови из пуповины у малышей, чья мама имеет резус-фактор с отрицательным значением. Исследование полученной крови поможет оценить риски.
В том случае, когда желтуха предполагает негативное развитие, врач назначает забор анализов у новорожденного
из вены. Полученный биологический материал тщательно исследуют и выясняют, какой количество билирубина в ней находится. Так же специалисты определяют форму билирубина, которая может быть опасна для здоровья малыша.
После проведенных исследований, которые делаются очень быстро, врач назначает соответствующее лечение. Если вовремя не предпринять адекватные меры, то жизнь ребенка окажется в опасности.
В современном роддоме проводятся исследования, которые призваны найти нарушения в организме ребенка задолго до того, как они начнут оказывать негативное действие на здоровье малыша. Все манипуляции и процедуры рекомендованы Министерством Здравоохранения, их действие на организм ребенка тщательно изучено. Поэтому не рекомендуется без особых на то обстоятельств отказываться от их проведения. Отказ от обследования малыша полностью ложится на плечи родителей, которые несут за это ответственность.
Что касается профилактических прививок, то в современном обществе принято сомневаться в их целесообразности. Однако на протяжении многих лет вакцинация спасла множество жизней, избавила от последствий и осложнений серьезных заболеваний. Рекомендуется тщательно взвешивать все доводы и думать о здоровье своего ребенка.
источник
Некоторые наследственные заболевания, такие как фенилкетонурия и гипотиреоз требуют ранней диагностики заболевания. Во многих развитых странах такое исследование крови у новорожденных является обязательным. Так что приготовьтесь сдавать анализы в роддоме у новорожденного малыша. В этой статье мы рассмотрим какие анализы сдают новорожденные ребятишки.
При гипотиреозе анализ крови новорождённого показывает наличие тиреотропного гормона (ТТГ), а при фенилкетонурии обнаруживается фенилаланин. Кровь на анализ приходится брать из пятки новорождённого. Почему анализ крови у новорождённого берут именно из пятки? Анализ из пятки у новорожденного берётся по причине близкого расположения кровеносных сосудов, конечно и пальчики и пятки являются самыми чувствительными зонами малыша ( кровеносные сосуды располагаются достаточно близко к самой поверхности кожи), но пальчики на столько малы, что взять кровь из них не представляется возможным. У доношенных детей скрининг проводится на 3-5 день, а у недоношенных на 7-8 день жизни новорождённого. Небольшое колличество крови помещается на специальную впитывающую бумагу и в таком виде отправляется в региональную лабораторию. Данная процедура или скрининг-тест обязательно отмечается в обменной карте новорождённого. Если Вы задаётесь вопросом как собрать анализы у новорожденного, то попросите помощи в больнице, Вам обязательно помогут! Если результаты анализа крови новорождённого не показали присутствие опасных заболеваний, то есть результат — отрицательный, то данная информация остаётся в пределах лаборатории. В противном случае — если обнаружены признаки заболевания, результаты анализов незамедлительно сообщаются в поликлинику, где по месту жительства наблюдается ребёнок. Родители должны правильно указать адрес — где будет проживать младенец после выписки, во избежание дополнительных проблем.
Если малыш родился дома и анализ на генетические заболевания у него не проводился, родители должны сами обратится в медико-генетическую консультацию жительства для сдачи крови на скрининг-тест. Генетический анализ крови у новорожденных необходим, чтобы вовремя принять меры в случае отклонения от нормы.
При рождении малыша со слабым здоровьем, в роддоме проводятся все дополнительные исследования:
- общий анализ крови новорождённого;
- общий анализ мочи;
- биохимические исследования крови;
- анализ кала у новорождённого.
Анализ на генетические заболевания у новорожденных очень важен. Если у новорожденного мать имеет резус-фактор отрицательный, а отец — резус-фактор положительный, то не зависимо от состояния здоровья, в профилактических целях, у ребёнка будет взят анализ крови на определение группы и резус-фактора. Если у ребёнка резус-фактор не совпадает с материнским, то у новорождённого из пуповины возьмут анализ крови на билирубин. Наличие билирубина в крови является свидетельством гемолиза — повышенное разрушение эритроцитов, которые при положительном резусе несут на своей оболочке антиген резус-фактора, а при отрицательном резусе — этот антиген у них отсутствует). Антигены имеют белковую природу и при попадании их в другой организм вызывают в нём ответную иммунную реакцию -выработку антител нейтрализующих и разрушающих антигены. Такое явление наблюдается при положительном резус-факторе у малыша находящегося в утробе матери, которая имеет резус фактор отрицательный. Эритроциты крови с положительным резус-фактором попадают в организм матери, которая не имеет резус-фактора — возникает ответная иммунная реакция на инородный белок — начинают вырабатываться антитела разрушающие эритроциты с резус-фактором.
Подобная реакция может наблюдаться при несовпадении групп крови матери и ребёнка.Такая реакция может привести к летальному исходу, если вовремя не провести соответствующие обследования и не начать применять специальные препараты препятствующие такой ответной реакции организма. При определённых не естественных состояниях матери (последствия ранних абортов, курение, принятие спиртных напитков во время беременности, последствия механических повреждений) стенки плаценты истончаются и через неё в кровь младенца могут попадать антитела разрушающие эритроциты и освобождающие билирубин.
Билирубин очень токсичен, в особенности для развивающейся нервной системы ребёнка. Если он не нейтрализуется печенью полностью, то происходит его накопление в тканях организма и кожа малыша приобретает желтоватый цвет. Билирубин попадая в клетки мозга нарушает естественные процессы происходящие в них и даже может привести к их гибели, тем самым вызывая органические поражения мозга — билирубиновую энцефалопатию. Для предупреждения таких тяжелых поражений проводится анализ на билирубин у новорождённых и наблюдение за его показателями в течении нескольких дней.
Пожелтение кожи у ребёнка может произойти и по другим причинам: гипоксия, как результат продолжительных родов, различные механические повреждения тканей сопровождающиеся гибелью эритроцитов, инфекционное заражение. У не доношенных младенцев анализ крови на билирубин будет проведён, даже, при не значительном, на первый взгляд, пожелтении кожи. Это объясняется тем, что у таких ослабленных детей внешние признаки не отражают тяжести предполагаемого заболевания.
При малейших признаках желтухи, в роддоме, назначается общий анализ крови новорождённым, в связи с тем, что при усилении процесса распада эритроцитов происходит снижение содержания гемоглобина в крови.
Для новорождённых многоплодной беременности, недоношенных, с признаками задержки в развитии — общий анализ крови проводится обязательно.
Кровь, как внутренняя среда организма, способна проникать везде и всюду, отражая на своём химическом и молекулярном уровне все изменения происходящие в тех, или иных органах и тканях. Если маленький организм поражен какой либо инфекцией, то общий анализ крови покажет повышение числа лейкоцитов, увеличение количества молодых клеток, ускорение процесса оседания эритроцитов. Эти симптомы являются самыми ранними, по сравнению с остальными симптомами заболеваний и они помогут вовремя предотвратить, или вылечить малыша.
У полностью здорового ребёнка анализы должны показывать нормальные значения:
- эритроцитов — 3,6 — 6,2 x 1012/л;
- тромбоциты -150 — 400 x 109/л;
- лейкоцитов — 8,5 — 14 x 109/л;
- гемоглобин — 124 — 166 г/л.
Перед рождением у младенца в крови содержится два типа гемоглобина:
- HbF (80%) -фетальный (данный вид гемоглобина обнаруживается только у младенце находящихся внутри утробы матери и у только, что родившихся малышей, он способен связывать кислорода больше, чем обычный гемоглобин);
- HbA (20%) — взрослый гемоглобин встречается только у взрослых людей и у детей через некоторое время после их рождения(способен забирать кислород из воздуха в лёгких).
Взрослый гемоглобин содержится во всех эритроцитах новорождённого после 4 — 5 месячного возраста.
В роддоме анализ мочи у новорождённых назначается не часто. Для этого должны быть очень веские причины, в виду того, что эта процедура достаточно осложнена транзиторной олигурией (в первые 3 дня ребёнок выделяет очень мало мочи). Забор анализов мочи проводится с помощью катетора только у тяжелобольных новорождённых, у которых есть необходимость срочно определить состояние мочеполовой системы, печени или нарушение обменных процессов.
Какие анализы берут у новорожденного? При врождённой фенилкетонурии происходит нарушение обмена веществ следствием которого является развитие очень глубокой умственной отсталости. Причиной такого нарушения является недостаточная выработка организмом фермента фенилаланингидроксилазы отвечающего за превращение токсичной аминокислоты фенилаланина в безопасную аминокислоту тирозин. В результате недостаточности нейтрализующего фермента — фенилаланингидроксилазы в крови накапливается фенилаланин. Под его воздействием происходит постепенное отравление и разрушение клеток центральной нервной системы, что и приводит к задержке в умственном развитии ребёнка.
При положительном результате на фермент фенилаланин назначают дополнительные анализы ещё в роддоме или после выписки. Проводится дополнительное исследование анализов не только крови, но и мочи новорождённого. Точное диагностирование фенилкетонурии необходимо провести до 21 дня жизни новорождённого. Это позволит вовремя назначить специальную диету с малым содержанием белков содержащих аминокислоту фенилаланин и предотвратить нарушения умственного развития ребёнка. Протеины молока в своём составе содержат большое количество аминокислоты фенилаланин, поэтому малышам больным фенилкетонурией назначают смеси не содержащие молочных белков. Другие методы лечения основанные на молекулярно-генетической терапии находятся на стадии исследования и в широких масштабах не применяются. При соблюдении строгой диеты в организм не поступают белки содержащие фенилаланин и не происходит накопление этой аминокислоты в организме, а следовательно не происходит отравления нервной системы.
При врождённом гипотиреозе происходит нарушение выработки гормонов щитавидной железы. При не отрегулированной работе щитовидной железы, во внутриутробном развитии и в первые годы после рождения, происходит задержка процессов созревания головного мозга и умственного развития, возникают различные психические отклонения.
Если генетический анализ крови новорожденного показал избыточное содержание тиреотропного гормона щитовидной железы (положительный результат на наличие тиреотропного гормона), то участковый педиатр местной поликлиники, для уточнения диагноза — гипотиреоз, назначает:
- консультацию у эндокринолога на исследование всех типов гормонов щитавидной железы;
- сдать анализы новорождённому на исследование всех гормонов щитавидной железы;
- ультразвуковое исследование щитавидной железы для выявления возможных разрастаний ткани щитовидной железы и образования узлов;
- рентгеновское обследование щитавидной железы.
При раннем всестороннем диагностировании заболевания, есть возможность начать лечение гормональными препаратами вовремя (ранней считается диагностика проведённая до 4 -6 недель после рождения) и предотвратить нарушения в физическом и умственном развитии. Кроме того, грудной ребёнок должен получать минимальную дневную порцию гормонов щитовидной железы с натуральным молоком матери при его грудном вскармливании.
Следовательно такие опасные наследственные заболевания, как гипотиреоз и фенилкетонурия можно предупреждать, если новорождённый ребёнок вовремя сдаст все необходимые анализы и получит профилактическое или специальное стационарное лечение.
В результате наших исследований мы смогли прийти к выводу, что забор анализов крови, мочи, кала у новорождённых — это оправданная необходимость. Ранняя диагностика заболеваний, при помощи исследования взятых анализов, позволяет во время выявлять некоторые опасные заболевания и проводить профилактические мероприятия или назначать специальное стационарное или другие виды лечения. Анализы новорожденных — норма, которую должен сделать каждый родитель. Предупреждён — значит вооружён! Поэтому анализы новорождённых крайне важны и позволяют предупредить ряд проблем в будущем.
источник
Развиваясь в мамином животе, ребенок находится в относительной безопасности. В относительной, поскольку даже в таких стерильных условиях существует риск развития инфекционной болезни. Эту большую группу заболеваний называют внутриутробными инфекциями. Во время беременности женщина должна особенно тщательно следить за своим здоровьем. Больная мама может заразить своего ребенка в период внутриутробного развития или в процессе родов. Признаки и методы диагностики таких заболеваний обсудим в статье.
Опасность внутриутробных инфекций в том, что они бесцеремонно вмешиваются в становление новой жизни, отчего малыши рождаются слабыми и больными – с дефектами умственного и физического развития. Наибольший вред такие инфекции могут нанести плоду в первые 3 месяца его существования.
- Вовремя диагностированное и пролеченное инфекционное заболевание у беременной представляет для ее ребенка минимальную опасность.
- Возбудители инфекции переходят от мамы к малышу в 10 случаях беременности из 100.
- 0,5 % младенцев, инфицированных в утробе, рождаются с соответствующими признаками заболевания.
- Инфекция, которая обосновалась в материнском организме, не обязательно переходит к плоду, и у ребенка есть шанс родиться здоровым.
- Ряд инфекционных заболеваний, не сулящих ничего хорошего малышу, может присутствовать у матери в скрытой форме и практически никак не влиять на ее самочувствие.
- Если беременная заболела тем или иным инфекционным заболеванием впервые, велика вероятность, что от нее заразится и ребенок.
Существует четыре способа, которыми возбудители инфекции могут проникнуть в крошечный растущий организм:
- гематогенный (трансплацентарный) – от матери вредоносные микроорганизмы проникают к плоду через плаценту. Этот путь заражения характерен для вирусов и токсоплазмы;
- восходящий – заражение происходит, когда возбудитель инфекции через половые пути поднимается к матке и, проникнув в ее полость, поражает эмбрион. Так у малыша может появиться хламидийная инфекция и энтерококки;
- нисходящий – очагом инфекции являются маточные трубы (при аднексите или оофорите). Оттуда возбудители заболевания проникают в полость матки, где инфицируют ребенка;
- контактный – заражение малыша происходит во время родов, когда он продвигается по родовым путям больной матери. Возбудители проникают в организм ребенка после того, как он заглотнул инфицированные околоплодные воды.
Исход инфекционного заражения плода зависит от того, на каком этапе внутриутробного развития он подвергся атаке опасных микроорганизмов:
- срок беременности 3 – 12 недель: самопроизвольное прерывание беременности либо появление у плода различных аномалий развития;
- срок беременности 11 – 28 недель: плод заметно отстает во внутриутробном развитии, ребенок появляется на свет с недостаточной массой тела и разнообразными пороками развития (например, врожденный порок сердца);
- срок беременности после 30 недель: аномалии развития поражают органы плода, которые к этому времени уже сформировались. Наибольшую опасность инфекция представляет для ЦНС, сердца, печени, легких и органов зрения.
Кроме того, врожденное инфицирование имеет острую и хроническую форму. Об остром заражении ребенка при рождении свидетельствуют следующие последствия:
- шоковое состояние;
- воспаление легких;
- сепсис (заражение крови).
Спустя некоторое время после родов острая внутриутробная инфекция у новорожденных может заявить о себе следующими признаками:
- превышающая норму суточная продолжительность сна;
- плохой аппетит;
- недостаточная двигательная активность, которая уменьшается с каждым днем.
Если врожденное заражение хроническое, клиническая картина может отсутствовать вовсе. Отдаленными признаками внутриутробной инфекции считают:
- полную или частичную глухоту;
- отклонения в психическом здоровье;
- патологии зрения;
- отставание от сверстников в двигательном развитии.
Проникновение инфекции к плоду через матку приводит к следующим последствиям:
- рождение мертвого малыша;
- внутриутробная гибель эмбриона;
- замершая беременность;
- самопроизвольный аборт.
У выживших после такого инфицирования деток фиксируют следующие патологические последствия:
- высокая температура;
- сыпь и эрозивные поражения кожи;
- неиммунная водянка плода;
- малокровие;
- увеличенная печень на фоне желтухи;
- воспаление легких;
- патологии сердечной мышцы;
- патологии глазного хрусталика;
- микроцефалия и гидроцефалия.
Попасть в плен возбудителя инфекции рискует каждая будущая мама, ведь во время беременности защитные силы ее организма истощены до предела. Но самая большая опасность подстерегает женщин, которые:
- уже имеют одного или более детей, посещающий детский сад, школу;
- имеют отношение к сфере медицины и непосредственно контактируют с людьми, которые могут быть потенциальными разносчиками инфекции;
- работают в детском саду, школе и других детских учреждениях;
- в прошлом сделали 2 и более медицинских прерываний беременности;
- имеют воспалительные заболевания в вялотекущей форме;
- столкнулись с несвоевременным излитием околоплодных вод;
- перенесли в прошлом беременность с аномальным развитием эмбриона или внутриутробной гибелью плода;
- уже родили в прошлом малыша с признаками инфекции.
Медики выделяют несколько универсальных признаков, по которым можно предположить, что будущая мама заразилась инфекционным заболеванием:
- резкое повышение температуры, лихорадка;
- одышка при ходьбе или подъеме по лестнице;
- кашель;
- сыпь на теле;
- увеличенные лимфоузлы, болезненно реагирующие на прикосновение;
- болезненность суставов, которые выглядят припухшими;
- конъюнктивит, слезотечение;
- заложенность носа;
- болезненные ощущения в груди.
Такой набор показаний также может свидетельствовать о развитии аллергии у беременной. В этом случае угрозы инфекционного заражения плода нет. Как бы там ни было, будущая мама должна обратиться в больницу сразу же, как только появится хотя бы один из этих симптомов.
Деятельность вездесущих патогенных микроорганизмов является главной причиной заболеваемости среди женщин, которые готовятся стать мамами. Многие бактерии и вирусы, попадая в материнский организм, передаются и ребенку, провоцируя развитие серьезных аномалий. Вирусы, повинные в развитии острых респираторных вирусных заболеваний, опасности для плода не представляют. Угроза для состояния ребенка появляется, если только у беременной женщины поднимается высокая температура тела.
Так или иначе, но внутриутробное заражение малыша происходит исключительно от больной матери. Выделяют несколько основных факторов, которые могут поспособствовать развитию инфекционной патологии у плода:
- Острые и хронические заболевания матери в сфере мочеполовой системы. Среди них такие воспалительные патологии, как эктопия шейки матки, уретрит, цистит, пиелонефрит.
- Наличие у матери иммунодефицитного состояния или ВИЧ-инфекции.
- Трансплантация органов и тканей, которую женщина перенесла в прошлом.
Возбудитель заболевания является представителем вирусов герпеса. Заполучить недуг можно при половом и тесном бытовом контакте, через кровь (например, при переливании от зараженного донора).
При первичном инфицировании женщины в положении, микроорганизм проникает в плаценту и заражает плод. В некоторых случаях никаких аномальных последствий после заражения у малыша не наблюдается. Но в то же время статистика утверждает: 10 малышей из 100, чьи мамы столкнулись с инфекцией при беременности, имеют ярко выраженные признаки внутриутробного инфицирования.
Последствия такой внутриутробной инфекции при беременности следующие:
- самопроизвольный аборт;
- рождение мертвого младенца;
- снижение слуха нейросенсорного происхождения;
- недостаточный вес при рождении;
- гидро- и микроцефалия;
- воспаление легких;
- отставание в развитии психомоторики;
- патологическое увеличение печени и селезенки;
- слепота различной степени тяжести.

Если инфекционное поражение имеет общий сочетанный характер, больше половины деток умирают в течение 2 – 3 месяцев после рождения. Кроме того, вероятно развитие таких последствий, как отставание в умственном развитии, тугоухость и слепота. При легком локальном поражении последствия не такие фатальные.
К сожалению, пока еще нет лекарств, с помощью которых можно было бы устранить симптомы ЦМВ у новорожденных. Если у женщины в положении диагностировали заражение цитомегаловирусом, беременность оставляют, поскольку у ребенка есть шанс остаться здоровым. Будущей маме назначат соответствующий курс лечения, чтобы максимально сгладить влияние заболевания на ее организм.
У новорожденного малыша диагностируют врожденную герпетическую инфекцию, если у его мамы обнаружили вирус простого герпеса 2 типа, которым в большинстве случаев заражаются при незащищенном половом контакте. Признаки заболевания проявятся у ребенка почти сразу, в течение первого месяца жизни. Заражение малыша происходит в основном в процессе родов, когда он продвигается по родовым путям инфицированной матери. В некоторых случаях вирус проникает к плоду через плаценту.
При поражении организма ребенка герпетической инфекцией последствия тяжелые:
- воспаление легких;
- нарушение зрительной функции;
- поражение головного мозга;
- кожная сыпь;
- высокая температура;
- плохая свертываемость крови;
- желтуха;
- апатия, отсутствие аппетита;
- мертворождение.
Результатом тяжелых случаев инфицирования становятся олигофрения, детский церебральный паралич и вегетативное состояние.

Это заболевание по праву считают одним из самых опасных для жизни эмбриона. Путь передачи вируса краснухи – воздушно-капельный, причем заражение возможно даже на большом расстоянии. Недуг, представляющий особенно большую угрозу до 16 недели беременности, «программирует» в развитии малыша различные уродства:
- недостаточная масса тела при рождении;
- самопроизвольный аборт, внутриутробная смерть;
- микроцефалия;
- врожденные аномалии развития сердечной мышцы;
- тугоухость;
- катаракта;
- различные кожные заболевания;
- воспаление легких;
- неестественное увеличение печени и селезенки;
- менингит, энцефалит.
Присутствие этого вируса в организме провоцирует развитие заболевания, известного как инфекционная эритема. У взрослых болезнь никак не проявляется, поскольку протекает латентно. Однако последствия патологии для плода более чем серьезные: ребенок может умереть еще до рождения, а также есть угроза самопроизвольного аборта и внутриутробного инфицирования. В среднем зараженные дети умирают в 10 случаях из 100. На 13 – 28 неделе беременности плод особенно беззащитен перед этой инфекцией.
При инфицировании парвовирусом В19 отмечают следующие последствия:
- отечность;
- анемия;
- поражение головного мозга;
- гепатит;
- воспаление миокарда;
- перитонит.
При заражении будущей мамы ветрянкой инфекция касается и ребенка в 25 случаях из 100, но симптомы заболевания есть не всегда.
Врожденную ветряную оспу идентифицируют по следующим признакам:
- поражение мозга;
- воспаление легких;
- сыпь на коже;
- задержка в развитии глаз и конечностей;
- атрофия зрительного нерва.
Новорожденных малышей, инфицированных в утробе матери, от ветряной оспы не лечат, поскольку клиническая картина заболевания не прогрессирует. Если беременная «подхватила» инфекцию за 5 дней до родов и позже, ребенку после рождения сделают инъекцию иммуноглобулина, так как материнских антител в его организме нет.
Заполучить опасный вирус можно во время полового акта с инфицированным человеком при отсутствии барьерных методов контрацепции. Возбудитель заболевания проникает к малышу через плаценту. Самый опасный период в плане инфицирования – с 4 по 9 месяц беременности. Последствия заражения для ребенка такие:
- гепатит В, который при соответствующем подходе поддается лечению;
- онкологические заболевания печени;
- вялотекущая форма гепатита В;
- острая форма гепатита В, которая провоцирует развитие у ребенка печеночной недостаточности и он погибает;
- задержка в развитии психомоторных функций;
- гипоксия;
- выкидыш.
ВИЧ-инфекция – бич для особых иммунных лимфоцитов. В большинстве случаев инфицирование происходит при половом акте с больным партнером. Ребенок может заразиться, пребывая в утробе матери, или уже при родах. ВИЧ-инфицированным детям показано интенсивное комплексное лечение, в противном случае они не проживут и двух лет – инфекция быстро «съедает» слабый организм. Зараженные дети умирают от инфекций, которые для здоровых малышей не представляют смертельной опасности.
Для подтверждения ВИЧ у младенца применяют диагностический метод полимеразной цепной реакции. Также очень важно своевременно обнаружить инфекцию в организме беременной женщины. Если малышу посчастливилось родиться здоровым, мать не будет кормить его грудью, чтобы инфекция не передалась ему через молоко.
Болезнь развивается в результате жизнедеятельности бактерии листерии. Микроорганизм легко проникает к плоду через плаценту. Заражение беременной происходит через немытые овощи и ряд продуктов питания (молоко, яйца, мясо). У женщины болезнь может протекать бессимптомно, хотя в некоторых случаях отмечают лихорадку, рвоту и понос. У инфицированного малыша признаки листериоза следующие:
- сыпь и множественные скопления гнойничков на коже;
- воспаление головного мозга;
- отказ от пищи;
- сепсис;
- спонтанный выкидыш;
- рождение мертвого малыша.
Если признаки листериоза стали очевидными в первую неделю после родов, то младенцы умирают в 60 случаях из 100. После подтверждения листериоза у беременной женщины, ей назначают двухнедельный курс лечения Ампициллином.
Если женщина в положении больна сифилисом, который она не лечила, вероятность заражения ее ребенка составляет практически 100%. Из 10 инфицированных малышей выживают всего 4, причем у выживших диагностируют врожденный сифилис. Ребенок заразится даже в том случае, если у матери болезнь протекает латентно. Результаты деятельности инфекции в детском организме следующие:
- разрушение зубов, поражение органов зрения и слуха;
- поражение верхних и нижних конечностей;
- образование трещин и сыпи на коже;
- анемия;
- желтуха;
- отставание в психическом развитии;
- преждевременные роды;
- мертворождение.
Самые главные разносчики токсоплазмоза – кошки и собаки. Возбудитель заболевания проникает в организм будущей мамы, когда она ухаживает за домашним любимцем или по привычке дегустирует мясо с недостаточной степенью термической обработки во время приготовления обеда. Заражение в период беременности представляет большую опасность для внутриутробного развития крохи – в 50 случаях из 100 инфекция преодолевает плацентарный барьер и поражает плод. Последствия инфицирования ребенка следующие:
- поражение органов зрения;
- гидроцефалия;
- микроцефалия;
- аномально увеличенные печень и селезенка;
- воспаление головного мозга;
- самопроизвольный аборт;
- задержка в развитии психомоторных функций.
Цитомегаловирус, краснуха, токсоплазмоз, герпес, туберкулез, сифилис и некоторые другие заболевания объединяют в группу так называемых TORCH-инфекций. При планировании беременности будущие родители сдают анализы, которые помогают выявить эти патологические состояния.
В течение 9 месяцев будущей маме предстоит пройти не одно лабораторное исследование, чтобы врачи убедились в том, что она здорова. Женщины в положении сдают анализ крови на гепатит В и С, сифилис. В отношении беременных также практикуют метод ПРЦ, благодаря которому удается выявить в крови активные вирусы, если они есть. Кроме того, будущие мамы регулярно посещают лабораторию для взятия мазка из влагалища на микрофлору.
Немаловажное значение для успешного ведения беременности имеет ультразвуковое исследование. Этот метод абсолютно безопасен для плода. И хотя эта процедура не имеет прямого отношения к диагностике инфекционных заболеваний, с ее помощью медики могут обнаружить аномалии внутриутробного развития, вызванные патогенными микроорганизмами. Есть все основания говорить о внутриутробной инфекции, если на УЗИ стали очевидными следующие симптомы:
- Сформированные патологии развития.
- Многоводие или маловодие.
- Отек плаценты.
- Увеличенный живот и неестественно расширенные структурные единицы почек.
- Увеличенные внутренние органы: сердце, печень, селезенка.
- Очаги отложения кальция в кишечнике, печени и головном мозге.
- Увеличенные желудочки мозга.
В диагностической программе обследования будущих мам, принадлежащим к группам риска, о которых мы говорили выше, особое место занимает сероиммунологический метод для определения иммуноглобулинов. По мере необходимости медики прибегают к амниоцентнезу и кордоцентнезу. Первый способ исследования заключается в изучении околоплодных вод, второй – предполагает изучение пуповинной крови. Эти диагностические методы весьма информативны в обнаружении инфекции. Если наличие внутриутробной инфекции подозревают у младенца, то материалом для исследования служат биологические жидкости малыша – например, слюна или кровь.
Иногда случается, что вроде и беременность протекала хорошо, и роды прошли неплохо, и малыш сразу закричал после рождения, но вдруг на второй — третий день жизни доктор говорит, что состояние ребенка несколько ухудшилось. Малыш стал вялый, бледный, плохо ест, срыгивает, не прибавляет в весе. Звучит серьезный и непонятный диагноз: внутриутробная инфекция . Что же такое внутриутробная инфекция, откуда она берется и как с нею справиться?
Внутриутробные инфекции — это те заболевания, которые возникают при заражении плода от инфицированной матери во время беременности или в процессе родов. Предрасполагающими факторами для развития внутриутробной инфекции являются различные хронические заболевания матери, особенно воспалительные процессы почек и органов малого таза (циститы, пиелонефриты, вагиниты, воспаление придатков матки и др.). Профессиональные вредности, стресс, дурные привычки и неправильное питание также имеют большое значение. Возбудителями внутриутробной инфекции могут являться вирусы (герпеса, цитомегалии, гриппа, краснухи), бактерии (стрептококки, кишечная палочка, бледная трепонема, хламидии), грибы (Candida) и простейшие (токсоплазма). Когда беременная женщина впервые встречается с какой-либо инфекцией, вероятность заражения малыша резко возрастает.
Период, в который наступило инфицирование, имеет решающее значение и определяет дальнейшее течение беременности. На 3-12-й неделе беременности внутриутробная инфекция может привести к прерыванию беременности или же к формированию пороков развития плода. При заражении на 11-28-й неделе беременности возникает задержка внутриутробного развития, ребенок рождается с низкой массой тела. Инфицирование на более поздних сроках влияет на уже сформированные внутренние органы: наиболее уязвимой является центральная нервная система, также нередко страдают сердце, печень, легкие. Внутриутробная инфекция часто приводит к преждевременным родам, что тоже влияет на состояние малыша.
Также заражение внутриутробной инфекцией может произойти во время родов, например при заглатывании инфицированных околоплодных вод, содержимого родовых путей и контактным путем (через кожу и слизистые оболочки). В таком случае малыш при рождении будет чувствовать себя неплохо, а признаки инфекции — вялость, бледность, снижение аппетита, усиление срыгиваний, дыхательная недостаточность и др. — могут появиться лишь через некоторое время, но не позднее чем на третьи сутки жизни.
Исходы внутриутробной инфекции различны и опять же зависят времени, когда наступило заражение, и от конкретного возбудителя. Если ребенок заболел задолго до рождения, то весь инфекционный процесс протекает внутриутробно, ребенок может родиться здоровым, но с низкой массой тела. Но возможны и отдаленные последствия, (особенно для вирусных инфекций): например, нарушения развития каких-либо органов, тканей; различные кисты головного мозга и пр. Если контакт с инфекцией произошел незадолго до родов, то ребенок может родиться с течением инфекционного процесса в виде пневмонии, энтероколита, менингита и др.
Диагностика внутриутробных инфекций затруднена из-за отсутствия специфических клинических проявлений. То есть практически все внутриутробные инфекции у ребенка проявляются одинаково: задержка внутриутробного развития, увеличение печени и селезенки, желтуха, сыпь, дыхательные расстройства, сердечно-сосудистая недостаточность и неврологические нарушения. Для диагностики во время беременности и после рождения малыша используют определение специфических антител к тому или иному возбудителю, поиск самого возбудителя в крови, моче или спинномозговой жидкости ребенка и/или мамы. Также многие обычные методы обследования, такие как общий анализ крови, мочи, биохимический анализ крови, УЗ-исследование головного мозга и внутренних органов, рентген, помогают в постановке диагноза.
Лечение внутриутробных инфекций у новорожденных зависит от возбудителя, который стал причиной заболевания, и проявления болезни. Обычно назначаются антибактериальные, противовирусные, иммуностимулирующие, общеукрепляющие препараты.
Наиболее эффективной является профилактика внутриутробных инфекций . Еще до наступления беременности стоит обследоваться на некоторые инфекции, так как многие из них могут иметь скрытое, вялое течение и проявиться только во время беременности. Если женщина не болела краснухой, то, планируя беременность (как минимум за 3 месяца) желательно сделать прививку от этой инфекции, так как инфицирование краснухой на ранних сроках может привести к серьезным порокам развития у ребенка. Кроме того, будущей маме желательно соблюдать определенные санитарно-гигиенические правила: исключить контакт с заболевшими родственниками, обследовать домашних животных (кошек на наличие токсоплазмоза), а также своевременно обследоваться и пролечиться при носительстве каких-либо инфекций. Стоит обратить внимание и на питание: избегать фастфуда, есть хорошо прожаренные мясо и рыбу и не увлекаться экзотической кухней — эти простые меры являются отличной профилактикой токсоплазмоза и листериоза.
Спокойная беременность, легкие роды и рождение здорового малыша в некоторых случаях омрачаются внезапным ухудшением состояния крохи на 2-3 день его жизни, что проявляется частым срыгиванием, вялостью, отсутствием прибавки в весе. Все это может быть следствием внутриутробных инфекций у новорожденного. Поговорим о том, что представляют собой данные инфекции, и как их можно избежать?
Нередко в организме будущей мамы имеются некоторые возбудители, которые приводят к различным воспалительным процессам, зачастую в половых органах. Результатом такой инфекции может стать последующее заражение плода во время его внутриутробного развития.
В большинстве случаев инфицирование ребенка происходит через единый кровоток женщины и плода. Иногда заражение младенца наступает при заглатывании зараженных околоплодных вод или во время родов (при прохождении по родовым путям).
Инфекционные заболевания новорожденных зависят от возбудителя, поражающего женский организм в период беременности или еще до зачатия ребенка.
Как утверждают специалисты, их причиной могут стать такие возбудители как:
- вирусы (герпеса, краснухи, гриппа, цитомегалии);
- бактерии (стрептококки, кишечная палочка, бледная трепонема, хламидии);
- простейшие (токсоплазма);
- грибы.
При этом угроза негативного воздействия данных возбудителей увеличивается в следующих случаях:
- при наличии у женщины хронических заболеваний;
- при взаимодействии с вредными веществами (работа на химическом производстве, курение, употребление алкоголя);
- при регулярных стрессах у беременной;
- при приобретенных до беременности хронических воспалительных процессах мочеполовой системы.
Внутриутробные инфекционные заболевания новорожденных часто называют группой TORCH. Имея различных возбудителей, все инфекции данной группы проявляются практически одинаково, вызывая похожие отклонения в развитии нервной системы малыша.
Аббревиатура TORCH имеет следующую расшифровку:
- Т – токсоплазмоз
- О – others (другие инфекционные заболевания такие как хламидиоз, сифилис, энтеровирусная инфекция, гепатит А и В, корь, паротит и проч.);
- R – краснуха (rubella);
- С – цитомегаловирусная инфекция у новорожденного;
- Н – герпес.
Степень их влияния на здоровье и развитие плода будет зависеть от того, когда произошло инфицирование:
- при заражении до 12 недели беременности, такая инфекция способна привести к прерыванию беременности или к порокам развития плода;
- при инфицировании плода в период с 12 по 28 неделю беременности, как правило, имеет место задержка его внутриутробного развития, вследствие чего кроха рождается с малым весом;
- заражение плода на поздних сроках беременности способно оказывать негативное воздействие на уже сформировавшиеся органы ребенка, в частности на его головной мозг, сердце, печень и легкие.
Рассмотрим наиболее распространенные инфекционные заболевания новорожденных.

- токсоплазмоз
- цитомегаловирус;
- стафилококковую инфекцию у новорожденных.
Цитомегаловирусная инфекция в основном поражает плод еще во время его внутриутробного развития, реже — при родах. Для женщины она протекает незаметно, но у новорожденного малыша проявляется достаточно выражено. Причиной заражения будущей мамы становится иммунная недостаточность ее организма и неспособность защитить малыша от вирусов и бактерий. В основном цитомегаловирусная инфекция у новорожденных практически не оказывает никакого влияния на развитие детского организма, поэтому медикаментозная терапия назначается в крайних случаях (при угрозе жизни ребенка).
Стафилококковая инфекция у новорожденных представляет собой большую группу гнойно-воспалительных заболеваний слизистых оболочек, кожи, внутренних органов, а также центральной нервной системы. Заражение стафилококком возможно как во внутриутробном периоде, так и во время родов. Но чаще всего оно происходит контактным путем (через белье, предметы ухода, руки матери и персонала), а также через грудное молоко (в случае наличия у женщины трещин сосков или мастита).
Стафилококковая инфекция у новорожденных способна вызывать различные заболевания, которые специалисты разделяют на две большие группы:
- локальные гнойно-воспалительные процессы;
- генерализованная инфекция (сепсис).
К болезням, вызываемым данными микроорганизмами, относят:
- конъюнктивит;
- омфалит (воспаление области пупочного кольца);
- псевдофурункулез;
- везикулопустулез;
- пузырчатку новорожденных;
- «синдром ошпаренной кожи»;
- флегмоны;
- абсцессы;
- энтероколит.
Помимо указанных внутриутробных заболеваний, младенцы первых дней жизни крайне подвержены возникновению различных кишечных инфекций.
По утверждению педиатров, кишечные инфекции у новорожденных вызываются вирусами или бактериями, и зачастую протекают с высокой температурой, поносом и рвотой. Заражение происходит водным, пищевым, воздушно-капельным, контактно-бытовым или фекально-оральным путем.
К группе кишечных инфекций относят таких возбудителей как:
- дизентерия;
- вирусная диарея;
- протейная инфекция;
- колиэнтерит;
- стафилококковое поражение кишечника (наиболее часто возникает у деток первых месяцев жизни).
Будущая мама, естественно, должна с особой внимательностью относиться к своему здоровью. А в случае возникновения риска развития внутриутробной инфекции у плода, ей не стоит впадать в панику, поскольку современные методы диагностики и лечения, в основном обеспечивают положительные результаты для сохранения беременности и рождения здоровых малышей.
Добрый день! Пользуясь своим ресурсом, хочу поздравить и поддержать свою хорошую знакомую Юлечку, которая вчера стала мамой. К сожалению, у новорожденной малышки диагностировали инфекционное заболевание и девочки выйдут из больницы ещё нескоро. Чтобы держать руку на пульсе событий я сделала анализ основных детских болезней, с которыми можно столкнуться сразу после родов.Основная проблема новорожденных детей – к заболеваниям. Помочь адаптироваться малышу в первые дни жизни должны и мама, и медицинский персонал. Однако нередки случаи заражения ребёнка в роддоме инфекциями, которые возникают из-за болезней или недообследования мамы, отсутствия стерильности и неправильного поведения медиков в родах.
Поэтому так важно, чтобы с первых минут жизни малышу досталось сначала молозиво, а затем и грудное молоко. И тот и другой продукт, как известно, содержат массу полезных для иммунитета ребёнка веществ, способных защитить грудничка от инфекции в роддоме.
Существуют еще внутриутробные и врождённые инфекции. Внутриутробные возникают от нарушений взаимодействия плода и плаценты, а врождённые — краснухой, гепатитом, СПИДом и герпесом.
Из-за этих вирусов у плода возникает большинство заболеваний. В частности, из-за герпеса появляется цитомегаловирусная инфекция. Вот почему так важно сдавать на ранних сроках беременности анализы (в том числе и дополнительные) на эти болезни.
Инфекции новорожденных могут быть ранними и поздними. К ранним заболевания относятся те, что проявились у ребёнка в первые 72 часа жизни. Поздние возникают у малыша через 72 часа (и более) во время пребывания в роддоме. Особенно подвержены риску инфицирования дети, рождённые до срока.
К инфекциям недоношенных относятся:
- пневмония;
- менингит;
- бактериемия;
- мочеполовая инфекция.
С одной стороны, эти болезни всё-таки возникают достаточно редко, а с другой – протекают очень тяжело и с осложнениями, что в ряде случаев приводит к летальному исходу. , как правило, проходит с применением сильных антибиотиков и это неизбежный вариант. Отказ от лечения сильными лекарствами лишь усугубит ситуацию.

Для лечения используются антибиотики, а в качестве мер профилактики – тщательное соблюдение гигиены, при общении с малышом — обработка рук антисептиком.
Не такими страшными, но всё равно неприятными являются желтуха новорожденного и пупочная инфекция. Жёлтые кожные покровы у малыша говорят о высоком уровне билирубина в крови. Это естественное проявление, особенно у недоношенных детей, но здесь очень важно отследить повышение этого пигмента в анализах, поскольку последствия очень серьёзны – от ДЦП до умственной отсталости.

До сих пор мне была известна только физиологическая желтуха, однако, оказалось, что есть ещё желтуха грудного молока, патологическая желтуха и гемолитическая болезнь. И если пигментарная реакция на грудное молоко почти естественна и поддаётся коррекции (причём с сохранением грудного вскармливания), то патологические варианты требуют серьёзного вмешательства из-за сильного их влияния на нервную систему и мозг ребёнка.
Среди детских проблем также отмечаются инфицирование пупка младенца — это различные виды нагноений, которые возникают из-за несоблюдения стерильности в родах и после них, зачастую сопровождается стафилококком.
У новорожденного может возникнуть нагноение, опухоль или язвы на месте пупочной раны. Лечить такие проблемы должны только врачи, т. к. самолечение может привести к сильному ухудшению состояния ребёнка.

Пост сегодня получился совсем нерадостным, но, надеюсь, заставит задуматься будущих мам о профилактике, избавлении от вредных привычек, своевременном лечении и постоянном во время беременности. Ведь ту же цитомегаловирусную инфекцию можно выявить на ранних стадиях, и выяснив, когда она возникла, помочь себе и своему будущему ребёнку.
Дорогие читатели! Желаю, чтобы вас, ваших друзей и близких обошли стороной все те неприятности, о которых я написала. Пускай малыши приходят на этот свет здоровыми и полными сил! Шлю всем лучи добра, надеюсь на репост.
– группа заболеваний плода и новорожденного, развивающихся вследствие заражения в дородовом периоде или в родах. Внутриутробные инфекции могут приводить к гибели плода, самопроизвольному аборту, задержке внутриутробного развития, преждевременным родам, формированию врожденных пороков, поражению внутренних органов и ЦНС. Методы диагностики внутриутробных инфекций включают микроскопические, культуральные, иммуноферментные, молекулярно-биологические исследования. Лечение внутриутробных инфекций проводится с использованием иммуноглобулинов, иммуномодуляторов, противовирусных, антибактериальных препаратов.
Внутриутробные инфекции – патологические процессы и заболевания, обусловленные антенатальным и интранатальным инфицированием плода. Истинная распространенность внутриутробных инфекций не установлена, однако, согласно обобщенным данным, с врожденными инфекциями рождается не менее 10% новорожденных. Актуальность проблемы внутриутробных инфекций в педиатрии обусловлена высокими репродуктивными потерями, ранней неонатальной заболеваемостью, приводящей к инвалидизации и постнатальной гибели детей. Вопросы профилактики внутриутробных инфекций лежат в плоскости рассмотрения акушерства и гинекологии , неонатологии, педиатрии.
Внутриутробные инфекции развиваются в результате инфицирования плода в дородовом периоде или непосредственно во время родов. Обычно источником внутриутробной инфекции для ребенка выступает мать, т. е. имеет место вертикальный механизм передачи, который в антенатальном периоде реализуется трансплацентарным или восходящим (через инфицированные околоплодные воды) путями, а в интранатальном — аспирационным или контактным путями.
Реже происходит ятрогенное инфицирование плода в период беременности при проведении женщине инвазивной пренатальной диагностики (амниоцентеза , кордоцентеза , биопсии ворсин хориона), введении плоду препаратов крови через сосуды пуповины (плазмы, эритроцитарной массы, иммуноглобулинов) и т. д.
В антенатальном периоде инфицирование плода обычно связано с вирусными агентами (вирусами краснухи , герпеса , цитомегалии , гепатита В и , Коксаки, ВИЧ) и внутриклеточными возбудителями (токсоплазмоза, микоплазмоза).
В интранатальном периоде чаще происходит микробная контаминация, характер и степень которой зависит от микробного пейзажа родовых путей матери. Среди бактериальных агентов наиболее распространены энтеробактерии, стрептококки группы В, гонококки , синегнойная палочки , протей, клебсиелла и др. Плацентарный барьер непроницаем для большинства бактерий и простейших, однако при повреждении плаценты и развитии фетоплацентарной недостаточности , может произойти антенатальное микробное инфицирование (например, возбудителем сифилиса). Кроме этого, не исключается и интранатальное вирусное заражение.
Факторами возникновения внутриутробных инфекций служат отягощенный акушерско-гинекологический анамнез матери (неспецифические кольпиты , эндоцервициты , ЗППП, сальпингофориты), неблагополучное течение беременности (угроза прерывания, гестозы , преждевременная отслойка плаценты) и инфекционная заболеваемость беременной. Риск развития манифестной формы внутриутробной инфекции существенно выше у недоношенных детей и в том случае, когда женщина инфицируется первично во время беременности.
На тяжесть клинических проявлений внутриутробной инфекции влияют сроки инфицирования и вид возбудителя. Так, если инфицирование происходит в первые 8-10 недель эмбриогенеза, беременность обычно заканчивается самопроизвольным выкидышем. Внутриутробные инфекции, возникшие в раннем фетальном периоде (до 12 недели гестации), могут приводить к мертворождению или формированию грубых пороков развития. Внутриутробное инфицирование плода во II и III триместре беременности проявляется поражением отдельных органов (миокардитом , гепатитом , менингитом , менингоэнцефалитом) либо генерализованной инфекцией.
Известно, что тяжесть проявлений инфекционного процесса у беременной и у плода может не совпадать. Бессимптомное или малосимптомное течение инфекции и у матери может вызвать тяжелые поражения плода, вплоть до его гибели. Это связано с повышенным тропизмом вирусных и микробных возбудителей к эмбриональным тканям, преимущественно ЦНС, сердца, органа зрения.
Этиологическая структура внутриутробных инфекций предполагает их деление на:
Для обозначения группы наиболее распространенных внутриутробных инфекций используется аббревиатура TORCH-синдром, объединяющий токсоплазмоз (toxoplasmosis), краснуху (rubella), цитомегалию (cytomegalovirus), герпес (herpes simplex). Буквой О (other) обозначаются другие инфекции, в числе которых — вирусные гепатиты, ВИЧ-инфекция, ветряная оспа , листериоз, микоплазмоз, сифилис, хламидиоз и др.).
Наличие внутриутробной инфекции у новорожденного может быть заподозрено уже во время родов. В пользу внутриутробного инфицирования может свидетельствовать излитие мутных околоплодных вод, загрязненных меконием и имеющих неприятный запах, состояние плаценты (полнокровие, микротробозы, микронекрозы). Дети с внутриутробной инфекцией часто рождаются в состоянии асфиксии , с пренатальной гипотрофией , увеличенной печенью, пороками развития или стигмами дисэмбриогенеза, микроцефалией , гидроцефалией . С первых дней жизни у них отмечается желтуха , элементы пиодермии , розеолезных или везикулезных высыпаний на коже, лихорадка, судорожный синдром , респиратрные и кардиоваскулярные расстройства.
Ранний неонатальный период при внутриутробных инфекциях нередко отягощается интерстициальной пневмонией , омфалитом , миокардитом или кардитом, анемией , кератоконъюнктивитом , хориоретинитом , геморрагическим синдромом и др. При инструментальном обследовании у новорожденных могут обнаруживаться врожденная катаракта , глаукома , врожденные пороки сердца , кисты и кальцификаты мозга.
В перинатальном периоде у ребенка отмечаются частые и обильные срыгивания, мышечная гипотония, синдром угнетения ЦНС, серый цвет кожных покровов. В поздние сроки при длительном инкубационном периоде внутриутробной инфекции возможно развитие поздних менингитов, энцефалитов , остеомиелита .
Рассмотрим проявления основных внутриутробных инфекций, составляющих TORCH-синдром.
После рождения в остром периоде внутриутробная инфекция проявляется лихорадкой, желтухой, отечным синдромом, экзантемой, геморрагиями, диареей, судорогами, гепатоспленомегалией, миокардитом, нефритом, пневмонией. При подостром течении доминирую признаки менингита или энцефалита. При хронической персистенции развивается гидроцефалия с микроцефалией, иридоциклит , косоглазие , атрофия зрительных нервов . Иногда встречаются моносимптомные и латентные формы внутриутробной инфекции.
К числу поздних осложнений врожденного токсоплазмоза относятся олигофрения , эпилепсия , слепота .
Внутриутробная инфекция возникает из-за заболевания краснухой при беременности . Вероятность и последствия инфицирования плода зависят от гестационного срока: в первые 8 недель риск достигает 80%; последствиями внутриутробной инфекции могут служить самопроизвольное прерывание беременности , эмбрио- и фетопатии. Во II триместре риск внутриутробного инфицирования составляет 10-20%, в III – 3-8%.
Дети с внутриутробной инфекцией обычно рождаются недоношенными или с низкой массой тела. Для периода новорожденности характерна геморрагическая сыпь, длительная желтуха.
Внутриутробная герпес-инфекция может протекать в генерализованной (50%), неврологической (20%), слизисто-кожной форме (20%).
Генерализованная внутриутробная врожденная герпетическая инфекция протекает с выраженным токсикозом, респираторным дистресс-синдромом , гепатомегалией , желтухой, пневмонией, тромбоцитопенией , геморрагическим синдромом. Неврологическая форма врожденного герпеса клинически проявляется энцефалитом и менингоэнцефалитом. Внутриутробная герпес-инфекция с развитием кожного синдрома сопровождается появлением везикулярной сыпи на кожных покровах и слизистых оболочках, в т. ч. внутренних органов. При наслоении бактериальной инфекции развивается сепсис новорожденных .
Внутриутробная герпес-инфекция у ребенка может приводить к формированию пороков развития — микроцефалии, ретинопатии, гипоплазии конечностей (кортикальной карликовости). В числе поздних осложнений врожденного герпеса — энцефалопатия , глухота, слепота, задержка психомоторного развития.
В настоящее время актуальной задачей является пренатальная диагностика внутриутробных инфекций. С этой целью на ранних сроках беременности проводится микроскопия мазка, бактериологический посев из влагалища на флору, ПЦР-исследование соскоба, обследование на TORCH-комплекс. Беременным из группы высокого риска по развитию внутриутробной инфекции показана инвазивная пренатальная диагностика (аспирация ворсин хориона, амниоцентез с исследованием амниотической жидкости, кордоцентез с исследованием пуповинной крови). обнаруживает признаки.
Общие принципы лечения внутриутробных инфекций предполагают проведение иммунотерапии, противовирусной, антибактериальной и посиндромной терапии.
Иммунотерапия включает применение поливалентных и специфических иммуноглобулинов, иммуномодуляторов (интерферонов). Противовирусная терапия направленного действия осуществляется, главным образом, ацикловиром. Для противомикробной терапии бактериальных внутриутробных инфекций используются антибиотики широкого спектра действия (цефалоспорины, аминогликозиды, карбапенемы), при микоплазменной и хламидийной инфекциях – макролиды.
Посиндромная терапия внутриутробных инфекций направлена на купирование отдельных проявлений перинатального поражения ЦНС, геморрагического синдрома, гепатита, миокардита, пневмонии и т. д.
прививки против краснухи , должны быть вакцинированы не позднее, чем за 3 месяца до предполагаемой беременности. В ряде случаев внутриутробные инфекции могут являться основанием для искусственного
источник