4 суток. Указанный срок не включает день взятия биоматериала
До применения системного и месного курса антибактериальной, противогрибковой терапии или не менее чем через 2 недели после ее завершения.
Мазок из зева берется строго натощак, в течение 2 часов перед исследованием нельзя чистить зубы, полоскать рот водой, пить, курить.
Срок выполнения: 30 суток. Указанный срок не включает день взятия биоматериала
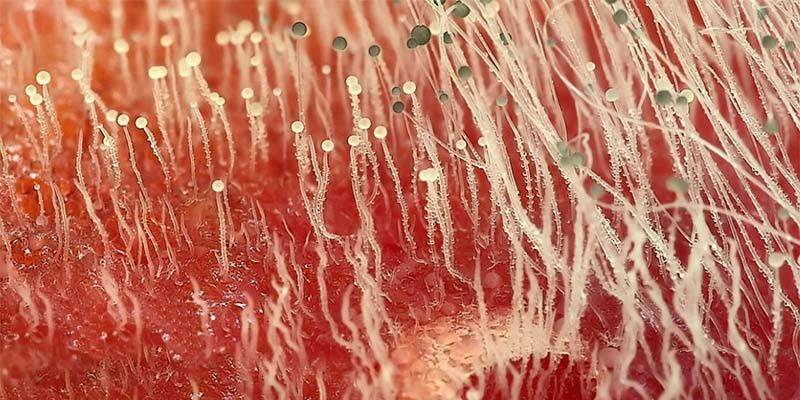
В данном исследовании определяется рост на питательной среде дерматофитов, выделенных из пораженных участков кожи, волос или ногтей, что позволяет подтвердить диагноз грибкового заболевания. Ответ о наличии в материале дерматофитов, дрожжевых и плесневых грибов выдается без указания рода и вида микроорганизма и подбора антимикотиков.
Грибковое поражение ногтей, волос и кожи наиболее часто вызывают:
грибы-дерматофиты (Trichophyton rubrum, Trichophyton tonsurans, Trichophyton mentagrophytes Trichophyton schoenleinii, Trichophyton violaceum, Microsporum gypseum, Epidermophyton floccosum);
дрожжеподобные грибы рода Candida (Candida albicans, Candida tropicalis и др.);
плесневые грибы (Pеnicillium. spp., Scopulariopsis brevicaulis и др.). У большинства больных грибковые заболевания ногтей(онихомикозы) вызваны не одним видом или родом грибов, а их ассоциациями.
30 суток. Указанный срок не включает день взятия биоматериала
Ногти, волосы, чешуйки кожи или мокрота /зев /нос /ухо (по направлению врача)
- До применения системного и месного курса противогрибковой терапии или не менее чем через 2 недели после ее завершения.
Срок выполнения: 4 суток. Указанный срок не включает день взятия биоматериала
Микробиологическое исследование, которое позволяет определить наличие и количество Mycoplasma spp. и Ureaplasma spp. в исследуемом биоматериале, а также выполнить определение их чувствительности к следующим антибиотикам: Офлоксацин, Клиндамицин, Пристинамицин, Эритромицин, Джозамицин, Азитромицин, Тетрациклин, Доксициклин.
Микоплазмы и уреаплазмы — это бактерии семейства Мycoplasmataceae, которое делится на 2 рода: род Мycoplasma (он содержит около 100 видов) и род Ureaplasma (содержит 3 вида). Представители семейства имеют очень малый размер (125—250 нм) и один из самых маленьких геномов среди всех известных бактерий. Микоплазмы не имеют клеточной оболочки, вследствие чего абсолютно резистентны к бета-лактамным антибиотикам. Микоплазмы и уреаплазмы в настоящее время принято относить к условно-патогенным микроорганизмам, паразитирующим на поверхности клеток человека, которые для данных микроорганизмов служат источником питательных веществ.
Mycoplasma genitalium (более патогенны, чаще встречаются у мужчин) распространены значительно меньше, чем Mycoplasma hominis (менее патогенны, чаще встречаются у женщин и могут быть причиной бактериального вагиноза, воспалительных заболеваний матки и придатков, прерывания беременности, пиелонефрита). Уреаплазмы — это микроорганизмы, выделенные от микоплазм в отдельный класс бактерий из-за своей способности гидролизовать мочевину до аммиака (уреазная активность). Сейчас известно 14 серотипов U. urealyticum, которые объединяются в 2 биовара: U. parvum (1, 3, 6, 14 серотипы) и U. urealyticum (T-960) (2, 4, 5, 7, 8, 9, 10, 11, 12, 13 серотипы). Существует мнение, что U.urealyticum вызывает преимущественно негонококковые уретриты у мужчин, а U.parvum воспалительные патологии у женщин и заболевания новорожденных. В тоже время уреаплазмы часто выявляют у здоровых людей (бессимптомное носительство, зачастую транзиторное — особенно у мужчин).
4 суток. Указанный срок не включает день взятия биоматериала
До применения системного и месного курса антибактериальной, противогрибковой терапии или не менее чем через 2 недели после ее завершения.
У женщин материал берется перед менструацией или через 1-2 дня после ее окончания.
После тщательного туалета наружных половых органов, промежность и область заднего прохода теплой кипяченной водой без использования мыла и других антибактериальных средств, высушить стерильной марлевой салфеткой.
Накануне обследования не следует проводить спринцевание.
Материал берется до проведения инструментального исследования.
Половой покой 3 дня до сдачи.
До применения системного и месного курса антибактериальной, противогрибковой терапии или не менее чем через 2 недели после ее завершения.
Не раньще,чем через 2 часа после мочеиспускания.
После тщательного туалета наружных половых органов, промежность и область заднего прохода теплой кипяченной водой без использования мыла и других антибактериальных средств, высушить стерильной марлевой салфеткой.
У женщин материал берется перед менструацией или через 1-2 дня после ее окончания. Накануне обследования не следует проводить спринцевание.
Материал берется до проведения инструментального исследования.
Половой покой 3 дня до сдачи.
До применения системного и месного курса антибактериальной, противогрибковой терапии или не менее чем через 2 недели после ее завершения.
Не раньще,чем через 2 часа после мочеиспускания.
После тщательного туалета наружных половых органов, промежность и область заднего прохода теплой кипяченной водой без использования мыла и других антибактериальных средств, высушить стерильной марлевой салфеткой.
Материал берется до проведения инструментального исследования.
Половой покой 3 дня до сдачи.
До применения курса антибактериальной, противогрибковой терапии или не менее чем через 2 недели после ее завершения.
Моча (средняя порция) собирается в стерильный контейнер с завинчивающейся крышкой после тщательного туалета наружных половых органов, промежность и область заднего прохода теплой кипяченной водой без использования мыла и других антибактериальных средств, высушить стерильной марлевой салфеткой.
Пробу доставить на ПЗ не позднее 2ч после сбора.
источник
Скоро лето — период открытых босоножек и сандалий. Увы, у многих ногти и кожа поражены грибком, что выглядит не очень красиво. Важно понимать, что это не только эстетическая, но в первую очередь, медицинская проблема.
В некоторых случаях грибковое поражение кожи может быть предвестником серьезных заболеваний, например, сахарного диабета. Не запускайте болезнь, ведь процесс лечения в среднем занимает от года и более. Чтобы быстрее избавиться от вредного «соседа», сдайте анализы на грибок в СИТИЛАБ и начните лечение уже сейчас.
Известно более 40 видов различных паразитических грибов (дерматофитов) способных поражать кожу и ногти. Самые распространенные — представители из родов Trichophyton, Microsporum и Epidermophyton. Для роста и размножения они используют особый субстрат — кератин, из которого состоят верхний слой кожи (эпидермис), волосы и ногти. Проникая в эпидермис или в ногтевую пластину, грибок закрепляется там, начинает расти и размножаться.
Заразиться можно от больного человека, через предметы (полотенца, деревянные полки в бане, сауне, коврики, скамейки в общественных бассейнах, инструменты для маникюра/педикюра) и через соприкосновение с почвой, если вы любите ходить босиком на природе.
К самым распространенным видам грибковых заболеваний относятся — микоз кожи стоп и онихомикоз ногтевых пластин. От момента заражения до появления первых клинических симптомов проходит от нескольких недель до нескольких месяцев.
Чаще других от грибковых заболеваний страдают мужчины. Среди женщин более склонны к развитию заболевания те, кто постоянно носит остроносые туфли, особенно на высоком каблуке. В этом случае пальцы стопы постоянно сплющиваются, что приводит к трению, небольшим ранкам, ссадинам, которые являются входными воротами для инфекции.
«Подхватить» грибок можно и в обычном салоне красоты на процедуре педикюра, если мастер использовал неправильно обработанные инструменты. Чтобы удалить с металлических поверхностей кусачек, ножниц и щипчиков споры и фрагменты грибов, инструменты должны быть стерилизованы в сухожаровом шкафу. Не все салоны обладают таким оборудованием, поэтому ограничиваются «замачиванием» в дезинфицирующем растворе и «просушке» в ультрафиолетовых боксах. Такая обработка не защищает в полной мере от инфицирования.
Частое присоединение грибковой инфекции может сигнализировать о развитии диабета. По статистике, диабетики в три раза более подвержены микозу. Грибок также может появиться при аллергических поражениях кожи (зуд, воспаление, мокнутие), расчесывании укусов насекомых; на фоне приема антибактериальных препаратов, кортикостероидных гормонов, антидепрессантов.
- Сухость кожи, трещины, шелушение в межпальцевых складках;
- Зуд;
- Гиперкератоз (утолщение кожи стоп);
- Увеличение очагов поражения;
- В некоторых случаях к грибковой инфекции присоединяется стафилококковая инфекция, вылечить которую довольно сложно.
Среди всех заболеваний ногтей, онихомикозы составляют до 40%. А на долю дерматофитов приходится до 90% всех грибковых инфекций ногтей. Чаще всего возбудителями являются грибы рода Trichophyton.
Появлению грибка в этом случае могут предшествовать травмирование ногтя или постоянное размягчение ногтевой пластины из-за повышенной влажности. Такое, например, возможно при ежедневном ношении одной и той же пары обуви/кроссовок.
С прогрессированием инфекции изменяется цвет ногтя – часть ногтя приобретает желтый, сероватый или белесый оттенок. Со временем пятно разрастается, а сам ноготь утолщается — происходит развитие подногтевого гиперкератоза.
Для диагностики микозов и онихомикозов в СИТИЛАБ применяют специальные тесты на обнаружение грибков. Биоматериал (фрагменты волос, ногтевых пластин, частицы кожи) анализируется под микроскопом. Если заражение произошло и видны нити мицелия (тело гриба) — диагноз подтверждается.
Также разработаны специальные профили из серии «Красота», в которые помимо исследований на грибы входят также важные показатели здоровья кожи, волос и ногтей:
Если микроскопические исследования дают неоднозначный ответ, то проводится бактериологическое исследование 99-90-812 — Посев материала на грибы. Тест позволяет не только выявить инфекцию, но и определить чувствительность к противогрибковым препаратам, что необходимо для выбора эффективных средств лечения.
источник
Многие годы пытаетесь вылечить ГРИБОК?
Глава Института: «Вы будете поражены, насколько просто можно вылечить грибок принимая каждый день средство за 147 рублей.
Необходимо предупредить, что микоз ногтей — серьезное заболевание и требует кропотливого и очень тщательного лечения. Первые признаки ногтевого грибка на ногах обычно появляются на коже между пальцами. Начинается зуд, шелушение кожи и трещины.
На этой стадии заболевания еще несложно вылечить микоз ногтей ног, но, если не обращать внимание на первые звонки в надежде, что все это — только временное неудобство, и оно пройдет само, то грибок распространится на ногти. Он будет расти, расслаивать ногтевые пластины, затем переселится на руки.
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ногти, пораженные грибковой инфекцией, приобретают вид, зависящий от типа инфекции и тяжести заболевания. Так, от дерматофитов появляются полоски по бокам пластины, возможны и желтоватые пятна в центре. Эти проблемы чаще встречаются на ногах, но также бывают светлые полоски или пятна на ногтевых пластинах рук.
Дрожжевые грибки проявляют себя иным образом. Они истончают ногти с боков и подкрашивают их в желтый цвет. Часто наблюдается припухлость ногтевого валика, покраснение и шелушение. При попадании инфекции ногтевой валик может нагноиться.
Плесневые грибки могут изменить цвет ослабленных ногтей до зеленого, синего, черного или желтого. Плесневый грибок остается на поверхности пластины и не проникает вглубь, но это не значит, что он не опасен.
При первых признаках микоза — сразу к врачу
Грибок ногтей может вызвать аллергию, обострить заболевания и ослабить иммунитет. Лечением грибка занимаются дерматологи и врачи-микологи. Сделав соскоб и проведя анализ, специалист узнает тип грибковой инфекции и сможет назначить лечение. Грибки хорошо размножаются в слабо-щелочной среде, и не любят кислой среды. При повышенной потливости быстрее создается благоприятная среда для грибковых микроорганизмов.
В аптеках можно приобрести разнообразные препараты для лечения грибка. При незначительном грибковом поражении может оказаться достаточным использование противогрибковой мази, крема, геля, пластыря или лака. Но нужно не просто намазывать мазь на ноготь, важно предварительно размягчить его. Для этого нужно приготовить мыльно-содовую ванночку с горячей водой и подержать в ней пораженные грибком руки или ноги. Размягченные ногти необходимо обработать маникюрными приборами, подпилить пилкой. Продолжать лечение микоза необходимо до тех пор, пока не отрастут здоровые ногтевые пластины. Если не все из них поражены микозом, то никогда не обрабатывайте здоровые ногти теми же принадлежностями, что и больные.
Обычно применяются мази Экзодерил, Микоспор, Канизон, Нистатиновая мазь, сыворотка Микозан и другие, которые наносятся на пораженные грибком ногти 2 раза в день. Можно использовать антигрибковый лак Лоцерил или Батрафен, но наносить его на пораженные пластины нужно от полугода до года. Также, применяются противогрибковые пластыри, которые накладываются на пластин и снаружи крепятся лейкопластырем.
При запущенном заболевании и обширном поражении ногтей грибком необходимо принимать лечебные препараты внутрь. Чаще всего для лечения микоза ногтей используются Кетоконазол, Орунгал, Нистатин, Ламизил, Флукозан, Низорал и другие, но каждый препарат имеет свои противопоказания и необходимо строго соблюдать рекомендации врача. Особенно это относится к беременным женщинам, которым нельзя принимать внутрь противогрибковые препараты.
С первого дня лечения необходимо обработать противогрибковым раствором всю обувь, носки, перчатки, не забыв домашние тапочки, и другие предметы, которые могут быть заражены грибком. Обязательно обработать ванну, полы и стены. Эту процедуру необходимо проводить регулярно.
Недолеченный грибок быстро вырабатывает невосприимчивость к лечебным препаратам. Необходимо менять методику лечения, если произошло повторное заражение, например, от своей старой обуви.
После завершения лечения необходимо обязательно провести контрольные анализы через пару месяцев и убедиться, что болезнь окончательно вылечена. Недолеченная грибковая инфекция напомнит о себе.
Взрослые люди имеют больший риск заболеть грибком ногтей, чем дети. У старых людей ногти растут медленно, и грибковые организмы и имеют больше времени для своего размножения. Риск заражения возрастает у людей с варикозным расширением вен, при диабете или сердечной недостаточности. Даже такая безобидная процедура, как накладные ногти, может привести к заражению грибком.
Споры грибка не погибают при замораживании и нагревании, не уничтожаются обычными дезинфицирующими средствами, годами живут в пляжном песке.
Эти простые советы помогут не заразиться грибком:
- в бане, бассейне и других аналогичных местах необходимо пользоваться только закрытыми тапочками;
- вытирать ноги между пальцами после мытья;
- на пляже ходить в закрытых тапочках;
- ежедневно менять носки;
- не носить узкую обувь.
Лечение грибка ногтей лазером – метод терапии онихомикоза с использованием современного лазерного оборудования. Методика предполагает использование специальных приборов, воздействующих на проблемные зоны лазерным излучением.
Лазерная терапия разработана специально для борьбы с грибком на ногтях, даже в запущенной форме.
Эффективность метода обусловлена мощным направленным действием лазера на грибок.
Такую процедуру проводит врач, прошедший специальные курсы. В клиниках такую услугу предоставляют дерматологи, реже – микологи.
Для того чтобы провести лечение методом лазерного воздействия, следует обратиться в медицинский центр.
Редко в салонах красоты также предоставляют услугу по лазерному лечению, но не все мастера – дипломированные специалисты. Узнайте, можно ли мастеру проводить такие процедуры.
Стоимость процедуры – от 500 до 4100 рублей за сеанс.
- ул. Маршала Рыбалко, дом 2к6;
- ул. Космонавта Волкова, 9/2;
- ул. лётчика Бабушкина, дом 48Б.
- ул. Дыбенко, проспект Большевиков, дом 47 к 1;
- ул. Гончарная, дом 29.
Полный список адресов здесь.
Также можно обратиться за лечением в местный (районный) КВД, цена в среднем 400-600 рублей – необходимо уточнить о возможности проведения процедуры по месту жительства.
Для начала, понадобится пройти диагностику и точно определить наличие онихомикоза. Врач-дерматолог есть в государственных больницах, он назначит ряд обследований:
- анализ на бак посев;
- анализ крови (общий и биохимический).
Подробнее о том, какие врачи диагностируют и лечат грибок ногтей.
- отменить приём противогрибковых препаратов (не менее чем за 7 дней);
- снять лаковое покрытие с ногтей (не менее чем за 2 дня до диагностики у врача);
- не стричь и не подпиливать ногти (за сутки до процедуры).
Второе – перед началом аппаратного воздействия на грибок, пациент должен пройти несложную подготовку, включающую в себя несколько этапов:
- Вечером пропарить ногти на руках или ногах. Для этого надо приготовьте раствор, состоящий из 5 л горячей воды, 25 г соды пищевой и 50 г хозяйственного мыла. Время выдержки ногтей в этом составе составляет 20 минут.
- После этого можно подстричь ногти как можно короче.
- Снять лак или любое другое покрытие.
- Перед процедурой на ногти нельзя наносить никаких кремов, мазей и лечебных составов.
Воздействие лазером проводится не более 2 раз в неделю, поэтому до полного устранения грибковой инфекции может пройти 3-6 месяца.
- носить свободную обувь, которая не сдавливает пальцы;
- выбирать для использования обувь из натуральных материалов.
Лазерное лечение противопоказано в следующих случаях:
- обнаружены опухоли;
- хронические заболевания;
- нарушения в работе иммунной системы;
- заболевания эндокринной системы;
- обострение кожных заболеваний;
- пациент проходит курс приёма антикоагулянтов;
- эпилепсия;
Противопоказанием также является период беременности, кормления грудью, сухая, чувствительная или загорелая кожа.
Процедура проводится в специализированном кабинете. Пациента усаживают в кресло в расслабленном состоянии. С помощью аппарата проводят точечное импульсное лазерное воздействие на грибок.
Для достижения лечебного эффекта применяются длинноимпульсные лазеры. Лучи перемещаются по всей площади ногтевой пластинки по спирали.
Луч лазера соприкасается с клетками мицелия грибов, являющихся основными возбудителями заболевания. Происходит преобразование световой энергии в тепловую, благодаря чему начинается процесс разрушения структур белка (денатурация). Несмотря на высокие показатели температур, точечное воздействие не превышает сотой доли секунды, поэтому болевых ощущений не возникает. Иногда отмечаются неприятные покалывания, но они не доставляют большого дискомфорта. Больше половины (около 54% пациентов) чувствуют тепло во время процедуры.
Время проведения процедуры в среднем – 15-20 минут.
После прохождения полного курса необходима повторная консультация у лечащего врача.
Видео-отчёт одного из сеансов терапии лазером:
Так как между процедурами предполагаются длительные перерывы, важно правильно ухаживать за ногтями, чтобы не допустить развития заболевания и удерживать полученные результаты. Основные рекомендации:
- дезинфицировать обувь и предметы, которые соприкасаются с ногтями;
- содержать ногти в сухости (свести к минимуму или отказаться на время лечения от посещения бани, сауны, бассейна);
- параллельно лечить повышенную потливость, если она присутствует;
- отказаться от нанесения лаковых покрытий.
Аппаратура для лазерного лечения онихомикоза представлена приборами:
- ScitonMedicalInc.;
- Fotona;
- PinPoint;
- FriendlyLight Neo.
Результаты производимого лечения свидетельствуют о том, что переносят процедуру все пациенты без появления побочных эффектов. Полное выздоровление после одного курса отмечается у 87% обратившихся за помощью.
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В том случае если были допущены ошибки во время проведения процедуры, могут возникнуть следующие осложнения:
- изменение формы ногтевой пластинки;
- изменение цвета ногтя;
- появление микротрещин и небольших шрамов;
- ожоги кожи около ногтя.
В редких случаях отмечается ухудшение состояния – ноготь сильнее поражается грибковой инфекцией.
Период восстановления после воздействия лазером – от 2 дней. После полного курса необходимо воздержаться от посещения саун, бассейна или бани 2-3 месяца. Дополнительная мера воздействия – препараты от грибка ногтей (кремы, мази, лаки).
- безболезненно;
- высокий положительный результат – более 80%;
- процедура проводится быстро.
- наличие противопоказаний;
- нет полной гарантии выздоровления после одного курса;
- высокая стоимость лечения.
Дополнительная полезная информация в видео:
Статья из медицинского журнала о лазерной терапии со статистикой и примерами в PDF (324 KB).
Начало антимикотической терапии всегда начинают с диагностирования, в ходе которого выясняют вид патогена, его устойчивость к антигрибковым препаратам. Анализ ногтей на грибок включает в себя микроскопическое исследование образца пораженной ткани, бактериологический посев, анализ крови. Рассмотрим, как проводят исследования образцов, какие из них являются необходимыми при микозе ногтевых пластин и как готовиться к проведению диагностики.
Анализ на грибок включает в себя проведение тестов, в ходе которых используют фрагменты пораженной ткани ногтевых пластин, соскобленные частицы с поверхности инфицированного ногтя. Также, обязательными являются общие заборы крови, иногда исследуют состав мочи.
Диагностика образцов на грибковые инфекции, включает:
- соскоб с поверхности пораженной ногтевой пластины на бактериологический посев;
- взятие фрагмента инфицированной ткани ногтя для микроскопического анализа;
- взятие материала на культуральный посев;
- общий забор крови;
- общий анализ мочи;
- ПЦР-тест крови на наличие активных спор грибка;
- гемотест.
Соскоб на грибок ногтей выполняют при внешнем поражении ногтевой пластины, в начальной стадии развития грибковой инфекции:
- взятие образца выполняют при помощи медицинского шпателя, которым снимают верхний слой рогового слоя на ногтях вдоль продольных борозд, поперечных бугорков или под ногтевыми валиками;
- также, берут соскоб из-под ногтевой пластины.
Этот тест абсолютно безболезнен и проводится быстро.
Частички эпителия и рогового слоя нужны для проведения бактериологического посева, определяющего наличие патогена.
Следующий тест на грибок проявившийся на ногтях – взятие фрагмента инфицированной ткани ногтя.
- Выполнение этого теста проводят при помощи медицинских ножниц, при помощи которых срезают боковой край или свободный край ногтевой пластины.
Фрагмент ткани ногтя нужен для проведения микроскопического анализа образца, который готов через 15-20 минут после взятия анализа. Этот тест определяет наличие нитей гриба.
Материал на культуральный посев берется для определения вида микоза, поразившего ноготь.
- достаточно сделать соскоб с ногтя на грибок один раз;
- частицы пораженного эпителия рогового слоя засеивают в чашках Петри на подходящую щелочную среду;
- выдерживают 2-3 дня при определенной температуре.
Эта диагностика микоза определяет вид патогена, его резистентность к терапии.
Анализы на грибок включают сборы крови для проведения общего теста, показывающего наличие грибковой инфекции.
Грибок в организме может поражать:
- внутренние органы;
- слизистые;
- связки;
- суставы;
- костную ткань.
Простой общий тест крови как раз и нужен для своевременного выявления микоза внутренних органов и тканей.
Общий анализ мочи дает сведения относительно эндокринных заболеваний, при которых может быть повышение сахара в крови.
Данное заболевание является располагающим фактором развития микоза, и терапия при некоторых заболеваниях специфическая, индивидуальная для каждого пациента. Также, исключается вероятность непереносимости препаратов.
Он является современным способом диагностирования микоза на ранней стадии, определяющим:
- наличие грибка;
- вид грибка;
- степень поражения со 100% уверенностью.
Сдать анализ на грибок ногтей можно в частных медицинских центрах, имеющих специальное оборудование для считки результатов этого теста.
Сам по себе, тест не представляет собой ничего особенного – это обычный забор крови, но результаты этого теста обрабатываются при помощи компьютеризированного оборудования, что делает недоступным его проведения в городских поликлиниках с низким финансированием.
Гемотест – анализ крови на грибок ногтей. Классический гемотест – это исследование крови для выявления пищевых продуктов, не совместимых для данного организма.
Результаты исследования представляют собой два длинных списка продуктов, разрешенных к употреблению и индивидуально нежелательных.
Разрешенные продукты должны составлять основу рациона, а нежелательные – употребляться минимально, а в идеале – нужно отказаться от них совсем.
Тест проводят после терапии антигрибковыми препаратами, после излечения микоза. Исследования желательны для предупреждения болезней, в том числе и микоза.
Анализ ногтей на грибок рекомендуется сдавать при первых признаках микоза:
- при зуде;
- при покраснении кожи вокруг пораженной ногтевой пластины;
- при первичной деформации ногтя и изменении его цвета.
Соскоб на грибок выполняют в любом кожно-венерическом диспансере по месту жительства, выполнение этого анализа не занимает много времени и готов через 15-20 минут. Тест показывает наличие нитей мицелия и наличие микоза в принципе.
Проведение такой диагностики вполне доступно, единственный недостаток – возможная погрешность результатов, которая может быть допущена в некоторых случаях:
- несоблюдение правил проведения теста со стороны пациента;
- неточность выполнения соскоба со стороны медицинского персонала.
Чистота образца, взятого для проведения теста, зависит от выполнения правил, которые следует соблюдать клиенту клиники перед диагностикой.
Как правило, неточность исследования исключается, однако при множественных ассоциациях инфекционных агентов, возможно искажение результатов.
Можно сдать анализ ПЦР, результаты которого готовы спустя 3-4 дня, и который гарантирует точный результат.
- ДНК структура патогена;
- резистентность.
Терапия после такой диагностики будет наиболее точной.
Определим, как сдать анализ на наличие грибка на ногтях и правила, которые нужно выполнить, для получения достоверных результатов:
- Не принимать антимикотики за 48 часов.
- Не использовать противогрибковые кремы или другие средства за 48 часов до посещения врача.
- Прекратить использование декоративных лаков, лечебных лаков за 48 часов.
- Не употреблять сладкие чай, кофе, напитки за 6 часов до сдачи теста.
- Алкоголь не употреблять 24 часа до проведения теста.
- За 6 часов до диагностики прекратить использование мыла, гелей, влажных салфеток, антисептиков.
- За 4 часа до проведения анализов прекратить мочить (мыть) руки.
Имея грибок ногтей на ногах, правила перед взятием анализов также соблюдаются:
- обувь подбирается закрытая, но по сезону;
- водные процедуры прекращают за 12 часов до диагностирования.
Как берут образцы для исследования на определение микоза? Тесты на наличие грибка проводят безболезненно, с использованием медицинских инструментов – шпателя, ножниц для срезания частей пораженного ногтя.
В случае глубокого поражения дерматофитами, используют метод биопсии, высверливание частиц пораженной ткани из-под ороговевшего слоя эпидермиса.
Грибки при ороговении и кератизации ткани, можно обнаружить лишь под слоем огрубевшей ткани, которую частично удаляют. Для чистоты исследования, необходимо брать соскоб или фрагмент ткани на границе пораженной и здоровой ткани.
Где сдать анализ? Сдавайте тесты в любом:
- кожно-венерическом диспансере;
- поликлинике;
- центре микологии.
Решение о выборе медицинского учреждения сугубо индивидуально, учитывает финансовую возможность и скорость выполнения тестов.
Определить грибок ногтей в домашних условиях можно с использованием слабого водного раствора с марганцем. При нанесении раствора на пораженную грибком поверхность наблюдается отсутствие изменения цвета пораженной ткани, при том, что здоровые ногтевые пластины окрашиваются в малиново-бурый цвет.
Диагностика – важный этап терапии, позволяющий выяснить не только вид патогена, вызывающий инфицирование, но и подобрать лечение, с учетом индивидуальных показаний и противопоказаний.
источник
Грибковые инфекции – поражение кожи, ногтей, слизистых оболочек, внутренних органов, вызванное болезнетворными грибами.
Грибковые микроорганизмы широко распространены в окружающей среде, некоторые из них постоянно присутствуют в организме человека (например, кандиды входят в состав нормальной микрофлоры ротовой полости, кишечника).
Существуют инфекции, которые вызываются патогенными грибами, обитающими только на определенных территориях (эндемические микозы). В таких случаях основными путями проникновения инфекции в организм человека являются:
- аэрогенный – при вдыхании спор патогенных грибов; первым проявлением инфекции может быть пневмония;
- контактный – развитие поражений кожи в результате прямого контакта кожных покровов с почвой, содержащей болезнетворные грибы.
При снижении защитных сил организма, иммунодефицитных состояниях (например, у больных ВИЧ) могут развиваться оппортунистические грибковые инфекции. Они возникают при усиленном росте и размножении грибков, постоянно присутствующих в организме.
Наиболее распространенной группой микозов являются поверхностные микозы кожи, ногтей. Возбудители данных инфекций могут передаваться как от человека к человеку, так и в результате распространения возбудителей на кожные покровы из окружающей среды. При этом заболевание развивается не во всех случаях, так как восприимчивость к грибковым инфекциям у разных людей может варьироваться.
Грибки интенсивно размножаются в теплых и влажных условиях, что обуславливает частую их локализацию на коже пальцев ног, ступнях, в кожных складках, ногтях.
Для лечения инфекций, вызванных грибами, существуют противогрибковые лекарственные средства. В зависимости от вида инфекции, тяжести протекания заболевания данные препараты могут использоваться в виде инъекций, таблеток, мазей, кремов, растворов для местного применения.
Fungal Infections, Mycoses.
Грибковые поражения кожи, слизистых оболочек могут проявляться следующими симптомами:
- покраснением кожи;
- зудом, жжением;
- высыпаниями на коже;
- мокнутием на пораженных участках кожи (отделение серозной жидкости через мельчайшие дефекты эпидермиса);
- мелкими пузырьками на коже, которые могут лопаться с образованием корочек;
- шелушением кожи;
- болезненными ощущениями в области поражения кожи, слизистых оболочек;
- налетом на слизистых оболочках (например, белый творожистый налет в полости рта, влагалище при кандидозе);
- выпадением волос на пораженных областях.
Симптомы грибковой инфекции ногтей:
- утолщение ногтей;
- хрупкость ногтевых пластинок;
- искажение формы ногтей;
- потеря блеска, изменение цвета ногтей (например, потемнение или пожелтение);
- болезненные ощущения в области ногтей.
При первичных и эндемичных микозах клиника зависит от превалирующего вовлечения в инфекционный процесс определенных органов. Например, при кокцидиомикозе в результате вдыхания спор грибов могут поражаться легкие. В результате развиваются:
- кашель;
- повышение температуры тела;
- одышка;
- боль в груди.
Общая информация о заболевании
Грибковые инфекции – заболевания кожи, ногтей, слизистых оболочек, внутренних органов, вызванные различными видами грибов.
Некоторые виды грибков (например, кандиды) постоянно присутствуют в организме человека, не причиняя вреда здоровью.
При благоприятных условиях данные грибки начинают активно размножаться, что приводит к развитию грибковой инфекции. К факторам, способствующим развитию грибковых заболеваний, относятся:
- теплые и влажные условия окружающей среды;
- несоблюдение правил личной гигиены;
- повышенная потливость;
- тесная одежда, обувь, плохо пропускающая воздух;
- прием антибиотиков – они могут уничтожать не только патогенные, но и полезные бактерии, которые образуют нормальную микрофлору, это чревато активизацией роста и размножения грибков;
- снижение эффективности работы иммунной системы: иммунная система противостоит возбудителям различных заболеваний, ее работа может нарушаться при приеме некоторых препаратов (например, глюкокортикоидов), при эндокринных заболеваниях (например, при сахарном диабете), поражениях самой иммунной системы (как при ВИЧ).
Наиболее распространенными формами грибковой инфекции является локальные поражения кожи, слизистых оболочек, ногтей. К данной группе заболеваний относятся:
- Кандидоз. Кандиды – дрожжеподобные грибки. Они являются постоянными обитателями кожных покровов, слизистых оболочек. При снижении местных и системных защитных сил организма кандиды могут вызывать локальную и генерализованную (поражение всего организма с вовлечением внутренних органов) грибковую инфекцию. Системный кандидоз чаще развивается у лиц с иммунодефицитом (например, у больных ВИЧ).
- Кожный кандидоз чаще развивается в таких областях, как подмышки, ягодичные складки, под молочными железами, в межпальцевых промежутках. В этих местах создаются благоприятные условия для существования кандид: повышенная температура и влажность.
Заболевание проявляется в виде очагов покраснения кожи, высыпаний (небольших пузырьков, заполненных жидкостью). При наличии опрелостей кожи иногда возникают эрозии (повреждение поверхностного слоя кожи). Данные проявления могут сопровождаться жжением, зудом.
При поражении околоногтевых кожных валиков развивается отек, покраснение кожи вокруг ногтя. Распространение инфекции под ногтевую пластинку может вызывать постепенное утолщение, обесцвечивание ногтевых пластинок. Реже наблюдается онихолизис (отслоение) и даже выпадение ногтей.
- Кандидоз слизистых оболочек. При кандидозе в ротовой полости и ротоглотке образуются белые бляшки, участки покраснения слизистой оболочки. В углах рта появляются болезненные трещины.
Поражение слизистых оболочек половых органов (чаще слизистой влагалища у женщин) сопровождается образованием белого творожистого налета, выделениями. При этом во влагалище чувствуется жжение, зуд.
- Дерматофития. Дерматофитию вызывают плесневые грибки, которые для жизни используют кератин (белок) кожи, волос, ногтей. Инфекция может передаваться от людей, животных, при контакте с инфицированными носками, обувью, при посещении бассейнов, бань. Она проявляется выпадением волос на ограниченных участках, шелушением, покраснением кожи, зудом. При поражении ногтевых пластинок ногти утолщаются, изменяется их форма, цвет, они могут становиться ломкими, крошиться.
- Отрубевидный лишай. Данный грибок вызывает появление пятен белого цвета, которые становятся особенно видными после загара. Другие симптомы, как правило, отсутствуют.
Возбудитель отрубевидного лишая входит в состав нормальной микрофлоры кожных покровов. Заболевание может проявляться при определенных условиях, например при ослаблении иммунной системы, во время беременности.
Существуют микозы, которые преимущественно распространены на определенных территориях (эндемичные микозы). Одним из них является кокцидиомикоз, наибольшая заболеваемость которым отмечена на юго-западе США и в северной Мексике. Инфекция может передаваться при вдыхании спор патогенных грибов, при контакте кожных покровов с почвой. Заболевание характеризуется поражением легких, кожи.
У лиц с иммунодефицитными состояниями грибки, которые у здорового человека не вызывают каких-либо симптомов, способны приводить к системным микозам. Такие инфекции называются оппортунистическими.
Возбудителями оппортунистических системных микозов могут быть кандиды, аспергиллы и другие грибки. Клиническая картина складывается из поражения кожи, легких с возможным дальнейшим распространением на внутренние органы: головной мозг, почки, печень, желудочно-кишечный тракт, клапаны сердца.
Данные формы часто развиваются на фоне выраженного поражения иммунной системы и значительно сниженной сопротивляемости организма, поэтому прогноз во многих случаях неблагоприятный.
- Интенсивно потеющие.
- Лица, имеющие ослабленную иммунную систему (например, пациенты, принимающие глюкокортикоидные препараты)
- Страдающие сахарным диабетом.
- Работающие во влажных, теплых условиях.
- Те, кто ходит босиком в общественных местах (спортзалах, бассейнах).
- Носящие одежду, носки, обувь, обладающую плохой способностью к вентиляции.
- Пренебрегающие правилами личной гигиены, пользующиеся чужими полотенцами, обувью, постельным бельем.
- Прошедшие курс антибактериальной терапии.
- Находящиеся на территориях, эндемичных по заболеваемости определенным видом грибковой инфекции.
Диагностика грибковых инфекции состоит в выявлении характерных клинических признаков заболевания, проведении лабораторных тестов для идентификации вида возбудителя грибковой инфекции, что важно для дальнейшего лечения.
- Определение генетического материала (ДНК) возбудителя грибковой инфекции в материале (урогенитальном мазке, биоптате, бронхоальвеолярном лаваже (промывных водах), крови) методом полимеразной цепной реакции (ПЦР).
Данный метод является наиболее специфичным и информативным для диагностики многих видов грибковых инфекций. Его суть состоит в выявлении ДНК грибков в образцах материала, что с высокой точностью подтверждает наличие возбудителя в исследуемом материале.
В крови возбудители грибковых инфекций бывают обнаружены при генерализованных формах грибковой инфекции, которые могут развиваться на фоне иммунодефицитных состояний.
- Определение антител класса IgGк возбудителям грибковых инфекций. В ответ на проникновение возбудителей инфекции в организм человека иммунная система вырабатывает антитела, или иммуноглобулины. Они бывают различных классов (например, IgA, IgG, IgM).
IgG синтезируются через некоторое время после внедрения возбудителя в организм и сохраняются в течение длительного времени. В связи с этим повышение данного показателя может свидетельствовать о наличии острого или перенесенного в прошлом заболевания. Выраженное повышение уровня IgG может происходить при системных микозах.
- Посев на питательные среды с определением чувствительности к противогрибковым препаратам.
Метод состоит в посеве исследуемого материала (например, материала урогенитального мазка) на специальные питательные среды, которые способствуют росту грибков. Данный анализ позволяет не только идентифицировать возбудителя грибковой инфекции, но и подобрать наиболее эффективные противогрибковые препараты. Это имеет большое значение для дальнейшей терапии заболевания.
- Анализ микробиоценоза влагалища методом полимеразной цепной реакции. Многие формы грибковых инфекций развиваются на фоне нарушения нормального состава микрофлоры. С помощью этого анализа можно с высокой точностью и в кратчайшие сроки определить количественный и качественный видовой состав основных представителей микрофлоры влагалища и подобрать оптимальную терапию – наиболее эффективную и с минимальным количеством побочных явлений.
В зависимости от тяжести протекания, распространенности грибковой инфекции может потребоваться как проведение клинических анализов крови, мочи, спинномозговой жидкости, так и определение биохимических параметров деятельности организма (например, печеночные пробы, показатели азотистого обмена, водно-электролитного состава крови и др.).
- Рентгенография. С помощью рентгенографии органов грудной клетки можно оценить объем поражения легочной ткани при грибковых инфекциях. Достаточно простое, но высокоинформативное исследование.
- Ультразвуковое исследование внутренних органов (УЗИ). Принцип метода основан на действии ультразвука. Позволяет визуализировать внутренние органы, выявить патологические объемные образования (например, абсцессы), которые могут возникать при поражении грибковой инфекцией внутренних органов.
- Компьютерная томография (КТ). КТ позволяет получить высокоинформативные послойные изображения, что имеет большое значение в диагностике поражений внутренних органов, в том числе и при грибковых инфекциях.
Лечение грибковых инфекций состоит в применении противогрибковых препаратов. В зависимости от тяжести, вида инфекции могут назначаться препараты в форме инъекций, таблеток, мазей, кремов, растворов для местного применения. Продолжительность курса терапии определяется лечащим врачом.
Для профилактики грибковых инфекций следует соблюдать следующие принципы:
- носите свежее белье, ежедневно меняйте носки;
- не носите мокрую одежду (например, купальники, спортивную одежду);
- соблюдайте правила личной гигиены, не пользуйтесь чужими полотенцами, одеждой, постельным бельем, обувью;
- не носите слишком узкую обувь;
- вытирайте насухо руки и ноги после купания;
- не ходите босиком в спортивных залах, бассейнах;
- используйте антибиотики только по назначению врача.
Рекомендуемые анализы
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011. Chapter 198. Diagnosis and Treatment of Fungal Infections.
источник
Анализ крови на грибок в организме — показания, подготовка, проведение, расшифровка результатов и стоимость
Согласно статистике, по распространенности грибковые инфекции занимают второе место среди всех патологий известных дерматологам. Чтобы назначить правильное лечение, врачу необходимо определить тип грибка, его чувствительность к тем или иным препаратам, стадию развития болезни. С этой целью назначают несколько анализов – пробу крови, мазок со слизистой или кожный соскоб.
Заболевания, развитие которых было спровоцировано активным размножением внутри человеческого организма спор вредных микроорганизмов, принято называть грибковыми инфекциями или микозами. Патология затрагивает ногти, волосы, кожу, слизистые оболочки рта и половых органов. В зависимости от этиологии происхождения все грибки подразделяются на две группы:
- Сапрофиты или условно-патогенные микроорганизмы. Постоянно присутствуют в теле человека, но при поддержании баланса полезных бактерий не доставляют дискомфорта.
- Абсолютные патогены. К ним относятся споры грибка, которые обитают в окружающем мире. При попадании в человеческий организм они всегда становятся причиной болезни.
Условно-патогенные микроорганизмы не представляют опасности до тех пор, пока их концентрация не достигла критической точки на фоне снижения общей резистентности организма противостоять заболеваниям. После этого сапрофиты становятся диаметрально противоположными, приводят к появлению неприятных симптомов (зуда, шелушения кожи, расслоения ногтей) и могут спровоцировать гнойные воспаления мягких тканей. Провоцирующими факторами при этом часто выступают:
- обострение хронических заболеваний;
- острые бактериальные или респираторно-вирусные инфекции;
- отравление химикатами или алкоголем;
- онкологические заболевания;
- недостаточная или, напротив, чрезмерная личная гигиена;
- сильное эмоциональное потрясение;
- неблагоприятные экологические условия проживания;
- травмы конечностей, поверхностные и глубокие повреждения мягких тканей;
- язвенные или воспалительные процессы в желудке, кишечнике, других органах;
- прием некоторых лекарственных препаратов (особенно цитостатиков и антибиотиков);
- снижение иммунитета, ВИЧ или СПИД;
- несбалансированное питание, употребление в пищу некачественных продуктов;
- гормональный дисбаланс;
- хирургическое вмешательство.
Абсолютные патогены попадают в организм человека из окружающей среды. Пути передачи практически такие же, как и у других инфекционных болезней:
- Алиментарный (фекально-оральный. Проникновение возбудителя в организм происходит через рот, при заглатывании загрязненной воды, пищи, с грязными руками.
- Контактный. Первоначально споры грибка находятся на коже или ее придатках у заболевшего человека. Передача микроорганизмов происходит при использовании общих предметов обихода – обуви, полотенец – через рукопожатие, обнимания, поцелуи.
- Аэрогенный (воздушно-капельный). Заражение грибковыми спорами происходит при вдыхании воздуха или пыли.
- Гемоконтактный. Механизм передачи инфекции обусловлен медицинскими манипуляциями, половым контактом, выполнением косметических процедур необработанными щипчиками, пилочками, ножницами.
Заболевания грибковой природы вызывают множество симптомов – от зуда кожи, до жжения при мочеиспускании и выпадения волос. Для каждого типа инфекции характерен свой симптомокомплекс, как и подход к лечению. Самыми распространенными видами грибка, вызывающих поражение мягких тканей и слизистой, считаются следующие:
- дерматомикоз;
- кератомикоз;
- кандидоз;
- висцеральные и системные микозы.
Это группа хронических грибковых заболеваний кожи, ногтей и волосистой части головы. Возбудителями являются группа грибов – дерматофитов:
- Фавус – вызывает микоз волосистой части головы, при котором поражаются верхние слои эпидермиса. В России патология чаще встречается в регионах с жарким и влажным климатом. Основным путем передачи грибка является контактно-бытовой (предметы личного обихода, банные принадлежности). Для фавуса характерны поражение волосяного фолликула с образованием скутул (желтых корок блюдцеобразной формы на поверхности кожи), атрофия (истощение) и рубцевание кожи.
- Эпидермофития – грибковое поражение ногтей и кожи стоп. В зависимости от клинической формы патология может проявляться красными пятнами или плоскими папулами с белесым налетом, трещинами, эрозиями на коже. При инфицировании ногтевой пластины наблюдается ее утолщение, пожелтение и постепенное отторжение.
- Микроспория – кератинофильный плесневый грибок становится причиной развития микотических заболеваний кожи, волос и ногтей. При поражении кожи на ней появляются красные кольца, которые состоят из мелких узелков, пузырьков или корочек. Нередко присутствуют гнойничковые высыпания, особенно на волосистой части головы и около ногтевых пластин.
- Трихофития (стригущий лишай) – поражает ногти, гладкую кожу, волосы. Источником инфекции являются люди и животные. При трихофитии на поверхности кожи или ногтях появляются округлые очаги поражения с неровными очертаниями. Зуд или какие-либо другие симптомы, как правило, отсутствуют.
К этой группе заболеваний относят отрубевидный (разноцветный), тропический лишай, пьедру (узловатую трихоспорию), актиномикоз. Возбудителем являются условно-патогенные микроорганизмы – Малассезия Фурфур, Питироспорум Орбикуларе – или плесневые грибы – Трихоспорон, Черная пьедра. В России одним из часто диагностируемых заболеваний является разноцветный лишай, для которого характерно появление розовато-коричневых пятен. Данные образования быстро разрастаются, сливаются и со временем меняют окрас на темно-бурый, начинают зудеть и шелушиться.
Актиномикоз распространен не везде. Чаще от патологии страдают люди, по мере необходимости контактировавшие со злаковыми культурами – хлебопекари, работники мельниц. Для актиномикоза характерно образование синюшных узлов, гумм, свищей на челюстно-лицевой части тела. В отличие от остальных грибковых заболеваний самой безобидной считается Пьедра. Она поражает только волосистую часть головы, но при этом доставляет только эстетический дискомфорт.
Грибковое заболевание, преимущественно поражающее кожу, слизистые оболочки половых органов и рта, реже внутренние органы. Возбудителем патологии являются дрожжеподобные грибы рода Кандида. В зависимости от локализации различают несколько типов кандидоза:
- Урогенитальный кандидоз (молочница). Характеризуется образованием на гиперемированной (переполненной кровью) слизистой оболочке влагалища или вульвы белого налета. При этом у женщины появляются творожистые выделения с резким рыбьим запахом, возможен зуд, жжение, боль при половом контакте.
- Мочеполовой кандидоз. Проявляется в форме уретрита (воспаления мочеиспускательного канала), цистита (воспаления мочевого пузыря) или цервицита (воспаления канала шейки матки). При мочеполовом кандидозе тоже присутствуют творожистые выделения, зуд и жжение во время мочеиспускания, в редких случаях возможно незначительно повышение температуры тела.
- Кандидоз дыхательных путей – рта, носа, губ, реже легких или бронхов. Патология характеризуется появлением белых пятен на поверхности слизистых. Со временем появляется зуд, жжение, боль во время вдыхания воздуха или приема пищи, поднимается температура тела.
Глубокие микозы – самая опасная форма заболевания, поражающая внутренние органы. Чаще возбудителями болезни становятся дрожжевые или дрожжеподобные плесневые грибы, актиномицеты, реже поверхностные дерматофиты. Висцеральные или системные микозы встречаются у людей с сильно ослабленным иммунитетом. По этиологическому признаку данную группу грибковых инфекций делят на 3 подвида:
- Болезни, вызываемые лучистыми грибами – актиномикоз, стрептотрихоз. Возбудители поражают центральную нервную систему и легкие. Характерными симптомами являются: слабость, кашель (вначале сухой, после с выделением мокроты иногда с примесями крови или гноя), ночное потоотделение, периодическое повышение температуры, головная боль, рвота, сонливость.
- Инфекции, вызванные плесневыми грибами – аспергиллез, пенициллез, мукороз. При этом развивается бронхит, пневмония, сепсис.
- Болезни, вызываемые другими грибами – кокцидиоидомикоз, риноспоридиоз, споротрихоз, гистоплазмоз, эзофагит. Для данных заболеваний характерны следующие общие черты: появление кашля, повышение температуры тела, рвота, боли в животе, понос, общая слабость организма.
При появлении любых непонятных пятен на теле, обильном выпадении волос или наличии других непонятных симптомов следует обратиться к врачу и сдать анализ крови на грибок в организме. Детальная диагностика биологического материала необходима для того, чтобы определить чувствительность микроорганизмов к тому или иному препарату, установить степень поражения и тип возбудителя. Для постановки правильного диагноза могут использоваться различные диагностические методы, в число которых входят:
- микроскопическое исследование ногтей, волос, соскоба с кожи;
- иммуноферментный анализ крови на грибок в организме (ИФА);
- метод полимеразной цепной реакции (ПЦР);
- серологическое исследование.
Данный анализ на грибок назначают при подозрениях на микоз кожи, волос или ногтей. Биологическим материалом для исследования является кусочек ногтевой пластины, частички волос, соскоб с кожных покровов. Забор делают с границы очага поражения – здесь наблюдается самые высокие концентрации патогенной флоры. Полученный материал обрабатывают в растворах, при необходимости с добавлением красителей, и рассматривают под микроскопом.
На проведение данного исследования уходит от 3 до 5 дней. В зависимости от требований лечащего врача лаборатория может провести оба или только один из двух типов микроскопического исследования:
- Если был заказан качественный анализ, то листок с результатами будет содержать только информацию о том, находится ли условно-патогенная флора в границах нормы или нет.
- При проведении количественного анализа, результаты исследования содержат информацию о типе возбудителя (дрожжеподобные, лучевые или плесневые грибы), его концентрации в организме (единичные или множественные очаги поражения), виде обнаруженных под микроскопом частиц (нити мицелия, дрожжевые клетки или споры гриба, гифы).
Микроскопическое исследование относится к точным методам диагностики и практически всегда помогает определить или опровергнуть наличие инфекции. Чтобы анализ дал максимально достоверные результаты, перед взятием соскоба врачи рекомендуют придерживаться следующих правил:
- не распаривать, не смачивать поврежденные участки тела или ногтя за 3 дня до сдачи биологического материала;
- отказаться от использования мазей, гелей, кремов для выведения грибка;
- за 2 недели до проведения процедуры не состригать ногти;
- категорически запрещено наносить на ногти лак, другие вещества на основе гелей или акрила на поврежденные ногти.
Если результаты микроскопического исследования показали наличие грибковых спор, вторым этапом диагностики будет проведение анализа крови на грибок. Данный метод диагностики помогает оценить общее состояние пациента, выявить резистентность организма к противогрибковым препаратам и наличие противопоказаний. Повторные клинические анализы необходимы для контроля эффективности лечения.
Сдать анализы крови на грибок в организме можно в государственных учреждениях бесплатно. Готовые результаты теста лаборатория направит лечащему врачу, который выдал направления на исследование. Кроме того, вы можете посетить любое частное медицинское учреждение в вашем городе и сдать кровь на диагностику за деньги. В таком случае бланк лаборатории с точными данными будет направлен на ваш электронный почтовый ящик через интернет.
Культурный метод исследования или бактериологический посев дает более точные данные о возбудителе, в сравнении с микроскопическим анализом. Для диагностики специалист возьмет пробу крови и поместит ее в специальную питательную среду. Если в биоматериале присутствуют грибки, они начнут размножаться, создавая колонии. В норме результаты анализы должны быть отрицательными, если был обнаружен низкий титр грибков, это свидетельствует о бессимптомном носительстве, высокий титр – о наличие грибковой инфекции.
На проведение диагностики (забор материала и выращивание колоний) у специалистов уходит от 3 дней до 2–4 недель. Кроме типа возбудителя посев помогает выявить чувствительность микроорганизмов к противогрибковым препаратам, что помогает определиться с правильной тактикой лечения. Помимо крови для культурного метода исследования могут использоваться:
- моча;
- кал;
- мокрота;
- желчь;
- мазок из влагалища;
- кусочки тканей;
- частички ногтей или волос;
- ликвор;
- жидкость, полученная путем промывания геморроидальных пазух;
- содержимое свищей, язв, гнойных высыпаний.
Данный тип исследования основан на определении титра антител (иммуноглобулинов класса A, M, G) к антигенам грибка. Для иммуноферментного анализа делают забор крови из вены. Диагностику назначают в случаях подозрений на наличие глубоких микозов, когда получить иные образцы биологического материала для микроскопии или посева не представляется возможным.
Полученный образец помещают на специальные лунки и оставляют на 30–40 минут, чтобы антигены могли прочно закрепиться на поверхности. Затем к биоматериалу добавляют антитела к выявленному антигену и вновь оставляют на некоторое время (от 30 минут до 5–6 часов). По прошествии времени в лунки вносят окрашивающее вещество и рассматривают полученный материал под микроскопом. Чем больше антител связалось с антигенами, тем выше степень заражения.
Точность данного диагностического метода составляет 80%. Ложноположительные результаты возможны только в тех случаях, когда у пациента наблюдается выраженное поражение бактерией Кандида влагалища, кожи или слизистой оболочки рта. Время проведения диагностики составляет от одного до 3–5 дней, по истечении которых пациент получит заключение экспертизы, где будет указано одно из перечисленных ниже значений:
- при наличии антител в крови и высокого титра роста бактерий – результат положительный;
- при отсутствии полной уверенности на наличие глубокого микоза – сомнительный результат;
- если в полученном образце патогенная флора отсутствует – результат отрицательный.
Суть полимеразной цепной реакции состоит в том, чтобы в лабораторных условиях вырастить из малого количества материала, содержащего ДНК антигена, получить полное строение молекулы грибка, тем самым определив его строение и тип. В качестве первичного биоматериала служат:
- кровь из вены;
- слюна;
- моча;
- отделяемое слизистых оболочек рта или влагалища;
- спинномозговая жидкость;
- отделяемое от кожных поверхностей;
- частички ногтя или волосы.
Забранные пробы помещают в специальные пробирки, которые заполняют нужными реагентами и помещают в прибор – термостат. Исследование материала проходит в несколько этапов:
- Подготовка материала для генетического копирования. На данном этапе аппарат разъединяет нити полученной ДНК и наполняет их специальными растворами. Данные жидкости получают производственным путем. Для каждого типа заболевания существует свой раствор.
- Объединение генетического материала возбудителя и реагентов. Этап проходит при температуре 75°С. Если во взятом образце присутствует ДНК патогенного организма, раствор ее находит и помечает.
- Копирование ДНК возбудителя. К помеченным частичкам ДНК подходит строительный фермент, цель которого – удлинить или размножить цепочку ДНК возбудителя. С окончание построения новой цепочки завершается обработка материала в термостате.
- Идентификация. Для определения типа возбудителя используется метод электрофореза. Полученные нити ДНК разделяются по размерам и наличию особых фрагментов. Материал детально рассматривается под микроскопом, после чего лаборант выносит вердикт о наличии того или иного вируса или бактерии.
Каждая из процедур занимает не менее суток, за исключением посева – на получение достоверного результата анализа может уйти до 4 недель (в зависимости от типа возбудителя). Кровь для исследования берут из пальца (в случае бакпосева) или из вены (при проведении ПЦР или иммуноферментной диагностики). Процедура получения биоматериала относительно безболезненна для пациента и не требует специальной подготовки. Существует лишь ряд несущественных ограничений, на которые стоит обратить внимание, чтобы избежать ложноположительных или ложноотрицательных ответов теста:
- Сдавать кровь лучше в первой половине дня, натощак, в личном кабинете врача или специальной лаборатории. Предварительно разрешается за несколько часов до процедуры выпить стакан воды.
- За день до проведения анализа не рекомендуется принимать алкоголь, нагружать организм спортом.
- Если вы принимаете какие-либо медицинские препараты, обязательно сообщите об этом заранее врачу. Для некоторых исследований от назначенного лечения необходимо отказаться.
- Не пейте кофе, чай или другие кофеинсодержащие напитки менее чем за два часа до процедуры. Откажитесь от курения.
Стоимость диагностических процедур может варьироваться в зависимости от вашего региона проживания, квалификации лаборантов и оборудования медицинского центра. В Москве средняя цена анализа крови на наличие грибка в организме составляет:
источник