Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
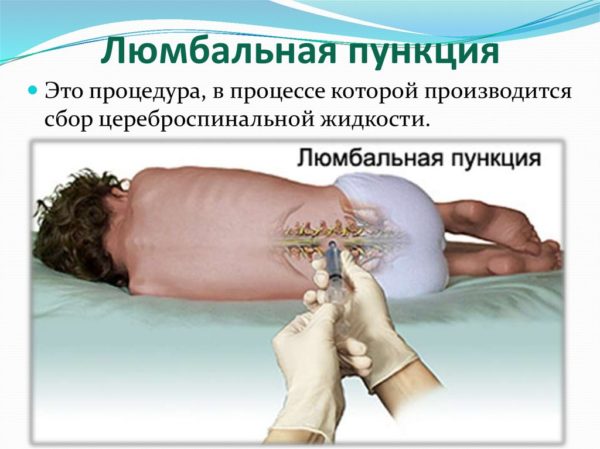
Спинномозговая пункция — это важнейший диагностический метод при ряде неврологических и инфекционных заболеваний, а также один из путей введения лекарств и средств для анестезии. Использование современных методов исследования, таких как КТ и МРТ, сократило число производимых пункций, однако полностью отказаться от нее специалисты пока не могут.

Ликвор, или спинномозговая жидкость, циркулирует под мозговыми оболочками и в желудочковой системе, обеспечивая трофику нервной ткани, опору и защиту головного и спинного мозга. При патологии его количество может увеличиваться, провоцируя нарастание давления в черепной коробке, инфекции сопровождаются изменением клеточного состава, при кровоизлияниях в нем обнаруживают кровь.
Прокол в поясничной области может носить как чисто диагностический характер, когда врач назначает пункцию для подтверждения или постановки правильного диагноза, так и лечебную, если в субарахноидальное пространство вводятся лекарства. Все чаще пункция используется для обеспечения анестезии при операциях на органах брюшной полости и малого таза.
Как и любое инвазивное вмешательство, пункция «спинного мозга» имеет четкий перечень показаний и противопоказаний, без учета которых невозможно обеспечить безопасность пациента во время процедуры и после нее. Просто так подобное вмешательство не назначается, но и преждевременно паниковать, если врач считает его необходимым, тоже не нужно.
Показаниями к спинномозговой пункции считаются:
- Вероятная инфекция мозга и его оболочек — сифилис, менингит, энцефалит, туберкулез, бруцеллез, сыпной тиф и др.;
- Диагностика внутричерепных кровоизлияний и новообразований, когда другие методы (КТ, МРТ) не дают нужного объема информации;
- Определение ликворного давления;
- Кома и другие виды расстройства сознания без признаков дислокации и вклинения стволовых структур;
- Необходимость введения цитостатиков, антибактериальных средств непосредственно под оболочки головного или спинного мозга;
- Введение контраста при рентгенографии;
- Удаление избытка ликвора и уменьшение внутричерепного давления при гидроцефалии;
- Демиелинизирующие, иммунопатологические процессы в нервной ткани (рассеянный склероз, полинейрорадикулоневрит), системная красная волчанка;
- Необъяснимая лихорадка, когда патология других внутренних органов исключена;
- Проведение спинальной анестезии.
Опухоли, нейроинфекции, кровоизлияния, гидроцефалия могут считаться абсолютными показаниями к пункции «спинного мозга», в то время как при рассеянном склерозе, волчанке, необъяснимой лихорадке она не всегда обязательна и от нее можно отказаться.
При инфекционном поражении ткани мозга и его оболочек спинномозговая пункция носит не только важное диагностическое значение для определения вида возбудителя. Она дает возможность определить характер последующего лечения, чувствительность микробов к конкретным антибиотикам, что немаловажно в процессе борьбы с инфекцией.
При повышении внутричерепного давления пункция спинного мозга считается едва ли не единственным способом удалить излишки жидкости и избавить больного от многих неприятных симптомов и осложнений.
Введение противоопухолевых средств непосредственно под оболочки мозга значительно повышает их концентрацию в очаге неопластического роста, что дает возможность не только более активного влияния на опухолевые клетки, но и применения большей дозировки лекарственных средств.
Таким образом, спинномозговую жидкость берут для определения ее клеточного состава, наличия возбудителей, примеси крови, выявления опухолевых клеток и измерения давления ликвора в путях его циркуляции, а сам прокол проводят при введении лекарств или анестетиков.
При определенной патологии проведение пункции может нанести существенный вред и даже вызвать гибель больного, поэтому перед ее назначением обязательно исключаются возможные препятствия и риски.
Противопоказания к спинномозговой пункции включают:
- Признаки или подозрение на дислокацию структур мозга при его отеке, новообразовании, кровоизлиянии — уменьшение давления ликвора ускорит вклинение стволовых отделов и может вызвать гибель пациента прямо во время процедуры;
- Гидроцефалия, вызванная механическими препятствиями для движения ликвора (спайки после инфекций, операций, врожденные пороки);
- Нарушения свертываемости крови;
- Гнойные и воспалительные процессы кожи в месте прокола;
- Беременность (относительное противопоказание);
- Разрыв аневризмы с продолжающимся кровотечением.
Особенности проведения и показаний к спинномозговой пункции определяют характер предоперационной подготовки. Как и перед любой инвазивной процедурой, пациенту предстоит сдать анализы крови и мочи, пройти исследование свертывающей системы крови, КТ, МРТ.
Чрезвычайно важно оповестить врача обо всех принимаемых препаратах, аллергических реакциях в прошлом, сопутствующей патологии. Минимум за неделю отменяются все антикоагулянты и ангиагреганты из-за риска кровотечения, а также противовоспалительные средства.
Женщины, которым планируется пункция спинномозговой жидкости и, особенно, при рентгеноконтрастных исследованиях, должны быть уверены в отсутствии беременности, чтобы исключить негативное влияние на плод.
Пациент либо приходит на исследование сам, если пункция планируется в амбулаторных условиях, либо его доставляют в процедурный кабинет из отделения, где он проходит лечение. В первом случае стоит заранее обдумать, как и с кем придется добираться домой, так как после манипуляции возможны слабость и головокружение. Перед пункцией специалисты рекомендуют не есть и не пить минимум 12 часов.

Обычно спинномозговая пункция не требует общего наркоза, достаточно ввести местные анестетики, чтобы пациент комфортно ее перенес. В более редких случаях (аллергия на новокаин, например) допускается пункция без анестезии, а больной предупреждается о возможной болезненности. Если есть риск отека мозга и его дислокации при проведении спинномозговой пункции, то целесообразно введение фуросемида за полчаса до процедуры.
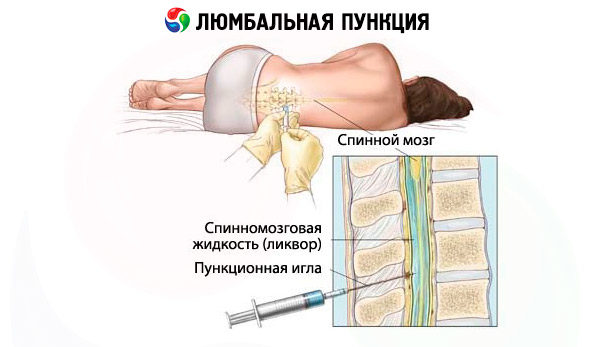
Для осуществления пункции спинномозговой жидкости обследуемого укладывают на жесткий стол на правом боку, нижние конечности подняты к брюшной стенке и обхвачены руками. Возможно выполнение прокола в сидячем положении, но при этом спина также должна быть как можно больше согнута. У взрослых допускаются проколы ниже второго поясничного позвонка, у детей ввиду риска повреждения спинномозговой ткани — не выше третьего.
Техника спинномозговой пункции не представляет никаких трудностей для обученного и опытного специалиста, а ее тщательное соблюдение помогает избежать серьезных осложнений. Пункция спинномозговой жидкости включает несколько последовательных этапов:
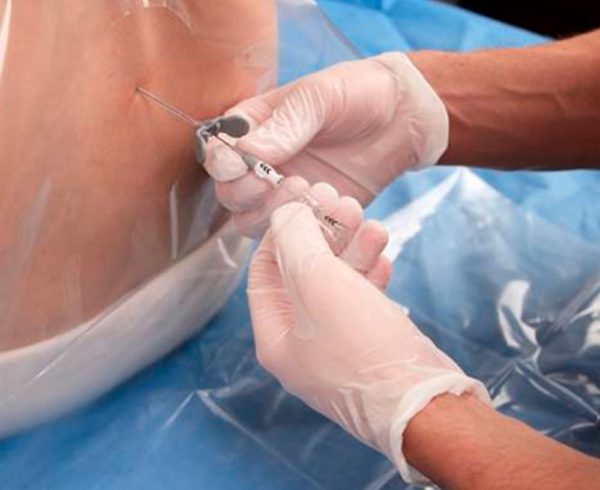
- Подготовительный — стерильная игла с мандреном, емкости для сбора ликвора, одна из которых — стерильная с пробкой, готовятся медсестрой непосредственно перед процедурой; врач использует стерильные перчатки, которые дополнительно протираются спиртом;
- Пациент ложится на правый бок, сгибает ноги в коленях, помощник дополнительно сгибает позвоночник больного и фиксирует его в этой позе;
- Медсестра, помогающая в проведении операции, смазывает место введения иглы в поясничной области, начиная с точки пунктирования и к периферии, дважды йодом, потом трижды этанолом для удаления йода;
-
Хирург прощупывает место пункции, определяет подвздошный гребень, мысленно проводит от него перпендикулярную линию к позвоночнику, которая попадает в промежуток между 3 и 4 поясничными позвонками, пунктировать можно здесь же либо на позвонок кверху, эти места считаются безопасными, так как вещество спинного мозга на этом уровне отсутствует;
- Местная анестезия проводится с помощью новокаина, лидокаина, прокаина, которые вводятся в кожу до полного обезболивания мягких тканей;
- В намеченное место прокола вводят иглу срезом вверх под прямым углом к поверхности кожи, затем аккуратно, слегка наклоня ее в направлении головы пациента, продвигают вглубь, при этом врач ощутит три провала иглы — после прокола кожи, межпозвоночной связки и твердой оболочки спинного мозга;
- Третий провал свидетельствует, что игла проникла в подоболочечное пространство, после чего извлекают мандрен. В этот момент может выделиться ликвор, а если его нет, то иглу вводят глубже, но очень аккуратно и медленно ввиду близости сосудистого сплетения и риска кровотечения;
- В момент нахождения иглы в канале спинного мозга измеряется ликворное давление — с помощью специального манометра или визуально, по интенсивности тока спинномозговой жидкости (в норме — до 60 капель за минуту);
- Собственно взятие спинномозгового пунктата в 2 пробирки: в стерильную помещают 2 мл жидкости для бактериологического анализа, во вторую — ликвор, направляемый для анализа клеточного состава, уровня белка, сахара и т. д.;
- Когда ликвор получен, иглу извлекают, место прокола закрывают стерильной салфеткой и заклеивают пластырем.
Указанный алгоритм действий обязателен вне зависимости от показаний и возраста больного. От аккуратности действий врача зависит риск опаснейших осложнений, а в случае спинномозговой анестезии — степень и длительность обезболивания.
Объем жидкости, добытой при пункции, составляет до 120 мл, но для диагностики достаточно 2-3 мл, используемых для дальнейшего цитологического и бактериологического анализов. Во время пункции возможна болезненность в месте прокола, поэтому особенно чувствительным пациентам показано обезболивание и введение успокоительных препаратов.
В течение всей манипуляции важно соблюдать максимальную неподвижность, поэтому взрослых удерживает в нужной позе помощник врача, а ребенка — один из родителей, который также помогает малышу успокоиться. У детей анестезия обязательна и позволяет обеспечить спокойствие пациенту, а врачу дает возможность аккуратно и не спеша действовать.
Многие больные боятся пункции, так как заведомо уверены, что это больно. В действительности же прокол вполне терпим, а боль чувствуется в момент проникновения иглы через кожу. По мере того, как мягкие ткани «пропитываются» анестетиком, боль уходит, появляется чувство онемения или распирания, а затем и вовсе все негативные ощущения проходят.
Если в процессе пункции был задет нервный корешок, то неизбежна резкая боль, подобная той, которая сопровождает радикулит, однако эти случаи относят скорее к осложнениям, нежели к нормальным ощущениям при проколе. В случае спинномозговой пункции при повышенном количестве ликвора и внутричерепной гипертонии по мере удаления избытка жидкости пациент отметит облегчение, постепенное исчезновение чувства давления и боли в голове.
После взятия ликвора пациента не поднимают, а доставляют в лежачем положении в палату, где он как минимум два часа лежит на животе без подушки под головой. Малышей до года укладывают на спину с подушкой под ягодицами и ножками. В ряде случаев опускают головной конец кровати, что позволяет снизить риск дислокации мозговых структур.
Первые несколько часов пациент находится под тщательным врачебным наблюдением, каждые четверть часа специалисты контролируют его состояние, так как до 6 часов может продолжаться ток ликвора из пункционного отверстия. При появлении признаков отека и дислокации мозговых отделов оказываются неотложные мероприятия.
После спинномозговой пункции необходим строгий постельный режим. Если показатели ликвора в норме, то через 2-3 дня можно вставать. В случае аномальных изменений в пунктате пациент остается на постельном режиме до двух недель.
Уменьшение объема жидкости и некоторое снижение внутричерепного давления после спинномозговой пункции могут спровоцировать приступы головной боли, которая может длиться около недели. Ее снимают анальгетиками, но в любом случае при таком симптоме следует поговорить с врачом.
Забор ликвора для исследования может быть сопряжен с определенными рисками, а при нарушении алгоритма пункции, недостаточно тщательной оценке показаний и противопоказаний, тяжелом общем состоянии пациента вероятность осложнений увеличивается. Наиболее вероятными, хотя и редкими, осложнениями спинномозговой пункции считаются:
- Смещение мозга вследствие оттока большого объема ликвора с дислокацией и вклиниванием стволовых отделов и мозжечка в затылочное отверстие черепа;
- Боли в пояснице, ногах, нарушения чувствительности при травме корешка спинного мозга;
- Послепункционная холестеатома, когда в канал спинного мозга попадают клетки эпителия (при использовании некачественных инструментов, отсутствии мандрена в иглах);
- Кровоизлияние при травмировании венозного сплетения, в том числе — субарахноидальное;
- Инфицирование с последующим воспалением мягких оболочек спинного или головного мозга;
- При попадании в подоболочечное пространство антибактериальных препаратов или рентгеноконтрастных веществ — симптомы менингизма с сильной головной болью, тошнотой, рвотой.
Последствия после правильно проведенной спинномозговой пункции редки. Эта процедура дает возможность диагностики и эффективного лечения, а при гидроцефалии сама является одним из этапов борьбы с патологией. Опасность при пункции может быть связана с проколом, при котором возможен занос инфекции, с повреждением сосудов и кровотечением, а также нарушением функции головного или спинного мозга. Таким образом, спинномозговую пункцию нельзя считать вредной или опасной при правильной оценке показаний и риска и соблюдении алгоритма процедуры.
Результат цитологического анализа ликвора готов в день исследования, а при необходимости бактериологического посева и оценки чувствительности микробов к антибиотикам ожидание ответа может растянуться до недели. Это время необходимо, чтобы микробные клетки начали размножаться на питательных средах и показали свою реакцию на конкретные препараты.
Нормальная спинномозговая жидкость не имеет цвета, прозрачна, не содержит эритроцитов. Допустимое количество белка в ней — не более 330 мг в литре, уровень сахара составляет примерно половину от такового в крови больного. Возможно нахождение в ликворе лейкоцитов, но у взрослых нормой считается показатель до 10 клеток на мкл, у детей — несколько выше в зависимости от возраста. Плотность составляет 1,005-1,008, рН — 7,35-7,8.
Примесь крови в ликворе свидетельствует о кровоизлиянии под оболочки мозга либо о травмировании сосуда при проведении процедуры. Чтобы различить эти две причины, жидкость отбирают в три емкости: при кровоизлиянии она окрашена гомогенно в красный цвет во всех трех пробах, а при повреждении сосуда — светлеет от 1 к 3-й пробирке.
Плотность спинномозговой жидкости тоже меняется при патологии. Так, в случае воспалительной реакции она повышается за счет клеточности и белкового компонента, а при излишке жидкости (гидроцефалия) — уменьшается. Параличи, поражение мозга сифилисом, эпилепсия сопровождаются увеличением показателя рН, а при менингите и энцефалите он падает.
Ликвор может темнеть при желтухах или метастазах меланомы, желтеет при увеличении содержания белка и билирубина, после перенесенного ранее кровоизлияния под оболочки мозга.
Помутнение спинномозговой жидкости — очень тревожный симптом, который может говорить о лейкоцитозе на фоне бактериального инфицирования (менингит). Увеличение числа лимфоцитов характерно для вирусных инфекций, эозинофилов — для паразитарных инвазий, эритроцитов — для кровоизлияний. Содержание белка возрастает при воспалении, опухолях, гидроцефалии, инфекционном поражении мозга и его оболочек.
Биохимический состав ликвора также говорит о патологии. Уровень сахара понижается при менингите, а повышается при инсультах, молочная кислота и ее производные нарастают в случае менингококкового поражения, при абсцессах мозговой ткани, ишемических изменениях, а вирусное воспаление, наоборот, ведет к снижению лактата. Хлориды возрастают при новообразованиях и абсцедировании, снижаются при менингите, сифилисе.
По отзывам пациентов, перенесших спинномозговую пункцию, процедура не доставляет существенного дискомфорта, особенно, если ее проводит высококвалифицированный специалист. Негативные последствия крайне редки, а основное беспокойство больные испытывают на этапе подготовки к процедуре, в то время как сама пункция, проводимая под местной анестезией, проходит безболезненно. По истечении месяца после диагностической пункции пациент может вернуться к привычному образу жизни, если иного не потребует результат исследования.
источник
Пункция спинного мозга. Такое страшное словосочетание нередко можно услышать на приеме у врача, а еще страшнее становится, когда эта процедура касается именно вас. Зачем врачи пунктируют спинной мозг? Опасна ли такая манипуляция? Какую информацию можно получить в ходе данного исследования?
Первое, что нужно уяснить, когда речь идет о пункции спинного мозга (а именно так данную процедуру чаще всего называют пациенты), то подразумевается не прокол самой ткани органа центральной нервной системы, а только забор небольшого количества спинномозговой жидкости, которая омывает спинной и головной мозг. Такая манипуляция в медицине называется спинномозговой, или люмбальной, пункцией.
Для чего делают пункцию спинного мозга? Целей такой манипуляции может быть три – диагностическая, обезболивающая и лечебная. В большинстве случаев поясничный прокол позвоночника делается для выяснения состава ликвора и давления внутри позвоночного канала, что косвенно отображает патологические процессы, происходящие в головном и спинном мозге. Но пункцию спинного мозга специалисты могут выполнить с терапевтической целью, например, для введения лекарственных препаратов в субарахноидальное пространство, для быстрого снижения спинномозгового давления. Также не нужно забывать о таком методе обезболивания, как спинальная анестезия, когда анестетики вводят в спинномозговой канал. Это дает возможность проведения большого количества оперативных вмешательств без применения общего наркоза.
Учитывая, что в большинстве случаев пункция спинного мозга назначается именно с диагностической целью, именно о данном виде исследования и пойдет речь в этой статье.
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.
Запрещено взятие люмбальной пункции при объемных образованиях задней черепной ямки или височной доли головного мозга. В таких ситуациях забор даже небольшого количества ликвора может вызвать дислокацию мозговых структур и стать причиной ущемления ствола мозга в большом затылочном отверстии, что влечет за собой немедленный летальный исход.
Также запрещено проводить поясничный прокол при наличии у пациента гнойно-воспалительных поражений кожи, мягких тканей, позвоночника в месте прокола.
Относительными противопоказаниями являются выраженные деформации позвоночника (сколиоз, кифосколиоз и пр.), так как при этом возрастает риск осложнений.
С осторожностью пункцию назначают пациентам с нарушением свертываемости крови, тем, кто принимает препараты, которые влияют на реологию крови (антикоагулянты, антиагреганты, нестероидные противовоспалительные средства).
Процедура люмбальной пункции требует предварительной подготовки. В первую очередь, пациенту назначаются общеклинические и биохимические анализы крови и мочи, обязательно определяется состояние свертывающей системы крови. Проводят осмотр и пальпацию поясничного отдела позвоночника. Чтобы выявить возможные деформации, которые могут препятствовать проведению прокола.
Нужно рассказать врачу о всех лекарствах, которые принимаете сейчас или недавно применяли. Особое внимание следует уделить препаратам, которые влияют на свертываемость крови (аспирин, варфарин, клопидогрель, гепарин и прочие антиагреганты и антикоагулянты, нестероидные противовоспалительные средства).
Также нужно сообщить доктору о возможной аллергии на медикаменты, в том числе на анестетики и контрастные вещества, о перенесенных недавно острых заболеваниях, о наличии хронических недугов, так как некоторые из них могут быть противопоказанием к проведению исследования. Все женщины детородного возраста должны сообщить врачу о возможной беременности.
Запрещено есть на протяжении 12 часов до процедуры и пить на протяжении 4 часов до пункции.
Процедуру проводят в положении пациента лежа на боку. При этом нужно максимально согнуть ноги в коленных и тазобедренных суставах, привести их к животу. Голова должна быть максимально согнутой вперед и приближенной к грудной клетке. Именно в таком положении межпозвоночные промежутки хорошо расширяются и специалисту проще будет попасть иглой в нужное место. В некоторых случаях пункцию проводят в положении пациента сидя с максимально округленной спиной.
Место для прокола выбирает специалист с помощью пальпации позвоночника так, чтобы не повредить нервную ткань. Спинной мозг у взрослого человека заканчивается на уровне 2 поясничного позвонка, но у людей низкого роста, а также у детей (в том числе и новорожденных) он немного длиннее. Поэтому иглу вводят в межпозвоночном промежутке между 3 и 4 поясничными позвонками либо между 4 и 5. Это снижает риск осложнений после пункции.
После обработки кожи антисептическими растворами проводят местную инфильтрационную анестезию мягких тканей раствором новокаина или лидокаина обычным шприцом с иглой. После этого проводят непосредственно люмбальную пункцию специальной большой иглой с мандреном.
Прокол делают в выбранной точке, иглу врач направляет сагиттально и немного вверх. Примерно на глубине 5 см ощущается сопротивление, после чего следует своеобразный провал иглы. Это означает что конец иглы попал в субарахноидальное пространство и можно приступать к забору ликвора. Для этого доктор вынимает из иглы мандрен (внутренняя часть, которая делает инструмент герметичным) и из нее начинает капать ликвор. Если этого не происходит, нужно убедится в правильности проведения пункции и попадании иглы в субарахноидальное пространство.
После набора ликвора в стерильную пробирку иглу осторожно извлекают, а место прокола заклеивают стерильной повязкой. В течении 3-4 часов после прокола пациент должен лежать на спине или на боку.
Первым этапом анализа спинномозговой жидкости является оценка ее давления. Нормальные показатели в положении сидя – 300 мм. вод. ст., в положении лежа – 100-200 мм. вод. ст. Как правило, оценивают давление косвенно – по количеству капель за минуту. 60 капель в минуту соответствует нормальной величине давления ликвора в спинномозговом канале. Повышается давление при воспалительных процессах ЦНС, при опухолевых образованиях, при венозном застое, гидроцефалии и др. заболеваниях.
Дальше ликвор набирают в две пробирки по 5 мл. Их потом используют для проведения необходимого перечня исследований – физико-химического, бактериоскопического, бактериологического, иммунологического, ПЦР-диагностики и пр.
В подавляющем большинстве случаев процедура проходит без каких-либо последствий. Естественно, само проведение пункции – это больно, но боль присутствует только на этапе введения иглы.
У некоторых пациентов могут развиваться следующие осложнения.
Принято считать, что из отверстия после проведения пункции вытекает определенное количество ликвора, вследствие этого снижается внутричерепное давление и возникает головная боль. Такая боль напоминает головную боль напряжения, имеет постоянный ноющий или сдавливающий характер, снижается после отдыха и сна. Может наблюдаться на протяжении 1 недели после пункции, если цефалгия сохраняется спустя 7 дней – это повод обратиться к врачу.
Иногда могут встречаться травматические осложнения пункции, когда иглой можно повредить спинномозговые нервные корешки, межпозвоночные диски. Это проявляется болью в спине, которая после правильно выполненной пункции не возникает.
Если во время прокола повреждены крупные кровеносные сосуды, может возникать кровотечение, формирование гематомы. Это опасное осложнение, которое требует активного медицинского вмешательства.
Возникают при резком падении ликворного давления. Такое возможно при наличии объемных образований задней черепной ямки. Чтобы избежать такого риска, перед тем, как взять пункцию, необходимо выполнить исследование на признаки дислокации срединных структур головного мозга (ЭЭГ, РЕГ).
Могут возникать из-за нарушения правил асептики и антисептики во время проведения пункции. У пациента может развиваться воспаление мозговых оболочек и даже формироваться абсцессы. Такие последствия пункции опасны для жизни и требуют назначения мощной антибактериальной терапии.
Таким образом, пункция спинного мозга – это очень информативная методика диагностики большого количества заболеваний головного и спинного мозга. Естественно, осложнения во время проведения манипуляции и после нее возможны, но они очень редко встречаются, а польза пункции намного превышает риск развития негативных последствий.
источник
Особенности подготовки к люмбальной пункции спинного мозга: для чего делают анализ спинномозговой жидкости
Сегодня существует много методик, благодаря которым можно диагностировать различные заболевания. Одной из них является пункция спинного мозга. Благодаря данной процедуре можно выявить такие опасные болезни, как менингит, нейросифилис, раковые опухоли.
Люмбальную пункцию осуществляют в районе поясничного отдела. Для получения образца спинномозговой жидкости специальную иглу вводят между двумя позвонками. Кроме диагностических целей пункцию могут проводить для введения лекарственных препаратов, для обезболивания. Процедура не всегда безопасная. Поэтому нужно знать все противопоказания и возможные осложнения, прежде, чем ее проводить процедуру.
Ликвор (спинномозговую жидкость) берут из субарахноидального пространства, спинной мозг в процессе процедуры остается не тронутым. Исследование материала дает возможность получить информацию о том или ином заболевании, назначить правильное лечение.
Цели люмбальной пункции:
- лабораторное исследование ликвора;
- снижение давления в головном и спинном мозге путем удаления избытка жидкости;
- измерение давления ликвора;
- введение лекарств (анальгетиков, химиопрепаратов), контрастных веществ (для проведения миелографии, цистернографии).
Чаще исследование назначают тем пациентам, у которых предположительно имеются такие патологии:
- инфекции ЦНС (энцефалит, менингит);
- абсцесс;
- воспаление в спинном и головном мозге;
- ишемический инсульт;
- травмы черепа;
- опухолевые образования;
- кровотечения в субарахноидальном пространстве;
- рассеянный склероз.
В терапевтических целях люмбальную пункцию часто используют при межпозвоночных грыжах для введения лекарственных препаратов. Учитывая некоторую опасность процедуры для пациента, ее рекомендуется проводить только в тех случаях, когда она крайне необходима.
Узнайте о наиболее частых причинах боли внизу спины у женщин, а также о том, как избавиться от болевого синдрома.
Что такое хрящевые узлы Шморля в телах позвонков и как избавиться от образований? Ответ прочтите по этому адресу.
Забор спинномозговой жидкости не проводят при больших образованиях задней ямки черепа или височной области мозга. Такая процедура при данных патологиях может вызвать ущемление мозгового ствола в отверстии затылка и привести к летальному исходу.
Нельзя делать прокол, если у человека имеются гнойные воспаления кожного покрова, позвоночного столба в месте предполагаемой пункции. Высокий риск осложнений после процедуры существует при явных деформированиях позвоночника (кифоз, сколиоз). Очень осторожно нужно проводить пункцию при проблемах со свертываемостью крови, а также людям, принимающим некоторые препараты (Аспирин, Напроксен), антикоагулянты (Варфарин, Клопидогрел).
Специальных подготовительных мероприятий перед люмбальной пункцией не существует. Перед процедурой пациенты сдают аллергопробы на переносимость вводимых обезболивающих средств. Перед забором спинномозговой жидкости обязательно делают местное обезболивание.
Пациент укладывается на кушетку на бок. Колени нужно прижать к животу. Подбородок прижать как можно ближе к груди. Благодаря такой позе отростки позвоночного столба раздвигаются, иглу можно ввести беспрепятственно.
Область введения иглы должна быть хорошо продезинфицирована спиртом и йодом. Потом вводят анестетик (чаще Новокаин). Пока проводится пункция, пациент должен лежать неподвижно. Для процедуры берут одноразовую стерильную 6-сантиметровую иглу, которую вводят под небольшим углом. Прокол делают между 3 и 4 позвонком ниже уровня окончания спинного мозга. У новорожденных ликвор забирают из верхней части большой берцовой кости.
Если спинномозговую жидкость берут для диагностических целей, достаточно всего 10 мл. К игле крепится монометр, который измеряет внутримозговое давление ликвора. У здорового человека жидкость прозрачная, вытекает за 1 секунду в объеме 1 мл. При повышенном давлении эта скорость возрастает.
Забор длится до получаса. За ходом процедуры специалист следит с помощью рентгеноскопии. После того, как будет взято необходимое количество жидкости, иглу аккуратно вынимают, на место прокола наклеивают пластырь.
После манипуляции человек должен лечь на ровную твердую поверхность и 2 часа лежать неподвижно. В течение суток нельзя вставать и сидеть. Потом в течение 2 дней нужно соблюдать постельный режим и пить как можно больше жидкости.
Сразу после забора материала больной может чувствовать головные боли, напоминающие мигрень. Они могут сопровождаться тошнотой или рвотой. Во время восстановления организмом недостатка спинномозговой жидкости возникают приступы вялости, слабости. В зоне прокола могут быть боли.
Узнайте о первых признаках воспаления седалищного нерва, а также о методах лечения недуга в домашних условиях.
Программу упражнений для укрепления мышечного корсета позвоночника можно увидеть в этой статье.
На странице http://vse-o-spine.com/travmy/rastyazhenie-myshts-spiny.html прочтите о характерных симптомах и эффективных методах лечения растяжения мышц спины.
При анализе жидкости в первую очередь оценивают ее давление. Норма в сидячем положении – 300 мм. вод. ст., в положении лежа – 100-200 мм. вод. ст. оценка давления производится исходя из количества капель в минуту. Если давление повышено, то это может указывать на воспалительные процессы ЦНС, наличие опухолей, гидроцефалии.
Жидкость разделяют надвое (по 5 мл в пробирке) и отправляют ликвор на дальнейшие исследования:
- иммунологическое;
- бактериологическое;
- физико-химическое.
Здоровый человек имеет прозрачный бесцветный ликвор. При появлении розового, желтого оттенка, тусклости, можно говорить о наличии инфекционного процесса.
Изучение концентрации белков дает возможность выявить воспалительный процесс в организме. Показатель белка более 45 мг/дл – отклонение от нормы, указывающее на присутствие инфекции. Об инфицировании указывает также повышение концентрации мононуклеарных лейкоцитов (норма до 5 штук). Ликвор также исследуется на концентрацию глюкозы, выявление вирусов, бактерий, грибков, обнаружение атипичных клеток.
Пункция спинного мозга – процедура, которая может быть сопряжена опасными последствиями. Поэтому проводить ее должен только квалифицированный специалист с большим опытом и глубокими знаниями.
Возможные осложнения:
- утечка жидкости в близлежащие ткани, которая может вызывать сильные головные боли;
- паралич нижних конечностей, судороги, если анестетик попадает на спинномозговую оболочку;
- массивное кровоизлияние из-за повышенной нагрузки на головной мозг;
- повреждение спинномозговых нервов иглой могут вызвать боли в спине;
- если нарушены правила антисептики, может произойти инфицирование, развиться воспалительный процесс или абсцесс мозговых оболочек;
- ущемление нервного центра, а в результате – нарушение дыхательной функции.
Если после люмбальной пункции не соблюдать правила реабилитации, это также может привести к серьезным осложнениям.
Далее видео, в тором специалист клиники «Московский доктор» расскажет больше полезной информации о пункции спинного мозга:
источник
Пункция спинного мозга представляет собой метод нейрохирургической диагностики, основанный на введении специальной медицинской иглы в центральный позвоночный канал с целью получения циркулирующей в подпаутинном пространстве жидкости. В ряде случаев процедура применяется с лечебной и профилактической целью для локального введения лекарственных препаратов (например, после нейрохирургических операций на позвоночнике). Благодаря большому опыту в проведении подобных манипуляций на сегодняшний день удается значительно снизить риски тяжелых последствий, но небольшая вероятность осложнений после пунктирования субарахноидального пространства спинного мозга все же присутствует. Для профилактики возможных патологий необходимо выполнять все указания врача и его ассистентов во время самой процедуры, а также придерживаться рекомендаций относительно режима не менее трех дней после поясничного прокола.
Основная цель пунктирования субарахноидального пространства – получение ликвора (цереброспинальной жидкости) для дальнейшей оценки микробиологических и биохимических показателей. Ликвором называется прозрачная бесцветная жидкость, заполняющая СМЖ-проводящие пути, защищающая мозг от механического воздействия и поддерживающая нормальное внутричерепное давление. Пациентам, страдающим повышенным ВЧД, прокол подпаутинного пространства показан для удаления избытков жидкости и проводится в качестве экстренной медицинской помощи для профилактики инсультов и гидроцефалии, которую также называют водянкой мозга.
Абсолютными показаниями для проведения пунктирования субарахноидального пространства является наличие клинических симптомов инфекционно-воспалительных заболеваний спинномозговых оболочек, а также различные аутоиммунные и метаболические нарушения центральной нервной системы. Оценка химического состава и реологических свойств вырабатывающейся в эпендимальных клетках жидкости необходима больным с лейкодистрофией – тяжелым наследственным заболеванием, при котором поражается белое вещество мозга (скопление длинных цилиндрических отростков нервных клеток, покрытых миелиновой оболочкой). При некоторых видах нейропатий врач также может предложить проведение поясничной пункции для уточнения этиологической и патогенетической картины поражения ЦНС.
Процедура также может быть показана при наличии следующих состояний и патологий:
- наличие признаков, которые могут указывать на кровоизлияние в подпаутинное пространство (острая головная боль, пульсация в затылочной и височной части головы, судороги, нарушение сознания, многократная рвота и т.д.);
- необходимость введения контрастов для проведения других методов диагностики;
- необходимость экстренного снижения ВЧД;
- злокачественные опухоли позвоночника, спинного, костного мозга и других органов и тканей, исследование ликвора при которых позволит получить более точную картину заболевания и определиться с тактикой дальнейшего ведения онкобольного;
- септическая закупорка сосудов;
- некоторые системные патологии фиброзно-соединительной ткани (болезнь Либмана-Сакса).
Пункция спинного мозга может применяться для эндолюмбального введения лекарств, например, антибиотиков и антисептиков при инфекционных поражениях ЦНС или цитостатиков (противоопухолевых препаратов) для лечения различных новообразований. Таким же способом вводятся анестетики (лидокаин и новокаин) для выполнения местной анестезии.
У детей до 2 лет экстренная пункция подпаутинного пространства может применяться при лихорадочном синдроме неуточненного генеза при условии отсутствия эффекта на терапию антибиотиками, глюкокортикоидами и другими препаратами первой линии, применяющимися для лечения различных воспалительных заболеваний.
Важно! Большинство нейровизуализационных диагностических методов полностью заменяют собой люмбальный прокол, но при некоторых заболеваниях, например, нейролейкемии, добиться полной клинической и патогенетической картины можно, изучив состав и свойства цереброспинальной жидкости.
Абсолютным и категоричным противопоказанием для выполнения субарахноидальной пункции является смещение одних сегментов мозга относительно других его структур, так как введение инструментария в подпаутинное пространство в этом случае приводит к возникновению разницы между показателями цереброспинального давления на различных участках и может стать причиной внезапной смерти больного прямо на операционном столе.
Тщательно взвешиваются и оцениваются все возможные риски и их соотношение с предполагаемой пользой при наличии следующих противопоказаний, которые считаются относительными:
- инфекционные и гнойничковые заболевания кожи в области поясницы (фурункулез, карбункулез, грибковые заболевания и т.д.);
- врожденные аномалии, пороки развития и дефекты позвоночной трубки, центрального позвоночного канала и спинного мозга;
- нарушение свертывающей способности крови;
- ранее проведенная блокада подпаутинного пространства.
При наличии данных противопоказаний, которые большинство нейрохирургов и неврологов считают условными, процедура переносится до момента устранения имеющихся ограничений и заболеваний. Если это невозможно, и диагностика должна быть проведена в срочном порядке, важно учитывать все возможные риски. Например, в случае инфекционных заболеваний кожи в месте прокола после пунктирования больному назначаются антибиотики и противомикробные средства широкого спектра для профилактики инфицирования внутренних тканей организма и развития воспалительных реакций.
Осевым (мозжечково-тенториальным) вклинением называется опущение головного мозга в большое затылочное отверстие, которое является естественным отверстием костей черепа. Клинически патология проявляется наступлением комы, ригидностью шейных мышц, внезапной остановкой дыхания. При отсутствии экстренной помощи наступает острая ишемия и гипоксия тканей мозга, и человек умирает. Чтобы не допустить синдрома вклинения во время процедуры, врач использует максимально тонкую иглу и производит забор минимально необходимого количества жидкости, чтобы предупредить резкие перепады цереброспинального давления.
Максимальные риски осевого вклинения наблюдается при наличии следующих патологий:
- гидроцефалия 3-4 степени;
- новообразования большого размера;
- сильно повышенные показатели ВЧД (разница между давлением ликвора и атмосферным давлением);
- нарушение проходимости ликворопроводящих путей.
При наличии этих четырех факторов риск внезапного вклинения головного мозга максимален, поэтому данные патологии в большинстве случаев являются абсолютными противопоказаниями для проведения поясничной пункции.
Страх, испытываемый пациентами, которым предстоит пройти процедуру люмбального прокола, может возникать на фоне недостаточной информированности больного об особенностях люмбального пунктирования и неправильного представления о порядке его проведения.
Прокол поясницы относится к медицинским процедурам, для выполнения которых необходимо строгое соблюдение правил асептики. По этой причине подобные манипуляции проводятся в операционной, а больной госпитализируется на одни сутки в неврологический стационар в отделение нейрохирургии. Допустимо выполнение прокола в условиях дневного стационара: при отсутствии осложнений пациента отпускают домой через 2-4 часа после пунктирования.
Перед прохождением процедуры пациент должен подписать информированное согласие на проведение медицинских манипуляций, а также пройти необходимое обследование. В перечень обязательного диагностического минимума перед проведением поясничной функции входят:
- обследование глазного дна (для выявления возможных симптомов повышенного внутричерепного давления);
- компьютерная томография головного и спинного мозга для исключения опухолевых образований и гидроцефалии;
- общий анализ крови (при выявлении тромбоцитарной недостаточности требуется медикаментозная коррекция).
Если пациент принимает препараты из группы антикоагулянтов (разжижающие кровь и повышающие ее текучесть), лечение необходимо отменить за 72 часа до назначенной процедуры.
Классической и наиболее эффективной позой для поясничного прокола считается положение, когда человек лежит на краю операционного стола (на боку), прижав согнутые в тазобедренных и коленных суставах ноги к животу. Голова также должна быть наклонена вперед (подбородок тянется в направлении колен). Такое положение обеспечивает максимальное расширение межостистых промежутков между позвонками и облегчает прохождение иглы в позвоночный канал.
В некоторых случаях, например, при большом количестве жира в области спины, введение иглы в лежачем положении затруднительно. В таких ситуациях манипуляции проводятся в сидячем положении: больной садится на край стола или кушетки, ноги ставит на специальную подставку, руки скрещивает в области грудной клети и опускает на них голову.
Для выполнения прокола используют специальную иглу Бира с жестким стержнем, применяемым для закрытия отверстий в трубчатых инструментах (мандреном). Ее вводят в пространство между остистыми отростками на уровне L3-L4 или L4-L5. У детей спинной мозг расположен немного ниже, чем у взрослых, поэтому детям пунктирование выполняется строго на уровне L4-L5. Критерием того, что игла достигла субарахноидального пространства, является ощущение «провала» (инструмент опускается в пустую полость). Если все было выполнено правильно, из иглы начинает стекать прозрачная жидкость – ликвор.
До начала пунктирования кожа в радиусе 15-25 см от места прокола обрабатывается спиртовым раствором йода. Субарахноидальная пункция не требует общего обезболивания и проводится под местной анестезией, для чего во время продвижения иглы через равные промежутки времени вводится анестетик местного действия (чаще всего это 0,25% раствор новокаина).
Для исследования обычно производится забор от 1-2 мл до 10 мл ликвора, который сразу помещается в три пробирки, после чего исследуется его химический состав, реологические свойства, микробиологические показатели.
После забора спинномозговой жидкости место прокола обрабатывается 4% раствором коллоксилина, разведенным в смеси этанола и диэтилового эфира, и заклеивается стерильной ватой. В течение 2 часов пациент должен находиться в лежачем положении (строго лицом вниз) под наблюдением врача, проводившего пункцию. Больному запрещено вставать со стола или кушетки, переворачиваться на спину, приподнимать верхнюю часть туловища, свешивать ноги. В некоторых учреждениях постельный режим назначается на 24 часа, но в клиниках Европы такой подход считается нецелесообразным и неоправданным, и больного отпускают домой уже через 3-4 часа после прокола.
Нормальными побочными эффектами, не указывающими на нарушение техники пунктирования или какие-либо осложнения, являются:
- головная боль;
- повышенная слабость;
- головокружение;
- тошнота и рвота;
- боли в области прокола и других отделах спины;
- затруднение мочеиспускания и дефекации.
Подобные симптомы входят в комплекс постпункционного синдрома, могут сохраняться в течение 7-15 часов (реже – до 1-3 дней) и являться следствием раздражения оболочек спинного мозга. Максимальную выраженность подобные побочные эффекты имеют у лиц с неустойчивой нервной системой и неврологическими патологиями.
Важно! Если головные боли и другие тревожные признаки, появившиеся непосредственно после поясничной пункции, не проходят в течение 72 часов или усиливается спустя сутки после прокола, необходимо сразу обратиться в больницу и исключить возможные осложнения.
Осложнения после пункции спинного мозга, хоть и редко, но все-таки бывают. К ним относятся:
- эпидуральная гематома;
- парез, парестезия и паралич нижних конечностей;
- кровоизлияние в подпаутинное пространство;
- повреждение надкостницы позвонков или мышечно-связочного аппарата позвоночника;
- острый остеомиелит (гнойное воспаление) поясничных позвонков, являющееся результатом нарушения правил асептики;
- кровотечения;
- эпидермоидная киста.
Известны случаи возникновения межпозвоночных грыж в результате повреждения межпозвонковых дисков во время продвижения иглы, поэтому для выполнения процедуры целесообразно использовать только тонкие иглы длиной до 8,7 см и мандреном не более 22 G.
Чтобы снизить риски осложнений, необходимо правильно вести себя во время процедуры: не двигаться, стараться максимально расслабить мышцы спины и выполнять другие рекомендации медперсонала. После пункции важно соблюдать щадящий режим, избегать повышенных физических нагрузок, не наклоняться, не совершать резких движений и не поднимать тяжестей. Алкогольные напитки, особенно при проявлениях постпункционного синдрома, важно полностью исключить до стабилизации самочувствия.
В норме цереброспинальная жидкость имеет умеренную вязкость, прозрачную и бесцветную структуру. Еще до проведения анализа врач оценивает внешний вид ликвора, наличие в нем примесей (например, крови), консистенцию жидкости и скорость ее вытекания. В норме ликвор должен выделяться со скоростью от 20 до 60 капель в минуту. Отклонение от этих показателей может указывать на воспалительные процессы, опухолевые заболевания или метаболические нарушения (например, лейкодистрофию).
Нормальные показатели цереброспинальной жидкости и возможные отклонения
| Параметр | Норма | Показатель повышен (возможные причины) | Показатель понижен (возможные причины) |
|---|---|---|---|
| Плотность спинномозговой жидкости | 1,005-1,008 | Любые воспалительные (включая инфекционные и гнойные) заболевания спинного мозга | Избыток жидкости (возможный признаки гидроцефалии) |
| Уровень pH (кислотность) | 7,3-7,8 | Нейрогенный сифилис, эпилепсия, органические поражения нервной системы | Воспаление мозга и его оболочек |
| Белок | 0,44 г/л | Нейроинфекции, воспаление мозговых оболочек и различных структур головного и спинного мозга, гидроцефалия, злокачественные опухоли | Нейропатия |
| Глюкоза | 2,3-4,0 ммоль/л | Инсульты | Менингит и менингоэнцефалит |
| Соли молочной кислоты | 1,0-2,5 ммоль/л | Воспаление мозга и его оболочек на фоне инфицирования болезнетворными бактериями и любые воспалительные патологии ЦНС | Вирусный цереброспинальный менингит |
| Соли хлороводородной кислоты | 115-135 ммоль/л | Новообразования и скопление гноя в полости черепа | Воспаление мягких оболочек мозга, нейрогенный сифилис, бруцеллез Помутнение спинномозговой жидкости говорит о повышенной инфильтрации лейкоцитарных клеток, а темно-желтая окраска – о возможных метастазах при раке кожи. Пунктирование спинного мозга – эффективная лечебно-диагностическая нейрохирургическая процедура, обладающая высокой степенью достоверности и информативности при подозрении на различные заболевания ЦНС. На сегодняшний день накоплен достаточный практический опыт в проведении подобных манипуляций, и риск возможных осложнений сведен к минимуму, поэтому бояться поясничного прокола не стоит. Все действия выполняются под местным обезболиванием, и пациент не чувствует болей во время процедуры за исключением первичных неприятных ощущений от самого укола. Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём источник Инфекции, онкологические болезни головного и спинного мозга – это заболевания, которые помогает выявлять пункция спинного мозга (люмбальная пункция). Несмотря на непопулярность этого исследования, оно совершенно не опасное. Это обследование, относящееся к инвазивным вмешательствам. В рамках его проведения отбирается спинномозговая жидкость (ликвор) из полости позвоночного канала в области нижнего поясничного отдела позвоночника. На этом уровне спинной мозг отсутствует – он заканчивается на уровнях 1-2 поясничного позвонка. Следовательно, нет риска его повреждения. Исследование ликвора – это незаменимая диагностическая процедура, не имеющая альтернатив. СМЖ, как правило, представляет собой прозрачную, слегка желтоватую жидкость, образующуюся в желудочках. Она протекает через них, окружая мозг и, в конечном итоге, всасывается в венозные узлы. Роль спинномозговой жидкости заключается в механической защите головного мозга от травм, сотрясений (проще можно сказать, что мозг «плавает» в ней), выведении отработанных веществ из мозговой ткани. СМЖ также присутствует в позвоночном канале вокруг спинного мозга, обеспечивая ему аналогичную защиту.
Место прокола при пункции находится между 4-м и 5-м (L4-L5) или между 3-м и 4-м позвонками (L3-L4). Это приблизительно ниже точки, где поясница пересекает воображаемую линию между гребнями бедренных костей. Спинной мозг обычно заканчивается на уровне позвонка L 1-2, у женщин чуть ниже. Мешочек спинномозговых оболочек, содержащих спинной мозг, заканчивается у 2-го крестцового позвонка (S2), поэтому прокол проводится между L3-L5 без опасности его повреждения. При проведении спинномозговой пункции у детей (новорожденных, грудничков и младенцев) прокол обычно делается максимально низко, поскольку спинной мозг у ребенка проходит почти до крестцовой области. Зачем проводится пункция спинного мозга, для чего делают обследование? Взятие ликвора рекомендуется при подозрении на инфекцию, интракраниальное кровотечение (напр., вследствие ЧМТ), для диагностики рассеянного склероза. Процедура призвана давать важную информацию о повреждении органов и систем. Современная медицина не имеет других исследований для получения информации, доступной при лабораторном анализе СМЖ. Показания – для чего берут пункцию спинного мозга:
Важность ликвора заключается в наличии прямого контакта с головным и спинным мозгом. По его составу можно диагностировать ряд заболеваний ЦНС. В зависимости от его цвета, химического состава, микробиологии и цитологии можно выявлять:
Анализ образца СМЖ может подтвердить заражение нервной системы боррелиями, обнаружить антитела к рассеянному склерозу. С помощью этого метода также можно лечить некоторые болезненные состояния. Терапевтическая цель пункции головного мозга:
Существует методика получения СМЖ с помощью атравматической иглы. Ее преимущество в том, что после операции остается очень маленькое отверстие в оболочках позвоночных структур. Использование этой иглы сводит к минимуму постпункционный синдром (при использовании иглы 24 G только 2% пациентов сообщают о возникновении этого осложнения). Еще одно преимущество – проведение амбулаторной формы пункции и, следовательно, сокращение пребывания в неврологическом отделении до 3-4 часов. После процедуры рекомендуется полежать на животе около 30 минут, затем в любом горизонтальном положении в течение 3 часов. По истечении этого времени человек уходит домой. При использовании классической иглы, пациент проводит в больнице 24 часа. Пункция спинномозговой жидкости не проводится при повышенном интракраниальном давлении (более 20 мм.рт.ст.), нарушениях коагуляции и локальном воспалении в месте прокола. Применение контрастного вещества невозможно в случае известной аллергической реакции на него. Противопоказание к рентгенологическому исследованию – беременность. Успех медицинских процедур и абсолютное отсутствие риска нельзя гарантировать. Возможные негативные последствия пункции спинного мозга редки и обычно преходящи. Осложнения включают в себя следующие состояния:
В большинстве случаев люмбальная пункция протекает без осложнений. Возможные проблемы решаются в течение нескольких дней, иногда назначаются лекарства для снятия мышечной ригидности, облегчения боли, инфузии с ионами для обеспечения достаточной гидратации пациента. Также нельзя однозначно исключать серьезное изменение состояния здоровья или появление осложнений, приводящих к дальнейшему хирургическому вмешательству или даже смерти пациента. Не исключается и развитие редких и единичных осложнений, отсутствующих в вышеуказанном списке.
Постпункционная головная боль – это неприятное состояние, связанное с цефалгией или другими проблемами (нарушениями зрения – пациент может временно ослепнуть, расстройствами слуха, тошнотой), иногда возникающее как последствие люмбальной пункции (причина не совсем ясна, принимается во внимание перфорация менинга и внутричерепная гипотензия). Обычно эти нарушения происходят через 24-48 часов после процедуры. Боль обычно возникает после принятия вертикального положения, в положении лежа исчезает. В вертикальном положении давление в позвоночном канале в несколько раз выше, чем в горизонтальном. Проблемы обычно длятся несколько дней (чаще всего 4 дня), но могут продолжаться и на протяжении месяцев. Трудности обычно разрешаются сами собой. Для ускорения восстановления рекомендуется достаточный отдых, соблюдение питьевого режима, прием анальгетиков. В качестве альтернативы возможна следующая терапия:
Перед проколом врач составляет анамнез. Он задает пациенту вопросы, проводит необходимые обследования (напр., анализ крови на выявление возможных нарушений свертываемости, уровня гемоглобина). Перед пункцией следует провести КТ/МРТ головного мозга или обследование глаз, чтобы исключить повышение внутричерепного давления. При превышении показателей выше нормы процедура не может быть выполнена. Это касается, как взрослого человека, так и грудного малыша.
Сообщите врачу о приеме антикоагулянтов или других лекарств, в частности:
Спинномозговая пункция – это операция, выполняемая в клинике. Важная предпосылка успешного обследования – правильная позиция обследуемого пациента. Поясничный прокол чаще всего выполняется в положении сидя на кровати для осмотра, с максимальным наклоном головы вперед, сгибанием нижних конечностей в коленях и приближением их к груди (прогиб спины должен быть как можно большим). Эта позиция, т.н. «кошачья спина», позволяет игле легко проникать в целевое пространство.
Как берут пункцию спинного мозга:
Во время люмбальной пункции проводится тест Квеккенштедта. Он заключается в надавливании пальцем на одну или обе внутренние яремные вены. Если спинномозговой канал проходимый, давление увеличивается. При непроходимости происходит незначительное увеличение давления или отсутствие повышения показателей.
Первый результат теста обычно доступен в течение 1 часа. Если отобранное вещество отправляется для обработки в лабораторию за пределами клиники, в соответствии с объемом обследования результат становится доступным в течение 2-4 недель. Люмбальная пункция – исследование, которое быстро показывает состояние ЦНС, позволяет начать лечение. Единственная альтернативная процедура – сбор ликвора как часть нейрохирургической операции. Если больной не соглашается на проведение процедуры, врач не получает данные, необходимые для постановки правильного диагноза и назначения дальнейшего лечения. Спинномозговая пункция – это не только диагностическая, но также терапевтическая процедура. Речь идет о заборе ликвора из спинномозгового канала или введении лекарственного препарата. Наиболее часто прокол делается в области поясницы. Отбор большего количества СМЖ может снизить внутритекальное давление. Биохимические, цитологические и микробиологические исследования ликвора помогают выявлять инфекции, опухоли и метастазы, некрозы, аутоиммунные, дегенеративные заболевания ЦНС, эпилепсию, кровотечения, кисты. Люмбальная пункция была стандартным медицинским методом на протяжении более 100 лет. Технически это рутинная процедура, проводимая в разных отделах с незначительными различиями, обусловленными местными привычками. Ее реализация сегодня, 50 или 100 лет назад у пациентов одинакового возраста, роста и даже с идентичным диагнозом не меняется. Но современный пациент предварительно проходит несколько диагностических исследований, недоступных ранее. Показания или противопоказания к люмбальной пункции часто оцениваются не только по клинической неврологической картине, но также по данным КТ и МРТ. источник |
 Хирург прощупывает место пункции, определяет подвздошный гребень, мысленно проводит от него перпендикулярную линию к позвоночнику, которая попадает в промежуток между 3 и 4 поясничными позвонками, пунктировать можно здесь же либо на позвонок кверху, эти места считаются безопасными, так как вещество спинного мозга на этом уровне отсутствует;
Хирург прощупывает место пункции, определяет подвздошный гребень, мысленно проводит от него перпендикулярную линию к позвоночнику, которая попадает в промежуток между 3 и 4 поясничными позвонками, пунктировать можно здесь же либо на позвонок кверху, эти места считаются безопасными, так как вещество спинного мозга на этом уровне отсутствует;