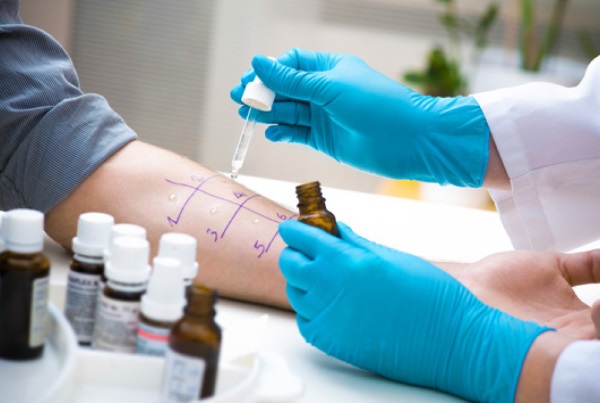
Состояние нашего организма находится под контролем невидимых невооруженному глазу веществ — гормонов. Стоит балансу хотя бы одного из них (а их больше сотни) нарушиться — и сразу же начнутся какие-либо проблемы. Как держать уровень гормонов под контролем и на какие из них нужно обратить внимание при тех или иных заболеваниях? Давайте разберемся.
Гормоны — это высокоактивные биологические вещества, имеющие органическое происхождение. Они синтезируются различными железами внутренней секреции, а затем поступают в кровь. Гормоны регулируют физиологические функции организма (обмен веществ, рост, развитие, пищеварение, реакцию на изменения внешней среды и т.д.), поэтому их баланс очень важен. Ухудшение общего самочувствия, нестабильное эмоциональное состояние, резкое увеличение или снижение массы тела, упадок сил, расстройство сексуальных функций у мужчин и нарушение менструального цикла у женщин — это серьезные поводы для того, чтобы сдать кровь на анализ гормонов. Направить пациента на исследование этих веществ может эндокринолог, терапевт, гинеколог, уролог, невролог, психотерапевт.
Расстройство работы щитовидной железы, как правило, не имеет ярко выраженных симптомов. Отклонение от нормы часто обнаруживается при прохождении УЗИ. В этом случае эндокринолог направляет на анализ ряда гормонов, в числе которых тиреотропный (ТТГ) , общие Т4 и Т3 , анализ на антитела к тиреоглобулину (АТ-ТГ) и к тиреоидной пероксидазе (АТ-ТПО) . Показатель нормы выглядит следующим образом:
- ТТГ: 0,4–4,0 мЕд/л;
- Т3: 2,6–5,7 пмоль/л;
- Т4: 9,0–22,0 пмоль/л;
- АТ-ТГ: 0–18 Ед/мл;
- АТ-ТПО: Срок
Также во время беременности следует контролировать уровень прогестерона, который готовит организм женщины к зачатию, а когда происходит оплодотворение, отвечает за сохранение беременности — регулирует рост матки, молочных желез, оказывает расслабляющее действие на мышцы. За уровнем эстрадиола следят, чтобы предотвратить угрозу выкидыша и развитие патологий у плода. Лактоген показывает, как развивается плацента и плод. Также в течение всей беременности сдают кровь на гормоны щитовидной железы.
При нарушениях менструального цикла, отсутствии овуляции, проблемах с зачатием, невынашивании, эндометриозе следует проверить баланс гормонов, отвечающих за работу половой системы. Это, прежде всего, ЛГ (лютеинизирующий гормон), прогестерон, эстрадиол, пролактин. Норма показателей зависит от дня менструального цикла. Перед анализом обязательно сообщите врачу о приеме лекарственных средств, особенно если вы употребляете гормональные препараты.
Для исследования репродуктивной системы мужчинам показано сдавать кровь на тестостерон. Его недостаточное содержание может стать причиной бесплодия.
Во время возрастной перестройки женского организма гормональный сбой может вызывать дискомфорт: головные боли, перепады настроения, нарушение терморегуляции. Если контролировать уровень гормонов в этот период, многих проблем можно избежать. При климаксе назначают следующие анализы:
- Анализ крови на фолликулостимулирующий гормон (ФСГ) . Позволяет выявить, достаточно ли эстрогенов в организме. Когда их много, концентрация ФСГ низкая, а когда мало — уровень ФСГ вырастает.
- Анализ на содержание эстрадиола . Если его уровень менее 35 единиц, значит, климакс наступил. Очень низкая концентрация эстрадиола грозит развитием атеросклероза и ведет к повышенной хрупкости костей.
- Анализ на наличие прогестерона . Его отсутствие при климаксе считается нормой.
- Анализ на лютеинизирующий гормон . При климаксе его показатель всегда выше нормы.
При нарушении потенции, снижении либидо, хроническом простатите, мужском климаксе, проблемами с зачатием — мужчинам назначают исследование на половые гормоны, перечислим некоторые из них:
- Свободный тестостерон — стероидный андрогенный гормон, обеспечивающий половое развитие и нормальную половую функцию. Норма: 5,5–42 пг/мл.
- Фолликулостимулирующий гормон (ФСГ) — отвечает за работу семенных канальцев и образование спермы. Благодаря ФСГ увеличивается концентрация тестостерона в плазме крови, что обеспечивает созревание сперматозоидов. Норма: 0,7–11,1 мЕд/мл.
- Дигидротестостерон (ДГТ) — сильный естественный андроген, образующийся из тестостерона — главный «ответчик» за эректильную функцию мужчины. Норма: 250–990 пг/мл.
Быстрый набор или потеря веса тоже могут быть вызваны гормональными нарушениями. Эти процессы связаны с «гормоном сытости» — лептином (он посылает в наш мозг сигнал о том, что пора прекратить есть), и «гормоном голода» — грелином (заставляет нас испытывать чувство голода). Что интересно: их выработка и активность зависят не только от того, сколько человек ест, но и от того, сколько спит. Так, если только две ночи подряд спать на два-три часа меньше, чем обычно, организм начнет производить на 15% больше грелина и на 15% меньше лептина. Поэтому прежде чем идти сдавать анализ на эти гормоны, постарайтесь нормализовать режим сна и бодрствования.
При систематическом нарушении работы желудочно-кишечного тракта (ЖКТ) причиной сбоя может стать гормональный сбой. Так, секрецию слизи и бикарбоната, которые выполняют защитную функцию, в желудке стимулируют гастрин, гастрин-рилизинг-гормон, глюкагон. А подавляет ее соматостатин . Секрецию же пепсина (фермента желудочного сока) и соляной кислоты стимулируют ацетилхолин, гистамин, гастрин , подавляют ее соматостатин и желудочный ингибирующий пептид . Опытный гастроэнтеролог для постановки точного диагноза всегда сочтет необходимым порекомендовать пациенту пройти лабораторное исследование на уровень этих и других гормонов, влияющих на работу ЖКТ.
При сахарном диабете необходимо проверить баланс гормонов щитовидной железы, а также уровень инсулина — вещества, вырабатываемого поджелудочной железой. Он поддерживает нужное количество глюкозы, необходимой для всех обменных процессов в организме.
У здоровых людей инсулин в крови находится в пределах от 3,0 до 25,0 мкЕд/мл. У детей показатель несколько ниже и составляет 3,0–20,0 мкЕд/мл. Более высокие значения характерны для беременных женщин (6,0?27,0 мкЕд/мл) и пожилых людей, чей возраст превышает 60 лет (6,0–35,0 мкЕд/мл).
Угревая сыпь, или акне, встречается не только у подростков, но и у взрослых людей. И если у мальчиков и девочек в большинстве случаев это явление достаточно быстро проходит, то взрослым надо подойти к решению данной проблемы серьезно, поскольку угри на лице и теле очень часто являются следствием гормональных нарушений. Врач-эндокринолог, чтобы подобрать оптимальную терапию, должен отправить пациента на анализ крови. Прежде всего, необходимо проверить баланс половых гормонов и гормонов щитовидной железы (мы о них говорили выше). Более детальное обследование предусматривает биохимический и клинический анализ крови, общий анализ мочи, УЗИ яичников, матки и «щитовидки».
Отставание в физическом развитии, задержка роста — эти проблемы напрямую связаны с балансом соматотропного гормона . Он стимулирует развитие костей, мышц и органов. Для детей разного возраста существуют определенные нормы, они приведены в таблице:
Концентрация соматотропного гормона, мМЕ/л
источник
Анализ на гормональный фон у женщин является важнейшим исследованием, позволяющим определить состояние репродуктивной системы пациентки, выявить причину развития таких проблем как бесплодие, нарушение менструального цикла, гирсутизм, тяжелая угревая сыпь (акне) и т.д.
Анализ на женские гормоны при климаксе проводится при развитии тяжелой климактерической симптоматики (выраженной эмоциональной лабильности, нервозности или депрессивных состояниях, нарушениях сердечного ритма, быстро прогрессирующем остеопорозе, частых «приливах», бессоннице, сухости и атрофии слизистой влагалища и т.д.)
Также гормональный профиль исследуется при планировании беременности и во время вынашивания ребенка.
Обследование на гормоны назначается эндокринологом или гинекологом. Как проверить гормональный фон женщины должен решать исключительно профильный специалист, поскольку анализы на гормоны сдаются по специальным схемам, в зависимости от дня менструального цикла.
Все лечение назначается индивидуально, на основании комплексного обследования.
Самостоятельная трактовка анализов и подбор лечения категорически запрещены и могут привести к серьезным последствиям для здоровья.
К основным анализам на гормональный фон относится исследование уровня:
По показаниям, дополнительно определяется уровень соматотропного гормона (СТГ), аденокортикотропного гормона (АКТГ), 17-кетостероидов и кортизола (гидрокортизола).
Данные исследования проводятся при наличии у пациентки:
- бесплодия;
- самопроизвольных абортов;
- менструальных нарушений;
- задержки полового развития или преждевременного полового развития;
- межцикловых выделений;
- дисфункциональных маточных кровотечений;
- сниженного полового влечения;
- болей во время полового акта;
- сухости и атрофии слизистой влагалища;
- признаков эндометриоза;
- гирсутизма;
- ановуляции;
- симптомов поликистозных яичников;
- хронических воспалительных процессов в малом тазу;
- галактореи;
- мастопатии;
- новообразований в матке, яичниках и молочных железах;
- признаков полового инфантилизма;
- ожирения;
- сердечно-сосудистых патологий в молодом возрасте;
- признаков остеопороза;
- ожирения;
- нарушений лактации после родов;
- болей в молочных железах;
- тяжелого ПМС;
- тяжелых климактерических расстройствах;
- выпадения волос;
- акне и т.д.
Также гормональный фон исследуют для определения овуляторного периода, оценки контроля проводимой гормональной терапии, контроля медикаментозных индукций овуляции, перед проведением экстракорпоральных оплодотворений, оценке состояния фето-плацентарных комплексов и т.д.
Пациенткам, планирующим беременность, рекомендовано определение уровней:
Пациентам с акне рекомендовано определение уровня:
- прогестерона;
- эстрогена;
- тестостерона;
- дегидроэпиандростерона;
- 17-кетостероидов;
- кортизола.
При наличии ожирения рекомендовано определение уровней:
Перед началом менструаций в норме отмечается увеличения уровня андрогенных гормонов. При чрезмерном увеличении перед месячными андрогенных гормонов появляются высыпания на коже, раздражительность, бессонница и другие проявления ПСМ.
Пациентов часто беспокоит вопрос: кровь на гормоны сдается натощак или нет?
Все гормональные исследования проводятся исключительно натощак.
Также, за один-два дня до сдачи гормонов не рекомендовано заниматься сексом.
Минимум за сутки до исследования следует исключить употребление спиртных напитков.
Перед забором крови нельзя курить.
Утром перед сдачей анализов разрешено пить воду без газа.
Накануне исследования рекомендовано воздержаться от посещения сауны, тяжелых физических нагрузок, избегать стрессов.
Лечащий врач и сотрудники лаборатории должны быть уведомлены обо всех препаратах, принимаемых пациенткой. Это связано с тем, что многие лекарственные средства способны влиять на уровень гормонов.
Гипофиз является важнейшим эндокринным органом человека. Он отвечает за синтезирование пролактина, аденокортикотропного, тиреотропного, соматотропного, фолликулостимулирующего, лютеинизирующего и т.д. гормонов.
В норме, гормоны гипофиза оказывают влияние на все органы и системы организма. Они влияют на рост и развитие организма, метаболические процессы, функционирование репродуктивной системы, синтезирование гормонов другими эндокринными органами и т.д.
Выработка лютеинизирующего гормона осуществляется передней гипофизарной долей. В норме, ЛГ и ФСГ регулируют работу репродуктивной системы, отвечают за стимуляцию синтезирования эстрогенов яичниковыми тканями, поддерживают процессы созревания желтого тела, активизируют синтез прогестерона, индуцируют начало овуляции, контролируют созревание фолликулов в яичниках и т.д.
Анализы на уровень ЛГ у женщин сдают с 3-го по 8-й или с 19-го по 21-й день цикла.
Уровень лютеинизирующего гормона в организме женщины зависит от фазы менструального цикла и возраста пациентки.
Повышение ЛГ может наблюдаться при наличии у пациентки:
- базофильных гипофизарных аденом;
- гипергонадотропного гипогонадизма;
- синдрома яичникового истощения;
- СПКЯ (синдром поликистозных яичников);
- эндометриоза;
- истощения и анорексии;
- почечных недостаточностей и т.д.
Также уровень ЛГ может повышаться на фоне тяжелых физических нагрузок, лечения гозерелином, кетоконазолом, местранолом, налоксоном, спиролактоном, тамоксифеном, тролеандомицином и т.д.
Снижение ЛГ в норме наблюдается во время вынашивания ребенка, после перенесенных стрессов, хирургических вмешательств, при длительном курении большого количества сигарет.
Также, низкий лютеинизирующий гормон может наблюдаться при:
- гипоталамических формах аменореи;
- гипогонадотропных формах гипогонадизма;
- гипофизарном нанизме;
- ожирении;
- недостаточностях лютеиновых фаз;
- болезни Шихана;
- атипичных формах синдрома поликистозных яичников
- лечении антиконвульсантами, карбамазепином ® , конъюгированными эстрогенами, дигоксином ® , пероральными контрацептивами, правастатином ® , прогестероном ® , тамоксифеном ® , вальпроевой кислотой ® и т.д.
Нормальный уровень фолликулостимулирующего гормона необходим для стимуляции созревания половых клеток, синтезирования и выделения эстрогенов, обеспечению полноценного созревания фолликулов, наступлении овуляторной фазы.
Сдавать кровь на уровень фолликулостимулирующего гормона необходимо на четвертый-шестой или девятнадцатый-двадцать первый день цикла.
Повышенный ФСГ может наблюдаться при недостаточной функции половых желез, дисфункцональных маточных кровотечениях, менопаузальных нарушениях, почечных недостаточностях, гипофизарных опухолях, базофильных гипофизарных аденомах, эндометриоидных кистах яичников, синдромах истощения яичников и т.д.
Также уровень гормона может повышаться при лечении кетоконазолом, леводопой, нафарелином, налоксоном, правастатином, тамоксифеном и т.д.
Снижение уровня гормона может наблюдаться при вторичных гипоталамических аменореях, гипогонадотропном гипогонадизме, ожирении, отравлении свинцом, синдроме Шихана, гиперпролактинемии, лечении стероидными средствами, карбамазепином, тамоксифеном, соматотропным гормоном, вальпроевой кислотой, гонадотропин-рилизинг-гормоном и т.д.
Нормальный уровень соматотропного гормона необходим для полноценного роста и развития всех органов и систем. Для детей уровень гормона крайне важен в период роста (нормальное развитие костных тканей) и полового созревания.
Показаниями к проведению исследований на данный гормон проводится при наличии у пациента задержки роста и полового развития, раннего полового развития, ускоренного роста, остеопороза, миастений, алопеции, склонности к гипогликемическим состояниям, постоянной потливости, порфирии.
Повышенная выработка соматотропного гормона гипофиза может наблюдаться при наличии у пациентки:
- гипофизарных гигантизмов;
- акромегалий;
- карликовости;
- хронических почечных недостаточностей;
- гипогликемий;
- декомпенсированных форм СД;
- алкоголизма;
- посттравматических состояний.
Также уровень гормона может повышаться при лечении инсулином, кортикотропином, глюкагоном, эстрогенами, норадреналином, дофамином, пропранололом, агонистами дофамина, аргинином, оральными контрацептивами и т.д.
Снижение уровня соматотропного гормона наблюдается при гопофизарном нанизме, гипопитуитаризме, гиперфункции коры надпочечников, хроническом дефиците сна, послеоперационных вмешательств, гипергликемии, лечении прогестероном, глюкокортикостероидами, альфа-адреноблокаторами, бета-адреномиметиками, бромкриптином, кортикостероидами и т.д.
Нормальный уровень пролактина отвечает за нормальное развитие и функцию молочных желез, полноценную лактацию, нормальной родовой деятельности, поддержании полового влечения, нормализации иммунных реакций и т.д.
Максимально высокий уровень пролактина наблюдается в утреннее время, к вечеру наблюдается физиологическое снижение уровня гормона.
Показаниями к проведению анализа на пролактин является наличие у пациентки галактореи, болей в молочных железах, мастопатий, ановуляций, олигоменореии, аменореи, бесплодия, дисфункционального кровотечения из матки, ожирения, остеопороза и т.д.
Повышение пролактинового уровня может наблюдаться при:
- пролактиномах;
- опухолях гипоталамуса;
- гипофизарных аденомах;
- первичных гипотиреозах;
- цирротическом поражении печени;
- эстрогенопродуцирующих опухолях;
- опоясывающем лишае, гиповитаминозе В6;
- терапии антигистаминными средствами, нейролептиками, эстрогенами, кальцитонином, метоклопрамидом и т.д.
Снижение уровня гормона может наблюдаться при апоплексии гипофиза, истинно-переношенной беременности, лечении противосудорожными препаратами, дофаминергическими средствами, нифедипином и т.д.
Данный гормон относится к важнейшим регуляторам функции щитовидной железы. Показаниями к проведению обследования на уровень ТТГ является наличие у пациентки аменореи, задержки полового или психического развития, миопатий, выпадения волос, бесплодия, ожирения, нарушений менструального цикла и т.д.
Анализ крови на ТТГ можно проводить с третьего по восьмой или с девятнадцатого по двадцать первый день цикла.
Повышенный уровень гормона отмечается при наличии у пациентки тиреотропином, базофильных гипофизарных аденом, синдромов неконтролируемой секреции ТТГ, резистентности к ТТГ, ювенильных гипотиреозов, первичных и вторичных гипотиреозов, тяжелых гестозах, после проведения гемодиализа, эктопических опухолях легких, при гипофизарных опухолях, отравлениях свинцом, на фоне противосудорожной терапии, бета-адреноблокаторной терапии, лечения амиодароном ® , рифампицином ® препаратами железа и т.д.
Низкий уровень тиреотропного гормона наблюдается у пациентов с токсическим зобом, тиротоксической аденомой, травмами гипофиза, голоданием, тяжелым стрессами, аутоиммунного тиреоидита, при лечении стероидами, цитостатическими средствами, тироксином ® и т.д.
источник
Большая часть всех процессов в человеческом организме контролируется посредством гормонов – особых биологически активных веществ различной химической структуры. Именно от их количества и скорости выделения во многом зависит рост мускулатуры, уровень обмена веществ и даже вопрос пола человека. Большинство гормонов начинает вырабатываться в организме еще в период внутриутробного развития, обуславливая особенности развития эмбриона.
Например, при превалировании у зародыша выработки женских половых гормонов и рецепторов к ним рождается девочка. Если же наблюдается преобладание мужских гормонов – это приводит к развитию организма по мужскому типу. Однако влияние данной группы биологически активных веществ не заканчивается на этапе определения пола человека, ведь именно половые гормоны в дальнейшем контролируют реализацию одной из важнейших функций человеческого организма – рождение здорового потомства. Можно сказать, что они формируют данный процесс «от и до» — от определения пола и формирования органов репродуктивной системы до возникновения полового влечения и вынашивания ребенка у женщины.
Поэтому роль женских половых гормонов в вопросе планирования семьи и зачатия ребенка крайне важна. Достаточно сказать, что почти половина всех случаев бесплодия у женщин обусловлена именно эндокринными причинами – то есть нарушениями выделения и работы различных гормонов. В связи с этим при трудностях с зачатием любой врач первым делом назначит проведение исследования количества гормонов в крови женщины.
Помимо планирования семьи важность анализа на женские половые гормоны затрагивает еще множество других медицинских специальностей. Кроме эндокринологов результатами такого исследования могут заинтересоваться онкологи, гинекологи, маммологи, ортопеды и нефрологи. Это связано с тем, что любая система гормонов в человеческом организме образует множество взаимосвязей с другими системами тела, поэтому нарушение в одном звене этой цепочки неизбежно приводит к целому каскаду патологических реакций.
Первым пунктом в списке показаний для проведения подобного исследования стоит вопрос планирования семьи. Именно женское бесплодие зачастую заставляет человека обратиться к врачу, тогда как с другими косвенными симптомами гормонального дисбаланса (ожирением, болезненными менструациями или нерегулярным циклом, изменением структуры волос, кожи, ногтей) женщина обычно пытается справиться сама без рекомендации врача.
Таким образом, стоит сдать кровь на уровень женских половых гормонов при невозможности зачатия ребенка на протяжении полугода и более. Столь длительный срок обусловлен тем, что даже на фоне полного здоровья обоих партнеров далеко не всегда получается завести ребенка сразу – благоприятный период для этого составляет всего около недели в месяц. Организм к тому же тщательно готовится к этому процессу, поэтому иногда по причине стрессов на работе, неблагоприятной метеорологической обстановки беременность может не возникнуть в один благоприятный период овуляции и произойти в следующий. Однако шестимесячный срок бесплодных попыток считается достаточным для того, чтобы заподозрить нарушения в репродуктивной системе одного из партнеров. Статистически чаще причиной этого являются именно эндокринные нарушения у женщин, поэтому они проверяются в первую очередь.
Помимо проблем с планированием семьи, анализ на женские половые гормоны рекомендуется производить при следующих патологических состояниях и явлениях:
- Невынашивание беременности, выкидыши, самопроизвольные аборты – нарушение протекания беременности также как и проблемы с зачатием возникают на фоне патологического уровня гормонов. Поэтому если в прошлом такие явления имели место, при новой беременности необходимо регулярно проводить исследование крови на содержание этих биологически активных веществ. В таком случае при нарушении уровня гормонов можно начать своевременную лекарственную коррекцию для сохранения ребенка.
- Нерегулярный менструальный цикл и болезненные или обильные месячные, а также при их отсутствии (аменорее). При любых нарушениях системы гормонов у женщины неизменно будет изменяться картина менструального цикла, так как его протекание полностью контролируется эндокринной системой. Кроме того, гормональную картину крови исследуют при заболеваниях репродуктивной системы – поликистозе яичников, опухолях матки.
- При неприятных ощущениях в молочных железах, болях, выделениях, наличие уплотнений в груди. Некоторые женские половые гормоны стимулируют рост груди и выделение ее секрета. Поэтому описанные жалобы могут быть следствием изменения уровня биологически активных веществ в крови.
- Нарушение роста волос – облысение (аллопеция) либо же наоборот сильный рост волос и оволосение по мужскому типу у женщины. Эти явления прямо указывают на нарушения в половой гормональной сфере.
- Повышение массы тела, особенно не обусловленное питанием или образом жизни, может быть симптомом различных эндокринных заболеваний, в том числе и репродуктивных нарушений.
- Снижение либидо, расстройства в интимной сфере, половые перверсии – все это также может быть следствием патологического выделения гормонов.
- При лечении различных заболеваний при помощи гормональных препаратов – таким образом производиться контроль уровня гормонов в крови.
Кроме того, анализ на уровень женских половых гормонов могут назначать и мужчинам – собственно говоря, их «женская» принадлежность является лишь данью истории. В настоящее время выяснено, что многие из этих веществ играют активную роль и в развитии мужского организма, в том числе и формировании его репродуктивной системы. Точно так же, как и типично «мужской» гормон тестостерон также имеется в женском организме и выполняет в нем ряд функций, поэтому исследование его уровня также входит в рамки такого анализа. Признаками нарушения количества этих биологически активных веществ могут быть гинекомастия (рост молочных желез у мужчин), некоторые формы импотенции, снижение полового влечения (либидо), опухоли и другие повреждения органов эндокринной системы.
К исследованию уровня гормонов прибегают и в случае детей и подростков. Основными причинами для выполнения такого анализа могут быть признаки преждевременного полового созревания или его задержки у подростков.
Самой главной особенностью исследования крови на уровень половых гормонов является факт того, что забор крови не происходит одномоментно. Это связано с тем, что их количество в крови постоянно изменяется, что затрудняет формирование таблицы нормы для каждого гормона. Биологическим отражением таких гормональных скачков является менструальный цикл, по этой причине наиболее удобный момент для анализа на различные биологически активные вещества определяется с его помощью. Ранее для каждого отдельного гормона был свой «идеальный день», что заставляло женщину многократно сдавать кровь в течение месяца. На сегодняшний день существует методика, по которой исследование крови производят три раза за цикл – при каждом из них выясняется картина уровня определенной группы женских половых гормонов.
Женщине необязательно сдавать все три анализа – в этом вопросе все зависит от позиции и мнения лечащего врача. Например, если ему необходимо узнать уровень эстрогена он назначит ей однократное исследование в наиболее благоприятный для этого день цикла. Однако в ряде случаев нужна полная картина всех половых гормонов крови, что требует обязательную сдачу анализа три раза за один цикл. Расчет цикла, как известно, начинается с начала менструаций – первый день месячных является и первым днем менструального цикла. Если женщина при обращении к врачу не помнит дату последних менструаций, то врач назначает ей прием на ближайшее новое начало цикла. После этого происходит процедура сдачи крови в таком порядке:
- Третий-пятый день цикла – сдается кровь для исследования уровня фолликулостимулирующего гормона (ФСГ) и лютеинизирующего (ЛГ) гормонов, а также пролактина.
- Восьмой-десятый день цикла – наиболее удобный момент для определения уровня тестостерона и его предшественника — ДГЭА-с (дегидроэпиандростерон-сульфата)
- Двадцать первый-двадцать второй день – исследуется количество прогестерона и эстрадиола.
Существует и другой подход к определению нормального уровня каждого гормона – по фазе менструального цикла. Согласно этому методу, для каждого биологически активного вещества существует отдельно как минимум шесть показателей нормы по фазам цикла для яичника и других факторов:
- Фолликулярная фаза – с первого по четырнадцатый день, время формирование фолликула с яйцеклеткой;
- Овуляторная фаза – с пятнадцатого по восемнадцатый день – время выхода яйцеклетки из фолликула. Именно в этот период наиболее высокий шанс зачатия, и наблюдается резкий всплеск уровня всех гормонов, за исключением прогестерона.
- Лютеиновая фаза – с девятнадцатого по двадцать седьмой (окончание цикла и начало менструаций). В этот промежуток времени происходи сначала рост (первая половина фазы) и затем постепенный спад уровня прогестерона.
- Уровень гормонов при использовании оральных контрацептивов – использование гормональных средств контрацепции «замораживает» менструальный цикл и уровень гормонов находится на одном уровне, не испытывая особых колебаний.
- Количество биологически активных веществ в постменопаузу – после окончания репродуктивного периода гормональный фон изменяется, но резкие подвижки уровня не характерны.
Такой способ определения количества женских половых гормонов не требует выжидания особого периода для забора крови, но все равно необходимо примерно знать день цикла для определения фазы. Кроме того, этот метод требует высокой квалификации врача, чтобы он мог разобраться в сложных взаимоотношениях гормонов в различные периоды менструального цикла.
Естественно, что у мужчин, детей и женщин в постменопаузу менструального цикла нет, поэтому вышеперечисленные ограничения и сложности никоим образом не касаются данной группы пациентов.
Подготовка к сдаче такого анализа по большому счету не отличается от таковой при других методах лабораторной диагностики. Необходимо за сутки до забора крови исключить употребление кофеинсодержащих напитков, алкоголя, жирной и тяжелой пищи. Кровь сдается утром натощак. Рекомендации по поводу ограничения половой жизни перед сдачей анализа лишены основания – наоборот, лучше сохранять привычный образ жизни, в том числе и в интимной сфере. Это поможет врачу определить именно базовый уровень гормонов женщины.
Как уже было сказано, расшифровка анализа представляет собой определенную сложность, так как данный показатель способен сильно изменяться в зависимости от фазы менструального цикла, эмоционального состояния, даже от времени суток. Так, фолликулостимулирующий гормон выделяется в кровь не непрерывно, а отдельными всплесками раз в три-четыре часа. В период его выделения концентрация данного гормона в крови может резко возрастать (до двух раз), что не может не отразиться на результатах исследования. Поэтому представленные ниже данные таблиц представлены в случае сдачи крови женщиной в период, наиболее благоприятный для определения того или иного гормона.
| Показатель | Норма для мужчин | Норма для женщин |
| Фолликулостимулирующий гормон (ФСГ) | 1—11 мМЕ/мл | 1—11,8 мМЕ/мл |
| Лютеинизирующий гормон (ЛГ) | 0,8—8,4 мМЕ/мл | 1—8,8 мМЕ/мл |
| Пролактин | 105—540 мМЕ\л | 67—726 мМЕ\л |
| Тестостерон | 5,76 — 28,14 нмоль/л | 0,45 — 3,75 нмоль/л |
| ДГЭА-с | 80—560 мкг/л | 35—430 мкг/л |
| Эстрадиол | 7,63—42,6 пг/мл | 43,8—211 пг/мл |
| Прогестерон | 0,7—4,3 нмоль/л | 5,3—86 нмоль/л |
Так как данный тип исследования также назначается детям, а также женщинам после климакса, значение этих параметров анализа будет у них несколько другое:
| Показатель | Норма для детей | Норма для женщин (в постменопаузу) |
| Фолликулостимулирующий гормон (ФСГ) | 0,3—6,7 мМЕ\мл | 31—130 мМЕ\мл |
| Лютеинизирующий гормон (ЛГ) | 0,03—3,9 мМЕ\мл | 18,6—72 мМЕ\мл |
| Пролактин | 91—526 мМЕ\л | 67—726 мМЕ\л |
| Тестостерон | 0,1—1,12 нмоль/л | 0,1—1,42 нмоль/л |
| ДГЭА-с | 0,025—1,45 мкг/мл | 0,1—0,6мкг/мл |
| Эстрадиол | 5—21 пг/мл | 5—46 пг/мл |
| Прогестерон | — | — |
Прогестерон у детей и женщин старше 45-50 лет, как правило, не определяется.
Фолликулостимулирующий гормон (ФСГ) является гормоном передней доли гипофиза, его выделение зависит от воздействия другого биологически активного вещества – гонадолиберина, который образуется в гипоталамусе. Он выполняет важные функции и в женском и в мужском организме:
- У женщин он отвечает за формирование фолликула – особого образования яичников, которое необходимо для правильного созревания яйцеклетки. Раз в месяц в одном из яичников под действием этого соединения начинает формироваться фолликул, который затем разрывается, высвобождая яйцеклетку (овуляция) – на этот процесс уходит вся первая половина менструального цикла. Остаток фолликула превращается в желтое тело, вырабатывающее прогестерон. Если зачатие не произошло, то желтое тело разрушается, однако в случае беременности это образование выделяет прогестерон весь ее период.
- У мужчин данный гормон способствует формированию ряда структур репродуктивной системы – семенных канальцев, яичек. Кроме того, ФСГ у мужчин способствует превращению эстрогенов в тестостерон, повышает уровень мужских гормонов в крови.
Изменения уровня этого гормона свидетельствуют о различного рода репродуктивных нарушениях у лиц обоих полов.
Лютеинизирующий гормон (ЛГ) – как и ФСГ выделяется в передней доли гипофиза под воздействием гипоталамического гонадолиберина. Данный гормон призван обеспечивать нормальное протекание овуляции у женщин, поэтому основной пик его уровня наблюдается накануне этого явления. У мужчин же это соединение контролирует нормальное протекание сперматогенеза и образование тестостерона.
Помимо абсолютного уровня этого вещества важным показателем является его соотношение с фолликулостимулирующим гормоном. У мужчин и девочек до полового созревания индекс такого соотношения составляет единицу, у женщин же репродуктивного возраста количество ФСГ должно превышать уровень ЛГ в 1,5-2 раза.
Пролактин является главным гормоном, который обеспечивает в подростковом возрасте рост молочных желез, а затем активно стимулирует лактацию, то есть выделение молока. По этой причине его уровень в организме мужчин или небеременной женщины довольно низкий. Однако исследование его уровня важно по нескольким причинам:
- В случае беременных женщин – его количество необходимо знать для прогноза и профилактики возможных проблем с кормлением;
- Одна из типов гормонально-активных опухолей – пролактинома – как раз и диагностируется по повышенному уровню данного соединения.
Тестостерон исторически считается типично мужским гормоном, и не зря – он стимулирует рост мышц, волос на лице, даже изменение голоса. Но некоторые его количества присутствуют и в женском организме, где он выделяется клетками сетчатой зоны яичников и надпочечниками. Исследование его уровня производят при наличии определенной симптоматики (гирсутизма, огрубения голоса и другое) у женщин – его повышенное количество может быть причиной бесплодия, а также симптомом такого состояния, как поликистоз яичников. У мужчин понижение его количества сопровождается расстройством репродуктивной системы и половой сферы.
ДГЭА-с или дигидроэпиандростерон-сульфат является предшественником тестостерона, большая часть которого расположена в надпочечниках. Это соединение представляет собой резервную форму гормона, которая выделяется при потребности. Диагностической ценностью обладает его преимущественное расположение в супраренальных железах. Это позволяет определить первопричину повышения уровня тестостерона. Если на фоне высокого содержания мужского гормона наблюдается низкое количество ДГЭА-с – значит, причина патологии находится в яичниках (например, поликистоз). При одновременном повышении обоих показателей диагностируют заболевание надпочечников.
Эстрадиол – является одним из главных женских половых гормонов, обеспечивающий развитие всех вторичных половых признаков. Также он контролирует, наряду с лютеинизирующим гормоном нормальное протекание овуляции и процесса оплодотворения. Его воздействие сказывается и психологическом состоянии женщины – именно данное вещество во многом отвечает за половое влечение у представительниц прекрасного пола.
У мужчин также имеются минимальные количества данного вещества в крови, но его роль в здоровом организме до конца не выяснена. Предполагается, что он всего лишь промежуточное звено для синтеза тестостерона. При некоторых заболеваниях у мужчин он может повышаться.
Прогестерон — один из важнейших гормонов беременности. Именно с недостатком этого вещества связано подавляющее число случаев бесплодия или невынашивания беременности. Это позволяет использовать его для лечения подобных состояний. В основном прогестерон выделяется желтым телом (остатком фолликула, оставшегося после овуляции), основной рост его уровня наблюдается во вторую половину менструального цикла. Если происходит зачатие и беременность, количество этого вещества остается достаточно высоким весь период вынашивания. В случае отсутствия этого явления уровень прогестерона медленно снижается до базового показателя к началу менструации.
Анализ на половые гормоны – очень информативный метод клинического исследования, затрагивающий интересы врачей многих специальностей. Поэтому стоит очень ответственно подходить к его выполнению и расшифровке результатов.
источник
Гормоны – это биологически активные вещества, которые продуцируются различными железами эндокринной системы, после чего поступают в кровь. Они влияют на работу всего организма, во многом определяя физическое и психическое здоровье человека. Анализы на гормоны помогают существенно прояснить клиническую картину заболевания и предотвратить его развитие.
Конечно, не каждая патология требует срочной сдачи таких анализов, тем более что человеческий организм производит десятки видов гормонов, каждый из которых имеет свою «сферу влияния».
Уровень гормонов чаще всего определяют в крови, реже – в моче. Исследования на гормоны могут быть назначены, например, в следующих случаях:
- нарушения в развитии тех или иных органов;
- диагностика беременности;
- бесплодие;
- беременность с угрозой выкидыша;
- дисфункция почек;
- нарушения обмена веществ;
- проблемы с волосами, ногтями и кожей;
- депрессивные состояния и другие психические проблемы;
- опухолевые заболевания.
Направление на анализ могут дать педиатр, терапевт, эндокринолог, гинеколог, гастроэнтеролог, психиатр.
Какие же правила следует соблюдать при сдаче крови на анализ уровня гормонов, чтобы результаты оказались максимально точными? Необходимо воздерживаться от употребления пищи в течение 7–12 часов до забора крови. На протяжении суток до исследования должны быть исключены алкоголь, кофе, физические нагрузки, стрессы, сексуальные контакты. Возможность приема медикаментов в этот период следует обсудить с врачом. При исследовании гормонального статуса женщинам важно знать, в какой день цикла следует сдавать анализы. Так, кровь на фолликулостимулирующий, лютеинизирующий гормоны и пролактин сдается на 3–5 дни цикла, на тестостерон – на 8–10, а на прогестерон и эстрадиол – на 21–22 дни.
Если вы сдаете суточную мочу, следует строго придерживаться схемы ее сбора и соблюдать условия хранения.
Кровь для исследования берется из вены утром натощак. Период исследования составляет, как правило, 1–2 дня. Полученный результат сравнивается врачом с нормами концентрации гормона, разработанными с учетом пола, возраста пациента и других факторов. Изучить эти нормы может и сам больной.
Решить, какие именно анализы надо сдавать на гормоны, может только специалист (эндокринолог, гинеколог, терапевт, гастроэнтеролог и т.д.) по результатам осмотра. Причем количество анализов соизмеримо с числом гормонов, а их в организме более 100. В статье мы рассмотрим лишь самые распространенные виды исследований.
Оценка соматотропной функции гипофиза необходима людям, у которых наблюдаются гигантизм, акромегалия (увеличение черепа, кистей рук и ног) или карликовость. Нормальное содержание соматотропного гормона в крови составляет 0,2–13 мЕд/л, соматомедина-С – 220–996 нг/мл в возрасте 14–16 лет, 66–166 нг/мл – после 80 лет.
Патологии гипофизарно-надпочечниковой системы проявляются в нарушении гомеостаза организма: повышении свертываемости крови, усилении синтеза углеводов, снижении белкового и минерального обмена. Для диагностики таких патологических состояний необходимо определить содержание в организме следующих гормонов:
- Адренокортикотропный гормон отвечает за пигментацию кожи и расщепление жиров, норма – менее 22 пмоль/л в первой половине дня и не более 6 пмоль/л – во второй.
- Кортизол – регулирует обмен веществ, норма – 250–720 нмоль/л в первой половине дня и 50–250 нмоль/л во второй (разница концентрации должна составлять не менее 100 нмоль/л).
- Свободный кортизол – сдается при подозрении на наличие болезни Иценко-Кушинга. Количество гормона в моче составляет 138–524 нмоль/сутки.
Эти анализы часто назначаются эндокринологами при ожирении или недостатке веса, их сдают, чтобы определить, есть ли серьезные гормональные сбои и какие именно.
Нарушение работы щитовидной железы проявляется повышенной раздражительностью, изменением массы тела, повышением артериального давления, чревато гинекологическими заболеваниями и бесплодием. Какие анализы следует сдавать на гормоны щитовидной железы, если обнаружено хотя бы несколько из вышеназванных симптомов? В первую очередь речь идет об исследовании уровня трийодтиронина (Т3), тироксина (Т4) и тиреотропного гормона (ТТГ), которые регулируют обменные процессы, психическую деятельность, а также функции сердечно-сосудистой, половой и пищеварительной систем. Нормальные показатели гормонов выглядят так:
- Т3 общий – 1,1–3,15 пкмоль/л, свободный – 2,6–5,7 пмоль/л.
- Т4 общий – 60–140 нмоль/л, свободный – 100–120 нмоль/л.
- ТТГ – 0,2–4,2 мМЕ/л.
- Антитела к тиреоглобулину – до 115 МЕ/мл.
- Антитела к тиреопероксидазе – 35 МЕ/мл.
- T-Uptake – 0,32–0,48 единиц.
- Тиреоглобулин – до 55 нг/мл.
- Антитела к микросомальному антигену тиреоцитов – менее 1,0 Ед/л.
- Аутоантитела к рецепторам тиреотропного гормона – 0–0,99 МЕ/л.
Сбои в регуляции обмена кальция и фосфора приводят к остеопорозу или усилению минерализации костей. Паратиреоидный гормон способствует всасыванию кальция в кишечном тракте, а также реабсорбции в почках. Содержание паратгормона в крови взрослого человека – 8–24 нг/л. Кальцитонин способствует отложению кальция в костях, замедлению его всасывания в ЖКТ и усилению экскреции в почках. Норма содержания кальцитонина в крови – 5,5–28 пкмоль/л. Рекомендуется сдавать кровь на анализы подобного типа при начинающемся климаксе, поскольку женщины в этот период наиболее подвержены остеопорозу.
В организме любого человека продуцируются и мужские, и женские гормоны. Правильный их баланс обеспечивает устойчивость работы репродуктивной системы, нормальные вторичные половые признаки, ровное психическое состояние. Выработка тех или иных половых гормонов может нарушаться в силу возраста, вредных привычек, наследственности, эндокринных заболеваний.
Дисфункции репродуктивной системы , обусловленные гормональными сбоями, приводят к мужскому и женскому бесплодию, а также провоцируют выкидыши у беременных женщин. При наличии подобных проблем сдают кровь на анализ женских гормонов, таких как:
- Макропролактин – норма для мужчин: 44,5–375 мкМЕ/мл, для женщин: 59–619 мкМЕ/мл.
- Пролактин – норма составляет 40 до 600 мЕд/л.
- Гипофизарные гонадотропные гормоны и пролактин – до менопаузы соотношение равно 1.
- Фолликулостимулирующий гормон: его содержание в фолликулиновой фазе в норме составляет 4–10 ЕД/л, в период овуляции – 10–25 ЕД/л, в во время лютеиновой фазы – 2–8 ЕД/л.
- Эстрогены (норма в фолликулиновой фазе – 5–53 пг/мл, в период овуляции – 90–299 пг/мл и 11–116 пг/мл – во время лютеиновой фазы) и прогестины.
- Лютеинизирующий гормон – норма в фолликулиновой фазе – 1–20 ЕД/л, в период овуляции – 26–94 ЕД/л, во время лютеиновой фазы –0,61–16,3 ЕД/л.
- Эстрадиол – норма в фолликулиновой фазе – 68–1269 нмоль/л, период овуляции – 131–1655 нмоль/л, во время лютеиновой фазы – 91–861 нмоль/л.
- Прогестерон – норма в фолликулиновой фазе – 0,3-0,7 мкг/л, период овуляции – 0,7–1,6 мкг/л, во время лютеиновой фазы 4,7–8,0 мкг/л.
Оценка андрогенной функции производится при бесплодии, ожирении, повышенном холестерине, выпадении волос, юношеских прыщах, снижении потенции. Итак:
- Тестостерон – нормальное содержание у мужчин – 12–33, у женщин – 0,31–3,78 нмоль/л (далее по списку первый показатель является нормой для мужчин, второй – для женщин).
- Дегидроэпиандростерон-сульфат – 10–20 и 3,5–10 мг/сутки.
- Глобулин, связывающий половые гормоны, –13–71 и 28–112 нмоль/л.
- 17-гидроксипрогестерон– 0,3–2,0 и 0,07–2,9 нг/мл.
- 17-кетостероиды: 10,0–25,0 и 7–20 мг/сутки.
- Дигидротестостерон – 250–990 и 24–450 нг/л.
- Свободный тестостерон – 5,5–42 и 4,1 пг/мл.
- Андростендион – 75–205 и 85–275 нг/100 мл.
- Андростендиол глюкуронид – 3,4–22 и 0,5–5,4 нг/мл.
- Антимюллеров гормон – 1,3–14,8 и 1,0–10,6 нг/мл.
- Ингибин В – 147–364 и 40–100 пг/мл.
Диагностика диабета и оценка эндокринной функции поджелудочной железы необходимы при болях в животе, тошноте, рвоте, наборе лишнего веса, сухости во рту, кожном зуде, отеках. Ниже приведены названия и нормативные показатели гормонов поджелудочной железы:
- С-пептид – 0,78-1,89 нг/мл.
- Инсулин – 3,0–25,0 мкЕД/мл.
- Индекс оценки инсулинорезистентности (HOMA-IR) – менее 2,77.
- Проинсулин – 0,5–3,2 пмоль/л.
Мониторинг беременности проводится для того, чтобы предотвратить патологии развития и гибель плода. В женской консультации при постановке на учет подробно рассказывают, какие анализы на гормоны необходимо провести и для чего следует сдавать кровь на анализ гормонов при беременности. В общем случае исследуются:
- Хорионический гонадотропин (ХГЧ) – его концентрация зависит от срока беременности: от 25–200 мЕд/мл на 1–2 неделе до 21 000–300 000 мЕд/мл на 7–11 неделях.
- Свободный b-ХГЧ – от 25–300 мЕд/мл на 1–2 неделях беременности до 10 000–60 000 мЕд/мл на 26–37 неделях.
- Эстриол свободный (Е3) – от 0,6–2,5 нмоль/л на 6–7 неделях до 35,0–111,0 нмоль/л на 39–40 неделях.
- Ассоциированный с беременностью плазменный белок А (PAPP-A) – тест делается с 7-й по 14-ю неделю, норма – от 0,17–1,54 мЕд/мл на 8–9 неделях до 1,47–8,54 мЕд/мл на 13–14 неделях.
- Плацентарный лактоген – от 0,05–1,7 мг/л на 10–14 неделях до 4,4–11,7 мг/л на 38 неделе.
- Пренатальный скрининг трисомий 1 триместра (PRISCA-1) и 2 триместра беременности (PRISCA-2).
Сбои в работе симпатоадреналовой системы следует искать при наличии панических атак и других вегетативных расстройств. Для этого нужно сдать кровь на анализ и проверить, какие гормоны из списка вышли за пределы нормы:
- Адреналин (112–658 пг/мл).
- Норадреналин (менее 10 пг/мл).
- Метанефрин (менее 320 мкг/сутки).
- Дофамин (10–100 пг/мл).
- Гомованилиновая кислота (1,4–8,8 мг/сут).
- Норметанефрин (менее 390 мкг/сутки).
- Ванилилминдальная кислота (2,1–7,6 мг/сут).
- 5-оксииндолуксусная кислота (3,0– 15,0 мг/сутки).
- Гистамин плазмы (меньше 9,3 нмоль/л).
- Серотонин сыворотки крови (40–80 мкг/л).
Состояние ренин-ангиотензин-альдостероновой системы , которая отвечает за поддержание объема циркулирующей крови, позволяют оценить такие гормоны, как альдостерон (в крови) – 30–355 пг/мл и ренин (в плазме) – 2,8–39,9 мкМЕ/мл в положении пациента лежа и 4,4–46,1 мкМЕ/мл – стоя.
Регуляция аппетита и обмена жиров осуществляется при помощи гормона лептина, концентрация которого в крови в норме достигает 1,1–27,6 нг/мл у мужчин и 0,5–13,8 нг/мл у женщин.
Оценка состояния инкреторной функции ЖКТ проводится посредством определения уровня гастрина (менее 10–125 пг/мл) и гастрина-17 стимулированного (менее 2,5 пмоль/л)
Оценка гормональной регуляции эритропоэза (образования эритроцитов) производится на основании данных о количестве эритропоэтина в крови (5,6–28,9 МЕ/л у мужчин и 8–30 МЕ/л у женщин).
Решение о том, какие анализы необходимо сдать на гормоны, должно приниматься на основе имеющейся симптоматики и предварительного диагноза, а также с учетом сопутствующих заболеваний.
источник
Работа многих систем женского организма зависит от выработки гормонов. Их количество при этом меняется, что влияет на кожу, волосы и самочувствие в целом. По этой причине при наличии отклонений или подозрении на заболевание врач назначает сдать кровь на определение уровня гормонов. Когда и как происходит процедура? Ответ в инструкциях ниже.
Нормальными считаются гормональные нарушения до и после родов или в период климакса, но и тогда уровень этих веществ в организме нужно держать под контролем, ведь даже малейшие отклонения свидетельствуют о проблемах в организме. Процедура взятия пробы на гормоны не входит в плановые обследования и назначается, чтобы проверить пациента на патологии эндокринной системы, болезни по части гинекологии или в других необходимых случаях:
- избыточный вес, свидетельствующий об изменении гормонального фона;
- сбой менструаций, не имеющий веских причин;
- проблемы с зачатием ребенка, т.е. бесплодие;
- подозрения у беременных нарушений в развитии плода;
- угревая сыпь;
- планирование беременности, когда нужно подготовиться к зачатию;
- доброкачественные новообразования в груди, например, фиброзно-кистозная мастопатия;
- снижение сексуального влечения;
- невынашивание беременности;
- половой инфантилизм;
- склонность к наследственным заболеваниям;
- ухудшение состояния волос или кожи;
- скачки артериального давления;
- тяжелый предменструальный синдром;
- расстройства пищеварительной системы;
- наличие опухоли яичников или матки;
- установления беременности;
- чрезмерная волосатость на теле.
Гормоны выделяются железами внутренней секреции, затем после всасывания в кровь они начинают регулировать обмен в организме полезных веществ, к которым относят соли и белки с жирами и углеводами. После этого их разрушают специальные ферменты. Непрерывность такого круговорота обеспечивает постоянное функционирование биохимических процессов. Анализы на гормоны у женщин позволяют своевременно выявить дисбаланс, чтобы начать лечение и восстановить, т.е. понизить или повысить их уровень.
Количество основных гормонов половой системы у женщин меняется, поэтому и сдавать анализы на них нужно в строго определенное время, которое указывает только сам врач. От правильно выбранного дня и грамотности подготовки зависит то, насколько качественным будет результат исследования и его расшифровка. Преимущественно взятие крови производят утром натощак, если нет других указаний врача. В таблице представлено время, подходящее для сдачи анализов.
Время, подходящее для сдачи анализа
Не зависит от менструаций (по назначению врача)
Не зависит от менструаций (по назначению врача)
3-5 или 19-21 дни цикла менструаций
4-7 или 19-21 дни цикла менструаций
8-10 дни менструального цикла
После 22 дня менструального цикла
8-10 дни менструального цикла
Не зависит от менструаций (по назначению врача)
Как берется анализ на гормоны у женщин
Влияет на кору надпочечников, что необходимо для стимуляции выработки кортизола, эстрогенов и андрогенов. Выработка лежит на передней доле гипофиза.
- пробу крови берут натощак;
- за 1 день до даты анализа не принимать лекарства, оградить себя от стрессов, алкоголя и сигарет.
Способствует синтезу гормонов щитовидки: Т3 и Т4, недостаток которых становится причиной гипотиреоза, а избыток – гипертиреоза
Отвечает за овуляцию, а еще за выделение молока после родов.
- за сутки до предполагаемой даты анализа исключить половые акты, тепловые процедуры, например, сауну, физические нагрузки, эмоциональные потрясения;
- за час до анализа запрещено курить;
- анализ на пролактин предполагает 15-минутный отдых перед процедурой.
Отвечает за выработку фолликулов в яичниках и эстрогена
Способствует синтезу прогестерона
- 3 дня перед анализом нельзя тренироваться и курить;
- перед самой пробой постараться успокоиться;
- с утра до анализа нельзя кушать.
Обеспечивает репродуктивную функцию.
- накануне нужно исключить курение, алкоголь, сексуальные контакты и физические упражнения;
- кровь берут только натощак.
Участвует в процессе развития желтого тела яичников, а при беременности – плаценты.
Один из эстрогенов. Благодаря ему половая система образуется по женскому типу. Отвечает за стабилизацию менструального цикла, развитие и рост яйцеклетки или матки при беременности.
В комплексе с тестостероном поддерживают уровень женского либидо. Избыток же приводит к признакам гирсутизма – чрезмерной волосатости на теле.
Участвует в выработке антител, синтезируется в ответ на стрессовые ситуации. Избыток его может указывать о кисте на яичниках.
Нормализует менструальный цикл и половую функцию
Непосредственно на приеме эндокринолог или гинеколог по симптомам определяет, какие анализы на гормоны у женщин необходимо сдать, причем часто назначает и исследование мочи. Обратиться можно либо в государственную поликлинику, либо в частное учреждение, например, лабораторию «Гемотест». Стоимость анализа на женские половые гормоны для Москвы составляет около 500-600 р., поэтому лучше проводить сразу комплексное обследование, на которое потребуется около 1,5-2 тыс. р., но исследований проведут сразу около 5-6. Так вам не придется бывать в клинике много раз.
Для женщин характерно изменение количества вырабатываемых половых гормонов. Это связано с конкретной фазой цикла менструаций:
- Фолликулярная. Начало относится к 1 дню менструаций, а конец – к образованию доминантного фолликула, т.е. примерно до 14 дня.
- Овуляторная. Сюда относится период, равный 3 дням после выхода доминантного фолликула из яйцеклетки. Это 14-16 сутки.
- Лютеиновая. Включает время от овуляции до следующей менструации, т.е. с 16 по 28 сутки.
До наступления периода полового созревания баланс ФСГ и ЛГ равен соотношению 1:1. По мере взросления эта пропорция постепенно приобретает значение уже 1:1,5, т.е. количество лютеинизирующего становится больше. Такое соотношение остается при нормальном состоянии здоровья женщины вплоть до наступления климакса – норма ФСГ у женщин меньше, чем количество ЛГ примерно в 1,5 раза.
источник
Анализы на гормоны – важный этап обследования у женщин не только при планировании беременности, но и при различных патологиях, влияющих на функционирование репродуктивной системы. Гормоны играют важную роль в полноценной работе организма, и их дисбаланс провоцирует ухудшение физического и эмоционального состояния женщины.
Гормоны – это биологические активные вещества, вырабатываемые в железах внутренней секреции и предназначенные для управления функциями организма.
Условно, их разделяют по группам:
За способность к воспроизведению потомства, а также нормальное функционирование половых и эндокринных органов женщины, отвечают биологически активные вещества.
Они следующие:
- окситоцин;
- прогестерон;
- тестостерон;
- эстроген;
- пролактин;
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ).
Эстроген – играет ключевую роль в формировании менструального цикла, поэтому считается одним из главных женских гормонов.
К классу эстрогенов относят:
Окситоцин – гормон гипофиза, который участвует в процессе формирования лактации, а также нормальном течении родов у женщин.
Выполняет следующие функции:
- сокращение клеток протоков молочной железы и обеспечение лактационного процесса;
- стимуляция сокращения матки;
- влияние на сексуальное поведение
Прогестерон – гормон, который отвечает за бесперебойную работу репродуктивной системы и выполняет функции:
- выравнивание толщины эндометрия;
- расслабление мускулатуры матки;
- снижение интенсивности иммунитете после оплодотворения;
- облегчение процесса деторождения.
Тестостерон — гормон, вырабатываемый надпочечниками и влияющий на сексуальное влечение – либидо.
- отвечает за работу сальных желез;
- повышает мышечный тонус;
- улучшает память;
- повышает стрессоустойчивость.
Пролактин – гормон, синтезирующийся в передней доле гипофиза и выполняющий ряд важных функций:
- участие в росте и развитии молочных желез;
- подготовка груди к лактации;
- участие в водно-солевом обмене;
- оказание контрацептивного действия во время кормления грудью.
Гормоны ФСГ и ЛГ вырабатываются гипофизом. ФСГ влияет на развитие фолликулов, а ЛГ – на функционирование яичников.
Воспроизведение организмом гормонов – сложный процесс, имеющий множество этапов. В нем учувствуют головной мозг, железы внутренней секреции, нервная система. Высокоактивные гормоны производятся в железах или органах, а затем с помощью белков попадают в кровь, и распространяются кровотоком по другим органам и системам.
За образование всех необходимых гормонов отвечают органы эндокринной системы:
- щитовидная железа;
- поджелудочная железа;
- надпочечники;
- гипофиз.
Организмом вырабатываются специальные транспортные белки, предназначенные для транспортировки гормонов к органам и тканям. Нервные импульсы, которые поступают к железам, регулируют процесс образования гормонов – снижают или увеличивают кровоток и тонус сосудов.
Это влияет на количество вырабатываемых биологически активных веществ. Выработка гормонов происходит отдельными импульсивными дозами. В необходимый момент они активизируются и воздействуют на клетки организма.
Анализ на гормоны у женщин дает возможность оценить состояние гормональной системы, отталкиваясь от данных общепринятых нормальных показателей. Результаты проводимого исследования будут отличаться в зависимости от фаз менструального цикла, а также возрастных особенностей.
| Гормон | 1 фаза цикла | 2 фаза цикла | менопауза |
| Прогестерон | 0,1 – 1,1 | 0,1 – 1,1 | 1,7б – 5,2 |
| Эстрогены: 5 – 30 | |||
| Тестостерон | 0,45 – 3,17 | 0,29 – 1, 73 | 0,12 – 1,7 |
| Пролактин | 4, 5 – 33 | 6,3 – 49 | 3 – 15 |
| ФСГ | 2,7 – 6,7 | 2,1 – 4,1 | 29,5 — 54,8 |
| ЛГ | 1,45 – 10 | 1, 07 – 9,1 | 11,3 — 50,3 |
Нарушение гормонального фона у женщин может возникнуть на любом этапе становления и развития репродуктивной системы.
Это приводит к различным нарушениям организма, которые проявляются в виде следующих общих симптомов:
- нарушение менструального цикла;
- повышенная нервозность и раздражительность;
- головокружения и головные боли;
- необоснованное повышение веса;
- отечность;
- гирсутизм – чрезмерное оволосение по андрогенному типу.
Признаки гормонального дисбаланса у девочек в период полового созревания:
- скудные менструации или полное их отсутствие после достижения 16 лет;
- чрезмерный рост волос в подмышечной или лобковой части, или наоборот – отсутствие волос в этих областях;
- чрезмерная худоба.
Признаки гормонального дисбаланса у женщин репродуктивного возраста:
- трудности с зачатием ребенка;
- частые выкидыши;
- замершие беременности;
- нерегулярный менструальный цикл;
- длительное отсутствие менструаций;
- частые маточные кровотечения.
Сбои у женщин в менопаузе и климаксе:
- длительные депрессии;
- состояние апатии;
- нарушения сна;
- боль в молочных железах.
Изменение показателей гормонов организме женщины обусловлено множеством причин, главными из которых являются:
- наследственный фактор;
- различные опухоли гипофиза;
- снижение функций щитовидной железы;
- дисфункция коры надпочечников;
- поликистоз яичников;
- синдром хронической усталости;
- затяжные стрессы;
- применение оральных контрацептивов;
- аутоиммунные процессы;
- нарушения сна;
- злоупотребление курением и алкоголем.
Анализы на гормоны у женщин назначаются врачом эндокринологом и проводятся в обязательном порядке в следующих случаях:
- планирование беременности;
- проблемы с вынашиванием плода;
- систематический сбой менструального цикла;
- необоснованное повышение веса;
- чрезмерный рост волос по андрогенному типу – на лице, в области груди, животе.
Также обследование на гормональный фон проводится в период беременности, если есть факторы, осложняющие внутриутробное развития плода.
Диагностика уровня половых женских гормонов состоят из комплекса мероприятий, включающих лабораторные методы исследования:
- анализ крови;
- изучение шеечной слизи;
- разбор клеточного состава мазков;
- кожно-аллергический тест;
- гормональные пробы.
Анализы на гормоны у женщин состоят из сбора венозной крови радиоиммунологическим методом (РИА) для определения показателей:
Изучение шеечной слизи позволяют определить уровень эстрогенов в каждой из трех фаз менструального цикла. Разбор клеточного состава мазка помогает определить эстрогенную недостаточность или насыщенность, что позволяет диагностировать умеренную или выраженную гипофункцию яичников.
Кожно-аллергический тест – метод диагностики, при котором происходит внутримышечное введение гормональных препаратов (прогестерона и эстрогенов), а затем отслеживается кожная реакция на проведенную пробу. В месте прокола кожного покрова образуется папула. Если ее появление сопровождается аллергическими реакциями, это свидетельствует о нормальном функционировании желтого тела.
При отсутствии реакции на введение прогестерона можно говорить об ановуляторном цикле.
Гормональные пробы – внутримышечное ведение небольшого количества гормональных препаратов, после которого отслеживают появление менструальноподобной реакции.
Для проведения проб используют образцы препаратов:
Анализы на гормоны – важное мероприятие, требующее тщательной подготовки.
Исследование кровяной сыворотки у женщин осуществляется строго в определённый день менструального цикла:
- на эстрадиол – на 2-4 день цикла;
- на прогестерон – на 22 день при регулярных менструациях;
- на ФСГ и ЛГ – на 2-4 день цикла;
- пролактин – в любой день менструального цикла.
Для того, чтобы получить точную информацию о состоянии гормонального фона, женщине перед диагностикой необходимо придерживаться некоторых правил.
- ограничить себя от физических нагрузок и эмоциональных перенапряжений за 3 суток перед проведением исследования;
- за 24 ч отказаться от употребления алкоголя, курения;

Анализ на гормоны сдают в утреннее время (около 8-9 ч. утра) на голодный желудок. Рекомендовано не употреблять пищу за несколько часов до сдачи анализа.
Анализ на гормоны у женщин после проведения требует расшифровки для определения показателей и оценки состояния эндокринной системы. Если результаты уже получены, а обратиться к врачу нет возможности, можно самостоятельно определить в норме ли находятся уровень тех, или иных гормонов.
Результаты анализа крови располагаются в таблице, первый столбец которой несет информацию о названии проверяемого гормона:
- прогестерон;
- тестостерон;
- пролактин;
- ТТГ (тиреотропный гормон);
- ДГЭА (гормон андроген);
- ФСГ (фолликулостимулирующий гормон);
- ЛГ (лютеинизирующий гормон).
В следующем столбце «результат» поданы показатели гормонов на момент сдачи анализа.
Помимо цифры, рядом находится единица измерения:
- нг/мл – нанограмм гормона на 1 мл сыворотки крови;
- нмоль/л – наномоль гормона в 1 л плазмы;
- нг/дл – нанограмм гормона в 1 децилитре плазмы.
Определить наличие отклонений можно, сверив свои данные с поданными нормами, которые находятся в последнем столбце таблицы.
Зачастую, цифры результатов колеблются в зависимости от фазы цикла, в которой были сданы анализы:
- фолликулярная фаза – 1-я фаза цикла до дня овуляции;
- овуляторная фаза – период овуляции;
- лютеиновая фаза – 2-я фаза цикла от дня овуляции до момента следующей менструации.
Если у женщины возникло желание самостоятельно сдать анализ крови на гормоны, она должна знать, при каких результатах анализов ей необходима консультация эндокринолога. Медицинская помощь нужна в случаях, когда показатели гормонов в крови отклоняются от общепринятых норм – значительно повышаются или понижаются.
Гормональный дисбаланс у женщин устраняется с применением лекарственных препаратов, методов народного лечения и физиотерапии. Выбранный способ будет зависеть от причин, спровоцировавших гормональное нарушение, а также от того, какой именно гормон или группа гормонов находит в избытке или дефиците.
Медикаментозное лечение состоит из приема гормональных препаратов, в частности, оральных контрацептивов и витаминных комплексов.
Гормональные оральные контрацептивы (ОК) бывают:
- комбинированные (в состав входят прогестерон и эстроген);
- некомбинированные (в состав входит искусственный аналог прогестерона).
Они применяются при гинекологических нарушениях, которые спровоцировал нестабильный гормональный фон женщины.
Применяются следующие ОК:
В зависимости от того, какой именно гормон вырабатывается в недостаточном количестве, назначаются те или иные препараты.
При дефиците эстрогенов применяются:
- Ливиал – таблетки, обладающие эстрогенной и гистогенной активностью. Смягчают симптомы гормонального дисбаланса: повышенная потливость, приливы, частые головные боли. Применяется женщинами в период климакса по 2.5 мг в сутки. Длительность лечения – не менее 3-х месяцев.
- Прогинова – препарат, главным веществом которого является эстрадиола валерат, оказывающее специфическое эстрогенное воздействие. Стимулирует развитие матки и устраняет расстройства в организме женщины, связанные с гормональными нарушениями. Режим дозирования назначается индивидуально. Рекомендованная суточная норма – 1-2 мг.
- Овестин – гормональное средство, содержащее эстриол – женский половой гормон. Активно применяется при бесплодии. Препарат назначают в дозировке 1-2 мг в сутки, начиная с 6 по 15-й день менструального цикла.
Для коррекции уровня прогестерона при его нехватке применяются следующие препараты:
- Утрожестан – капсулы с активным веществом прогестероном. Применяется при нарушениях менструального цикла и синдроме предменструального напряжения. Режим дозирования: 200-300 мг в сутки, разделенные на 2 приема.
- Дюфастон – применяется при выраженном предменструальном синдроме, нарушениях цикла и дисфункциональных маточных кровотечениях. Режим дозирования: по 10 мг 2 раза в сутки с 11 по 25-й день цикла.
При торможении полового созревания у девушек и для стимуляции овуляций применяются гонадотропин, который входит в состав следующих средств.
- Прегнил – вызывает овуляцию и стимулирует выработку эстрогенов и прогестерона. Выпускается в виде раствора для приготовления инъекций. Режим дозирования определяется индивидуально.
- Хорагон – порошок для инъекций. Препарат вводится внутримышечно на 3, 6 и 9 день после овуляции в количестве 1500 – 500 МЕ в зависимости от индивидуальных показаний.
При избытке эстрогена с целью снижения его синтеза используют:
- Золадекс – препарат, снижающий концентрацию эстрадиола в сыворотке крови. Применяется по 1 капсуле, которую вводят в переднюю брюшную стенку 1 раз в сутки каждые 28 дней.
- Диферелин – средство для приготовления суспензии, приостанавливающее секрецию эстрогенов яичниками. Приготовленный раствор вводят внутримышечно в дозе 3.75 мг 1 раз в день каждые 4 недели.
Лечение повышенного содержания прогестерона осуществляется с помощью:
- Гинестрил – синтетический стероидный препарат, блокирующий чрезмерную выработку прогестерона. Принимают по 50 г 1 раз в сутки в течение 3 месяцев.
- Эсмия – модулятор рецепторов прогестерона. Прием препарата начинают после наступления менструального кровотечения в 1-ую неделю менструального цикла. Длительность курса лечения составляет 3 месяца.
Для нормализации гормонального баланса женщинам рекомендовано принимать витаминные комплексы, в состав которых входят витамины А, Е, С, D и фолиевая кислота.
Это такие препараты:
Для нормализации выработки необходимого количества гормонов у женщины применяются также народные средства. Они не способны полностью избавить от проблем, но эффективны в качестве дополнительного метода лечения в составе комплексной терапии.
Наиболее эффективны следующие народные рецепты:
- Льняное семя. Для уменьшения проявления симптомов гормональных нарушений следует принимать по 30 г льняного семени в день, запивая большим количеством воды. Ощутимый результат проявится спустя 2 недели приема.
- Настой из шалфея. Шалфей содержит большое количество фитогормонов, способствующих выработке эстрогенов при их недостатке. Для приготовления настоя необходимо 1 ст. л. измельченной засушенной травы шалфея залить 500 мл кипятка и настоять в течение 1 часа. Принимать по 50 мл раствора 3 раза в день.
- Настой из боровой матки или красной щетки. Прием средства осуществляется с 16 по 25 день менструального цикла. Чтобы приготовить настой, нужно взять 10 г измельченного засушенного растения, залить его стаканом кипятка и подержать в течение 15 мин под закрытой крышкой. Настой принимают 2 раза в день по 100 мл. Длительность лечения составляет 3 месяца.
- Настой из хмеля и душицы. Чтобы приготовить настой, нужно взять по 10 г хмеля и душицы, залить 200 мл кипятка. Полученной раствор настоять в течение 1 часа и принимать по 100 мл 2 раза в сутки.
- Настой из пажитника. Что нормализации гормонального фона и устранения болезненных менструаций у женщин применяются семена пажитника. 1 ч. л. семян залить стаканом кипятка и настоять в термосе в течении 30 мин. Разделить полученную порцию раствора на 3 приема.
Помимо терапии медикаментозными препаратами, при гормональных нарушениях применяется диетотерапия. В связи с тем, что гормональные сбои провоцируют резкое увеличение веса, важно соблюдать правильное питание. Оно поможет урегулировать обменные процессы, снизит нагрузку на поджелудочную железу и обеспечит организм всеми необходимыми витаминами и минералами.
Основные принципы питания при повышенном или пониженном уровне гормонов:
- употребление большого количества фруктов и овощей;
- употребление круп, молочных и кисломолочных продуктов, белого и красного мяса, рыбы;
- отказ от жареной, жирной, мучной, острой пищи;
- отказ от фастфуда и газированных напитков;
- недопустимо употребления алкоголя и курение.
Суточный рацион необходимо разделить на 3-5 приемов пищи, есть небольшими порциями. В день выпивать около 2 л чистой воды. Еще одним методом лечения является хирургическое вмешательство.
Оно показано в случаях, когда гормональный сбой в организме женщины спровоцирован:
- опухолями гипофиза;
- поликистозом яичников;
- опухолями щитовидной железы.
Для удаления новообразований применяются хирургические методы:
- лапароскопия;
- резекция яичников;
- лазерное удаление;
- электрокаутеризация яичников;
- удаление с помощью скальпеля.
Дисбаланс гормонов приводит к нарушению функционирования всего организма и может вызвать ряд патологических процессов:
- сахарный диабет;
- бесплодие;
- доброкачественные и злокачественные опухоли;
- остеопороз;
- проблемы при вынашивании плода;
- ожирение;
- атеросклероз.
Анализ на гормоны – важный диагностический метод у женщин, способный дать оценку работе эндокринной и репродуктивной системы. Гормональный фон оказывает влияние на все внутренние органы и самочувствие женщины в целом. Поэтому важно провести своевременное обследование в случае, если есть подозрение на гормональный дисбаланс.
Оформление статьи: Лозинский Олег
Женские гормоны — виды, как работают, какие анализы сдавать:
источник