Гормоны — это специальные вещества, которые вырабатываются железами внутренней секреции (гипоталамусом, гипофизом, щитовидной железой, паращитовидными железами, надпочечниками, половыми железами, поджелудочной и другими железами). Гормоны, это главные движущие вещества человеческого организма. Когда наши эндокринные органы работают хорошо, мы их не замечаем, и так, и должно быть. Когда, по каким-либо причинам, эндокринная железа начинает выбрасывать в кровь повышенное или пониженное количество гормонов, возникает эндокринное расстройство. Дисбаланс гормонов в организме может быть выявлен с помощью анализа крови (некоторые гормональные обследования требуют сбора суточной мочи).
На неполадки в работе той или иной эндокринной железы может указывать появление у взрослого человека нижеследующих симптомов и, особенно, их сочетание.
- зуд кожи и/или наружных половых органов,
- потемнение кожи в области локтей,
- потемнение кожи в области естественных складок и рубцов,
- повышенная сухость кожи,
- повышенное потоотделение,
- повышенная сальность кожи,
- выпадение волос,
- участки депигментации кожи (белые пятна на коже различной величины и формы),
- растяжки на коже, особенно широкие, багровые и\или с кровоподтеками,
- повышенный рост волос на лице, около сосков, по средней линии живота у женщин,
- облысение у женщин,
- бородавчатые разрастания черного цвета, расположенные на шее и\или в подмышечных впадинах,
- тотальное выпадение волос в области бровей.
- запоры,
- снижение аппетита,
- снижение аппетита с пристрастием к соленой пище,
- жажда, сухость во рту,
- тошнота,
- расстройство глотания.
- учащенное сердцебиение-тахикардия,
- редкий пульс- брадикардия,
- нарушение сердечного ритма- аритмия,
- повышенное или пониженное артериальное давление.
нарушение менструального цикла (увеличение продолжительности цикла больше 35 дней, ацикличные маточные кровотечения, отсутствие менструальных кровотечений),
- укрупнение носа, губ, ушей, надбровных дуг, нижней челюсти,
- увеличение размеров кистей, стоп (больший, по сравнению, с прежним, размер перчаток и обуви),
- постоянная мышечная слабость или эпизодические приступы,
- рост снизился более чем на 2.5 см за год или на 4 см за жизнь,
- был перелом при минимальной травме (произошедший с высоты не выше собственного роста; переломы при таких действиях, как кашель, чихание или резкое движение (например, при открывании форточки)).
Нервная система
- постоянная или периодическая головная боль,
- сонливость, слабость, быстрая утомляемость,
- судороги, покалывания, онемение, ощущение ползания мурашек в конечностях,
- заторможенность,
- часто подавленное и\или плаксивое настроение,
- повышенная возбудимость и суетливость,
- эмоциональная неустойчивость,
- ощущение зябкости или, наоборот, жара.
- боль в глазных яблоках,
- выпадение полей зрения,
- резкое выпячивание глазных яблок,
- постоянное ощущение песка в глазах,
- слезотечение.
В этих случаях обязательно обследование, направленное на исключение эндокринных заболеваний.
- Вы резко прибавили в весе,
- Вы резко похудели (при условии, что Вы не прилагали к этому соответствующих усилий),
- планируете беременность,
- при рентгенографии диагностирован компрессионный перелом тела позвонка,
если у Вас ранняя (в том числе хирургическая) менопауза.
Детям и подросткам эндокринолог рекомендует поверить гормоны при преждевременном или позднем половом развитии, слишком активном росте или его задержке, ожирении, задержке интеллектуального развития.
Направление на исследование крови на гормоны может выписать эндокринолог, гинеколог, андролог. Забор крови проводится из вены.
Гормоны, которые интересуют эндокринолога в данный период, это:
- ТТГ и Т4св. (для исключения сниженной функции щитовидной железы).
- прогестерон и эстрадиол (их низкие показатели говорят об угрозе прерывания беременности),
- свободный эстриол (характеризует развитие плаценты),
- альфафетопротеин и ХГЧ (именно по их уровню можно определить нарушения развития плода).
В клинике «Семейный доктор» проводятся анализы крови на гормоны:
- гипофиза (ФСГ, ЛГ, пролактин, АКТГ, СТГ или ИФР-1 (соматомедин С));
- щитовидной железы (ТТГ, Т4 св., Т4 общ., Т3св., Т3 общ., ат к ТПО, ат к ТГ, ат к рц ТТГ, тиреоглобулин, кальцитонин);
- надпочечников (кортизол (включая свободный кортизол в суточной моче), альдостерон, дегидроэпиандростерон-сульфат, 17-гидроксипрогестерон, метанефрин+ норметанефрин суточной мочи.
- половые гормоны (ЛГ, ФСГ, пролактин, тестостерон, ГСПС, дегидроэпиандростерон-сульфат, 17-гидроксипрогестерон, прогестерон, эстрадиол, В-ХГЧ, АМГ, ингибин В).
- поджелудочной железы (инсулин, С-пептид, антитела к инсулину (IАА), антитела к островковым или бета-клеткам поджелудочной железы (IСА), антитела к глутаматдекарбоксилазе (АТ-GAD)).
- паращитовидных желез (ПТГ), Д гормон или 25-ОН витамин Д и специфические белки, отражающих метаболизм костной ткани (остеокальцин и В-CrossLabs).
Запись к врачу-эндокринологу по телефону в Москве +7 (495)775 75 66 , через форму on-line записи и в регистратуре клиники.
источник
Как правило, гормональное исследование включает определение концентрации:
1. Гормонов щитовидной железы:
- ТТГотвечает за липидный, белковый и углеводный обмен, работу органов половой и сердечно-сосудистой системы, ЖКТ, психическое состояние.
- Т3 свободная форма и Т3 общий обеспечивают нормальный обмен веществ, контролируют энергообмен, нервную деятельность, работу сердца, стимулируют обогащение тканей кислородом, снижают концентрацию вредного холестерина.
- Т4 свободная форма и Т4 общий стимулируют энергообмен, поддерживают тонус нервной системы, нормальную работу сердца.
- ТСГ улучшает процессы перераспределения энергии в организме, положительно влияет на работу органов сердечно-сосудистой и нервной систем.
- Антитела к тиреоглобулину помогают выявить некоторые осложнения после проведения хирургического лечения.
- Тиреоглобулин является онкомаркером, а также помогает оценивать состояние больного после удаления железы.
2. Гормонов гипофиза:
- СТГ отвечает за рост костной и мышечной ткани, а также других органов.
- АКТГ стимулирует продуцирование гормонов коры надпочечников.
- Пролактину девочек отвечает за рост молочных желез, а у мальчиков — за формирование семенных пузырьков.
- Лютеинизирующий гормон участвует в продуцировании прогестерона у девочек, тестостерона — у мальчиков.
3. Гормонов половой сферы:
- Тестостерон влияет на формирование вторичных половых органов и стимулирует рост костной и мышечной ткани.
- Эстрадиол обеспечивает нормальную выработку половых клеток у девушек.
- Прогестерон обеспечивает правильное развитие женских половых органов.
4. Гормонов надпочечников:
- Кортизол нормализует восприимчивость организма к воздействию аллергенов, систематизируя выработку соответствующих антител.
- Адреналин и норадреналин оказывают влияние на сосуды, стабилизируют артериальное давление, стимулируют моторику органов ЖКТ.
- Альдостерон поддерживает водно-солевой баланс в организме, работу почек.
Биоматериалом для проведения анализа на гормоны является кровь из вены. Забор крови проводится утром, строго натощак. Детям до 3-х лет можно сдавать кровь через 3 часа после еды. За 5 дней до сдачи крови желательно исключить из рациона ребенка жареные блюда.
Исключительно утром следует сдавать кровь для определения инсулина, С-пептида, гормонов щитовидной железы (свободный Т4, тиреотропный гормон), паращитовидной, надпочечников, гипоталамуса. При сдаче крови на гормоны стресса (кортизол, норадреналин, серотонин и дофамин) ребенок должен быть абсолютно спокойным, поскольку в стрессовых условиях содержание этих гормонов резко возрастает.
За 5 дней до предполагаемой сдачи крови следует прекратить прием антибиотиков тетрациклинового ряда, резерпина, любых транквилизаторов.
При проведении анализа крови на содержание гормонов определяется их базальный уровень. Нормы содержания гормонов — величина непостоянная, ее рассчитывают с учетом возраста и пола ребенка.
источник
Найдена информация о 17 подходящих медицинских центрах для детей. Анализ крови на гормоны — цены и отзывы. Сравнительная таблица медицинских центров и клиник для детей Москвы, где можно сдать анализ крови на гормоны.
На портале Detmed.Firmika.ru собраны адреса и телефоны детских медицинских центров, в которых можно сдать анализ на гормоны детям в Москве. Мы предлагаем найти центр в удобном вам районе или около подходящей станции метро. В удобных для сравнения таблицах представлены цены на приём — таким образом вы легко сможете сравнить стоимость процедур в разных медцентрах. Особенный интерес представляют отзывы об учреждениях Москвы, оставленные посетителями портала. Мы внимательно отслеживаем их достоверность, стараясь публиковать только комментарии реальных клиентов.
Анализ крови на гормоны ребенку делают в том случае, если есть подозрение на нарушение работы одной или нескольких желез организма. Где сдать кровь на гормоны ребенку в Москве, сколько стоят исследования, и на что нужно обращать внимание родителям?
Самым распространенным является анализ на гормон роста (соматотропин), его назначают, если наблюдаются проблемы в физическом развитии малыша. Соматотропин вырабатывается передней долей гипофиза, поэтому часто это исследование сочетают с МРТ. Еще одно из популярных назначений — это анализ на гормоны щитовидной железы, которые необходимы для нормальной жизнедеятельности человека, в том числе для интеллектуального развития и терморегуляции организма. Для более детальной диагностики делается УЗИ щитовидной железы, чтобы исключить не влияющие на гормональный фон новообразования (узлы, кисты, макрофолликулы).
Для платной диагностики гормонального фона нужно подобрать хорошую частную лабораторию, имеющую опытных специалистов и современное техническое оснащение.
- Прочитайте отзывы о лаборатории. Обычно про детские медицинские учреждения родители пишут много положительных и отрицательных отзывов. Лечение гормональных заболеваний, особенно в детском возрасте, требует только правильной постановки диагноза и подбора препаратов.
- На каком возрасте детей специализируется лаборатория. Забор крови у подростков и детей старшего возраста по сути не отличается от этой же процедуры у взрослых, а вот с младенцами и малышами нужно уметь правильно работать. Не каждая медсестра может грамотно успокоить ребенка и настроить его на взятие крови из вены. У младенцев забор крови делают из пяточки, и медсестра должна уметь это делать, чтобы не причинять ребенку боль.
- Какие конкретно анализы делает клиника. Одно и то же исследование может предоставляться как в сокращенной, так и расширенной формах, нужно посмотреть назначение детского эндокринолога и убедиться, что такую услугу медицинский центр может оказать. В профиле организации есть перечень ее услуг и контактный телефон для связи.
- Где расположена лаборатория. Обычно кровь на гормоны сдают с утра и натощак, поэтому лучше, чтобы медучреждение было недалеко от дома. По таблице можно посмотреть режим работы и расположение разных лабораторий и выбрать подходящую.
Цена на проведение анализа на гормоны у детей в Москве различается в зависимости от типа исследования. В среднем стоимость колеблется от 500 до 3500 р. Если результаты анализов отклоняются от нормы, лучше пересдать их еще раз, чтобы исключить вероятность ошибки. Назначать ребенку коррекцию гормонального фона, ориентируясь на однократное исследование крови, нельзя.
источник
Проведение тестов ребенку на уровень гормонов назначают при подозрении на заболевания гипофиза, надпочечников, желез внутренней секреции – щитовидной, паращитовидной, половых, островковой части поджелудочной.
При избытке синтеза гипофизом соматотропина к 13 годам ребенок может вырасти до 190 см. Дети жалуются на общую слабость, утомляемость при физических и умственных нагрузках, головную боль, нарушение зрения, болезненность суставов и костей. Гигантизм нередко сопровождается нарушением половой функции, несахарным и сахарным диабетом, заболеваниями щитовидной железы, сердца.
Нехватка гормона роста приводит к отставанию детей в физическом развитии, низкой длине и массе тела, уменьшенным размерам внутренних органов, задержке полового развития. Интеллект чаще сохранен, в подростковом возрасте встречается психологическая незрелость, негативизм, замкнутость.
Исследование гормона соматотропина может быть назначено ребенку и при таких ситуациях:
- остеопороз;
- слабость мышц;
- облысение;
- приступы падения сахара в крови;
- несоответствие костного возраста (по данным рентгена) истинному;
- лучевая терапия гипофизарно-гипоталамической области;
- пересадка костного мозга.
Гонадотропные гормоны (фолликулостимулирующий, ФСГ и лютеинизирующий, ЛГ) гипофиза отвечают за образование половых стероидов. Их уровень возрастает перед началом полового созревания. Показаниями к определению являются:
- задержка или ускоренное половое созревание;
- отставание в росте;
- недоразвитие яичек, в том числе и крипторхизм (не опущены в мошонку), яичников, матки;
- подозрение на хромосомные аномалии (Шерешевского-Тернера, Кляйнфельтера).
При подобных нарушениях, а также при дисфункциональных кровотечениях у девушек, задержке месячных, уплотнениях в молочных железах, усиленном росте волос и ожирении врач может дополнительно назначить исследование пролактина крови, эстрадиола, тестостерона.
Адренокортикотропный гормон гипофиза (АКТГ) стимулирует образование надпочечниками кортизола. Их определение показано при преждевременном появлении вторичных половых признаков – рост волос на лице, конечностях, паховой области у девочек, раннее начало месячных. У мальчиков это быстрый рост и развитие, потемнение кожи мошонки, увеличенный пенис. Такие симптомы могут быть признаком врожденной гиперплазии надпочечных желез.
Низкая активность надпочечников проявляется:
- артериальной гипотензией;
- резким уменьшением веса тела;
- приступами головокружения;
- высыпаниями на теле;
- потемнением кожи.
Тиреотропин и тироксин в крови отражают работу щитовидной железы. Чаще всего детям раннего возраста показано исследование тиреотропного гормона гипофиза (ТТГ) и свободного тироксина при подозрении на врожденный гипотиреоз, признаки которого:
- вес новорожденного от 4 кг;
- недоразвитые внутренние органы, нервная система;
- длительная желтуха;
- нарушение пищеварения, недостаточный набор веса;
- слабая двигательная активность;
- увеличенный язык;
- упорные запоры;
- бледная, холодная кожа с желтоватым или синеватым оттенком;
- отечность конечностей;
- увеличенный размер родничка.
Реже исследование ТТГ и тироксина рекомендуют ребенку с подозрением на тиреотоксикоз. Симптомы: тахикардия, потеря веса тела, бессонница, дрожание рук и век, понос, непереносимость яркого света и жары, общая слабость.
Паратгормон показывает нарушение работы паращитовидных желез.
- избыточном или недостаточном содержании кальция в крови;
- судорожном синдроме;
- усиленной жажде;
- общей слабости;
- боли в животе;
- переломах костей при незначительных травмах;
- мочекаменной болезни.
Нехватка инсулина приводит к развитию сахарного диабета. У детей чаще обнаруживают первый тип болезни, для которого начальные проявления связаны с кетоацидозом, коматозным состоянием. Дети начинают усиленно пить воду, у них присутствует обильное мочевыделение, особенно по ночам, приступы голода, потеря веса, зуд кожи, фурункулез. При декомпенсации возникает запах ацетона изо рта, боль в животе, тошнота, рвота.
Второй тип диабета обычно появляется на фоне ожирения. Для него типично постепенное прогрессирование симптоматики, а уровень инсулина в крови нормальный или повышен.
Правила подготовки к сдаче крови:
- анализ проводится до завтрака, накануне легкий ужин, утром можно пить обычную воду;
- грудничкам можно сдавать кровь через 1,5-2 часа после кормления;
- за сутки до диагностики нужно обеспечить ребенку физический и эмоциональный покой, режим дня и питание должны быть обычными, противопоказаны занятия спортом;
- если назначены медикаменты, то за неделю необходимо обсудить с врачом возможность их применения. Если нельзя прерывать лечение, то их указывают на бланке направления;
- не рекомендуются анализы крови при инфекциях, обострении хронических болезней, в первые 2 недели после травмы.
Норма в показателях представлена в таблице:
| Название гормона | До года девочки | До года мальчики | До 12 лет девочки | До 12 лет мальчики | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Соматотропин нг/мл | 0,5-3,5 | 0,43-2,4 | 0,1-2,2 | 0,09-2,5 | 0,12-11,2 | 0,12-8,9 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ФСГ мМЕд/мл | 1,84-20,25 | До 3,5 | 0,6-6,12 | До 1,45 | До 4,62 | До 3,04 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ЛГ мЕд/л | До 8,6 | 0,04-3,6 | До 8,6 | 0,04-3,6 | До 8,6 | 0,04-3,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Пролактин мЕд/л | До 628 | До 607 | 109-555 | 73-407 | 109-555 | 73-407 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Эстрадиол пмоль/л | До 155 | До 86 | До 98 | До 84 | До 245 | До 98 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тестостерон нмоль/л | До 2,31 | До 1,71 | До 1,22 | До 2,07 | До 1,82 | До 8,9 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| АКТГ пг/мл | Кортизол нмоль/л | 28-718 | ТТГ мЕд/л | 0,4-6 | Тироксин пмоль/л | Паратгормон пмоль/л | Инсулин мкЕд/мл | Повышенный ЛГ обнаруживают при врожденной гиперплазии надпочечников, крипторхизме, недоразвитии или отсутствии яичек. В подростковом возрасте его причиной могут быть:
Низкие показатели ЛГ бываю на фоне инфекций в тканях головного мозга, после травм, при задержке полового созревания, карликовости, синдроме Марфана. Избыток пролактина у ребенка связан обычно с нарушениями внутриутробного развития – врожденные опухоли, пороки строения сосудов в области гипоталамуса или гипофиза, киста кармана Ратке. Сопровождает гипотиреоз, почечную, надпочечниковую недостаточность, поликистоз яичников, аутоиммунные болезни. Снижение гормона почти не встречается, его причиной могут быть медикаменты из группы противосудорожных средств. Диагностическое значение у детей имеют:
Адренокортикотропный гормон возрастает, если есть:
Низкий уровень выявляют у пациентов с кортикостеромой. Возрастание кортизола бывает при аденоме гипофиза, опухоли (доброкачественной и злокачественной) или узелковой гиперплазии коры надпочечников, нарушении функции щитовидной железы, ожирении, сахарном диабете с декомпенсированным течением. Низкий уровень гормона у ребенка чаще всего связан с врожденной надпочечниковой недостаточностью, адреногенитальным синдромом или вирусным гепатитом. Повышение ТТГ вызывает первичная недостаточность функции щитовидной железы – гипотиреоз, опухолевые процессы. Снижение тиреотропина встречается при тиреотоксикозе на фоне болезни Базедова, аденомы или функциональной автономии щитовидки. У ребенка причиной низкого уровня нередко бывают инфекции, черепно-мозговые травмы. Усиленная продукция тиреотоксина (гипертиреоз) бывает при воспалении, нехватке связывающих белков, миеломной болезни, ожирении. Низкой уровень гормона является одним из главных признаков гипотиреоза. Он бывает связан со щитовидкой, гипофизом или гипоталамусом. Встречается при зобе, врожденных нарушениях развития железистой ткани. Повышение содержания паратгормона в крови встречается при низком уровне кальция, гиперплазии, аденоме и раке околощитовидных желез, синдроме Олбрайта. Низкая концентрация связана с избытком кальция, врожденным гипопаратиреозом. Читайте подробнее в нашей статье об анализах на гормоны ребенку. Проведение тестов ребенку на уровень гормонов назначают при подозрении на заболевания гипофиза, надпочечников, желез внутренней секреции – щитовидной, паращитовидной, половых, островковой части поджелудочной. Чаще всего отклонения в темпах роста тела появляются к трем годам и достигают максимума к десятилетнему возрасту. При избытке синтеза гипофизом соматотропина к 13 годам ребенок может вырасти до 190 см. Дети жалуются на общую слабость, утомляемость при физических и умственных нагрузках, головную боль, нарушение зрения, болезненность суставов и костей. Гигантизм нередко сопровождается нарушением половой функции, несахарным и сахарным диабетом, заболеваниями щитовидной железы, сердца. Нехватка гормона роста приводит к отставанию детей в физическом развитии, низкой длине и массе тела, уменьшенным размерам внутренних органов, задержке полового развития. Интеллект чаще сохранен, в подростковом возрасте встречается психологическая незрелость, негативизм, замкнутость. Кроме изменений темпов роста, исследование гормона может быть назначено ребенку при таких ситуациях:
А здесь подробнее о диагностике ожирения у детей. Фолликулостимулирующий, ФСГ и лютеинизирующий, ЛГ гормоны гипофиза отвечают за образование половых стероидов. Их уровень возрастает перед началом полового созревания. Показаниями к определению являются:
При подобных нарушениях, а также при дисфункциональных кровотечениях у девушек, задержке месячных, уплотнениях в молочных железах, усиленном росте волос и ожирении врач может дополнительно назначить исследование пролактина крови, эстрадиола, тестостерона. Адренокортикотропный гормон гипофиза (АКТГ) стимулирует образование надпочечниками кортизола. Их определение показано при преждевременном появлении вторичных половых признаков – рост волос на лице, конечностях, паховой области у девочек, раннее начало месячных. У мальчиков – это быстрый рост и развитие, потемнение кожи мошонки, увеличенный пенис. Т акие симптомы могут быть признаком врожденной гиперплазии надпочечных желез. К признакам их избыточной функции также относятся:
Низкая активность надпочечников проявляется:
Их содержание в крови отражает работу щитовидной железы. Чаще всего детям раннего возраста показано исследование тиреотропного гормона гипофиза (ТТГ) и свободного тироксина при подозрении на врожденный гипотиреоз. Он характеризуется такими признаками:
Дети отстают в физическом и психическом развитии, бывает умственная отсталость. Реже исследование ТТГ и тироксина рекомендуют ребенку с подозрением на тиреотоксикоз – тахикардия, потеря веса тела, бессонница, дрожание рук и век, понос, непереносимость яркого света и жары, общая слабость. Подозрение на нарушение работы паращитовидных желез возникает при:
Нехватка этого гормона приводит к развитию сахарного диабета. У детей чаще всего обнаруживают первых тип болезни. Он характеризуется острым началом, нередко начальные проявления связаны с кетоацидозом, коматозным состоянием. Дети начинают усиленно пить воду, у них присутствует обильное мочевыделение, особенно по ночам, приступы голода, потеря веса, зуд кожи, фурункулез. При декомпенсации возникает запах ацетона изо рта, боль в животе, тошнота, рвота. Второй тип диабета обычно появляется на фоне ожирения. Для него типично постепенное прогрессирование симптоматики, а уровень инсулина в крови нормальный или повышен. К общим рекомендациям подготовительного этапа относятся:
Полученные результаты сравнивают с референсными. Это означает, что они получены при измерении гормонов в крови здоровых детей, затем из них выведено среднее значение, принятое за норму. В зависимости от используемых методик и реактивов бывают неодинаковые значения в разных лабораториях. Обычно диапазон нормальных величин указан рядом с индивидуальным показателем.
|





 Формы российских полисов ОМС старого и нового образца. Все они действительны
Формы российских полисов ОМС старого и нового образца. Все они действительны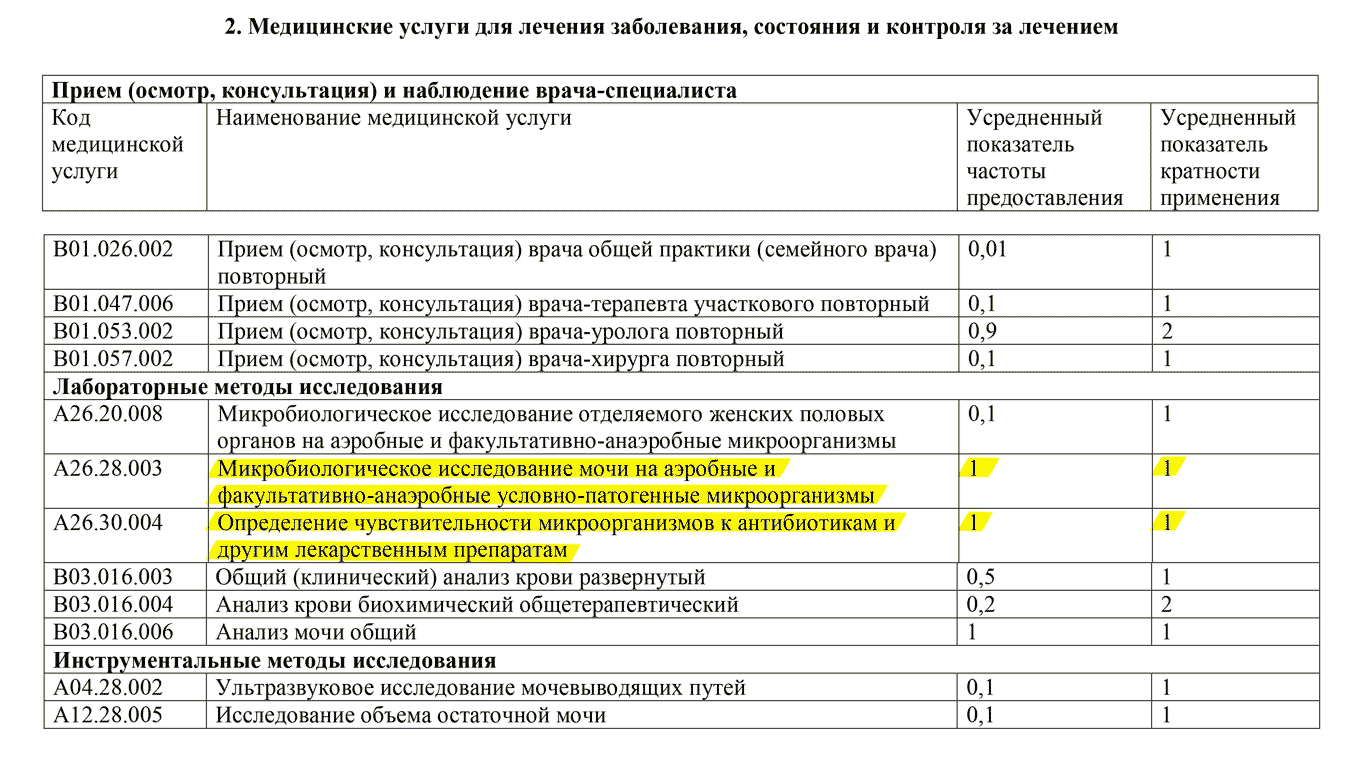 Обязательные бесплатные анализы при остром цистите
Обязательные бесплатные анализы при остром цистите Заявление-запрос о предоставлении копий анализов
Заявление-запрос о предоставлении копий анализов