Гормоны при поликистозе яичников у женщин изменяют свою концентрацию в крови, вызывая гормональный дисбаланс. Это и является основной причиной поражения придатков сразу несколькими кистами. Для восстановления эндокринной функции организма необходимо назначение медикаментозного лечения.
Первые дни цикла представляют собой маточное кровотечение, во время которого вместе с кровью из организма выходит верхний слой эндометрия матки и неоплодотворенная яйцеклетка. 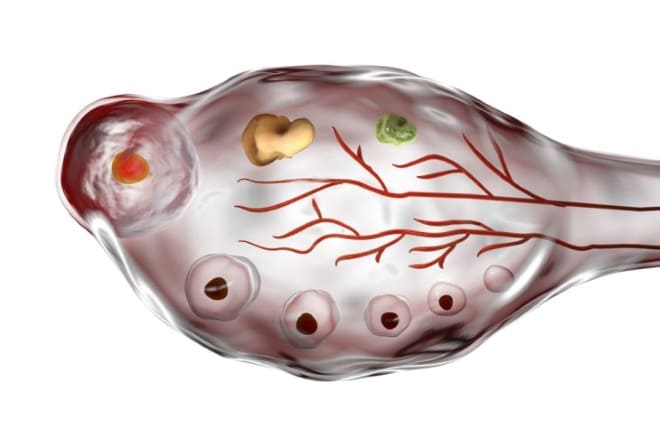
Гормональный фон женщины изменяется каждый день цикла – это необходимо для осуществления репродуктивной функции.
После овуляции выработка гормонов первой фазы цикла начинает снижаться, их минимальное значение отмечается перед менструацией. 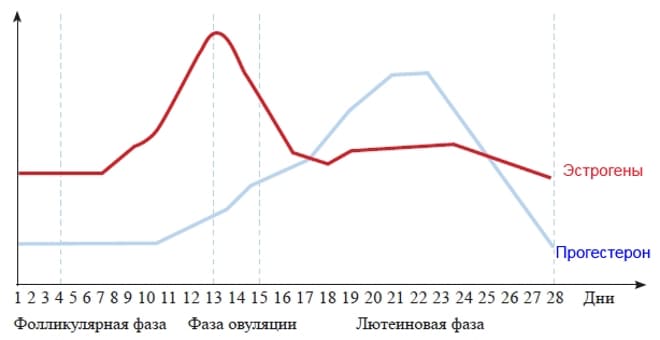
При нарушении производства одного из половых гормонов вероятны отклонения в течение менструального цикла. Это может привести к следующим заболеваниям и состояниям:
- кисты яичника, в том числе поликистоз;
- задержки месячных;
- усиление интенсивности симптомов предменструального синдрома;
- отсутствие овуляции;
- аменорея;
- недостаточность желтого тела – короткие месячные циклы.
Длительное присутствие данных патологий способно значительно снизить вероятность беременности и привести к бесплодию. Любые гормональные нарушения необходимо устранять на начальной стадии их развития – это предотвратит многие заболевания, развивающиеся на фоне сбоя эндокринной системы.
Обычно поликистоз является следствием нарушений в первой фазе менструального цикла. Он способен возникать в результате следующих состояний:
- Неполная овуляция. Разрыв только части доминантных фолликулов. Остальные способны перерождаться в фолликулярные кисты яичника.
- Малый размер фолликулов. При отсутствии доминантного пузырька овуляция не происходит, а фолликулы регрессируют или превращаются в кисты.
- Отсутствие овуляции при наличии граафова пузырька. Часто является следствием нарушения соотношения ЛГ и ФСГ.
При недостаточности только второй фазы цикла поликистоз не развивается. Все процессы, влекущие за собой образование кист яичника, происходят в начале цикла и в момент предполагаемой овуляции. Низкая выработка прогестерона отрицательно влияет только на вероятность зачатия.
Поликистоз яичников – следствие нарушения работы одного из эндокринных органов. Чаще всего при выявлении данной патологии отмечается одно из следующих состояний:
- гиперандрогения – повышенный уровень мужских половых гормонов;
- гиперэстрогения – высокая концентрация эстрогенов;
- гиперпролактинемия – превышение уровня пролактина;
- сбой соотношения ФСГ и ЛГ.
Чрезмерное количество андрогенов может быть следствием низкой чувствительности к инсулину.
Гормональный сбой способен возникать в результате воздействия следующих факторов:
- болезни эндокринных органов, в частности – гипофиза, гипоталамуса, щитовидной железы;
- бесконтрольный прием препаратов на основе гормонов, в том числе оральных контрацептивов;
- послеродовой период;
- инфекции половых путей;
- наличие абортов в анамнезе;
- климакс;
- подростковый возраст;
- плохая экологическая обстановка;
- наследственная предрасположенность;
- смена климата;
- хроническая усталость, стрессы.

Основной анализ, требующийся для назначения терапии заболевания – проверка уровня гормонов. Для этого необходимо сдать следующие из них:
- эстроген;
- тестостерон;
- прогестерон;
- 17-ОН прогестерон.
Половые гормоны при поликистозе яичников могут находиться в норме, т.к. иногда причина патологии – сбой работы гипофиза.
Для повышения эффективности назначаемого лечения следует сделать УЗИ придатков, сдать кровь на уровень глюкозы, инсулина. Гинекологический осмотр при поликистозе малоинформативен.

Виды медикаментов для устранения поликистоза:
- Кломифен. Стимулирует овуляцию, восстанавливает уровень эстрогенов.
- Дюфастон, Утрожестан. Нормализует течение второй фазы менструального цикла, его отмена провоцирует приход месячных. Последнее позволяет уменьшить количество и размеры кист.
- Тайм-фактор. Витаминный комплекс, имеющий несколько видов таблеток в упаковке для их приема в разные дни. Мягко регулирует цикл.
- Циклодинон. Снижает уровень пролактина.
- Клостилбегит, Прогинова. Используются для стимуляции овуляции при необходимости беременности.
- Метипред. Восстанавливает работу надпочечников.
- Оральные контрацептивы. Приостанавливают функционирование яичников, способствуя устранению кист.
Схема лечения поликистоза яичников гормонами определяется возрастом пациентки, наличием других заболеваний, необходимостью беременности в скором времени.
Средний курс терапии – 3-6 месяцев. При отсутствии их эффективности за этот период лечебная схема изменяется.
Гормональная терапия – серьезная нагрузка на организм, поэтому к ее подбору следует подходить очень тщательно. Неправильное лечение может привести к следующему:
- истощение придатков – преждевременный климакс;
- рецидив поликистоза яичников;
- бесплодие;
- тяжелые гормональные нарушения;
- невозможность беременности;
- ухудшение состояния кожи и волос;
- аменорея.
Подобных патологий можно избежать. Для этого следует соблюдать некоторые правила прохождения гормональной терапии:
- полное обследование перед назначением лечения;
- регулярное посещение врача во время приема препаратов;
- отслеживание созревания фолликулов и состояния кист на УЗИ несколько раз за цикл;
- сдача анализов на уровень гормонов 1-2 раза в месяц;
- сбалансированное питание и соблюдение режима приема пищи;
- отказ от вредных привычек;
- прием медикаментов в определенное время.
В период лечения синтетическими гормонами запрещено превышать дозировку для достижения наилучшего эффекта, пропускать таблетки или принимать двойную дозу в следующий прием в случае пропуска. Это снижает эффективность терапии, способно нарушить течение месячного цикла.
Многие женщины опасаются лечения гормонами и пытаются найти другой способ устранения СПКЯ. К ним относятся следующие методы:
- Народный. Пациенткам назначаются травы, стимулирующие выработку гормонов, рост фолликулов, уменьшение кист. К ним относятся боровая матка, красная щетка, чернобыльник, девясил, клевер, шалфей, малина, липа. Некоторые из трав способны вылечить поликистоз яичников на начальных стадиях без применения медикаментов.
- Прием других препаратов. Лечение патологии может осуществляться с помощью Метформина в случае снижения резистентности к инсулину. В остальных случаях этот метод нерезультативен.
- Витаминотерапия. Прием витаминов А, С, Е, группы В, фолиевой кислоты и магния в определенные дни цикла позволяет восстановить течение овуляции.
- Физиотерапия. Магнитотерапия, иглоукалывание, грязевые ванны. Улучшают местное кровообращение, способствуя рассасыванию кист и стимулируя работу яичников.
Методы лечения поликистоза яичников без гормонов отличаются низкой эффективностью и часто используются в качестве вспомогательного метода. Как самостоятельные способы они результативны только в следующих случаях:
- поликистоз яичников в период естественных гормональных сбоев;
- функциональные кисты придатков;
- нерегулярность месячного цикла без длительных задержек менструаций.
Перед использованием негормональных способов лечения поликистоза яичников необходима консультация врача. Их самостоятельное применение в комплексе со стандартной терапией запрещено.
Наивысшей результативностью в терапии поликистоза яичников обладает комплексное воздействие. Это помогает восстановить работу различных систем организма, нормализовать менструальный цикл и репродуктивную функцию. В комплекс лечения СПКЯ входит следующее:
- синтетические гормоны;
- витамины;
- физиотерапия;
- организация полноценного отдыха;
- соблюдение диеты;
- отказ от вредных привычек.
Женщинам при поликистозе яичников рекомендуется употреблять как можно больше овощей, фруктов, орехов, морепродуктов, зелени. Это насытит организм витаминами и ускорит процесс выздоровления.
Нарушения эндокринной сферы – основная причина развития СПКЯ. Поэтому в качестве лечения назначаются препараты, содержащие синтетические аналоги гормонов. В среднем выздоровление наступает через 2-6 месяцев. Беременность разрешена через 2-3 цикла после полного устранения поликистоза яичников.
источник
Гормоны играют очень важную роль в жизни каждой женщины. Одни положительно влияют на наше настроение и внешний вид, а другие не очень. Однако от них также завит наше здоровье. Гормональное обследование проводится для того, что выявить ту или иную проблему, в частности поликистоз яичников.
Анализы на гормоны у женщин позволяют ответить на вопрос, правильны ли уровни этих гормонов в отдельные периоды менструального цикла. Поэтому они выполняются при диагностике гормональных нарушений, например, при наличии аномальных менструаций, при определении причин бесплодия, а также в период менопаузы.
Человеческое тело производит более 100 гормонов, каждый из которых имеет свою собственную роль. Некоторые гормоны ответственны за рост, другие — за преобразование сахаров и жиров, а другие — за эмоции, созревание и «аппетит» к сексу. Большинство вырабатывается как женским, так и мужским организмом. Но несколько гормонов свойственны только женщинам, и они определяют самые важные атрибуты женственности. Поскольку все они тесно связаны со здоровьем, красотой и благополучием, важно поддерживать их на соответствующем уровне.
Цикл делится на две фазы: фолликулярную и лютеиновую, между которыми (примерно посередине) происходит овуляция — высвобождение яйца из фолликула Граафа. Фолликулярная фаза — первый день цикла, начало менструального кровотечения. Затем гипофиз увеличивает производство фолликулостимулирующего гормона (ФСГ), который стимулирует рост и созревание фолликулов и секрецию эстрогенов через яичники (наиболее важным является эстрадиол). Когда уровень последнего очень высокий, происходит овуляция, то есть высвобождение яйца. С увеличением уровня эстрогенов пролактин также увеличивается в малой степени. На этой фазе также повышается другой гормон, выделяемый гипофизом — лютеинизирующий гормон (лютропин), который также необходим для начала овуляции.
В лютеиновой фазе концентрация прогестерона, продуцируемого в яичниках, увеличивается, он готовит матку для имплантации яйца, а затем отвечает за поддержание беременности. Концентрация фолликулотропина и лютропина снижается, тогда как эстрогены сохраняются на довольно высоком уровне. Если нет оплодотворения, в конце цикла количество половых гормонов значительно уменьшается. Затем появляется менструация, и весь цикл повторяется.
Эти три гормона — тироксин, кальцитонин и трийодтиронин — настоящие друзья женщин. Триодиоотронин ускоряет обмен веществ, позволяя быстро сжигать лишние калории, что приводит к красивой фигуре. Тироксин — отличный союзник кожи. Он сохраняет ее в хорошем состоянии, влияет на ее питание и правильное увлажнение. Благодаря этому гормону кожа плотная и упругая. Кроме того, женщины с правильным уровнем тироксина могут похвастаться блестящими волосами и красивой кожей без прыщей. Кальцитонин заботится о костях — он удерживает кальций на соответствующем уровне, защищая от остеопороза.
Когда их слишком мало: мы имеем дело с так называемым гипотиреозом. Болезнь проявляется в увеличении веса и ощущении хронической усталости. Кроме того, происходит постоянная смена настроения. Женщины с необнаруженным гипотиреозом часто имеют выкидыши.
Когда их слишком много: сверхактивная щитовидная железа. Чаще всего происходит быстрая потеря веса, гиперактивность и чрезмерное потоотделение. В этом состоянии часто бывает бессонница и гиперчувствительность к свету. Увеличивается кровяное давление и появляется сердцебиение. Иногда менструальный период может исчезнуть.
Фолликулостимулирующий гормон представляет собой гонадотропин, гликопротеиновый полипептидный гормон. ФСГ синтезируется и секретируется в гонадотропных клетках в передней доле гипофиза, и регулирует развитие, рост пубертатного созревания и репродуктивные процессы организма. ФСГ и лютеинизирующий гормон (ЛГ) работают вместе в репродуктивной системе.
ФСГ стимулирует рост незрелых яичниковых фолликулов. У ранних (малых) фолликулах ФСГ является основным фактором выживания, который спасает небольшие фолликулы (2-5 мм в диаметре). В период фазового перехода уровни прогестерона и эстрогена в сыворотке (прежде всего эстрадиола) снижаются и больше не подавляют выделение ФСГ, следовательно, он достигает максимума примерно на третий день (первый день — это первый день менструального цикла).
Кроме того, имеются данные о том, что фактор ослабления скачка гонадотропина, продуцируемый небольшими фолликулами в первой половине фазы фолликула, также оказывает отрицательную связь на амплитуду секреции пульсирующего лютеинизирующего гормона (ЛГ), что позволяет создать более благоприятную среду для роста фолликулов и предотвращения преждевременной лютеинизации.
Лютеинизирующий гормон представляет собой половой гормон, вырабатываемый гипофизом. Он отвечает за функционирование половых желез у мужчин и женщин. Под его влиянием развивается прогестерон в организме, именно под его контролем фолликул созревает в женском теле, происходит овуляция. Поэтому его развитие необходимо для оплодотворения и правильного хода беременности.
Эстрадиол относится к группе женских половых гормонов, называемых эстрогенами. Отвечает он за развитие половых органов и вторичных половых признаков. У женщин он регулирует менструальный цикл.
Эстрадиол считается одним из основных стероидных гормонов. Его уровень является важным для поддержания беременности, а также при подозрении на половое созревание и диагностику бесплодия.
Тестостерон является гормоном, известным как андроген. Часто он считается «мужским», но у женщин также есть тестостерон в организме.
Отсутствие баланса при слишком высоком или слишком низком уровне тестостерона может влиять на общее состояние здоровья женщины. Некоторые функции тестостерона влияют на тело женщины:
- производство новых клеток крови;
- укрепление либидо;
- воздействие на фолликулостимулирующие гормоны, которые могут влиять на фертильность.
Антимюллеров гормон (AMГ) представляет собой гормон, который вырабатывается репродуктивными клетками мужского и женского пола. Концентрация гормона в крови зависит от пола и возраста. Правильный уровень должен сохраняться в период наибольшей рождаемости — от полового созревания до менопаузы. Поэтому он является хорошим показателем рождаемости. Это также важно при попытке оплодотворения in vitro.
У девочек до полового созревания AMГ не производится. В момент, когда женщина входит в период полового созревания, яичники начинают производство и секрецию гормона. Концентрация в организме женщины значительно возрастает, остается постоянной в течение некоторого времени, примерно до 25 лет, а затем начинает уменьшаться. Когда женщина достигает периода менопаузы, уровень гормона очень низок или даже не обнаруживается.
Можно сказать, что антимюллеров гормон является одним из факторов, определяющих пол. В случае производства ядрами AMГ и андрогенов ингибируется развитие женской репродуктивной системы и образование мужских половых органов.
Гормон ДГЭА обладает очень универсальным эффектом. Он отвечает за улучшение концентрации, либидо, физическую форму, облегчение симптомов менопаузы, разглаживание морщин, заживление ожогов.
У женщины менопаузальный период составляет до 1/3 от всей жизни. Гормон ДГЭА успокаивает неприятные симптомы и улучшает качество жизни. Он также используется в качестве одной из форм терапии, которая помогает в лечении естественных признаков старения.
Действие ДГЭА универсально, гормон отвечает за:
- повышение устойчивости к стрессу;
- хорошую память и концентрацию;
- повышение либидо;
- регенерацию иммунной системы;
- облегчение симптомов менопаузы;
- хорошую фигуру;
- физическую подготовку;
- улучшение плотности костной ткани и предотвращает остеопороз;
- профилактику атеросклероза путем снижения уровня холестерина;
- красивый цвет лица и сглаживание морщин.
Уровень половых гормонов у женщин варьируется в зависимости от дня менструального цикла. Поэтому тестирование должно проводиться на каждой фазе цикла. Таким образом, результаты дают полную картину гормональных изменений в менструальном цикле.
Первые тесты, то есть в фолликулярной фазе, лучше всего проводить между 3-м и 5-м днями цикла, анализы во время овуляции выполняют между 12-14 днями цикла (при 28-дневном цикле). Определения в лютеиновой фазе обычно проводятся на 21-й день цикла.
Фолликулотропин (ФСГ):
- фолликулярная фаза: 2,8-11,3 мл/мл;
- овуляция: 5,8-21,0 мл/мл;
- лютеиновая фаза: 1,2-9,0 мл/мл;
- менопауза: 21,7-153 мл/мл.
Снижение концентрации может указывать на гипопитуитаризм, а также увеличение первичной овариальной недостаточности или подавление стимуляции овуляции.
Лютропин (ЛГ):
- фолликулярная фаза: 1,1-1,6 мл/мл;
- овуляция: 17-77 мл/мл;
- лютеиновая фаза: 0-14,7 мл/мл;
- менопауза: 11,3-39,8 мл/мл.
Снижение концентрации предполагает гипопитуитаризм гипофиза, гипоталамуса. А также рост овариальной недостаточности.
- фолликулярная фаза: 0-587 пмоль/л;
- овуляция: 124-1468 пмоль/л;
- лютеиновая фаза: 101-110 пмоль/л;
- менопауза: 0-110 пмоль/л.
Повышенный уровень может указывать на овариальную или надпочечную опухоль, наличие образований, которые выделяют эстрогены, а также сосуществующие заболевания печени и гипертиреоз. Уровень этого гормона также увеличивается у женщин, принимающих эстрогенсодержащие контрацептивы. У девочек это признак преждевременного полового созревания.
Сниженный уровень эстрогена наблюдается в ходе синдрома Тернера, гипогонадизма, синдрома поликистозных яичников, гипофизарной недостаточности. Уровень этого гормона также снижается при анорексии в результате недоедания.
- фолликулярная фаза: 1,9-25 нг/мл;
- овуляция: выше 25 нг/мл — могут быть вызваны нерегулярными менструациями и ановуляторными циклами;
- лютеиновая фаза: выше 50 нг/мл — менструальный цикл может полностью прекратиться;
более 100 нг/мл — вероятно, опухоль гипофиза.
Значения ниже стандарта могут указывать на гипофизарную недостаточность.
источник
Каждая женщина, у которой были установлена симптоматика поликистоза яичника, задается логичным вопросом «какие анализы сдавать при СПКЯ?».
Самостоятельно не стоит назначать себе перечень обследований. Необходимо обратиться к врачу, который назначит максимально необходимый комплекс лечебно-диагностических мероприятий, которые необходимо конкретно в вашем случае.
При обращении к акушеру-гинекологу, в первую очередь, он проведет сбор анамнеза, осуществит гинекологический осмотр, в амбулаторных условиях можно провести кольпоцитологическое исследование, которое поможет установить гормональный дисбаланс. Доктор поставит предварительный диагноз и направит на дообследование, которое и поможет выставить клинический диагноз.
Среди инструментальных исследований на первых этапах ведущую роль занимает ультразвуковое исследование органов малого таза, а именно яичников. Врач ультразвуковой диагностики получает такую картину на мониторе аппарата, которую в дальнейшем записывает в протокол исследования: яичники увеличены в размере, из объем превышает 9 кубических сантиметров, визуализируется склерокистозно измененная, утолщенная капсула. На поверхность яичника увеличена за счет множества кистозных полостей с серозным содержимым. Именно применение данного метода в силу его доступности и высокой информативности дает основание поставить предварительный диагноз, который необходимо в дальнейшем подтвердить гормональными исследованиями.
Характерным признаком является увеличение соотношения ЛГ и ФСГ при СПКЯ больше чем в 2,5 раза. Так же наблюдается обособленное увеличение уровня лютеинизирующего гормона.
СПКЯ и пролактин так же тесно связаны. Пролактин при спкя так же имеет тенденцию к увеличению.
Довольно активно в настоящее время ведется исследование генетических факторов в формировании синдрома поликистозных яичников. Генетические маркеры СПКЯ сдаются уже в большинстве клинических лабораторий на территории нашей страны. Гены, кодирующие предрасположенность к таковому заболеванию, насчитывают около ста разновидностей. Данное исследование проводится один раз в жизни и при получении результатов позволяет рассчитать риск генетической предрасположенности в манифестации такого патологического состояния как поликистоз яичников.
Наиболее очевидным показателем в лабораторной диагностике синдрома поликистозный яичников является повышенный уровень фракций мужских половых гормонов. Это такие гормоны как общий и свободный тестостерон, дигидроэпиандростерон (ДГАЭС).
Для определения источника гиперандрогении проводятся специальные пробы. Дексаметазоновая проба. Смысл этой пробы посмотреть как реагирует уровень адренокортикотропного гормона (АКТГ),а вернее, гипофиз, на введение дексаметазона. Если при введении данного вещества снижается уровень АКТГ, а так же снижается уровень андрогенов, то можно сделать вывод, что повышенное содержание андрогенов имеет надпочечниковую природу. Такую природу имеет адреногенитальный синдром. При гиперандрогении, исходящей не из надпочечников, никаких изменений со стороны АКТГ не выявляется, может быть отмечено лишь незначительное снижение андрогенов. Таков же механизм пробы и с адренокортикотропным гормоном.
Для синдрома поликистозных яичников патогномоничным является метаболические нарушения в виде нарушений в липидном профиле. Характерно снижение уровня липопротеидов высокой плотности. В то же время повышение уровня липопротеидов низкой плотности. Данные сдвиги лабораторных параметров указывают на высокие риски заболеваний сердечно –сосудистой системы, неврологических нарушений в виде ишемической болезни сердца, инфарктов миокарда, инфарктов головного мозга в следствии образования гиперхолестеринемии и отложения холестериновых бляшек, приводящих к тромбозам.
Так же к метаболическим нарушениям относятся нарушение толерантности к глюкозе, возникновение инсулинорезистентности, что в дальнейшем чревато развитием сахарного диабета 2 типа. Для диагностики проводится тест толерантности к глюкозе, такой же как проводиться беременным женщинам для диагностики гестационного сахарного диабета. Может проводиться двухчасовой либо трехчасовой тест. Натощак берется капиллярная кровь и определяется исходный уровень глюкозы. Женщиной принимается 50 либо 75 грамм глюкозы и спустя 2 часа проводится контрольный забор крови.
В крови так же определяется повышенный уровень инсулина.
Иногда врачам приходится прибегать к оперативным методам диагностики заболевания. Прекрасным методом в разрешении диагностических проблем является диагностическая лапароскопия. При данном исследовании при помощи оптического инструментария и манипуляторов через маленькие три разреза проводится оперативное вмешательство, суть которого заключается в проникновении в брюшную полость при помощи малоинвазивной методики и осмотр воочию патологически измененных яичников. При использовании данной технологии есть возможность забора ткани для гистологического исследования. При необходимости диагностическая лапароскопия может быть без проблем переведена в лечебную. То есть врач одновременно с диагностикой может выполнить оперативное лечение в необходимом объеме в конкретном случае.
источник
Диагноз «синдром поликистозных яичников» может быть поставлен только при наличии ряда признаков, которые и должны быть выявлены в ходе диагностических манипуляций.
Бесплатная первичная консультация
При первичном обращении врач тщательно собирает анамнез, уточняя ряд важных моментов. Необходимо сообщить специалисту о том, как давно возникли нарушения менструальной функции. В ряде случаев проблемы имеют место уже в пубертатном возрасте, и это позволяет дифференцировать первичные и вторичные нарушения функции яичников. По возможности нужно предоставить информацию о наличии подобных проблем у родственниц.
Внешний осмотр позволяет обнаружить признаки гиперандрогении, в первую очередь – гирсутизм (активный рост волос по мужскому типу). Этот симптом выявляется примерно у 2/3 пациенток и служит одним из критериев постановки верного диагноза. Помимо этого, многие женщины, столкнувшиеся с поликистозом, имеют лишний вес и акне, что также фиксируется в ходе внешнего осмотра.
Осмотр на гинекологическом кресле позволяет обнаружить двустороннее увеличение и уплотнение яичников.
Исследование уровня мужских гормонов в организме, которое предполагает анализы на тестостерон, андростендион, 17-OH прогестерон, ДГЭА-С. Анализ позволяет определить концентрацию андрогенов, продуцируемых надпочечниками и яичниками.
Исследование уровня гонадотропинов (фолликулостимулирующего и лютеинизирующего гормонов). Возможно увеличение концентрации ЛГ при нормальном ФСГ, а также увеличение соотношение ЛГ/ФСГ до 3-3,5. Однако в ряде случаев показатели остаются в пределах нормы.
Проведение УЗ-исследованияпозволяет выявить следующие характерные изменения:
Увеличение объема левого и правого яичников в несколько раз: при норме до 7 см 3 они увеличиваются более чем до 9см 3 (часто свыше 16см 3 ).
Гиперплазия стромы яичников
Утолщение капсулы (белочной оболочки) яичника, которая покрывает орган. Во время овуляции происходит разрыв фолликула и белочной оболочки, что позволяет созревшей яйцеклетке выйти в брюшную полость.
Наличие кист, размер которых составляет не менее 2 мм, расположенных по периферии органа. Визуально кисты напоминают ожерелье.
Проведение фолликулометрии позволяет выяснить, происходила ли в менструальном цикле овуляция. Такое исследование может проводиться в течение нескольких циклов.
Поскольку одним из симптомов синдрома поликистозных яичников является инсулинорезистентность (невосприимчивость клеток к гормону инсулину), врач может назначить анализы, цель которых — выяснить, как в организме расщепляется глюкоза. Дело в том, что глюкоза во многие ткани может поступать только с помощью инсулина, и если клетки теряют чувствительность к нему, то глюкоза накапливается в крови, тем самым провоцируя еще большую продукцию инсулина.
Таким образом, пациентке может быть назначен анализ на уровень глюкозы или тест на глюкозотолерантность (ГТТ).
Дополнительно врач может назначить такие исследования, как проба с АКТГ (адренокортикотропным гормоном). Получение отрицательного результата позволяет исключить надпочечниковую форму гиперандрогении. Проведение магнитно-резонансной томографии проводится для того, чтобы быть уверенными в отсутствии опухоли.
Если у Вас возникли какие-либо вопросы, связанные с диагностикой и лечением поликистоза, вы можете задать их врачам Нова Клиник. Записаться на прием к гинекологу-репродуктологу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
источник
Синдром поликистозных яичников (СПКЯ или синдром Штейна — Левенталя) – полигенное эндокринное заболевание, обусловленное как наследственными факторами, так и факторами окружающей среды. Ведущими признаками СПКЯ являются гиперандрогения, менструальная и/или овуляторная недостаточность, поликистозные изменения яичников. К этому заболеванию приводит повышение выделения мужских половых гормонов в организме женщины. Для диагностики необходимо знать какие анализы при поликистозе яичников необходимы.
Помните, перед сдачей крови на уровень гормонов необходима подготовка:
- Не есть до забора крови минимум 8 часов (из напитков только вода).
- Не вести половую активность за 24 до взятия крови.
- Не принимать алкоголь 3е суток.
- Не курить за 3 часа.
- Уведомить врача о принимаемых препаратах.
- Исключить физические нагрузки и стрессы за 24 часа до анализа (если бежали бегом на анализ, то посидеть спокойно 15-20 минут).
- При необходимости повторной сдачи – сдавайте в той же лаборатории.
Поликистоз яичников, какие анализы сдавать для раннего выявления заболевания?
Повышение свободного тестостерона крови является, в большинстве случаев, основным и первым признаком СПКЯ, но не единственным. Не стоит ориентироваться только на него. Уровень свободно тестостерона может повышаться в норме при занятиях спортом, регулярных физических нагрузках, тяжёлой физической работе, пребывании в частых стрессовых ситуациях. Так же он может повышаться при приёме некоторых лекарственных препаратов и других заболеваниях. Нормальный уровень свободного тестостерона зависит от возраста женщины:
- Девочки до 1 года – 0-2,31 нмоль/л
- Девочки 1 – 6 лет – 0-1,22 нмоль/л
- Девочки 6 – 11 лет – 0,49-1,82 нмоль/л
- Девочки 11 – 15 лет – 0,84-4,46 нмоль/л
- Девочки 15 – 18 лет – 1,36-4,73 нмоль/л
- Женщины репродуктивного возраста 0,31-3,78 нмоль/л
- Во время беременности значения свободного тестостерона могут повышаться в 3-4 раза.
- При приёме комбинированных оральных контрацептивов 0,45-2,88 нмоль/л
СПКЯ какие анализы сдать в первую очередь и обязательно?
После определения уровня свободного тестостерона, при условии его нормального значения и присутствии симптомов СПКЯ, проводятся анализы по измерению уровня био-тестостерона и глобулина, связывающего половые гормоны (ГСПГ), если и эти показатели в пределах нормальных значений, 
Какие гормоны при СПКЯ изменяются? При данном заболевании будет нарушен уровень содержания всех гормонов женской половой сферы и не только. Лютеинизирующий гормон (ЛГ) при СПКЯ и пролактин СПКЯ будут повышены за счёт того, что будет снижен уровень гормонов щитовидной железы (Т3 и Т4) и гипоталамус будет стимулировать весь аденогипофиз для увеличения выработки тиреотропного гормона с целью нормализации уровня гормонов щитовидной железы, но вместе с этим будет увеличиваться и уровень пролактина, который синтезируется тем же аденогипофизом.
Анализы, гормоны при поликистозе яичников какие необходимы? Исходя из предыдущего абзаца при обнаружении этого диагноза или для более точного диагностирования необходимо проверить уровень гормонов:
- Свободный тестостерон, Био-тестостерон, ДЭА
- Эстроген – эстрон, эстриол, эстрадиол.
- Прогестерон.
- Лютеинизирующий гормон.
- Пролактин.
- Гормоны щитовидной железы
Существуют различные фенотипы СПКЯ:
- Гиперсекреция мужских половых гормонов (клинически и лабораторно подтвержденная), и несозревание яйцеклетки.
- Поликистозноизменённые яичники, с подтверждением на ультразвуковом исследовании, но с нормальным созреванием и выходом яйцеклетки.
- Нарушения созревания яйцеклетки и поликистоз яичников, но с нормальным уровнем мужских половых гормонов.
- Повышение уровня мужских половых гормонов, Поликистозноизменённые яичники, несозревание яйцеклетки.
Какие гормоны сдать при поликистозе яичников дополнительно?
Дополнительно проводится исследование уровня глюкозы крови, так как в большинстве случаев данное заболевание осложняется сахарным диабетом второго типа. 
Видео : Гинекология. Синдром поликистозных яичников
источник
При поликистозе анализы нужны, чтобы правильно назначить препараты для лечения. Чаще всего находят повышение содержания тестостерона (мужской гормон). Он может усиленно вырабатываться яичниками или/и надпочечниками. Для решения вопроса об операции нужны и инструментальные методы диагностики. О том, какие исследования назначит гинеколог и что они покажут, почему у пациенток есть склонность к ожирению и диабету, читайте подробнее в нашей статье.
Поводом для обращения женщины к врачу могут быть жалобы на:
- нерегулярные менструации, чередование задержек и обильных кровотечений;
- отсутствие месячных длительный период времени;
- боль внизу живота, которая отдает в поясницу, крестец;
- невозможность зачатия на фоне регулярной половой жизни без предохранения.
При опросе гинеколог уточняет: когда начались месячные, был ли повышенный вес тела в этот период, регулярность и длительность выделений. Раннее половое созревание на фоне ожирения типично для поликистоза яичников. При осмотре врач обращает внимание на превышение нормы соотношения роста и массы тела, жировые отложения в области живота.
Отмечается избыточный рост волос на голенях и по внутренней поверхности бедер, средней линии живота и на лице. Нередко встречается угревая сыпь, устойчивая к наружным методам лечения, высокая сальность кожи и волос. Эти признаки относятся к влиянию избытка мужских половых гормонов в крови. При осмотре на кресле яичники уплотнены и увеличены.
Пациентке для постановки диагноза рекомендуется:
- Сдать кровь для анализов на гормоны гипофиза – лютеинизирующий, фолликулостимулирующий, пролактин и половые (эстрадиол, тестостерон, глобулин, связывающий стероиды, антимюллеров).
- Пройти обследование при помощи УЗИ, а при необходимости и томографию.
- Измерять на протяжении трех циклов температуру в прямой кишке и построить график (типичным признаком является отсутствие выраженного повышения во второй фазе – ановуляторный цикл).
- Проверить работу щитовидной железы и надпочечников при помощи анализов и УЗИ.
- Оценить обмен жиров (липидограмма) и углеводов (глюкоза, инсулин, тест толерантности).
А здесь подробнее об анализах на гормоны при планировании беременности.
Все обнаруженные врачом при гинекологическом осмотре нарушения нужно подтвердить при помощи ультразвукового сканирования и томографии.
Для выявления поликистоза учитывают такие критерии:
- объем яичника от 10 см3 (оба увеличены);
- фолликулы размером от 2 до 9 мм, расположены ближе к наружному слою;
- фолликулярные образования (кисты) не менее 12 штук с обеих сторон;
- плотная капсула.
Поликистоз яичников на УЗИ
Киста представляет собой расширенный фолликул, который вначале растет, но на определенном этапе его развития останавливается. Он не выходит из яичника в матку, а остается под его плотной капсулой. Из-за этого железы крупнее обычных, а их поверхность бугристая.
Необходимость томографии возникает, если при помощи УЗИ нельзя исключить доброкачественное или злокачественное опухолевое образование. Во всех остальных случаях обычно достаточно сканирования ультразвуком.
Чтобы результаты исследования были достоверными, необходимо:
- За 3-5 дней до анализов крови исключить прием гормонов и препаратов, которые меняют их уровень. Для этого нужно получить консультацию гинеколога по поводу лечения. Не следует также использовать биодобавки, растительные препараты. Если женщина принимает противозачаточные таблетки, то кровь сдают в промежутке между очередными циклами (перерыв на месячные).
- Питание не должно существенно меняться до исследования. Поэтому за сутки до диагностики нельзя переедать, принимать алкоголь или начинать новую диету. Вечером ужин должен быть легким, а затем до визита в лабораторию пьют только обычную воду. Перерыв в приемах пищи – 8-12 часов.
- За сутки не рекомендуется: занятия спортом, половые контакты, стрессовые нагрузки. Если есть повышение температуры или недавняя травма, операция, то лучше перенести анализы при поликистозе на следующий цикл.
Лабораторию следует посетить в промежуток с 8 до 11 часов утра. Перед визитом нельзя курить, заниматься физическим трудом, нервничать. Это может повлиять на результат. Так как все повторные исследования будут сравниваться с первыми показателями, то их нужно проходить в одном учреждении. Чаще всего гинеколог назначает обследование на 3-4 день от начала менструации, при их отсутствии диагностика возможна в любой день.
Для выявления гормональных нарушений будут нужны несколько тестов.
Самый важный – это тестостерон, он вызывает роста волос по мужскому типу, угри, а также тормозит действие женского гормона на процесс овуляцию. Образуется яичками и надпочечниками. Поэтому нужно сдать и дегидроэпиандростерона сульфат, прогестерон для выяснения происхождения мужских стероидов.
Фолликулостимулирующий и лютеинизирующий гормоны отвечают за созревание фолликулов и образование желтого тела в яичниках, овуляцию. При нарушении их уровня возникает сбой цикла и бесплодие. Пролактин тормозит работу яичников.
Нередко нарушения половой функции вызваны болезнями щитовидки. При поликистозе назначается исследование основных показателей – тироксин, трийодтиронин, тиреотропин.
Если нельзя исключить болезни надпочечников или роль гипофиза в стимуляции их функции, то назначают тесты с лекарствами. Пациентка принимает Дексаметазон, или вводится аналог кортикотропина (Синактен депо). Анализ крови проводят до и после применения медикаментов и сравнивают результаты.
Антимюллеров гормон участвует в процессе созревания фолликулов в яичнике. Если их много, то и его концентрация будет выше. Нужен для оценки риска чрезмерной стимуляции эстрогенами. Низкий глобулин, связывающий половые стероиды, может быть причиной того, что много мужских и женских гормонов циркулирует в крови в активной форме.
В типичных случаях обнаруживают рост таких показателей:
- тестостерон, в том числе и высокий индекс свободного;
- лютеинизирующий гормон, его соотношение с фолликулостимулирующим от 2,5;
- пролактин (незначительно);
- тироксин и трийодтиронин;
- антимюллеров гормон.
Пример анализов при поликистозе яичников
Нужно отметить, что есть формы болезни, когда мужские гормоны в норме или выше ее на 5-10 процентов. При чрезмерно высоких показателях нужно углубленное обследование головного мозга и надпочечников при помощи томографии, так как это может быть вызвано опухолевым процессом. Такая же диагностика нужна, если гормоны повышены значительно после лекарственных тестов. Для поликистоза яичников характерно лишь небольшое увеличение.
Хотя пациентки обращаются с жалобами на сбой цикла и бесплодие, но эти нарушения не единственные при поликистозе. Установлено, что гормональные изменения в организме провоцируют набор веса тела. Также возрастает опасность и отложений холестерина в стенке сосудов и последующая их закупорка. Поэтому всем женщинам нужно регулярно проходить исследование липидного обмена:
- холестерин крови;
- липопротеиновые комплексы высокой, низкой и очень низкой плотности;
- триглицериды.
Основные показатели липидного спектра сыворотки крови у больных СПКЯ
Обычно обнаруживают низкое содержание «хорошего» холестерина высокой плотности и повышение всех остальных показателей. Это состояние называется повышенной атерогенностью и при нем есть риск стенокардии, гипертонии, нарушений мозгового и почечного кровообращения.
Исследование обмена углеводов практически у половины женщин показывает высокий уровень инсулина и устойчивость к нему клеток. Эти нарушения выявляют даже при нормальной массе тела. Ожирение вместе с такими показателями существенно повышают опасность развития сахарного диабета второго типа. Поэтому необходимо пройти анализы на уровень:
Отсутствие реакции тканей к инсулину называется инсулинорезистентностью. Она является как результатом гормонального сбоя, так и самостоятельным фактором, тормозящим выздоровление.
О ее наличии свидетельствует индекс соотношения глюкозы к инсулину меньше 0,33. Эти исследования не нужны для постановки диагноза поликистоза, но они помогут врачу в подборе необходимого лечения. Если не устранить обменные нарушения, то возникают сложности с зачатием и вынашиванием беременности.
Если есть необходимость выявить дополнительную причину бесплодия (например, непроходимость маточных труб из-за спаек), а также целесообразность операции, назначается лапароскопия. Этот метод заключается во введении в брюшную полость оптического эндоскопа с микрокамерой и осмотра через него яичников. Поликистозно измененные яичники крупные, а их капсула плотная и бугристая.
При помощи лапароскопа одновременно с диагностикой хирург момент выполнить и лечебное вмешательство. Капсула желез надсекается, что облегчает выход фолликула в трубы, удаляются сращения, прижигают разрастание внутреннего маточного слоя (эндометрия) в яичниках.
Если женщина страдает от маточных кровотечений, или имеется подозрение на изменения в молочных железах, то показаны:
- гистерография – введение контрастного вещества в маточную полость и затем рентгенография;
- выскабливание эндометриального слоя (нередко обнаруживают разрастание);
- маммография, УЗИ молочных желез, радиотермография, сцинтиграфия.
Анализы при поликистозе дополняют осмотр гинеколога и другие параклинические исследования – УЗИ, томографию. Они нужны как для подтверждения гормональных изменений, так и правильного подбора лечения, контроля его результата.
А здесь подробнее о гормонах у девушек.
Перед анализами на гормоны обязательно нужна подготовка. Чаще всего находят высокий тестостерон и лютеинизирующий гормон. Умеренно повышен пролактин, гормоны щитовидной железы. Если нужно исключить болезни надпочечников, то назначают пробы с медикаментами. Выяснить причину бесплодия и помочь выходу фолликула может лапароскопическое обследование.
Смотрите на видео о поликистозе яичников:
Необходимо сдать анализы на женские гормоны при подозрении на гормональный сбой, при планировании беременности. Важно точно знать, какие и по каким дням сдавать, как правильно подготовиться, чтобы получить точные результаты. Сколько готовятся анализы? Какие считаются в норме, расшифровка результатов на женские половые гормоны.
Важную роль во всем организме играют гормоны у девушек. Если повышенные мужские, то будут проблемы с зачатием. Если пониженные подростковые, то будут проблемы с менструацией. Сбой в гормонах роста приведет не только к карликовости, а и к нарушениям в работе органов эндокринной системы. Какие нужно сдавать гормоны у девушек? Какая норма в анализах?
В обязательном порядке нужно сдать анализы на гормоны при ожирении, особенно если у женщины или мужчины лишний вес набирается без причины. Эндокринолог назначит, какие сдать, чтобы выявить причину.
Значительную роль в менструациольном цикле и возможности забеременеть играют гормоны первой фазы. Если установлена норма в показателях, то следует искать причины проблем в другом месте. Какие сдают гормоны в первой фазе?
Крайне желательно сдать анализы на гормоны при планировании беременности. Особенно их нужно проверить тем, у кого долго не получается забеременеть. Важны показатели щитовидной железы в крови, а также гипофизарных гормон.
источник
С 1990 года СПКЯ рассматривается, как наличие олигоменореи или аменореи в комбинации с клинической или лабораторно-химической гиперандрогенемией, а также наличии других заболеваний гипофиза, надпочечников и яичников. Сам факт поликистоза, который дал название синдрому, определяется только у 70% пациенток. Чаще всего женщины жалуются на гирсутизм, неудачи в планировании беременности и адипозитас (ожирение) . В большинстве случаев у пациенток наблюдается нарушение инсулинового обмена (инсулинрезистентность) , которая объединяет СПКЯ с метаболическим синдромом (диабет по второму типу, артериальная гипертония, нарушение жирового обмена, атеросклероз). Таким образом, женщины с СПКЯ в течение жизни подвержены риску заболевания коронарной сердечной недостаточностью, инфарктом миокарда, апоплексическим ударом и периферическими заболеваниями с закупоркой артерий.
Симптоматически синдром поликистозных яичников (или СПКЯ) представляет собой гормональный эндокринный синдром, при котором в яичниках происходит образование множественных, доброкачественных кист, и овуляция не происходит либо случается не регулярно.
Поликистоз является самым распространенным женским заболеванием , и в большинстве случаев может приводить к бесплодию. Даже если вы ещё не были у гинеколога, но отмечаете у себя повышенную жирность кожи и волос, акне, периодическое выпадение волос, боли внизу живота и в молочных железах, нерегулярный цикл, растяжки, избыточный вес и трудности с зачатием, то вам необходимо обследоваться на наличие поликистоза.
— Нарушения цикла с удлиннением его (более 35 дней) или полной отменой кровотечений (примерно 50 % случаев).
— Мазня до начала настоящей менструации, а также мазня, пятна в середине цикла (около 30 % случаев).
— Оволосение по мужскому типу (гирсутизм) с усиленным оволосением в паху, переходящим на внутреннюю сторону бедер, оволосение снизу до пупка (около 70 %).
— Волосы на верхней губе, выпадение волос на голове, жирная кожа и акне.
— Различные отклонения веса (менее 40 %)
— Бесплодие (74 %)
— Галакторея (выделение молока) — в некоторых случаях
— Диабет по второму типу
— Многочисленные (привычные) выкидыши
Чаще всего наблюдаются только некоторые из данных признаков. При этом один из симптомов не обязательно означают СПКЯ.
Фолликулы при СПКЯ продолжают расти, но под действием тестостерона регрессируют, так что яйцеклетка не успевает даже созреть. При этом овуляции не происходит, соответственно нет возможности забеременеть. Если овуляции не происходит, соответственно, не образуется желтое тело, которое обычно определяет течение второй фазы. Поэтому в результате начинаются типичные нарушения цикла: изменяется длина цикла (олигоменорея) или кровотечения вообще прекращаются (аменорея). При регрессии фолликулов образуются мелкие шрамы на ткани яичника. Запущение этого процесса ведет к перестройке ткани яичников, при котором нарушается функция яичников: они перестают правильно вырабатывать гормоны. А организм, вырабатывая большое количество инсулина, стимулирует яичники на выработку повышенной концентрации тестостерона, что в свою очередь ведет не только к блокировке детородной системы, но и существенно ухудшает состояние кожи, волос и остальных тканей женского организма, не щадя фигуру.
Современные исследования связывают поликистоз с резистентностью к инсулину. В здоровом организме гормон инсулин дает команды клеткам — например, команду впитывать глюкозу из крови и перерабатывать ее. При инсулинрезистентности передача подобных команд нарушается: клетки организма игнорируют сигналы инсулина, так что он не способен нормально работать. Поэтому инсулинрезистентность часто обозначается, как клеточное игнорирование. Кстати, инсулинрезистентность существует достаточно долго, не замеченная ни врачами, ни пациентами.
То, что в женском организме существуют мужские гормоны — нормально. Точно так же в мужском организме существуют женские гормоны. Но если концентрация мужских гормонов в женском организме превышает нормы, это приводит к изменению анатомии и функций яичников, поскольку это приводит к сбою и прерыванию цикла.
Есть так же факторы, которые способствуют проявлению синдрома:
— диабет второго типа у близких родственников по женской линии
— раннее облысение (до 30-35 лет) у родственников по мужской линии
— ожирение, высокий ИМТ, полнота в детстве и подростковом возрасте
Поликистоз может проявиться либо в подростковый период из-за стрессов, смены климата, простуды, либо в более поздний, из-за хронического воспаления в области малого таза. Очень частой причиной его развития является тонзиллит, т.к. миндалины тесно связаны с яичниками.
Поликистоз – это многофакторный синдром, он обратим , потому и называется синдромом, а не болезнью.
Обычно женщины и не подозревают о СПКЯ у себя. Живут, ведут постоянную борьбу с угрями, с периодическим выпадением волос на голове, лишними волосами на теле и ростом животика (это один из симптомов). Всё выясняется, только когда их попытки забеременеть завершаются неудачно.
Базовое обследование для диагностики СПКЯ включает в себя определение ЛГ, ФСГ, эстрадиола, тестостерона, андростендиона, дегидроэпинандеростерона, 17-ОН-прогестерона и глобулина, связывающего половые гормоны в сыворотке. Кроме того проводится УЗИ органов малого таза в разные фазы цикла, анализ крови на пролактин, общий анализ крови и мочи, липидный профиль крови, тест на толерантность к инсулину и глюкозе. За рубежом назначают так же анализ на содержание витамина D, так как он влияет на гормональный баланс.
Тест на прогестерон важен особенно при планировании беременности, потому что у женщин с СПКЯ особенно снижены показания прогестерона. Если прогестерон и лютеинизирующий гормон имеют нормальные показания, то СПКЯ мало вероятен. При подтверждении повышенных показаний 17-он-прогестерона скорее всего имеется сопровождающий гетерозиготный адреногенитальный синдром.
Врач должен исключить у вас нарушения в работе надпочечников, щитовидной железы (высокий уровень ТТГ, гипотериоз), синдром Кушинга (кортизол, тест на подавление дексаметазона) и повышенный уровень пролактина.
По результатам различных международных пилотных исследований был доказан положительный эффект метформина и других инсулинсенситизаторов (глитазон) на гиперандрогенемию и регулирование цикла при СПКЯ. Подобная форма медикационной терапии получает все большее распространение и подкрепляется основательными успехами. Однако, на деле часто, уже после однократного УЗИ, ни в чем не разобравшись, назначают гормоны. Запомните, что увеличенные яичники с кистами ещё не говорят однозначно о поликистозе, поэтому требуйте от врача назначение полного обследования.
Лечение
Долгие годы существовало мнение, что вылечить СПКЯ можно приемом ОК. Сотни тысяч пациенток пили и пьют синтетические антиандрогены месяцами и годами. До сих пор большинство гинекологов–эндокринологов кроме гормонов ничего не назначают..
Помните: медикаментозный прогестерон (утрожестан, дюфастон) стимулирует также производство тестостерона, а это только усугубляет СПКЯ.
В каждом случае при лечении поликистоза важно снизить лишний вес . При этом пациенткам с СПКЯ рекомендуется особая диета с низким содержанием углеводов (прежде всего, глюкозы) и физические нагрузки, движение . Иногда достаточно уже этих двух компонентов, чтобы организм справился с синдромом и восстановился цикл.
В случае, если СПКЯ спровоцирован надпочечниками, пациенты получают препараты с кортизоном в малой дозировке, чтобы подавить образование мужских гормонов в надпочечниках.
При высокой концентрации пролактина рекомендуется подавление его с помощью медикаментов.
При гипотериозе необходима терапия тироксином.
В случае нарушения показаний по инсулину и глюкозе необходима медикация метформином, который стимулирует гликемический обмен в тканях организма и дает фолликулам возможность созреть, а также утончает капусулу на яичниках, что восстанавливает овуляторную функцию яичников. Дозировка метформина зависит от массы тела, для восстановления гормонального фона минимальная терапевтическая доза составляет 1500 мг в день (в среднем 1500-3000 мг в день).
Как уже упоминалось, лечение СПКЯ (большей частью яичникового генеза) в мире всё чаще проводят инсулин–сенсибилизаторами. Самый известный из них – метформин (сиофор, глюкофаж), уменьшающий инсулинрезистентность и связанные с ней метаболические нарушения, то есть выработку мужских гормонов, а так же помогает похудеть. Зафиксировано много случаев почти полного излечения поликистоза этим средством за несколько месяцев. Побочек у него мало, применяется в лечении диабета давно, поэтому хорошо исследован.
Не каждый врач – гинеколог даже знает о метформине, и тем более назначает. Вот вы и проверьте компетентность своего доктора, а заодно возможность его назначения вам.
Если при этих условиях восстанавливается нормальный цикл, но в течение пяти-шести нормальных циклов не наступает беременность, существует возможность стимулировать овуляцию с помощью антиэстрогенов (например, кломифеном).
Запомните: противозачаточные таблетки не лечат поликистоз! Они лишь на время делают менструальный цикл четким и регулируют уровень гормонов, но никак не влияют на причину СПКЯ. Стоит вам их отменить, и всё вернется как прежде, кроме того, будет ещё синдром отмены с сильным ухудшением кожи и выпадением волос. Самое интересное начинается с возрастом, так как О.К. относятся к доказанным канцерогенам, то есть значительно повышают риск развития онкологии. Только врачи об этом не предупреждают.
Лапароскопия во всем мире – это крайняя мера, когда все способы перепробованы, а положительной динамики нет.
Поэтому, дорогие мои, серьезнее подходите к лечению, комплексно и уделяйте больше внимания природным, натуральным средствам. Напичкать себя гормонами вы всегда успеете.
Так как поликистоз вызывает сразу множество нарушений, то воздействовать надо в нескольких направлениях.
Есть целый ряд витаминов и микроэлементов, которые способствуют нормализации уровня инсулина и андрогена, снижают выработку тестостерона. К ним относятся витамины группы B, витамин D, магний, цинк, хром, кальций и селен.
Цинк – это микроэлемент, который препятствует превращению тестостерона в активную форму (ДГТ), нормализуя тем самым работу сальных желез и останавливая выпадение волос. Результаты заметны только через 3 месяца, но исследования гарантируют, что они будут.
Витамин B6 (пиридоксин) – участвует в метаболизме стероидных гормонов, понижая чувствительность к тестостерону, превращает опасный эстрадиол в безопасный эстриол. Витамин B2 и B3 необходимы для нормальной выработки гормонов щитовидной железы, B5 помогает контролировать метаболизм жира. Продаются в разных сочетаниях, например, в «Нейромультивите», «Магне B» и т.д.
Уровень магния у диабетиков обычно низкий, а раз существует связь между инсулином и СПКЯ, то прием этого микроэлемента очень важен.
Кальций, как показали исследования, ускоряет созревание фолликула, а витамин D, принимаемый с ним вместе, нормализуют менструальный цикл. К тому же дефицит витамина D является фактором инсулинорезистентности, что для страдающих поликистозом, имеет большое значение. У диабетиков всегда отмечается нехватка этого витамина.
При всей важности витамина D , есть риск им отравиться, да и пить надо долго (от 3 месяцев). Поэтому стоит отдать предпочтение витамину D из рыбьего жира.
Хром стимулирует формирование толерантности к глюкозе, контролирует количество липидов и холестерина в крови, уменьшает аппетит. Хром уже несколько десятилетий успешно используется в программах похудения.
Самая распространенная форма хрома – пиколинат. Спрашивайте в аптеках.
Кофермент Q10 (убихинон) – это витаминоподобное вещество, синтезируемое в печени. Оно препятствует старению, стимулирует иммунитет и ускоряет энергетические и обменные процессы в организме. Q10 позволяет быстрее потерять лишние кг. и препятствует их дальнейшему набору, так же оздоравливает и омолаживает кожу.
В аптеках есть отечественный препарат Кудесан, который кроме Q10 содержит витамин E. Есть Q10 и у VitaLine, NSP.
А знаете, какой самый главный способ лечения поликистоза?
Рождение ребенка, а лучше и не одного и чем раньше, тем лучше. С возрастом СПКЯ только прогрессирует, и бесплодие, вызванное им может уже не поддаться лечению. К тому же поликистоз серьезно повышает риск развития рака эндометрия, груди, диабета, ожирения и проблем с сердцем.
При инсулинрезистентности и глюкозоинтолерантности, провоцирующих СПКЯ, необходимо соблюдать диету с низким гликемическим индексом, чтобы облегчить организму переработку глюкозы, которую мы так или иначе все равно употребляем. Углеводы необходимы организму. Полное исключение углеводов из пищи может спровоцировать кетоз и дисбактериоз кишечника.
Покупая продукты в магазине, вы всегда можете на упаковке проконтролировать содержание углеводов. Если напротив слова «углеводы» стоит показание больше 10 г, лучше отказаться от употребления продукта в пищу. Откажитесь от молочных продуктов с низким содержанием жира. Чем больше процент жирности, тем лучше для вас. Помогите своему организму справиться с болезненной для него ситуацией!
Основной принцип диеты при ИР и ГИ: сахар, белая мука и крахмал — это яд!
Итак, что нам можно ?
Продукты:
Рыба, креветки, яйца, мясо, сало, сыры, творог, грибы, любые масла, уксус, все зеленые овощи, любые виды капусты, травы-приправы, желатин, йогурт от 3,5 % жирности, сливки,
артишоки, баклажаны, авокадо, бамбук (свежий и консерв.), все виды листового салата и шпината/щавеля, листовой цикорий, зеленая и спаржевая фасоль, консервированный зеленый горошек, помидоры, чеснок, чечевица, ростки люцерны, мангольд, соевые ростки, окра, оливки (зеленые и черные), паприка (болгарский перец), редиска, редька, ревень без сахара, проросшие ржаные зерна, лук-шалот, топинамбур, кабачки,
зеленая груша, голубика, малина, бузина, красная смородина, кокос, лимон, мушмула, клюква, нектарины (лысый персик), папайя, айва, облепиха,
кешью, нугат для диабетиков, арахис, арахисовое масло, лесной орех, тыквенные семечки, макадамия, миндаль, фисташки, кедровые орешки. очень полезен бразильский орех (по 3 шт. в день, желательно натощак)
Блюда:
хрен с яблоками, томатный соус без сахара, соус-бешамель, майонез без сахара
супы: из авокадо, сельдерея, зеленой груши, уха, гаспачо
слойка с брынзой и шпинатом, голубцы, заварное тесто без сахара, творог /йогурт с фруктами без сахара, сырой марципан, черный шоколад с марципаном
тыква в уксусе или маринаде, морковный (свекольный) салат с уксусом (+ термическая обработка), квашеная капуста, соевые продукты
Напитки:
Вода, чай/кофе без сахара, мате,
коньяк, кальвадос, джин, фруктовая и обыкновенная водка,
сок из квашеной капусты
Рекомендуется две недели держать строго диету по зеленому списку, чтобы успокоить поджелудочную железу, которая отвечает за основную выработку инсулина. Потом можно добавить продукты из оранжевого списка.
Что нам можно время от времени? Или список баловства.
Продукты:
Ацерола (барбадосская вишня), клубника, ананас, зеленые яблоки, абрикосы, курага, ягоды, черимойя, мандарин, свежий инжир, гранат, грейпфрут, гуава, дыня, черная и белая смородина, хурма, вишня, киви, личи, манго, шелковица, сливы, апельсин, персик, изюм, крыжовник
устрицы, печень, йогурт 0,3-1,5% жирности, кефир от 1,5% жирности, молоко (чем ниже жирность, тем хуже),
молодой картофель, белая фасоль, проросшие зерна и бобы, кускус, каштаны, горох, тыква, репчатый лук, одуванчик, кукуруза, морковь, пальма, пастернак, портулак, свекла, ямс,
черный горький шоколад (от 75%), перзипан, крокант из лесного ореха, фруктовый хлеб, серый хлеб, хлеб из цельного зерна, ржаной хлеб (предпочтительно цельное зерно),
макароны из твердых сортов пшеницы
Блюда:
Каши: гречневая, дикий рис, манка (твердый сорт), овсянка, просо
яичница с беконом и молодым картофелем, тефтели (с рисом), паштеты,
постный пирог (дрожж., слоеное тесто), пицца, творожное суфле, сырный пирог, мюсли, блины, борщ, тыквенный суп, прозрачный бульон с рисом и овощами, кордон-бле, лазанья, эклеры, молочное мороженое с фруктами, творог с вареньем, кокосовые макроны
Помните: репчатый лук, свекла и морковь обязательно должны подвергаться термической обработке. Для салатов хотя бы ошпарить.
Чего нельзя при ИР и ГИ?
Продукты:
Белый хлеб, лаваш, кукурузные хлопья (и мука), ячмень, ячменный хлеб, сухари, крекеры, рис (кроме дикого), сахар,
перловка, пшено, картофель, крахмал, чипсы, сухой порошок для пюре,
бананы, черешня, тапиока,
все консервированные фрукты и ягоды, кокосовое молоко,
кефир с пониженной жирностью
Блюда:
варенье, конфеты, карамель, леденцы, печенье, пирожные, халва, мед, пудинги, кетчуп, чатни,
рыбные палочки, панировка
котлеты (с применением хлеба)
Напитки:
Соки, нектары, пиво, ликеры, вина: сладкие, бургундское, шампанское, десертное, шерри-бренди, кюрасао, кока-кола, глинтвейн, кофе со сгущенкой
В некоторых случаях (с запущенной ИР) диета обязательно показана при медикации метформином. Помните , что невоздержанное употребление сладкого, мучного и крахмального может свести все старания даже высоко дозированного метформина к нулю.
Метформин (сиофор, глюкофаж)
Схема приема:
Первичная доза составляет 500 мг в день в течение недели. Каждую следующую неделю следует увеличивать дозу на 250-500 мг, давая организму время на привыкание. Терапевтическая доза для восстановления гормонального фона составляет 1500 мг в день. В среднем рекомендуется 1500-3000 мг в день в зависимости от весовой категории и степени прогресса ИР и ГИ. Лучше всего проконсультироваться с думающим врачом.
Первые дни может возникнуть угнетенное состояние, подавленный аппетит, тошнота и расстройство кишечника. Эти симптомы проходят со временем и при условии правильного приема препарата.
Необходимо хорошо кушать перед принятием препарата. Таблетки принимаются строго после еды , после принятия таблетки не рекомендуется кушать в течение часа. Ни в коем случае не глотайте метформин на голодный желудок или перед едой: пища в вас надолго не задержится.
Как работает метформин
Метформин повышает чувствительность тканей к инсулину и облегчает переработку глюкозы, поступающей в кровь. Тем самым облегчается влияние на яичники и снижается уровень тестостерона. Это поддерживает развитие и рост фолликулов и созревание ЯК. Постепенно истончается капсула на яичниках, что в конце концов позволяет ЯК совулировать.
Первый признак правильной работы метформина — выделения светло-коричневого цвета, содержащие мелкие прозрачные лоскутки эпителия в секрете. Параллельно выравнивается БТ, внезапных перепадов должно становиться все меньше.
В среднем организму необходимо несколько месяцев, чтобы восстановить цикл и получить свою овуляцию. На этот период рекомендуется отказаться от гормональной терапии (за исключением терапии тироксином при гипотериозе) и сохранять терпение.
Метформин достаточно хорошо исследован и его можно продолжать принимать в счастливом случае Б, медленно снижая дозировку, если Б проходит без проблем, при условии постоянного контроля уровня тестостерона, инсулина и толерантности к глюкозе.
Помните: этанол (спиртное) нейтрализует действие метформина. так что — да здравствует трезвость!
Анализ крови на ГТТ (тест на толерантность к глюкозе) и ИР (инсулиновая кривая)
Чтобы определиться с тем, есть ли у вас инсулинрезистентность (ИР) и глюкозоинтолерантность (ГИ), необходимо сдать кровь по определенной схеме. Многие врачи игнорируют эти показания, если не видят оснований: например, избыточного веса. Если врач не дает вам направление на эти анализы, вы можете обратиться напрямую в лабораторию.
Сначала сдается кровь натощак. Сразу после забора крови необходимо выпить раствор глюкозы (можно купить в аптеке раствор или развести самостоятельно). Далее делаются еще четыре забора крови через каждые полчаса.
Более прямым указанием на инсулинорезистентность является повышенное содержание инсулина в крови натощак или через 2 ч после нагрузки глюкозой; еще более точнее инсулинорезистентность определяется по величине отношения глюкоза/инсулин (менее 6.0 натощак [8] или через 2 ч после нагрузки глюкозой) [10]. Но на практике инсулин определяется редко. » отсюда (Нормы ВОЗ, 1991)
На англоязычных сайтах тоже есть подтверждения (G/I ratio Причины СПКЯ
1) Нарушение репродуктивной функции из-за повышенных мужских гормонов . По причине:
а) Гиперплазия коры надпочечников. Диагностика: сдача 17 он прогестерона
б) Опухоли надпочечников, яичников, гипофиза. Диагностика: внезапное начало, УЗИ яичников, КТ надпочечников, МРТ гипофиза, анализ суточной мочи на кортизол.
в) Высокий уровень инсулина в крови. Диагностика: кровь на инсулин и ГТТ. Самая распространённая причина СПКЯ.
2) Подавление центра рождаемости. Причины: анорексия, булимия, стресс, интенсивные физ. упражнения. Диагностика: в анамнезе потеря веса, интенсивные физ. упражнения, низкий ИМТ, низкий уровень ФСГ, ЛГ, эстрогена.
3) Незрелость центра рождаемости (можно перевести «незрелость репродуктивной системы). Причины: неизвестны. Диагностика: в анамнезе отсутствуют другие проблемы, нормальный уровень эстрогенов, ФСГ, ЛГ.
4) Подавление секреции ФСГ и ЛГ в гипофизе. Причина: высокий уровень пролактина. Диагностика: В анамнезе-перенесённый стрес, ТТГ, пролактин, МРТ гипофиза.
5) Преждевременный ответ фолликулов яичников на стимуляцию ЛГ. Причина: Высокий уровень инсулина в крови.
В какой день сдавать гормоны
Для определения полноценности гормональной регуляции менструального цикла проводятся анализы определение следующих гормонов в сыворотке крови (строго по дням цикла):
* ЛГ (лютеинизирующий гормон) — на 3-5 день цикла. Стимулирует созревание фолликула, секрецию эстрогенов, овуляцию, образование желтого тела.
ФСГ (фолликулстимулирующий гормон) — на 3-5 день цикла. ФСГ оказывает трофическое воздействие на яичник, стимулирует рост, развитие и созревание фолликула.
Пролактин — на 3-5 день цикла. Оказывает трофическое действие на желтое тело, превращает его из нефункционирующего в функционирующее. Таким образом стимулируется секреция прогестерона. Стимулирует лактацию и подавляет секрецию ФСГ; по этой причине фолликул не развивается.
Эстрадиол — на 3-5 день цикла и при необходимости на 20-21 день цикла (то есть, на 5-7 дпо). Секретируются созревающим фолликулом, надпочечниками.
Прогестерон — на 5-7 дпо. Гормон, вырабатываемый желтым телом и плацентой (при беременности). Готовит эндометрий к имплантации зародыша.
Тестостерон — на 8-10 день цикла. Мужской половой гормон. В женском организме секретируется яичниками, надпочечниками. Является предшественником эстрадиола. Превышение нормальной концентрации может стать причиной раннего выкидыша.
17-ОН прогестерон — на 8-10 день цикла. Предшественник половых стероидных гормонов. Основной источник — надпочечники.
ДЭА — сульфат — на 8-10 день цикла. Основной источник — надпочечники.
Белок, связывающий половые гормоны (SHBG, транспортный белок) — на 8-10 день цикла. Связывает в сыворотке крови андрогены, оставляя в активном состоянии лишь небольшую их часть.
Антиспермальные антитела — антитела к сперматозоидам. Могут образовываться как в крови женщины, так и в крови мужчины (аутоиммунная реакция на сперматозоиды). Сдаются в любой день цикла.
Андростандиол-глюкуронид — самый чувствительный биохимический маркер гирсутизма. В любой день цикла.
своб. Т4, Т3, ТТГ — гормоны щитовидной железы. В любой день цикла.
инсулиновая кривая и ГТТ (тест на толерантность к глюкозе) сдаются в любой день цикла.
Условия сдачи анализов на гормоны:
Натощак. По дням цикла (по назначению врача).
Общие рекомендации по гормональному обследованию:
3-5 день цикла : ЛГ, ФСГ, Пролактин
8-10 день цикла: Тестостерон, 17-ОН-прогестерон, ДЭА-сульфат, SHBG.
5-7 день после овуляции: Эстрадиол, Прогестерон.
на любой день цикла: антиспермальные антитела, гормоны щитовидки, инсулиновая кривая и ГТТ, андростандиол-глюкуронид.
Инсулинрезистентность, высокий уровень инсулина в крови при СПКЯ
Наиболее частая причина СПКЯ (около 70-80 % всех случаев) — состояние, известное как инсулинрезистентность.
Инсулин — это гормон, который вырабатывается поджелудочной железой. Он вырабатывается в малых количествах во время между приемами пищи (постный уровень) и в больших количествах во время и после еды (пищевой уровень). Одной из основных функций инсулина является контроль депонирования энергии, поступающей из пищи, в организме после приема пищи. Энергия поступает в организм в двух основных формах: жиры и углеводы. Углеводы поступают в двух формах: крахмал из хлеба, риса, макаронных изделий, зерновых и картофеля и сахароза (форма «двойного» сахара) из сладких напитков и сладостей. В желудке крахмал и сахароза перевариваются в «одинарный» сахар — глюкозу, которая впитывается в кровь. Жиры перевариваются в более мелкие жиры, которые в последствии тоже впитываются в кровь.
После того, как глюкоза впиталась в кровь, пищевой уровень инсулина стимулирует мышцы и внутренние органы на абсорбцию глюкоза и депонирует ее в качестве гликогена «на потом», т.е. для более позднего энергопотребления. Гликоген — человеческий и животный эквивалент крахмала, формы депонирования углеводов в растительном мире. Кроме того, инсулин стимулирует жировые клетки и внутренние органы на производство «третичного жира» или «триглицеридов», чтобы отложить его так же для более позднего энергопотребления. Что важно, расщепление жиров не происходит с инсулином в низкой концентрации и производится только на постном уровне.
У людей с инсулинрезистентностью внутренние органы и мышцы не принимают глюкозу из кровотока с той же эффективностью, как у здоровых людей. Другими словами, их мышцы и внутренние органы не отвечают на стимуляцию инсулином.
Это ведет к повышенной концентрации глюкозы в крови после приема пищи. Как бы там ни было, организм вырабатывает повышенную концентрацию инсулина. Высокий уровень инсулина в крови стимулирует мышцы и внутренние органы и заставляет их впитывать глюкозу из крови, чтобы обеспечить нормальный уровень глюкозы в кровопотоке. Этот повышенный уровень инсулина дает такой эффект в организме, который не является нормальным (таб. 2). Люди с инсулинрезистентностью обычно имеют высокий уровень инсулина в крови натощак и после еды, то есть, у одних уровень инсулина будет повышен натощак, у других он повышен после еды.
После многолетней работы в условиях производства инсулина, превышающего норму в 2, 3 или 5 раз, клетки, производящие инсулин в поджелудочной железе изнашиваются или отмирают. Уровень инсулина падает, а уровень глюкозы в крови возрастает. Организм входит в фазу «пониженной толерантности к глюкозе» и развивается диабет по второму типу. Это состояние можно предотвратить.
Почему некоторые люди набирают вес легче, чем могут от него избавиться?
У большинства людей с инсулинрезистентностью распад жиров не может производиться при низком уровне инсулина. Это тем сложнее, чем ниже уровень инсулина натощак, и чем выше уровень инсулина на пике и дольше время, требуемое на включение процесса расщепления жиров.
Увеличение жировых клеток стимулирует выработку множества гормонов, среди которых ФНО-альфа, Il6 и резистин. Эти гормоны из увеличенных жировых клеток воздействуют на мышцы, чтобы сделать их более резистентными к инсулину. Поджелудочная железа теперь должна производить увеличенную концентрацию инсулина, чтобы сохранить уровень глюкозы в крови в пределах нормы и повышенный уровень инсулина делает расщепление жиров еще более сложным и трудно достижимым. Вследствие этого жировые клетки еще больше увеличиваются и продуцируют еще больше ФНО-альфа, Il6 и резистина, что стимулирует спираль набора веса, который зачастую является обычным состоянием женщин с СПКЯ. Многие женщины с СПКЯ отмечают, что набрать вес намного проще, чем его потерять, несмотря на диеты и упражнения.
Почему инсулинрезистентность провоцирует СПКЯ?
Фолликулы в яичниках управляются двумя типами клеток — капсульные и зернистые. Капсульные клетки впитывают из крови холестерол и после серии химических шагов превращает его в андростенедион (слабый мужской гормон). Капсульные клетки передают андростенедион в соседние зернистые клетки, чтобы они преобразовали его в эстрон, слабый эстроген (женский гормон) и потом в эстрадиол.
У женщин с генетической предрасположенностью высокий уровень инсулина в крови стимулирует энзим, который называется цитохром Р450с 17а в обоих яичниках и надпочечниках, для производства повышенной концентрации мужских гормонов. Избыток мужских гормонов при СПКЯ провоцируется обоими яичниками и надпочечниками. Вот, почему название «синдром поликистозных яичников» является глупостью! Смещение яичников не решает проблему избытка волос на теле и акне. Высокий уровень мужских гормонов изменяет работу фертильных часов.
Высокий уровень инсулина в крови также стимулирует надпочечники на выработку повышенного уровня ЛГ. Но как бы там ни было, это не является причиной всплеска секреции ЛГ. Высокий базовый уровень ЛГ стимулирует тот же самый энзим цитрохром на выработку большего количества мужских гормонов, но только в яичниках, а не в надпочечниках.
Развивающийся фолликул и яйцеклетка не отвечают на стимуляцию ЛГ, пока фолликул не вырос до диаметра в 9.5 мм. Высокий уровень инсулина служит причиной того, что развивающийся фолликул и яйцеклетка отвечают на стимуляцию ЛГ на более ранней стадии, когда размер достигает всего 4 мм в диаметре. Таким образом рост фолликула прекращается на размере в 8 мм и он остается недоразвитым и неспособным к овуляции.
Каким образом и почему образуются кисты на яичниках?
Если овуляция не происходит по какой-то причине, и капсульные, и зернистые клетки, управляющие фолликулом, должны самоустраниться в процессе «запрограммированного отмирания клеток», известном медицине как апоптоз. Это является причиной того, что фолликул деградирует и исчезает. При СПКЯ зернистые клетки обычно самоуничтожаются после не состоявшейся овуляции, но капсульные клетки не умирают, потому что их поддерживает высокий уровень инсулина, предохраняющего клетки от деградации. В результате этого образуются кисты.
После не состоявшейся овуляции и отмирания зернистых клеток капсульные клетки, которые тоже должны были погибнуть, вырабатывают андростенедион. Когда больше не остается смежных зернистых клеток, чтобы переработать андростенедион в эстроген, капсульные клетки преобразуют андростенедион в тестостерон. Другими словами, если у женщины есть киста, она будет продолжать выработку тестостерона в большинстве случаев и дальше.
Целью большинства методов лечения СПКЯ направлены на улучшение состояния кожи и восстановления регулярной овуляции, а также, для женщин с инсулинрезистентностью, профилактика диабета, заболеваний сердечно-сосудистой системы, апоплексического удара, тромбоза в ногах и рака матки. Для преобладающего большинства женщин с СПКЯ целью является также снижения уровня инсулина. Уровень инсулина может быть снижен с помощью спорта, диеты, потери веса и медикацией метформином. Уровень инсулина возрастает из-за стресса, отсутствия движения, прибавки в весе и гормональных контрацептивов.
источник


