Микроаденома гипофиза – образование размером до 1 см, бывает гормонально активным и бессимптомным. Провоцирует нарушения менструального цикла у девушек, у мужчин и женщин приводит к эндокринно-обменным изменениям, от чего страдают надпочечники, щитовидная железа, яички и яичники, костная ткань.
При активизации роста падает зрение, появляется головная боль, двоение в глазах, обморочные состояния, нарушается выработка эндокринных гормон, что провоцирует бесплодие, дети могут отставать в росте.
Лечение вначале возможно медикаментозное, иногда добавляют лучевую терапию. Операция при мелких опухолях (предпочтение отдается эндоназальному методу) позволяет во многих случаях добиться восстановления гормонального фон, но иногда после вмешательства требуется постоянный прием искусственных гормон.
Микроаденомой называют доброкачественную опухоль передней доли гипофиза, если ее размер не превышает 1 см. Такие образования бывают гормонально активными и неактивными. В последнем случае их обнаружение чаще всего случайное.
Установлена связь между наличием «немой», бессимптомной микроаденомы и нарушением становления менструальной функции у девушек подросткового возраста. Проведение профилактического лечения приводит к восстановлению у них цикла. Важно при выявлении такого заболевания регулярно наблюдаться у эндокринолога и невропатолога.
Если микроаденома вырабатывает гормоны, то ее присутствие в гипофизе приводит к эндокринно-обменным изменениям у мужчин и женщин. Они связаны с активизирующим действием на органы-мишени – надпочечники, щитовидную железу, яичники, яички, костную ткань.
А здесь подробнее о микроаденоме гипофиза у мужчин.
Гормон роста синтезируют микроаденомы гипофиза, названные соматотропиномами, опасны они тем, что у ребенка приводят к ускоренному росту скелета (гигантизм), а если образуются после закрытия ростковых зон кости, то увеличиваются отдельные части лица и туловища (акромегалия).
Опасность развития опухоли также проявляется в таких нарушениях:
- ожирение;
- вторичный сахарный диабет;
- увеличение щитовидной железы;
- повышенная потливость и жирность кожи;
- усиленный рост волос на лице, появление родинок, бородавок;
- покалывание и боли в конечностях.
Наиболее распространенная разновидность микроаденомы – это пролактинома. Встречается изолированно или в сочетании с соматотропиномой. Риск ее формирования состоит в следующих патологических состояниях:
- ожирение, бесплодие, выделения из молочных желез, снижение полового влечения у обоих полов;
- редкие и скудные месячные у женщин, угревая сыпь, избыточный рост волос на конечностях и лице;
- импотенция, увеличение молочных желез у мужчин.
Смотрите на видео о том, как проявляется и лечится аденома гипофиза:
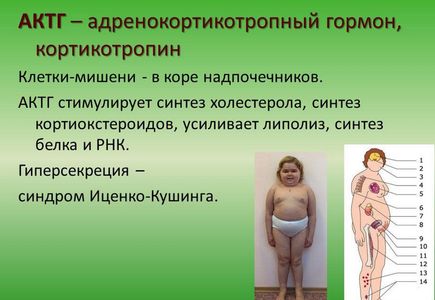
Зоной приложения действия этого гормона является корковый слой надпочечников. Результатом функционирования кортикотропиномы является повышенный уровень кортизола с такими последствиями:
- ожирение;
- артериальная гипертензия;
- мышечная слабость;
- фиолетовые растяжки на коже;
- сахарный диабет;
- нарушения менструального цикла;
- снижение потенции и либидо.
Для этой разновидности микроаденомы характерен быстрый рост и переход в злокачественную форму.
Гормон, активирующий работу щитовидной железы, вызывает клинические признаки тиреотоксикоза:
- учащенный сердечный ритм, гипертония;
- потеря веса тела при повышенном аппетите;
- выпячивание глазных яблок;
- слабость;
- бессонница, невроз;
- дрожание рук;
- потливость, непереносимость тепла.
Развивается редко. Ее клетки преимущественно вырабатывают фолликулостимулирующий гормон. При повышенной гормональной активности микроаденома приводит к прекращению менструаций у женщин, устойчивому бесплодию. Мужчины отмечают нарушение половой функции, увеличение молочных желез и выделения из них молокоподобной жидкости.
Микроаденомы гипофиза головного мозга не проявляются неврологическими и зрительными расстройствами, так как не приводят к сдавлению соседних структур мозга, но ситуация меняется при ускоренном росте. Под влиянием стрессов, инфекций, беременности или родов ранее не диагностированные опухоли могут вызывать такие опасные симптомы:
- снижение зрения,
- головная боль,
- двоение в глазах,
- обморочные состояния.
Быстро растущие опухоли гипофиза могут разрушать функционирующие клетки, что вызывает гормональный дефицит. Пангипопитуитаризм сопровождается надпочечниковой недостаточностью, нехваткой половых и тиреоидных гормонов, отставанием детей в росте и развитии. Такие больные оказываются незащищенными от действия любого стрессового фактора, он провоцирует острое падение давления и шоковое состояние.
Микроаденомы гипофиза, которые образуют пролактин, хорошо поддаются медикаментозной терапии у мужчин и женщин. Ранее для их лечения применялся Парлодел, а сейчас наиболее распространенным вариантом является назначение Достинекса.
На фоне приема отмечается нормализация гормонального фона, восстанавливается менструальный цикл, половая функция, у женщин возможно наступление беременности. Не рекомендуется планировать зачатие в первое полугодие после окончания применения медикаментов, так как возможны отклонения в развитии плода. Затем, при стабильном уровне гормонов в крови, возможно благополучное вынашивание ребенка и родоразрешение.
Альтернативным способом лечения является воздействие на опухоль протонной терапией или удаление кибер-ножом (прицельное разрушение аденомы) при помощи рентгеновского облучения. Такие способы применяют при высокой гормональной активности опухоли и отсутствии результатов от медикаментов.
Если микроаденома имеет осложненное течение, и есть признаки кровоизлияния, формирования кисты, то ее нужно удалить. Чаще всего для этого используют доступ через носовые ходы и эндоскопические (микрохирургические) методики с минимальным травмированием окружающих тканей.
Эндоскопическое удаление микроаденомы
Если используется эндоназальный способ операции, то к его вероятным последствиям относятся:
- затрудненное дыхание через нос;
- ликворея (выделение спинномозговой жидкости через носовые ходы);
- проникновение инфекции (гайморит, фронтит, менингит);
- носовые кровотечения;
- повреждение ответвлений сонной артерии.
Хирургическое вмешательство при мелких опухолях позволяет во многих случает добиться восстановления гормонального фона, но у части пациентов оно может вызывать:
- недостаточное функционирование надпочечников;
- низкий уровень гормонов щитовидной железы;
- несахарный диабет (жажда, обильное выделение мочи);
- дефицит прогестерона, эстрогенов и тестостерона.
Смотрите на видео об эндоскопическом удалении аденомы гипофиза:
Подобная нехватка гормонов бывает и при лучевой терапии. Она требует назначения медикаментов для замещения утраченных функций.
Результативность хирургического лечения микроаденом гипофиза во многом определяется их размерами и структурой. При кортикотропиномах, не превышающих 1-1,5 см, полное выздоровление бывает у 85% больных. Устойчивые к медикаментам пролактиномы и соматотропиномы вызывают еще до операции ряд необратимых обменных изменений.
Поэтому даже после их удаления только у каждого пятого прооперированного пациента имеется положительная динамика.
А здесь подробнее о головной боли при поражении гипофиза.
Микроаденома гипофиза бывает гормонально активной. При сравнительно небольшом размере она может вырабатывать тиреотропный, соматотропный, кортикотропный и гонадотропные гормоны, пролактин. В результате повышается активность щитовидной железы, ускоряется рост тела, увеличивается образование кортизола и половых стероидов. У пациентов отмечается бесплодие, половые дисфункции.
Для лечения используется медикаментозная терапия, облучение и операция. Эндоназальный метод удаления достаточно эффективен и малотравматичен, но может вызывать послеоперационные осложнения.
Если поражен гипофиз, головная боль становится частым спутником больного. Ее интенсивность изменяется в зависимости от патологии. Например, при микроаденоме она кратковременная, слабая. При аденоме более 1 см боль не снимается даже сильными обезболивающими, у пациентов возникают приступы по типу эпилепсии.
Точных причин, почему может появиться аденома гипофиза, не выявлено. Симптомы опухоли головного мозга отличаются у женщин и мужчин в зависимости от того гормона, который лидирует. Прогноз при небольших благоприятный.
Не так уж редко выявляется кистозная микоаденома. Это образование до 1 см размером, преимущественно доброкачественное. Такая аденома гипофиза может быть всю жизнь человека в неизменном состоянии.
Нередко после удаления аденомы гипофиза возникают осложнения, самые частые — потеря нюха, несахарный диабет, болит голова. Состояние после операции зависит от индивидуальной переносимости наркоза, степени разрастания органа. Больным требуется восстановление и реабилитация, МРТ для подбора лечения.
Иногда бессимптомная, и иногда с головными болями, тошнотой и прочими неприятностями появляется микроаденома гипофиза у мужчин. Далеко не всегда реально установить ее причины, а симптомы могут и вовсе отсутствовать. От последних зависит лечение и прогноз.
источник
Гормоны гипофиза считаются «дирижерами» эндокринной сферы человека, поэтому для обнаружения заболеваний, которые связаны с ней, часто проводятся анализы крови на них. Анализы на гормоны гипофиза позволяют диагностировать множество заболеваний, подтвердить предположительный диагноз.
Гипофизом называется мозговой придаток, который имеет форму округлого образования, находится на нижнем участке головного мозга в турецком седле (костном кармане). Гипофиз в человеческом организме производит гормоны, которые контролируют обмен веществ, рост, репродуктивную функцию и так далее.
Комплексное обследование, целью которого является уровень концентрации гормонов гипофиза в организме пациентов, как правило, включает в себя анализы, описанные ниже.
- анализы на гормоны гипофиза
» data-medium-file=»//i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/analizyi-na-gormonyi-gipofiza.jpg?fit=422%2C300&ssl=1″ data-large-file=»//i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/03/analizyi-na-gormonyi-gipofiza.jpg?fit=774%2C550&ssl=1″ />Фолликулостимулирующий или ФСГ. Анализ крови на ФСГ очень важен при бесплодии, так как данный г ормон у мужчин обеспечивает образование тестостерона (мужского полового гормона), а также рост семявыводящих канальцев, это обеспечивает стимуляцию созревания сперматозоидов. Женский ФСГ создает условия для роста в яичниках фолликулов, увеличение слизистой маточной полости для зародыша, выделения эстрогенов (женских половых гормонов).
Эти анализы на гормоны гипофиза назначаются эндокринологом и гинекологом.
Сдача крови на гормоны гипофиза – анализ, проведение которого позволяет врачу выявить или подтвердить диагноз при следующих заболеваниях:
- гигантизм;
- акромегалия (увеличение у пациента частей тела);
- несахарный диабет;
- гипофизарный нанизм;
- заболевание Иценко-Кушинга;
- гипофизарный гипогонадизм;
- гипофизарный гипотиреоз;
- gipyerprolaktinyemiya;
- синдром Шихана.
Сроки проведения анализов крови на вещества гипофиза зависят от того, в какой лаборатории проводится исследование. Срок действия гормональных анализов обязательно следует уточнить у врача.
Гормоны гипофиза отвечают за регулировку функционирования всех прочих эндокринных желез человека, сдача анализа крови на данные гормоны может потребоваться в целях диагностики множества заболеваний. Для получения корректных результатов крайне важно правильно подготовиться к исследованию.
Правила подготовки к анализам могут изменяться в зависимости от того, какой гормон является объектом врачебного интереса.
- Если планируется анализ крови на фолликулостимулирующий гормон (ФСГ), обязательно нужно сдавать биологический материал на голодный желудок (минимум 12 часов без пищи). Мужчины могут проходить данное исследование абсолютно в любой день, тогда как женщинам рекомендуется делать это на 19-21 или 3-8 дни цикла.
- Если объектом исследования является лютеинизирующий гормон, женщинам рекомендуется выбирать для проведения анализа крови те же самые дни цикла, как и в предыдущем варианте, мужчинам – сдавать в любое время. Обязателен отказ от пищи в течение приблизительно 8 часов перед проведением исследования.
- Пролактин у женщин диагностируется дважды в месяц, в первых двух фазах цикла, обязательна сдача крови на анализ в утренние часы и натощак. Необходим также примерно получасовой отдых перед забором биологического материала.
Готовясь к сдаче крови на гормоны гипофиза, пациенты вне зависимости от пола должны соблюдать следующие правила.
- Где-то за двое суток до проведения анализа необходимо отказаться от курения, спиртных напитков. Под запретом также значительные физические нагрузки, к которым причисляются и сексуальные контакты.
- На результаты исследования могут оказать непосредственное влияние такие факторы как перегрев или переохлаждение. Профессиональный врач обязательно расскажет пациенту о том, что посещение зимней рыбалки или бани (сауны, парной) перед проведением анализа не допускается.
- Обязательно нужно поставить в известность врача, если пациент принимает те или иные медицинские препараты, так как это также определяет корректность диагноза. В большинстве случаев врач предлагает больному прервать курс медикаментозного лечения, если речь касается приема гормональных средств и препаратов, в составе которых присутствует йод.
- Анализы на гормоны гипофиза всегда рекомендуется проводить в утренние часы (8-11), это позволяет получить максимально достоверную картину исследования. Кровь берется в среднем спустя 12 часов после еды, желательно воздерживаться также от напитков, разумеется, исключая чистую воду, которую можно пить. Накануне анализа нужно следить за тем, чтобы в меню не включалась тяжелая и жирная пища.
Если пациент будет четко придерживаться всех правил подготовки, которые приводятся ниже, корректные результаты анализов на гормоны гипофиза обеспечены.
источник
Для того, чтобы корректно оценить Ваше состояние мне нужно видеть:
- Результат МРТ — прикрепите фото его описания к протоколу.
- Результаты всех анализов — укажите их с датами сдачи, единицами измерения и нормами в Вашей лаборатории (нормы различаются в зависимости от лаборатории и используемых в ней реактивов, указываются на листе с результатами анализов).
Вас сейчас что-либо беспокоит по самочувствию?
Вы принимаете какие-либо препараты?
С уважением, Надежда Сергеевна.
Судя по результатам МРТ и Вашему описанию результатов анализов, микроаденома гипофиза может продуцировать АКТГ, и на этом фоне у Вас повышается уровень кортизола.
Я рекомендовала бы Вам проконсультироваться в очной форме у эндокринолога в областном учреждении либо же специализированном институте (не готова сказать по Томску, но в Киеве подобные консультации проводят без проблем) — лечением подобной патологии эндокринолог в поликлинике не занимается.
Если у Вас есть такая возможность, то я рекомендовала бы Вам до визита к врачу сдать анализ крови на некоторые другие гормоны гипофиза — ТТГ и пролактин.
С уважением, Надежда Сергеевна.
Вам также доброго дня, Эльвира.
Какое отношение Вы имеете к автору вопроса? Зачем влезаете в чужую переписку?
Оформите свой вопрос отдельно, через функцию «задать вопрос».
В своём отдельно заданном вопросе дополнительно укажите все результат анализов крови на пролактин с датами сдачи, единицами измерения и нормами в Вашей лаборатории.
На какой день менструального цикла Вы сдавали анализ?
Какой именно вид пролактина Вы определяли? Общий, мономерный, макропролактин?
Что с уровнем гормонов щитовидной железы? Укажите их результаты с датами сдачи, единицами измерения и нормами в Вашей лаборатории.
Что Вас беспокоит по самочувствию, почему Вы решили пройти данное обследование?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 48 направлениям: аллерголога , анестезиолога-реаниматолога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского уролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 97.13% вопросов.
источник
Гипофиз весит всего полграмма, но при этом этот маленький отдел головного мозга является важнейшим элементом эндокринной системы человека. Синтез гипофизарных гормонов отвечает за огромное количество процессов, происходящих в организме – это и белковый синтез, и человеческий рост, и функциональность желез внутренней секреции.
Удивительной способностью гипофиза является увеличение его во время беременности, причем после родов он не возвращается к прежним размерам. Вообще гипофиз изучен крайне мало, и ученые постоянно проводят различные исследования, выясняя его возможности.
Гипофиз – это непарный орган, который делится на передний, средний и задний отдел. Передняя часть органа – это 80% всей железы, в среднем отделе происходят процессы, которые отвечают за сжигание жиров, а в заднем отделе происходит производство нейросекрета.
Гипофиз располагается в турецком седле, связь с другим отделами мозга и в частности с гипоталамусом обеспечивается ножкой, которая находится в диафрагмальной воронке.
Адренокортикотропный гормон – это основной механизм в стимуляции надпочечников, он отвечает за регуляцию синтеза глюкокортикоидов. Кроме того, этот гормон регулирует синтез меланина, который отвечает за пигментацию кожного покрова.
Лютеинизирующий и фолликулостимулирующий гормоны несут ответственность за репродуктивную функцию. Их называют гонадотропными гормонами. ЛГ отвечает за овуляторный процесс у женщин и синтез андрогенов у мужской половины человечества, а ФСГ принимает непосредственное участие в спермагенезе и в созревании фолликулов.
Тиреотропный гормон – это очень важный гормон для нормальной работы щитовидки. Под влиянием этого гормона происходит увеличение железы, синтез щитовидных гормонов, а также синтез нуклеотидов.
Соматотропин – важный гормон, отвечающий за синтез белковых структур и рост человека. Помимо этого, он принимает участие в распаде жиров и синтезе глюкозы в крови.
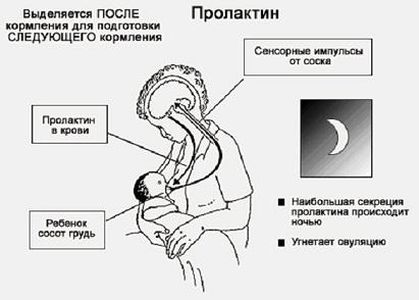
Пролактин – гормон регулирующий выработку молока у женщин в период лактации, а также он играет и другие важные роли в организме человека. Снижение уровня пролактина приводит к сбою в менструальном цикле у женщин, а у мужчин в этом случае развивается половая дисфункция.
В средней доле органа вырабатывается меланотропин, ученые считают, что кроме пигментации кожи, этот гормон отвечает за память человека.
В задней части гипофиза накапливаются гормоны, вырабатываемые гипоталамусом – вазопрессин и окситоцин. Первый принимает участие в водном обмене, а также стимулирует гладкую мускулатуру органов, а окситоцин оказывает воздействие на сокращение матки и усиливает продуцирование пролактина в период лактации.
Исследование непосредственно гипофиза и в целом головного мозга проводят следующих случаях:
- половое созревание слишком ранее или чересчур замедленное,
- чрезмерный или недостаточный рост;
- непропорциональное увеличение некоторых частей тела;,
- набухание грудных желез и появление лактации и мужчин,
- бесплодие;
- повышенная жажда при большом количестве выделяемой мочи,
- ожирение;
- длительная депрессия, которая не поддается лечению антидепрессантами и психотерапевтическим методам;
- слабость, утренняя рвота, при отсутствии проблем с органами пищеварительного тракта;
- стабильная диарея.
Такая симптоматика нуждается в обследовании гипофиза, его функции, и главного мозга в целом. Как поверить работу гипофиза? Для этого существует инструментальная и лабораторная диагностика.
Гипофиз увеличивается не только во время беременности, но по мере взросления человека, к 40 годам он становится больше в два раза и срастается с гипоталамусом. В результате образуется нейроэндокринный корпус.
Но увеличение или уменьшение железы могут быть связаны не только с возрастными изменениями или продолжением рода, это могут быть патологические изменения:
- длительный прием противозачаточных таблеток;
- воспаление;
- черепно-мозговые травмы;
- операции на головной мозг;
- кровоизлияния;
- кисты и опухоли;
- лучевое облучение.
Когда работа гипофиза по каким-то причинам нарушается, у человека появляются первые симптомы, которые требуют незамедлительного решения проблемы:
- ухудшение зрения;
- головные боли;
- бессонница ночью и сонливость днем;
- усталость.
Гипофизарные заболевания у женщин вызывают сбои в менструальном цикле и приводят к бесплодию. У мужчин развивается половое бессилие и нарушаются процессы метаболизма.
Некорректная работа гипофиза приводит к увеличению или уменьшению концентрации гипофизарных гормонов в крови, что влечет за собой различные заболевания и патологии.
Терапия гипофизарных недугов конечно зависит от симптоматики заболевания. После необходимой диагностики пациенту назначается лечение. Оно может быть:
- медикаментозное;
- хирургическое;
- лучевая терапия.
Больному с нарушением гипофизарной функцией необходимо настроится на долгое лечение, а в большинстве случаев, прием препаратов может быть пожизненным.
Чтобы проверить работу аденогипофиза (передняя часть железы) и других долей, необходимо сдать кровь на гормоны гипофиза, анализы могут быть следующими:
- Соматотропин. У взрослых уровень этого гормона в норме не должен превышать 10 единиц, а у детей первых лет жизни в норме у девочек 9 единиц, у мальчиков 6.
- Соматомедин С – он синтезируется печенью и регулирует воздействие соматотропина. Его более удобно исследовать, так как этот пептид длительное время остается в крови. Если его уровень в норме, значит дефицит соматотропина отсутствует. Печеночный пептид у подростков от 12 до 16 лет в норме должен быть 210-255 единиц, а у взрослых людей его норма ниже – от 120 до 390 единиц.
- Тиреотропин. Наиболее высокая его концентрация наблюдается в крови новорожденных – 17 единиц, у взрослых норма значительно ниже – до 4 единиц.
- Пролактин. Норма у женщин – от 110 до 555 единиц, у мужчин его уровень допустимо колеблется в пределах 75-405 единиц.
- Фолликулостимулирующий гормон. У мужчин в репродуктивном возрасте его норма составляет от 1 до 12 единиц, у женщин его уровень связан с менструальным циклом, поэтому его колебания допустимы от 1 до 17 единиц.
- Лютеинизирующий гормон. После окончания полового созревания у мужчин уровень этого гормона в норме составляет от 1,12 до 8,5 единиц, у женщин уровень этого гормона также зависит от месячного цикла, в лютеиновой фазе он не должен превышать 16, 5 единиц, а в фолликулярной 15 единиц.
Перед тем как сдавать кровь на гипофизарные гормоны, необходимо за пару дня прекратить сильные нагрузки физического плана (тренировки и прочее), за сутки до сдачи анализа нельзя употреблять жирную пищу, а ужин накануне анализа должен быть ранним и легким.
Половые контакты (особенно если необходимо сдавать пролактин) лучше за сутки исключить, а также постараться свести к минимуму стрессовые ситуации. Кровь на гипофизарные гормоны сдают с утра на голодный желудок.
Важно помнить, что после вечернего приема пищи и сдачей анализа должно пройти не меньше 13-14 часов. Если необходима диагностика ФСГ и ЛГ, то эти гормоны рекомендуется сдавать на 14 день цикла.
Аппаратная диагностика как гипофиза, так и гипоталамуса делится на косвенные и визуализирующие. К первым относится определение полей зрения, антропометрия и прочие, а ко вторым относится МРТ, КТ и рентген.
Если необходимо выявить соматотропную недостаточность, то антропометрия не будет иметь принципиального диагностического значения. Что касается определения полей зрения, то это исследование показано пациентам, у которых имелось нейрохирургическое вмешательство.
Визуализирующие методы, например, рентген, позволяют определить размер турецкого седла, подробно изучить его структуру, толщину и другие параметры. Также на рентгене можно увидеть наличие крупных аденом, расширение входа, разрушение спинки, выпрямление седла и прочие патологии.
Больше информации можно получить на КТ. КТ головного мозга может определить так называемое «пустое» село, визуализировать не только макро-, но микроаденомы, кисты. МРТ может различить ножку гипофиза и мельчайшие изменения в структуре ткани, кровоизлияния, мелкие кисты, опухоли и прочее. При использовании контрастного вещества в исследовании головного мозга, диагностические возможности существенно расширяются.
источник
Тесты, используемые для диагностики аденом гипофиза, приведены в табл. 14-34.
Табл. 14-34. Тесты, используемые для диагностики аденом гипофиза (подробнее см. в тексте)
Исключите нарушения полей зрения в результате масс-эффекта
· ↓ при гипоадренализме (первичном или вторичном)
· Т4↓ и ТТГ↑ при первичном гипотиреоидизме (может приводить к тиреотропной гиперплазии)
· Т4↑ и ТТГ↓ при вторичном гипотиреоидизме
· Т4↑ и ТТГ↓ при первичном гипотиреоидизме
· Т4↑ и ТТГ↑ при ТТГ-секретирующих аденомах
· небольшое ↑ в результате воздействия на ножку гипофиза (см. с.426)
Гонадотропины (ФСГ, ЛГ) и половые стероиды (♀: эстрадиол; ♂: тестостерон)
· ↓ при гипогонадотропическом гипогонадизме (в результате масс-эффекта, вызывающего сдавление гипофиза)
· ↑ при гонадотропин-секретирующей аденоме
· ↓ при гипопитуитаризме (один из наиболее чувствительных маркеров)
Глюкоза плазмы крови натощак
· КТ с/без КУ (с реконструкцией во фронтальной плоскости) + ЦАГ
* могут быть сложности с интерпретацией результатов; определение свободного кортизола в суточном анализе мочи является более точным
Анамнез и клинический осмотр
Направлены на выявление признаков:
- эндокринной гиперфункции
- эндокринного дефицита (в результате масс-эффекта на гипофиз)
- нарушений полей зрения: для исключения битемпоральной гемианопсии
- нарушений ЧМН в кавернозном синусе ( III , IV , V 1 , V 2 , VI )
Стандартное исследование полей зрения производится путем периметрии с тангенциальным экраном (используется маленький объект красного цвета, т.к. потеря цвета является одним из ранних признаков компрессии хиазмы) или с помощью периметров Гольдмана или Хамфри (автоматический; для получения достоверных результатов требуется хороший контакт с пациентом).
Битемпоральная гемианопсия: классическая находка в случае сдавления хиазмы опухолью гипофиза. Этот симптом может возникнуть рано; у пациентов с хиазмой, расположенной дальше обычного, в результате компрессии переднего колена петли Вильбранда может наблюдаться верхне-наружная (височная) квадрантоанопсия (т.н. соединительная скотома).
Оценка базовых эндокринных функций (с изменениями)
См. также табл. 14-34. Можно получить информацию о типе опухоли, определить требуется ли замещение каких-либо гормонов, служит базовой линией для дальнейшего сравнения в процессе лечения. Включает оценку клинических признаков и лабораторных данных. Скрининговые тесты должны проводиться у всех больных с опухолями гипофиза. Внимание: избирательная потеря одного гипофизарного гормона вместе с утолщением ножки гипофиза является серьезным указанием на лимфоцитарный гипофизит.
1. уровень утреннего (8.00) кортизола: норма 6-18 μг/100 мл. Внимание: утренний кортизол может быть несколько повышен в норме. Пограничные показатели трудно интерпретировать
2. свободный кортизол в суточном анализе мочи: наиболее точный метод (почти 100% чувствительность и специфичность; ложно отрицательные результаты наблюдаются редко за исключением стрессовых ситуаций или хронического алкоголизма). Если результат не увеличен в несколько раз по сравнению с нормой, требуется еще по меньшей мере двукратное дополнительное его определение
3. если данные все равно остаются сомнительными,(ночной тест для подавления с небольшим количеством дексаметазона и др. информация)
B. дальнейшие исследования:
1. проба со стимуляцией козинтропином : для определения резерва кортизола. Определяют базовый уровень кортизола (тест можно проводить в любое время дня; взятие анализа натощак не требуется), вводят козинтропин ( Cortrosyn ®) 250 μг в/м или в/в (активный аналог АКТГ), затем проверяют уровень кортизола через 30 и 60 мин. Нормальный ответ: пиковый уровень кортизола >18 μг/дл с приращением >7 μг/дл или >20 μг/дл вне зависимости от приращения
a. ответ ниже нормы указывает на надпочечниковую недостаточность. При первичной надпочечниковой недостаточности секреция АКТГ гипофизом повышена. При вторичной надпочечниковой недостаточности хронически пониженная секреция АКТГ вызывает атрофию надпочечников и отсутствие их реакции на острую экзогенную стимуляцию АКТГ
b. нормальная реакция позволяет исключить первичную и явную вторичную надпочечниковую недостаточность. Нормальный результат может быть и в случаях незначительного уменьшения гипофизарной секреции АКТГ, когда нет атрофии надпочечников. В этой ситуации могут быть показаны дальнейшие исследования с метирапоном или вызванная инсулином гипогликемия
2. проба толерантности инсулина : почти всегда ненормальный результат при СК. Вводят обычный (регулярный) инсулин 0,1 ед/кг в/в единоразово и определяют в крови уровни глюкозы, кортизола и гормона роста через 0, 10, 20, 30, 45, 60, 90 и 120 мин. (Внимание: во время проведения теста необходимо контролировать уровень глюкозы по анализам из пальца, чтобы в случае возникновения симптомов гипогликемии, сразу ввести глюкозу в/в). Если через 30 мин уровень глюкозы при анализе из пальца не стал регулярного инсулина в/в единоразово
2. щитовидная ось: скрининг функций щитовидной железы показан в табл. 14-35
Табл. 14-35. Скрининг функций щитовидной железы
· хронический первичный гипопитуитаризм с вторичной гиперплазией гипофиза (псевдоопухоль гипофиза), неотличимой от аденомы на КТ и МРТ; его необходимо иметь в виду у каждого пациента с объемным образованием в области гипофиза
· при первичном гипопитуитаризме Т4 будет низким, ТТГ будет повышен и ответная реакция ТТГ на стимуляцию тиреоид-рилизинг гормоном (см. текст) будет продолженной и повышенной (редко встречающаяся ТТГ-секретирующая аденома гипофиза обычно проявляется повышенным ТТГ и гипертиреоидизмом)
· патофизиология: потеря отрицательной обратной связи от гормонов гипофиза вызывает повышение секреции тиреоид-рилизинг гормона в гипоталамусе, что приводит к вторичной гиперплазии тиреотрофических клеток аденогипофиза. У пациента могут быть симптомы, связанные с увеличением гипофиза (зрительные нарушения, повышение ПРЛ из-за воздействия на ножку гипофиза, увеличение турецкого седла на краниограммах и т.д.)
· хроническая стимуляция повышенным тиреоид-рилизинг гормоном в редких случаях может вызвать тиреотрофическую аденому
· уровень ТТГ у пациентов с тиреотрофической гиперплазией обычно превышает 90-100
· гипофизарный гипотиреоидизм (вторичный гипотиреоидизм) составляет только ≈2-4% от всех случаев гипотиреоидизма
· у ≈23% пациентов с хромофобными аденомами при отсутствии лечения развивается вторичный гипотиреоидизм (сдавление гипофиза приводит к уменьшению уровня ТТГ)
· эти пациенты имеют сниженный уровень тиреоидных гормонов, низкий ТТГ и пониженную ответную реакцию на тест со стимуляцией тиреоид-рилизинг гормоном
· повышенный Т4 с субнормальным ТТГ
· может быть вызван: локальным гиперактивным узлом, циркулирующими антителами, которые стимулируют щитовидную железу или диффузной гиперплазией (базедова болезнь, т.н. офтальмический гипертиреоидизм)
· ТТГ-секретирующая аденома гипофиза вызывает повышение Т4 в результате повышения уровня ТТГ
· ТТГ-секретирующая аденома гипофиза вызывает повышение Т4 в результате повышения уровня ТТГ
A. скрининг: уровень Т4 (общий или свободный), ТТГ (т.н. тиреотропин)
B. дальнейшие исследования: проба со стимуляцией тиреоид-рилизинг гормоном (показана, если уровень Т4 низкий или пограничный): определите базовый уровень ТТГ, введите 500 μг тиреоид-рилизинг гормона в/в, определите ТТГ через 30 и 60 мин. Нарушенный ответ у пациентов с низким Т4 свидетельствует о гипофизарной недостаточности. Избыточный ответ указывает на первичный гипотиреоидизм
A. скрининг: содержание в плазме гонадотропинов (ФСГ и ЛГ) и половых стероидов (эстрадиола у женщин и тестостерона у мужчин)
B. дальнейшие исследования: не имеют значения для разграничения гипофизарных и гипоталамических нарушений
A. необходимо определять у всех пациентов с опухолями гипофиза. Интерпретация результатов приведена в табл. 14-36. Улучшение симптоматики после операции коррелирует с дооперационным уровнем ПРЛ. Если ПРЛ 200, то только ≈20% опухолей будут микроаденомами
Табл. 14-36. Значение уровня пролактина*
Эффект ножки гипофиза : ПРЛ является единственным гормоном гипофиза, который имеет ингибиторную регуляцию. Травма гипоталамуса или ножки гипофиза может вызвать умеренное повышение уровня ПРЛ в результате уменьшения выработкифактора, ингибирующего ПРЛ. Считается правилом, что процент вероятности того, что повышенный уровень ПРЛ связан с пролактиномой, составляет половину от уровня ПРЛ. Даже после полного удаления опухоли может сохраняться стойкое повышение уровня ПРЛ как результат повреждения ножки гипофиза (обычно ≤90 нг/мл; эффект ножки гипофиза сомнителен, если ПРЛ >150). Таких пациентов необходимо наблюдать; не следует использовать бромокриптин
Эффект крючка : сверхвысокий уровень ПРЛ может давать ложно отрицательные результаты в связи с тенденцией большого количества молекул ПРЛ препятствовать образованию необходимых сигнальных комплексов ПРЛ с антителами. Поэтому при больших аденомах с нормальным уровнем ПРЛ следует произвести анализы с несколькими разведениями сыворотки, чтобы избежать ложно отрицательных результатов
A. однократное определение уровня ГР может быть ненадежным показателем и в связи с этим не рекомендуется
B. уровень соматомедина-С (ИПФР- I )
2. нейрогипофиз (задний гипофиз): при опухолях гипофиза дефицит наблюдается редко
A. скрининг: проверьте адекватность АДГ по способности концентрировать мочу при ограничении поступления жидкости
B. дальнейшие исследования: определение АДГ в плазме крови в ответ на введение гипертонического р-ра
Специальные эндокринологические тесты
- тесты для выявления наличия гиперкортицизма (С’ s С) вне зависимости от этиологии, если результаты определения свободного кортизола в 24 анализе мочи являются неубедительными (обоснования для этих тестов приведены в табл. 14-37)
Табл. 14-37. Обоснование биохимических тестов, используемых для определения Cushing ’ s синдрома
· в норме небольшая доза дексаметазона подавляет выделение АКТГ путем отрицательного обратного влияния на гипоталамо-гипофизарную ось, приводя к уменьшению количества кортикостероидов в моче и плазме
· в ≥98% случаев С’sС подавление происходит, но со значительно более высоким порогом
· при опухолях надпочечников и в большинстве случаев эктопической продукции АКТГ (85-90%) (особенно при бронхогенном раке) подавления не происходит даже с большими дозами дексаметазона
· ответная реакция АКТГ на кортикотропин-рилизинг гормон является преувеличенной
· дексаметазон не влияет на результаты измерения уровня кортизола и 17-гидроксикортикостероидов в моче и в плазме
1. тест с подавлением небольшой дозой дексаметазона:
A. ночной тест с небольшой дозой: дают 1 мг дексаметазона РО в 23.00 и определяют кортизол в плазме на следующее утро в 8.00
1. кортизол s С (за исключением редких случаев, когда подавление происходит за счет низкого клиренса дексаметазона)
2. кортизол 5-10 μг/дл: неопределенный результат, который необходимо повторить
3. кортизол >10 μг/дл: вероятно имеет место С’ s С. Ложно положительный результат возможен в случае т.н. псевдо- Cushing ’ s состояния, при котором эктопическая продукция кортикотропин-рилизинг гормона вызывает гиперплазию гипофизарных кортикотрофов , что клинически не отличается от опухоли гипофиза, продуцирующей АКТГ (требуется дальнейшее обследование). Встречается у 15% пациентов с ожирением, у 25% госпитализированных и хронически больных пациентов, при высоком уровне эстрогенов, уремии и депрессии. Ложно положительные результаты также возможны у пациентов, страдающих алкоголизмом, и у получающих фенобарбитал или фенитоин в связи с повышенным метаболизмом дексаметазона, вызванного повышением деградации микросом в печени
B. двухдневный тест с небольшой дозой (используется в тех случаях, когда результаты ночного теста являются неубедительными): дают 0,5 мг дексаметазона РО каждые 6 ч ´ 2 д, начиная с 6.00 утра; суточный анализ мочи собирают до теста и на вторые сутки получения дексаметазона. В норме наблюдается подавление 17-гидроксикортикостероидов в моче ниже 4 мг/24 ч, в то время как у ≈95% пациентов с СК имеется ненормальная ответная реакция (бóльшие количества в моче)
2. другие тесты включают классический тест с подавлением небольшой дозой дексаметазона: требуется сбор мочи в течение 4 суток (используется нечасто)
- тесты для разграничения первичной болезни Кушинга (БК) (гипофизарная гиперсекреция АКТГ) от эктопической секреции АКТГ и опухолей надпочечников
1. определите уровень АКТГ в плазме: он должен быть пониженным при опухолях надпочечников
2. КТ живота: при опухоли надпочечника обычно удается обнаружить одностороннее объемное образование в области надпочечника; нормальные или увеличенные с обеих сторон надпочечники наблюдаются при АКТГ-зависимых состояниях
3. тест подавления большой дозой дексаметазона: NB : у почти 20% пациентов с С’ s Б не происходит подавления даже при использовании большой дозы дексаметазона; фенитоин также может влиять на подавление большой дозой дексаметазона
4. ночной тест: определите базовый утренний (8.00) уровень кортизола в плазме; затем дайте 8 мг дексаметазона РО в 11.00 и измерьте уровень кортизола на следующее утро в 8.00. В 95% случаев С’ s Б уровень кортизола в плазме будет понижен до
5. проба с метирапоном ( Metopirone ®): производится в стационаре. Назначьте 750 мг метирапона (подавляет синтез кортизола) РО каждые 4 ч в количестве 6 доз. У большинства пациентов с С’ s Б будет подъем 17-гидроксикетостероидов в моче на 70% выше исходного уровня или 400-кратное повышение уровня 11-диоксикортизола в плазме от исходного уровня
6. тест со стимуляцией кортикотропин-рилизинг гормоном: при введении экзогенного кортикотропин-рилизинг гормона в случае С’ s Б наблюдается дальнейшее уровня АКТГ и кортизола в плазме; как при эктопической секреции АКТГ и при опухолях надпочечников этого обычно не происходит
7. анализ крови из нижнего каменистого синуса: позволяет определить вероятную сторону микроаденомы в пределах гипофиза (благодаря чему можно избежать двусторонней адреналэктомии, после которой требуется пожизненное замещение глюко- и минералокортикоидов и в 10-30% случаев возникает Nelson ’ s синдром). В 15% случаев результаты этого теста неправильно указывают на сторонность опухоли. Для диагностики первичной C ’ s Б необходим градиент 1,4:1 при сравнении с показателями в периферической крови. Данная методика в основном является экспериментальной
- гормон роста (ГР): базовый уровень натощак в норме составляет 10 нг/мл. Нормальный базовый уровень ГР не позволяет дифференцировать здоровых людей от пациентов с дефицитом ГР. Более того, в связи с тем, что секреция ГР носит пульсирующий характер, у здоровых людей могут наблюдаться спорадические подъемы вплоть до 50 нг/мл. Поэтому этот тест широко не используется
- соматомедин-С (т.н. ИПФР- I ): базовый уровень натощак в норме составляет 0,67 ед/мл (пределы: 0,31-1,4). У акромегалов он составляет 6,8 ед/мл (пределы: 2,6-21,7)
- другие тесты используются нечасто
- тест подавления глюкозы (менее точный и более дорогостоящий, чем определение ИПФР- I , однако может быть более полезным, чем ИПФР- I для мониторинга первичной реакции на лечение): в норме нагрузка 75 г глюкозы РО подавляет ГР до ↓ не наблюдается, а у некоторых даже имеется парадоксальное ↑ его кол-ва. Отсутствие подавления ГР может также встречаться при заболеваниях печени, СД и почечной недостаточности
- тест стимуляции рилизинг-фактора ГР
- ПРЛ: некоторые опухоли, секретирующие ГР, также продуцируют и ПРЛ
Необходимо проведение КТ или МРТ. МРТ имеет преимущество при больших опухолях и при оценке случаев рецидивов. Боковая краниограмма помогает уточнить анатомию сфеноидального синуса в тех случаях, когда предполагается операция транссфеноидальным доступом. ≈50% опухолей гипофиза, вызывающих СК, слишком малы, чтобы их можно было увидеть на КТ или МРТ (поэтому требуется эндокринологическое обследование, чтобы доказать гипофизарную природу). ДД интраселлярных образований (некоторые из них нельзя различить рентгенологически).
Переднезадний Ø гипофиза в норме: для ♀ в детородном возрасте (≈13-35 лет) А : ≤11 мм; во всех остальных случаях ≤9 мм.
А гипофиз у девочек-подростков может быть увеличен (средняя высота 8,2 ± 1,4 мм) в результате гормональной стимуляции у подростков
Является диагностическим методом выбора. Дает информацию о внедрении в кавернозный синус, о локализации и/или вовлечении параселлярной части ВСА. В 25-45% случаев БК МРТ может не показать опухоль.
Микроаденома: 75% имеют низкий сигнал в режиме Т1 и высокий сигнал в режиме Т2 (однако в 25% случаев сигналы могут быть любыми и, в частности, даже прямо противоположными выше указанным). КУ зависит от времени. Для обнаружения микроаденомы изображения должны быть получены ´ 5 мин после введения КВ. Вначале гадолиниум вызывает усиление сигнала нормальной гипофизарной ткани (в связи с отсутствием ГЭБ), а не опухоли. Через ≈30 мин такое же усиление сигнала наблюдается в опухоли.
В норме нейрогипофиз имеет высокий сигнал в режиме Т1 (возможно, в связи с наличием фосфолипидов). Отсутствие этого признака часто коррелирует с несахарным диабетом.
Отклонение ножки гипофиза может также указывать на наличие микроаденомы. Нормальная толщина ножки гипофиза примерно равна диаметру ОА. Утолщение ножки гипофиза не характерно для аденомы; в этом случае возможет следующий ДД: лимфома, лимфоцитарный гипофизит, гранулематоз, гипоталамическая глиома.
В принципе МРТ превосходит КТ. КТ может быть использована в тех случаях, когда противопоказана МРТ (напр., из-за наличия водителя ритма). При ее проведении необходимо получать прямые изображения во фронтальной плоскости. ЦАГ может быть использована для определения положения параселлярной части ВСА и исключения возможной аневризмы.
Отложение кальция в гипофизе обычно указывает на кровоизлияние или инфаркт в опухоли.
Усиление (с в/в КВ):
- нормальный гипофиз равномерно накапливает КВ (нет ГЭБ)
- макроаденомы накапливают больше КВ, чем нормальный гипофиз
- микроаденомы контрастируются меньше (иногда просто медленнее). Диагностические признаки:
A. на КТ должны быть затухающие изменения
B. 2 или более из следующих признаков:
1. локальная эрозия стенок турецкого седла
2. локальное выпячивание гипофиза вверх
3. смещение ножки (это ненадежный признак; возможно отклонение в противоположную сторону)
Используется иногда в случаях предполагаемого транссфеноидального доступа (напр., в дополнение к КТ) для уточнения локализации параселлярной части ВСА (внимание: эту информацию дает МРТ, но она кроме того позволяет оценить вовлечение кавернозного синуса, что позволяет избежать ЦАГ).
источник
Анализы крови на гормоны гипофиза представляют собой серию тестовых исследований, определяющих недостаток/избыток их производства. Гипофиз – основная железа эндокринной системы, вкупе с гипоталамусом отвечающая за регуляцию работы практически всех внутренних органов.
Обработка результатов занимает, как правило, не больше двух дней. Кровь для исследования берется из вены. Лучшее время для забора – утренние часы с 8:00 до 9:00.В отдельных случаях кровь берут в дневные часы.
Назначается подобное исследование крови в связи со многими заболеваниями. При этом каждый гормон отвечает за определенные функции организма.
Осуществляет контроль над работой коры надпочечников, вырабатывающей гормоны из категории глюкокортикоидов: кортикостерон, кортизол и кортизон. АКТГ оказывает влияние на мотивацию и память, а также отвечает за процесс обучаемости.
- Бета-липотропином. Выработка гормона происходит в передней доле гипофиза. Эти гормоны усиливают процесс расщепления жира.
- Гамма-липотропином. Производится клетками средней доли железы.
Анализ крови показан, если есть подозрение на отклонения в процессе жирового обмена.
У женщин оказывает влияние на формирование и созревание фолликула ежемесячно. Сдача анализа назначается на шестые либо седьмые сутки месячного цикла. В отдельных случаях время сдачи может назначить доктор. У мужчин ФСГ отвечает за нормальное развитие семявыводящих канальцев, число сперматозоидов, а также концентрацию тестостерона.
Работает вместе с ФСГ, оказывая влияние на репродуктивную функцию. У женщин ЛГ участвует в производстве эстрогенов. Овуляция приходится именно на пиковое значение гормона. У мужчин принимает участие в синтезе тестостерона и клеток Лейдинга.
Совет! Небольшое отклонение от нормы не повод для расстройства, поскольку незначительные колебания не говорят о наличии серьезной проблемы.
Воздействует на щитовидную железу, стимулируя выработку гормонов Т3 и Т4. Именно эти гормоны требуются для ее нормального развития. Анализ крови для получения точных результатов нужно всегда сдавать в одно и то же время, так как в течение суток показатели ТТГ значительно изменяются.
Пик приходится на время с 2:00 до 4:00. Далее происходит понижение (к 6:00-8:00). Минимальный показатель покажет анализ, проведенный с 17:00 до 19:00. К нарушениям выработки приводит отсутствие полноценного ночного отдыха.
Гормон весьма важен, поскольку отвечает за качество репродуктивного процесса. Основной орган воздействия гормона – женская грудь. Пролактин необходим для ее полноценного развития. В послеродовый период берет на себя обязанности по контролю над созреванием молозива и его дальнейшей трансформации в грудное молоко.
Также оказывает влияние на женскую овуляцию. Анализ крови назначается при установке причин бесплодия у мужчин, а также при пониженном половом влечении.
Ростовой гормон. Также участвует в процессе создания и разрушения белка. Необходим СТГ для наращивания мышц и полноценного процесса углеводного обмена.
Существуют общие рекомендации, которые необходимо соблюдать:
- отказ от приема любых медицинских средств (при невозможности выполнения условия, необходимо известить доктора);
- за трое суток до сдачи крови на анализ нужен полный отказ от употребления алкоголя;
- курить в день сдачи анализа крови на гормоны запрещено;
- из рациона необходимо исключить жирные и жареные блюда примерно за 5суток до посещения лаборатории;
- забор крови на анализ должен производиться строго натощак (разрешена только чистая вода);
- отказ от физических нагрузок за трое суток до сдачи крови.
Если за несколько дней до сдачи крови было проведено сканирование, рентгеновское либо УЗИ-исследование, то необходимо сообщить об этом врачу.
Гормоны гипофиза оказывают огромное влияние на работу организма человека. И любое отклонения от принятой медиками нормы может говорить об имеющихся проблемах.
- надпочечники не производят необходимое количество гормонов;
- врожденное нарушение выработки гормона кортизола;
- выработка избыточного количества КТТГ.
Совет! Повторную сдачу анализов гормонов гипофиза необходимо проводить в той же лаборатории, где и в первый раз.
- мужчины – 1,90-2,40 мЕД/мл;
- женщины: при овуляции – 2,70-6,70 мЕД/мл, лютеиновая фаза – 2,10-4,10 мЕД/мл, менопауза – 29,60-54,90 мЕД/мл.
- недостаточная выработка яичниками гормонов вследствие их недоразвития (первичная);
- плохая выработка сперматозоидов;
- приход менопаузы;
- наличие синдрома Тернера или Кляйнфелтера.
- уменьшение выработки гормонов гипоталамусом;
- вторичная гипофункция яичников, спровоцированная нарушениями вещественного обмена и гормонального фона;
- рак предстательной железы;
- использование оральной контрацепции.
В период вынашивания ребенка ФСГ почти равен нулю.
- мужчины – 2,120-4,00 мЕД/мл;
- женщины: при овуляции – 18,20-52,90 мЕД/мл, фолликулярная фаза – 3,30-4,660 мЕД/мл, лютеиновая фаза – 1,540-2,570 мЕД/мл, менопауза – 29,70-43,90 мЕД/мл.
- неправильная работа половых желез.
- вторичная (приобретенная) недостаточность функций половых желез;
- неправильная работа гипофиза либо гипоталамуса;
- возможно в случае передозировки прогестерона и эстрогена.
Повышенные показатели могут указывать на развитие заболевания под названием гигантизм. Понижение выработки становится причиной задержки роста и физического созревания.
- мужчины – 100,0 — 265,0 мкг/л;
- женщины: детородный возраст – 130,0-540,0 мкг/л, менопауза – 107,0-290,0 мкг/л.
Превышение норматива говорит:
- о наступившей беременности;
- об имеющихся гипофизарных опухолях;
- наблюдается при отсутствии месячных (аменорея);
- о наличии первичного гипотиреоза (щитовидка производит недостаточное количество гормонов);
- о множественных кистах на яичнике;
- возможно при приеме повышенных доз эстрогена.
Повышенное скопление гормона пролактина в мужской крови говорит о проблемах с потенцией.
- РИА-исследование – 0,60-3,80 мк МЕ/мл;
- ИФ-исследование – 0,240-2,90 мк МЕ/мл.
Повышенные результаты характерны для:
- первичного гипотиреоза;
- тиреоидита.
Понижение может указывать на:
- вторичный гипотиреоз;
- доброкачественное образование в тканях щитовидной железы;
- вероятное наличие диффузного токсического зоба.
Важно помнить, что исследование гормонального уровня гипофиза должно проводиться либо до начала лечения, либо через две недели после отмены препаратов. Для оценки уже законченной терапии повторное исследование проводится спустя одну-две недели после последней принятой дозы.
источник
Микроаденома гипофиза — это опухоль, источником которой являются клетки передней доли гипофиза. По сути, это аденома, размер которой не превышает 1 см.
Согласно статистическим данным, на ее долю приходится до 10% всех неопластических процессов головного мозга.
В большинстве случаев патология носит доброкачественный характер. Вместе с тем разрастаясь, микроаденома гипофиза способна прорастать и сдавливать соседние структуры головного мозга. Кроме того, заболевание может претерпевать кистозное перерождение и усложняться кровоизлиянием в ткани опухоли.
Точные причины заболевания на сегодняшний день неизвестны. Согласно одной из теорий, опухоль развивается при нарушении выработки рилизинг-факторов гипоталамуса — органом, регулирующим работу гипофиза. При чрезмерной продукции либеринов или дефиците статинов клетки аденогипофиза увеличиваются в размере, развивается опухоль. Согласно второй версии, причины микроаденомы гипофиза — генные мутации ДНК, которые приводят к трансформации полноценных клеток.
Провоцирующими факторами являются:
- воспалительные заболевания центральной нервной системы (менингит, менингоэнцефалит, энцефалит, абсцесс головного мозга);
- инфекционные заболевания (туберкулез, бруцеллез головного мозга, полиомиелит, нейросифилис, церебральная форма малярии);
- черепно-мозговые травмы;
- внутриутробная гипоксия;
- гипоксически-ишемическое поражение ЦНС во время родов;
- чрезмерные психоэмоциональные нагрузки.
Данные факторы не являются непосредственными причинами, но при их воздействии вероятность развития заболевания повышается.
Симптомы микроаденомы гипофиза зависят от размеров опухоли, ее функциональной активности. Микроаденома — небольшая опухоль, поэтому более чем в 90% случаев признаки сдавливания тканей головного мозга отсутствуют. Иногда отмечается атрофия зрительного нерва и связанная с этим потеря зрения.
По функциональной активности различают гормонально-активные и неактивные опухоли.
Среди гормонально-активных различают такие разновидности опухоли:
- пролактинома — секретирует пролактин, гормон, стимулирующий лактацию. Наиболее часто встречающаяся разновидность;
- соматотропинома — вырабатывает соматотропин, гормон, стимулирующий рост;
- хромофобная микроаденома — вырабатывает соматостатин, вещество, останавливающее рост;
- кортикотропинома — продуцирует гормон, контролирующий работу надпочечников;
- тиреотропинома — приводит к гипотиреозу, вырабатывая чрезмерное количество тиреотропного гормона. Чем выше уровень ТТГ, тем хуже функция щитовидки;
- гонадотропинома — провоцирует дисфункцию органов репродуктивной системы. Встречается реже всего.
Неактивная патология сопровождается признаками гипопитуитаризма — гипофизарной недостаточности.
В каждом случае симптомы микроаденомы гипофиза будут отличаться. Признаки пролактиномы у женщин и мужчин несколько отличаются.
У женщин репродуктивного возраста патология проявляется нарушением менструального цикла. Это связано со способностью пролактина нарушать выработку ФСГ и ЛГ — гормонов, регулирующих работу яичников.
В результате наблюдаются такие отклонения:
- удлинение интервалов между менструациями (от 35 до 90 дней);
- аменорея — полное отсутствие менструации;
- длительность месячных — до трех дней;
- чередование скудных и чрезмерно обильных выделений;
- маточные кровотечения, не связанные с циклом;
- снижение либидо;
- признаки остеопороза — переломы, кариес;
- оволосение по мужскому типу — рост волос на верхней губе, подбородке, спине, животе;
- проблемная кожа.
У мужчин имеет место эректильная дисфункция, нарушение работы предстательной железы, увеличение молочных желез (гинекомастия). Волосы на лице мягкие, редкие. На лобке растут по женскому типу (в виде треугольника, обращенного основанием кверху), плечи относительно узкие, бедра широкие.
У представителей обоих полов отмечаются:
- выделения из молочных желез (у мужчин гораздо реже, чем у женщин);
- бесплодие ;
- недоразвитость половых органов;
- нарушение интеллектуальной деятельности — снижение когнитивных способностей, повышенная утомляемость и нервная возбудимость, нарушение сна;
- проблемы с лишним весом.
Соматотропинома проявляется признаками акромегалии — увеличением размера носа, ушей, губ, языка, надбровных дуг, головы, кистей и стоп. У больных грубеет голос, кожа становится более толстой, изменяется прикус.
При прогрессировании патологии и отсутствии лечения наблюдаются такие признаки:
- общая слабость;
- артериальная гипертензия;
- функциональная недостаточность сердца;
- нарушение сна;
- бесплодие.
Хромофобная микроаденома продуцирует соматостатин. Это антагонист соматотропина, поэтому заболевание проявляется признаками карликовости, или гипофизарного нанизма. Патология проявляется после трехлетнего возраста. У детей маленькое округлое лицо, спинка носа приплюснута, лоб относительно большой, выступающий. Кожа тонкая и бледная. Жир откладывается преимущественно на животе, бедрах, в области молочных желез. Мышцы развиты слабо. Половые органы небольших размеров, но функционируют нормально. Интеллектуальные способности не страдают.
Проявления кортикотропиномы очень разнообразны, поэтому их разделяют на такие группы:
- со стороны кожи — сухость, усиление пигментации, появление багрово-синих растяжек, появление кровоподтеков из-за повышенной ломкости сосудов, оволосение у женщин по мужскому типу, чрезмерное оволосение лица;
- со стороны подкожно-жировой клетчатки — лунообразное лицо, отложение жира в виде холма в области седьмого шейного позвонка, значительное отложение жира в области живота и груди;
- со стороны опорно-двигательного аппарата — недостаточная минерализация костей, частые переломы, боль в костях и суставах, уменьшение роста у взрослых и задержка у детей, уменьшение мышечной массы, выраженная слабость;
- со стороны иммунной системы — повышенная восприимчивость к инфекционным заболеваниям, частые бронхиты, пневмонии;
- со стороны сердца — повышение артериального давления, сердечная недостаточность;
- со стороны ЖКТ — изжога, язвенная болезнь;
- со стороны мочевыделительной системы — частые инфекционные процессы, мочекаменная болезнь;
- со стороны ЦНС — снижение когнитивных способностей;
- со стороны желез внутренней секреции — стероидных сахарный диабет, бесплодие.
Тиреотропинома проявляется признаками гипотиреоза. Пациенты становятся заторможенными, плохо переносят низкие температуры, жалуются на сонливость, запоры. Появляется отечность, замедляется работа сердца.
Гонадотропинома сопровождается частыми маточными кровотечениями, нарушением работы яичников, бесплодием.
Диагностика микроаденомы гипофиза заключается в изучении жалоб, сборе анамнеза, осмотре и дополнительном обследовании пациента. Как правило, жалобы пациента связаны с присутствующими гормональными нарушениями. Функциональные неактивные опухоли зачастую протекают бессимптомно, и выявляются случайно, при обследовании по поводу других заболеваний. В ходе осмотра эндокринолог фиксирует объективные признаки гормонального дисбаланса. Чтобы сделать окончательные выводы, проводится инструментальная диагностика микроаденомы гипофиза. Вот перечень необходимых процедур:
- краниография — рентгенография черепа. Для большей информативности снимки выполняют в двух проекциях — прямой и боковой. Так как размер опухоли небольшой, выраженные изменения могут отсутствовать;
- МРТ с контрастированием — самый информативный метод визуализации внутренних органов на сегодняшний день. Позволяет подтвердить наличие опухоли, установить ее размер, оценить влияние на окружающие ткани;
- КТ, или компьютерная томография — применяется для оценки состояния костей черепа;
- определение уровня гипофизарных гормонов в крови . Превышение норм одного или нескольких показателей подтверждает диагноз «микроаденома гипофиза». Для большей информативности анализ повторяют дважды или трижды.
Кроме того, необходима консультация смежных специалистов, в частности окулиста, маммолога. Чтобы исключить опухоль органов внутренней секреции, проводят маммографию, ультразвуковое исследование. Диагноз «микроаденома гипофиза» подтверждается, если данные лабораторных и инструментальных исследований совпадают с клинической картиной заболевания.
Лечение микроаденомы гипофиза проводится консервативным и оперативным путем.
Из медикаментозных средств пациенту рекомендуют препараты, блокирующие действие гипофизарных гормонов, а именно:
- средства, повышающие чувствительность рецепторов к дофамину, биологически активному веществу, которое угнетает секрецию гипофизарных гормонов;
- препараты, ингибирующие действие пролактина;
- аналоги соматостатина;
- ингибиторы синтеза стероидов (главные гормоны надпочечников);
- средства, угнетающие выработку тиреотропина и гонадотропина.
Дозировка препаратов подбирается индивидуально. При выборе врач учитывает индивидуальные особенности пациентки и результаты лабораторных исследований.
Оперативное вмешательство показано в таких случаях:
- неэффективность медикаментозной терапии;
- рост опухоли;
- непереносимость лекарственных средств;
- беременность;
- выраженные проблемы со зрением;
- кровоизлияние в ткани опухоли с последующими некротическими изменениями.
Острый воспалительный процесс, тяжелое состояние больного, выраженная почечная, сердечно-сосудистая, дыхательная недостаточность являются противопоказанием к операции. Лечение микроаденомы гипофиза, не продуцирующей гормоны, сводится к активному наблюдению за пациентом.
Самые распространенные осложнения микроаденомы гипофиза — кистозное перерождение, кровоизлияние в опухоль.
Кистозное перерождение характеризуется постепенным увеличением интенсивности головных болей, появлением проблем со зрением, повышением артериального давления, расстройствами психики.
Кровоизлияние в ткани опухоли проявляется резкой головной болью, зрительными нарушениями и гипофизарной недостаточностью. Это тяжелое, но не фатальное осложнение микроаденомы гипофиза. Иногда приводит к спонтанному «излечению» от гормонально-активной опухоли. Особенно часто это наблюдается при пролактиномах.
В идеале профилактика микроаденомы гипофиза должна начинаться в период планирования беременности. Будущие родители должны приложить максимум усилий, чтобы уберечь будущего ребенка от воздействия неблагоприятных факторов внешней среды. Крайне важно избавиться от вредных привычек, правильно питаться, проводить много времени на свежем воздухе, избегать стрессов. Так как микроаденома гипофиза — это заболевание с неясной этиологией, после рождения профилактические мероприятия сводятся к предупреждению инфекционных заболеваний, поддержании иммунной системы, предотвращению черепно-мозговых травм.
Вторичная профилактика микроаденомы гипофиза заключается в предупреждении возможных осложнений, строгом соблюдении врачебных рекомендаций, своевременном прохождении инструментальных и лабораторных обследований.
Микроаденома гипофиза негативно отражается на работе всех внутренних органов и систем, в том числе и на функционировании репродуктивных органов. Одно из последствий опухоли — нарушенный менструальный цикл, невозможность самостоятельно зачать и выносить ребенка.
Врачи клиники «АльтраВита» имеют большой опыт в области лечения микроаденом. Диагностические возможности учреждения позволяют быстро поставить Вам диагноз, уточнить форму патологии и назначить нужное лечение. Чтобы записаться на первичную консультацию, Вам нужно позвонить по указанному на сайте номеру телефона или заполнить электронную анкету.
источник