Гепатит C – инфицирование печени, вызванное вирусом Flaviviridae HCV, состоящим из одной или нескольких молекул РНК. Как правило, проводится ряд диагностических мероприятий для установления у пациента гепатита C. ПЦР является анализом, точно подтверждающим диагноз. Часто заключение предоставляется врачами, когда у больного уже присутствуют первые признаки заболевания.
Поражение печени вирусной инфекцией, передающейся через кровь или половым путем, в медицине называется гепатитом С. Возбудителем является РНК-содержащий вирус неклеточных инфекционных агентов семейства Flaviviridae. Инфекция может долго находиться в организме, никак себя не проявляя. Поэтому лишь при обнаружении микроорганизма с помощью исследования крови методом ПЦР РНК гепатит C (как диагноз) считается обоснованным.
Флавивирус не продуцируется в искусственно выращенных изолированных клетках. В процессе размножения инфекционный агент создает иммунологически отличающиеся модификации. Эти факторы мешают организму давать соответствующий защитный ответ, а у специалистов возникают трудности с разработкой действенной вакцины.
Передается вирус парентеральным способом. Для заражения необходимо его попадание в достаточном количестве непосредственно в кровь.
Вирусные патологии печени диагностируются с помощью лабораторных тестов. Клинические исследования гепатита C проводят методом изучения чужеродных и опасных для организма антигенов или белковых соединений (антител) в биоматериале пациента, в основном в крови.
- Иммуноферментный анализ (ИФА). Метод базируется на выявлении в крови антител lgM. Иммуноглобулин считается наиболее крупным и представляет собой пентамер. Он проявляется при первичном защитном ответе лимфоцитов на неизвестное чужеродное вещество.
- Радиоиммунологический анализ (РИА) – количественное определение иммуноглобулина lgM при помощи помеченного радиоактивного изотопа йода.
- ПЦР гепатита C – определение в биоматериале (крови) вирусной РНК. Данный анализ достоверно подтверждает диагноз.
Исследование на иммуноглобулин G не является достоверным. Его наличие в сыворотке крови может говорить не только о присутствии флавивируса, так и о другой перенесенной инфекции, имеющей такого же возбудителя.
Полимеразная цепня реакция (ПЦР) базируется на установлении участков ДНК, специфичных для некоторых болезнетворных микроорганизмов в образцах материала для исследований (эпителий, кровь). Анализ дает возможность определить патогенные мельчайшие организмы (вирусы) посредством выявления их РНК либо ДНК в биологическом материале.
Лабораторная процедура по выявлению антител ПЦР гепатита C проводится в 3 этапа:
- Выделение. Исследуемый биоматериал очищают от примесей и получают ДНК в подвижной фазе хроматографической колонки.
- Амплификация. Анализ проводят в приборе-термостате амплификаторе. Он с определенной цикличность нагревает и охлаждает пробирки. За одно исследование производится до 35 циклов. В результате получается достаточное количество фрагментов ДНК для выявления, идентификации и оценки возбудителя.
- Электрофорез. Полученные фрагменты помещают в гель с разной насыщенностью агарозы и проводят электрофорез. Полученную электрофореграмму анализируют на компьютере.
Применяют не только стандартное исследование ПЦР, но и анализ Real Time PCR. Это диагностика в реальном времени. Метод позволяет проводить качественный и количественный анализ, что дает возможность выявить формацию и динамику болезни, а также назначить терапию, направленную на ликвидацию причины происхождения патологии. Также ПЦР в реальном времени применяют для определения чистой культуры инфекционных агентов (генотипирование).
Для диагностики может быть использована любая биологическая жидкость человека. Биоматериалом для исследования на гепатит C обычно является кровь.
Забор образцов для диагностики проводят в процедурном кабинете. Для взятия крови используют одноразовые пробирки с веществом, угнетающим ее свертываемость. Мероприятия, сориентированные на предотвращение распространения возбудителей инфекции, помогают избежать попадания другого штамма микроорганизмов извне.
Кровь на ПЦР гепатита C сдают утром натощак. Пробу стараются сразу доставить в лабораторию. Допускается хранение биоматериала при температуре от +4 до +8 градусов Цельсия. Контейнеры маркируют и снабжают направлением. Результаты анализа можно получить через 48 часов, иногда раньше.
Спектр применения полимеразной цепной реакции достаточно широк. Инфекционисты определяют с помощью ПЦР гепатит B, заболевания, передающиеся кровососущими насекомыми, СПИД, туберкулез. В онкологии с помощью данного метода выявляют опухолевые клетки на ранних стадиях.
Существует около четырнадцати видов анализа. Использование того или иного вида зависит от сферы применения и конечных результатов анализов. Некоторые разновидности ПЦР незаменимы там, где результат необходим в течение 20 минут.
Для диагностики гепатита C используют 3 вида полимеразной цепной реакции:
- Качественная оценка может быть либо положительной указывающей на присутствие в организме инфекции, либо отрицательной – отсутствие флавивируса.
- ПЦР в реальном времени (количественный анализ) – определяет количественное РНК возбудителя в МЕ/мл.
- Генотипирование – анализ, выявляющий разновидность (генотип) вируса.
Для точного выявления и определения заболевания с последующим назначением оптимальной терапии применяют все три вида исследований.
Анализ назначают в обязательном порядке всем, у кого ИФА выявил антитела к HCV. ПЦР качественный на гепатит C является стандартным тестом на чувствительность. Метод направлен лишь на обнаружение, никакого подсчета или выделения других веществ не производится.
Для определения антител используют специальные тест-системы с порогом чувствительности не ниже 50 МЕ/мл. При обнаружении антител назначаются другие уточняющие анализы. При отрицательном результате дальнейшие исследования не проводятся.
В некоторых случаях ложноотрицательный результат может быть следствием некомпетентности сотрудников лаборатории или низкокачественными реагентами. Для страховки лучше пересдать анализ в другом месте.
Метод применяется для прямого исследования числа флавивируса за один цикл реакции. Для точного измерения используют фрагменты ДНК, применяемые для гибридизации, или флуоресцентно-меченые праймеры. Существует экономичный вариант детекции, с применением красителя SYBL Green. Красящее вещество вклинивается в небольшую бороздку ДНК и при облучении лазером окрашивается в синий цвет.
Концентрация определяется аппаратом-амплификатором в цифровом эквиваленте. В разных лабораториях показатели могут немного отличаться, поэтому их необходимо сравнивать с референтными показателями.
Количественный ПЦР гепатита C помогает подобрать оптимальную дозировку лекарственных средств и определить продолжительность терапии. Частота проведения исследования зависит от стадии заболевания, вида генотипа и назначенного курса лечения.
Вирус гепатита C имеет изменчивое генетическое строение. Многочисленные модификации не дают возможность создать вакцину, а также затрудняют терапию. Всего выявлено и зафиксировано 11 генотипов и 100 подтипов. В странах бывшего СССР у лиц, инфицированных гепатитом C, ПЦР выявляет в основном генотипы 1b и 3.
При наличии любого из генотипов может резвиться цирроз или рак печени. Поэтому так важно обнаружить вирус вовремя.
Для некоторых пациентов определенные лекарства, предназначенные для борьбы с HCV, являются токсичными. Генотипирование позволяет определить разновидность белка и назначить эффективное лекарственное средство.
В результатах анализов на типирование стоит цифра со строчной латинской буквой, указывающая на генотип вируса. В случае если HCV обнаружен, но не типируется, это означает, что у человека несвойственный для определенной географической зоны генотип.
Расшифровкой результатов занимается врач. Только данные нескольких исследований (в совокупности с анамнезом и осмотром) могут дать общую реальную картину истории болезни.
- У здорового человека тест на качественную реакцию в биоматериале ничего не обнаруживает. Если указано значение «обнаружено» – инфицирование подтверждается, а пациент нуждается в дальнейшей диагностике с последующим лечением.
- Определение числа возбудителей инфекции дает возможность оценивать вирусную нагрузку на организм. В норме количественного ПЦР гепатита C возбудитель не обнаруживается. Показатель до 8*10^5 расценивается как низкая нагрузка и при грамотной терапии гарантирует благоприятный исход. Более высокие значения требуют углубленного обследования и определения длительной терапии, за положительный исход которой никто не ручается.
- Положительные результаты генотипирования указывают, какой именно генотип распознан. Отрицательный результат свидетельствует либо об отсутствии флавивируса, либо о наличии генотипа, который нехарактерен для данного региона.
Любое серьезное заболевание требует комплексной диагностики. Положительный ПЦР гепатита C подтверждает диагноз, но прогнозы можно делать только после дополнительных лабораторных и инструментальных исследований.
Обнаружение вируса не дает полного представления о патологии. Необходимо выявить его тип и характер, определить, как он влияет на печень и другие органы. Выявление HCV на ранних стадиях часто имеет благоприятный терапевтический исход.
При наблюдении симптомов, свойственных поражениям печени, есть большая вероятность того, что инфекции уже попала в организм. Поэтому следует обратиться к гепатологу или инфекционисту. Специалист в ходе расспросов соберет анамнез и назначит необходимое обследование.
Если по результатам исследований на гепатит C ПЦР отрицательный, а иммуноферментный анализ положительный, то это говорит о наличие в крови антител к флавивирусу. Обычно так бывает, когда инфекция попала в организм в небольшом количестве, поэтому иммунитет справился с ней самостоятельно. Но такие люди все равно считаются инфицированными и обязаны проходить обследование каждые 6 месяцев. Если с такими результатами анализов человеку отказывают в бесплатном медицинском обследовании, для сохранения здоровья лучше сдать ПЦР платно, а при положительных показателях обратится к специалисту для постановки диагноза и назначения лечения.
При установлении диагноза «гепатит C» ПЦР имеет ряд преимуществ:
- Обнаружение возбудителя на ранних стадиях.
- Точное определение вируса.
- Оперативность проводимой диагностики.
- Минимальная вероятность ошибки.
- Высокая чувствительность.
- Высокая стоимость анализа. Для проведения теста необходимы дорогостоящее оборудование, реагенты и высококвалифицированные медицинские сотрудники. Все вместе складывается в немалую сумму.
- Жесткие требования к транспортировке биоматериала.
Анализ ПЦР на вирус гепатита C считается основополагающим для постановки диагноза, но не окончательным. Чтобы терапия была эффективной, требуется ряд дополнительных лабораторных и инструментальных исследований. После прохождения всех диагностических мероприятий врач назначает лечение:
- Прописывается диета №5.
- Спиртное полностью исключается.
- Совместный прием «Интерферона» и «Рибавирина» в течение 25 дней.
- Курсовой прием гепапротекторов «Эссенциале», «Карсил», «Фосфоглив».
- В особых случаях применяют дискретный плазмаферез.
Медикаменты, назначенные гепатологом, применяют регулярно, не меняя дозировку. Продолжительность приема препаратов определяется врачом после сдачи контрольных анализов. После завершения курса терапии необходимо посещать доктора каждые полгода.
ПЦР-диагностика позволяет выявить возбудителя гепатита C на ранних сроках. Это способствует эффективности терапии и недопущению перехода заболевания в такие опасные формы, как цирроз и гепатоцеллюлярная карцинома.
источник
О взятии, хранении и транспортировке материала для исследования на ВИЧ-инфекцию и СПИД – индикаторные заболевания
Взятие, доставку и оформление материалов для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД — индикаторные заболевания, для проведения лабораторных исследований методом ПЦР на ВИЧ — инфекцию, вирусные гепатиты В и С, а также для иммунологических исследований в КДЛ ГБУЗ РЦПБ СПИД и ИЗ производить строго в соответствии с правилами (приложение 1, 2, 3).
Наиболее частыми нарушениями указанных правил являются следующие:
1) при оформлении сопроводительной документации не указывается наименование диагностической тест-системы, ее серия, срок годности
2) не полностью указываются паспортные данные обследуемых, а также дата и место взятия материала
3) зачастую в лабораторию ГБУЗ РЦПБ СПИД и ИЗ доставляется материал, уже непригодный для исследования: сыворотки, хранившиеся дольше установленного срока хранения (для разных методов исследования сроки хранения составляют от 3 до 48 часов); проросшие, гемолизированные сыворотки, в недостаточном для исследования количестве (в зависимости от метода минимально необходимый объем материала составляет от 2 до 5 мл);
4) номера, проставленные на флаконах, не соответствуют указанным в направлении; количество проб крови не соответствует количеству, указанному в направлении;
5) неправильно производится взятие материала, в пробах крови, доставляемых для исследований методом ПЦР и для иммунологические исследований, обнаруживаются сгустки,
6) при заборе материала не всегда медицинский персонал ЛПУ обращает внимание на сроки годности пробирок.
Правила взятия и доставки крови для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД-индикаторные заболевания.
Взятие крови производится из локтевой вены в чистую сухую пробирку в количестве 3-5 мл. У новорожденных можно брать пуповинную кровь с указанием об этом в направлении. Полученный материал не рекомендуется хранить более 12 часов при комнатной температуре и более 1 суток в холодильнике при +4-8 0С. Наступающий гемолиз может повлиять на результаты анализа. В случае невозможности доставки материала в течение суток следует сразу после взятия крови отобрать из нее сыворотку. Сыворотка отделяется центрифугированием. Отделенная сыворотка переносится в чистую (лучше стерильную) пробирку, флакон или пластиковый контейнер, и в таком виде она может храниться до 7 дней при температуре +4-8 0С. На пробирке следует указать порядковый номер, фамилию и инициалы пациента, в строгом соответствии с направлением. Для транспортировки в КДЛ диагностики ВИЧ штативы с пробирками помещают в термоконтейнер, легко подвергающийся дезинфекции. Полученный материал в КДЛ диагностики ВИЧ доставляет медицинский персонал, прошедший специальный инструктаж в установленном порядке.
Обменный журнал и направление оформляются строго по форме №264/у-88 разборчивым почерком, с четким указанием на какие виды исследований направляется материал; зачеркивать, вносить в направление изменения, поправки категорически запрещено! Обменный журнал и направление помещают в полиэтиленовый пакет и доставляют вместе с образцами крови. При доставке сыворотки по запросу ГБУЗ РЦПБ СПИД и ИЗ в сопроводительных документах необходимо выделять такие образцы пометкой «ПОВТОР», при невозможности взятия второй порции сообщить письменно (!).
Утв. МЗ СССР от 05.09.1988 г. №690
Направление №__________________
на исследование образца крови в ИФА на ВИЧ-инфекцию
В_________________________________________________________
(наименование учреждения)
Должность лица, направляющего материал___________________________________
Дата «________» _________________________________200__ года.
Взятие материала для исследования производить только при предъявлении пациентами паспорта или иного документа, удостоверяющего его личность (кроме анонимного обследования).
В графе «домашний адрес» — указать адрес прописки и проживания отдельно. Для иностранцев указывать: адрес в РФ, а также в место работы или учебы и по линии какого министерства прибыл. При несоответствии адреса прописки и адреса проживания в направлении указывать оба адреса, при возможности направления оформлять на компьютере.
В графе «код контингента» — указать код, который относится к обследуемому лицу, в соответствии с формой №4 «Сведения о результатах исследований крови на антитела к ВИЧ», утвержденной постановлением Госкомстата России от 05 мая 1999г. №30.
Коды контингентов
Наименование кода
Доноры (крови, биологических жидкостей, органов и тканей)
Медицинский персонал, работающий с ВИЧ — инфицированными лицами и инфицированным материалом
Больные заболеваниями, передающимися половым путем
Лица, находящиеся в местах лишения свободы
Обследованные по клиническим показаниям
Беременные (доноры плацентарной и абортной крови)
Обследованные при эпидемиологическом расследовании
Для лабораторий диагностики ВИЧ-инфекции в обменном журнале и направлении обязательно дополнительно указываются результаты исследования (ОП сыворотки, ОП критическое), а также дата постановки, название, серия, срок годности используемой тест-системы.
Правила взятия, хранения и доставки материала для проведения исследований методом полимеразной цепной реакции (ПЦР).
Для проведения анализа ПЦР на обнаружение ДНК ВИЧ (качественный анализ!) используется цельная свежая кровь, взятая в количестве не менее 3 мл в одноразовую пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой) . Крышку пробирки не открывать! Пробирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом(!). Хранить пробирки с кровью можно не более 24 часов при +4 °С. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 30 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения уровня РНК ВИЧ (количественный анализ – вирусная нагрузка!) используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 6 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 4 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР на обнаружение РНК HCV (вирусный гепатит С) (качественный анализ !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения РНК HCV (количественный анализ – вирусная нагрузка гепатита С !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения генотипа HС V , используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР на обнаружение ДНК HBV (вирусный гепатит В) (качественный анализ !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения ДНК HBV (количественный анализ — вирусная нагрузка !) и РНК HCV (количественный анализ – вирусная нагрузка !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, точное время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
Правила взятия и доставки материала для проведения иммунологических исследований.
Взятие крови для проведения иммунологических исследований методом проточной цитометрии ( CD 4, CD 8, CD 4/ CD 8) производится натощак из локтевой вены в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 3 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 15-25 0С (взятый материал не охлаждать!) не более 24 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 30 часов с момента взятия. В контейнер для доставки материала хладоэлемент не класть!
Материал должен быть доставлен в лабораторию сразу после взятия. Недопустимо замораживание биологического материала. Флаконы должны быть четко промаркированы с указанием фамилии пациента, даты и времени взятия. Маркировка флаконов должна строго соответствовать данным, указанным в направлении.
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
источник
Вакуумная пробирка — основной инструмент для забора венозной крови. Она может быть наполнена реагентом, который позволит провести быстрый и точный анализ. В таком случае каждая пробирка имеет колпачок своего цвета. Цветное кодирование соответствует международному стандарту ISO 6710.
Вакуумные пробирки для получения сыворотки (биохимия, серология). Цвет крышечки – коричневый или красный
Сыворотка крови – жидкая часть крови лишенная форменных элементов и некоторых белков (фибрин и др.) в отличие от плазмы, в которой сохраняются все элементы жидкой части крови кроме форменных элементов.
Получение сыворотки крови является результатом двухступенчатого биохимического процесса: свертывания (коагуляции) крови и ретракции (уплотнения) сгустка. Для запуска коагуляционного каскада необходимо наличие внешнего активатора, каковым может служить кремния диоксид, поэтому процесс свертывания крови быстрее происходит в стеклянных пробирках, так как кремния диоксид является базовым материалом стекла или в пластиковых пробирках с активатором свертывания. Активатор свертывания (clot activator) выполнен в виде напыления на внутренней стенке пробирки.
После образования сгустка начинается этап его уплотнения и выделения сыворотки. На практике ретракция сгустка ускоряется центрифугированием пробирок с кровью.
Для получения максимально чистой сыворотки рекомендуется соблюдение трех условий:
1. После забора крови в пробирку в соответствии с инструкцией необходимо осторожно однократно перевернуть пробирку для более полного контакта крови с активатором свертывания;
2. Дождаться завершения процесса свертывания крови в течение 20-30 минут при комнатной температуре и вертикальном положении пробирки;
3. Центрифугировать пробирку со свернувшейся кровью не менее 10 минут с ускорением 1500 G (примерно 3000 об/мин) для максимального выдавливания сыворотки из сгустка. При необходимости допускается центрифугирование с ускорением 4000G c крышечкой и до 12000G без крышечки.
После центрифугирования и полной ретракции сгустка сыворотка располагается над сгустком, но в контакте с ним. Сохраняется опасность загрязнения сыворотки составляющими сгустка при неосторожном обращении с пробиркой (встряхивание, опрокидывание и пр.). Для лучшего очищения сыворотки и более полного разграничения сыворотки и сгустка применяются специальные пробирки, содержащие биологически инертный олефиновый гель. Последний представляет собой тиксотропный кополимер, который тяжелее сыворотки, но легче кровяного сгустка, поэтому после центрифугирования гель в виде тонкой полоски занимает промежуточное положение и служит разделительным барьером. Стабильность такого барьера гарантирована в течение 5-7 дней при хранении пробирки с кровью при комнатной температуре.
Оптимальные сроки сохранности образца крови в данных пробирках составляет при комнатной температуре 6 часов, при хранении в холодильнике (+4ºС) – 24 часа. Повторное центрифугирование пробирок, особенно с гелем, не допускается.
Полученная сыворотка крови применяется для очень широкого спектра лабораторных биохимических, ИФА и иммунологических исследований:
белковый состав, ферменты, гормоны, онкомаркеры, ВИЧ-инфицирование, гепатиты и пр.
Вакуумные пробирки для получения цельной крови или плазмы
Не все анализы в клинике делаются из сыворотки крови. Для многих видов исследований необходима цельная кровь, содержащая форменные элементы, или плазма, освобожденная от клеток крови центрифугированием. С целью получения несвернувшейся крови разработаны пробирки с определенными добавками – антикоагулянтами. На практике используют два вида антикоагулянтов:
ингибиторы (вещества, вызывающие торможение) тромбина. Тромбин является ключевым игроком в коагуляционном каскаде. Он принимает участие в формировании ряда факторов свертывания крови и способствует трансформации фибриногена в фибрин. Добавление биохимических ингибиторов тромбина эффективно активирует антикоагуляционные свойства крови.
связывание (удаление) ионов Ca2+. При прочих равных условиях свертывание крови происходит при активном участии ионов Ca2+. Удаление их является эффективным механизмом сохранения крови в жидком состоянии.
Гепарин. Цвет крышечки – зеленый, светло-зеленый
Гепарин — кислый мукополисахарид с молекулярной массой 4000-40000 – является натуральным антикоагулянтом, присутствующем в любом здоровом организме. Гепарин активирует создание комплексных соединений между антитромбином III и такими факторами свертывания крови, как тромбин, факторы XIIa, XIa, Xa, IXa и VIIa. В таком комплексе факторы свертывания инактивируются необратимо.
Для целей получения плазмы крови в пробирки добавляют литиевую либо натриевую соль гепарина в пропорции к забираемой в пробирку кровью 15-20 МЕ/1 мл, что служит гарантией полной инактивации свертывания крови и не искажает исследуемые параметры. Эритроциты сохраняются в образце крови до 8 часов. Нельзя использовать для проведения анализов образец крови, хранившийся более 48 часов даже в условиях холодильника (+4ºС).
Для получения качественного результата анализа необходимо:
Немедленно после взятия крови осторожно перевернуть пробирку 5-7 раз для лучшего перемешивания крови и гепарина,
Плазма отделяется после центрифугирования. Нормальные скорости центрифугирования – 1000-1500G (2000-3000 об/мин). При необходимости допускается центрифугирование с ускорением 4000G c крышечкой и до 12000G без крышечки.
В клинике пробирки с гепарином применяются, в основном для проведения исследования:
электролитного состава крови,
газового состава крови,
содержания алкоголя в крови.
Не рекомендуется использовать гепарин для: морфологических исследований, так как кислотный характер гепарина способствует обесцвечиванию мазка крови, придавая ему голубоватый оттенок, подсчета лейкоцитов и тромбоцитов, поскольку гепарин стимулирует агрегацию этих клеток крови.
исследований по методике полимеразной цепной реакции (ПЦР).
Для более чистого разграничения плазмы крови и сгустка применяются специальные пробирки, содержащие кроме гепарина инертный олефиновый гель. Последний представляет собой тиксотропный кополимер, который тяжелее плазмы, но легче форменных клеток крови, поэтому после центрифугирования гель в виде тонкой полоски занимает промежуточное положение и служит разделительным барьером.
Фторид натрия/ЭДТА калия. Цвет крышечки – серый
Добавление фторида натрия и ЭДТА калия в пробирку позволяет предотвратить разрушение глюкозы крови (процесс, называемый гликолизом) и сохранить ее уровень во взятом образце крови.
Фторид натрия и оксалат калия выступают в качестве антикоагулянтов, связывая ионы Са2+ и, кроме того, фторид натрия стабилизирует уровень глюкозы.
Глюкоза разрушается до пирувата и лактата при последовательном осуществлении различных энзиматических реакций. Фторид натрия ингибирует некоторые ферментативные реакции, включая превращение фосфоглицерата в фосфоенолпируватацид, и предотвращает гликолиз.
Для получения качественного результата анализа необходимо:
немедленно после взятия крови осторожно перевернуть пробирку 5-7 раз для лучшего перемешивания крови и антикоагулянта
плазма отделяется после центрифугирования. Нормальные скорости центрифугирования – 1000-1500G (2000-3000 об/мин).
Пробирки с добавлением фторида натрия и оксалата калия используют для проведения определения уровня сахара (глюкозы) в крови. Соотношение компонентов 1/1, общее количество добавляемых реагентов – 4,5 мг/1 мл забираемой в пробирку крови.
Замечания: Фторид блокирует активность уреазы и некоторых других ферментов. Образцы крови из данных пробирок нельзя использовать для прямого определения энзимов. Фторид натрия и ЭДТА калия связывают ион Са2+, заменяя в крови 1 ион кальция на 2 иона натрия или калия. Следствием этого является повышение напряжения ионов в межклеточной жидкости и выкачивание воды из внутриклеточного пространства в межклеточное, сморщивание клеток крови с умеренным «выдавливанием» из эритроцитов гемоглобина. Поэтому видимый гемолиз свойственен образцам крови с данной добавкой.
Глюкоза превращается в лактат в результате комплекса реакций, включающего в себя различные этапы. Фторид ингибирует один их последних этапов разрушения глюкозы, начальные этапы с участием гексокиназы и фосфофруктокиназы блокируются менее эффективно, поэтому можно наблюдать снижение содержания глюкозы в образце крови на 6-7% от первоначального.
После первоначального незначительного снижения уровня глюкозы ее количество остается постоянным при хранении крови в пробирке в течение 8-10 часов при температуре до 25ºС и в течение 2-3 дней в холодильнике (+4ºС).
ЭДТА-К2. Цвет крышечки — сиреневый
Этилендиаминтетраацетат (ЭДТА) является предпочтительным антикоагулянтом для гематологических исследований. ЭДТА и его щелочные соли способны создавать хелатные соединения с ионами кальция с образованием растворимых высокостабильных комплексов. Наиболее эффективная концентрация ЭДТА – 1,2 мг/мл крови. Во всем мире используют три варианта солей ЭДТА: ЭДТА-К3, ЭДТА-К2 и ЭДТА-Na2. Наиболее предпочтительной и рекомендуемой Международной Комиссией по Стандартизации в Гематологии является двукалиевая соль ЭДТА:
ЭДТА-К3 показывает меньшую способность поддержания крови в жидком состоянии, также ЭДТА-К3 влияет на подсчет лейкоцитов, занижая их количество.
различия между ЭДТА-К2 и ЭДТА-Na2 в клиническом плане незначительны и ими можно пренебречь, но ЭДТА-Na2 хуже растворим.
Для получения качественного результата анализа необходимо:
немедленно после взятия крови осторожно перевернуть пробирку 5-7 раз для лучшего перемешивания крови и антикоагулянта;
плазма отделяется после центрифугирования. Нормальные скорости центрифугирования – 1000-1500G (2000-3000 об/мин). При необходимости допускается центрифугирование с ускорением 4000G c крышечкой и до 12000G без крышечки.
Наиболее широко используются пробирки, содержащие 1,95 мг ЭДТА/1мл крови. Они нашли свое применение в таких областях лабораторной практики, как:
гематологические исследования – подсчет клеток крови, определение СОЭ и пр.
ПЦР-исследования (качественные и количественные методики).
Пробирки с образцами крови можно хранить до 6-10 часов при 4ºС, хранение свыше 24 часов не рекомендуется из-за снижения числа эритроцитов и лейкоцитов.
Цитрат натрия. Цвет крышечки — голубой
Цитрат натрия является антикоагулянтом для сбора венозной крови с це6лью проведения исследований коагуляционных свойств крови.
Процесс свертывания крови представляет собой последовательность сложных реакций, в которых результатом первых реакций (с участием активных ферментов) является активация следующих, первоначально неактивных энзимов. Последним активным ферментом в этой цепочке присутствует тромбин, который осуществляет превращение фибриногена в фибрин. Нити фибрина опутывают клетки крови и окончательно формируют кровяной сгусток. Крайне важную роль на этом этапе играют ионы Са2+. Антикоагуляционные свойства цитрата проявляются в формировании комплекса с ионами Са2+ и эффективном удалении их из крови.
Общее исследование свертывания крови определяется временем, необходимым для последовательной активации ферментов, участвующих в коагуляционном процессе. Проводится определение времени активации и количественное измерение различных составляющих коагуляционного каскада, для чего создаются так называемые «обходные пути» добавлением некоторых промежуточных продуктов свертывания.
Наиболее часто используются пробирки с 3,8% или 3,2% раствором цитрата натрия (0,129 моль/л), соотношение цитрата к количеству забираемой крови 1/9.
Для максимально качественного проведения коагулологических исследований рекомендуется соблюдение определенных правил:
нельзя использовать пробирку для взятия крови на коагуляционные тесты первой, сразу после венепункции, так как на результаты может повлиять выделяющийся при пункции тканевой тромбопластин;
венозный жгут во время взятия крови в пробирку должен быть снят;
немедленно после взятия крови пробирку аккуратно переворачивают 5-6 раз для лучшего перемешивания крови и антикоагулянта;
сразу после этого надо проверить количество взятой крови: ее верхняя граница должна быть на уровне голубой полоски на этикетке.
Оптимальными условиями хранения пробирки с образцом крови является температура 20-24ºС и исследование коагуляционных свойств и факторов свертывания крови должно быть проведено в течение 2-х часов с момента взятия крови
источник
При наличии у пациента клинических симптомов гепатита ему с диагностической целью назначается исследование крови на маркеры различных типов вируса. Такой анализ позволяет обнаружить эту серьёзную и весьма опасную болезнь даже при отсутствии у человека её характерных признаков. Правильно поставленный диагноз и своевременно проведенное грамотное лечение может спасти человеческую жизнь.
Заболевания различной этиологии, поражающие печень человека, называются гепатитами, которые подразделяются на вирусные и невирусные.
- Вирусные гепатиты представляют собой инфекционную группу заболеваний.
- К невирусным причисляют аутоиммунные, лучевые и токсические формы болезни.
Для точной диагностики гепатита, при наличии либо отсутствии характерной симптоматики, пациентам в обязательном порядке назначается сдача крови на антитела.
Алгоритм подготовки к сдаче анализа крови на гепатит достаточно прост
- Предпочтительно сдавать кровь утром натощак. Это означает, что последний приём пищи перед анализом должен быть за 8 часов и более до него.
- Есть вариант забора крови днём и вечером. В этом случае покушать следует за пять-шесть часов до исследования.
- С утра и до момента сдачи крови нельзя пить ни чая, ни кофе, ни соков, можно пить только чистую питьевую воду.
- За двое суток до исследования нужно исключить из рациона жирную и жареную пищу, а также алкогольные напитки.
- Как минимум в течение часа до сдачи крови следует воздержаться от табакокурения.
- Сразу после рентгенографических, ультразвуковых и инструментальных исследований, а также после массажа и физиотерапевтических процедур кровь сдавать не рекомендуется.
- За 24 часа до взятия крови нужно прекратить приём лекарственных препаратов и не допускать больших физических нагрузок, в том числе интенсивного подъёма по лестнице и беговых упражнений. Эмоциональное перевозбуждение также противопоказано.
- Перечень принимаемых больным лекарств, которые нельзя отменить, должен быть указан на бланке направления.
- Четверть часа непосредственно перед анализом следует провести совершенно спокойно.
Исследование крови на гепатит А проводится при первых признаках заболевания. Антитела к данному вирусу максимально концентрируются в крови в течение тридцати дней. Затем за следующие 12 месяцев их уровень постепенно снижается до нормального.
Кровь на анализ медработник можно брать у пациента в медицинском учреждении или на дому! Для процедуры используются стерильные одноразовые материалы и инструменты.
Как берут кровь на гепатит из вены
-
Чтобы приостановить кровоток в вене, предплечье пациента обвязывается специальным медицинским жгутом. Благодаря данной процедуре вены в области локтевого сгиба наполняются кровью и становятся более выпуклыми, поэтому в них проще попасть иглой.
- Кожа на руке человека в месте предполагаемого укола тщательно дезинфицируется спиртом с помощью кусочка марли или ваты.
- В вену вводится игла с подсоединенным к ней шприцем. В некоторых клиниках кровь из иглы собирают сразу в пробирку или специальную трубку.
- Сразу после введения в вену иглы рука пациента освобождается от сдавливающего жгута.
- Когда в лабораторную ёмкость набрано достаточное для исследования количество крови, игла плавным движением удаляется из мягких тканей пациента.
- К месту укола тотчас прикладывается слегка смоченный спиртом стерильный ватный тампон.
- Чтобы предотвратить образование гематомы и быстрее остановить кровь, поступающую из образовавшейся ранки, тампон рекомендуется с усилием прижать к месту прокола, а руку согнуть в локте, прислонить к туловищу и держать так несколько минут.
На случай, если человек плохо переносит уколы или вид крови, у медработника обязательно должен быть заготовлен нашатырный спирт. Потерявшему сознание пациенту дают понюхать ватку с нашатырём, и он быстро приходит в себя.

Окончательно удостовериться в правильности результатов первого анализа поможет повторная сдача крови. Для максимально корректного сравнения данных рекомендуется сдавать кровь оба раза в одной и той же клинике в то же самое время суток.
Диагностика на определение lg G вируса проводится имуннохемилюминисцентным методом. Положительные результаты анализа на антитела свидетельствуют об остро текущем либо только что перенесённом заболевании. Нормой считается наличие менее 1 S/CO.
Результат исследования со знаком плюс фиксируется специалистами при нахождении в крови пациента даже следов антител класса LgM. Это означает, что у человека присутствует данное заболевание в острой или хронической форме.
Аналогичная гепатиту А форма заболевания под буквой Е особенно опасна для женщин, ожидающих ребёнка. Гепатит D протекает в большинстве случаев параллельно с В-типом. Заболевание вида G весьма схоже с С-формой, но, как правило, гораздо менее тяжелое и не столь опасное.
Исследование на антитела к перечисленным формам вирусов делается по методу ИФА. Несмотря на состоявшееся заражение, в первые 1,5 месяца болезни анализ крови на антитела будет еще отрицательным и не покажет их наличия. В связи с этим требуется повторная диагностика. Нормой является отсутствие в крови антител. Данные анализа будут положительными в период течения болезни либо тотчас после выздоровления.
При подозрении на невирусные формы болезни кровь изучают на:
В норме его уровень у взрослого человека 5-21 мкмоль/л. Превышение нормального уровня говорит о возможном заболевании.
У здорового человека его может быть от 1,8 до 3,5 грамма на литр. При поврежденной печени уровень фибриногена падает ниже нормы.
- общий белок сыворотки крови
В здоровой крови его концентрация достигает 66-83 г/л. При гепатите уровень альбуминов значительно снижается.
Норма АЛТ составляет от 0 до 50, АСТ — от 0 до 75 единиц на литр. При заболевании гепатитом количество ферментов в крови превышает нормально допустимые значения.
В его основу положен принцип многократного копирования определенного участка молекулы ДНК или РНК с помощью ферментного воздействия. Благодаря этому образуется такое количество задвоенных отрезков генетической молекулярной цепочки, которое позволяет выявить даже малое количество частиц возбудителя инфекции.
Высокая чувствительность данного метода определяет достаточно большую, по сравнению с обычным анализом, точность его показателей.
Достоинствами ПЦР-исследования
- Быстрота — для постановки реакции нужно лишь несколько часов.
- Универсальность — обнаружение любых цепочек молекул РНК или ДНК.
- Выявление непосредственно возбудителя, в отличие от других анализов, которые позволяют обнаружить только реакцию организма на проникновение вируса.
При всех несомненных преимуществах новейшего принципа диагностики гепатитов, у него есть свои недостатки.
- Они связаны главным образом с необходимостью высочайшей степени чистоты в помещении лаборатории, поскольку малейшее внешнее загрязнение может радикально повлиять на результат тестирования.
- Подобные условия далеко не всегда могут быть созданы в медицинском учреждении.
- Кроме того, анализировать данные должен весьма квалифицированный специалист с богатым практическим опытом, который одновременно является лечащим врачом больного, сдавшего анализ. Соблюдение этого условия повсеместно, к сожалению, пока невозможно.
Учитывая данные факторы, нельзя однозначно сказать, что метод ПРЦ всегда и безусловно точен. Он тоже может давать «ложный» результат как со знаком плюс, так и со знаком минус.
Анализ крови на антитела к гепатиту готовится от 1 до 8 дней, в зависимости от типа вируса и категории тестирования.
Стоимость исследования в основных клиниках и медицинских центрах Москвы и Санкт-Петербурга составляет от 250 до 12 000 рублей.
Разброс цен обусловлен сложностью выполнения того или иного анализа.

источник
О взятии, хранении и транспортировке материала для исследования на ВИЧ-инфекцию и СПИД – индикаторные заболевания
Взятие, доставку и оформление материалов для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД — индикаторные заболевания, для проведения лабораторных исследований методом ПЦР на ВИЧ — инфекцию, вирусные гепатиты В и С, а также для иммунологических исследований в КДЛ ГБУЗ РЦПБ СПИД и ИЗ производить строго в соответствии с правилами (приложение 1, 2, 3).
Наиболее частыми нарушениями указанных правил являются следующие:
1) при оформлении сопроводительной документации не указывается наименование диагностической тест-системы, ее серия, срок годности
2) не полностью указываются паспортные данные обследуемых, а также дата и место взятия материала
3) зачастую в лабораторию ГБУЗ РЦПБ СПИД и ИЗ доставляется материал, уже непригодный для исследования: сыворотки, хранившиеся дольше установленного срока хранения (для разных методов исследования сроки хранения составляют от 3 до 48 часов); проросшие, гемолизированные сыворотки, в недостаточном для исследования количестве (в зависимости от метода минимально необходимый объем материала составляет от 2 до 5 мл);
4) номера, проставленные на флаконах, не соответствуют указанным в направлении; количество проб крови не соответствует количеству, указанному в направлении;
5) неправильно производится взятие материала, в пробах крови, доставляемых для исследований методом ПЦР и для иммунологические исследований, обнаруживаются сгустки,
6) при заборе материала не всегда медицинский персонал ЛПУ обращает внимание на сроки годности пробирок.
Правила взятия и доставки крови для проведения лабораторных исследований методом ИФА на ВИЧ-инфекцию и СПИД-индикаторные заболевания.
Взятие крови производится из локтевой вены в чистую сухую пробирку в количестве 3-5 мл. У новорожденных можно брать пуповинную кровь с указанием об этом в направлении. Полученный материал не рекомендуется хранить более 12 часов при комнатной температуре и более 1 суток в холодильнике при +4-8 0С. Наступающий гемолиз может повлиять на результаты анализа. В случае невозможности доставки материала в течение суток следует сразу после взятия крови отобрать из нее сыворотку. Сыворотка отделяется центрифугированием. Отделенная сыворотка переносится в чистую (лучше стерильную) пробирку, флакон или пластиковый контейнер, и в таком виде она может храниться до 7 дней при температуре +4-8 0С. На пробирке следует указать порядковый номер, фамилию и инициалы пациента, в строгом соответствии с направлением. Для транспортировки в КДЛ диагностики ВИЧ штативы с пробирками помещают в термоконтейнер, легко подвергающийся дезинфекции. Полученный материал в КДЛ диагностики ВИЧ доставляет медицинский персонал, прошедший специальный инструктаж в установленном порядке.
Обменный журнал и направление оформляются строго по форме №264/у-88 разборчивым почерком, с четким указанием на какие виды исследований направляется материал; зачеркивать, вносить в направление изменения, поправки категорически запрещено! Обменный журнал и направление помещают в полиэтиленовый пакет и доставляют вместе с образцами крови. При доставке сыворотки по запросу ГБУЗ РЦПБ СПИД и ИЗ в сопроводительных документах необходимо выделять такие образцы пометкой «ПОВТОР», при невозможности взятия второй порции сообщить письменно (!).
Утв. МЗ СССР от 05.09.1988 г. №690
Направление №__________________
на исследование образца крови в ИФА на ВИЧ-инфекцию
В_________________________________________________________
(наименование учреждения)
Должность лица, направляющего материал___________________________________
Дата «________» _________________________________200__ года.
Взятие материала для исследования производить только при предъявлении пациентами паспорта или иного документа, удостоверяющего его личность (кроме анонимного обследования).
В графе «домашний адрес» — указать адрес прописки и проживания отдельно. Для иностранцев указывать: адрес в РФ, а также в место работы или учебы и по линии какого министерства прибыл. При несоответствии адреса прописки и адреса проживания в направлении указывать оба адреса, при возможности направления оформлять на компьютере.
В графе «код контингента» — указать код, который относится к обследуемому лицу, в соответствии с формой №4 «Сведения о результатах исследований крови на антитела к ВИЧ», утвержденной постановлением Госкомстата России от 05 мая 1999г. №30.
Коды контингентов
Наименование кода
Доноры (крови, биологических жидкостей, органов и тканей)
Медицинский персонал, работающий с ВИЧ — инфицированными лицами и инфицированным материалом
Больные заболеваниями, передающимися половым путем
Лица, находящиеся в местах лишения свободы
Обследованные по клиническим показаниям
Беременные (доноры плацентарной и абортной крови)
Обследованные при эпидемиологическом расследовании
Для лабораторий диагностики ВИЧ-инфекции в обменном журнале и направлении обязательно дополнительно указываются результаты исследования (ОП сыворотки, ОП критическое), а также дата постановки, название, серия, срок годности используемой тест-системы.
Правила взятия, хранения и доставки материала для проведения исследований методом полимеразной цепной реакции (ПЦР).
Для проведения анализа ПЦР на обнаружение ДНК ВИЧ (качественный анализ!) используется цельная свежая кровь, взятая в количестве не менее 3 мл в одноразовую пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой) . Крышку пробирки не открывать! Пробирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом(!). Хранить пробирки с кровью можно не более 24 часов при +4 °С. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 30 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения уровня РНК ВИЧ (количественный анализ – вирусная нагрузка!) используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 6 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 4 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР на обнаружение РНК HCV (вирусный гепатит С) (качественный анализ !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения РНК HCV (количественный анализ – вирусная нагрузка гепатита С !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения генотипа HС V , используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР на обнаружение ДНК HBV (вирусный гепатит В) (качественный анализ !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
Для проведения ПЦР для определения ДНК HBV (количественный анализ — вирусная нагрузка !) и РНК HCV (количественный анализ – вирусная нагрузка !), используется плазма крови. Взятие крови проводится утром натощак в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 5 мл. Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 2-8 0С не более 3 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 6 часов с момента взятия. В контейнер для доставки материала вложить хладоэлемент.
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, точное время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
Правила взятия и доставки материала для проведения иммунологических исследований.
Взятие крови для проведения иммунологических исследований методом проточной цитометрии ( CD 4, CD 8, CD 4/ CD 8) производится натощак из локтевой вены в пробирку типа Vacuette ® с маркировкой «ЭДТА-К3» (с сиреневой крышкой), в количестве не менее 3 мл.Крышку пробирки не открывать! П робирку с кровью сразу после забора материала несколько раз переворачивают для перемешивания с консервантом. Хранить взятый материал при температуре 15-25 0С (взятый материал не охлаждать!) не более 24 часов. Обеспечить доставку материала в клинико-диагностическую лабораторию ГБУЗ РЦПБ со СПИДом и ИЗ в течение 30 часов с момента взятия. В контейнер для доставки материала хладоэлемент не класть!
Материал должен быть доставлен в лабораторию сразу после взятия. Недопустимо замораживание биологического материала. Флаконы должны быть четко промаркированы с указанием фамилии пациента, даты и времени взятия. Маркировка флаконов должна строго соответствовать данным, указанным в направлении.
В направлении должны быть четко указаны: учреждение, направившее материал, Ф.И.О. (полностью), год рождения, код контингента, домашний адрес, дата, время и место взятия материала, фамилия и подпись ответственного лица с указанием номера контактного телефона.
источник
Гепатит представляет собой недуг, характеризующийся поражением функциональной ткани печени. Вирус поступает в организм через кровь. Добравшись до паренхиматозного органа, он вызывает развитие острого процесса. Больной опасен для окружающих еще до возникновения начальных клинических симптомов. Пик заразности приходится на три последние недели инкубационного периода и первые 14 суток воспалительного периода. Анализ крови на маркеры гепатита В и С является самым достоверным диагностическим методом. Посредством его определяют фактор, спровоцировавший ухудшение самочувствия.
Гепатит В может развиваться по одному из следующих сценариев:
- Артралгический – больной ощущает общее недомогание, суставные боли. Крупные костные сочленения не увеличиваются, их структура не страдает, а кожные покровы не изменяют своего цвета. Повышения температуры не наблюдается.
- Аллергический – появляется сыпь, зуд и гипертермия. После начала желтушного периода в клинической картине присутствует потемнение урины, пожелтение склеры, обесцвечивание каловых масс.
- Диспепсический – ухудшается аппетит, возникают проблемы с пищеварительной системой.
- Астеновегетативный – слабость во всем теле, хроническая усталость, отвращение к курению.
Гепатит В бывает двух типов, среди них холестатический и фульминантный. В последнем случае организм больного поражается молниеносно. Это обусловлено тем, что защитные антитела поражают не только вирусы, но и гепатоциты. Данная разновидность не возникает у пациентов с иммунным дефицитом. Ее также нельзя обнаружить у людей, принимающих наркотики.
Гепатит С имеет шесть генотипов, ни от одного из них нет вакцины. Шанс на полное выздоровление есть только у 20% пациентов. Первые симптомы чаще всего возникают через 3 месяца после инфекционного заражения. В клинической картине присутствует плохое самочувствие, быстрая утомляемость и апатия. Данные признаки характерны для многих заболеваний.
Хронический гепатит С часто сопровождается внепеченочными проявлениями. Среди них присутствует поздняя кожная порфирия, смешанная криоглобулинемия, гломерулонефрит мезангиокапиллярного типа, красный плоский лишай. Чтобы избежать появления серьезных осложнений, больной должен следовать рекомендациям доктора.
Лечение нельзя проводить, не зная точной причины недомогания. Основным методом диагностического обследования при вирусном гепатите С считается определение антител, вырабатываемых в организме после проникновения возбудителя. На начальной стадии они обладают неспецифическим характером. Поэтому в первый месяц после заражения выявить патологию довольно сложно. При стертой форме вирусного гепатита симптомы появляются при возникновении цирроза печени.
Анализ крови на гепатит В назначают в следующих случаях:
- При подготовке к иммунизации.
- Для подтверждения эффективности вакцины.
- При определении HBs-антигена.

Диагностическое обследование для подтверждения гепатита С назначают, если:
- Произошло увеличение уровня АсАТ и АлАТ.
- Назначена хирургическая операция.
- Возникла необходимость в проведении парентеральных манипуляций.
- Выявлены симптомы, характерные для вирусной патологии.
- В клинической картине присутствует холестаз. Так называют заболевание, провоцирующее уменьшение желчи в двенадцатиперстной кишке.
- Больной ведет асоциальный образ жизни.
- Пациент страдает от внутривенной наркомании.
Анализ назначают в период подготовки к зачатию ребенка. Гепатит В может перейти от матери к ребенку. Это происходит во время сложных родов или при грудном кормлении. Своевременная диагностика поможет снизить риск инфекционного заражения. Беременная женщина сдает анализ на гепатит три раза: при постановке на учет, во втором триместре, перед родами.
Поводом для незапланированного обследования могут стать такие признаки, как увеличение печени, отрыжка, болевой синдром, желтуха, диспепсическое расстройство, зуд. При хронической форме гепатита С у больного появляется общее недомогание, высыпания на кожных покровах, проблемы со сном и тяжесть в желудке. При гепатите С в крови фиксируют наличие таких антигенов, как HCV IgM, HCV NS и HCV Core IgM.
Для определения причины возникновения неспецифических симптомов врач исследует биологический материал на:
- Антитела к вирусным частицам – к ним причисляют иммуноглобулины, которые вырабатывает иммунная система. IgM обнаруживают при острой фазе гепатита В, IgG при наличии иммунитета.
- Вирусные антигены – о вирусном заболевании свидетельствует наличие НВsАg, НВcАg, НВеАg, D-Аg.
Делают это с помощью метода полимеразной цепной реакции. Состояние печени оценивают, ориентируясь на значение следующих биохимических показателей:
- АЛаТ (от 0,7 ммоль/л).
- Щелочная фосфатаза (больше 3 мкм/л).
- Фракции белка (меньше 65 г/л).
- Протромбиновый индекс (меньше 80%).
- АСаТ (от 0,45 ммоль/л).
- ГлДГ (от 0,9 мкмоль/л).
- Билирубин (больше 20 ммоль/л).
- Тимоловая проба.
Диагноз определяют, используя сведения из истории болезни, жалобы пациента, УЗИ. Последний способ помогает выявить изменение размеров и формы внутренних органов, скопление жидкости в брюшной полости, рубцы и узлы фиброза.
Гепатит С подтверждают при обнаружении защитных антител (анти-HCV, HCV-РНК). Положительные результаты диагностических тестов свидетельствует о наличии инфекции. После проведения лабораторных анализов пациента направляют к узкопрофильным врачам.
Перед сдачей крови в течение 5–6 часов не следует принимать пищу. За два дня до процедуры пациенту придется забыть про жареную или жирную еду. То же касается крепкого кофе, чая и алкоголя. Единственным исключением считается очищенная вода. Категорически запрещено курить, принимать медикаментозные средства и перенапрягаться. Также следует избегать стрессовых ситуаций. От качества подготовки зависит результативность всей процедуры. Алгоритм взятия биологического материала довольно прост.
Не рекомендуется сдавать анализы на гепатит С сразу после физиотерапии и инструментальных исследований (УЗИ, рентген). Идти на процедуру рекомендуется утром, так как в течение дня показатели меняются. Анализ на гепатит С необходимо делать не раньше, чем через 1,5 месяца после инфекционного заражения.
Кровь на анализ разрешено сдавать в домашних условиях или стационаре. Для процедуры требуются стерильные инструменты и одноразовые материалы. Перед ее началом предплечье больного обвязывают жгутом. Благодаря этому, кровеносные сосуды становятся более выпуклыми. На следующем этапе место укола обрабатывают ватой, смоченной в спирте. Иглу вводят в вену, локализующуюся в области локтевого сгиба.
Кровь, взятую из вены, набирают в заранее подготовленную лабораторную емкость. После того как будет собрано требуемое количество биологического материала, иглу аккуратно вынимают. Потом остается лишь прижать ватный тампон к месту укола. Пациенту рекомендуется сжать руку в локте. Это делается для того, чтобы остановить кровь и предотвратить появление гематом.
Если процедура будет проведена в полном соответствии с правильной техникой, то не вызовет неприятных ощущений. Кровь доставляют в лабораторию как можно скорее. Через 2 часа будет уже поздно. Если пациенту во время процедуры станет плохо, медсестра использует нашатырь.
При получении отрицательного анализа на гепатит, врач делает вывод об отсутствии антител и антигенов в крови. Необходимо отметить, что результат теста может быть ошибочным. При наличии сомнений клиническое исследование придется повторить. Делать это нужно в одном и том же медицинском учреждении. Состояние иммунной системы у каждого человека свое. Поэтому сколько будет длиться инкубационный период предугадать невозможно.
При гепатите В в крови обнаруживаются антитела класса LgM. Они присутствуют при хронической и острой форме. Отклонения от нормы определяют, учитывая показатели, которые указаны в таблице маркеров вирусного гепатита. Также у больных, страдающих от гепатита В и С, выявляют положительный антиген HBs. Если эти частицы отсутствуют, значит у пациента нет вирусной патологии этой разновидности.
В ответ на антиген сердцевинного типа в организме человека образуется Анти-HBc. В этом случае правильная расшифровка зависит от наличия HbsAg и анти-HBs. Их присутствие в крови является весомым поводом для назначения противовирусной терапии. Для выявления острой разновидности патологии применяют анализ на IgM анти-HBc. При получении положительного результата диагностируют заражение, произошедшее в последние 6 месяцев. Обнаружение HBeAg свидетельствует о носительстве вируса гепатита. В этом случае пациент не болен, но заразен. Наличие Анти-HBe говорит об иммунном ответе на антиген острой формы патологии.
Плюс в графе напротив ДНК HBV указывает на процесс репликации вируса гепатита С. Больной является источником инфекции, поэтому он должен соблюдать все предупредительные меры. В обследование включают клинический анализ и полимеразную цепную реакцию. В основе последнего метода диагностики лежит принцип многократного копирования РНК вируса гепатита В и С.
ПЦР характеризуется высокой чувствительностью, быстротой, точностью и универсальностью. Своевременное определение вируса позволит подобрать эффективную терапевтическую схему. Сдать кровь на маркеры гепатита В и С можно в любом медицинском учреждении, сотрудники которого имеют в своем распоряжении необходимое оборудование.
Главным условием для проведения клинического исследования является стерильность лаборатории. Сбор, хранение и обработку биологического материала осуществляют в полном соответствии с инструкциями. Только в этом случае результат будет точным. Нарушения являются причиной для возникновения сомнений в достоверности анализов.
Расшифровка общего обследования при гепатите должна проводиться врачом. Степень поражения функциональных клеток печени оценивается благодаря результатам комплексной диагностики. Иногда основные способы дополняют неинвазивными методиками. При осуществлении биопсии получают образец поврежденной ткани. После полученный материал изучают с помощью микроскопа. Врач ставит диагноз, ориентируясь на результаты всего клинического исследования.
источник
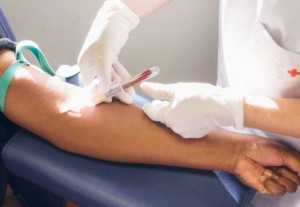 Чтобы приостановить кровоток в вене, предплечье пациента обвязывается специальным медицинским жгутом. Благодаря данной процедуре вены в области локтевого сгиба наполняются кровью и становятся более выпуклыми, поэтому в них проще попасть иглой.
Чтобы приостановить кровоток в вене, предплечье пациента обвязывается специальным медицинским жгутом. Благодаря данной процедуре вены в области локтевого сгиба наполняются кровью и становятся более выпуклыми, поэтому в них проще попасть иглой.