
Чтобы точно выявить наличие HCV, определить его активность и характер поражения организма, необходимо произвести анализ крови на гепатит С, состоящий из нескольких тестов иммунной сыворотки (антисыворотки). Он позволит выявить маркеры заражения — антитела, вырабатываемые организмом при контакте с инородным телом, а также показатели, указывающие на поражение HCV.
В зависимости от индивидуальных особенностей носителя и генотипа вируса, антитела могут находиться в организме длительное время и даже пожизненно. Отрицательный тест на анти-HCV показывает, что иммунная система никогда не контактировала с HCV, или это произошло в течение шести месяцев на момент сдачи теста.
Положительный ответ на анти-HCV свидетельствует, что организм человека контактировал с РНК-содержащим вирусом. При выявлении антител врач может точно сказать, что пациент либо перенес острую форму заболевания в прошлом, или же вирус до сих пор присутствует в организме, а болезнь перешла в хроническую форму.
Анализ крови на HCV назначается людям, находящимся в т.н. группе риска, а также перед операциями, во время беременности, донорам и т.п. Простейший анализ крови при гепатите С — это тест на анти-HCV. При позитивном результате проводится высокочувствительный тест рекомбинантного иммуноблотинга (РИБА), а также другие тесты. Какой анализ крови показывает гепатит С? Основанием для диагноза острой формы заболевания является тест на АЛТ (аланинаминотрансферазу), уровень которой должен в несколько раз превышать норму.

При подозрении на такую серьезную болезнь, как гепатит С, общий анализ крови делается в первую очередь. ОАК рекомендуется сделать перед тем, как сдать кровь на гепатит С (обычно для этого делают отдельный забор биологического материала).
Общий клинический анализ основывается на нескольких компонентах, биохимия которых укажет на заражение HCV. Общий анализ крови при гепатите С включает в себя:
- тест на гемоглобин;
- тромбоциты;
- лейкоциты;
- коагулограмму;
- СОЭ (скорость оседания эритроцитов);
- лейкоцитарную формулу.
Расшифровка анализа крови на гепатит С основывается на сравнительном подсчете уровня компонентов.
Гепатит С и общий анализ крови связаны между собой также тем, что выявление критических показателей компонентов может сделать невозможным лечение. Понижение уровня указанных компонентов до критического уровня может стать противопоказанием для противовирусной терапии.
Биохимический анализ крови при гепатите С выявляет функциональное состояние печени, т.е. то, как работает орган, в каком состоянии находятся его ткани. Биохимический тест крови при гепатите С — это тесты на следующие компоненты:
- аланинаминотрансфераза (АЛТ);
- астспартатаминотрансфераза (АСТ);
- билирубин;
- альбумин;
- общий белок и белковые фракции.
Это пять основных компонентов, по которым дается положительный ответ на HCV. Другие компоненты, косвенно указывающие на поражение печени, также проверяются во время биохимии при гепатите С:
- щелочная фосфатаза;
- ферритин;
- глюкоза;
- креатинин;
- тимоловая проба.

Показатели крови при гепатите С — это, как правило, изменение (повышение или понижение) уровня основных компонентов.
Явные нарушения нормы свидетельствуют о поражении печени на клеточном уровне (некрозы, фиброз), а также функциональных нарушениях в работе органа.
Билирубин — основной компонент желчи, который делится на прямой (связанный) и непрямой (свободный). Билирубин при гепатите С возрастает до 80% от общего количества этого компонента. Какой билирубин при гепатите С, зависит от индивидуальных особенностей иммунной системы, а также характера течения болезни.
АЛТ — это печеночный фермент, выделяющийся с особой интенсивностью при поражении печени, в том числе HCV. Положительный тест крови на вирусное поражение печени обычно основывается на превышении уровня АЛТ в несколько раз. Такой показатель аланинаминотрансферазы позволяет точно диагностировать острую форму заболевания на ранних стадиях и, как правило, при расшифровках анализа крови на гепатит С сначала смотрят на показатель АЛТ. При хронических формах HCV АЛТ может и не изменяться: в 20% случаев у пациентов он находится в пределах нормы.
Астспартатаминотрансфераза — еще один фермент печени (а также сердца, мышц, почек и других органов). Увеличение уровня АСТ при наличии высокого АЛТ говорит о некрозе печени.

Уменьшение уровня альбумина свидетельствует о заболеваниях этого органа или функциональных нарушениях в его работе.
Вместе со снижением синтеза белка уменьшение альбумина является показателем цирроза.
Общий белок — это суммарный процент глобулинов и альбумина, значительное снижение которого говорит о печеночной недостаточности. Белковые фракции, содержащиеся в плазме при хроническом вирусном заболевании — это альбумины, альфа-, бета- и гамма-глобулины. Их повышение или понижение указывает на нарушения в работе печени.
Для успешной сдачи биологического материала нужно придерживаться общих правил, которые существуют для всех лабораторных исследований.
- Для анализа берется венозная кровь, которая сдается натощак.
- Между приемом пищи и моментом забора биологического материала на анализ должно пройти не менее 8 часов (в идеале 12 часов).
- Перед тем, как сдавать кровь на гепатит С, необходимо также исключить сладкие газированные напитки, чай и кофе, соки, а также алкоголь и жирную пищу.
- Кровь на гепатит С нужно сдавать через 10-14 дней после окончания приема лекарств.
- За два дня до процедуры нужно исключить цитрусовые, персики, хурму, абрикосы и другие плоды оранжевого цвета.
В следующем видео рассказывается о чем говорят показатели ферментов печени АЛТ и АСТ:
Общепринятый алгоритм сдачи анализа крови на гепатит С включает в себя первичный тест на анти-HCV, после которого проводится высокочувствительный тест рекомбинантного иммуноблотинга, а также исследования АЛТ, АСТ, билирубина, альбумина и т.д.
При положительном результате теста РИБА врач проводит дополнительные тесты, ставит диагноз и назначает терапию. При положительном ответе на анти-HCV, но отрицательном ответе на гепатит С анализ крови проводится повторно через 3 месяца.
источник
Гепатит – общее название воспалительных процессов печени. Чаще всего гепатит вызывают вирусы гепатита В и гепатита С. Заразиться можно при выполнении пирсинга, татуировок, маникюра, при внутривенном введении наркотиков. Существует высокий риск заражения у стоматолога, при хирургических операциях, переливании крови. Гепатит Б передается половым путем и от матери ребенку во время беременности (риск составляет около 30-40 %). Для гепатита С такой путь передачи мало актуален.
Симптомы вирусных гепатита В и гепатита С сходны.
Клиническая картина отличается у острой и хронической формы.
Острый вирусный гепатит – это воспалительный процесс в печеночной ткани, вызванный недавним (менее 6 месяцев) заражением. Хронический вирусный гепатит – это поражение печени воспалительно-дистрофического характера с умеренно выраженным фиброзом длительностью более 6 месяцев.
Симптоматика вирусного гепатита обусловлена интоксикацией вследствие нарушения детоксикационной функции печени и холестаза (нарушение оттока желчи). Прежде всего наблюдается церебротоксический эффект, что приводит к повышенной утомляемости, нарушению сна (при легкой форме острого гепатита и при хроническом гепатите).
В случае острого протекания болезни начальный период длится около 2-3 недель. Он сопровождается суставными болями, слабостью, расстройством пищеварения (тошнота, рвота, потеря аппетита), повышением температуры, особенно часто при вирусном гепатите Б. Желтуха вследствие холестаза также более характерна для гепатита Б. При этом изменяется цвет мочи (темнеет) и кала (светлеет). Нередко острая форма протекает вообще бессимптомно, в особенности при гепатите С.
Острый вирусный гепатит Б в 80 % случаев заканчивается выздоровлением, в 20 % — переходит в хроническую форму. При гепатите С хроническое течение развивается примерно у 90 % взрослых больных и у 20 % детей. Хроническая форма представляет наибольшую опасность, так как нередко переходит в цирроз печени.
У нелеченых больных психическая депрессия и усталость могут быть единственными проявлениями хронических вирусных гепатитов еще до постановки диагноза. При поздних стадиях хронического гепатита, при обширном фиброзе и циррозе на первый план выступает синдром портальной гипертензии, который является угрозой для жизни из-за накопления жидкости в брюшной полости (асцит) и возможного внутреннего кровотечения.
При первых появлениях характерных для гепатитов симптомов необходимо пройти диагностическое обследование на вирусы гепатитов В(Б) и С. Учитывая тот факт, что возможно бессимптомное течение заболевания, а также легкость заражения, обследование на вирусы гепатитов необходимо делать регулярно, а от вирусного гепатита В сделать прививку.
| Метод диагностики | Гепатит В (Б) | Гепатит С (Ц) |
| Анализ крови на антигены и антитела (ИФА) | Обследование на гепатит Б направлено на выявление 3 основных антигенов: поверхностного НВsАg, внутреннего НВcАg (определяется только в клетках печени) и связанного с ним НВеАg. Активная инфекция характеризуется наличием в анализах больного антител – такие пациенты могут заражать окружающих людей. Если в ходе диагностики антиген HBsAg у больного не выявлен, это практически всегда указывает на отсутствие инфекции. В ходе инфекционного процесса ко всем антигенам образуются антитела. | Диагностика вирусного гепатита С методом ИФА определяет только антитела. Антигены присутствуют в крови в таком количестве, которое не позволяет выявлять их данным способом. Установить их наличие можно только с помощью иммуногистохимических способов исследования тканей печени. Диагностики хронического гепатита С методом ИФА не отражают продолжительность заболевания. Анти-HCV могут обнаруживаться как у больных с текущей инфекцией, так и у тех, кто ее уже перенес. В анализах реципиентов, которым перелили зараженную кровь, могут быть найдены анти-HCV донора, но это не всегда свидетельствует о заражении вирусом. Для подтверждения заболевания при диагностике гепатита С применяется RIBA (метод иммуноблота). |
| Полимеразная цепная реакция (ПЦР) | Данный метод диагностики предназначен для обнаружения в крови больного ДНК HBV. Положительный результат обследования указывает на наличие инфекции. Это исследование носит название качественной ПЦР. Также есть количественная ПЦР – анализ, который дает возможность определить вирусную нагрузку, то есть количество копий ДНК в 1 миллилитре крови больного. Данный метод обследования на гепатит Б предназначен для установления активности вируса. | Исследование направлено на выявление в крови больного РНК HCV (рибонуклеиновой кислоты вируса). Предварительная диагностика гепатита С всегда включает данный анализ, так как ПЦР позволяет получить достоверные данные об инфицировании уже с первых дней заболевания. Также с помощью ПЦР определяется уровень содержания вируса в крови инфицированного и его генотип. На тип вируса ориентируются при составлении прогноза заболевания и выборе тактики лечения. Обследование на гепатит С требует забора крови из вены. |
| Биохимический анализ крови | Биохимический анализ крови при диагностике вирусных гепатитов С и Б предназначен для определения уровня аланинаминотрансфераза («печеночных» ферментов АЛТ) и аспартатаминотрансфераза (АСТ) в крови. АЛТ и АСТ – это ферменты, которые содержатся внутри гепатоцитов и выходят наружу при повреждении клеток. Обследование для определения уровня АСТ и АЛТ в крови позволяет установить степень активности вызванных вирусом воспалительных процессов в печени. | |
| УЗИ, эластометрия и другие исследования | Диагностика состояния печени при гепатитах Б и С проводится путем ультразвукового обследования (УЗИ органов брюшной полости), эластометрии печени и других процедур. УЗИ позволяет увидеть полную картину текущего воспаления печени, а также определить состояние ее ткани и сосудов. Эластометрия при обследовании на гепатиты С и Б необходима для оценки степени фиброза. | |
При установленном диагнозе «Хронический вирусный гепатит В или С», может быть назначена противовирусная терапия. Для ее назначения необходимо пройти дополнительное обследование, соответствующее международным стандартам.
Обследование для назначения противовирусной терапии при вирусном гепатите С
Обследование при вирусном гепатите С и В осуществляется по инструкциям Европейской ассоциации по изучению печени. Она включает в себя следующую необходимую информацию:
- Полное обследование вируса гепатита С (генотип и вирусная нагрузка);
- Анализы на вирус гепатита В для того, чтобы сделать прививку, если позволят результаты анализов;
- Полное обследование печени: биохимические анализы, отражающие структурное и функциональное состояние печеночных клеток, УЗИ брюшной полости с допплерографией, оценка степени фиброза (Эластометрия, ФиброМакс, фибротест);
- Анализы для исключение противопоказаний для назначения терапии: клинический анализ крови, гормоны и УЗИ щитовидной железы, аутоиммунные антитела;
- Для пациентов старше 40 лет назначается обследование сердца, сосудов и дыхательной системы.
Обследование при назначении противовирусной терапии при вирусном гепатите В
- Полное обследование вируса гепатита В: все иммуноферментные показатели, а также анализ методом ПЦР с вирусной нагрузкой;
- Анализ на вирус дельта;
- Полное обследование печени: биохимические анализы, отражающие структурное и функциональное состояние печеночных клеток, УЗИ брюшной полости с допплерографией, оценка степени фиброза (Эластометрия, ФиброМакс, фибротест);
- Клинический анализ крови;
- Анализ на мутацию вируса В и устойчивость к препаратам.
В нашем гепатологическом центре все обследования проводятся самыми современными методами, в том числе ультрачувствительный ПЦР, и с использованием аппаратуры экспертного класса.
источник
Гепатит C – это повреждение тканей печени вследствие возникновения воспалительного процесса, вызываемого РНК-содержащим вирусом. Этот тип вируса впервые был идентифицирован в 1988 году.
Заболевание может протекать в острой или хронической форме, но чаще характеризуется длительным латентным, т. е. бессимптомным течением. Склонность к хронизации заболевания объясняется способностью возбудителя к мутации. Благодаря образованию мутантных штаммов вирус HCV ускользает от иммунного надзора и длительное время находится в организме, не вызывая ярко выраженных симптомов заболевания.
Антигены HCV имеют низкую способность вызывать иммунные реакции, поэтому ранние антитела к ним появляются только через 4–8 недель от начала заболевания, иногда еще позже, титры антител невысокие – это осложняет раннюю диагностику заболевания.
Длительный воспалительный процесс, вызванный HCV, вызывает разрушение ткани печени. Процесс протекает скрыто благодаря компенсаторным возможностям печени. Постепенно они истощаются, и появляются признаки печеночной дисфункции, обычно это свидетельствует о глубоком ее поражении. Задача анализа на гепатит C – выявить заболевание на скрытой стадии и как можно ранее начать лечение.
Анализы на гепатит C проводятся по следующим поводам:
- обследование лиц, имевших контакт с инфицированными;
- диагностика гепатитов смешанной этиологии;
- контроль эффективности проводимого лечения;
- цирроз печени;
- профилактический медицинский осмотр работников здравоохранения, сотрудников детских дошкольных учреждений и т. д.
Пациент может быть направлен на анализ при наличии признаков поражения печени:
- увеличение печени, боли в правом подреберье;
- желтушность кожных покровов и белков глаз, зуд;
- увеличение селезенки, сосудистые «паучки».
Для диагностики гепатита C используется как прямое выделение вируса в крови, так и выявление косвенных признаков его присутствия в организме – так называемых маркеров. Кроме того, исследуются функции печени и селезенки.
Маркеры гепатита C – суммарные антитела к вирусу HCV (Ig M + IgG). Первыми (на четвертой-шестой неделе инфицирования) начинают образовываться антитела класса IgM. Через 1,5-2 месяца начинается выработка антител класса IgG, их концентрация достигает максимума с 3 по 6 месяц заболевания. Этот вид антител может обнаруживаться в сыворотке крови годами. Следовательно, обнаружение суммарных антител позволяет провести диагностику гепатита C, начиная с 3-й недели после инфицирования.
Передача вируса гепатита C происходит при тесном контакте с вирусоносителем или поступлении в организм инфицированной крови.
Антитела к HCV определяются методом иммуноферментного анализа (ИФА) – ультрачувствительного теста, который часто используется в качестве экспресс-диагностики.
Для определения РНК вируса в сыворотке крови используется метод полимеразной цепной реакции (ПЦР). Это основной анализ для установления диагноза гепатита C. ПЦР – качественный тест, при котором определяется только наличие вируса в крови, но не его количество.
Определение уровня антител HCVcor IgG NS3-NS5 необходимо, чтобы исключить или подтвердить диагноз при наличии отрицательного результата ПЦР.
Для диагностики функций печени назначаются печеночные пробы – определение АЛТ (аланинаминотранферазы), АСТ (аспартатаминотрансферазы), билирубина, щелочной фосфатазы, ГГТ (гамма-глутамилтрансферазы), тимоловая проба. Их показатели сравниваются с таблицами норм, значение имеет комплексная оценка результатов.
Обязательным этапом диагностики является анализ крови с определением лейкоцитарной формулы и тромбоцитов. При гепатите C в общем анализе крови выявляют нормальное или пониженное количество лейкоцитов, лимфоцитоз, уменьшение СОЭ, при биохимическом исследовании крови – гипербилирубинемию за счет прямой фракции, повышение активности АЛТ, нарушения обмена белков. В начальном периоде гепатита также возрастает активность некоторых веществ, которые в норме содержатся в гепатоцитах и поступают в кровь в очень малых количествах – сорбитдегидрогеназы, орнитинкарбамоилтрансферазы, фруктозо-1-фосфатальдолазы.
Общий анализ мочи с микроскопией осадка позволит выявить в моче уробилин, а на поздних стадиях заболевания – билирубин.
Проводится аппаратное исследование органов брюшной полости, в том числе печени – УЗИ, компьютерная или магнитоядерная томография.
Вирус гепатита C не передается через рукопожатие, поцелуи и большинство предметов быта, например, общую посуду.
Важный метод диагностики гепатита C – морфологическое исследование биоптата печени. Оно не только дополняет данные биохимических, иммунологических и аппаратных исследований, но и нередко указывает на характер и стадию патологического процесса, чего другие методы не обнаруживают. Морфологическое исследование необходимо для определения показаний к интерферонотерапии и оценки ее эффективности. Биопсия печени показана всем больным гепатитом C и носителям HBsAg.
Для анализа на гепатит C нужно сдать кровь из вены. Как правильно подготовиться к забору крови? Можно ли есть и пить перед анализом?
Анализ сдается строго натощак. Между последним приемом пищи и взятием крови должно пройти не менее 8 часов. Перед сдачей анализа нужно исключить физические нагрузки, курение, употребление алкоголя, жирной и жареной пищи, газированных напитков. Можно пить чистую воду. Большинство лабораторий принимает кровь на анализ только в первой половине дня, поэтому кровь сдают с утра.
Анализы на определение антител к вирусу гепатита качественные, то есть говорят о наличии или отсутствии антител, но не определяют их количество.
В случае обнаружения в сыворотке анти-HCV антител назначается повторный анализ для исключения ложноположительного результата. Положительный ответ при повторном анализе говорит о наличии гепатита C, но не дифференцирует острую и хроническую форму.
При отсутствии антител к вирусу выдается ответ «отрицательно». Однако отсутствие антител не может исключить инфицирование. Ответ также будет отрицательным, если со времени заражения прошло меньше четырех недель.
Для диагностики гепатита C используется как прямое выделение вируса в крови, так и выявление косвенных признаков его присутствия в организме – так называемых маркеров.
Может ли результат анализа быть ошибочным? Неправильная подготовка к анализу может приводить к ложным результатам. Ложноположительный результат может быть получен в таких случаях:
- загрязнение представленного биоматериала;
- наличие гепарина в крови;
- присутствие белковых, химических субстанций в образце.
От человека к человеку гепатит C передается, как правило, парентеральным путем. Основной путь передачи – через зараженную кровь, а также через другие биологические жидкости (слюну, мочу, сперму). Кровь носителей инфекции представляет опасность до проявления у них симптомов болезни и сохраняет способность к заражению на протяжении длительного времени.
В мире насчитывается более 180 млн человек, инфицированных HCV. Вакцины от гепатита C в настоящее время не существует, но ведутся научные исследования по ее разработке. Чаще вирус возбудителя выявляют у молодых людей в возрасте 20–29 лет. Эпидемия вирусного гепатита C растет, ежегодно заражается около 3–4 млн. человек. Количество летальных исходов от осложнений заболевания насчитывает более 390 тысяч в год.
Среди некоторых групп населения уровень инфицирования значительно выше. Так, в группе риска находятся:
- часто госпитализируемые больные;
- пациенты, требующие постоянного гемодиализа;
- реципиенты крови;
- пациенты онкодиспансеров;
- лица, подвергавшиеся трансплантации органов;
- профессиональные группы медицинских работников, непосредственно контактирующие с кровью пациентов;
- дети, рожденные от инфицированных матерей (при высоких концентрациях вируса у матери);
- носители ВИЧ;
- половые партнеры лиц, больных гепатитом C;
- люди, находящиеся в заключении;
- лица, употребляющие инъекционные наркотики, пациенты наркодиспансеров.
Важный метод диагностики гепатита C – морфологическое исследование биоптата печени. Оно не только дополняет данные биохимических, иммунологических и аппаратных исследований, но и нередко указывает на характер и стадию патологического процесса.
Передача вируса происходит при тесном контакте с вирусоносителем или поступлении в организм инфицированной крови. Половой и вертикальный путь заражения (от матери ребенку) фиксируется в редких случаях. У 40–50% больных обнаружить точный источник инфицирования не удается. Вирус гепатита C не передается через рукопожатие, поцелуи и большинство предметов быта, например, общую посуду. Но если в семье есть инфицированный человек, нужно соблюдать осторожность: маникюрные принадлежности, бритвенный станок, зубная щетка, мочалки не могут быть общими, так как на них могут оставаться следы крови.
В момент заражения вирус попадает в кровь и оседает в тех органах и тканях, где происходит его размножение. Это печеночные клетки и мононуклеары крови. В этих клетках возбудитель не только размножается, но и остается на длительное время.
Затем HCV приводит к повреждению клеток печени (гепатоцитов). Возбудитель проникает в паренхиму печени, изменяя ее структуру и нарушая жизнедеятельность. Процесс разрушения гепатоцитов сопровождается разрастанием соединительной ткани и замещением ею клеток печени (цирроз). Иммунной системой вырабатываются анитела к клеткам печени, усиливая их повреждение. Постепенно печень теряет способность выполнять свои функции, развиваются тяжелые осложнения (цирроз, печеночная недостаточность, гепатоцеллюлярная карцинома).
Антигены HCV имеют низкую способность вызывать иммунные реакции, поэтому ранние антитела к ним появляются только через 4–8 недель от начала заболевания, иногда еще позже, титры антител невысокие – это осложняет раннюю диагностику заболевания.
Интенсивность симптомов болезни во многом зависит от концентрации вируса в крови, состояния иммунной системы. Инкубационный период составляет в среднем 3–7 недель. Иногда этот период затягивается до 20–26 недель. Острая форма заболевания диагностируется редко и чаще случайно. В 70% случаев острой инфекции заболевание проходит без клинических проявлений.
Анализ сдается строго натощак. Между последним приемом пищи и взятием крови должно пройти не менее 8 часов. Перед сдачей анализа нужно исключить физические нагрузки, курение, употребление алкоголя, жирной и жареной пищи, газированных напитков.
Симптомы, которые могут указывать на острый гепатит C:
- общее недомогание, слабость, снижение работоспособности, апатия;
- головная боль, головокружение;
- пониженный аппетит, снижение толерантности к пищевым нагрузкам;
- тошнота, диспепсия;
- тяжесть и дискомфорт в правом подреберье;
- лихорадка, озноб;
- кожный зуд;
- потемнение, пенистость мочи (моча, похожая на пиво);
- поражения суставов и сердечной мышцы;
- увеличение печени и селезенки.
Желтушное окрашивание кожных покровов может отсутствовать или появляться на короткое время. Примерно в 80% случаях болезнь протекает в безжелтушной форме. С появлением желтухи снижается ферментная активность печеночных трансаминаз.
Обычно симптоматика имеет стертый характер, и больные не придают клиническим проявлениям большого значения, поэтому более чем в 50% случаев острый гепатит переходит в хронический. В редких случаях острая инфекция может протекать тяжело. Особую клиническую форму болезни – фульминантный гепатит – сопровождают тяжелые аутоиммунные реакции.
Лечение осуществляет врач-гепатолог или инфекционист. Назначаются противовирусные препараты, иммуностимуляторы. Длительность курса, дозировка и схема приема зависят от формы течения и степени тяжести заболевания, но в среднем продолжительность курса противовирусной терапии составляет 12 месяцев.
Видео с YouTube по теме статьи:
источник
Печень жизненно важный внутренний орган, она выполняет более десятка различных функций, принимает участие практически во всех процессах, происходящих в организме. Если человека стали беспокоить непривычные симптомы, он заподозрил проблемы с печенью, необходимо обратиться к доктору для консультации. В основной массе случаев первичный прием ведет терапевт, он проводит визуальный осмотр, собирает анамнез.
При обнаружении патологий, связанных с печенью, больного направляют на консультацию гепатолога, гастроэнтеролога. Проверяют работу органов желудочно-кишечного тракта, поскольку печень в значительной мере воздействует на процесс пищеварения.
Гепатолог есть далеко не во всех лечебных учреждениях, но именно он должен заниматься диагностикой и устранением патологий гепатобилиарной системы. В зависимости от диагноза пациенту может потребоваться консультация хирурга, онколога, инфекциониста.
Для постановки диагноза показано соблюдение определенной последовательности исследований печени. Стандартно в план диагностики включают анализы крови, мочи и кала, УЗИ, рентгенологические исследования, КТ, биопсию печени. Также нужно пройти диагностику на наличие онкомаркеров.

Характерным признаком проблем с фильтрующим органом станет обесцвечивание кала, постоянное бессилие, приступы головной боли и зуд. Симптоматика связана с тем, что желчь циркулирует в крови, отравляет организм.
При пальпации печени ощущается болезненность, орган увеличивается в размерах, развивается асцит. Отечность на остальные внутренние органы не распространяется. Иногда отмечаются незначительные уплотнения в печени.
Заподозрить заболевания можно по развитию психологических расстройств. У пациента начинаются:
Также у больного могут наблюдаться перепады настроения, кровотечения из носа, частые случаи рвоты, поноса, запоров, учащенное мочеиспускание. Заставить пациента проверить печень должна слабость, апатия, потеря веса, беспричинные перепады температуры тела.
При сбоях в одной или нескольких функциях врач видит клиническую картину, на основании которой и ставит диагноз.
Для выявления проблем с печенью рекомендовано сдать ряд анализов: общий и биохимический анализ крови, исследование на свертываемость, билирубин, экскреторные функции, маркеры вирусных гепатитов, скрининги. Для обследования печени анализы сдают на голодный желудок.
Общий анализ крови является быстрым и доступным, он показывает ряд патологических изменений, происходящих в организме. Однако при этом данный анализ не является для заболеваний печени специфичным.
По изменениям показателей лейкоцитов можно установить степень выраженности воспалительного процесса. Понижение уровня тромбоцитов говорит о нарушении функционирования гепатоцитов, что бывает при вирусном гепатите.
В общем анализе крови исследуют скорость оседания эритроцитов, неспецифический индикатор изменений в организме. В норме СОЭ колеблется в промежутке от 2 до 15 мм/ч, при беременности, инфекционных недугах и гепатите показатель может возрастать. В каждом конкретном случае нормальные значения сугубо индивидуальны. Они зависят от ряда факторов:
Исследование белкового обмена показывает концентрацию общего белка, фибриногена, глобулинов, альбуминов. Результаты анализа – индикатор выполнения фильтрующим органом свои функций.

АЛТ, АСТ – внутриклеточные ферменты, максимальная концентрация которых наблюдается в сердце, печени и скелетных мышцах. Если имело место повреждение клеточных мембран, ферменты проникают в кровоток. Показатель увеличивается при гепатитах вирусной, токсической этиологии.
Щелочная фосфатаза присутствует абсолютно во всех внутренних органах человека, больше всего вещества содержится в почках, желчных протоках, печени. Возрастание концентрации вещества является специфическим признаком закупорки желчного протока. При беременности щелочная фосфатаза существенно превышает норму, но это не является патологией.
При обследовании печени проверяют концентрацию ГГТП (гамма-глутамилтрансфераза), фермент принимает участие в обмене аминокислот, большая часть вещества содержится в органах:
Данный показатель является наиболее чувствительным маркером застоя желчи в протоках. Интервалы нормальных показателей могут варьироваться в зависимости от методики проведения исследования.
Необходимо отметить, что специфических ферментов, точно показывающих патологические изменения в печени, нет. Они превышают нормы при различных физиологических состояниях, длительном злоупотреблении спиртными напитками, заболеваниях органов, интенсивных физических нагрузках.
Выделяют два вида антител IgM и IgG. Первые показывают острые процессы в организме, вторые говорят о перенесенных ранее инфекционных заболеваниях, сохраняются на всю жизнь. Для гепатита достаточно исследовать IgM. Вещество характерно для активного размножения в клетках печени вирусов, высокой степени заражения крови. Также маркер выявляется при гепатите С.
Важно не просто один раз исследовать маркеры вирусных гепатитов, но и отслеживать нарастание титра антител в динамике. Поскольку вирусы способны передаваться от матери к ребенку, необходимо обследоваться еще до начала беременности.
Этот показатель определяют при общем анализе мочи, в ходе исследования устанавливается концентрация желчных кислот. Анализ проводят при любой симптоматике, он необходим для оценки состояния:
- печени;
- желчных протоков;
- поджелудочной железы.
Определение билирубина необходимо для контроля состояния пациентов с подтвержденным гепатитом С. Высокий показатель вещества говорит о нарушениях оттока желчи, билиарном циррозе.
Диагностика печени предусматривает исследование свертываемости крови. Основной анализ – это определение протромбина, особого фермента, продуцируемого в печени. Наиболее распространенный метод обследования печени – по Квику. При расшифровке проводится сравнение свертываемости образца крови с эталоном.
Анализ являет собой тест, в кровоток пациенту вводят специальный раствор красящего вещества. Спустя 3 минуты производят первый забор крови, спустя 45 минут повторный.
В норме в крови должно оставаться не более 5% красителя. При показателе более 7% речь идет о нарушениях экскреторной функции. Исследование актуально для дифференциального диагноза у взрослых пациентов при застойных явлениях, желтухе, переходе острой фазы гепатита в хронику.
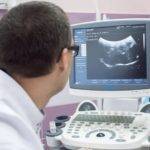
Ультразвуковое исследование помогает увидеть истинные размеры желчного пузыря, печени, наличие очаговых, диффузных поражений, установить наличие цирроза, гепатоза, хронического или острого гепатита.
Прямыми признаками патологий становятся увеличение размеров печени, по мере прогрессирования заболевания орган атрофируется, уменьшается. Может наблюдаться повышение или понижение плотности тканей, неровность печеночного контура, закругление его краев.
Независимо от этиологии гепатита, картина УЗИ неспецифична. Не исключается:
- увеличение долей органа;
- изменение формы краев;
- появления гипоэхогенности.
Тяжелые стадии патологий печени характеризуются заменой функционально активных тканей соединительными, поэтому на УЗИ хорошо видны симптомы фиброза.
Очаговые изменения более отчетливы, нежели диффузные. В ходе процедуры сразу видны проявления аденомы, кальцификатов, гемангиомы, метастазов (повышенная плотность тканей), гематомы, саркома, абсцесс, лимфома (сниженная эхогенность).
Эластография – наиболее современный метод исследования печени, позволяющий оценить упругость тканей фильтрующего органа. Благодаря исследованию есть возможность определить степень фиброза при хронических заболеваниях печени, наличие некровоспалительной активности.
Процедуру еще называют виртуальной пальпацией. При помощи специального оборудования фибросканера орган как бы прощупывается.
Показаниями к проведению фибротеста могут быть и гепатиты, в том числе:
Исследование признано достоверной методикой диагностики гепатита прогрессирующей стадии. Процедура безопасна, проводится и в период беременности.
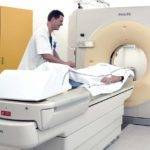
Методика дает возможность определить любые изменения от норм, как по размеру, так и по строению.
К недостаткам диагностического исследования необходимо отнести высокую стоимость процедуры, наличие ряда противопоказаний, к примеру, беременность, наличие кардиостимулятора.
Биопсия печени рекомендована в том случае, когда остальные методики недостаточно информативны для постановки диагноза. Процедура травматична, считается хирургическим вмешательством, поэтому к ней прибегают в исключительных случаях.
В медицине существует несколько вариантов проведения биопсии:
- стандартная;
- лапароскопическая;
- трансвенозная.
При стандартном применении биопсии используется игла, с помощью которой забирают небольшой участок печени, затем его отправляют на гистологический анализ.
Лапароскопический метод отличается тем, что вместе с иглой в брюшную полость вводится маленькая камера, позволяющая визуализировать весь процесс. Трансвенозная техника предусматривает введение через венозный катетер специального инструмента, его постепенно продвигают к печени, откуда и производят забор материала.
Радиоизотопное сканирование является методом изучения состояния органа с использованием радиоактивных изотопов, название процедуры – сцинтиграфия. Результатом становится качественное двухмерное изображение, дающее возможность установить наличие гемангиомы печени, оценить ее функционирование. Метод применяется редко, поскольку часто уступает в информативности.
источник
При гепатите важно своевременное и адекватное лечение. Однако методы терапии и медикаменты, которые назначает врач, зависят от результатов исследования. Анализы крови при гепатите позволяют выявить концентрацию вируса, срок нахождения гепатита в организме и тип заболевания, поэтому данный вид исследования считается главным при подозрении на патологии печени.
Анализ крови назначается при многих заболеваниях, в том числе и при подозрении на гепатит. Таким образом, показаниями к назначению анализа являются клинические симптомы заболевания:

- тошнота;
- желтушность кожных покровов и слизистых;
- изменение цвета кала и мочи;
- повышенная утомляемость.
Однако на ранней стадии гепатит может себя не проявлять, как часто происходит при гепатите С, так что носительство вируса определить сложно. Также пациент может принять симптомы данного вирусного заболевания за признаки другой патологии, не связанной с вирусом. По этой причине необходимо пройти медицинское обследование и сдать кровь на анализ, поскольку этот метод определяет болезнь и дает врачу необходимую информацию для назначения адекватного лечения.
Симптомы гепатита могут иногда пропадать на некоторое время в период перехода от острой фазы к хронической – это опасно, поскольку пациент считает, что заболевание вылечено. Однако именно хроническая стадия характеризуется неприятными и выраженными симптомами, которые ухудшают качество жизни.
Исследование крови является обязательным пунктом медицинского обследования при подозрении на гепатит. Существуют следующие виды лабораторного исследования биологического материала:

- общий анализ крови;
- биохимический анализ;
- метод полимеразной цепной реакции (ПЦР);
- иммунологическое исследование крови.
Общий анализ отображает состояние пациента, однако он не несет специфической информации о вирусе гепатита. Тем не менее данные об изменениях уровня гемоглобина, лейкоцитов и лимфоцитов являются полезными для составления общей картины здоровья обследуемого человека. Как правило, в комплексе с анализом крови при гепатите сдается анализ мочи.
Биохимический анализ крови уточняет следующую информацию:
- количество печеночных ферментов, которые обнаруживаются в кровотоке вследствие поражения гепатоцитов (клеток печени);
- концентрация билирубина – прямого и общего;
- изменения в соотношении белковых фракций крови;
- уровень содержания триглицеридов.
Метод ПЦР позволяет определить тип вируса – его используют при подозрении на любое вирусное заболевание, так как он считается эффективным.
Иммунологическое исследование крови необходимо для выявления антител к вирусу и клеткам печени (при аутоиммунном гепатите). Тест имеет срок действия – для гепатитов B и C длительность составляет 12 недель. Анализ можно провести и в домашних условиях, для этого потребуются специальные полоски, которые выявляют антигены вируса B и антител к гепатиту C в биоматериале – слюне и крови.
Таким образом, кровь — это богатый источник информации о гепатите, который необходим для определения верного диагноза.
Чтобы анализы дали хороший, приближенный к действительности результат, необходимо правильно подготовиться к сдаче биоматериала в лабораторию. В случае сдачи крови важно проследить за потребляемыми продуктами, поскольку вещества, впитываемые кишечником, идут прямиком в кровоток и меняют концентрацию продуктов метаболизма. По этой причине кровь мутнеет, и показатели могут нарушаться.

Рекомендуется делать анализ натощак утром. Перед забором крови поужинать следует за 10 часов, желательно легким, нежирным мясом или салатом. Потребление сахара значительно сказывается на качестве пробы, поэтому ни в коем случае нельзя пить сладкие напитки до посещения больницы. Иногда врачи даже советуют пропустить утренние гигиенические процедуры, поскольку в зубной пасте содержится сахар, а пасту можно случайно проглотить со слюной. До забора крови допускается выпить немного чистой воды, без добавок.
Нужно отметить, что и голодание в течение 2–3 суток также способно исказить результат анализа. Дело в том, что через пару дней без пищи в кровотоке повышается количество желчного пигмента – билирубина, который является важным составляющим исследования на вирус гепатита. Если человек не кушает в течение 2–3 дней, то в крови также снижается уровень глюкозы и увеличивается концентрация свободных жирных кислот и триглицеридов, но холестерин остается практически без изменения.
Чтобы добиться достоверности результатов, необходимо полноценное питание накануне сдачи крови. Стоит убрать из рациона чрезмерно соленые, жирные и острые блюда, поскольку вероятно повышение количества ферментов, жиров и калия. Кроме этого, жирные блюда делают кровь мутной: если употребить много сливочного масла вечером перед процедурой, исследование может быть затруднено. Также перед сдачей пробы следует отказаться от желтых и оранжевых овощей, так как они содержат большое количество каротиноидов, повышающих концентрацию билирубина.

Диагностика гепатита методом лабораторных исследований требует совокупности коэффициентов, изменения которых указывают на наличие или отсутствие патологии. Расшифровать анализ может только специалист, однако некоторые показатели достаточно ярко отражают изменения в состоянии здоровья.
К основным показателям относят:
- иммуноглобулины;
- билирубин;
- АЛТ (аланинаминотрансфераза) и АСТ (астаспартатаминовая трансфераза) – печеночные ферменты;
- триглицериды;
- гемоглобин;
- лейкоциты.
Если результаты пробы крови не дали очевидных и однозначных результатов, то врач назначает дополнительные анализы.
У незараженного человека нет иммуноглобулинов анти-HCV, поскольку они появляются лишь при наличии вирусного белка гепатита.
Нормальная концентрация билирубина в крови человека составляет до 20 мкмоль/л, АЛТ колеблется от 0,1 до 0,68 мкмоль/л, а АСТ достигает значений в рамках 0,1-0,45 мкмоль/л.
В обычном состоянии у человека в крови от 0,4 до 2,9 ммоль/л триглицеридов. Норма гемоглобина составляет 120–160 г/л крови. Концентрация лейкоцитов – 4–9*109.
Специфические иммуноглобулины появляются вследствие реакции организма на ядра вируса гепатита и его геном. В первые 3–6 месяцев со дня заражения должны образоваться первые антитела – более долгий срок крайне редок.
Если билирубин выше 20 мкмоль/л, то у человека развивается желтуха – один из главных признаков перехода гепатита С в хроническую фазу. Повышение показателей АЛТ и АСТ указывает на острую стадию гепатита и начало разрушения гепатоцитов. Снижение же характерно для развития цирроза печени.
Содержание триглицеридов при гепатите увеличивается. Снижение концентрации лейкоцитов и гемоглобина показывает наличие вируса в крови, повышенной кровоточивости или иной кровяной патологии.
Анализ крови необходим для выявления вида, фазы и продолжительности нахождения вируса гепатита в организме человека. При этом нужно правильно подготовиться к сдаче, чтобы анализ дал максимально точный результат: для этого важно проследить за питанием и не кушать до непосредственной сдачи анализа. Расшифровку же необходимо доверить специалисту, поскольку анализ крови на гепатит имеет комплексный характер и имеет множество нюансов, характерных для различных заболеваний.
источник
Гепатит С – это специфическое заболевание печени, в основе которого лежит прогрессирующий диффузный некровоспалительный процесс в печени вследствие воздействия вируса HCV на печеночные клетки. Эффективной вакцины против данного недуга не существует. По этой причине каждому человеку необходимо соблюдать меры безопасности, чтобы избежать заражения.
Выделяют 2 формы гепатита С – острую и хроническую. Не более 10-20% пациентов с острой формой заболевания имеют шансы на полное выздоровление. В абсолютном большинстве случаев иммунная система организма не в состоянии самостоятельно справиться с вирусом, вследствие чего гепатит С переходит в хроническую форму, а затем прогрессирует до цирроза печени и нередко трансформируется в рак печени со смертельным исходом.
ВОЗ (Всемирная Организация Здравоохранения) ежегодно выпускает отчеты по общемировой статистике гепатита С. Несмотря на предпринимаемые в большинстве стран мира значительные усилия по недопущению распространения этой опасной инфекции, количество новых случаев заболевания находится на высоком уровне:
- вероятность «подхватить» вирус HCV составляет 0,002%;
- возбудитель заболевания вирус HCV присутствует в организме как минимум 70 миллионов человек на планете;
- только 25% больных (каждый четвертый) из этих 70 млн знают о своем диагнозе, из них только каждый седьмой (13%) получает хоть какую-то противовирусную терапию;
- каждый год во всем мире от последствий гепатита С умирают не менее 400 тысяч человек;
- самый высокий показатель распространенности гепатита С наблюдается в Египте (не менее 15% населения), затем следуют страны северной Африки, Восточного Средиземноморья и Юго-Восточной Азии.
Печень является самой большой железой внутренней и внешней секреции человеческого организма. Познания обычного человека про печень заключаются лишь в том, что этот орган обеспечивает слаженную работу всех отделов пищеварительной системы. В дополнение к этому печень отвечает еще за обмен веществ и выведение из организма различных токсинов и вредных веществ. Основные функции печени перечислены ниже:
- метаболизм (обмен веществ и синтез желчи) – печень расщепляет животные и растительные белки и вырабатывает гликоген, который обеспечивает правильный биохимический обмен глюкозы и полноценный жировой обмен; печень заставляет организм вырабатывать достаточное количество гормонов и витаминов; клетки печени вырабатывают желчь, обеспечивая усвоение витаминов, переваривание жиров и стимуляцию кишечника;
- детоксикация – печень контролирует сложные биохимические процессы обезвреживания различных экзогенных (внешних) и эндогенных (внутренних) токсинов и вредных веществ, которые выводятся из организма с желчью;
- синтез белка – печень синтезирует особые белки альбумины и глобулины, которые определяют нормальную жизнедеятельность человеческого организма.
Печень относится к числу органов, обладающих уникальной способностью полностью восстанавливаться после однократного тяжелого острого повреждения алкоголем, лекарственными препаратами или гипоксией (недостаток кислорода). В то же время при хроническом многолетнем поражении клеток печени вирусом HCV на фоне активного некровоспалительного процесса происходит постепенное замещение погибших печеночных клеток фиброзной соединительной тканью и внутри печени образуются грубые соединительнотканные рубцы (фиброз).
С годами количество рубцовой соединительной ткани постоянно увеличивается, фиброз прогрессирует до стадии цирроза печени. Ткань печени теряет эластичность и становится плотной, анатомическое строение органа значительно нарушается, из-за этого нарушается кровоток через печень и возникает состояние портальной гипертензии – повышается давление в системе воротной вены. При портальной гипертензии значительно возрастает риск возникновения опасных для жизни массивных пищеводно-желудочных кровотечений из варикозно расширенных вен пищевода и желудка. Вследствие значительных структурных изменений печень постепенно утрачивает способность выполнять свои функции.
Вирус гепатита С (HCV) может передаваться через кровь и другие биологические жидкости человека – слюну, вагинальный секрет, мочу, сперму и пот. Вирус довольно устойчив во внешней среде и в течение некоторого времени сохраняет свою жизнеспособность в высохшей крови. Даже при попадании мизерного количества содержащего вирус гепатита С биологического материала в восприимчивый организм происходит заражение.
Существуют естественный и искусственный пути передачи инфекции, а также различные механизмы передачи, наиболее распространенными из числа которых являются:
- хирургические вмешательства и операции, при которых используют «загрязненные» вирусом HCV хирургические инструменты (искусственный путь передачи инфекции, гемоконтактный механизм);
- переливание донорской крови, содержащей даже незначительное количество вируса гепатита С (искусственный путь передачи инфекции гемоконтактный механизм);
- использование «загрязненных» вирусом HCV инструментов в тату-салонах и при травматичном нанесении маникюра (искусственный путь передачи инфекции, гемоконтактный механизм);
- перинатально от матери к ребенку посредством околоплодных вод или крови (естественный вертикальный путь передачи инфекции);
- травматичный половой акт (естественный половой путь передачи инфекции);
- бытовое инфицирование при использовании «загрязненных» вирусом HCV зубной щетки или лезвия бритвенного станка от инфицированного человека (искусственный путь передачи инфекции).
Гепатит С является одним из наиболее коварных инфекционных заболеваний. Вирус гепатита С в организме больного постоянно мутирует и изменяет свою антигенную структуру. Из-за этого иммунная система заразившегося человека просто не успевает реагировать на постоянные изменения структуры вируса HCV и не может «очистить» организм.
Заподозрить и распознать острую форму гепатита С можно по следующим клиническим симптомам:
- слабость, недомогание, головная боль;
- тошнота, рвота, исчезновение аппетита, диарейный синдром;
- гриппоподобный синдром с умеренным повышением температуры тела, появлением ломоты и болей в костях, мышцах и суставах;
- потемнение цвета мочи, осветление каловых масс, кожный зуд, желтушность склер, кожных покровов и слизистых оболочек.
У большинства больных острая форма гепатита С переходит в хроническую. На ранних стадиях болезни хронический гепатит С может вообще никак не проявляться, самочувствие больных в течение очень длительного времени остается вполне удовлетворительным, пациенты не обращают внимание на свое состояние.
В течение длительного времени (многие годы и десятилетия) вирус присутствует в организме больного хроническим гепатитом С в явной или скрытой (оккультной, латентной) форме. Время от времени вирус становится более активным, воспалительный процесс в печени усиливается и развивается обострение. Распознать обострение хронического гепатита С позволяют следующие клинические признаки:
- немотивированное снижение физической активности, чрезмерная утомляемость;
- постоянная слабость и повышенная сонливость;
- появление нарушений в работе желудочно-кишечного тракта;
- появление желтухи склер, кожных покровов и слизистых оболочек;
- потемнение цвета мочи и обесцвечивание каловых масс;
- на коже тела появляются сосудистые звездочки;
- появление чувства тяжести и дискомфорта в области печени и правого подреберья.
У женщин хронический гепатит диагностируют чаще и на более ранних стадиях по сравнению с мужчинами. Нередко возникает сбой менструального цикла, что становится причиной обращения к врачу гинекологу. Для женщин более характерны такие жалобы как повышенная ломкость ногтей, сосудистые звездочки на коже тела, выпадение волос, гормональные нарушения и снижение полового влечения. Из-за нарушений обменных процессов и у мужчин и у женщин возможны осложнения в работе желудочно-кишечного тракта.
Каждому человеку нужно ежегодно проходить обследование и сдавать анализы на инфекцию гепатита С, который наряду с инфекцией гепатита В (HBV), ВИЧ-инфекцией и сифилисом относят к разряду наиболее актуальных инфекций человека.
Пациенты гематологических и фтизиатрических (туберкулезных) отделений, отделений гемодиализа, реципиенты крови и донорских органов, а также доноры крови и пациенты психиатрических больниц входят в группу повышенного риска заражения гепатитом С. К этой же группе высокого риска относят медицинский персонал хирургических и реанимационных отделений и лиц, находящихся в местах лишения свободы. Им нужно проходить обследование на гепатит С не реже одного раза в полгода.
В многопрофильной медицинской клинике ЭКСКЛЮЗИВ в Санкт-Петербурге можно пройти углубленное лабораторное и инструментальное обследование печени. Программа полного обследования печени представлена здесь.
Гепатит С – это инфекционное заболевание с гемоконтактным механизмом передачи. Это значит, что вирус передается при контакте с кровью, содержащей этот вирус. Для надежной защиты достаточно не контактировать с кровью и другими биологическими жидкостями зараженного человека. Не забывайте об элементарных правилах личной гигиены – пользуйтесь исключительно собственными зубной щеткой, бритвенным станком и маникюрными принадлежностями.
Риск заражения существует при незащищенных половых контактах. В семенной жидкости и вагинальном секрете при определенных условиях может содержаться некоторое количество вируса, поэтому при любом половом сношении старайтесь использовать презерватив.
На данный момент эффективной вакцины против гепатита С не существует. Ученые из Оксфордского университета занимаются разработкой вакцины, которая позволила бы обеспечить стойкий иммунитет к данному заболеванию. Сейчас вакцина находится на стадии проверки и апробации среди нескольких десятков добровольцев.
На сегодняшний день известны 7 генотипов вируса гепатита С (HCV). Обследование при данном заболевании должно быть комплексным. Если у врача появляется подозрение на HCV-инфекцию пациенту назначают следующие виды анализов:
- серологический анализ крови (ИФА) – на наличие суммарных антител к различным белкам вируса гепатита С (anti-HCV); это качественный анализ (да/нет), положительный результат которого указывает на то, что иммунная система уже «встречалась» с вирусом и выработала антитела к вирусу; результаты такого анализа не позволяют определить стадию заболевания или форму гепатита С;
- молекулярно-биологический анализ крови (ПЦР) – на наличие РНК HCV в плазме крови (RNA HCV); анализ бывает качественным (да/нет) и количественным (сколько); результаты качественного анализа позволяют оценить активность вируса, результаты количественного анализа позволяют оценить вирусную нагрузку, то есть концентрацию специфических компонентов РНК HCV в единице объема крови;
- молекулярно-биологический анализ крови (ПЦР) – генотипирование вируса HCV; позволяет с точностью 99,99% определить генотип и субтип вируса гепатита С, от чего в некоторой степени зависит клиническая картина и прогноз заболевания и во многом выбор наиболее оптимального режима лечения;
- молекулярно-биологический анализ «клеток-мишеней» (ПЦР) – на наличие РНК HCV в иммунокомпетентных клетках периферической крови и костного мозга или клетках печени; это качественный анализ (да/нет) для диагностики оккультного (скрытого) гепатита С.
В анализе крови найдены антитела к вирусу гепатита С (анализ ИФА) и/или РНК HCV (анализ ПЦР) – о чем это говорит и что делать дальше?
После получения положительных результатов анализов на гепатит С необходима их правильная расшифровка и интерпретация. Сделать это может только грамотный специалист врач инфекционист. Отрицательные результаты одновременно обоих анализов ИФА и ПЦР с 97%-ной вероятностью говорят об отсутствии вируса HCV в организме. К сожалению, отрицательные результаты однократного исследования не гарантируют на 100% отсутствие в организме вируса, который может «спрятаться» глубоко в иммунных клетках периферической крови, костного мозга или клетках печени. В таких случаях традиционные анализы крови ИФА и ПЦР просто не «увидят» вирус и нужно делать специальный анализ – тестировать РНК HCV в иммунокомпетентных клетках периферической крови, костного мозга или клетках печени гепатоцитах.
| концентрация РНК HCV в единице объема плазмы крови (МЕ/мл) | комментарий возможных результатов анализа ПЦР |
| РНК HCV в плазме крови не определяется . | … это значит, что вирус в плазме крови отсутствует, скорее всего человек здоров или имеет место оккультная (скрытая) HCV-инфекция |
| концентрация РНК HCV в плазме крови находится на уровне ниже 800.000 МЕ/мл . | … это значит, что вирус присутствует в крови, но вирусная нагрузка низкая |
| концентрация РНК HCV в плазме крови находится в диапазоне от 800.000 МЕ/мл до 6.000.000 МЕ/мл . | … это означает, что вирус присутствует в крови в большом количестве, вирусная нагрузка высокая |
| концентрация РНК HCV в плазме крови превышает 6.000.000 МЕ/мл … | … это значит, что вирус присутствует в крови в очень большом количестве, вирусная нагрузка сверхвысокая … |
Если в плазме крови удается определить даже самое незначительное количество РНК HCV, значит вирус размножается и инфекция активна. Можно не проводить повторное исследование, так как результат анализ никогда не бывает ложноположительным. Очень важно сразу обратиться к врачу, чтобы как можно раньше приступить к лечению и минимизировать риск для собственного здоровья.
Разделение большого семейства вируса HCV на разные генотипы предполагает классификацию возбудителя по набору генов. На данный момент эксперты и вирусологи ВОЗ выделяют 7 генотипов HCV, которые неравномерно распространены по всему миру. Примерно у 5-10% пациентов в организме одновременно могут присутствовать сразу 2 или даже 3 генотипа вируса – такую ситуацию обозначают специальным медицинским термином «симультАнное», или смешанное HCV-инфицирование.
Большинство генотипов HCV имеют подтипы (субтипы), которые различаются между собой составом и последовательностью аминокислот в цепочке РНК. Генотипы вируса HCV обозначают арабскими цифрами от 1 до 7, а подтипы – латинскими буквами a, b, c, d, e, f, g и так далее. Максимальное количество субтипов одного генотипа вируса может быть больше 10 (например, от a до m).
В таблице ниже представлены общее описание и характеристика встречающихся в России 1-го, 2-го и 3-го генотипов.
| генотип 1 (1a, 1b, 1a/b) | генотип 2 | генотип 3 (3a, 3b, 3a/b) | другие генотипы |
|---|---|---|---|
|
|
|
|
Всех без исключения пациентов, которые заразились вирусом HCV, интересует вопрос, лЕчится ли гепатит С или нет. Ранее считалось, что полностью избавиться от такого коварного вируса невозможно и до момента начала применения в 1991 г. простого интерферона и первых противовирусных препаратов основным видом лечения больных гепатитом С являлась поддерживающая терапия гепатопротекторами. Но такое лечение могло лишь на короткое время улучшить самочувствие и качество жизни больного человека.
На сегодняшний день при помощи самых современных таблетированных противовирусных препаратов прямого противовирусного действия не менее 90% пациентам удается полностью и навсегда избавиться от вируса гепатита С и предотвратить развитие опасных осложнений этой болезни.
В самом начале 2019 г. эксперты ВОЗ официально заявили, что на сегодняшний день можно полностью вылечить гепатит С не менее чем у 90% больных. Окончательная эффективность лечения зависит от нескольких факторов. С очень высокой вероятностью 99,99% искоренения вируса гепатита С можно достичь в следующих случаях:
- если у пациента не 3-й генотип HCV;
- если у пациента отсутствует опыт какой бы то ни было противовирусной терапии в прошлом;
- если у пациента отсутствует печеночный фиброз (F0 ст.) или есть только лишь минимальные (F1, F2 ст.) фиброзные изменения в печени;
- если у пациента уровень вирусной нагрузки в плазме менее 800.000 МЕ/мл;
- если пациент относится к европеоидной расе;
- если у пациента отсутствует криоглобулинемия.
Лечение гепатита С необходимо проводить в обязательном порядке всем пациентам, у которых в крови обнаружена РНК вируса HCV. Только в случае полной эрадикации (искоренения) вируса HCV вследствие лечения можно гарантировать отсутствие в будущем каких-либо серьезных осложнений и летального исхода, связанных с гепатитом С. Эксперты ВОЗ официально заявляют, что вОвремя начатая и правильно подобранная противовирусная терапия может полностью избавить пациента от этой коварной болезни. Если оставить заболевание без внимания и должного лечения, продолжительность жизни конкретного пациента может сократиться на 10-15 лет.
Отсутствие своевременной и эффективной терапии хронического гепатита С может стать причиной развития серьезных осложнений, которые в итоге приводят к инвалидности и летальному исходу. Качество жизни больного человека без лечения прогрессивно ухудшается. Среди наиболее распространенных и клинически важных осложнений нелеченного хронического гепатита С нужно выделить следующие:
- печеночная недостаточность с печеночной комой является одним из самых тяжелых исходов хронического гепатита С, при котором печень внезапно перестает выполнять все свои функции (синтетическую, метаболическую и детоксикационную), в организме накапливается огромное количество опасных токсинов и шлаков, быстро нарастают желтуха, кровоточивость и развивается полиорганная недостаточность; большинство пациентов с печеночной недостаточностью погибает;
- цирроз печени – это терминальная стадия хронического гепатита С, при которой происходит замещение нормальной печеночной ткани грубой фиброзной соединительной тканью, строение печени кардинально меняется, печень теряет свою природную эластичность и становится очень плотной; цирроз печени сопровождается накоплением жидкости в брюшной полости (асцит), желтухой, критическим ухудшением свертываемости крови (кровоточивость) и тяжелыми кровотечениями из варикозно расширенных вен пищевода и желудка;
- рак печени (гепатОма, гепатоцеллюлЯрная карцинОма, ГЦК) – это злокачественная опухоль печени в исходе нелеченного многолетнего хронического гепатита С; даже самые современные хирургические, химиотерапевтические, лучевые и комбинированные методы лечения рака печени не обеспечивают положительного результата, все пациенты погибают;
- печеночная энцефалопатия – это специфический клинический синдром хронического гепатита С, который связан с тяжелым нарушением детоксикационной функции печени и проявляется снижением мыслительной деятельности, интеллекта и глубоким угнетением центральной нервной системы вследствие поступления с кровью в головной мозг биологических ядов и кишечных токсинов;
- гепатоз (стеатоз, жировая дистрофия печени) – это специфический синдром нелеченного хронического гепатита С, при котором в поврежденных вирусом HCV печеночных клетках гепатоцитах накапливаются липиды (жиры), что приводит к нарушению функции печени; жировая дистрофия печени проявляется постоянной слабостью, снижением аппетита, кровоточивостью, желтухой кожи и склер.
Среднестатистическая продолжительность жизни больных с нелеченным гепатитом С примерно на 15-20 лет короче чем у людей без гепатита. Спустя 20-25 лет от момента заражения у 70-80% больных гепатитом С развивается цирроз печени и печеночная недостаточность. На продолжительность жизни пациентов с HCV влияют характер поражения печени и иммунных клеток крови В-лимфоцитов, сопутствующие гепатиты В, дельта и G (джи), количество употребляемых спиртных напитков.
Полнота и правильность своевременно начатого противовирусного лечения имеют первостепенное значение и увеличивают выживаемость больных. Терапию подбирают индивидуально. Пациенты, которые соблюдают все предписания лечащего врача, успешно избавляются от вируса и начинают жить здоровой и полноценной жизнью. Чтобы увеличить продолжительность жизни, необходимо лечиться, выполнять все назначения врача и устранить факторы, которые достоверно отягощают течение гепатита С (алкогольные напитки и наркотики).
Цирроз печени – это терминальная (конечная) стадия хронического гепатита С и любого другого хронического воспалительного заболевания печени. Структура печени при циррозе кардинально меняется, ткань печени теряет свою природную эластичность и становится очень плотной (фиброскан, эластометрия).
Цирроз печени развивается в течение 18-23 лет у 80% больных гепатитом С, которые не получают противовирусного лечения. В печени постепенно увеличивается количество фиброзных узлов, но печень мобилизует свои внутренние резервы и продолжает работать, поэтому распознать раннюю стадию цирроза бывает достаточно трудно. В некоторых случаях пациенты отмечают сильную слабость и утомляемость.
В зависимости от функционального состояния печени можно выделить 3 стадии прогрессирующего цирроза:
- 1-я стадия – это компенсированный цирроз функционального класса Child-A (5-6 баллов), при котором погибающие печеночные клетки замещаются фиброзной соединительной тканью, а сохраняющиеся клетки еще в состоянии обеспечивать функцию печени в полном объеме; у некоторых пациентов временами появляются едва заметная желтуха, зуд кожи, боль в правом подреберье и нарушается работа ЖКТ (желудочно-кишечного тракта);
- 2-я стадия – это субкомпенсированный цирроз функционального класса Child-B (7-9 баллов), при котором сохраняющиеся клетки печени уже не способны в полном объеме обеспечивать функции печени, поэтому самочувствие больного человека значительно ухудшается, появляются явные признаки внутреннего отравления, асцит, отеки ног, повышенная кровоточивость, нарушается деятельность нервной системы (печеночная энцефалопатия);
- 3-я стадия – это декомпенсированный цирроз функционального класса Child-C (10-15 баллов), или конечная (терминальная) стадия цирроза, при которой фиброзными узлами поражена практически вся печень, единичные оставшиеся печеночные клетки уже не в состоянии поддерживать нормальную жизнедеятельность и пациента ждет неминуемая смерть в течение ближайшего года; таким пациентам срочно требуется пересадка печени.
Пересадка печени при гепатите С является единственным способом спасти жизнь больному человеку с запущенной формой декомпенсированного цирроза печени. Самостоятельные попытки больных улучшить состояние печени разнообразными лекарствами в сочетании с народными средствами не приносят никаких результатов.
Трансплантацию печени при гепатите С проводят по строгим медицинским показаниям. Это очень сложная хирургическая операция, которую впервые в истории медицины выполнили 3 ноября 1964 г. в США.
Существует два варианта ортотопической пересадки печени при гепатите С:
- пересадка трупной донорской печени;
- пересадка части печени от живого и здорового донора (чаще всего близкого родственника); через некоторое время размеры органа почти полностью восстанавливаются.
В последнее время способ пересадки печени от живого здорового донора получает все большее распространение. Такая методика была разработана и впервые выполнена американскими трансплантологами в конце 80-х годов.
Успех лечения гепатита С во многом зависит от своевременности начала терапии и комплексного подхода к оценке общего состояния больного. Очень важно, чтобы схему и правильный режим противовирусной терапии разработал квалифицированный врач специалист. Во время лечения пациенту нужно принимать все предписанные лекарственные средства, регулярно проходить обследование и сдавать нужные анализы.
Конечной целью лечения гепатита С является полная эрадикация (искоренение) вируса HCV из организма больного человека. В результате эрадикации вируса полностью прекращается воспалительный процесс в печени и печень начинает медленно восстанавливаться, происходит нормализация уровней ферментов АЛТ и АСТ, начинаются процессы обратного развития грубой соединительной фиброзной ткани, из крови частично или полностью исчезают патологические криоглобулины и и риск развития опухоли рака печени становится равным нулю.
Медицинская клиника ЭКСКЛЮЗИВ предоставляет пациентам самые передовые методы диагностики и лечения гепатита С и его осложнений. Лечение больных проводят высококвалифицированные врачи единственного в России специализированного отделения инновационной гепатологии под руководством доктора медицинских наук профессора Первого СПб ГМУ им. акад. И.П. Павлова Дмитрия Леонидовича Сулимы , который одновременно является внештатным клиническим консультантом и лектором глобальных биофармацевтических компаний «AbbVie Inc.», «Gilead Sciences Inc.», «MSD pharmaceuticals» и «Bristol-Myers Squibb».
В клинике представлен максимально широкий спектр самых эффективных лечебно-диагностических мероприятий для больных гепатитом С, в том числе:
- все без исключения виды самых сложных анализов на гепатит С, включая ПЦР-анализ RNA HCV в иммунных клетках крови, клетках печени, клетках почек и стволовых клетках костного мозга, типирование криоглобулинемий и определение мутаций лекарственной устойчивости (резистентности) вируса HCV;
- максимально точное определение генотипа вируса HCV (HCV-генотипирование), что влияет на конечный результат лечения и полную эрадикацию (искоренение) вируса;
- противовирусная терапия HCV-инфекции на основе пегилированного интерферона в сочетании с рибавирином (курс лечения 24, 48 или 72 нед.);
- комбинированная противовирусная терапия в режиме пегилированный интерферон + рибавирин + софосбувир (курс лечения 12 нед.);
- любой режим самой современной безинтерфероновой DAA/1-терапии (курс лечения 8, 12, 16 или 24 нед.), в том числе:
- комбинированный режим «Викейра Пак» (Paritaprevir/ritonavir/Ombitasvir + Dasabuvir);
- комбинированный препарат «Мавирет» (Glecaprevir/Pibrentasvir);
- комбинированный режим «Совальди» + «Даклинза» (Sofosbuvir + Daclatasvir);
- комбинированный препарат «Зепатир» (Grazoprevir/Elbasvir);
- комбинированный режим «Даклинза» + «Сунвепра» (Daclatasvir + Asunaprevir);
- комбинированный препарат «Эпклуза» (Velpatasvir/Sofosbuvir);
- комбинированный препарат «Харвони» (Ledipasvir/sofosbuvir);
- эффективное лечение цирроза печени и его осложнений, включая печеночную энцефалопатию и рефрактерный асцит, устойчивый к мочегонным препаратам;
- эффективное лечение смешанной криоглобулинемии и иммунокомплексного криоглобулинемического васкулита;
- эффективное лечение всех внепеченочных проявлений хронической HCV-инфекции, включая гематологические, нефрологические, ревматологические, дерматологические, неврологические, эндокринологические, стоматологические заболевания и расстройства;
- безинтерфероновая DAA-терапия и сопровождение пациентов-реципиентов донорской печени до и после пересадки печени;
- различные режимы перелечивания (повторного лечения) пациентов с неудачным опытом предшествующей противовирусной терапии, включая:
- повторную DAA/2-терапию при вторичном оккультном гепатите С (вторичной оккультной HCV-инфекции);
- повторную DAA/2-терапию при рецидиве виремии RNA HCV после любых первичных DAA/1 режимов, содержавших тот или иной ингибитор репликазы NS5A или комбинацию ингибиторов NS3/4A + NS5A.
Клиника ЭКСКЛЮЗИВ по праву занимает лидирующее положение в России среди негосударственных клиник по диагностике и лечению больных гепатитом С. К нам приезжают на лечение пациенты из разных городов России, стран бывшего СССР и из-за рубежа (см. карту).
Начиная с 2015 г., в клинике прошли лечение самыми современными оригинальными препаратами прямого противовирусного действия уже более 150 пациентов, что составляет более 3,5% от общего числа всех пациентов в России, лечившихся дорогостоящими оригинальными DAA-препаратами. Показатель эффективности безинтерфероновой терапии в нашей клинике на сегодняшний день составляет 95,8%.
Для быстрой записи к врачу гепатологу нашей клиники заполните поля ниже и нажмите кнопку «Отправить». Мы перезвоним вам в кратчайшие сроки.
Интерфероны (ИФН) – это специфические белки, синтезируемые клетками иммунной системы человека в ответ на внедрение того или иного патогенного вируса. Впервые в медицинской практике интерфероны α (альфа), β (бета) и γ (гамма) для лечения гепатита С начали применять с 1992 г. На сегодняшний день интерфероны не рассматривают в качестве эффективного лекарственного средства для борьбы с вирусом гепатита С, хотя и продолжают применять для лечения пациентов.
Простые интерфероны короткого действия и пегилИрованные интерфероны продленного действия выпускают в виде порошков для приготовления растворов или в виде растворов для инъекций, а также в виде ректальных суппозиториев (свечей). Простые и пегилИрованные интерфероны назначают в составе комбинированной противовирусной терапии в сочетании только с рибавирином или в сочетании с рибавирином и софосбувиром. Рибавирин и софосбувир усиливают действие интерферона.
Очень важно правильно применять ИФН, так как в противном случае у пациентов возникают нежелательные побочные эффекты со стороны системы кроветворения, эндокринной системы, сердечно-сосудистой и нервной систем.
Эффективность применения устаревших схем лечения на основе пегилИрованного интерферона в сочетании с рибавирином при гепатите С не превышает 50%. Продолжительность курса лечения зависит от генотипа вируса HCV и может составлять 24 или 48 недель, но в особых случаях увеличивается до 72 недель. Обычно для лечения применяют следующие виды интерферонов:
- пегилИрованные высокоочищенные интерфероны («Пегасис», «Пегинтрон», «Альгерон»), которые достаточно эффективны при относительно высокой стоимости; обладают продленным действием, поэтому инъекции делают 1 раз в неделю;
- простые интерфероны – значительно менее эффективны, стоят дешевле и требуют более частого введения (инъекции нужно делать не менее 3-х раз в неделю).
У большинства больных гепатитом С традиционная терапия на основе пегилИрованного интерферона в сочетании с рибавирином не обеспечивает эрадикацию вируса HCV, вызывает множество серьезных побочных эффектов и ухудшает качество жизни. Поэтому современное лечение гепатита С предполагает применение полностью пероральной безинтерфероновой терапии препаратами прямого противовирусного действия, которые выпускают в виде таблеток.
Безинтерфероновая терапия практически не имеет противопоказаний, эффективна у 90-95% больных, очень хорошо переносится, не имеет серьезных побочных эффектов и значительно короче по продолжительности (всего 8 или 12 недель). Единственным минусом безинтерфероновой терапии является очень высокая стоимость оригинальных лекарственных препаратов.
Безинтерфероновую терапию в отличие от терапии на основе интерферона можно применять у очень тяжелых и трудных больных гепатитом С, в том числе:
- с декомпенсированным циррозом печени;
- с тяжелой почечной недостаточностью;
- с тяжелыми сопутствующими гематологическими, ревматологическими, неврологическими, эндокринными и прочими системными заболеваниями.
Результаты реальной клинической практики пяти последних лет убедительно показали, что безинтерфероновая терапия явилась настоящим прорывом в лечении больных гепатитом С. Большинство специалистов отмечают, что такое лечение эффективно и безопасно даже у особо тяжелых пациентов с осложненным течением заболевания. В числе наиболее популярных оригинальных лекарственных препаратов прямого противовирусного действия для безинтерфероновой терапии нужно перечислить следующие:
- «Совальди» / «Sovaldi» (Sofosbuvir) – противовирусный препарат-ингибитор NS5B рнк-полимеразы 1-го поколения, который высокоактивен против всех известных генотипов вируса гепатита С и практически не имеет побочных действий; эффективность применения схем на основе софосбувира во многом зависит от грамотного выбора второго ингибитора для совместного приема в составе комбинированной терапии;
Правильная диета у больных гепатитом С является важным компонентом полноценного и сбалансированного лечения. Питание должно соответствовать следующим принципам:
- энергетическая ценность употребляемой пищи должна полностью соответствовать метаболическим потребностям и затратам организма;
- нужно ограничивать употребление поваренной соли до 4-6 граммов в сутки;
- принимать пищу нужно небольшими порциями, дробно, 5-6 раз в течение дня;
- основными способами приготовления пищи должны быть варка, тушение, запекание.
Очень важно, чтобы из рациона питания были полностью исключены чересчур жирные, жареные, острые, копченые и соленые продукты. Полезно ограничивать количество употребляемого хлеба, сдобы, кремов, мороженого, крепких спиртных напитков и сладких безалкогольных напитков. Во время противовирусной терапии желательно есть нежирные сорта рыбы, мяса, куриные яйца, овощи, не очень сладкие фрукты и ягоды. В целом, питание при гепатите С должно соответствовать принципам правильного и здорового питания.
При своевременно начатом и правильно проводимом лечении вирус гепатита С быстро теряет свою активность, прекращает размножаться, количество возбудителя в организме снижается и в конце концов вирус полностью исчезает. После излечения очень важно как можно дольше придерживаться принципов защиты печени и правильного питания, а также периодически посещать лечащего врача для комплексного осмотра и оценки общего состояния.
В течение как минимум 3 лет после окончания курса лечения целесообразно ежегодно сдавать анализ крови на ПЦР РНК HCV. Также следует соблюдать меры предосторожности, чтобы не допустить повторного заражения. Пациентам не рекомендуют принимать в большом количестве крепкие алкогольные напитки и лекарственные препараты, которые могут вызвать повреждение печени.
Каждый пациент уверен, что после окончания терапевтического курса болезнь отступит навсегда. Однако бывают случаи, когда через некоторое время возникает рецидив гепатита С и встает вопрос о том, как лечить рецидив виремии RNA HCV если вирус «вернулся». Чаще всего причинами подобной неприятной ситуации являются следующие факторы:
- присутствие в организме пациента сопутствующих вирусных инфекций HBV, HDV, HGV, CMV, TTV, которые «отвлекают» иммунную систему от борьбы с HCV;
- наличие у пациента сопутствующих хронических заболеваний, ослабляющих иммунную систему;
- неверный выбор лекарств для лечения, режима и схемы терапии;
- прием препаратов сомнительного качества или с истекшим сроком годности;
- преждевременное прекращение курса терапии или короткая длительность лечения;
- продвинутая стадия печеночного фиброза (или цирроз);
- наличие у пациента криоглобулинемии, гематологических или лимфопролиферативных заболеваний;
- нарушение пациентом во время лечения правил приема лекарственных препаратов;
- наличие у вируса HCV мутаций лекарственной устойчивости;
- отсутствие контроля совместимости лекарств во время курса лечения.
По данным ВОЗ «носителями» вируса гепатита С в настоящее время являются не менее 70 миллионов человек по всему миру. У 95% из их числа имеет место хроническая виремическая форма гепатита С. У остальных 5% больных хроническая HCV-инфекция представлена в виде латентной формы гепатита С, при которой вирус в крови с помощью ПЦР определить нельзя ввиду низкой концентрации РНК HCV. Вирус гепатита С в организме больных оккультным гепатитом С присутствует, но «прячется» глубоко в клетках печени, иммунных клетках крови и костного мозга, что требует выполнения стернальной пункции костного мозга. Больной человек с латентным гепатитом С не подозревает о наличии коварной инфекции, которая со временем становится причиной множества опасных осложнений.
Латентная форма гепатита С представляет повышенную опасность для зараженного человека, так как при этом отсутствуют даже минимальные признаки заболевания и все анализы длительное время остаются в норме. Из-за этого пациенту не назначают никакого лечения. Скрытый период латентного гепатита С может продолжаться долгие годы. Все это время люди считают себя полностью здоровыми, однако печень незаметно разрушается и прогрессирует цирроз.
Пациенты с латентной формой гепатита С являются источником инфекции и представляют опасность для окружающих.
Чаще всего заражение вирусом гепатита С происходит при непосредственном контакте с кровью, которая содержит вирусные частицы HCV (так называемый гемоконтактный механизм передачи инфекции). Для передачи вируса достаточно небольшой капли крови. Вирус гепатита С может также присутствовать в вагинальном секрете женщин и сперме мужчин, однако передача инфекции половым путем считается маловероятной. Чтобы избежать заражения и негативных последствий заболевания нужно придерживаться следующих элементарных правил:
- использовать презерватив при половом контакте с малознакомыми партнерами;
- отказаться от незащищенных сексуальных контактов при наличии повреждений кожи и слизистых оболочек в области гениталий;
- отказаться от незащищенных половых контактов при наличии у партнера (партнерши) половых инфекций;
- отказаться от частой смены половых партнеров.
Активную HCV-вирусную инфекцию и гепатит С у беременных женщин нередко впервые в жизни обнаруживают совершенно случайно при проведении первичного скринингового обследования в женской консультации. Никаких экстренных действий в таких случаях не предпринимают, прерывание беременности не проводят, противовирусную терапию назначают только после родов. Вынашивание ребенка во время беременности не оказывает негативного влияния на характер течения хронического гепатита С и состояние печени у беременной женщины. В течение первых двух-трех месяцев после рождения ребенка уровни ферментов АЛТ и АСТ приходят в норму и полностью восстанавливаются. Это связано с особенностями иммунитета и кровоснабжения печени у беременных женщин.
Наличие активной вирусной инфекции гепатита С в организме беременной женщины никак не влияет на репродуктивную функцию, не увеличивает вероятность врожденных аномалий плода или мертворождения. В то же время декомпенсированный цирроз печени у беременной женщины может спровоцировать тяжелую внутриутробную гипотрофию и/или гипоксию плода, невынашивание беременности, самопроизвольный аборт, преждевременные роды и даже гибель родильницы (см. презентацию «Печень и беременность – норма и патология» на соответствующей странице сайта). Из-за повышенной вероятности пищеводно-желудочных кровотечений из варикозно расширенных вен значительно возрастает риск мертворождения или гибели родильницы.
Спорт является неотъемлемой и важной составной частью полноценной жизни пациентов при гепатите С. Это объясняется следующими причинами:
- спорт и физкультура обеспечивают нормализацию массы тела; доказано, что лишние килограммы плохо влияют на обмен веществ у больного гепатитом С и могут спровоцировать ожирение печени и возникновение конкрементов (камней) в желчном пузыре; регулярные занятия физической культурой и спортом позволят нормализовать обмен жира и желчных кислот и не допустить развития стеатоза печени и ЖКБ;
- физкультура и спорт повышают иммунитет и укрепляют защитные силы организма; отсутствие физической активности становится причиной застоя в печени, нарушений в работе сердечно-сосудистой системы, гиподинамии и прочих проблем; из-за сниженного иммунитета вирус гепатита С начинает более активно размножаться в клетках печени и иммунных клетках крови и костного мозга и более стремительно распространяться по всему организму;
- спорт и физкультура способствуют улучшению кровообращения и бОльшему наполнению крови кислородом; за счет этого работа больной печени и других органов желудочно-кишечного тракта улучшается;
- физкультура и спорт у больных гепатитом С улучшают насыщение тканей кислородом и предотвращают дополнительное гипоксическое повреждение самой печени и других органов и тканей больного человека;
- спорт и физкультура оказывают положительное влияние на общий эмоциональный фон; за счет постоянной физической активности у больного гепатитом С появляется масса положительных эмоций и более стабильной становится нервная система;
- физкультура и спорт являются важными факторами социального общения, так как совместные с друзьями занятия спортом значительно улучшают настроение больных гепатитом С, многие из которых, узнав о своем диагнозе, замыкаются в себе.
Вирус гепатита С достаточно устойчив и может сохраняться во внешней среде до нескольких суток. По этой причине если вдруг кровь больного гепатитом С человека попадает на любые поверхности в помещении, необходимо провести влажную уборку всего помещения противовирусными дезинфицирующими средствами. Загрязненную кровью больного гепатитом С одежду необходимо стирать в стиральной машине с применением стирального порошка в течение одного часа при температуре не ниже 90 градусов. Нельзя забывать простые правила личной гигиены:
- при любых травмах или повреждениях с открытыми ранами их следует незамедлительно обрабатывать и заклеивать лейкопластырем; оказывая медицинскую помощь члену семьи больному гепатитом С, необходимо надевать резиновые перчатки в каждом случае когда возможен контакт с кровью;
- каждый член семьи где есть больной гепатитом С должен иметь свой персональный бритвенный станок, маникюрный набор и зубную щетку;
- при каждом сексуальном контакте с малознакомыми партнерами нужно в обязательном порядке использовать средства защиты, так как заражение вирусом HCV нередко происходит во время интенсивного полового акта; применение презервативов практически на 100% исключает риск заражения.
Гепатит С – это опасное инфекционное заболевание, вызываемое РНК-содержащим вирусом гепатита С (HCV), при котором повреждаются и постепенно отмирают клетки печени и иммунные клетки крови и костного мозга. Более 70 миллионов человек в мире страдают хроническим гепатитом С.
- кровь – это главный «виновник» распространения вируса; попадание частиц крови больного гепатитом С в рану здорового человека практически гарантированно приводит к заражению;
- высокопатогенный вирус HCV может присутствовать практически во всех биологических жидкостях человека; по этой причине сохраняет актуальность половой путь передачи инфекции вируса гепатита С;
- вирус гепатита С сохраняет свою жизнеспособность в условиях окружающей среды до нескольких суток; поэтому нужно быть осторожным при контакте с режущими предметами и медицинскими инструментами, на поверхности которых может оставаться засохшая кровь больного гепатитом С;
- отсутствие эффективного и своевременного лечения гепатита С уменьшает продолжительность жизни больного человека в среднем на 15-20 лет и нередко становится причиной преждевременной смерти от цирроза печени, рака печени и других тяжелых осложнений гепатита С.
источник



