Пиелоэктазия почек (от греческих слов pyelos– лоханка, и ectasia – расширение) – это патологическое состояние, сопровождающееся анатомическим расширением границ почечных лоханок. Данная патология не является самостоятельным заболеванием, и ее присутствие означает наличие нарушения оттока мочи, появляющегося под воздействием какой-либо инфекции, аномалии и пр.
В этой статье мы ознакомим вас с разновидностями, причинами, симптомами, способами выявления и основными принципами лечения пиелоэктазии почек у детей. Эта информация поможет понять суть данной патологии, и вы примите верное решение о необходимости ее наблюдения и лечения у специалиста.
Пиелоэктазия может выявляться и у детей, и у взрослых. В первом случае такая патология часто является врожденной и вызывается аномалиями развития плода. Кроме этого, расширение границ почечных лоханок у детей может происходить под воздействием внешних факторов и быть приобретенным.
По данным статистики врожденная пиелоэктазия в 3-5 раз чаще выявляется у мальчиков. Приобретенное расширение границ почечных лоханок с одинаковой долей вероятности развивается у детей любого пола. Впоследствии такая патология может приводить к частому возникновению инфекционных заболеваний почек, провоцирует хронические воспалительные процессы и приводит к снижению функций пораженного органа.
Почки являются парным органом, и в зависимости от этого пиелоэктазия может быть:
- правосторонняя;
- левосторонняя;
- двухсторонняя.
В зависимости от времени появления такого анатомического нарушения и провоцирующих его причин пиелоэктазия бывает:
- врожденная органическая – возникает во внутриутробном периоде развития из-за аномалий формирования и развития мочевыделительной системы;
- врожденная динамическая – возникает из-за нарушений оттока мочи и мочеиспускания (часто выявляется у новорожденных);
- приобретенная органическая – провоцируется перенесенным воспалительным заболеванием, нефроптозом, опухолями соседних органов или травмой мочеточников, приводящей к их сужению;
- приобретенная динамическая – провоцируется мочекаменной болезнью, новообразованиями в уретре или простате, спазмами мочеточников, воспалительными процессами в фильтрующем аппарате почек и нарушениями гормонального фона.
Как правило, выявление пиелоэктазии у плода (при УЗИ скрининге во время беременности) или у новорожденного ребенка указывает на присутствие врожденной патологии. В более взрослом возрасте расширение границ лоханок вызывается внешними факторами и является приобретенным.
Пиелоэктазия у плода и новорожденных выявляется достаточно редко. Формирование анатомического нарушения обычно происходит из-за повышения давления мочи в почках вследствие затруднения ее оттока. У плода чаще выявляется правосторонняя пиелоэктазия.
Основными причинами расширения почечных лоханок являются следующие факторы:
- аномальное формирование клапанного аппарата лоханочно-мочеточникового соединения;
- компрессия мочеточников другими органами или сосудами вследствие аномалии их строения;
- слабость мышц у новорожденных или недоношенных детей;
- редкое мочеиспускание, при котором мочевой пузырь длительное время переполнен мочой.
У плода пиелоэктазия может обнаруживаться при проведении УЗИ на 16-20 неделе беременности. Патология может возникать по следующим причинам:
- генетическая предрасположенность;
- преэклампсия и эклампсия во время беременности;
- острые воспалительные заболевания почек, перенесенные матерью во время беременности;
- пиелоэктазия у будущей матери.
У более взрослых детей пиелоэктазия может вызываться следующими заболеваниями и состояниями:
- пиелонефрит и другие воспалительные процессы в почках приводят к обтурации мочеточников слизью, гноем и отмершими тканями;
- мочекаменная болезнь вызывает перекрытие мочеточника камнем;
- инфекции мочевыделительной системы приводят к формированию рубцов в мочеточниках и почечных лоханках;
- перегибы или перекруты мочеточников возникают при опущении почки;
- чрезмерный прием жидкости приводит к перегрузке почек;
- нарушение иннервации мочевого пузыря вызывает постоянное повышение давления в мочевом пузыре.
Нормы расширения лоханки у детей индивидуальные и зависят от возраста:
- плод до 32 недели – 4-5 мм;
- плод до 36 недели – 7-8 мм;
- новорожденный – не более 7 мм;
- ребенок до года – 5-6 мм;
- ребенок старше года – 6-7 мм.
Превышение этих размеров указывает на наличие пиелоэктазии почек.
Причины, приводящие к расширению границ почечных лоханок, сами по себе опасны для здоровья ребенка. Затрудненный отток мочи, возникающий при этой патологии, сопровождается развитием острых и хронических пиелонефритов, которые неблагоприятно отражаются на состоянии почечной ткани и могут приводить к ее склерозированию (замещению функционирующих клеток соединительнотканными).
Кроме этого, постоянно затрудненный отток мочи вызывает сдавливание почки, ухудшает ее функционирование и может провоцировать атрофию тканей органа. Со временем такая патология приводит к гибели почки.
При выявлении пиелоэктазии у детей родители должны помнить о том, что их ребенок нуждается в проведении полного урологического обследования, направленного на выявление причин развития и степени тяжести патологии. После анализа полученных данных врач сможет определить форму пиелоэктазии:
- легкая – ребенку не назначается прием лекарственных препаратов, рекомендуется дальнейшее динамическое наблюдение за патологией, с течением времени мочеполовая система дозревает и пиелоэктазия устраняется самостоятельно;
- средняя – ребенку назначается прием лекарственных препаратов, рекомендуется дальнейшее динамическое наблюдение за патологией, количество и периодичность курсов медикаментозной терапии определяется клинической картиной;
- тяжелая – в большинстве случаев кроме медикаментозной терапии рекомендуется хирургическое лечение, после которого проводится курс реабилитации.
Критическими возрастными границами для пиелоэктазии являются следующие возрастные периоды: до года (интенсивный рост), 6-7 лет (время интенсивного вытягивания), подростковый период (время гормональной перестройки организма).
Большинство специалистов склоняется к мнению, что нередко пиелоэктазия у детей проходит самостоятельно. Однако при выявлении данной патологии ребенку необходимо постоянное наблюдение у врача на протяжении нескольких лет. Такой подход позволяет вовремя заметить возникающие осложнения и начать необходимый курс лечения, препятствующий усугублению патологии.
Пиелоэктазия почек у новорожденных детей протекает практически бессимптомно и выявляется только при проведении УЗ-исследования. При прогрессировании патология дает о себе знать следующими симптомами:
- ухудшение общего состояния (плаксивость, ухудшение аппетита);
- повышение температуры;
- боли в животе покалывающего характера;
- ноющие боли в области поясницы;
- диспепсические расстройства (жидкий стул, рвота);
- нарушение оттока мочи.
Маленький ребенок не может сам пожаловаться на болезненные ощущения. В таких случаях родители могут заметить их возникновение по изменению общего состояния малыша: плаксивости, капризности, появлению периодического вздрагивания, подтягивания ножек во время плача, отказа от еды и пр.
Впоследствии, при прогрессировании пиелоэктазии, у ребенка могут возникать частые пиелонефриты и другие воспалительные процессы в почках.
Если пиелоэктазия провоцируется другими заболеваниями мочевыделительной системы (например, мочекаменной болезнью), то на первый план выходят симптомы основного недуга. Как правило, такая патология выявляется при проведении диагностики основного заболевания.
Основным методом выявления пиелоэктазии почек является УЗИ. Впервые такая патология может обнаруживаться еще во время внутриутробного развития. После рождения ребенка УЗИ должно выполняться через каждые 2-3 месяца до 1 года жизни, а после этого – 1 раз в полгода. Кроме этого, рекомендуется периодическое проведение анализов мочи (общий, по Нечипоренко и др.).
При пиелоэктазии почек во время УЗИ могут выявляться следующие последствия этой патологии:
- мегауретер – расширение мочеточника;
- уретроцеле – мочеточник впадает в мочевой пузырь, раздувается в виде пузырька, а вход в него сужается;
- пузырно-мочеточниковый рефлюкс – поток мочи забрасывается в другую сторону;
- гидронефроз – сопровождается расширением лоханки, а мочеточник остается суженным;
- эктопия мочеточника – мочеточник впадает у мальчиков в уретру, а у девочек – во влагалище;
- присутствие клапанов задней уретры приводит к двухсторонней пиелоэктазии и расширению мочеточников.
При выявлении признаков прогрессирования пиелоэктазии в качестве дополнительных методов исследования назначается:
При выявлении пиелоэктазии почек у плода или новорожденного ребенка медикаментозное лечение назначается не всегда. Если патология протекает бессимптомно, то родителям рекомендуется соблюдать следующие правила:
- Регулярно проводить контрольные УЗИ и посещать наблюдающего ребенка врача.
- Организовать правильное питание.
- Соблюдать правила гигиены.
- Предупреждать развитие воспалительных заболеваний мочеполовых органов.
При появлении признаков прогрессирования патологии, которые выявляются на УЗИ, ребенку назначаются курсы медикаментозной терапии, направленные на обеспечение нормального оттока мочи и устранение возникающих воспалительных процессов. Если пиелоэктазия провоцируется мочекаменной болезнью, то ребенку назначается диета, предупреждающая образование конкрементов, и соответствующее лечение – консервативное или хирургическое.
Необходимость проведения корректирующих операций при пиелоэктазии почек определяется клинической картиной и присутствием снижения функций почек. По данным статистики хирургическое лечение данной патологии назначается примерно в 25-40 % случаев. При выполнении таких вмешательств, которые могут выполняться по классическим или эндоскопическим методикам, хирург устраняет препятствующие нормальному оттоку мочи факторы (мочеточниковый рефлюкс, новообразования, сужения и пр.). После операции ребенок проходит полный курс реабилитации.
При выявлении пиелоэктазии почек у детей их родителям необходимы консультации нефролога и уролога. Для уточнения клинической картины патологии проводятся периодические УЗИ почек и анализы мочи. При необходимости обследование дополняется цистографией, экскреторной урографией и КТ почек.
Пиелоэктазия почек у детей может протекать бессимптомно и самоустраняться с возрастом или приводит к выраженным нарушениям оттока мочи и вызывает появление различных осложнений. При выявлении этой патологии ребенок на протяжении нескольких лет должен наблюдаться у специалиста и проходить регулярные УЗ-исследования. В зависимости от тяжести клинических проявлений пиелоэктазии почек для устранения этого состояния может назначаться консервативное или хирургическое лечение.
источник
Почки играют роль биологического фильтра, который обеспечивает постоянство в организме. Именно функционирование почек способствует выводу продуктов обмена, а также позволяет достичь равновесия в органах. Так, у взрослого человека через почки каждый день проходит около 2000 л крови, которые образуют около 2 л вторичной мочи.
Конечно же, в ситуации с детьми эти показатели меньше, и изменяются они в зависимости от возраста. У детей пиелоэктазия по МКБ-10 имеет код Q63, в большинстве случаев носит врожденный характер, поскольку почки закладываются на 2 месяце внутриутробного развития.
Данное заболевание почек вызывается следующими причинами:
- сужение мочеточника;
- пороки развития почечных сосудов;
- нарушения обмена веществ;
- аномальное развитие органов мочевыделительной системы.
Вышеуказанные неполадки в работе почек возникают на разных стадиях развития плода во время беременности.
- неконтролируемый прием медицинских препаратов;
- лучевое облучение (даже при лечении доброкачественных образований);
- внутриутробная инфекция;
- проживание в местностях с неблагоприятной экологической ситуацией;
- травмы мочеточника;
- вредные привычки.
Чем раньше будет устранен неблагоприятный фактор, который оказывает пагубное влияние на формирование у ребенка почек, тем более незаметными будут его последствия.
Наиболее опасные пороки развития возможны на раннем сроке беременности, в начале эмбриогенеза. Чтобы выявить отклонения, рекомендуется проводить УЗИ в срок. Приобретенная пиелоэктазия возникает в основном на протяжении первого-второго года жизни.
Изначально пиелоэктазия может протекать полностью бессимптомно. В особенности это происходит при вовлеченности в процесс заболевания только одной из почек, поскольку здоровая почка испытывает чрезмерную нагрузку, выполняя свои функции и работая за ослабленный орган. Более выраженные признаки могут свидетельствовать о развитии двустороннего процесса пиелоэктазии.
Внешние проявления расширения лоханок могут различаться в зависимости от возраста больного. В основном же заболевание поражает маленьких детей и взрослых мужчин. У новорожденных деток наблюдаются неспецифические симптомы:
- частый плач;
- капризность;
- температура;
- снижение аппетита;
- изменение поведения;
- рвота;
- сниженная активность;
- диарея;
- бледность;
- апатия.
При пиелоэктазии детей обычно беспокоит боль в спине, в области паха и живота, боль может периодически то появляться, то ослабевать. Общим проявлением данного заболевания является присутствие в моче гноя, что выражается в ее мутности. Нередко изменяется разовый объем выделенной мочи. Так, у детей данное состояние могут обнаружить родители, а вот старшие люди обычно могут игнорировать этот симптом.
Через некоторое время после развивающегося заболевания у больного может возникать интоксикация организма, в результате чего ребенок может испытывать тошноту, общее недомогание, а также отказываться от пищи.
У мужчин мочеточник может выпадать в мочеиспускательный канал, а у женщин — во влагалище. Устье мочеточника сужается, образуется кистозное и шаровидное выпячивание внутрипузырного отдела в мочеточнике. Моча из полости по мочеточнику возвращается снова в почку. Также может происходить расширение мочеточника, сопровождающееся сбоями в работе органов мочевыделения.
В период плановой диагностики начиная с 17-й недели беременности обнаруживается пиелоэктазия будущего малыша. Гидронефроз и пиелоэктазию обнаруживают с помощью обзорного УЗИ брюшной полости либо УЗИ почек. В дополнение могут проводиться рентгеноконтрастные обследования (урография, цистография). Объем лоханки не должен меняться после мочеиспускания. При диагностировании заболевания немаловажно сделать УЗИ после появления малыша на свет.
Из-за физических отличительных черт строения мочеполового аппарата у мальчиков врожденная пиелоэктазия прослеживается больше, чем у девочек, однако проходит скорее. Терапия не потребуется. Для полного контроля динамики расширения лоханки УЗИ делают четыре раза в год. Анатомически почка при пиелоэктазии у ребенка слева немного больше и находится выше – это немаловажно при прочтении заключения диагностики.
Мочекаменное заболевание также требует выполнения УЗИ, рентгенограммы почек, компьютерной томографии и других способов, позволяющих обнаружить четкую локализацию камней и прослеживать их перемещения. Конечный диагноз устанавливается педиатром либо урологом на базе заключения специалиста ультразвуковой диагностики.
Главным способом раскрытия пиелоэктазии почек считается исследование. В первый раз подобное нарушение способно проявляться еще в период внутриутробного формирования. Уже после появления на свет детей исследование должно осуществляться каждые 2-3 месяца вплоть до 1 года, а уже после – 1 один раз в полгода. Помимо УЗИ, рекомендовано периодически сдавать анализ мочи (общий, по Нечипоренко и др.).
При пиелоэктазии почек во время УЗИ выявляются следующие результаты данной патологии:
- мегауретер – увеличение мочеточника;
- уретроцеле – мочеточник погружается в мочевой пузырь, раздувается в виде пузырька, а доступ в него сужается;
- пузырно-мочеточниковый рефлюкс – течение мочи в иную сторону;
- гидронефроз – сопровождается расширением лоханки, а проток остается сжатым;
- эктопия мочеточника – проток погружается у парней в уретру, а у девчонок – в вагину;
- присутствие клапанов задней уретры приводит к двухсторонней пиелоэктазии и расширению мочеточников.
При обнаружении показателей прогрессирования болезни в качестве дополнительных способов изучения назначаются: цистография, экскреторная урография, КТ почек.
Двухсторонняя пиелоэктазия у ребенка представляет собой патологическое состояние органов, отвечающих за выведение мочи, которое приводит к увеличению лоханки. Это состояние в основном диагностируется у детей и мужчин, что обусловлено физиологическими особенностями их мочеполовой системы.
Пиелоэктазия почек, зависимо от местонахождения, степени поражения и показателей работы выделительной системы, предполагает применение метода выжидания, оперативного вмешательства (в очень тяжелых случаях), а также медикаментозного лечения. Например, если пиелоэктазия обнаруживается у новорожденного или у ребенка до 3 лет, уролог рекомендует подождать, при условии постоянного проведения осмотров и УЗИ. Эту же тактику можно применять и для взрослого человека, который имеет первую степень болезни.
При патологии, которая была спровоцирована воспалением или инфекцией, рекомендовано применение консервативного лечения пиелоэктазии у детей, для чего показано применение антибактериальной терапии. Вместе с антибиотиками, больному назначают комплекс минералов и витаминов, а также иммуностимуляторы, которые дают возможность поддерживать иммунитет и повышать защитные силы организма.
Также для избавления от двусторонней пиелоэктазии у детей применяют пробиотики, которые помогают восстановить и защитить микрофлору кишечника от воздействия антибиотиков. В том случае, если печеночные лоханки расширились от повышенного артериального давления в мочевыводящей системе, уролог может назначить использование миотропных спазмолитиков. Они расслабляют мышцы выделительной системы.
Если в почках образуются камни, которые могут способствовать затруднению оттока мочи, лечение должно заключаться в их дроблении и выведении. В основном применяют «Фитолизин», «Канефрон» и т. д.
Увеличение лоханки почек у ребенка – это довольно редкая патология, которая не возникает беспричинно. Примечательно, что данная патология не всегда считается болезнью, обычно пиелоэктазия является результатом функционального нарушения, без патологической причины. Но при обнаружении у ребенка патологии необходимо как можно скорее провести дополнительное обследование и находиться под наблюдением доктора.
Народная медицина предлагает довольно много рецептов, которые помогают эффективно убрать все симптомы пиелоэктазии правой почки у ребенка. Они же помогают и при заболевании левой почки. Принцип их действия основан на выведении камней, песка и солей из мочевыделительной системы. Кроме того, они нормализуют работу органов и подавляют воспалительный процесс.
Для лечения у ребенка пиелоэктазии левой почки (и правой) применяют такие рецепты:
- Настой из плодов можжевельника, березовых почек, корней одуванчика: берут по 1 ст. л. хорошо измельченного сырья каждого растения, кладут в термос и заливают 1 л кипятка. Через 12 часов отвар процеживается и принимается по 0,5 ст. трижды в сутки.
- Настой из горицвета, овса, хвоща полевого и крапивы: как и в предыдущем варианте, берется смесь из всех ингредиентов, так же заливается кипятком, настаивается на протяжении 12 часов и принимается 4 раза в день по 50 мл.
- Настой спорыша: этот напиток рекомендуется готовить для ребенка ежедневно. Для его приготовления 1,5 ст. л. травы нужно залить 1 ст. кипятка и оставить на 2 часа. Процеженный напиток принимается на протяжении дня небольшими глотками.
- Витаминный настой из шиповника: горсть плодов засыпается в термос и заливается 2 л горячей воды. Настой нужно выдержать 2 часа и принимать понемногу каждый день, до полной нормализации состояния. Можно добавить в настой совсем немного меда для улучшения его вкуса. Также при пиелоэктазии полезно пить настои из черной смородины, клюквы и брусники.
- Настой красильной марены при пиелоэктазии у ребенка справа или слева: необходимо хорошо измельчить корни растения, засыпать 1 ст. л. растения в кастрюлю и залить 1 ст. горячей воды. Приготовленный раствор нужно довести до кипения, проварить около 7 минут на небольшом огне. Затем отвар охлаждается, процеживается и принимается перед едой по 50 мл. Важно помнить, что данное народное средство может окрасить мочу ребенка в красный цвет – бояться этого не стоит!
Длительность лечения обязательно должна быть согласована с врачом, в особенности если речь идет о ребенке. При показаниях может понадобиться проведение хирургических манипуляций.
Пиелоэктазия почек у детей до года – это довольно серьезный патологический процесс, при развитии которого у ребенка наблюдается увеличение размеров ее лоханки. Легкая форма данного заболевания может пройти самостоятельно после дозревания мочевыделительной системы ребенка.
Оперативное вмешательство обычно может быть назначено в случае развития двусторонней пиелоэктазии или при односторонней, если имеется тяжелая форма заболевания. Главной задачей операции является восстановление проходимости мочеиспускательного канала, что позволяет получить нормальный отток мочи. Обычно оперативное вмешательство не травматичное и не сложное, выполняется эндоскопическим способом, без обширных разрезов.
Если операция при пиелоэктазии у ребенка справа или слева будет проведена сразу после обнаружения болезни, в будущем сохраняется риск возникновения рецидива, но таких случаев зафиксировано мало. Встречается у детей до возраста 5-7 лет. В момент рецидива пиелоэктазия проявляется в более легкой форме, причем проводить операцию повторно не нужно.
В общем же, при пиелоэктазии прогнозы после оперативного вмешательства у детей благоприятные, и если все же потребуется проведение операции, бояться этого не стоит – она приведет организм в норму, а также не допустит развития более серьезных осложнений и заболеваний.
Чтобы такое заболевание, как пиелоэктазия, не развивалось ни у детей после их рождения, ни у взрослых, нужно соблюдать необходимые меры профилактики:
- Не пренебрегать личной гигиеной.
- Предупреждать заранее разнообразные инфекционные процессы в почках.
- Правильно кушать и соблюдать минеральную диету.
- Предупреждать возникновение мочекаменной болезни: хорошо пить, принимать мочегонные снадобья.
Чтобы не дать развиваться мочекаменному заболеванию, эффективно очищать почки при помощи арбуза. Такое очищение необходимо проводить как минимум раз в год, в то самое время, когда идет период созревания арбузов. Это отличное мочегонное средство, которое эффективно выводит из почек не только песок, но и маленькие камни вместе с потоком мочи.
Для профилактики указанного заболевания рекомендовано прибегать и к народной медицине. Снадобья также дают мочегонное действие, выводят из почек песок с камнями и помогают лечить хронические процессы в любом организме, восстанавливают нормальное функционирование почек. Стоит отметить, что народные средства будут более безопасны, в отличие от медикаментов, не только для взрослых, но и для совсем крохотных детей.
источник
Клиницисты выделяют множество причин, которые приводят к расширению почечных лоханок. Учитывая, что первостепенный фактор развития пиелоэктазии – застой мочи в почках и затруднение ее нормального оттока, способствовать развитию патологии могут следующие заболевания и состояния:
- аномальное строение лоханочно-мочеточникового аппарата;
- сдавление сосудами или внутренними органами просвета мочеточников;
- слабость мускулатуры;
- редкие мочеиспускания;
- перекруты мочеточников;
- травмы;
- инфекционные заболевания почек – пиелонефрит, нефрит;
- аутоиммунные патологии почек – гломерулонефрит.
У плода диагностируют пиелоэктазию преимущественно правой почки. Способствовать развитию пиелоэктазии у плода и у младенцев первых дней жизни могут преэклампсия во время беременности, патологии почек у матери, генетические нарушения, вредные привычки матери во время гестации. При наследственной природе болезни патология диагностируется на УЗИ еще на 16–20 неделе беременности.
У детей старшего возраста пиелоэктазия возникает при воспалении органов мочеполовой и мочевыделительной системы, а также закупорке мочеточников слизистым компонентов, гноем, отмершей тканью.
При мочекаменной болезни вероятно перекрытие мочеточников конкрементами, камнями. У малышей раннего возраста на фоне каликопиелоэктазии наблюдается синдром нейрогенного мочевого пузыря, что приводит к энурезу в более старшем возрасте, постоянному давлению на органы мочевыделительной системы.
Пиелоэктазия у детей разного возраста нередко приводит к другим патологиям почек и мочевыводящих путей. Застой мочи приводит к следующим осложнениям:
- мегауретер – из-за повышенного давления в полости мочевого пузыря;
- уретероцеле – сдавление мочеточников, сужение уретрального просвета;
- гидронефроз – прогрессирующее расширение почечных лоханок с последующей атрофией паренхиматозной ткани;
- эктопия уретры – изменение анатомии уретры из-за хронического нарушения оттока мочи;
- микролитиаз – состояние, при котором в почках скапливаются микролиты (конгломерат солевого осадка, кристаллических частиц);
- хронический пиелонефрит – воспаление почек с постепенным замещением здоровой ткани на соединительную;
- пузырно-мочеточниковый рефлюкс – обратный заброс мочи в мочевой пузырь.
Все эти патологические состояния осложняют нефрологический анамнез ребенка, приводят к снижению почечной функции и развитию хронической почечной недостаточности.
Острые осложнения на фоне активного воспалительного процесса, инфицирования мочи приводят к генерализации очага инфекции, вплоть до развития сепсиса.
Важно понимать, что не в каждом случае пиелоэктазия приводит к серьезным осложнениям. Нередко расширение почечных лоханок у новорожденных спустя некоторое время проходит самостоятельно.
О прогрессировании патологии и нарушении почечных функций говорит отрицательная динамика за год, изменение структуры лоханок, появление первых внешних признаков болезни . После выявления патологического состояния ребенка ставят на учет к детскому нефрологу, урологу.
Пиелоэктазия классифицируется по нескольким критериям: распространенность или локализация, степень тяжести, время возникновения и сопутствующие заболевания. По распространенности выделяют следующие виды патологии:
- расширение левой почки;
- правостороннее расширение;
- расширение обеих почек.
В первом случае говорят об односторонней пиелоэктазии. Во втором – имеет место двусторонняя пиелокаликоэктазия. По стадии развития существует следующая классификация:
- легкая степень – расширение едва превышает 7 мм, симптомы отсутствуют, функция почек не страдает;
- средняя или умеренная – расширение достигает 10 мм, симптомы слабые, наблюдается развитие сопутствующих состояний;
- тяжелая – пиелоэктазия выраженная, наблюдаются различные функциональные расстройства почек и органов мочевыделительной системы.
Умеренная и тяжелая степень пиелоэктазии требует обязательной медицинской коррекции во избежание серьезных осложнений. По времени возникновения выделяют врожденное и приобретенное расширение почечных лоханок.
При облегченном течении заболевания у детей первые признаки замечают спустя несколько месяцев или лет с момента дилатации почечных лоханок. Выраженная пиелоэктазия у детей различного возраста характеризуется следующими проявлениями:
- увеличение объемов живота за счет увеличения почек;
- дизурические расстройства, особенно при симптоме болезненного мочеиспускания;
- положительный синдром поколачивания (болезненная реакция на постукивания со стороны спины);
- лабораторные признаки воспаления;
- симптомы хронической почечной недостаточности.
В лабораторных данных анализа мочи могут повышаться эритроциты, белок, лейкоциты. При развитии ХПН нарастают уровни остаточного азота, мочевины, креатинина, нарушается водно-электролитный баланс. Наряду с пиелоэктазией нередко диагностируют вторичный гиперпаратиреоз и другие расстройства функции щитовидной железы.
Признаки зависят от сопутствующих заболеваний, степени нарушения почечных функций, возраста ребенка. В основе диагностики – проведение ультразвукового исследования почек и органов малого таза, рентгеноконтрастные и лабораторные методы (исследование мочи, крови).
Ультразвукового исследования обычно достаточно для постановки окончательного диагноза. Врачи-диагносты определяют патологические отклонения по следующим параметрам:
- плод 31–32 недели – лоханочная полость 4–5 мм (в патологический процесс вовлекается преимущественно левая почка);
- плод 33–35 недели – допустимое расширение до 6 мм;
- плод 35–37 недель – размер 6,5–8 мм;
- у новорожденного и младенцев первых дней жизни – до 7 мм;
- ребенок от 1 месяца до года – 5–7 мм;
- ребенок старше 12 месяцев – 7 мм (часто поражается именно правая почка).
При превышении показателей говорят о расширении почечных лоханок. При незначительном лечении ребенка ставят на учет и проводят повторную диагностику спустя 3–6 месяцев. Одновременно на УЗИ определяют структуру почечной ткани, камни и конкременты, кисты и другие патологические включения.
Если размеры почечных лоханок приходят в норму, то наблюдение сокращают до 1 раза в год. При отрицательной динамике назначают дополнительное исследование и соответствующее лечение.
После диагностических мероприятий и определения степени тяжести пиелоэктазии назначают терапию. Схема лечения сильно варьирует, зависит от множества факторов: причин застоя мочи, сопутствующих заболеваний и осложнений, клинической картины. В основе медикаментозной терапии лежат следующие группы препаратов:
- противовоспалительные и антибактериальные средства;
- уроантисептики;
- препараты от камнеобразования;
- средства для снижения креатинина, мочевины, восстановления электролитного состава плазмы крови;
- мочегонные препараты.
При гематурическом синдроме назначаются препараты железа. Наряду с медикаментозной терапией показана лечебная диета с низким содержанием белка, соли. Пациентам с отеками ограничивают объем суточной жидкости.
Хирургическое лечение назначается в тяжелых случаях, особенно, если застой мочи вызван аномалиями развития органов мочеполовой системы, при двустороннем состоянии. После операции ребенку показан длительный реабилитационный период.
Некоторые клиницисты считают, что умеренная пиелоэктазия почек у ребенка проходит самостоятельно без особенного вмешательства. Требуется лишь наблюдение за динамикой патологического процесса. Во время взросления ребенка существует три основных периода развития почечных структур, которые могут повлиять на развитие пиелоэктазии: до года, период интенсивного вытягивания и роста внутренних органов в 6–7 лет, пубертатный возраст.
Специфичной профилактики пиелоэктазии не существует, однако снизить риск формирования патологии можно еще на стадии беременности. Женщинам показано контролировать объем суточной жидкости, избегать воздействия вредных факторов, контролировать состояние почек при осложненном нефроурологическом анамнезе.
Прогноз при пиелоэктазии почек у ребенка сильно варьирует, что зависит от причин возникновения патологии, сочетания с другими заболеваниями, симптомов. При стойких функциональных расстройствах почек проводят соответствующее лечение. При развитии ХПН требуется адекватная диета, длительная медикаментозная терапия для предупреждения или лечения осложнений, пересадка почки при терминальной стадии ХПН.
источник
Есть такие заболевания, которые считаются находками. То есть обнаружить их можно лишь случайно, при обследовании на предмет других патологий. К таким «скрытым» недугам относится пиелоэктазия почек. Случайное обнаружение этой патологии вызывает множество вопросов — что это такое, откуда оно взялось и как это лечить. Обо всем этом вы узнаете из этой статьи.
Пиелоэктазия почек — состояние, при котором почечные лоханки, а иногда и чашечки расширяются. Само по себе это не опасно, но расширение вызывает определенные изменения в работе мочеполовой системы, провоцируя воспалительные процессы. Нарушается отток мочи, что является предпосылкой для развития разнообразных заболеваний почек и мочевыделительной системы.
Патологическое расширение лоханок почувствовать нельзя, заболевание протекает полностью бессимптомно, именно поэтому оно и считается «случайной находкой».
Сам факт обнаружения позволяет объяснить, почему у ребенка возникли иные проблемы с мочеполовой системой. Иными словами, пиелоэктазия рассматривается, как первопричина.
Школьных познаний в области физики вполне достаточно, чтобы понять, как именно происходит расширение лоханки. Если отток мочи на каком-то отрезке мочевыводящего пути нарушен, пути сужены, имеются преграды, то лоханка переполняется и как бы растягивается. Отсюда становится понятно, почему у мальчиков патология встречается чаще, чем у девочек примерно в 4 раза. Мочеполовая система девочки устроена так, что стеноз возможен лишь в редких случаях, у мальчика же сужение какого-либо отдела мочевыводящих путей — вовсе не редкость, причем довольно часто оно является нормальным, то есть обусловленным физиологически.
Найти пиелоэктазию могут еще у плода на УЗИ в женской консультации. Реже патологию удается найти у новорожденных, поскольку ультразвуковая диагностика не входит в медицинские осмотры в первый месяц жизни малыша. Зато у грудничка обнаружить расширение лоханок почек достаточно просто, если в 3 месяца или в 1 год на обязательном плановом медосмотре в поликлинике ребенку делают УЗИ почек.
Но такой вид исследования делают далеко не всегда, а потому часто патологическое расширение удается найти гораздо позже, когда малыша начинает что-то беспокоить и требуется проведение УЗИ почек. Многие узнают о таком диагнозе только во взрослой жизни.
Примерно у каждого десятого ребенка с пиелоэктазией причины являются врожденными. Они складываются под влиянием неких неблагоприятных факторов еще в период нахождения ребенка в утробе матери:
- сужение просвета мочеиспускательного канала;
- поражения центральной нервной системы, которые отражаются на нарушении функций мочеиспускания;
- аномалии развития почек, мочеточников, уретры из-за «ошибки» при закладке органов;
- стеноз уретры;
- нарушения в работе кровеносной системы.
Отдельно стоит сказать о фимозе. Для новорожденных мальчиков сужение крайней плоти — физиологическая врожденная норма.
У большинства из них такой фимоз проходит самостоятельно. Небольшой процент детей с сохраняющимся фимозом — это и есть группа риска по развитию пиелоэктазии.
Чаще пиелоэктазия носит приобретенный характер. Лоханки и полости почек способны расширяться под воздействием неких внутренних процессов:
- нарушение гормонального фона;
- воспалительные заболевания мочеполовой системы (цистит, пиелонефрит и другие);
- острые инфекционные заболевания, отравления химикатами и токсинами, которые увеличивают нагрузку на почки;
- травмы органов малого таза;
- опухоли;
- сахарный диабет;
- мочекаменная болезнь и отложение солей.
Стеноз (сужение) может возникнуть на одном из пяти участков:
- мочеиспускательный канал и мочевой пузырь;
- наружное давление на мочеточник;
- перегиб мочеточника;
- сужение или иная преграда в просвете мочеточника;
- изменения структур стенок мочеточника и верхних отделов.
Приобретенные причины могут быть обусловлены и вполне физиологически — у недоношенных детей слабая брюшная стенка, недостаточно хорошо развита мускулатура мочевыводящих путей, поэтому патология достаточно часто обнаруживается именно у детей, появившихся на свет раньше положенного акушерского срока. Органы у новорожденных растут неравномерно, в некоторых случаях нагрузка на почки, которые «не успевают» по темпам роста за остальными органами, становится настолько большой, что лоханки из-за скопления жидкости начинают расширяться.
Наиболее «опасный» с точки зрения развития пиелоэктазии возраст, когда рост ребенка наиболее бурный, – 5-6 месяцев, 1 год, 3 года, 5-7 лет.
Поскольку почки — орган парный, заболевание может быть односторонним или двусторонним. Односторонняя форма чаще представлена пиелоэктазией левой почки. Пиелоэктазия правой почки встречается на 45% реже. Патологические расширение лоханок обеих почек (двусторонняя форма) достаточно часто свойственная именно детям. Односторонняя форма – тоже не редкость в детском возрасте, но более свойственна взрослым.
Выделяют три степени недуга, они определяются степенью поражения: легкую, среднюю и тяжелую. Если расширенными оказываются не только почечные лоханки, но и чашечки этих органов (полости), то недуг называют каликопиелоэктазией.
При одностороннем заболевании симптомов может не быть вообще, ведь при пиелоэктазии правой почки, ее функции берет на себя левая и наоборот.
Компенсаторные способности детского организма невероятно высоки. Некоторые признаки, которые должны стать «тревожным звоночком», могут наблюдаться (но не обязательно! ) лишь при двусторонней патологии. При этом вероятность наступления осложнений увеличивается. А как только они начинаются, ребенка ведут на прием к врачу, который назначает УЗИ почек и факт пиелоэктазии становится очевидным.
Чаще всего расширение лоханок вызывает:
- пиелонефрит;
- уретроцеле;
- пролапс мочеточника.
Чтобы не допускать до таких и других не менее серьезных диагнозов, при первых подозрениях на неполадки в работе почек, сразу нужно вести ребенка к врачу. Родителей должны насторожить такие признаки, как отечность рук и ног, лица, особенно ближе к вечеру, мутная моча, наличие крови в моче, частое или редкое мочеиспускание, боли при опорожнении мочевого пузыря, ухудшение общего самочувствия ребенка, частные головные боли, тянущие боли в области поясницы.
Заметить у ребенка патологическое расширение лоханки почки можно на ультразвуковом исследовании, начиная с 18-20 недели беременности мамы. Внимательный врач-диагност способен разглядеть пиелоэктазию у плода-мальчика уже с 17 недели беременности. Будущей маме ни в коем случае не нужно впадать в панику, если такой заключение прозвучало. Дело в том, что во многих случаях расширение лоханок почек может быть физиологическим и пройдет самостоятельно.
Иногда проблема впервые обнаруживается у плода незадолго до родов — на 34-36 неделе беременности. В этом случае нервничать также не стоит.
За беременной после установления факта возможной пиелоэктазии у ребенка осуществляется усиленное наблюдение.
После рождения ребенка обязательно обследуют неонатологи с привлечением уролога и нефролога. Часто наблюдение сохраняется до момента, когда ребенку исполнится полтора года. Именно к этому возрасту у многих малышей проблема решается сама собой. Если этого не происходит, решается вопрос о лечении.
Врачебный диагностический контроль детям с легкой степенью заболевания проводят раз в полгода — делают УЗИ, оценивают динамические показатели анализов мочи. Средняя степень патологии нуждается в диагностике каждые три месяца. И только тяжелая форма болезни требует срочных медицинских мер и последующего наблюдения.
Эхографические признаки патологии — расширение размеров лоханок. В норме размер лоханки у плода до 31-32 недель беременности не должен превышать 4 мм. На 36-37 неделе почечные лоханки в норме увеличиваются до 7 мм. Если будущей маме говорят, что лоханки почек плода превышают 10 мм, это тревожный сигнал, который говорит о вероятном развитии пиелоэктазии.
Норма размеров лоханки почек для детей после рождения — 6-7 мм, небольшое превышение до 8-9 мм может считаться индивидуальной унаследованной особенностью. У детей старше 3 лет размеры лоханки могут быть в пределах 8 мм. Превышение порога в 10 мм в любом возрасте — основание для посещения нефролога и уролога.
Легкая степень патологического расширения лоханки в особом лечении не нуждается, достаточно динамического наблюдения за состоянием ребенка, ему чуть чаще, чем другим деткам, могут выписывать направление на анализы мочи. Средняя степень требует лечения не всегда. Достаточно часто доктора выбирают тактику наблюдения, ведь проблема в растущем детском организме вполне может разрешиться самостоятельно.
Тяжелые и умеренно-тяжелые формы пиелоэктазии чаще всего требуют оперативного вмешательства, даже у грудного ребенка. Хирургическое вмешательство рекомендовано в случае умеренного двустороннего расширения лоханок или в случае тяжелой пиелоэктазии правой или левой почки.
Основная цель операции — восстановить проходимость мочевых путей, чтобы ничто более не препятствовало прохождению мочи, чтобы жидкость не скапливалась в лоханках и не расширяла их.
Сама операция не считается травматичной, проводится она без прямых разрезов. Для достижения цели вполне достаточно эндоскопического способа.
Миниатюрные инструменты вводятся непосредственно через уретру, все манипуляции хирург проводит, сверяясь с картинкой на мониторе, которую «транслирует» микроскопическая камера, расположенная на эндоскопе. Суженые пути расширяют, преграды (солевые отложения) убирают. Если мочеточники изогнуты, их возвращают в нормальное состояние. После операции, которая проводится под общим наркозом, ребенок получает курс противовоспалительных препаратов, чтобы избежать присоединения инфекции и развития послеоперационного воспаления.
Если операция проведена в раннем возрасте, есть вероятность развития рецидива недуга. В период бурного роста (в 5-7 лет) очень часто пиелоэктазия возвращается, но обычно это происходит в менее сложной и тяжелой степени. Поэтому повторная операция нужна не всегда.
Особых препаратов для консервативного лечения пиелоэктазии не существует. В некоторых случаях врач может назначать симптоматическое лечение — препараты для снятия отеков, мочегонные средства, антибиотики. Но обычно в них при легких формах болезни нет никакой необходимости. А в тяжелых случаях лекарства бессильны, нужна именно операция.
Народными средствами, травами и гомеопатическими препаратами этот недуг вылечить нельзя. Поэтому не стоит поить ребенка отварами петрушки и давать гомеопатические капли, рекламируемые, как «самое лучшее средство от всех проблем с почками».
Если у ребенка обнаружена легкая или средняя пиелоэктазия, не стоит паниковать. Грамотное наблюдение за состоянием малыша обеспечат врачи. А от себя родители могут только проследить, чтобы нагрузка на почки была максимально снижена. Для этого:
- следует ограничивать количество потребляемой жидкости, объем выпитого не должен превышать возрастной нормы;
- обязательно нужно следить за тем, сколько малыш писает — в идеале количество выделенного чуть меньше количества выпитого или равно ему;
- ребенок не должен переохлаждаться, сидеть на холодных поверхностях;
- все инфекционные болезни (ОРВИ, грипп и другие) должны лечиться под наблюдением врача, поскольку нагрузка на почки в период заболевания возрастает, самолечение исключено полностью;
- особое внимание следует уделить приему лекарственных препаратов. Многие таблетки и сиропы детям с проблемами почек противопоказаны или дозируются строго индивидуально.
О том, как работают почки, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Различные заболевания мочеполовой системы являются частым явлением в современной медицинской практике. Нередко среди них встречается и такая патология как пиелоэктазия – расширение почечных лоханок либо полостей, сопровождающееся затруднением оттока мочи из почек. Лоханка – это место, где моча собирается из почек и следует в мочеточники. Термин «пиелоэктазия» произошел от двух слов «pyelos» и «ectasia», что в переводе с греческого языка означает «лоханка» и «расширение». Согласно данным статистики мальчики страдают от данного недуга в 3 — 5 раз чаще, нежели девочки.
Существует несколько классификаций данного состояния. Согласно одной из них данный недуг может быть:
- односторонним: поражению подвергается левая или правая лоханка;
- двусторонним: поражены обе лоханки.
По степени тяжести различают:
- легкую форму;
- среднюю форму;
- тяжелую форму.
Если наряду с лоханками наблюдается расширение чашечки, тогда речь идет о гидронефротической трансформации почек. Данное явление именуют также пиелокаликоэктазией. При одновременном расширении мочеточника на лицо уретеропиелоэктазия или уретерогидронефроз.
Существует четыре группы причин, которые могут привести к развитию данного заболевания.
1.Врожденные динамические:
- стеноз (стеснение) наружного отверстия уретры;
- выраженный фимоз (сужение крайней плоти, которое не позволяет полностью раскрыть головку полового члена);
- клапаны и стриктуры (органические сужения) уретры;
- нейрогенная дисфункция мочевого пузыря (различные нарушения процесса мочеиспускания, возникающие вследствие неврологических патологий).
2.Приобретенные динамические:
- гормональные изменения;
- заболевания со значительным увеличением количества мочи (сахарный диабет и др.);
- воспалительные патологии почек;
- инфекционные процессы с выраженной интоксикацией;
- опухоли простаты или уретры;
- сужение уретры травматического и воспалительного характера;
- доброкачественная аденома (опухоль) простаты.
3.Врожденные органические:
- аномалии развития почек, которые приводят к сдавливанию мочеточника;
- аномалии развития стенки верхних мочевых путей;
- аномалии развития мочеточника;
- изменения, вызванные кровеносными сосудами, которые находятся в тесной взаимосвязи с верхними мочевыми путями.
4.Приобретенные органические:
- воспаление мочеточника и окружающих тканей;
- опухоли мочеполовой системы;
- злокачественные или доброкачественные новообразования соседних органов;
- нефроптоз (опущение почки);
- мочекаменная болезнь;
- болезнь Ормонда (прогрессирующее сдавливание рубцовой тканью одного либо обоих мочеточников вплоть до полного закрытия их просвета);
- воспалительные и травматические сужения мочеточника.
Чаще всего данный недуг протекает бессимптомно. Больного беспокоят признаки основной патологии, которая стала причиной развития пиелоэктазии. Кроме этого о себе могут дать знать признаки инфекционно-воспалительного процесса, который развивается в результате длительного застоя мочи в лоханке.
- при проведении УЗИ (ультразвукового исследования) наблюдается изменение размеров лоханки как до, так и после мочеиспускания;
- размеры лоханки достигают либо превышают 7 мм;
- размеры лоханки изменились в течение года.
- снижение функций почек;
- пиелонефрит (воспаление почки);
- атрофия (уменьшение размеров) почечной ткани;
- склероз почки (состояние, сопровождающееся отмиранием почечной мочепроизводящей ткани).
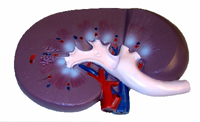
1. Эктопия мочеточника – впадение мочеточника во влагалище у девочек либо в уретру у мальчиков. В большинстве случаев наблюдается при удвоениях почки;
2. Гидронефроз – характеризуется резким расширением лоханки без расширения мочеточника. Возникает из-за наличия препятствия в области лоханочно-мочеточникового перехода;
3. Мегауретер – резкое расширение мочеточника, которое может возникнуть вследствие сужения данного органа либо на фоне высокого давления в мочевом пузыре. Существуют и другие причины развития данного патологического состояния;
4. Пузырно-мочеточниковый рефлюкс – обратный поток мочи из мочевого пузыря в почку. Характеризуется явными изменениями размеров лоханки;
5. Клапаны задней уретры у мальчиков – при ультразвуковом исследовании удается обнаружить расширение обоих мочеточников;
6. Уретероцеле – мочеточник при впадении в мочевой пузырь раздут в виде пузырька. При этом отмечается сужение его выходного отверстия. При исследовании удается обнаружить дополнительную полость, которая располагается в просвете мочевого пузыря.
Если по результатам УЗИ у взрослого или ребенка обнаруживается пиелоэктазия, то следует обращаться к врачу-нефрологу (записаться) или урологу (записаться), в сферу профессиональной компетенции которых входит диагностика и лечение заболеваний органов мочевыделительной системы. В случае, когда речь идет о взрослом человеке, то обращаться нужно ко взрослому урологу или нефрологу. Если же речь идет о ребенке, то обращаться необходимо к детскому урологу или нефрологу. В крайнем случае, если попасть ни к урологу, ни к нефрологу по каким-либо причинам невозможно, то следует обращаться к врачу-хирургу (записаться).
Все вышеперечисленные лабораторные анализы позволяют судить о функциональной активности почек, то есть позволяют врачу понять, работает ли орган нормально, несмотря на расширение лоханок, или уже имеются нарушения в его функционировании. Если анализы в норме, то несмотря на расширение лоханок, компенсаторные возможности организма еще не истощены, и почки работают нормально. В таком случае при своевременном лечении почки совершенно не пострадают, и после терапии их размер придет к норме. Но если анализы оказываются не в норме, то это свидетельствует о том, что почки уже не справляются с нагрузкой, и в таком случае после даже правильного лечения могут фиксироваться остаточные явления или медленно развиваться различные заболевания.
Если по результатам анализов мочи выявлен воспалительный процесс, то дополнительно для выявления микроба-возбудителя инфекции назначается бактериологический посев мочи (записаться).
Далее для выяснения состояния почки и уточнения мест сужения мочевыводящих путей назначается рентгенологические исследование с контрастом – либо экскреторная урография (записаться), либо ретроградная уретеропиелография. Оба исследования обладают высокой информативностью, поэтому на практике обычно назначается только какое-либо одно, причем выбор осуществляется в зависимости от возможностей медицинского учреждения. Если данных урографии или уретеропиелографии оказалось недостаточно, то дополнительно может быть назначена томография (компьютерная или магнитно-резонансная).
Далее, если по результатам рентгеновского исследования с контрастом выявлено сужение или патология мочеточников, то для изучения их состояния, уточнения места и причины сужения, а также оценки состояния тканей в области соединения лоханки с мочеточником, врач назначает эндолюминальную эхографию (записаться).
Если же по результатам первичных лабораторных анализов выявлено нарушение функций почек, то для оценки кровотока в органе врач назначает допплерографию (записаться), ангиографию (записаться), нефросцинтиграфию (записаться) или реноангиографию.
Если проведенные вышеуказанные исследования не позволили выявить причин пиелоэктазии, то врач назначает эндоскопические исследования, такие, как уретроскопия, цистоскопия, уретероскопия, нефроскопия, позволяющие, так сказать, собственным глазом через специальное приспособление рассмотреть почки, мочевой пузырь и мочеточники изнутри.
От данной патологии можно избавиться только в том случае, если пациенту будет прописан адекватный курс терапии. Нередко заболевание исчезает и самостоятельно вследствие дозревания тех или иных органов мочеполовой системы ребенка. Бывают и такие случаи, когда не обходится без оперативного вмешательства. Операцию проводят в 25 — 40% случаев.
Особое внимание уделяют и профилактике развития воспалительных процессов. Что касается оперативных вмешательств, то их проводят эндоскопическими методами, т.е. с использованием миниатюрных инструментов, которые вводят через мочеиспускательный канал. В ходе таких операций удается устранить препятствие либо пузырно-мочеточниковый рефлюкс.
- своевременное лечение различных заболеваний мочеполовой системы;
- отказ от приема большого количества жидкости в случае, если мочевыделительная система не успевает ее вывести;
- четкое соблюдение всех правил здорового образа жизни при беременности.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
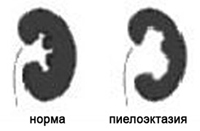
Пиелоэктазия — патологическое состояние, сопровождающееся увеличением почечной лоханки свыше 7 мм у детей и 10 мм у взрослого человека. Дилатация в течение долгого времени может оставаться незамеченной, но в процессе проявляется тянущими болями в области поясницы и нарушениями мочеиспускания.
Расширение почечной лоханки у ребенка — относится к врожденным особенностям анатомии и является самой частой патологией, выявляемой при ультразвуковом исследовании мочевыделительной системы. Чаще протекает бессимптомно, что затрудняет постановку диагноза и выявляется только у 25% детей с заболеванием. Аномалии мочевыводящих путей регистрируются у 5% всех новорожденных, причем в 3 раза чаще пиелоэктазия встречается у мальчиков.
Врожденная пиелоэктазия обычно выявляется во время обследования новорожденного. Небольшое расширение лоханки при плановом осмотре на УЗИ считается единственным признаком болезни. Если изменения более выражены, то появляются другие симптомы: снижение выделения мочи, возможно присоединение бактериальной инфекции мочевых путей, боли в животе, беспокойность, тошнота и рвота.
Приобретенная пиелоэктазия появляется позже в силу различных причин: мочекаменная болезнь, пережатие или сужение мочеточника, редкое мочеиспускание (из-за нарушения иннервации мочевого пузыря). Все они сводятся к застою мочи.
Рост органов мочевыделения очень сложный процесс. На него влияет большое количество факторов риска. Это лежит в основе разнообразия аномалий развития. К врожденным аномалиям относятся шесть причин:
- Гипоплазия мочеточника. Состояние, при котором мочеточник имеет вид тонкой трубки, меньший диаметр и истонченную стенку из-за недоразвития мышечной ткани.
- Стеноз мочеточника — сужение на любом уровне.Клапаны мочеточника. Слизистая оболочка может быть представлена складкой, которая препятствует току мочи.
- Хронический пиелонефрит. Проявляется симптомами интоксикации, болью, возможна анемия, отставание в развитии.
- Редкие патологии мочеточника: дивертикул, кольцевидный мочеточник, уретероцеле.
- Пережатие мочеточника сосудами (нижняя полая вена, яичковая вена, подвздошные сосуды).
При многообразии врожденных особенностей, патогенез один — застой мочи, который приводит к повышению давления в лоханке и увеличению ее размеров. Нарушение эмбриогенеза мочеполовых органов может быть следствием вредных привычек матери во время беременности, инфицирования женщины цитомегаловирусной инфекцией, внутриутробных инфекций. Также А. В. Каптильный и Ю. Б. Успенская в статье «Пиелоэктазия матери и плода при беременности» журнала Consilium Medicum связывают детскую пиелоэктазию с аналогичной патологией у матери.
Среди приобретенных причин пиелоэктазии специалисты выделяют шесть основных:
- Мочекаменная болезнь. Микролиты или макролиты обтурируют мочеточник и закупоривают его просвет.
- Нейрогенная дисфункция мочевого пузыря. Следствием является перезаполненность мочой почечной лоханки, так как ребенок не способен мочиться при необходимости.
- Обтурация гноем или тромбом.
- Пузырно-мочеточниково-лоханочный рефлюкс. Происходит обратный заброс мочи в вышележащие мочевыводящие пути.
- Инфекционные заболевания. Токсины бактерий действуют на мышечные клетки лоханки, они расслабляются, лоханка увеличивается.
- В период активного роста ребенка (7 лет), когда органы увеличиваются и смещаются относительно друг друга, добавочные сосуды могут пережать мочевыводящие пути.
Пиелоэктазия развивается при нарушении мочеотделения на любом сегменте мочевыводящих путей: чашечно-лоханочный, лоханочно-мочеточниковом, пузырно-уретральном.
Расширение почечной лоханки может быть:
- односторонним, при поражении одной почки;
- двусторонним, при поражении обеих почек.
Осложнениями пиелоэктазии являются: гидрокаликоз, гидронефроз и уретерогидронефроз, почечная недостаточность. Данные осложнения являются стадиями одного процесса — гидронефроза, в течении которого три этапа:
- Расширение только лоханки с сохранением или малыми изменениями функции почек — пиелоэктазия.
- Расширение чашечно-лоханочного сегмента. Под действием повышенного давления мочи уменьшается толщина паренхимы почек, значительно страдает почечные функции — гидрокаликоз (каликоэктазия).
- Смещение паренхимы почки на периферию и ее атрофия. Полная потеря функции почки, развитие почечной недостаточности.
Постоянное высокое давление мочи в лоханках способствует снижению кровообращения в паренхиме. Без питательных веществ и кислорода почка атрофируется. Процесс протекает долго и первое время обратим, поэтому при выявлении пиелоэктазии у ребенка необходимо тщательное наблюдение за ним.
Врожденная патология может не проявляться в течении первых месяцев и даже годов жизни. Ребенка ничего не беспокоит. Даже в общем анализе мочи может не быть изменений.
По мере прогрессирования заболевания появляется ноющая боль в поясничной области. Она усиливается при повышенном потреблении жидкости и увеличенном мочеотделении, во время физических нагрузок. Дети часто поступают в хирургические стационары по поводу непроходимости кишечника, аппендицита, перитонита.
При выраженной пиелоэктазии в моче появляются эритроциты, она приобретает красноватую окраску. Боль изменяется на другой характер. Становится сильной и резкой, как при почечной колике.
Помимо этого, в клинической картине могут быть лихорадка, снижение аппетита, анемия, отставание в развитии . Правильный диагноз выставляется только к 5 годам в 69% случаев.
Так как пиелоэктазия выявляется еще в роддоме или при плановом обследовании, то педиатр назначит консультацию нефролога. Доктор составит план обследования и по его результатам решит о назначении лечения.
При выявлении пиелоэктазии невысокой степени (расширение почечной лоханки достигает от 5 до 7 мм) необходимо наблюдение за ребенком под контролем УЗИ. Контрольные ультразвуковые исследования необходимо проводить каждые 1-3 месяца в течении первого года жизни. У детей старше 1 раз в полгода. Также при других заболеваниях, не связанных с мочевыделительной системой, (ОРЗ, ОРВИ, кишечные инфекции и т. д.) нужно проводить общий анализ мочи, чтобы в случае ухудшения почечной функции сразу начать лечение.
При тяжелой пиелоэктазии, инфекционных заболеваниях мочевыводящих путей и быстром увеличении размеров лоханки следует провести рентгенологические методы исследования: экскреторная урография, ретроградная урография, пункционная пиелография, цистография, МРТ, КТ, ангиография.
Экскреторная урография подразумевает внутривенное введение контрастного вещества. Оно выводится почками и окрашивает мочевыводящие пути на рентген снимке. Пиелоэктазия на снимке, который проводят через 1-3 часа после введения препарата, видна как расширение почечной лоханки. Также оценивается состояние мочеточника, его сужения и наличие препятствий. При полной атрофии почечной паренхимы контрастное вещество не экскретируется и на снимке отсутствует рисунок мочевыводящих путей.
Возможен такой метод исследования как ретроградная уретеропиелография. Она проводится под рентген контролем. Отличие от экскреторной урографии состоит в том, что контрастное вещество вводят в уретру, минуя кровоток. Из-за возможных осложнений, метод применяется только в день операции.
Чрескожная пункционная антеградная пиелография применяется у новорожденных и грудничков с малой массой тела. В почечную лоханку через брюшную стенку вводится игла. Через нее содержимое лоханки выпускают наружу. Дренаж оставляют на 1-2 недели. Моча отводится через иглу и давление в лоханке снижается. За это время оценивают функцию почки. Если она улучшается, значит орган функционален и способен к восстановлению. Метод используют в тяжелых случаях гидронефроза, когда стоит вопрос об удалении погибшей почки.
Также применяется почечная артериография, она поможет оценить стадию гидронефроза, но не позволит увидеть причину нарушения оттока мочи.
Метод динамической нефросцинтиграфии заключается в внутривенном введении радиоизотопного вещества, которое накапливается в паренхиме почки. Скорость его выведения наблюдают с помощью рентген снимков, на которых «светится» препарат. Если препарат долго задерживается в почечной ткани, то предполагают нарушение функции почки.
Рентгенологические методы не являются абсолютно безопасными и проводятся только с назначения врача нефролога. МРТ и КТ безопасны и дают четкое представление об особенностях анатомии в каждом конкретном случае.
Чаще всего пиелоэктазия является временным явлением и в течении первого года у 92% детей проходит. Поэтому в этот период лечение не требуется, необходимо наблюдение и консервативная терапия. Это возможно только под постоянным контролем УЗИ и нормальных анализах мочи. В качестве консервативных методов лечения выступают физиотерапия, прием трав. Только врач принимает решение о тактике ведения пациента.
Если происходит ухудшение состояния, то ждать выздоровления не следует, так как может произойти гибель почки. На консультации с нефрологом возможно будет принято решение о хирургическом лечении. Показанием к операции служит сохранение функции почки в достаточной степени. Методики оперативного вмешательства разнообразны, но основная цель — это устранение причины нарушения мочевыделения и пластика увеличенной почечной лоханки. Этот метод позволит сохранить почку, причем нарушения, которые уже развились в почечной ткани, после операции регрессируют.
Несмотря на точное определение показаний к операции, некоторые виды хирургического лечения могут не решить проблему полностью. Тогда в случае рецидива ребенку может потребоваться дополнительная операция. При сужениях мочеточника риск повторного нарушения оттока мочи составляет 15-18%.
источник