Операция по опущению яичка (орхипексия) – метод хирургической коррекции с целью перемещения яичка в мошонку, если оно своевременно туда не опустилось. Во время оперативного вмешательства необходимо не только устранить факторы, препятствующие низведению яичка, но и сохранить целостность его тканей.
Крипторхизм — неопущение яичка в мошонку: расположение яичек вне мошонки, либо неправильное опускание
В норме яички опускаются в течение первых двух месяцев жизни мальчика, значительно реже – в течение года. Уже в возрасте 8 месяцев при неопущении яичка (крипторхизме) в нем начинают развиваться структурные нарушения тканей. Своего максимума, то есть частичной или полной утраты жизнеспособности, эти изменения достигают к 5-7 годам. Поэтому, наилучший возраст ребенка для операции – 2-3 года. При обнаружении неопустившегося яичка только в подростковом возрасте или у взрослого также проводят хирургическое вмешательство.
Операции выполняют не только при неопущении яичка в мошонку, а и в случаях развития осложнений.
Основные показания:
- истинный крипторхизм (при котором невозможно переместить яичко в мошонку, в отличие от ложного, когда при низких температурах воздуха или стрессе яичко на время подтягивается в брюшную полость);
- перекручивание элементов семенного канатика, их ущемление;
- сочетание крипторхизма и паховой грыжи;
- изменение формы, размера и структуры яичка, связанные с нарушением питания и обменных процессов в нем;
- неэффективность консервативного лечения.
Как у мальчиков, так и у взрослых мужчин данное хирургическое вмешательство противопоказано при наличии тяжелых соматических заболеваний (резкого нарушения функций печени, почек, сердечно-сосудистой системы) и значительного снижения активности свертывающей системы крови.
Перед операцией врач-педиатр осматривает ребенка, выявляет острые воспалительные процессы, аллергические реакции, сопутствующие заболевания.
В период подготовки взрослого мужчины необходим осмотр врача-терапевта с целью исключения обострения хронических заболеваний ЛОР-органов и дыхательной системы (гайморита, тонзиллита, бронхита).
Если для лечения сопутствующих болезней пациент принимает препараты, замедляющие свертывание крови, то по назначению врача их прием отменяют в течение недели до операции. Весь перечень используемых лекарств важно сообщить врачу, так как препараты взаимодействуют друг с другом и могут изменить реакцию на обезболивающие и другие средства.
Обязательны следующие исследования:
- общий и биохимический анализ крови (для выявления признаков воспалительных процессов, оценки функционального состояния печени, почек);
- анализ мочи (для оценки фильтрационной способности почек и исключения хронической патологии);
- электрокардиограмма и измерение артериального давления (для определения состояния сердечно-сосудистой системы);
- повторное УЗИ брюшной полости и малого таза;
- МРТ (для обнаружения точной локализации яичка с целью выбора метода и доступа оперативного вмешательства).
После получения данных исследований и консультации врача общей практики пациента осматривает врач-анестезиолог, который выявляет возможные риски при операции и индивидуально определяет вид обезболивания.
Если операцию проводят ребенку, то согласие на вмешательство дают родители или другие взрослые – его законные представители
Перед вмешательством врач-хирург рассказывает взрослому пациенту особенности операции, варианты другого лечения, возможные осложнения и последствия. Пациент задает доктору все интересующие его вопросы и по окончании обсуждения подписывает информированное согласие на операцию.
Если хирургическая коррекция проводится под общим наркозом (как у взрослого, так и у ребенка), то заранее обсуждается возможность удаления яичка, если будет выявлена его атрофия (необратимые изменения). В случае операции под местной анестезией, когда мужчина в сознании, этот вопрос можно обсудить во время операции. Однако, заранее оговаривается, в каком случае может возникнуть вопрос об удалении яичка.
Непосредственная подготовка к хирургическому вмешательству:
- Принимать пищу пациенту можно не позже, чем за 10 часов до операции. Наличие еды в желудке крайне опасно забросом ее в дыхательные пути во время проведения наркоза.
- Накануне вечером надо прочистить кишечник (постановкой клизмы), перед операцией – опорожнить мочевой пузырь.
- Мужчинам нужно сбрить волосы в паховой области.
Выполняют хирургическую операцию как с открытым доступом, так и лапароскопически. При открытых проводят разрезы кожных покровов и подлежащих тканей, при лапароскопических делают маленькие надрезы, через которые вводят трубки, помещают хирургический инструментарий и эндоскопические системы для контроля над операцией. Преимуществом лапароскопического метода является сокращение периода реабилитации приблизительно в 2 раза, а также значительно меньшие размеры послеоперационных рубцов.
Кроме этого, операции по низведению яичка в мошонку делятся на одномоментные и двухмоментные.
Основные этапы операции одномоментного вмешательства:
- Выделение семенного канатика и яичка из окружающих тканей.
- Формирование места расположения яичка в мошонке, при этом необходимо аккуратно растянуть половину мошонки, в которую яичко своевременно не опустилось.
- Закрепление (фиксация) яичка в мошонке и его эластичное вытяжение с помощью специальной нити (лигатуры).
Широкий выбор эндопротезов (имплантатов яичка) позволяет подобрать подходящий вариант для каждого пациента
Такие операции проводят только при полном отсутствии натяжения тканей семенного канатика. Во всех других случаях необходимы двухмоментные вмешательства. На первом этапе низводят яичко через разрез в мошонке, прикрепляют его к широкой фасции бедра, формируя анастомоз (соединение) кожи мошонки и бедра. И уже через 3 месяца рассекают этот анастомоз, перемещают яичко в мошонку и там его фиксируют лигатурой, проводя завершающий, второй этап коррекции.
Во время операции обязательно исследуют биоптат яичка. При выявлении признаков злокачественных новообразований, атрофических и некротических изменений, указывающих на потерю жизнеспособности, проводят удаление яичка. Также его удаляют при эктопии, когда оно расположено вне нормального пути, которым яичко опускается из брюшной полости. На место удаленного яичка помещают протез (имплантат) и восстанавливают естественный вид мошонки (подробнее о протезирование яичка читайте здесь) .
Учитывая большой объем вмешательства, рекомендовано соблюдение постельного режима в условиях стационара в течение 2-3 дней как для ребенка, так и для взрослого. Медперсонал наблюдает за состоянием швов и процессом заживления тканей.
Основные мероприятия в первую неделю после операции:
- назначение антибактериальных средств (группы фторхинолонов, цефалоспоринов) с целью предупреждения развития инфекции;
- для снятия болевого синдрома и ускорения заживления используются противовоспалительные и обезболивающие (парацетамол, кеторол);
- 1 раз в сутки медперсоналом проводится перевязка: осмотр послеоперационной раны, обработка краев кожи антисептиками, замена стерильной повязки.
Важно следить за чистотой и сухостью повязки, не мочить ее. Самостоятельно можно только обрабатывать кожу вокруг марли, лучше использовать мыльный теплый раствор, затем – чистую воду и вытереть кожу салфеткой или полотенцем.
Через неделю после операции хирург снимает швы, удаляет лигатуру, которая фиксирует яичко и прекращает вытяжение. При позитивной динамике выздоровления пациента выписывают из стационара на 8-10 день после операции.
Дети также находятся в стационаре около недели, и после снятия швов могут быть выписаны домой. Необходимо воздерживаться от подвижных игр, бега в течение 2-3 недель после операции до полного заживления тканей.
Через месяц после операции врач назначает контрольный осмотр, где определяет локализацию, состояние яичка и мошонки в целом. Также рекомендуется посетить врача повторно, еще через полгода.
Локальная отечность, болезненность в области послеоперационной раны в первые дни после операции являются не осложнениями, а нормальным проявлением восстановительного периода. Эти явления проходят самостоятельно под влиянием терапии, которую проводят на этапе реабилитации.
К послеоперационным осложнениям относят:
- кровотечение из сосудов мошонки;
- нарушение целостности семявыносящего протока;
- повреждение тканей яичка, возникающая при рассечении кровеносных сосудов и нарушении питания;
- инфекция в послеоперационной ране;
- неправильное положение яичка в мошонке;
- выраженный отек всей мошонки;
- воспалительный процесс в яичке и его придатке (орхоэпидидимит).
При лапароскопических операциях в редких случаях возможно накопление воздуха в предбрюшинной жировой ткани, прокол иглой внутренних органов (мочевого пузыря).
Для своевременного лечения осложнений важно как можно быстрее обратиться за помощью к врачу.
Срочная консультация доктора необходима при:
- повышенной температуре тела (более 37,5 °C);
- обильном, непрекращающемся кровотечении из области послеоперационной раны;
- выделениях желтого, зеленоватого цвета с неприятным запахом;
- расхождении швов.
Послеоперационный прогноз при своевременно проведенной коррекции благоприятный. В большинстве случаев, оперативное вмешательство, проведенное в возрасте до 3 лет, обеспечивает нормальную репродуктивную (способность иметь детей) функцию и не наносит психологической травмы мальчику. Если операцию проводят взрослому мужчине (а также в подростковом возрасте), то, учитывая высокий риск развития опухоли и малую вероятность сохранения нормальной функциональной способности неопустившегося яичка, в большинстве случаев его удаляют и заменяют протезом.
источник
Водянка яичка (гидроцеле) у мужчины, у мальчика, у новорожденных детей – описание и причины болезни, симптомы и диагностика, лечение (операция, пункция), отёк после операции
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Гидроцеле (водянка яичка) – состояние, при котором вокруг яичка скапливается жидкость, в большинстве случаев не причиняет беспокойства и не представляет опасности, может проходить самостоятельно, в других случаях требует хирургического лечения.
Гидроцеле в цифрах и фактах:
- Около 10% детей рождаются с гидроцеле.
- Это состояние встречается у 1% подростков и взрослых мужчин.
- Водянка яичка наиболее распространена в возрасте 15-30 лет.
- Гидроцеле – сугубо мужское заболевание.
Название заболевания происходит от двух древнегреческих слов: «гидро» — «вода, жидкость» и «целе» — «вздутие, расширение».
Водянка яичка бывает врожденной и приобретенной, эти два состояния имеют разные причины.

У некоторых мужчин возникают следующие симптомы:
- ощущение тяжести, дискомфорта в мошонке;
- усиление отека мошонки и неприятных ощущений в вечернее время.
В каких случаях нужно обратиться к врачу:
- Впервые обнаруженное увеличение мошонки. Нужно установить, чем оно вызвано. Это может быть связано с гидроцеле, паховой грыжей или другими состояниями.
- Гидроцеле было обнаружено у ребенка после рождения и затем не проходит в течение полугода. Нужно обратиться к детскому хирургу для повторного осмотра.
- Быстрое возникновение отека, боли в мошонке. Это может быть связано с острыми состояниями, требующими немедленного хирургического вмешательства, такими как перекрут яичка или некроз гидатиды Морганьи.
Обычно врач устанавливает диагноз после осмотра и ощупывания мошонки. При подозрении на гидроцеле взрослым нужно обратиться к хирургу или урологу-андрологу, ребенка – отвести к детскому хирургу.
Для уточнения диагноза врач может назначить дополнительные исследования:
| Название исследования | Описание | |
| Диафаноскопия | Исследование позволяет отличить водянку яичка от других состояний, например, паховой грыжи, когда в мошонку выходят петли кишечника. Как проводится диафаноскопия: Мошонку пациента просвечивают при помощи небольшого фонарика в затемненном помещении. При гидроцеле свет свободно равномерно проходит через кисту, заполненную жидкостью. Более плотные образования задерживают свет. Если пациент перенес воспаление оболочек яичка, или в кисте присутствует кровь, свет проходит через мошонку неравномерно, диафаноскопия будет неинформативна.
| Во время ультразвукового исследования можно осмотреть яичко, содержимое кисты, оценить объем жидкости. УЗИ с допплерографией позволяет оценить кровоток в сосудах яичка. Ультразвуковое исследование часто назначают в сомнительных случаях, оно помогает отличить водянку яичка от других патологических процессов в мошонке. Врач может назначить общий анализ крови и мочи для исключения воспалительных заболеваний мочеполовой системы. У 95% новорожденных детей гидроцеле может проходить самостоятельно в течение первого года жизни. Если этого не произошло, требуется хирургическое лечение. Приобретенное гидроцеле у взрослых обычно проходит в течение шести месяцев. Обычно операцию назначают в случаях, когда водянка яичка осложняется воспалением или причиняет выраженный дискомфорт. Если гидроцеле сочетается с паховой грыжей, хирургическое лечение должно быть проведено сразу после обнаружения. При гидроцеле не всегда бывает необходима операция. У многих мужчин младше 65 лет водянка яичка проходит самостоятельно. В более старшем возрасте она, как правило, не проходит. Если хирургическое лечение не показано, в медикаментозных препаратах также нет необходимости. При реактивной (симптоматической) водянке яичка нужно лечить основную причину. Например, при инфекционных процессах назначают антибиотики. Врач может порекомендовать носить специальные поддерживающие суспензории.
После удаления жидкости из мошонки может быть проведена склерозирующая терапия – в водяночную кисту вводят препараты (спирт, Бетадин), которые вызывают ожог её стенок изнутри и закрытие просвета. Но этот метод также зачастую дает временный эффект, а его применение может сопровождаться определенными осложнениями.
Существуют разные варианты хирургических вмешательств при водянке яичка:
Операция Лорда при гидроцеле Во время операции Лорда рассекают оболочки яичка, удаляют жидкость и проводят так называемое гофрирование влагалищной оболочки яичка, в результате чего создаются условия для оттока жидкости. Данный вид хирургического вмешательства позволяет минимизировать травматизацию яичка, питающих его сосудов. Метод Лорда не подходит при длительно существующей водянке яичка, так как при этом повышается жесткость оболочек яичка, что не позволяет получить удовлетворительный результат. Операция Росса при водянке яичка Цель операции Росса – ликвидировать сообщение между влагалищным отростком и брюшной полостью. Влагалищный отросток пересекают, частично удаляют, верхний его конец перевязывают, а в нижнем оставляют отверстие для оттока жидкости. Операция Росса – один из лучших способов лечения врожденной водянки яичка. Но её выполнение требует от хирурга определенного опыта и уровня мастерства, так как в ходе операции можно легко повредить элементы семенного канатика. Операция Винкельмана при водянке яичка
Операции Винкельмана и Лорда обычно не применяют при гидроцеле больших размеров, так как при этом оболочка водяночной кисты сильно растянута, имеется её избыток.
Для того, чтобы уменьшить неприятные ощущения после хирургического вмешательства, врач может порекомендовать:
Хирург назначит повторный визит через некоторое время, чтобы убедиться, что водянка яичка не рецидивировала. Специальных мер профилактики врожденной водянки яичка не существует. Профилактика приобретенной симптоматической водянки яичка заключается в профилактике мочеполовых инфекций, травм мошонки и других заболеваний, способных привести к гидроцеле. Основные меры профилактики водянки яичка в пожилом возрасте – ведение здорового образа жизни, правильное питание, физическая активность, профилактика сердечно-сосудистых патологий. источник Грыжи передней брюшной стенки являются самой распространенной хирургической патологией у детей. Тема эта достаточно тривиальная, известная любому доктору и большинству родителей. Давно разработаны аспекты диагностики, сроки и методы хирургического лечения грыж. В Интернете можно найти достаточно информации и о характере этого заболевания, и о том, где и как проконсультировать и полечить ребенка. Однако до сих пор удивляет количество поздних обращений в стационар с ущемленными паховыми грыжами, выявление ранее не диагностированных различных грыж передней брюшной стенки у подростков. И конечно же возмущают заведомо неэффективные, но необыкновенно популярные в последнее время нетрадиционные способы лечения грыж у различных народных целителей, повитух и т.д. Учитывая перечисленные «но», проведем небольшой «ликбез» среди молодых родителей. Грыжа — это патологическое выпячивание, которое может возникнуть в различных анатомических областях. Грыжа состоит из грыжевого мешка, грыжевого содержимого, а также грыжевых ворот, из которых выходит грыжевой мешок с содержимым (см. рис. 1). Мы остановимся на паховых и пупочных грыжах, т.к. они наиболее распространены. Паховая грыжа у детей — это выпячивание в паховой области, обусловленное наличием незакрытого вагинального отростка, содержащим петлю кишки, сальник или яичник. Такие грыжи встречаются более чем у 5% детей, но у недоношенных они обнаруживаются в 3-5 раз чаще, чем среди доношенных. У детей, страдающих нарушением развития соединительной ткани на фоне генетически обусловленных заболеваний, грыжи передней брюшной стенки можно наблюдать в 2-3 раза чаще. Достаточно часто паховые грыжи сочетаются с различной врожденной ортопедической патологией (например, врожденным вывихом бедра) и пороками развития нервной системы (спинномозговые грыжи). Соотношение мальчиков и девочек, страдающих данным заболеванием, составляет, по разным данным, от 3:1 до 10:1. Возможно, это связано с процессом опущения тестикул (яичек) у мальчиков из брюшной полости в мошонку. По данным некоторых авторов, у мальчиков в 60% случаев встречается правосторонняя паховая грыжа, а в 10% случаев — двусторонняя паховая грыжа. У девочек в более чем 50% случаев диагностируют паховые грыжи с двух сторон. При изучении наследственной предрасположенности было выяснено, что у 11,5% детей с паховыми грыжами один из родителей ранее был оперирован по поводу этого же заболевания. Основным симптомом паховой грыжи у мальчиков и у девочек является выпячивание в паховой области. При пахово-мошоночной грыже грыжевое выпячивание распространяется до дна мошонки. Особенно заметным выпячивание становится после физической нагрузки, при плаче, крике ребенка, что связано с повышением внутрибрюшного давления. Неосложненная паховая грыжа имеет мягкоэластичную консистенцию, при надавливании легко, без труда вправляется в брюшную полость, иногда с урчанием, если содержимым является петля кишки. Пальпация и вправление неосложненной паховой грыжи не причиняет какого-либо дискомфорта ребенку. Водянка оболочек яичка достаточно часто встречается у новорожденных мальчиков. При этом визуально определяется припухлость в области мошонки, то исчезающая, то увеличивающаяся, особенно при крике, плаче. Как правило, водянки оболочек яичка у детей раннего возраста проходят спонтанно в течение первого года жизни. При сохранении водянки в более старшем возрасте (после 2 лет) требуется оперативное лечение. Появления грыжевого выпячивания в паховой или пахово-мошоночной области должно насторожить родителей и стать поводом для обращения к детскому хирургу. В настоящее время плановое оперативное лечение паховых грыж у детей принято проводить сразу после установления диагноза. Однако у детей до 6 месяцев жизни, особенно с какой-либо сопутствующей патологией, при наличии свободного вправления грыжевого содержимого оперативное лечение можно отложить до второй половины первого года жизни. При этом следует помнить, что данный ребенок должен находиться под наблюдением детского хирурга, а родители должны быть информированы о симптомах ущемления грыжи. Даже один эпизод ущемления является показанием для плановой операции. Ущемление — это сдавление содержимого грыжевого мешка с развитием нарушения кровообращения в ущемленных органах вплоть до некроза (омертвения тканей). Ущемленные паховые грыжи нередко наблюдаются у детей до 1 года, обычно у недоношенных. У мальчиков наиболее часто ущемляется петля кишки или прядь сальника, у девочек — яичник, реже — маточная труба или петля кишки. Содержимое грыжевого мешка через внутреннее паховое кольцо проникает в паховый канал. Ущемление связано с развитием постепенного отека содержимого грыжевого мешка, нарушением венозного и лимфатического оттока, усилением отека, что приводит к сдавлению. Нарушается приток артериальной крови и развивается некроз ущемленного органа. При этом визуально можно определить признаки сдавления (странгуляции) содержимого грыжевого мешка: грыжевое выпячивание плотное, выраженно болезненное, в паховой области появляются отек и покраснение. Наиболее чувствительна к прекращению кровоснабжения ткань яичника у девочек. Даже небольшая длительность ущемления может привести к некрозу органа. Ущемление яичника также вызывает гибель яйцеклеток, что в дальнейшем может отразиться на репродуктивных способностях. Учитывая данные обстоятельства, при ущемлении паховых грыж у девочек принято проводить экстренное оперативное вмешательство. При поступлении в стационар мальчика с небольшой давностью ущемления паховой грыжи и отсутствием симптомов сдавления (странгуляции) содержимого грыжевого мешка принято проводить комплекс консервативных мероприятий, направленных на расслабление мышц, уменьшение отека и вправление грыжевого содержимого. Ребенку вводят спазмолитики, успокаивающие препараты. При вправлении паховой грыжи и улучшении состояния ребенка рекомендуют выполнить плановое оперативное вмешательство. При удовлетворительном состоянии ребенка и отсутствии каких-либо тяжелых сопутствующих заболеваний не следует надолго откладывать оперативное лечение, так как всегда существует угроза повторного ущемления, которое может протекать менее благополучно. Кроме того, неоднократные ущемления паховых грыж затрудняют оперативное вмешательство в связи с формированием плотных сращений между грыжевым мешком и элементами семенного канатика. При отсутствии эффекта от консервативных мероприятий при ущемленных паховых грыжах проводят оперативное лечение в экстренном порядке. При большой давности ущемления и наличии симптомов сдавления содержимого грыжевого мешка к операции приступают немедленно без попыток консервативного лечения. Ввиду анатомических особенностей техника операции у девочек несколько проще, чем у мальчиков. При ущемленных паховых грыжах во время операции оценивают состояние ущемленного органа (петли кишки, сальника, яичника). При нарушении кровообращения в ущемленном органе проводят комплекс консервативных мероприятий, направленных на восстановление жизнеспособности последнего. При отсутствии эффекта некротизированный орган удаляют. К счастью, это случается достаточно редко: по данным зарубежных авторов, при ущемлении петли кишки проведение резекции нежизнеспособного участка (удаления части органа) требуется в 1,5% случаев. Еще одно осложнение ущемления паховой грыжи у мальчиков — нарушение кровообращения яичка. Данное осложнение встречается у 5% детей с ущемленными паховыми грыжами и, в случаях поздней диагностики, может привести к атрофии (уменьшению размеров и прекращению работы) яичка. Рецидивы паховых грыж, по данным мировой медицинской литературы, составляют менее 1 % и чаще всего возникают у недоношенных детей и у детей с заболеваниями соединительной ткани. Некоторые авторы утверждают, что достаточно часто рецидивы паховых грыж возникают после экстренных оперативных вмешательств. Таким образом, своевременная диагностика паховых грыж с последующим плановым лечением позволяет уменьшить число осложнений и риск, всегда присутствующий при экстренных операциях. По нашим наблюдениям, нетрадиционные методы лечения паховых грыж (в т.ч. заговорами) не только не приводят к выздоровлению, но и затрудняют последующее оперативное лечение ввиду развития спаечного процесса. Включение в спаечный процесс семявыносящего протока может привести к его закрытию с развитием нарушений репродуктивной функции. Нередко огромная вера родителей в силу заговоров и притупление их бдительности приводят к поздним обращениям в стационар при ущемлении грыжи, что чревато развитием перечисленных осложнений. Пупочная грыжа является одной из самых частых хирургических патологий детского возраста и встречается у каждого пятого ребенка, а среди недоношенных детей — у каждого третьего. При рождении минимальный дефект пупочного кольца определяется практически у каждого новорожденного. При крике, плаче младенца появляется грыжевое выпячивание, что обычно настораживает родителей. Часто родители связывают беспокойство ребенка с наличием пупочной грыжи. Однако случаи ущемления пупочной грыжи крайне редки. Пупочные грыжи склонны к спонтанному закрытию. При этом важен размер дефекта пупочного кольца: при его диаметре менее 1,5 см, как правило, к 3-5 годам жизни отмечается закрытие дефекта. Если пупочная грыжа сохраняется после 5 лет, то необходимо оперативное лечение. При наличии дефекта пупочного кольца большого диаметра самостоятельное закрытие практически невозможно, что также требует проведения операции — возможно, в более раннем возрасте (3-4 года). Таким образом, пупочная грыжа требует наблюдения ребенка у детского хирурга для определения тактики лечения. Практика показала, что заклеивание пупка, прикладывание монет к области пупка не дают никакого эффекта и достаточно часто вызывают раздражение кожи околопупочной области. К консервативным мероприятиям, направленным на закрытие дефекта пупочного кольца у детей до года, можно отнести общий массаж, массаж передней брюшной стенки, выкладывание на живот, лечебную физкультуру. Общий массаж и лечебную физкультуру проводят массажисты и врачи ЛФК. Массаж передней брюшной стенки — поглаживание живота по часовой стрелке — могут делать любые родители перед каждым кормлением, после чего ребенка рекомендуется выложить на живот на 5- 10 минут. Однако при грыжах большого размера не следует уповать на данные методы. Целью операции при пупочной грыже заключается ушивание дефекта пупочного кольца. Разрез небольшого размера производят над пупком в кожной складке, что, наряду с косметическими швами, делает послеоперационный рубец практически незаметным. С возрастом эластичность тканей снижается, и небольшой дефект пупочного кольца, не ликвидированный в детском возрасте, превращается в большую пупочную грыжу у взрослых. Часто пупочная грыжа начинает увеличиваться после родов у женщин. Пупочные грыжи у взрослых склонны к ущемлению и частым рецидивам. Поэтому во всем мире принято лечить грыжи передней брюшной стенки в детском возрасте, лучше до школы. источник Грыжа яичка у ребенка – это патология, при которой вместе с половыми железами в мошонку младенца опускается петля кишечника. Это заболевание является подвидом паховой грыжи, но влечет за собой куда более высокий риск ущемления и невправимости выпячивания. Методом лечения, как и при других видах патологии, является операция, однако высокая частота диагностирования врожденного дефекта обуславливает применимость консервативной терапии. Методом лечения, как и при других видах патологии, является операция. Грыжи яичек, также называемые мошоночными, классифицируются на врожденные и приобретенные. Оба вида дефекта являются следствием расширения или другой патологии пахового канала. Врожденная грыжа возникает в том случае, когда нарушается процесс опущения яичек в мошонку. При нормальном развитии плода это происходит в конце 3 триместра, на 36 неделе беременности. После выхода из брюшины половые железы мальчиков проходят паховый канал и опускаются на предназначенное им место. Однако при задержке яичек в канале происходит расширение его стенок и образование грыжевых ворот, в которые свободно проникает петля кишечника. Факторами риска возникновения дефекта у новорожденного являются недоношенность ребенка (срок гестации менее 36 недель) и внутриутробные патологии развития плода. Врожденные пахово-мошоночные грыжи встречаются у 20-25% недоношенных грудничков мужского пола. Факторами риска возникновения дефекта у новорожденного являются недоношенность ребенка. Приобретенный вариант патологии может возникнуть из-за следующих причин:
Факторами риска возникновения мошоночной грыжи являются: генетическая предрасположенность к слабости стенок пахового канала, родовые травмы и водянка яичек. В отсутствие осложнений грыжи нередко проявляются одним симптомом – выраженной асимметрией мошонки. Выпячивание имеет округлую форму, поэтому родители ребенка сначала могут обратить внимание только на размер дефекта. К другим признакам, которые указывают на образование грыжевого выпячивания, относятся:
При крупном размере дефекта или развитии осложнений у ребенка наблюдаются:
При крупном размере дефекта или развитии осложнений у ребенка наблюдается отсутствие аппетита. Расстройства пищеварения, боли в животе и мошонке, отечность и изменение цвета кожи в зоне образования дефекта – тревожные симптомы, которые являются показанием для немедленного обращения к детскому хирургу. Диагностика врожденной пахово-мошоночной грыжи происходит в роддоме. Наличие дефекта определяется при врачебных осмотрах новорожденного. В более позднем возрасте диагностирование патологии требует визита к хирургу. Для подтверждения диагноза грыжи применяются следующие методы:
Патология требует дифференцирования с водянкой, воспалением и расширением сосудов яичек. Диагностика врожденной пахово-мошоночной грыжи происходит в роддоме. На начальной стадии болезни состояние ребенка может оставаться в пределах нормы. Однако даже наличие вправимой в брюшную полость при надавливании на мошонку грыжи не является поводом игнорировать патологию. При отсутствии консервативного или хирургического лечения грыжевое выпячивание может привести к тяжелым осложнениям. К ним относится ущемление участка кишки, непроходимость каловых масс, воспаление брюшины или аппендикса, образование невправимого дефекта мошонки. Ущемление содержимого грыжевого мешка – это состояние, при котором происходит сжатие петли кишечника в полости мошонки. При этом прекращается кровоснабжение и развивается сильное воспаление изолированной части органа. Ущемление может привести к некрозу участка кишечника.
Воспаление отростка слепой кишки (аппендицит) или всей брюшины (перитонит) часто возникает при крупных паховых грыжах. Вероятность развития данного осложнения при мошоночном выпячивании является достаточно высокой. Это обусловлено анатомическими особенностями дефекта пахового канала. При данных воспалительных процессах у ребенка наблюдается боль, которая усиливается при пальпации, тошнота, рвота, понос, общая слабость и повышение температуры тела. При попадании кишечных петель в мошонку и их сдавливании в грыжевом мешке может развиться непроходимость каловых масс. Это провоцирует задержку стула, вздутие, неукротимую рвоту, общую слабость и потерю аппетита, схваткообразные боли в области живота. Невправимые грыжи определяются при попытке втолкнуть выпуклое образование в брюшную полость. Проявление вне зависимости от положения тела и силы надавливания характерно для крупных дефектов. Из-за высокого риска проявления более опасных осложнений мошоночные образования больших размеров следует удалять как можно скорее. Лечение грыжи яичек у новорожденных возможно только безоперационными методами. Проводить операцию, которая окончательно устранит дефект, рекомендуется не ранее 6 месяцев жизни ребенка. При развитии осложнений показано экстренное вмешательство вне зависимости от возраста пациента. Безоперационная терапия рекомендована не только грудничкам младше 6 месяцев, но и пациентам, у которых наблюдаются:
Безоперационная терапия рекомендована не только грудничкам младше 6 месяцев, но и пациентам, у которых наблюдается сердечно-сосудистые патологии. Консервативная терапия подразумевает ряд лечебных мероприятий, которые направлены на ликвидацию выпячивания, укрепление брюшных мышц ребенка и предотвращение развития осложнений грыжи. К данным мероприятиям относятся:
Безоперационная терапия является достаточно рискованным методом лечения грыжи и не рекомендуется к применению при отсутствии противопоказаний к проведению операции. Народная медицина применяется в качестве вспомогательного метода в дополнение к консервативному лечению. Использование домашних средств допускается только при следующих условиях:
При ущемлении грыжи некроз тканей может развиться в течение нескольких часов, поэтому любое промедление и надежды на действенность народной медицины может обернуться опасными последствиями и даже летальным исходом. Народная медицина применяется в качестве вспомогательного метода в дополнение к консервативному лечению. В симптоматической терапии мошоночной грыжи применяются:
Прием народных средств начинают с небольших доз для предотвращения аллергической реакции и расстройства ЖКТ. Операция по удалению грыжи яичка является единственным методом лечения дефекта, который дает устойчивый результат. Она может проводиться в плановом порядке или экстренно. Плановое удаление мошоночной грыжи у детей проводится в 1-1,5 года. Это обусловлено тем, что дети в этом возрасте уже достаточно окрепли для быстрой реабилитации после наркоза, проведения операции и последующей медикаментозной терапии.
Подготовка к плановому хирургическому вмешательству включает:
Непосредственно перед операцией проводятся:
Операция может проводиться классическим способом, при помощи разреза. Во время вмешательства хирург рассекает ткани в паховой области и находит грыжевый мешок. Если грыжа ущемлена и в ней находятся петли кишечника, их обязательно проверяют на функциональность: при нормальном цвете и активной перистальтике часть органа сохраняется, при потемнении и замедлении сокращений ущемленный участок иссекается, а между концами кишки создается искусственное соединение. После вправления кишки в брюшную полость грыжевый мешок удаляется, а паховый канал подвергается укреплению. Для этого могут использоваться как собственная ткань, так и эндопротез (полимерная сетка). В случае грыжи у ребенка чаще применяется ушивание без использования посторонних материалов. Операция завершается дренированием полости раны от крови, послойным сшиванием рассеченных тканей и наложением асептической повязки.
В ходе этой операции выполняется не разрез тканей, а несколько небольших проколов диаметром до 1,5 см, сквозь которые в паховую область вводятся инструменты. Реабилитация после удаления грыжи занимает 1-2 недели в зависимости от возраста ребенка, выбранного метода хирургического вмешательства и наличия послеоперационных осложнений. После операции детям назначается курс антибактериальных препаратов для исключения инфекции раны. Повязку необходимо менять ежедневно. Швы снимаются на 7-10 день после вмешательства. Для предотвращения осложнений и рецидивов рекомендуются следующие меры:
Для предотвращения осложнений и рецидивов рекомендуется лечебная физкультура в позднем восстановительном периоде. Отек яичка является распространенным осложнением операции по удалению грыжи. Он считается следствием сдавливания или повреждения сосудов мошонки при укреплении пахового канала. В большинстве случаев гематомы рассасываются в реабилитационный период, однако набухание мошонки после операции является поводом для консультации с лечащим врачом. Послеоперационные отеки требуют квалифицированного наблюдения. Профилактика грыжи яичек полезна вне зависимости от наличия патологии в анамнезе. Специфика упражнений и иных мер зависит от возраста ребенка:
Вне зависимости от возраста пациента необходимо своевременно лечить патологии ЖКТ. Вне зависимости от возраста пациента необходимо своевременно лечить патологии ЖКТ и дыхательной системы, которые провоцируют нарушения стула, метеоризм, рвоту и кашель. источник Грыжа яичка у ребенка: причины и симптомы патологии, диагностика и возможные осложнения, методы леченияКрипторхизм у детей — это аномалия обусловленная тем, что яичко не опускается в мошонку из брюшной полости или пахового канала. Такое встречается довольно часто у новорожденных малышей. Обычно, яички опускаются в мошонку еще до рождения малыша, но иногда происходит задержка до шести недель после появления на свет. Если после 2х месяцев у мальчика не опустились яички, то стоит обратиться к врачу, так как велика вероятность, что это детский крипторхизм. Вы можете сами нащупать расположение яичек в области лобка, бедра или промежности. Такое возникает при неправильном опускание в мошонку. Данной патологией подвержены около 3% доношенных мальчиков и 30% недоношенных. К сожалению лечится крипторхизм только с помощью проведения операции, а если затягивать с лечением, то появляется большой шанс заработать бесплодие. В статье мы расскажем как на ранних этапах диагностировать крипторхизм у детей и какие меры принимать в первую очередь. Так же, важным моментом станет профилактика после операционного периода. Крипторхизм у детей – самое частое патологическое состояние, характерное для новорожденных мальчиков. Сразу после рождения у 3% доношенных карапузов наблюдается отсутствие одного или обоих яичек. Правосторонний крипторхизм у детей встречается наиболее часто – в 50% случаев, правосторонний – в 30% случаев и левосторонний – в 20% случаев. Опущение яичек в мошонку является одним из признаков зрелости малыша. Но даже у незрелых детей в большинстве случаев после рождения в течение 3-6 месяцев неопущенные яички оказываются на своём месте. Вероятность развития данной патологии гораздо выше у недоношенных младенцев (в 30% случаях). Это объясняется тем, что в процессе беременности относительно поздно происходит опущение яичек. К сожалению, чем раньше своего срока на свет появляются малыши, тем выше вероятность обнаружения крипторхизма у этих детей. Уже на втором месяце внутриутробного развития происходит закладка половых гонад. Яички формируются, находясь в брюшной полости у нижнего полюса почки, и в течение последнего триместра беременности опускаются, выходя из брюшной полости в паховый канал через внутреннее паховое кольцо. Из пахового канала яички опускаются в мошонку через наружное паховое кольцо.
Если беременность протекает без осложнений, то к моменту рождения оба яичка у доношенного ребёнка находятся в мошонке. Если миграция гонад по нормальному типу останавливается, то в мошонке может отсутствовать как одно, так и оба яичка. Среди причин называют следующие факторы. Эти факторы могут характеризоваться одной из следующих предпосылок:
Этот фактор характеризуется следующими предпосылками:
В ряде случаев обнаруживается мутация гена GTD (306190,Xp 21). По локализации яичка различают брюшной и паховый крипторхизм. Данный вид диагностируется, если яичко не вышло из брюшной полости. В этом случае яичко вышло из брюшной полости через внутреннее паховое кольцо в паховый канал и там осталось. К крипторхизму близка по своему появлению, значению и лечению эктопия яичка (т.е его неправильное расположение). Эктопия наблюдается при нарушении нормальной миграции, и яичко после выхода из пахового канала вместо того, чтобы опуститься в мошонку, уходит в такие смежные области как подкожная клетчатка лобка или паховой области, корень полового члена, кожа промежности или наружная поверхность бедра, другая половина мошонки. При истинном крипторхизме яичка в мошонке никогда не было. Опуститься ему помешали:
В этом случае при осмотре и пальпации не удаётся низвести яичко в мошонку. Довольно часто бывает, что у семенного канатика достаточная длина, и яичко опускается в мошонку, но из-за повышенного кремастерного рефлекса (с латинского языка кремастер – «поднимающая яичко», мышца с функцией терморегуляции) и своих маленьких размеров (относительно большого диаметра наружного пахового кольца) яичко свободно перемещается между паховым каналом и мошонкой.
Определить наличие у малыша этой патологии не сложно: достаточно обычного осмотра и пальпации. Уже в родильном зале неонатологами выявляется данная аномалия. Как правило, в таких случаях нет одного или обоих яичек, и в том месте, где нет яичка, мошонка недоразвита. Ложный крипторхизм у детей диагностируется простым способом: врач дважды пальпирует яички, сначала он это делает при спокойном, расслабленном состоянии ребёнка, и после, когда малыш напряжён и слегка охладился.
Отсутствие в мошонке яичка после 1-го месяца жизни малыша требует обязательного визита к детскому урологу для консультации и установления точного диагноза. Врач определит тактику дальнейшего наблюдения и лечения. При недоразвитии, атрофии или врождённом отсутствии яичка диагностика сильно затруднена, поэтому только во время лапароскопии — диагностической операции ставится окончательный диагноз. Возможны следующие осложнения этой патологии:
Крипторхизм у детей часто сочетается с другими врождёнными патологиями:
Родителям не стоит впадать в панику — риск развития вышеперечисленных осложнений выше лишь в том случае, если крипторхизм диагностирован слишком поздно и операция была проведена также несвоевременно. Лечение данной патологии строго индивидуально и начинается сразу же после постановки окончательного диагноза.
Такие меры эффективны при ложном крипторхизме и при подготовке к оперативному вмешательству. Оперативное лечение проводится в том случае, если крипторхизм у ребёнка сохранился после исполнения ему 1 года. Операция проводится только под наркозом.
Родители, только своевременная квалифицированная помощь позволяет создать максимально оптимальные условия для дальнейшего правильного роста, развития и формирования мужских половых органов Ваших мальчишек и в дальнейшем стать им папами. Что такое крипторхизм и в каком возрасте начинать его лечение? В предложенном видеосюжете на эти вопросы отвечает детский хирург. После орхипексии необходим мониторинг операционной области, чтобы убедиться в правильном положении яичка, отсутствии его миграции (перемещения). Для этого может применяться:
Первый месяц после операции периодичность осмотров у врача – раз в неделю. Следующие полгода на осмотр ходят раз в месяц. Если все хорошо, в дальнейшем посещать врача нужно будет каждые в полгода. Врачи не просто так рекомендуют именно операционное опускание яичка в мошонку у ребенка – данный метод почти в 100% случаев устраняет крипторхизм. Что касается плодовитости мужчины, перенесшего в детстве подобную операцию, то если операция проводилась из-за неопущения только одного яичка, то фертильность (способность производить потомство) в пределах нормы. Если же хирургическое вмешательство осуществлялось для обоих яичек, то плодовитость падает до 65%. Однако это все равно лучше, чем вообще без лечения. К тому же операция снижает (хоть и не устраняет полностью) риск развития у мужчины в зрелом возрасте рака яичка. Некроз яичка — это омертвление тканей яичка, связанное с внезапным нарушением его кровообращения. Патология распространяется быстро и может привести к тяжелейшим последствиям, если пациенту не оказать экстренной помощи. Причиной некроза яичка является перекрут (поворот) яичка Причиной некроза яичка является перекрут (поворот) тестикула вокруг оси в горизонтальном или вертикальном положении. При этом резко сдавливается вовлечённый в процесс семенной канатик, вместе с проходящими в нём нервами и сосудами, что ведёт к резкому нарушению питания органа. Развиваются множественные кровоизлияния, нарастает отёк и омертвление яичка. Состояние резко прогрессирует в течение 12-ти часов и в этот период необходимо оказать срочную хирургическую помощь. Перекрут яичка с последующим его некрозом развивается в подавляющем большинстве случаев в детском и подростковом возрасте. Связано это с физиологической недоразвитостью связки, фиксирующей яичко у детей. Также возможно внутриутробное недоразвитие тканей мошонки и мышечных волокон, подтягивающих тестикулу, ведущее к повышенной подвижности яичек в мошонке. Провоцирующими факторами (непосредственным толчком к развитию) могут являться:
Редкие случаи возникновения перекрута яичка у взрослых возникали после экстремальных занятий сексом в необычных позах. Различают следующие три разновидности перекрута яичка:
Главным клиническим симптомом перекрута яичка с развивающимся некрозом является острая интенсивная боль в паховой области на стороне поворота. Боль отдаёт в паховую область и низ живота, также на стороне поражённого яичка. По мере развития некроза ткани яичка нарастает общая интоксикация. Отмечается тошнота, рвота, подъём температуры тела до субфебрильных или фебрильных цифр. Появляется сильная слабость, может снижаться артериальное давление (развитие коллаптоидного состояния). При осмотре обращает на себя внимание резкая отёчность мошонки, преимущественно на поражённой стороне, синюшный цвет кожи. Яичко при пальпации уплотнено, отёчно, резко болезненно. Характерным симптомом является его расположение выше здорового яичка, оно как бы подтянуто в верхнюю часть мошонки.
Перекрут яичка у новорожденных обнаруживают при осмотре, обращая внимание на отёчность, изменение цвета кожи в области паха, реакцию на пальпацию. Груднички при этом отказываются от молока, становятся беспокойны, кричат. Опытный уролог может поставить диагноз уже на основании жалоб и внешнего осмотра. Перекрут яичка с развивающимся некрозом можно спутать с орхитом (воспалением яичка) и эпидидимитом (воспалением придатка яичка). При перекруте поражённое яичко всегда подтянуто вверх, а здоровое находится внизу в мошонке. Боль при воспалениях в яичке и придатке нарастает постепенно, при перекруте с некрозом – острая, интенсивная, внезапная. При этом болезненность самой мошонки может быть незначительной. Характерная окраска кожи, быстро нарастающая интоксикация также говорят в пользу некроза. Лабораторные методы исследования могут только подсказать врачу нарастающую общую интоксикацию. Каких-то характерных изменений при перекруте яичка с его некрозом в анализах крови и мочи не наблюдается. Для точной постановки диагноза в сомнительных случаях можно воспользоваться доплеровской УЗИ диагностикой. Однако хирурги-урологи, как правило, не затягивают процесс обследования в связи с опасностью быстрого прогрессирования и сразу берут пациента на операцию. Если перекрут яичка замечен в первые часы, можно провести ручной разворот (деторсию). Яичко берут рукой и разворачивают на 180 градусов в противоположную перекруту сторону. Левое яичко поворачивают от пахового шва влево, правое – вправо. Поворот проводят несколько раз, постоянно наблюдая за состоянием больного и положением яичка в паху. Если оно опустилось, и боль стихла – вращение прекращают. Даже при эффективной процедуре деторсии необходимо хирургическое вмешательство для фиксации яичка, так как возможен быстрый рецидив. При этом важно оценить степень поражения яичка. Если болезненность уходит, цвет кожи восстанавливается – тестикулу оставляют, если некроз продолжает прогрессировать – проводят удаление (орхэктомию). Если операцию успели провести в первые 4-6 часов, то спасти яичко удаётся 8 из 10 пациентов. В случае оказания помощи через 12-24 часа в 80% случаев проводят полное удаление яичка с дальнейшей его имплантацией. Пациенты, перенесшие перекрут с обратным развитием некроза и восстановлением функции, по статистике в дальнейшем чаще болеют раком яичка. Грыжа яичка у ребенка: причины, симптомы, диагностика, возможные осложнения, лечение, операционное вмешательство, отек яичка, профилактика заболеванияГрыжа яичка у ребенка может стать причиной полного отмирания органа или развития патологий системы пищеварения. Грыжа яичка у ребенка может стать причиной полного отмирания органа или развития патологий системы пищеварения. Заболевание в большинстве случаев развивается из-за нарушения естественного процесса опущения яичек. Грыжа яичка может появиться под воздействием внешних факторов или нарушений внутриутробного развития, что позволяет классифицировать патологию как врожденную и приобретенную. Во время внутриутробного развития к 36 неделе яички должны пройти через паховый канал и опуститься в мошонку. Если они находятся в канале дольше, чем предусмотрено природой, то происходит его расширение. В образовавшееся пространство может попасть петля кишечника. Причиной грыжи у недоношенных мальчиков является слабость стенок пахового канала. Причиной грыжи у недоношенных мальчиков является слабость стенок пахового канала, в этом случае не происходит полного зарастания влагалищного отростка брюшины, что создает предпосылки для проникновения в канал органов абдоминальной области. Заболевание развивается при регулярном или длительном повышении внутрибрюшного давления. Предрасполагающими факторами считаются:
Предрасполагающим фактором развития грыжи может быть запор. Заболевание у грудничка может быть спровоцировано сильным плачем. У детей старше 3 лет патология способна развиться при чрезмерных физических нагрузках, спортивных тренировках. Заподозрить развитие паховой грыжи у ребенка позволяет появление округлого выпячивания в области мошонки. Оно увеличивается в размере при напряжении брюшных мышц, например, при кашле, дефекации. На начальных этапах развития образование исчезает, если ребенок принимает положение лежа, возможно вправление образования путем надавливания. Если петли кишечника успели попасть в грыжевый мешок, то у пациента наблюдается характерное урчание.
Выпячивание больших размеров провоцирует сбои в функционировании органов пищеварения с отсутствием аппетита, тошнотой, рвотой, повышенным газообразованием. При мошоночной грыже крупных размеров ребенок может жаловаться на болезненность во время ходьбы. Маленькие дети, не умеющие объяснить причину своего беспокойства, становятся капризными, плаксивыми. На приеме у детского хирурга проводится визуальное обследование и пальпация. Врач оценивает размер грыжи в вертикальном и горизонтальном положениях. Для подтверждения патологии применяют технику кашлевого толчка. На приеме у детского хирурга проводится визуальное обследование и пальпация. Дополнительно маленького пациента направляют на УЗИ, которое подтверждает утолщение семенного канатика, выпадение в грыжевый мешок органов брюшной полости. При ущемленной грыже проведение исследования с применением ультразвука необходимо для оценки содержимого грыжевого мешка, исключения пахового лимфаденита и кисты семенного канатика. Отсутствие своевременного лечения ведет к постепенному увеличению грыжи, что сопровождается появлением болезненных ощущений, нарушением пищеварения. Состояние связано с ущемлением грыжевыми воротами части кишечника или сальника. Сдавливание приводит к нарушению кровообращения в изолированном участке органа, его некрозу на фоне острого воспалительного процесса. Спровоцировать ущемление способно резкое повышение внутрибрюшного давления. Подобное состояние может быть вызвано запором, повышенным газообразованием, чрезмерной физической нагрузкой, поднятием тяжестей. Причиной может стать быстрое увеличение грыжевого мешка, его инфицирование. Ущемление сопровождается острым приступом боли. Ребенок теряет аппетит, становится вялым, плачет. При осмотре выпячивания устанавливают его напряженность, в некоторых случаях дети даже не позволяют притронуться к проблемной зоне из-за сильной боли. Попытки самостоятельного вправления образования недопустимы, лечение только хирургическое. Об опасности для жизни и здоровья пациента предупреждает мнимое улучшение его состояния. Болевой синдром отступает, но ребенок становится вялым, у него развивается рвота, невозможность опорожнения кишечника. Инфекция из грыжевого мешка может проникнуть и в червеобразный отросток, вызывая его воспаление. Ребенок жалуется на сильную боль внизу живота справа, у него повышается температура тела, развивается рвота и диарея. Лечение только хирургическое. В этом случае болевой синдром распространяется на весь живот, а температура тела приближается к отметке 40⁰С. Проникновение в паховый канал участков кишечника провоцирует сбои в работе системы пищеварения. Ребенок теряет аппетит, страдает от запоров, рвоты, не приносящей облегчения. Маленький пациент может жаловаться на приступы боли в животе. Проникновение в паховый канал участков кишечника провоцирует сбои в работе системы пищеварения. При осмотре пациента отмечают бледность кожных покровов, вздутие живота, апатию. Больному необходимо срочное оперативное вмешательство. Большой размер грыжи не позволяет вправить ее даже в положении лежа. Выпячивание причиняет пациенту дискомфорт, боль, затрудняет передвижение, способствует развитию регулярных запоров. При невправимости повышается риск ущемления грыжи из-за неосторожных движений, физической активности. Консервативная терапия назначается при малом размере выпячивания или при наличии противопоказаний к проведению операции. Удаление грыжи яичек у новорожденных хирургическим путем не выполняется до тех пор, пока ребенок не достигнет возраста 6 месяцев. В остальных случаях показаниями к вмешательству считаются развитие осложнений, большие размеры образования. Удаление грыжи яичек у новорожденных хирургическим путем не выполняется до тех пор, пока ребенок не достигнет возраста 6 месяцев. Полностью избавиться от заболевания позволяет только проведение оперативного лечения, консервативная методика может применяться на этапе подготовки к плановой операции. Показанием к безоперационному лечению являются состояния, не позволяющие обратиться к хирургу:
Предотвратить развитие осложнений позволяет массаж, направленный на укрепление мышц брюшины и вправление выпячивания. Применение рецептов народной медицины для лечения грыжи яичка допускается у мальчиков старше 3 лет. Предварительно необходимо проконсультироваться с наблюдающим врачом, исключить вероятность развития аллергической реакции. В число распространенных рецептов входит:
Для приготовления отвара полыни используют свежую зелень, ее заливают 1 стаканом кипятка, настаивают 1 час. Рецепты народной медицины используются только в качестве вспомогательной терапии. Вылечить грыжу с их помощью невозможно. Проведение операции является единственным надежным способом полностью избавиться от заболевания. Пахово-мошоночная грыжа удаляется в плановом режиме, исключение составляют случаи развития осложнений, требующие проведения операции экстренно для сохранения жизни и здоровья ребенка. За несколько дней до операции маленький пациент должен начать соблюдать диету, предотвращающую развитие запоров или метеоризма. Есть разрешается только вечером накануне вмешательства, за 2 часа до процедуры необходимо отказаться и от приема жидкости. Непосредственно перед вмешательством необходимо опорожнить мочевой пузырь и кишечник, принять антибиотики. Подготовка завершается установкой мочевого катетера. За несколько дней до операции маленький пациент должен начать соблюдать диету, предотвращающую развитие запоров или метеоризма. При проведении экстренной операции времени на подготовку ребенка нет. Хирург делает небольшой разрез на брюшной стенке, чтобы получить доступ к грыжевому мешку, оценить состояние его содержимого. При плановой операции внутренние органы вправляются на место, грыжевый мешок удаляется, ушивается паховое кольцо. При зашивании раны могут использоваться собственные ткани больного или дополнительно применяется специальная нейтральная сетка. При срочной операции хирургу нужно удалить участки, подвергшиеся некрозу.
Лапароскопия хорошо переносится детьми, исключает риск развития рецидива. Во время операции вправляется содержимое грыжевого мешка, патологическое образование удаляется. Длительность операции — до 40 минут. Пациенту не требуется реабилитация в условиях стационара, его могут выписать в день проведения вмешательства. Лапароскопия хорошо переносится детьми, исключает риск развития рецидива. Минимальные травмы позволяют больному быстро вернуться к привычной жизни. Период восстановления длится до 14 дней. На первом этапе ребенку назначают курс лекарственных препаратов, способствующих предупреждению инфицирования раны. Возможен прием медикаментов, улучшающих пищеварение. Ребенку следует соблюдать диету для исключения риска запоров, диареи или повышенного газообразования. Предупредить расхождение швов и развитие рецидива позволяет ношение бандажа или эластичных плавок в течение нескольких дней после вмешательства. Отек яичка часто развивается при использовании в пластике патологии собственных тканей пациента. В этом случае существует риск чрезмерного стягивания тканей, что может повредить семенной канатик, или недостаточно плотного сшивания пахового кольца, угрожающего проникновением брюшной жидкости. Использование специальной сетки позволяет избежать подобных проблем. Отек яичка может развиваться как ответ организма на травмирование тканей. В этом случае он проходит самостоятельно в течение нескольких дней. При отеке ребенок жалуется на боль, дискомфорт. Среди других причин развития этого послеоперационного осложнения выделяют:
При отеке ребенок жалуется на боль, дискомфорт. Методы терапии зависят от причины развития осложнения. Отсутствие своевременного лечения может стать причиной бесплодия, атрофии половых органов. С первых дней жизни ребенка необходимо обеспечить ему правильное питание, способствующее формированию работы пищеварительной системы. Важно исключить вероятность развития запоров или диареи, метеоризма. Необходимо соблюдать все рекомендации врача по организации режима питания, составлению меню. Родителям рекомендуется отказаться от практики самолечения простудных заболеваний у ребенка, чтобы не допускать развития хронических или тяжелых форм патологий. Длительный кашель способствует повышению давления в брюшной полости, что создает предпосылки для грыжи яичка у мальчиков. Занятия спортом и подвижные игры должны быть неотъемлемой частью жизни ребенка для укрепления мышц. Грудничкам в этом случае помогает специальная гимнастика и массаж. Это наиболее частая урологическая болезнь, которая занимает лидирующие позиции среди всех болезней наружных половых органов мальчиков. На основании наблюдений кафедры урологии Московского медико-стоматологического университета можно утверждать, что лояльное медикаментозное излечение острых неспецифических орхитов (ОЗОМ) для 95% пациентов грозит полной потерей функциональности органа. Пациентам с диагнозом «орхит» еще 10 лет назад назначали медикаментозные методы лечения. Однако под патологией острого орхита были скрыты болезни неинфекционной этиологии:
Все вышеуказанные патологии нуждаются в неотложной медицинской помощи, как правило – операции. Хирургическое вмешательство только за последние 15 лет позволило в 3 раза сократить риск осложнений в виде полной атрофии органа. Сегодня потеря фертильности может наблюдаться на фоне деградации аутоиммунных систем, которые являются следствием болезней мошонки. Данная болезнь может быть спровоцирована чаще всего травмой (удар), перекрута яичек либо инфекционного заболевания. Главными признаками считаются:
Патология яичек у детей разделена на несколько классификаций:
Грыжа яичка: симптомы, причины и лечение грыжи яичка у мужчин и детей. Операция по удалению грыжи яичкаНаписанная статья раскроет подробную информацию о такой мужской патологии, как грыжа яичка. Мы постараемся подробно описать симптомы и причины этого заболевания, а так же расскажем о путях решения этой проблемы. Грыжу яичка так же называют паховой грыжей. Это достаточно серьезная патология, которая требует скорейшей диагностики и лечения.
Грыжа яичка: симптомы и причины Формированию приобретенной патологии у мужчин могут способствовать следующие причины:
Давайте рассмотрим еще некоторые причины возникновения грыжи яичка: • Нагрузка на венозную системы брюшной полости под действием повышенного внутрибрюшного давления Симптомами образования грыжи яичка служат следующие факторы: • Мужчина испытывает ощущение дискомфорта в области паха, появляется боль при ходьбе и любом движении. Эти симптомы возрастают при попытке поднятия тяжести или наклоне туловища вперед Размеры паховой грыжи очень вариабельные, при запущенных состояниях они могут достигать огромных размеров.
• Определяемое при осмотре выпячивание грыжевого мешка в мошонке или области паха Для постановки диагноза необходимо в первую очередь обратиться к врачу—урологу. Доктор должен провести следующие действия: • Необходимо провести осмотр. Доктор должен визуально оценить размеры и состояние грыжевого мешка и провести пальпацию новообразования в двух положениях—вертикальном и горизонтальном После проведения необходимого обследования доктор должен определиться с тактикой лечения. К таковым методам относят:
источник |
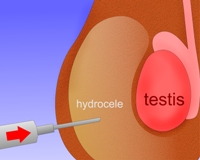 Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.
Во время пункции кисту прокалывают иглой и удаляют из неё жидкость. Такая процедура в большинстве случаев приносит лишь временный эффект, впоследствии гидроцеле возвращается. Во время пункции существует риск занесения в мошонку инфекции и развития гнойного процесса. Поэтому к данному методу лечения прибегают лишь в тех случаях, когда гидроцеле нужно ликвидировать, но мужчине по тем или иным причинам не может быть выполнено хирургическое вмешательство. Также пункцию применяют при напряженной водянке яичка.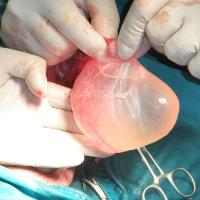 Общие указания по поводу сроков проведения операции при водянке яичка:
Общие указания по поводу сроков проведения операции при водянке яичка: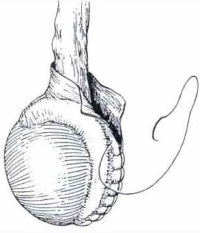 Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка.
Во время операции Винкельмана водяночную кисту рассекают, её буквально выворачивают наизнанку и в таком виде сшивают вокруг яичка и его придатка. После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.
После операции в мошонке могут на некоторое время оставить дренаж для оттока жидкости, на несколько дней накладывают повязки. В большинстве случаев для зашивания раны применяют рассасывающиеся нити, поэтому необходимости в снятии швов нет.



















 Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.


