Наши преимущества:
- Недорого прием врача от 900 рублей
- Срочно анализы в день обращения от 20 минут до 1 дня
- Близко 5 минут от метро Варшавская и Чистые пруды
- Удобно работаем каждый день с 9 до 21 каждый день (включая праздники)
- Анонимно!
Уретритом чаще страдают взрослые, но не столь редко это заболевание встречается и у детей. Поскольку его симптомы — боль, жжение, зуд, рези при мочеиспускании, выделения из уретры — могут быть нерезко выраженными, родителям нужно внимательно следить за состоянием ребенка и обращать внимание на любые жалобы со стороны мочеполовой системы. В противном случае уретрит может быть не распознан вовремя и при отсутствии адекватного лечения перейдет в хроническую форму.
От причины, вызывавшей уретрит у ребенка, зависит то, каким будет лечение. Наиболее трудные в терапии «венерические» уретриты, вызываемые гонококками, трихомонадами, уреоплазмами и пр., среди детей встречаются редко, хотя у подростков вполне возможны.
Чаще же выявляется неспецифическая флора (стафилококки, стрептококки, кишечная палочка), которые попадают в мочеиспускательный канал при несоблюдении правил личной гигиены. Эти бактерии менее устойчивы к действию антибиотиков и уросептиков.
У детей возможны и уретриты неинфекционного происхождения, вызванные травматизацией слизистой уретры при прохождении по ней камней из мочевого пузыря, а также как осложнение выполнения некоторых лечебных и диагностических манипуляций (цистоскопии, бужирования, катетеризации мочевого пузыря). Бывает и детский уретрит аллергической этиологии. Лечение таких уретритов отличается от вызванных инфекцией.
Диагностика уретрита у детей крайне важна для подбора советующего эффективного лечения. Она должна быть комплексной, а у девочек включать в себя также анализ микрофлоры влагалища, которая может стать причиной уретрита.
У детей, даже если уретрит изначально имел неинфекционную природу, вследствие невысокого местного иммунитета инфекционный процесс присоединяется очень быстро, что находит соответствующее отражение в анализах и может потребовать назначения антибактериальных средств.
Лечение уретрита у детей должно быть своевременным и полным. Даже если симптомы заболевания со временем исчезают без лечения, возбудитель процесса никуда не девается, а лишь оседает в близлежащих органах мочеполовой системы, чтобы затем при малейшем ослаблении иммунитета вновь вызвать манифестацию болезни.
Для лечения уретрита в детской урологии применяется комплексный подход, включающий:
- при наличии инфекционного агента – антибиотики в дозах соответственно возрасту (аминопенициллины, цефалоспорины), предпочтительно – с учетом чувствительности возбудителя, применяются как пероральные формы препаратов, так и инсталляции лекарственных средств непосредственно в уретру;
- фитотерапию, иммуномоделирующие средства в дополнение к антибактериальным препаратам;
- физиотерапию, особенно при уретритах неинфекционного генеза;
- антигистаминные препараты; глюкокортикоиды (по строгим показаниям) и срочное устранение действия аллергена при аллергических уретритах;
- диету с исключением острых, соленых, копченых, кислых, горьких, пряных, жареных блюд.
Родители должны понимать, что самим назначать лечение уретрита ребенку недопустимо! Обследованием и подбором препаратов для лечения уретрита у детей должен заниматься только квалифицированный врач-уролог.
Прием в наших клиниках ежедневно с 9.00 до 21.00
В ЮАО и ЮЗАО – метро Варшавская, Каховская, Севастопольская – ул. Болотниковская дом 5 корп 2, тел. 8-499-317-29-72
В центре (ЦАО) – метро Чистые пруды, Тургеневская, Лубянка – Кривоколенный переулок дом 10 стр 9, тел. 8-495-980-13-16
источник
Никто не любит болеть. Особенно досадно, когда хворают дети. Малыши, в силу возраста, не всегда вовремя сообщают о начальных симптомах. Зачастую родителям приходится иметь дело с давно прогрессирующей инфекцией, а это удлиняет и усложняет процесс лечения. Уретрит у детей – коварный недуг, малейшее переохлаждение, проблемы с пищеварением, ослабление иммунитета способны спровоцировать обострение заболевания.
Уретрит – патологическое воспаление стенок мочеиспускательного канала, спровоцированное болезнетворными бактериями или появившееся в результате травмирования. Чаще всего заболевание проявляется у мальчиков. Организм девочек имеет анатомические особенности, из-за которых инфекция быстро проникает в мочевой пузырь.
Причины появления уретрита у детей различны и могут быть связаны, например, с внешними раздражителями, заболеваниями, погрешностями в питании. Ониразделяются на две группы. Первая – неинфекционная, в ее состав входят следующие факторы:
-
переохлаждение;
- ранее перенесенные медицинские манипуляции;
- травмы мочевыводящих каналов, например, в результате выхода камня из почки;
- клапаны задней уретры – врожденная аномалия слизистой оболочки, встречается преимущественно у мальчиков, у которых пожилые родители;
- нерегулярное соблюдение личной гигиены;
- ношение тесного нижнего белья;
- различные аллергии;
- ослабление защитных сил организма по причине частых ОРЗ и ОРВИ;
- неправильное питание: излишнее употребление острых, соленых блюд;
- длительная невозможность опорожнить мочевой пузырь.
К другому типу условий обострения недуга относятся инфекции мочеполовых органов:
- цистит – патология мочевого пузыря;
- пиелонефрит – заболевание почек;
- простатит – патология предстательной железы;
- баланопостит – воспаление области головки пениса у мальчиков;
- вульвит – инфекция наружных половых органов у девочек.
Существуют определенные элементы микрофлоры, которые также могут активизировать болезнь, при появлении «благоприятных» условий. Вот перечень обычных составляющих каждого человеческого организма, способных стать причиной развития уретрита:
- микоплазмы;
- трихомонады;
- кишечная палочка;
- уреаплазмы;
- стафилококки и другие микроорганизмы.
Симптомы уретрита у детей имеют общие характеристики: нестерпимый зуд, жжение в половых органах, неприятные ощущения во время мочеиспускания. Не всегда имеет место повышение температуры тела. Дети жалуются на дискомфорт в области органов малого таза. Постоянное расчесывание поверхностей усугубляет развитие инфекции путем проникновения патогенных возбудителей.
Первые нездоровые проявления нельзя игнорировать. Начинать лечение необходимо при наличии следующих симптомов уретрита у девочек:
- покраснение, раздражение наружных половых органов;
- болевые ощущения в нижней области живота;
- учащенное мочеиспускание;
- рези при опорожнении мочевого пузыря.
Инфекция в женских половых органах быстро восходит и трансформируется в заболевание мочевого пузыря, почек.
Симптомы уретрита у ребенка мужского пола могут несколько отличаться. Обычно проявляется они следующим образом:
- частые позывы в туалет «по-маленькому»;
- наличие крови в урине;
- выделения гнойного типа;
- моча мутная, темных оттенков.
В связи с анатомическим строением уретры у парней, болезнь имеет более сложное течение.
Примерно от одного года до пятилетнего возраста воспаление мочеиспускательного канала у ребенка проявляется в несколько измененном состоянии. Признаки уретрита у самых юных могут возникать неявно, в виде «беспричинных» капризов, общей вялости и частого посещения туалета. Маленький ребенок не может подробно объяснить, что его беспокоит. Страх перед доктором, нежелание пить лекарства способствуют тому, что малыш сознательно не будет признаваться в болевых, дискомфортных ощущениях. Поэтому важно при ранних симптомах, подобных ОРВИ, сдать общие анализы мочи и крови. Результаты лабораторных исследований помогут определить точный диагноз.
Мочеполовые инфекции у годовалых детей опасны тем, что за маленький временной промежуток переходят в хроническую форму. Такой уретрит характеризуется частыми рецидивами и сложностью в лечении.
Хроническая патология способствует повышенной чувствительности мочеполовых органов к различным инфекциям. Особенно это проявляется в период полового созревания. В итоге страдает иммунная система подростка.
Комплексное медицинское обследование для точной диагностики детского уретрита включает в себя такие пункты:
-
тематический опрос ребенка и его родителей;
- визуальный осмотр наружных половых органов.
Затем лечащий врач назначает ряд лабораторных исследований для выявления патогенеза и истинных причин развития воспалительного процесса в мочеиспускательном канале:
- общий и подробный анализ крови;
- лабораторное изучение урины;
- бактериологический посев мочи;
- мазки: из влагалища у девочки, из уретры у мальчика.
Для определения точной локации очага воспаления проводится обследование содержимого мочевого пузыря по Нечипоренко. Когда имеются подозрения на прогрессирующее осложнение или наличие «параллельных» недугов, осуществляется ультразвуковое диагностирование.
Современная педиатрия располагает разнообразными методиками избавления от мочеполовых инфекций. Способ лечение уретрита у детей зависит от разновидности заболевания. При острой симптоматике обычно используется антибактериальная терапия. В подавляющем большинстве случаев предполагается домашний режим выздоровления. Госпитализация бывает актуальной лишь при серьезных формах патологии. Хроническое развитие инфекции требует прямого введения в отверстие уретры медицинских растворов, также не лишним будет прием препаратов, восстанавливающих иммунные силы организма.
В дополнение к медикаментозному курсу больной ребенок должен придерживаться специальной диеты. Нельзя употреблять жирную пищу, острые, соленые, копченые продукты. Необходимо выпивать внушительный объем жидкости, которая помогает скорейшему выведению микроорганизмов из поврежденных органов. Соблюдение постельного режима, снижение физической активности — факторы, которые положительно влияют на процесс выздоровления. Сидячие теплые ванны имеют противоречивые отзывы пациентов. Поэтому, перед тем как лечить ребенка при помощи данного метода, необходима консультация лечащего врача.
Если возбудителя инфекции сложно установить, доктор прописывает антибиотики широкого лечебного спектра воздействия.
В данной таблице указаны наиболее применяемые медикаменты и их «сильные стороны».
| Антибактериальные средства | Основная характеристика | Противопоказания |
|---|---|---|
| «Цефиксим» | Нарушает синтез клеточной стенки бактерий. Обладает обширной «сферой поражения». | Почечная недостаточность, псевдомембранный колит. Нельзя употреблять пожилым людям и младенцам до 6 месяцев. |
| «Амоксициллин» | Пенициллиновый препарат полусинтетического происхождения. Обладает хорошей абсорбцией из ЖКТ, имеет высокую биодоступность. | Нужна консультация специалиста, если имеются заболевания почек, печени. Беременность, грудное вскармливание младенца, возраст до 3 лет, наличие аллергической реакции — факторы, при которых данное лекарство не прописывают. |
| «Цефаклор» | Форма выпуска — порошок белого или желтоватого цвета. После смешивания с водой превращается в суспензию с ароматом апельсина. | Лейкопения, геморрагический синдром, повышенная чувствительность к составляющим элементам. |
Фитотерапия — действенное средство избавления от многих симптоматических проявлений. При уретрите у мальчиков и девочек для лечения нередко используются урологические сборы в виде настоев. Вот наиболее популярные народные рецепты:
-
Листья мяты, крапивы, корень аира, плоды шиповника, цветы черной бузины и липы — в равных пропорциях смешивают, ошпаривают кипятком и настаивают в течение 20 минут. Принимать по утрам и вечерам по 250 граммов.
- Зверобой, черную смородину, побеги туи перемешивают с кукурузными рыльцами, брусничным сырьем, полевым хвощем, петрушкой и корнем ползучего пырея. Смесь заливают литром воды, оставляют в покое на полтора часа. Данный объем нужно выпить в течение суток равнозначными порциями.
Травяные ингредиенты можно заготовить самостоятельно или приобрести в любой аптеке готовый растительный сбор.
Чтобы максимально обезопасить ребенка от воспалительных процессов в мочеиспускательном канале, необходимо регулярно следовать профилактическим правилам:
- Соблюдение личной гигиены. Родители должны приучить ребенка к тщательным ежедневным подмываниям. Нижнее белье также требует регулярной смены.
- Соответствующая одежда. В холодные сезоны особенно важно подбирать комплект «экипировки», который позволит организму не переохлаждаться.
- Здоровый рацион питания. Надо сказать «нет» острым, соленым, маринованным продуктам в излишнем количестве.
- Укрепление иммунитета «по Комаровскому»: прогулки на свежем воздухе в любую погоду, прием пищи только при наличии естественного аппетита, физическая активность.

Последствия недуга в будущем могут негативно сказаться на репродуктивных функциях взрослого организма. Большую роль в здоровье мочеполовой системы играют профилактические меры. С самых ранних лет необходимо прививать малышу гигиенические привычки, укреплять иммунитет, особенно в период межсезонья.
источник
Уретрит представляет собой воспалительное заболевание мочеиспускательного канала, возникающее по разным причинам. Чаще всего такой проблемой страдают девочки, так как мочеиспускательный канал у них широкий и короткий, поэтому инфекционному агенту легче проникнуть в уретру.
У мальчиков заболевание развивается чаще по другим причинам, не имеющим ничего общего с инфекцией. О том, какие симптомы и лечение уретрита у детей мы подробнее поговорим в данной статье.
Детский уретрит может быть вызван различными причинами инфекционного или неифекционного характера:
- Инфекционные причины:
- вирусы;
- трихомонады (детям передаются от инфицированных родителей с предметами личной гигиены или при использовании мочалок для купания, полотенец и прочего);
- гонококки;
- хламидии;
- дрожжеподобные грибки Кандида (проникают в уретру из влагалища у девочки, например, после длительного приема антибиотиков);
- уреаплазмы.
- Неифекционные причины:
- диагностические процедуры, например, цистоскопия, во время которой случайно травмируется слизистая оболочка уретры и развивается воспалительный процесс;
- травмы паховой области – удары половых органов;
- застойные процессы на фоне дефицита жидкости в организме и редкого мочеиспускания;
- аллергические реакции, например, при использовании синтетического нижнего белья, средств для стирки детской одежды;
- травмирование слизистой оболочки мочеиспускательного канала конкрементами, песком, которые могут отходить с мочой.
Симптомы уретрита у ребенка несколько отличаются по полу, например, уретрит у мальчика проявляется интенсивнее и ярче, чем у девочек.
Начало заболевания острое и характеризуется повышением температуры тела в большинстве случаев, особенно, если воспалительный процесс вызван инфекционным агентом.
Характерно появление следующих симптомов:
- боль и жжение в процессе мочеиспускания;
- выделение нескольких капель крови с мочой в конце;
- зуд и покраснение головки полового члена, при попытке отодвинуть крайнюю плоть болевые ощущения усиливаются;
- возможные выделения из уретры слизисто-гнойного характера или в виде творожных хлопьев;
- частые ложные позывы к мочеиспусканию.
У девочек симптомы заболевания схожи, но выражены не так ярко:
- зуд гениталий;
- покраснение и незначительная припухлость в области мочеиспускательного канала;
- выделение слизи или белесых хлопьев из уретры;
- жжение при мочеиспускании;
- учащенные позывы к опорожнению мочевого пузыря;
- жалобы на боль внизу живота.
Интенсивность клинических симптомов заболевания у мальчиков и девочек также во многом зависит от того, в какой форме протекает воспаление. При острой форме все вышеперечисленные симптомы возникают в полном объеме, тогда, как при хроническом уретрите клиническая картина будет смазанной, что часто затрудняет постановку диагноза.
Важно! Во избежание перехода заболевания из острой формы в хроническую нужно сразу обращаться к врачу, а не заниматься самолечением. В большинстве случаев именно неправильное лечение притупляет симптоматику и приводит к хронизации патологического процесса, который впоследствии труднее поддается диагностике и терапии.
При затянувшемся воспалительном процессе возможно развитие тотального уретрита, то есть распространения инфекции на все отделы мочеиспускательного канала, шейку мочевого пузыря. При этом симптомами тотального уретрита будут боли, частые позывы к мочеиспусканию, выделение гноя и крови из мочеиспускательного канала.
Опасность хронического тотального воспаления в том, что даже после выздоровления ребенок будет жаловаться на неприятные ощущения при мочеиспускании, частые позывы – такие симптомы уже являются следствием неврологических расстройств, требующие консультации и лечения у невролога. Обострения хронического уретрита будут возникать каждый раз при переохлаждении, употреблении острого, соленого, шоколада и других запрещенных продуктов.
Хроническая форма болезни приводит к формированию грубых рубцов в очаге воспаления и последующему сужению просвета мочеиспускательного канала. Стеноз уретры в свою очередь провоцирует задержку мочи и активное размножение болезнетворных бактерий, которые могут стать причиной развития пиелитов, пиелонефритов, цистита, воспаления мочеточников.
Диагностика уретрита у детей основана на данных анамнеза, для подтверждения заболевания и выяснения природы происхождения воспалительного процесса используются инструментальные и лабораторные методы диагностики.
| Диагностика уретрита у детей | Что относится? |
| Лабораторные методы |
|
| Инструментальные методы |
|
Лечение уретрита у детей определяется причинами и формой течения воспалительного процесса, терапия подбирается индивидуально, в зависимости от возраста ребенка и ряда других важных факторов. Если заболевание протекает без осложнений и в незапущенной форме, то возможно лечение на дому, без госпитализации, однако, если воспалительный процесс распространяется на мочевой пузырь и почки, то не отказывайтесь от стационара – цена самолечения оказывается слишком высокой и может привести к инвалидизации.
При выявлении бактериальной флоры в мазке и анализах мочи ребенку обязательно назначают курс лечения антибиотиками широкого спектра действия.
Как правило, это такие группы препаратов:
- аминопенициллины – Флемоксин солютаб, Амоксциллин, Амоксил, Амоксиклав, Аугментин;
- цефалоспорины – Цефипим, Цефикс, Цефтриаксон, Лораксон;
- азитромицины – Сумамед, Кларитромицин.
Важно! Применение антибиотиков целесообразно только в том случае, если уретрит вызван бактериями. При вирусном и грибковом заболевании эта группа препаратов не только не эффективна, но и опасна, так как затягивает процесс выздоровления и подавляет местным иммунитет.
При уретрите, вызванном вирусом герпеса, назначают Ацикловир перорально в форме таблеток или капсул. При диагностировании кандидозного уретрита не обойтись без нистатина или других фунгицидных средств – врач подберет препарат и схему лечения индивидуально, инструкция выдается каждому пациенту.
Хроническое воспаление уретры протекает вяло, с периодическими периодами обострения и ремиссией, поэтому основным принципом лечения является укрепление защитных сил организма.
Детям в этом случае назначают иммуностимуляторы растительного или синтетического происхождения:
Важно! Без консультации врача иммуностимуляторы давать ребенку запрещено, так как препараты этой группы имеют ряд противопоказаний, особенно для пациентов, страдающих аутоиммунными заболеваниями.
Помимо антибиотиков и других групп препаратов ребенку назначаются инстилляции в уретру антибактериальными препаратами и отварами целебных трав:
- Фурацилином;
- Мирамистином;
- отваром ромашки;
- корой дуба.
Специальное диетическое питание является неотъемлемой частью успешного лечения уретрита.
Из рациона ребенка исключаются продукты, которые могут раздражать слизистые оболочки и усиливать приток крови к органам малого таза:
- шоколад;
- кофе;
- чай;
- какао;
- соленья;
- соленая рыба;
- мясные, грибные, рыбные бульоны;
- соленый сыр, жирная сметана, сливки;
- пряности, специи, приправы.
На видео в этой статье вы найдете больше рекомендаций относительно сбалансированного правильного питания при уретрите у детей.
Здравствуйте. Моему сыну 9 лет, на выходных катался на велосипеде и неудачно упал, ударился половым органов. К вечеру стал жаловаться на сильные боли при мочеиспускании, а в конце выделяется несколько капель крови. В хирургии нам сказали, что это уретрит на фоне травмы, но как лечить я так и не поняла. Нам сказали только промывать уретру фурацилином и принимать обезболивающие и больше ничего. Подскажите, пожалуйста, надо ли нам пить антибиотик?
Здравствуйте. Если воспаление уретры вызвано травмой, то в антибиотикотерапии нет нужды. Разумеется, Вам следует повторно показать ребенка врачу через 5-7 дней, чтобы удостовериться, что воспалительный процесс не распространяется.
Обратиться к врачу немедленно стоит в том случае, если состояние ребенка резко ухудшится, появится гной или слизь из уретры, будут жалобы на боли в пояснице, повысится температура тела.
источник
Полная функциональность мочеполовой системы играет важную роль в жизни человека, и любое заболевание может нарушить баланс в организме. Проблемы с мочеиспусканием при уретрите приносят дискомфорт и разрушают привычный ритм жизни, могут привести к серьёзным проблемам со здоровьем. Диагностировать заболевание позволяют анализы. Так как их довольно много, стоит ознакомиться, какие анализы при уретрите нужно сдать, чтобы потом не запутаться и ничего не забыть.
Уретритом называют патологический процесс, поражающий стенки мочеиспускательного канала вирусами и бактериями и сопровождающийся воспалением. Это распространённое заболевание, диагностируемое и у женщин, и у мужчин. Болезнь встречается и у детей.
Уретрит появляется из-за инфекционного заражения или медицинского вмешательства (например, в ходе введения катетера в мочевой пузырь). Так как самой частой причиной заболевания являются инфекции мочеполовой системы, то лучше определить недуг как можно быстрее. Быстрое лечение предотвратит распространение болезни в организме и на других половых партнёров. Более того, уретрит может стать причиной других заболеваний, например, воспалением простаты у мужчин, а у женщин — сказаться на здоровье будущего ребенка.
Для обнаружения уретрит пациент должен пройти несколько этапов: осмотр у врача, сдача анализов и дополнительные виды диагностики (УЗИ, уретроскопия и др.).
Первым делом пациент должен обратиться к врачу и пройти осмотр. Врач может выделить следующие клинические симптомы недуга:
- Большие и малые половые губы и отверстие мочеиспускательного канала приобретают покраснение, доставляя дискомфорт девушкам и женщинам;
- У мужчин краснеет головка;
- У мужчин появляется боль при прощупывании полового члена;
- Наблюдаются выделения из уретры.
Вообще, уретритом занимается не какой-то конкретный врач – специалист зависит от формы заболевания и пола пациента. При подозрении на недуг можно обратиться к урологу, гинекологу (у женщин), андрологу (у мужчин). Иногда нужно прибегнуть к услугам дерматовенеролога. Так как дети зачастую не могут полностью описать болезнь, при уретрите у детей можно обратиться к педиатру, который перенаправит пациента к специалисту.
При уретрите у женщин назначается дополнительный осмотр для выявления воспалений наружных органов мочеполовой системы. У мужчин врач может назначить пальпацию простаты – указательным пальцем через стенки прямой кишки прощупывается предстательная железа. Так диагностируется простатит, который может стать следствием развития уретрита.
Мочу можно назвать универсальным индикатором состояния здоровья, так как анализ мочи назначается во многих случаях проявления болезней.
Анализ мочи при уретрите позволяет быстро и эффективно понять, имеет ли место воспалительный процесс в уретре. Как его расшифровать достоверно знает только специалист.
Основными физико-химическими свойствами урины являются:
- Цвет. В нормальном состоянии моча имеет светло-жёлтый цвет. Отклонения в цвете могут быть вызваны не только уретритом, но и рядом других заболеваний или кровотечением;
- Прозрачность. Помутнение возникает при переизбытке лейкоцитов, бактерий, клеток эпителия и слизи в моче. Это может быть следствием воспалительного процесса органов мочеиспускания. При повышенной мутности недугом может оказаться мочекаменная болезнь – в моче скапливаются солевые кристаллы. При появлении пены можно сделать вывод о высоком проценте белка, попадающем в урину;
- Кислотность. На этот показатель также влияет наличие воспалительных процессов;
- Плотность. При повышенном количестве сахара, белка, эритроцитов и т.п. в моче её плотность увеличивается;
- Наличие белка, кетоновых телец, глюкозы, нитритов, гемоглобина; показатели лейкоцитов и билирубина.
Анализы мочи сдаются утром. Для максимальной объективности биохимического анализа моча должна быть ночная, не менее чем за 4 часа до сбора анализа мочиться нельзя. При заборе мочи у детей нужно быть особенно внимательным для соблюдения всех условий. Также необходимо отказаться от приёма противогрибковых и противомикробных препаратов за пару дней до сдачи анализа. Забор мочи производится в специальный пластиковый контейнер в объёме 3-5 мм. Материал нужно сдавать в лабораторию в течение 2-3 часов.
С точки зрения диагностики показатели эритроцитов и цвет урины являются основными. Тёмный цвет с примесями крови свидетельствуют о геморрагическим характере уретрита, при котором стенки слизистой очень легко ранить.
Одна из самых эффективных методик определения возбудителя и назначения медикаментов – бактериологический посев. Её суть в том, что урина помещается в особую питательную среду, в которой бактерии и вирусы размножаются ускоренно. При неспецифическом уретрите в ход идёт агар-агар.
Хорошим свойством бактериологического посева является то, что он не только указывает на наличие инфекции, но и определяет количество микроорганизмов. Этот показатель обозначают как КОЕ. Она позволяет определить стадию заболевания и его выраженность.
Далее определяется чувствительность патогенной микрофлоры к различным антибиотикам. Для эксперимента в колонии возбудителей инфекции вводят тот или иной препарат и следят за его действием: при угнетении патогенных микроорганизмов он считается эффективным и может использоваться для лечения.
При необходимости установления точного диагноза и локализации инфекции используют такой метод, как трёхстаканная проба.Принцип это пробы состоит в том, чтобы собрать мочу в 3 ёмкости. Делать это нужно особым образом. Перед сдачей урины нельзя мочиться 3-5 часов. Анализ сдаётся утром, то есть необходима порция ночной мочи. В 1 и 3 ёмкость должна умещаться 1/5 мочи в каждой. Во вторую – 3/5 от объёма мочи.
Врач может прочитать результаты следующим образом:
- Превышенное значение лейкоцитов в 1 порции – следствие уретрита;
- Повышенный уровень в 3 порции – следствие заднего уретрита;
- При компоновке первых двух признаков получается передний и задний уретрит;
- При повышенном уровне белый кровяных клеток во всех пробах можно сделать вывод о цистите и пиелонефрите.
Мазок особенно эффективен в силу того, что материал добывается напрямую из поражённой зоны. Мазок забирается с помощью специального прибора, напоминающего ложку, и помещается в лабораторию.
Перед процедурой пациент должен:
- В течение суток не предпринимать половых связей;
- За 7 дней отказаться от приёма антибактериальных медикаментов;
- Не мочиться пару часов.
Точно так же берётся анализ выделяемых из уретры веществ (при их наличии).
- Уретроскопия. Используется для исследований слизистой оболочки уретры. Позволяет оценить общее состояние слизистой, осуществить забор клеток. У женщин и у мужчин процедура отличается только формой уретроскопа;
- Уретроцистоскопия. В отличие от уретроскопии наряду со слизистой мочевых путей позволяет оценить состояние мочевого пузыря;
- УЗИ области малого таза;
- Микционная цистоуретрография – вид рентгенографии, сопровождаемый вводом контрастного вещества;
- Анализ крови.
Необходимо пристально следить за своим здоровьем и обращаться к врачу при первом появлении недуга. Уретрит может привести к серьёзным последствиям, если его не диагностировать вовремя, а методов выявления заболевания довольно много. Особую опасность он представляет, так как встречается и у взрослого населения, и у детей – никто не застрахован от него. Также он может быть опасен для будущего ребёнка.
источник
Уретритом называют патологию, которая сопровождается воспалительным процессом в слизистой оболочке уретры. Существует мнение, что патологию вызывает исключительно проникновение в уретру патогенных микроорганизмов, которые передаются во время незащищенного полового акта. Но это не единственная причина, хоть и считается самой распространенной. Анализы и диагностика уретрита проводятся на основании симптомов для подтверждения диагноза. Исходя из результатов исследования, можно с уверенностью сказать, что не во всех случаях патология вызвана венерической инфекцией.
Зачастую возбудителями уретрита становятся стафилококки или кишечная палочка, попадающие в уретру из-за нарушения элементарных правил гигиены. Обычно это происходит, если наблюдаются различные воспалительные заболевания в органах малого таза. У мужчин причиной может стать, к примеру, простатит, а у женщин цистит, аднексит или вагинит. Кроме этого, причиной уретрита может стать травма стенок мочеиспускательного канала при неправильной постановке катетера или при других медицинских манипуляциях.
Еще одной причиной возникновения уретрита является раздражение стенок мочеиспускательного канала мочевой и щавелевой кислотой, концентрация которых повышается при нарушении процессов обмена веществ. В этом случае уретрит можно расценивать как сопутствующую патологию.
Причинами развития уретрита у мужчин может быть раздражающее действие местных противозачаточных средств, некачественных презервативов, лубрикантов и мыла. Эти вещества могут вызывать временный дискомфорт, который не требует особого лечения и проходит после удаления раздражающего фактора.
Основными признаками уретрита являются жжение и сильная боль при мочеиспускании, выделения из уретры гнойного или слизистого характера, которые при присоединении инфекции имеют неприятный запах, иногда выделения бывают с примесью крови, частые позывы к мочеиспусканию.
Наши читатели рекомендуют

Основными признаками уретрита являются жжение и сильная боль при мочеиспускании
Начинают диагностику со сбора анамнеза. Больного спрашивают о том, когда появились боль, жжение и частые позывы к мочеиспусканию. Также врач обязательно выясняет, какими хроническими заболеваниями мочеполовой системы страдает пациент. В основном акцент делается на воспалительные процессы. После общего осмотра и опроса назначаются лабораторные и аппаратные методы диагностики. На этом этапе:
- Берут мазок из мочеиспускательного канала. Мазок готовят для дальнейшего микроскопического исследования.
- При хронической форме уретрита проводят уретроскопию, которая заключается в исследовании мочеиспускательного канала при помощи специального оптического оборудования.
- Назначают рентгенологическое исследование уретры с использованием контрастного вещества. При остром уретрите процедура не проводится.
- Направляют на общий анализ мочи. Благодаря этому можно выявить, насколько сильно поражены мочевыводящие пути.
- Делают посев бактериальной флоры на специальную питательную среду для последующего выращивания и определения чувствительности к антибиотикам.
- Проводят ультразвуковое исследование органов малого таза, чтобы выяснить возможные патологические изменения.
Главной целью диагностики является выявление причины. Как только в лабораторных условиях был выявлен возбудитель, результаты передаются лечащему врачу, который назначает лечение.
Обязательным анализом является определение чувствительности микроорганизмов к антибиотикам. Это намного упрощает назначение схемы лечения.
Главной целью диагностики является выявление причины
Если небыли выявлены инфекции, передающиеся половым путем, и к тому же пациент полностью отрицает такой путь заражения, то врач назначает обследование для выявления причины инфицирования. Обследуют обычно простату, мочевой пузырь, кишечник.
В случае неинфекционного уретрита назначается обследование внутренних органов, в частности, почек и эндокринной системы. Мелкие камни, которые могут выходить через мочеиспускательный канал ранят его стенки, что приводит к воспалению. Нарушение обмена веществ также можно определить на этапе диагностики уретрита.
Для диагностики причины уретрита в лабораторных условиях проводят бактериологические исследования, которые включают в себя:
- мазок из уретры;
- анализ мочи;
- общий анализ крови.
Исследование мазка проводят двумя способами:
- Анализируют окрашенный препарат.
- Культуральный метод.
Для уточнения вида возбудителя может назначаться молекулярно-генетическая диагностика. В основном показана она в случае, если пациент обратился с подозрением на инфекцию после незащищенного полового акта.
Анализ мочи при уретрите является довольно важным моментом в диагностике. При этом проводится как общий анализ, так и исследование на обнаружение бактериальной флоры. Для того чтобы диагноз был как можно точнее необходимо учитывать абсолютно все показатели. Есть стандартная форма, по которой оценивается состояние исследуемого материала. Общий анализ мочи включает в себя такие свойства как:
- прозрачность мочи;
- цвет;
- плотность;
- кислотность;
- присутствие белка;
- процентное содержание глюкозы;
- кетоновые тела;
- эритроциты;
- лейкоциты;
- гемоглобинурия.
К сдаче анализа мочи необходимо подготовиться. Обычно анализ назначается наутро, и подготовку необходимо начинать за день до этого. Если пациент принимает любые антибактериальные препараты, то забор мочи следует отложить, а прием антибиотиков прекратить. По истечении трех дней можно провести забор материала для анализа. Кроме этого, непосредственно перед процедурой воздержаться от мочеиспускания. Желательно, чтобы прошло не менее трех часов.
Основными показателями, на которые стоит особенно обратить внимание при подозрении на уретрит, это количество эритроцитов. Именно от их количества зависит цвет мочи. Если наблюдается высокое содержание эритроцитов, моча становится темной, и в ней явно видна примесь крови, это прямой сигнал к тому, что развивается геморрагический уретрит. При этом заболевании слизистая оболочка мочеиспускательного канала подвергается постоянному раздражению по неопределенной причине.
После того как был проведен общий анализ мочи, и было обнаружено повышенное содержание элементов крови, пациенту назначают пробу по Нечипоренко. Суть метода заключается в лабораторном исследовании средней порции мочи. Благодаря этому можно подтвердить или опровергнуть наличие высокого содержания лейкоцитов, что само по себе говорит о развитии воспалительного процесса. Во время исследования определяется количественное содержание элементов крови в 1 мл мочи.
Существуют конкретные показания для назначения данной пробы. Это:
- подозрение на воспалительный процесс мочевыводящих путей;
- гематурия;
- проводится с целью оценки эффективности проводимой терапии.
Для диагностики уретрита практически всегда врачами назначается данный анализ. На этапе подготовки к забору материала необходимо полностью отказаться от:
- алкоголя;
- пищи, которая может изменить цвет мочи, к примеру, свекла;
- синтетических витаминных препаратов (аскорбиновая кислота делает урину темной и мутной);
- всех продуктов, которые могут вызвать мочегонный эффект;
Если была проведена процедура цистоскопии, то анализ по Нечипоренко можно делать только по истечении пяти дней.
Перед тем как произвести забор материала для исследования, необходимо провести тщательную гигиеническую обработку половых органов. Собирать нужно только среднюю порцию мочи. Для этого примерно 20 мл необходимо пропустить, следующие 20-30 мл собрать в стерильный контейнер, остальное также пропустить. Собранный материал необходимо передать в лабораторию не позже чем через два часа, результаты можно ожидать уже на следующий день.
Предыдущий анализ может с высокой достоверностью определить наличие воспалительного процесса, а вот в каком именно отделе мочевыводящих путей он локализован, поможет разобраться дополнительный метод так называемый трехстаканный анализ.
Производится забор мочи по определенной схеме:
- перед тем как собрать мочу необходимо в течение трех часов не мочиться;
- произвести гигиеническую обработку половых органов без использования мыла;
- собирать мочу необходимо в три стерильных и абсолютно сухих контейнера (в первый собрать 1/5 от общего количества мочи, во второй-3/5, в третий- 1/5).
Каждая порция оценивается по-разному. Анализ первого образца может указать на цистит и уретрит, при оценке второй порции можно определить, распространился ли воспалительный процесс на почки и мочеточники, а третий образец указывает на воспалительный процесс, локализованный в предстательной железе.
Кроме этого, определенное количество мочи из данной пробы берут для бактериологического посева. Это является также частью комплексной диагностики уретрита. Используют также и осадок мочи, который исследуют с применением лабораторной центрифуги. Данный метод помогает выявить в моче простейших, к примеру, таких как, амебу или трихомонаду.
Довольно точным методом диагностики является бактериологический посев взятой для анализа мочи. Этот метод помогает определить того возбудителя, которым был вызван уретрит, а также уточнить чувствительность данного вида микроорганизма к антибиотикам.
Переданную на исследование мочу в лабораторных условиях помещают на питательную среду, которая является благоприятной для роста и размножения бактерий. При подозрении на неспецифический уретрит используют агар как питательную среду. Если же уретрит носит инфекционный характер, то для выращивания культуры используют специально адаптированную питательную среду.
Данный метод помогает не только оценить присутствие болезнетворной флоры (обычно это положительный или отрицательный результат), но и определить количественный состав микроорганизмов. Измеряется этот показатель в так называемых колониеобразующих единицах (КОЕ). Необходимость данного исследования заключается в том, что оно помогает дать оценку числу бактерий, которые способны положить начало новым колониям. А от этого зависит выраженность воспалительного процесса.
Для определения чувствительности микроорганизмов к антибиотикам, на питательную среду, где выращивают колонию, наносят антибактериальные препараты. Оценку эффективности проводят на основании того, произошло ли подавление роста и размножения микроорганизмов. Если да, то этот препарат окажет терапевтический эффект у данного пациента.
Для бактериального посева может быть взят образец из трехстаканной пробы, а может быть, произведен отдельный забор мочи. Для этого среднюю порцию утренней мочи в количестве 5 мл помещают в пластиковый стерильный стаканчик и плотно закрывают крышкой. Передать материал в лабораторию необходимо в течение двух часов.
Лабораторное исследование мазка, взятого из уретры, помогает довольно точно определить причину возникновения патологии, определив возбудителя. Связано это с тем, что забор исследуемого материала производиться непосредственно из очага воспаления. Мазок берется при помощи специального урологического инструментария непосредственно из полости мочеиспускательного канала.
Данная процедура доставляет дискомфорт, особенно это касается пациентов мужского пола. Так как существует опасность травмы стенок уретры, то забор материала должен проводить только высококвалифицированный специалист. Полученный мазок помещают в стерильную емкость и передают на исследование. Перед тем как сдать мазок, необходимо воздержаться от половых контактов не менее двенадцати часов, не принимать антибиотики, а непосредственно перед процедурой не мочиться около двух часов.
Уретроскопии заключается в эндоскопическом исследовании мочеиспускательного канала
Существует два основных метода исследования анализов на уретрит:
- микроскопический: полученный мазок исследуют с помощью микроскопа, при этом готовится специальный окрашенный препарат;
- бактериологический: подтверждает наличие того или иного микроорганизма, а также определяет чувствительность к антибиотикам (проводится по аналогии с таким же анализом мочи).
Кроме лабораторного исследования, существуют инструментальные методы диагностики уретрита. К ним, в частности, относится уретроскопия.
Процедура уретроскопии заключается в эндоскопическом исследовании мочеиспускательного канала, при котором в него вводиться специальный аппарат, помогающий оценить состояние слизистой оболочки. Благодаря этому диагностическому методу можно:
- подробно рассмотреть слизистую оболочку уретры;
- сделать забор небольшого участка тканей уретры для микроскопического исследования;
- подтвердить и опровергнуть наличие воспалительного процесса;
- убрать сужение просвета уретры или провести любые другие манипуляции по показаниям.
Обычно процедуру уретроскопии проводят для оценки состояния мочеиспускательного канала после проведенной терапии уретрита. Есть несколько подготовительных моментов, которые необходимо выполнить перед манипуляцией:
- пройти недельный курс назначенной урологом антибактериальной терапии;
- непосредственно перед проведением уретроскопии необходимо освободить мочевой пузырь;
- у детей процедура проводится под общей анестезией.
Существует два подвида уретроскопии:
- Сухая. В мочеиспускательный канал вводится уретроскоп, который смазывают вазелином, осмотр проводиться на протяжении всей уретры;
- Ирригационная. За счет постоянного впрыскивания жидкости, стенки уретры растягиваются и это дает рассмотреть задние отделы канала.
В некоторых случаях врач может посчитать нужным назначить дополнительную диагностику. В основном такая необходимость возникает при осложненных формах уретрита, когда в патологический процесс включаются и другие органы малого таза. К таким методам относятся:
- УЗИ органов малого таза. Проводится процедура для оценки состояния органов мочеполовой системы, которые могли пострадать вследствие восходящей инфекции. Проверяют обычно почки, мочевой пузырь, простату у мужчин и яичники у женщин.
- Микционная цистоуретрография. Данный метод заключается в рентгенологическом исследовании полости мочевого пузыря и уретры, в которые вводится контрастный раствор.
- Уретроцистоскопия. В отличие от уретроскопии, этот метод позволяет оценить состояние не только мочевыводящего канала, но и полости мочевого пузыря. Назначается в случае неспецифического уретрита, когда врач затрудняется в постановке диагноза.
источник
Уретрит у детей — достаточно редко встречаемое заболевание, которое в большинстве случаев носит травматический характер. Возникает воспаление мочеиспускательного канала у ребенка по причине раздражения слизистой оболочки средствами для гигиены, но бактериальный путь возникновения воспаления не исключается.
Уретрит — воспаление слизистой оболочки мочеиспускательного канала, которое может возникнуть у детей по следующим причинам:
- несоблюдение тщательной интимной гигиены;
- проникновение в мочеиспускательный канал болезнетворных бактерий, например, кишечной палочки, из анального прохода по причине неправильного подмывания;
- переохлаждение организма;
- ношение тесного нижнего белья, сшитого из синтетических тканей;
- травмы наружных органов мочеполовой системы;
- аллергические реакции организма на какие-либо продукты;
- раздражение слизистой оболочки мочеиспускательного канала средствами бытовой химии.

К механическим повреждениям мочеиспускательного канала относят медицинские манипуляции по установке катетера в уретру, либо слизистая оболочка мочеиспускательного канала ребенка травмируется камнями, выходящими из почек при мочекаменной болезни.
Признаки заболевания различаются в зависимости от половой принадлежности и причин развития.
Уретрит у мальчиков и девочек имеет отличительные черты в проявлении симптоматической картины. Общие признаки заболевания:
-
зуд, жжение в половых органах;
- боль в уретре во время мочеиспускания;
- повышение температуры тела (данный признак присутствует не всегда);
- покраснение слизистой оболочки в мочеиспускательном канале.
Малыши жалуются на сильный зуд в области половых органов, отчего при постоянном расчесывании и проникновении патогенных возбудителей может развиться инфекция.
Характер симптоматической картины воспалительного процесса в мочеиспускательном канале у мальчиков:
- учащенное мочеиспускание;
- наличие кровяных сгустков в урине;
- гнойные выделения из уретры;
- изменение цвета мочи, которая становится мутной и темной.
У девочек уретрит проявляется следующим образом:
-
зуд наружных органов половой системы;
- боль внизу живота;
- частые позывы к мочеиспусканию;
- рези в мочеиспускательном канале.
При развитии воспаления мочевого пузыря подростки жалуются на такие же симптомы, как и малыши. Разница заключается лишь в том, что чем взрослее ребенок, тем меньше у него общих проявлений, температура тела поднимается редко, усталость и вялость присущи преимущественно малышам до 5 лет.
У детей при развитии уретрита с началом проявления первой симптоматической картины возникает проблема с мочеиспусканием. Чувствуя постоянную боль при походе в туалет, ребенок начинает отказываться от воды и других жидкостей, чтобы меньше хотелось опорожнить мочевой пузырь.
По причине намеренной задержки мочи ситуация с воспалением слизистой оболочки мочеиспускательного канала начинает усугубляться. Нередко возникает недержание урины.
Для получения точной картины состояния здоровья малыша врач назначает сдачу ряда лабораторных анализов, направленных на выявление патогенной микрофлоры и поиск причин развития воспаления в мочеиспускательном канале у ребенка. Методы диагностики включают:
- развернутый и общий анализы крови;
- общий анализ мочи;
- бактериологический посев мочи;
- мазок из влагалища у девочек;
- мазок из уретры у мальчиков.
Если уретрит спровоцировала патогенная инфекция, проводится анализ посева питательной среды, который помогает выявить, к каким антибиотикам возбудитель нечувствителен. Если заболевание часто возникает у ребенка подросткового возраста и непродолжительная ремиссия сменяется частыми рецидивами, то проводится анализ крови на определение антител к патогенным микроорганизмам: хламидиям, гонококкам, микоплазме.
Чтобы определить точное месторасположение очага воспалительного процесса, проводится анализ мочи по методу Нечипоренко. Если есть подозрение на осложнения и наличие сопутствующих заболеваний органов мочеполовой системы, назначается проведение ультразвуковой диагностики.
Воспаление уретры лечится комплексно. Если уретрит был спровоцирован попаданием в организм болезнетворной микрофлоры бактериального или инфекционного характера, назначается соответствующий виду патогена антибиотик.
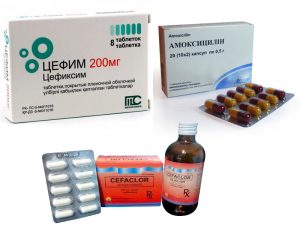
Чтобы восстановить мочеиспускание и нормализовать состояние раздраженной слизистой оболочки уретры, проводится курс фитотерапии. Главная задача фитотерапии — активизировать процесс выработки мочи, в составе которой из организма будет выводиться болезнетворная микрофлора.
Рекомендуемые средства фитотерапии — отвары на основе ромашки и шалфея, отвар полевого хвоща. Уретрит у ребенка пройдет быстрее, если давать ему ежедневно морс из кислых ягод, преимущественно брусники и клюквы. Напитки не только ускорят процесс мочеиспускания, но и помогут восстановить иммунную систему, подняв ее защитные функции.

Терапия заболевания у детей включает соблюдение питьевого режима. В день ребенку нужно давать не менее 1,5 л воды, можно пить как кипяченую, так и минеральную жидкость. Такая мера поможет быстрее промыть мочевой пузырь и уретру, выводя из органов болезнетворную микрофлору. Лечится уретрит дома. После завершения курса приема антибиотиков необходимо повторно сдать анализы для определения положительной динамики от проведенной терапии.
Воспалительный процесс на слизистой оболочке мочеиспускательного канала у детей опасен тем, что за короткий промежуток времени приобретает хроническое течение. Хронический уретрит тяжело поддается лечению и характеризуется частыми рецидивами с проявлением болезненной симптоматики.
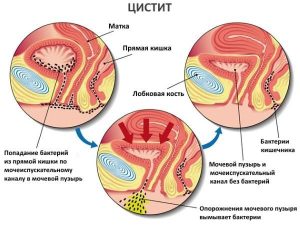
В дальнейшем в подростковом возрасте и в период полового созревания уретрит приводит к повышенной чувствительности мочеполовой системы к различным инфекциям, по причине вялотекущего воспалительного процесса угнетается состояние иммунной системы.
Хронический уретрит, который возник в детстве, во взрослой жизни нередко является причиной женского и мужского бесплодия. На фоне воспалительного процесса в мочеиспускательном канале может развиться почечная недостаточность у более старших пациентов.
Чтобы уберечь детей от рисков развития воспалительного процесса в мочеиспускательном канале, необходимо проводить профилактическую работу:
-
Важно научить малыша ежедневно осуществлять тщательную интимную гигиену, регулярно менять нижнее белье.
- В осенний и зимний периоды внимание нужно уделить тому, как одет малыш, ведь переохлаждение организма является фактором, провоцирующим уретрит.
- Родители должны следить за рационом ребенка, не позволять употребление большого количества перченой пищи, специй и маринадов.
- Осенью необходимо проводить терапию для поднятия защитных функций иммунитета, принимать витаминные комплексы, обогащать ежедневное меню свежими фруктами и овощами.
Чтобы уретрит не возник у малыша до года, нужно не забывать о необходимости регулярной смены подгузников, не ждать, пока памперс полностью будет заполнен мочой. Рекомендуется применять для малышей присыпки и кремы для обработки кожи, предотвращая появление опрелостей.
Подмывая мальчиков, не нужно пытаться отодвигать крайнюю плоть, таким образом можно ее повредить и создать благоприятную среду для развития болезнетворных бактерий, вызывающих уретрит.
Необходимо приучать детей подмываться после акта дефекации, если же такой возможности нет, нужно использовать влажные салфетки. Такая мера профилактики при уретрите поможет уменьшить риск проникновения болезнетворных бактерий на слизистую оболочку половых органов.
источник
Воспалительные процессы мочеиспускательного канала могут возникнуть в любом возрасте, и у любого пола. Патология уретры может быть вызвана как инфекционными, так и не инфекционными факторами, но ее проявление достаточно неприятно в любых случаях.
Как правило, у малышей до года это заболевание встречается достаточно редко, это зависит от особенностей иммунитета в этом возрасте, особенно у детей находящихся на естественном грудном вскармливании. Воспалительные процессы в детском возрасте чаще всего встречаются у мальчиков, а в более старшем у представительниц прекрасного пола.
У ребенка уретрит особенно опасен, так как способен принести непоправимый вред и для других органов мочеполовой системы, поражая протоки, отвечающие за нормальное отхождение урины.
Детский организм в большей степени уязвим для любых заболеваний, чем взрослого человека, потому что еще полностью не сформирован, и не может в полной мере сопротивляться различным внешним и внутренним инфекциям. Согласно медицинской статистике, к патологическим процессам способствующим развитию этого заболевания, следует отнести следующие факторы.
- Дети не способны сами следить за температурным режимом своего тела, поэтому основная обязанность родителей следить за тем, чтобы малыши были одеты по погоде. Не допускается перегрев и переохлаждение детского организма, чтобы избежать возникновения воспалительных процессов мочеиспускательного канала.
- Начиная с самого раннего возраста малыша, родители обязаны тщательно следить и приучать ребенка к содержанию половых органов в чистоте. Для этого рекомендуется после каждого опорожнения мочевого пузыря подмывать гениталии, предотвращая этим развитие бактериальной микрофлоры.
- Нередко развитие уретрита у малышей возникает в связи с низким иммунитетом. Достаточно часто этой причиной становится искусственное вскармливание, и рождение ослабленного малыша.
- У новорожденных детей уретрит встречается очень редко, но и в этом случае патология имеет место. Связано оно может с внутриутробным заражением, если его будущая мама стала носителем патологических микроорганизмов.
- Для каждого ребенка важно правильно подобранное нижнее белье. Оно должно быть подобрано по размеру, так как тесные вещи ведут к перетягиванию половых органов, что может стать причиной уретрита. Также детские вещи следует выбирать только из натуральных тканей.
- Рацион питания детей рекомендуется тщательно подбирать, потому что некоторые продукты способны вызывать аллергическую реакцию, что негативно отражается на мочевой системе.
- Дети отличаются своей активностью, поэтому причиной патологии в некоторых случаях становятся травмы половых органов при падении, ударе по ним тупыми предметами. Кроме этого воспалительный процесс нередко возникает при катереризации уретры для взятия анализов.
- Сюда же стоит отнести и врожденные аномалии мочеиспускательного канала, и постоянное сдерживание походов в туалет.
Какой бы ни была причина воспалительного процесса, лечение нельзя затягивать, потому что это грозит достаточно серьезными проблемами, как в настоящем, так и в будущем.
Уретрит может перейти в хроническую форму и стать причиной заболеваний других органов мочеполовой системы, что достаточно часто приводит к развитию почечной недостаточности, бесплодию и становится причиной повышенной восприимчивости организма к различным инфекциям.
Симптоматика у детей обычно проявляется характерными признаками для этого заболевания, поэтому внимательные родители могут на начальных стадиях определить заболевание мочевой системы.
- Малыши становятся апатичными, у них пропадает аппетит, маленькие начинают беспричинно капризничать.
- Возникают частые болевые позывы к мочеиспусканию, и необходимость посадить их на горшок вызывает протест.
- На головке пениса, на выходе из уретры, появляются выделения не свойственные при мочеиспускании: слизь, гной, что доставляет дискомфорт для ребенка.
- При мочеиспускании возникает чувство жжения и зуда в уретре.
- Цвет мочи изменяется, иногда в ней могут присутствовать кровяные сгустки.
Проявление одного или нескольких симптомов — это основание обратиться срочно к детскому урологу и педиатру.
При постановке диагноза врач опрашивает родителей, если он еще сам не в состоянии дать вразумительные ответы, и заполняет карту больного.
- Прежде всего, проводится визуальный осмотр половых органов ребенка.
- Назначаются диагностические исследования мочи.
- Анализ крови: общий и развернутый.
- Посев мочи на выявление возбудителей.
- Мазок из уретры.
На основании полученных результатов врач подбирает наиболее действенный способ лечения больного: назначает лекарственные препараты и другие процедуры.
Для каждого юного пациента выбирается индивидуальное лечение, которое зависит от причины способствовавшей воспалительному процессу и тяжести заболевания. Если у мальчика воспалился мочеиспускательный канал, чем лечить данную патологию может сказать только опытный специалист.
В любом случае рекомендуется соблюдать определенную диету и режим питания. Для этого исключают из меню: шоколад, жирную и острую пищу, жареные продукты, которые способны провоцировать раздражение в уретре.
Для быстрого выздоровления ребенка предлагается медикаментозная терапия, которая состоит из приема лекарственных препаратов и сопутствующих процедур.
- Так как при заболевании страдает иммунная система, то обязательно потребуются иммуностимулирующие препараты, позволяющие активизировать собственные защитные свойства организма.
- Антибактериальная терапия включает прием лекарственных средств в таблетках, или в виде инъекций. Они подбираются строго индивидуально, в зависимости от возбудителя, спровоцировавшего цистит, и возрастной категории пациента.
- Как правило, воспалительный процесс сопровождается отеками половых органов, то для его снятия в обязательном порядке прописываются антигистаминные (противоаллергические) средства.
- Для быстрого достижения положительного результата рекомендуются процедуры местного применения с антибактериальными и антисептическими растворами, Это могут быть отвары некоторых лекарственных трав, слабый раствор марганцовки. Используются они для подмывания половых органов с целью удаления патогенной микрофлоры.
Ввиду опасности этого заболевания у детей, приводящего к тяжелым последствиям, лечение нужно проходить комплексно и до полного выздоровления пациента.
Дата обновления: 12.07.2019, дата следующего обновления: 12.07.2022
источник
 переохлаждение;
переохлаждение;
 тематический опрос ребенка и его родителей;
тематический опрос ребенка и его родителей; Листья мяты, крапивы, корень аира, плоды шиповника, цветы черной бузины и липы — в равных пропорциях смешивают, ошпаривают кипятком и настаивают в течение 20 минут. Принимать по утрам и вечерам по 250 граммов.
Листья мяты, крапивы, корень аира, плоды шиповника, цветы черной бузины и липы — в равных пропорциях смешивают, ошпаривают кипятком и настаивают в течение 20 минут. Принимать по утрам и вечерам по 250 граммов.



 зуд, жжение в половых органах;
зуд, жжение в половых органах;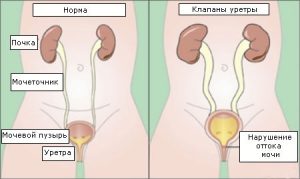 зуд наружных органов половой системы;
зуд наружных органов половой системы;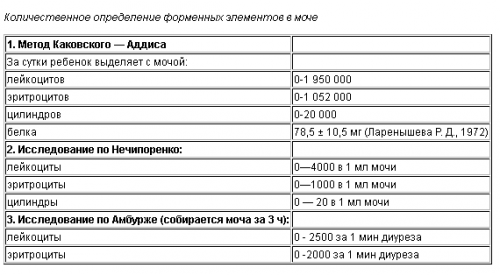
 Важно научить малыша ежедневно осуществлять тщательную интимную гигиену, регулярно менять нижнее белье.
Важно научить малыша ежедневно осуществлять тщательную интимную гигиену, регулярно менять нижнее белье.