Структура заболеваемости детей в разных возрастных группах неодинакова.
В раннем возрасте одно из первых мест занимают недоношенность, дефекты внутриутробного развития.
В последующем первое место во всех возрастных группах занимают воспалительные заболевания верхних дыхательных путей, грипп, бронхиты, отиты, пневмонии, желудочно-кишечные расстройства. Эта заболеваемость снижается к 3-4 годам.
В школьном возрасте возрастает процент инфекционных заболеваний и травм, ревматизмы, хронического тонзиллита, туберкулезной интоксикации.
Значительное распространение среди детей школьного возраста имеет снижение остроты зрения. По мере обучения в школе процент таких детей возрастает.
Довольно часто у школьников выявляется нарушение осанки (начальные формы сколиозов, сутуловатость, асимметрия плеч и др.).
Уровень заболеваемости детей не везде одинаков. Он зависит от четкости организации и проведения санитарных и противоэпидемических мероприятий, постановки физического воспитания и медицинского обслуживания детей.
В настоящее время наиболее актуальной проблемой гигиены детей и подростков является разработка действенных мер предупреждения развития близорукости у детей, нарушений опорно-двигательного аппарата, ожирения и др.
Тема: ГИГИЕНИЧЕСКИЕ ОСНОВЫ ОРГАНИЗАЦИИ
Одной из ведущих проблем гигиены детей и подростков является проблема обучения и воспитания. Самые массовые учебно-воспитательные учреждения — общеобразовательные школы, в связи с этим вопросам гигиены учебных занятий должно уделяться серьезное внимание. Освоение учебного материала в школьном возрасте органов и систем ребенка. Следует иметь в виду, что 10 лет пребывания в школе — это период роста и развития, в течение которого организм ребенка очень восприимчив, как к благоприятным, так и к неблагоприятным воздействиям. Кроме того, на школьные годы приходится два так называемых «возрастных» криза, когда организм ребенка оказывается наиболее уязвимым — это начало обучения в школе (6—7 лет) и пубертатный период.
Процесс обучения детей в современной школе характеризуется высоким уровнем трудности изучаемого материала, ускорением темпа обучения, использованием технических средств обучения.
Участие в учебно-воспитательном процессе приводит к увеличению нагрузки на центральную нервную систему, опорно-двигательный аппарат, зрительный и слуховой анализаторы детей.
Организму ребенка свойственны незавершенность развития важных для обучения органов и систем.
В то же время, умственная деятельность, связанная с процессом обучения, относится к числу самых трудных. Поэтому правильная организация режима занятий, строгое дозирование учебной нагрузки учащихся являются важнейшими мероприятиями, направленными на сохранение и укрепление здоровья детей и подростков.
Допустимое количество учебных часов у школьников первых классов не должно превышать 20-22 часов в неделю, вторых – четвертых – 21-25 часов, пятого класса – 28-31 часа, шестого – 29-32 часов, седьмого – 31-34 часов, восьмого – девятого класса – 32-35 часов, и десятого – одиннадцатого классов – 33-36 часов в неделю.
Организацию учебного процесса необходимо строить с учетом физиологических принципов изменения работоспособности детей и подростков. Дело в том, что работоспособность организма во время учебной деятельности закономерно изменяется. На рисунке приведена типичная кривая работоспособности.
Вначале работоспособность повышается (период врабатывания), затем она держится на высоком уровне (период высокой продуктивности) и постепенно снижается (период снижения работоспособности, или утомления). В периоде снижения работоспособности выделяются три зоны: неполной компенсации, конечного прорыва и прогрессивного падения.
Далее должны следовать период отдыха, включающий фазу восстановления функций и фазу ее упрочнения.
Отсюда следует, что начало урока, учебной недели, четверти или года должно быть облегченным, так как продуктивность труда школьника в этот период снижена. Повышенные требования к учащимся нужно предъявлять тогда, когда работоспособность достигла наиболее высокого уровня. В это время рекомендуется излагать новый и наиболее сложный учебный материал, давать контрольные работы. В середине учебной недели, четверти и года должны планироваться наибольший объем учебной нагрузки. Появление начальных признаков утомления свидетельствует об окончании периода высокой и устойчивой работоспособности. В зоне прогрессивного падения работоспособности требовать выполнения интенсивных нагрузок недопустимо: при этом происходит истощение энергетических ресурсов организма, что может отрицательно сказаться на состоянии здоровья школьника.
У детей длительность периода оптимальной (устойчивой) работоспособности определяется возрастом.
В возрасте 6-7 лет дети могут сохранять активное внимание в течение 15 минут, 8-10 лет – 20 мин., в 11-12 лет – 25 мин., в 12-15 лет – 30 мин.
Физиологическая кривая работоспособности учащихся в течение недели, четверти, учебного года отражает указанные выше закономерности (иллюстрируется тем же рисунком).
Одной из основных задач школьной гигиены является правильное нормирование учебной нагрузки. Это достигается путем:
Не нашли то, что искали? Воспользуйтесь поиском:
источник
ирина кормакова
Анализ заболеваемости за 2015 год
Состояние здоровья детей оценивалось согласно приказу Министерства образования Российской Федерации и Министерства здравоохранения Российской Федерации от 30.06.92 № 186 / 272.
За счет эффективных методов физкультурно-оздоровительной работы с детьми и оздоровительных мероприятий, замены бактерицидных ламп в групповых помещениях с 2010 года часто болеющих детей в Детском саду не стало.
Сравнительная таблица групп здоровья
Из данной таблицы видно, что уровень состояния здоровья детей стало улучшаться в сравнении с прошлым годом. Уменьшилось количество детей с 1 группой здоровья (на 1,17%). Количество детей с 2 группой здоровья увеличилось на 3,75%, а с 3 и 4 группой здоровья нет.
Анализ данных по посещаемости
Год Посещаемость (на 1 ребенка) Общие пропуски (на 1 ребенка) Пропуски по болезни (в случаях, в днях)
Таким образом, за последнее время наблюдается уменьшение процента посещаемости детьми детского сада и уменьшается число пропусков по болезни, но остается по-прежнему много пропусков по прочим причинам
Сравнительная таблица групп для занятий физической культурой
Диаграмма «Группы для занятий физической культурой»
Из данной таблицы видно, что количество детей с основной группой увеличилось (на 3,1%, с подготовительной и специальной группой здоровья нет
Перечень имеющихся патологий у детей.
тубинфицированные 21 12 10
Заболевания крови — — —
онкозаболевания — — —
Анализ таблицы позволил выявить тенденцию уменьшения количества детей с заболеваниями органов зрения, нервная система, виражные, тубинфицированные.
Таблица соматической заболеваемости
ясли сад ясли сад всего всего ясли сад всего
Количество детей 97 95 102
Общая 21 127 83 147 230 148 78 142 220
1 ОРЗ 11 66 64 90 154 77 42 85 137
5 Отит, коньюктивит 2 8 2 6 8 10 2 5 7
6 бронхит 1 11 4 9 13 12 4 1 5
7 прочее 7 36 12 37 49 43 15 32 47
10 ветрянка 3 — — — 3 5 19 24
В результате анализа заболеваемости в сравнении с прошлым годом уменьшилось количество заболеваний ОРЗ (на 17 случаев, бронхит (на 7 случаев). А на 1000 человек показатель общей заболеваемости уменьшился –2156, по сравнению с прошлым годом – 2371; и показатель острой заболеваемости уменьшился -1343, по сравнению с прошлым годом – 1587.
Физическое развитие детей
Количество детей 96 97 102
Гармоничное развитие 96 97 —
В т. ч. с недостаточ. массой — — —
Низкое физическое развитие — — —
Анализ физического развития детей показал, что количество детей с гармоничным физическим развитием выросло на протяжении 3 последних лет. Случаев травматизма в детском саду за последние 3 года не было.
Вывод: повышению роста физического развития детей Детского сада способствуют:
1. Использование разнообразных форм (активных, интерактивных) по взаимодействию с семьей по вопросам физического развития детей.
2. Систематическое проведение физкультурных и оздоровительных мероприятий.
3. Улучшение материальной базы Детского сада.
Анализ деятельности МАДОУ за 2015–2016 учебный год I. Общая характеристика учреждения Муниципальное автономное дошкольное образовательное учреждение «Детский сад № 7 «Буратино» г. Гая Оренбургской.
Анализ коррекционно-развивающей работы за 2015–2016 годы Анализ коррекционно-развивающей работы за 2015-2016гг. Учитель-логопед Старосельцева Л. В. ЦЕЛЬ: Своевременное оказание коррекционной помощи.
Анализ работы детского сада за 2015–2016 учебный год 1.1. Анализ работы по годовым задачам. В 2015-2016учебном году детский сад работал по основной образовательной программе дошкольного образования.
Анализ работы МКДОУ за 2015–2016 учебный год В 2015-2016 учебном году МКДОУ «Куртамышский детский сад №8» продолжал работать в режиме создания условий для перехода на новую образовательную.
Анализ работы МО воспитателей за 2015–2016 учебный год (начало) Продолжение Стратегия ОУ Интеграция детей с ограниченными возможностями здоровья в общество. Успешная работа воспитателя – это комплексный.
Анализ работы МО воспитателей за 2015–2016 учебный год (продолжение) Начало Большое значение в работе педагога имеет их участие в различных конкурсах. Про-шедший год показал положительную динамику в данном.
Анализ работы педагога-психолога за 2015 2016 учебный год Работа велась по намеченному рабочему плану на 2015 /2016 учебный год. МБДОУ ДС «Алёнка» Баяшкина Оксана Николаевна В текущем учебном.
Анализ работы подготовительной группы за 2014–2015 год Общая характеристика группы «Рябинка В группе 23 человека, из них 9 мальчиков и 14 девочек. Возраст детей от 5 до 7 лет. 11 детей нашей.
Анализ работы за 2015–2016 учебный год Анализ работы МБДОУ «Детский сад №___» за 2015-2016 учебный годОсновными направлениями деятельности коллектива МБДОУ в 2015/16уч. г. были:.

источник
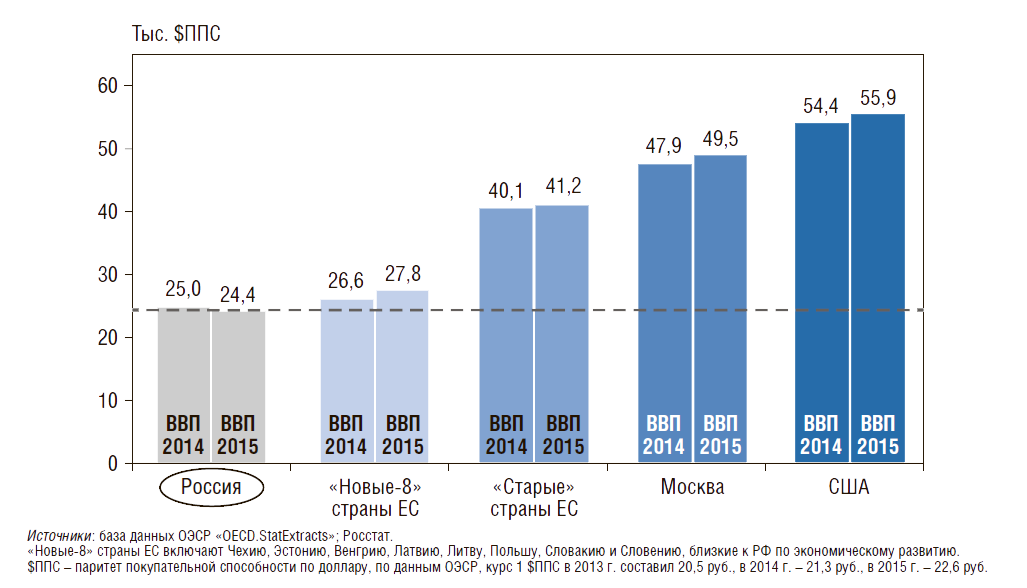
Демографические показатели и показатели здоровья российских детей и подростков сравниваются в динамике с аналогичными показателями в «новых-8» странах Евросоюза (ЕС) – близких к России по уровню экономического развития, т.е. имеющих сопоставимый валовой внутренний продукт (ВВП) на душу населения в долларах США по паритету покупательной способности (ППС) (рис. 1). Для более правильного сопоставления все рассматриваемые в статье показатели по «новым-8» странам ЕС берутся средневзвешенными, с учетом численности населения, «новые-8» страны ЕС включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
Рисунок 1. Валовой внутренний продукт на душу населения
На рис. 2 показана динамика коэффициента рождаемости (число родившихся живыми на 1 тыс. населения в год) в России и в странах ЕС. В нашей стране с 1987 по 1999 г. коэффициент рождаемости уменьшился более чем в 2 раза (с 17,2 до 8,3), однако затем начал постепенно расти и достиг в 2015 г. 13,3 родившихся на 1 тыс. населения, превысив данный показатель в странах ЕС. Во многом эта положительная динамика связана с демографической политикой и мероприятиями, реализованными в национальном проекте «Здоровье» в 2005–2009 гг., а не только с увеличением числа женщин детородного возраста (Вишневский А.Г., 2008). Однако наблюдаемый в последние годы положительный рост не позволяет достичь уровня 1980 г., когда коэффициент рождаемости в нашей стране составлял 15,9. Следует отметить, что по сравнению с 1980 г. число родившихся живыми на 1 тыс. населения в год в России сократилось на 16%, а в «новых-8» странах ЕС – на 43%, в «старых» странах ЕС – на 22%. На сегодняшний день коэффициент рождаемости в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 2. Динамика общего коэффициента рождаемости в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число родившихся живыми на 1 тыс. населения
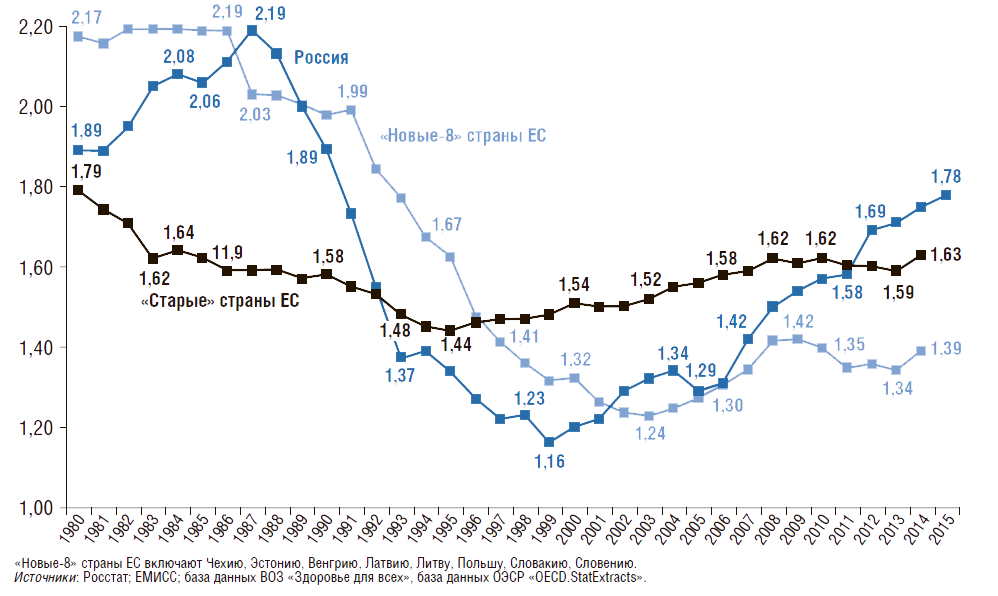
Общий коэффициент фертильности (число детей, рожденных одной женщиной репродуктивного возраста) представлен на рис. 3. Этот коэффициент показывает, сколько в среднем детей родила бы одна женщина на протяжении всего репродуктивного периода (т.е. от 15 до 50 лет) при сохранении повозрастной рождаемости на уровне того года, для которого вычисляется показатель.
В отличие от общего коэффициента рождаемости его величина не зависит от возрастного состава населения и характеризует средний уровень рождаемости в данном календарном году. Из представленных данных следует, что с конца 1980-х гг. этот коэффициент в России постепенно снижался, а с 2000 г. наметилась положительная тенденция в увеличении данного показателя до значения 1,78. Начиная с 2005 г. коэффициент фертильности растет, и в 2015 г. он был на 28% выше, чем в «новых-8» странах ЕС. Однако в России пока еще не удалось достичь уровня 1980 г. – 1,89 (снижение на 6%). За этот же период в «новых-8» странах ЕС коэффициент фертильности сократился на 36%, в «старых» странах ЕС – на 9%. На сегодняшний день коэффициент фертильности в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 3. Динамика общего коэффициента фертильности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Среднее число детей, рожденных одной женщиной репродуктивного возраста (15–50 лет)
Чтобы обеспечить воспроизводство населения страны, коэффициент фертильности должен равняться 2,14. Снижение рождаемости в России связано с двумя факторами: с одной стороны, с распадом СССР и ухудшением социально-экономических условий для рождения второго и последующего детей, с другой – с поведенческим фактором семей, вызванным урбанизацией, ростом образовательного уровня женщин и т.д. Последний фактор имеет место в большинстве развитых стран и странах с переходной экономикой.
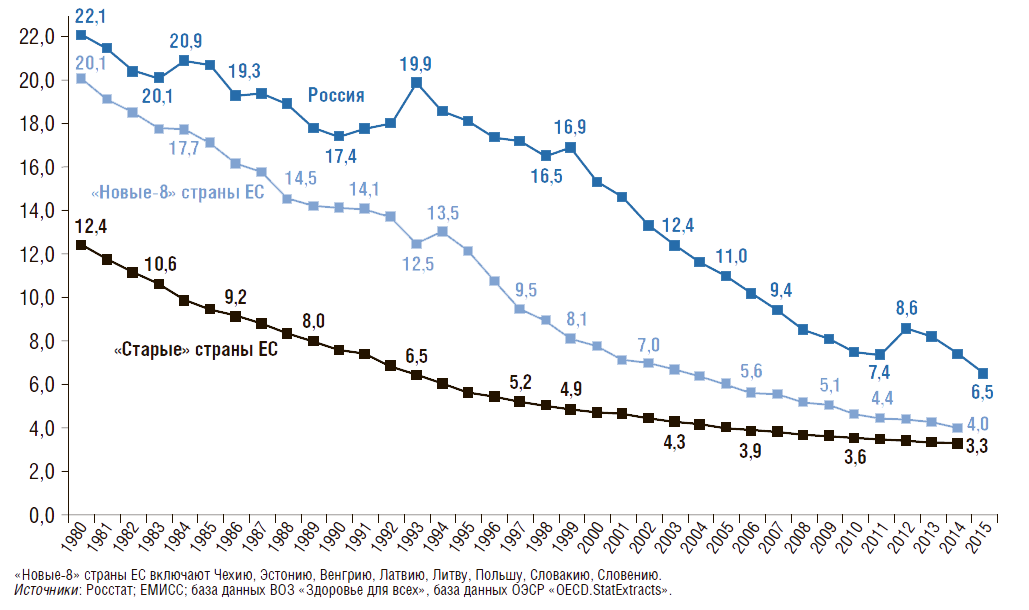
На рис. 4 представлена динамика коэффициента младенческой смертности – число умерших в возрасте до 1 года на 1 тыс. родившихся живыми. Наименьшее значение коэффициента младенческой смертности в 2015г. было в «старых» странах ЕС – 3,3. По сравнению с 1980 г. коэффициент младенческой смертности снижается во всех странах: в России – на 70%, в «новых-8» странах ЕС – на 80%, в «старых» странах ЕС – на 73%.
Рисунок 4. Динамика коэффициента младенческой смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших в возрасте до 1 года на 1 тыс. родившихся живыми
Однако в 2015 г. в России он был в 1,6 раза выше, чем в «новых-8» странах ЕС. В структуре причин младенческой смертности более 2/3 случаев смерти приходится на перинатальный период и врожденные аномалии, т.е. на заболевания, связанные со здоровьем матери (рис. 5).
Около 15% причин приходится на внешние причины, болезни органов дыхания и пищеварения, а также на инфекционные болезни.
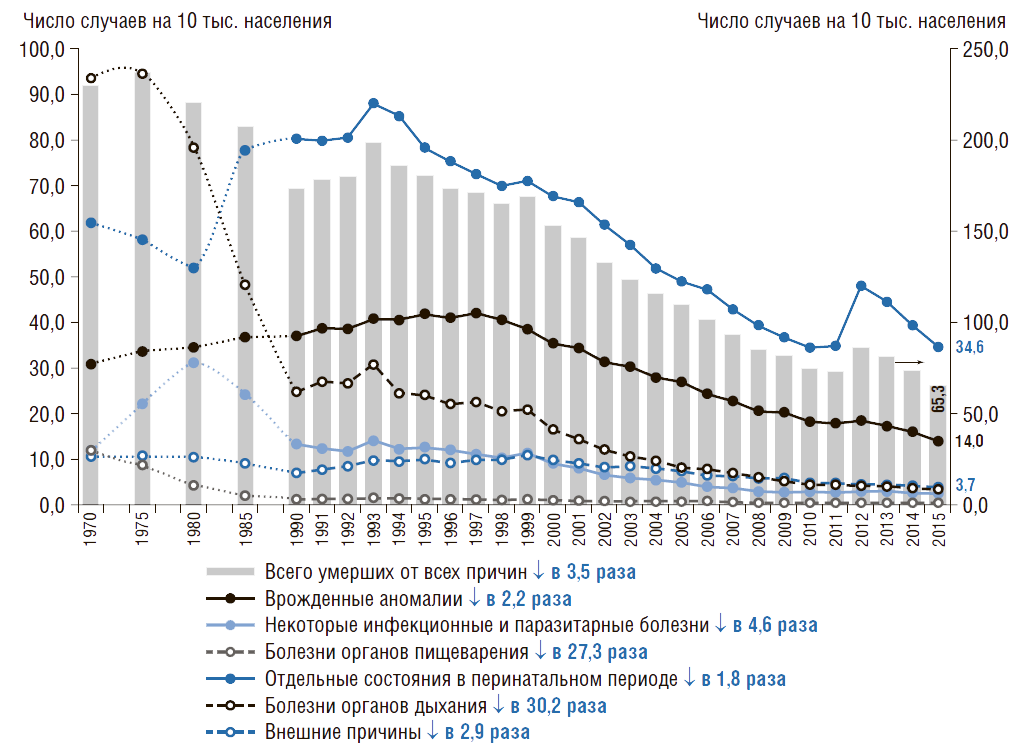
В России с 1970 по 2015 г. младенческая смертность снижается по всем классам причин смертности (рис. 6). Рассматривая причины смертности в динамике можно отметить, что наименее интенсивно снижается младенческая смертность от отдельных состояний в перинатальном периоде. С 1970 г. младенческая смертность от болезней органов дыхания снизилась в 30,2 раза, а от болезней органов пищеварения – в 27,3 раза, от инфекционных болезней – в 4,6 раза.
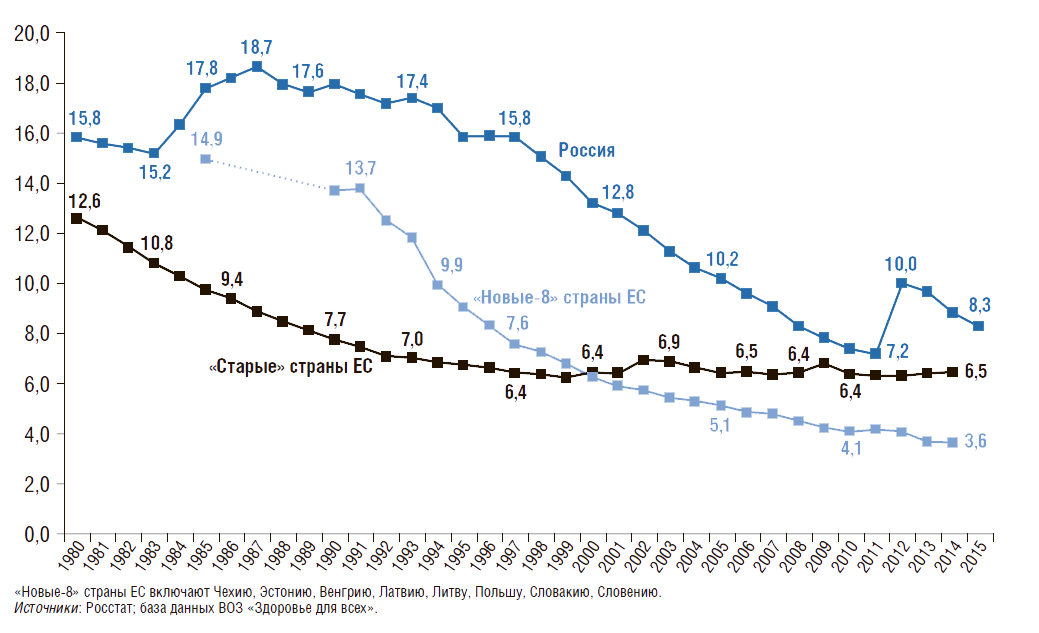
Как уже было отмечено выше, более 50% случаев смерти в структуре причин младенческой смертности связаны с отдельными состояниями в перинатальный период. Перинатальная смертность включает случаи мертворождения, а также ранней младенческой смертности, т.е. до 7 полных суток от рождения, на 1 тыс. родившихся живыми и мертвыми. Динамика этого показателя в России, в «новых-8» и «старых» странах ЕС с 1980 г. представлена на рис. 7.
По сравнению с 1980 г. коэффициент перинатальной смертности снижается во всех странах: в России – на 47%, в «новых-8» странах ЕС – на 76%, в «старых» странах ЕС – на 48%. Однако в 2015 г. в России он был в 2,3 раза выше, чем в «новых-8» странах ЕС. На рис. 7 также виден скачок роста показателя в 2012г. Это связано с тем, что с 2012г. в России введены новые критерии, рекомендованные Всемирной организацией здравоохранения, согласно которым в статистике перинатальной смертности учитываются все плоды массой от 500 г или сроком от 22 полных недель гестации, а также новорожденные до 7 дней.
Рисунок 7. Динамика коэффициента перинатальной смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших на 1 тыс. родившихся живыми и мертвыми
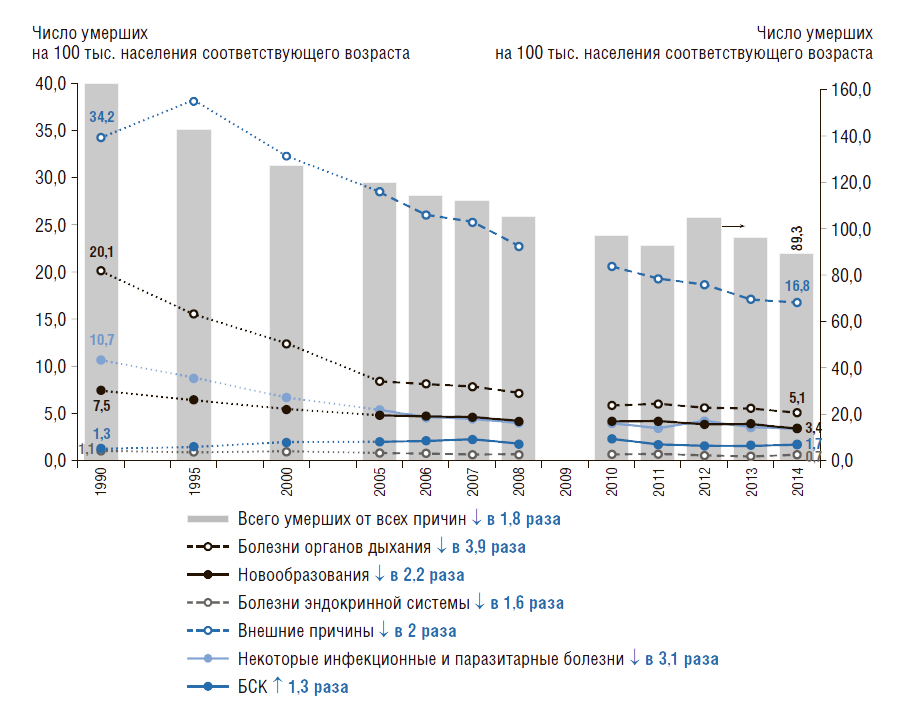
В России за последние 25 лет коэффициенты смертности снижаются во всех группах детей и подростков (рис. 8). Наиболее интенсивное сокращение наблюдается в возрастных группах от 0 до 9 лет – в 2,4–2,5 раза, от 10 до 19 лет – в 1,3–1,4 раза.
Динамика структуры причин смертности детей (в возрасте 0–14 лет) в России показана на рис. 9. Она снижается по всем причинам смертности, кроме болезней системы кровообращения, которая выросла в 1,3 раза. Сократить смертность от болезней органов дыхания удалось в 3,9 раза, от инфекционных болезней – в 3,1 раза. В 2,2 раза снизился коэффициент смертности детей от новообразований, от внешних причин – в 2 раза.
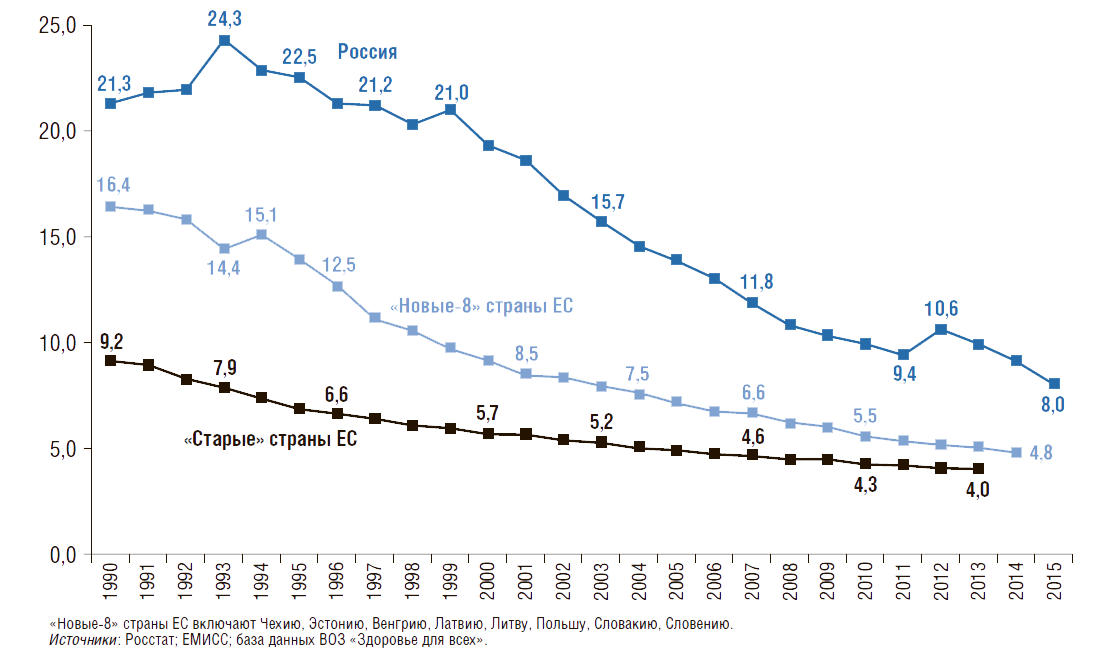
Задача снижения смертности в возрасте до 5 лет включена в Цели развития тысячелетия. В России с 1990 по 2015 г. число умерших детей в возрасте до 5 лет снизилось более чем на 60% (рис. 10), в «новых-8» странах ЕС – на 71%, в «старых» странах ЕС – на 57%. Однако, значение данного показателя в 2015 г. в России было в 1,7 раза выше, чем в «новых-8» странах ЕС.
Рисунок 10. Динамика числа умерших детей в возрасте до 5 лет в России, в «новых» и «старых» странах ЕС с 1990г.
Число умерших в возрасте до 5 лет на 1 тыс. родившихся живыми
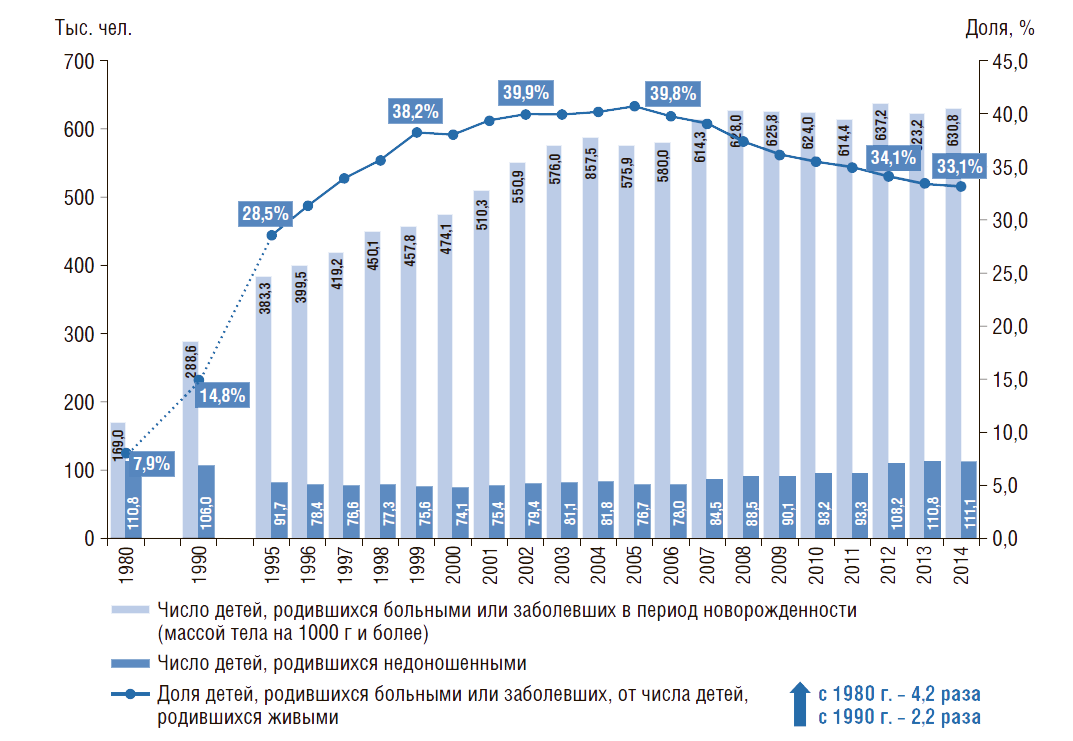
В России с 1980 по 2014 г. доля детей, родившихся больными или заболевших в период новорожденности, выросла в 4,2 раза (рис. 11). Число детей, родившихся недоношенными (темный столбик на рис. 11), за рассматриваемый период практически не изменилось. Однако в 1990-е гг. наблюдалось снижение числа детей, родившихся недоношенными, но с 2000 г. число таких детей увеличилось в 1,5 раза.
Первичная заболеваемость детей в России с 1990 по 2015 г. выросла практически по всем классам болезней (кроме инфекционных болезней и болезней нервной системы). Первичная заболеваемость от новообразований увеличилась в 4,6 раза, от врожденных аномалий – в 4,1 раза, от болезней костно-мышечной системы и соединительной ткани – в 4 раза, от болезней системы кровообращения – в 3,8 раза и т.п. (рис. 12).
Число случаев на 100 тыс. детей соответствующего возраста
Структура общей заболеваемости детей в России в 2015 г. представлена на рис. 13. Наиболее распространенным случаем заболевания среди детей является общая заболеваемость от болезней органов дыхания (54,8%), болезни органов пищеварения – 5,9%, болезни глаза – 5,4%, внешние причины – 4,7%, болезни кожи – 4,4% и т.п.
Общая заболеваемость детей по классам болезней в России с 2005 по 2015 г. выросла на 1% (рис. 14). Наиболее интенсивный рост наблюдается от врожденных аномалий – на 27%, от болезней органов дыхания – на 12%. Также увеличилась общая заболеваемость от болезней нервной системы (на 10%), болезней уха (на 3%). С 2005 по 2015 г. общая заболеваемость сократилась по следующим классам болезней: отдельные состояния перинатального периода – на 32%, инфекционные болезни – на 17%, болезни органов пищеварения – на 15%, болезни эндокринной системы – на 10%.
Число случаев на 100 тыс. подростков соответствующего возраста
Структура общей заболеваемости подростков в России в 2015 г. представлена на рис.16. Так же, как и среди детей, у подростков наиболее распространенным заболеванием являются болезни органов дыхания – 33,8%. По 7–10% в структуре общей заболеваемости занимают болезни костно-мышечной системы, внешние причины, болезни органов пищеварения и болезни глаза. Примерно по 5% приходится на болезни мочеполовой системы, болезни кожи и болезни нервной системы.
Общая заболеваемость подростков по классам болезней в России с 2005 по 2015 г. выросла на 22% (рис. 17). Рост наблюдается по всем классам болезней, кроме инфекционных. Наиболее интенсивно возросла общая заболеваемость от новообразований – на 73%, внешних причин – на 42%, болезней уха – на 39%, болезней нервной системы – на 35% и т.п.
Число случаев на 100 тыс. населения соответствующего возраста
В структуре причин первичной детской инвалидности (0–17 лет) в России в 2015 г. преобладали психические расстройства (25,8%) и болезни нервной системы (23,9%) (рис.18).
Врожденные аномалии составили 17,7%, болезни эндокринной системы – 6,8%, болезни уха – 5,6%. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней представлена на рис.19.
Число заболеваний, обусловивших инвалидность, на 10 тыс. детей соответствующего возраста
С 2000 по 2014 г. наблюдается рост детской инвалидности от болезней эндокринной системы на 43%, от психических расстройств – на 30%, от болезней системы кровообращения – на 24%, от новообразований – на 19% и т.п. По некоторым классам болезней произошло снижение первичной детской инвалидности: внешние причины – на 60%, болезни мочеполовой системы – на 56%, болезни органов дыхания – на 52% и т.п.
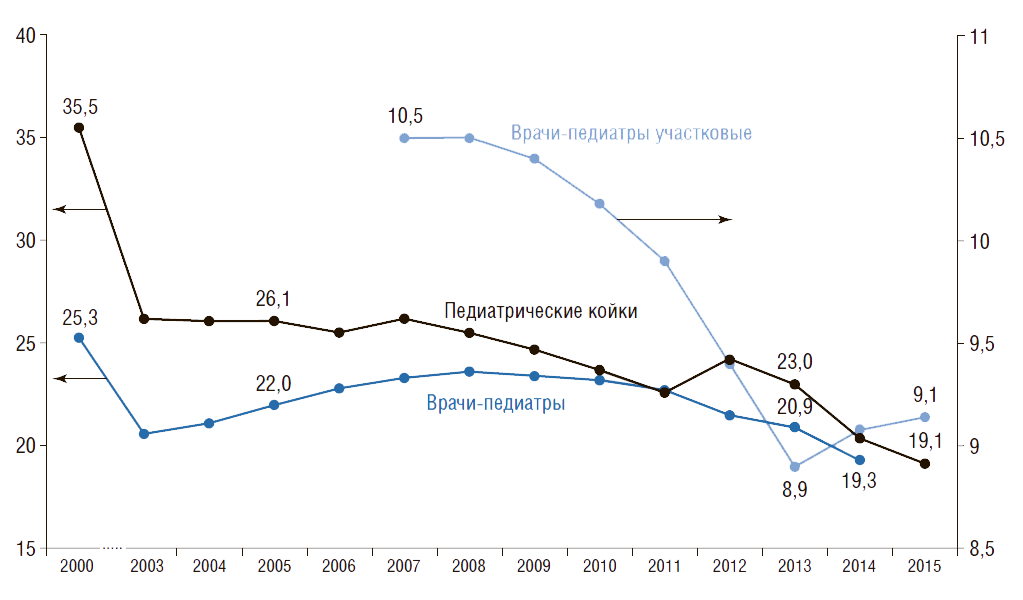
На рис.20 показана динамика показателей обеспеченности детского населения педиатрическими койками и педиатрами (с аспирантами, клиническими ординаторами, интернами), а также врачами-педиатрами участковыми. Видно, что в России с 2000 по 2015 г. обеспеченность педиатрическими койками сократилась в 1,9 раза (с 35,5 до 19,1), педиатрами – в 1,3 раза (с 25,3 до 19,3).
С 2007 г. наблюдается снижение обеспеченности детского населения врачами-педиатрами участковыми на 13% (с 10,5 до 9,1) . Сегодня число врачей-педиатров участковых в России составляет 26 тыс. Расчеты показывают, что таких врачей необходимо 36,3 тыс. Расчет сделан следующим образом: численность прикрепленного детского населения от 0 до 17 лет на одном педиатрическом участке по нормативам составляет 800 чел. Тогда врачей-педиатров участковых необходимо 36,3 тыс. , где 29 млн – численность детского населения в возрасте от 0 до 17 лет. Таким образом, в России на сегодняшний день не хватает более 10 тыс. врачей-педиатров участковых. По прогнозам Росстата (средний вариант), к 2020 г. численность детей и подростков возрастет на 1,8 млн человек, или на 7%, что усугубит дефицит врачей-педиатров участковых.
Обеспеченность на 10 тыс. населения соответствующего возраста
1. В России с 1980 по 2015 г. показатель младенческой смертности снизился на 70%, перинатальной смертности – на 47%. Однако по сравнению с «новыми-8» странами ЕС в России коэффициент младенческой смертности в 1,6 раза выше, коэффициент перинатальной смертности – в 2,3 раза выше. Это говорит о наличии существенных резервов в улучшении данных показателей.
2. В России с 1990–1991 по 2015 г. показатели первичной заболеваемости детей и подростков резко возросли практически по всем классам болезней.
3. В структуре причин детской инвалидности (0–17 лет) преобладают психические расстройства (26%) и болезни нервной системы (24%). Эти причины являются предотвратимыми и управляемыми методами своевременной профилактики, лечения и реабилитации.
4. В России с 2000 по 2015 г. факторы, определяющие мощность педиатрической службы сократились: обеспеченность детского населения педиатрами – в 1,3 раза, педиатрическими койками – в 1,9 раза. С 2007 г. обеспеченность врачами-педиатрами участковыми сократилась на 13%. Сегодня их дефицит превысил 10 тыс. врачей от установленных нормативов
5. Для улучшения показателей здоровья детей и подростков необходимо предпринять меры по совершенствованию работы педиатрической службы – привести мощности педиатрической службы в соответствие с потребностями детского населения в профилактической и медицинской помощи.
источник
Пребывание ребенка в дошкольной образовательной организации, особенно на этапе адаптации, связано с повышенными рисками для здоровья, что обусловлено высокой контактностью дошкольников на фоне несовершенства иммунных реакций. Дети обмениваются бактериями и вирусами, и это является закономерным процессом, но при наслоении психологических проблем (эмоциональных переживаний, стресса от временного расставания с родными) или в периоды эпидемии высока вероятность возникновения карантинной опасности для всего коллектива. Систематический анализ детской заболеваемости в детском саду позволяет выявить эффективные варианты работы по направлению и улучшить показатели здоровья воспитанников.
В условиях нового времени, когда возрастное развитие ребенка затруднено множественными негативными факторами (пагубное воздействие окружающей среды, несоблюдение двигательного режима, несбалансированное питание, высокие эмоциональные риски), необходимость осуществления анализа заболеваемости и посещаемости детей в ДОУ за год и разработка соответствующих мер является острой необходимостью, способствующей повышению роли медицинского персонала и улучшение общего самочувствия воспитанников. Аналитическая работа по направлению предусматривает необходимость реализации нескольких организационных этапов:
- Воспитатели детских групп ежедневно фиксируют количество отсутствующих малышей, в том числе по болезни.
- Ежемесячно старшей медицинской сестрой (или ответственным сотрудником) ведется сбор учетно-отчетных данных по группам с обязательным выделением множественных показателей заболеваемости (количество заболевших, тип патологии, длительность диспансерного наблюдения).
- Результаты анализа и возможные причины недугов воспитанников систематически заслушиваются на медико-педагогическом совещании и обсуждаются на педсовете.
В журнале «Справочник руководителя дошкольного учреждения» вы найдете образец приказа и памятку для родителей
При анализе заболеваемости воспитанников детского сада следует принимать во внимание медицинские карты детей, контрольные карты диспансерного наблюдения, паспорт здравпункта и другие отчетные документы, составляемые на основании осуществляемого мониторинга. При определении цифровых показателей целесообразно применение сравнительного метода и корреляционного анализа, при этом при оценивании уровня детской заболеваемости учитываются:
- общие показатели посещаемости в детском саду;
- группы для занятий физкультурой;
- перечень имеющихся патологий у воспитанников (анализ хронических заболеваний детей);
- соматические заболевания;
- заболеваемость по возрастам;
- целевая деятельность профилактического характера по снижению заболеваемости детей ДОУ (и пропусков без причин);
- система коррекционной работы по оздоровлению дошкольников.
При составлении аналитической справки посещаемости детей в детском саду, чтобы отследить эффективность реализуемых мер, стоит в обязательном порядке принимать во внимание аналогичные показатели за предыдущий отчетный период, что удобнее всего сделать на основании простой сравнительной таблицы, доступной для просмотра.
Не менее важно выделить список наиболее распространенных заболеваний дошкольников и перечень реализуемых профилактических мер — это поможет определить эффективность деятельности по направлению и возможности снижения рисков для здоровья воспитанников в период пребывания в детском саду и дома.
В рамках проведения комплексного анализа дополнительно необходимо акцентировать внимание на формулах расчета заболеваемости в детском саду, использование которых позволяет получить данные для целевых отчетов.
- План посещаемости (ПП) рассчитывается посредством умножения количества детей в детском саду по плану (КДП) на количество рабочих дней в месяце (РД). Таким образом, ПП = КДП*РД, например: при КПД 300 детей и 19 рабочим дням план посещаемости ДОУ на рассчитываемый месяц равен 5700 (300*19).
- Фактическая посещаемость детского сада (ФП) рассчитывается путем умножения количества детей, посещающих ДОУ (КДп), на количество рабочих дней (РД). Таким образом, ФП = КДп*РД, например: при условии посещения учреждение 270 детьми и 19 рабочих днях фактическая посещаемость составляет 5130 (270*19).
- Количество пропусков (КП) является разницей между показателям плана посещаемости и фактической посещаемости, а именно КП=ПП-ФП. В нашем примере количество пропусков составляет 570 (5700-5130).
- Число дней по заболеваемости (ЧДЗ) рассчитывается на основании справок о заболеваемости детей в ДОУ посредством простого исчисления пропущенных дней.
- Показатель заболеваемости на одного ребенка (ЗР) исчисляется посредством деления числа дней, пропущенных по заболеваемости (ЧДЗ), на количество детей в детском саду по плану (КДП), а именно: ЗР=ЧДЗ/КДП. Так, при 150 днях, пропущенных воспитанниками по болезни (что подтверждено справками), показатель заболеваемости составит 0,5 (150/300).
- Посещаемость детского сада ребенком (ПР) рассчитывается посредством деления показателя фактической посещаемости (ФП) на количество количества детей в детском саду по плану (КДП), а именно: ПР=ФП/КДП. Основываясь на ранее представленных расчетах, получаем посещаемость 17,1 (5130/300).
- Средний показатель посещаемости детьми ДОУ (СПД) рассчитывается посредством деления фактической посещаемости (ФП) на количество рабочих дней (РД). Таким образом, СПД =ФП/РД, в нашем случае — 270 (5130/19).
Данные формулы помогут не только в подготовке данных для тематического выступления на педсовете, но и при подготовке отчета о заболеваемости в детском саду за год, который должен быть дополнен данными о самых распространенных болезнях и комплексом соответствующих профилактических мер.
Одной из ключевых особенностей деятельности, осуществляемой в рамках анализа заболеваемости детей в детском саду, является составление сводной таблицы распространенных патологий, с которыми наиболее часто сталкиваются воспитанники и поиск возможностей для улучшения динамики. К числу часто фиксируемых детских патологий относятся следующие:
- ОРВИ и ОРЗ, первыми признаками проявления которых является озноб, ринит, кашель, повышение температуры тела, головная боль, слабость. Главной особенностью респираторных инфекций является высокая скорость передачи возбудителей, поэтому при появлении первых симптомов заболевшим малышам после оказания симптоматической помощи необходимо обеспечить диспансеризацию в медпункте до прихода родителей.
- Ветрянка, корь, краснуха, паротит. Для этих болезней (всех, кроме ветрянки) разработаны и успешно применяются вакцины. Прививки детям делают в поликлиниках, начиная с самого раннего возраста. Такие меры помогают не только снизить заболеваемость детей в ДОУ, но и свести к минимуму последствия, если ребенок все же заболевает. От ветрянки, самого часто встречающегося заболевания, до сих пор вакцины нет. Дети переносят этот недуг относительно легко, в редких случаях ребенка может беспокоить повышение температуры тела и слабость.
- Заболевания желудочно-кишечного тракта, занимающие особо значимое место в диаграмме заболеваемости детей в детском саду ввиду высоких рисков распространения и необходимости оперативного введения карантинного режима. Дошкольники преимущественно подвержены колитам и кишечным инфекциям. Последние очень опасны и переносятся детьми тяжело, требуют госпитализации в лечебное учреждение.
- Скарлатина, которая провоцируется стрептококковой инфекцией. Проводя анализ заболеваемости в детском саду, медики отмечают, что скарлатина также широко распространена. Болезнь проявляет себя остро: у ребенка поднимается температура до 40 градусов, появляется слабость, вялость, тошнота. На следующий день на теле дошкольника выступает сыпь характерного ярко-красного оттенка. Выздоровление наступает через 8-10 дней при должном уходе и соблюдении всех рекомендаций врача.
- Конъюнктивит — часто встречающееся заболевание среди воспитанников детского сада. Причина его банальна — грязные руки, пользование чужим полотенцем. Сопровождается покраснением глаз, жжением, гнойными выделениями.
Мониторинг посещаемости детей в ДОУ с последующим анализом медицинской документации позволяет выдвинуть эти болезни на первый план, однако педагогическому составу и руководителям не стоит забывать и про другие патологии, риски развития которых остаются особо актуальными на этапах раннего возрастного развития. Для большинства дошкольников сохраняются высокие риски развития плоскостопия, нарушения осанки, отита, ангины, гайморита, ларингита, а также комплексных костно-мышечных поражений, связанных с бытовым травматизмом и неаккуратностью, что обуславливает необходимость реализации обширного комплекса профилактической работы.
Проведение аналитической работы по выявлению уровня заболеваемости воспитанников призвано помочь педагогическому коллективу принять решение, как снизить заболеваемость в детском саду, реализуя комплекс мероприятий профилактического характера. Ключевая задача — выявить факторы, повышающие риски инфицирования детей, к числу которых первоочередно относятся следующие:
- Начало посещения детского сада (первичный адаптационный период или после длительного перерыва), когда в связи с множественными внешними возбудителями иммунные силы детского организма частично ослабевают, что в свою очередь на фоне физической или эмоциональной усталости может привести к заражению болезнями инфекционной этиологии или обострению хронических патологий.
- Ведение малоподвижного образа жизни в семье — у дошкольников, которые бесконтрольно используют гаджеты, наблюдается ухудшение зрения, первичные признаки сколиоза, низкие показатели физического развития.
- Слабый иммунитет, что обусловлено несбалансированным питанием, несоблюдением рекомендуемого режима активности и отдыха, отсутствием в ежедневном графике простейших элементов закаливания.
- Сезонные или ситуативные риски эпидемии.
- Несбалансированное питание в связи несоответствием содержания домашнего рациона меню детского сада.
Факторов, несущих риски для здоровья воспитанников, гораздо больше, поэтому анализ заболеваемости в детском саду с последующей разработкой комплекса мер для снижения тревожных показателей является обязательным направлением организационной работы. Деятельность по сохранению и укреплению здоровья детей дошкольного возраста предусматривает выявление причин ухудшения здоровья воспитанников и разработки мер по их предупреждению, соблюдение санитарно-гигиенических требований, реализацию профилактических мероприятий, формирование у малышей навыков ведения здорового образа жизни и углублении знаний о состоянии здоровья.
Улучшению динамики состояния здоровья воспитанников способствует реализация следующих мероприятий:
- Обеспечение медико-педагогической поддержки воспитательного процесса (организация тематических бесед с родителями, оформление уголков здоровья, реализация эпидемиологических мер при возрастании карантинной угрозы).
- Поддержание оптимального микроклимата помещений (контроль температурного режима, кварцевание групп).
- Витаминизация блюд.
- Соблюдение режимных моментов (закаливание, прогулка, утренняя гимнастика).
Важным мероприятием по снижению заболеваемости в детском саду является повышение двигательной активности. От полноты реализации физиологической потребности дошкольника в движении зависит многое — развитие эмоций, мышление, восприятие, развитие памяти. Занимаясь оздоровительной работой, педагогам важно организовать режим дня детей. Следует избегать торопливости. Одно занятие в средней группе может длится 25 минут, а другое — 15 минут. Продолжительность зависит от сложности усвоения материала. Ориентироваться необходимо на работоспособность дошкольников, их заинтересованность в занятии.
С целью укрепления здоровья и активизации защитных сил детского организма в детских садах рекомендовано проведение:
- Физкультурных занятий в режимных моментах (утренняя гимнастика, гимнастика после сна, физкультминутки).
- Целевых занятий физической культурой, включающих оздоровительный бег, корректирующие упражнения для профилактики сколиоза и плоскостопия.
- Закаливающих мероприятий (полоскание горла, мытье рук до локтя, хождение босиком по «дорожкам здоровья», контрастные воздушные ванны).
- Дней здоровья, спортивных праздников.
В ДОУ всегда присутствуют дети, болеющие чаще других. Для них с целью снижения заболеваемости организуется щадящий оздоровительный режим. Создается благоприятный психологический микроклимат, увеличивается продолжительность дневного сна, строго соблюдается режим чередования подвижных и спокойных игр, меняются сферы деятельности, в летнее время года максимальное пребывание на улице, на свежем воздухе.
Важное звено в системе физического воспитания дошкольников принадлежит закаливанию. Закаливание также способствует снижению заболеваемости детей в ДОУ и служит мерой профилактики. Хорошо приучать детей не просто к низким температурам, а к перепадам температурного режима, поочередно воздействуя то теплом, то холодом. Особенно полезен для дошкольников контрастный душ. Также закаливанию способствуют упражнения на свежем воздухе, ходьба босиком, одежда, соответствующая погодным условиям. Можно приучать воспитанников ходить босиком по дорожке до кровати перед дневным сном. Физкультурные занятия, утреннюю гимнастику лучше проводить босиком (сначала в носочках, потом снимать). Благодаря воздушным и водным процедурам можно снизить заболеваемость детей детского сада более чем на 40-45 %.
источник
Эксперты ВОЗ в 80-х годах XX века определили ориентировочное соотношение различных факторов обеспечения здоровья современного человека, выделив в качестве основных четыре производные. Впоследствии эти выводы были принципиально подтверждены и применительно к нашей стране следующим образом (в скобках данные ВОЗ):
— генетические факторы — 15-20 % (20 %)
— состояние окружающей среды — 20-25 % (20 %)
— медицинское обеспечение — 10-15 % (7-8 %)
— условия и образ жизни людей — 50-55 % (53-52 %).
Онтогенетическое развитие дочерних организмов предопределяется той генной программой, которую они наследуют от родительских хромосом. Исходя из этого, браки между далеко отстоящими друг от друга в генеалогическом отношении людьми создают более высокую вероятность того, что благоприятный признак одного из родителей станет доминирующим с возможностью рождения более здорового, более совершенного по набору генов человека. И наоборот — в близкородственных браках пренатальная и детская смертность многократно выше, а частота наследственных заболеваний ребенка в 50 раз больше, чем в браках не состоящих в родстве людей. В России при богатстве ее национальностей, этнических групп и все более активных процессах миграции существуют благоприятные предпосылки для рождения в каждом следующем поколении более совершенного потомства благодаря обширному генофонду и возможности более значительного числа перебора вариантов благоприятных генных признаков.Таким образом, жизненные доминанты и установки человека во многом детерминированы наследственностью человека. В частности, к таким генетически предопределяемым особенностям следует отнести доминирующие потребности человека, его способности, интересы, желания, предрасположенность к различным заболеваниям, алкоголизму и т. д. При всей значимости влияний среды и воспитания роль наследственных факторов, тем не менее, оказывается определяющей.
Состояние окружающей среды
На протяжении миллионов лет человек приспосабливался к земным условиям существования, оказывающим влияние на организм.
Зависимость человека от периодичности солнечной и лунной активности закрепилась в определенном чередовании состояния его здоровья и самочувствия в виде определенных биоритмов. Зная закономерности их изменений (а они имеют, как считают многие специалисты, свою периодичность для физического, психического и даже интеллектуального состояния каждого человека), можно заранее рассчитать и возможные сроки риска для своего здоровья, и периоды, наиболее благоприятные для осуществления определенных замыслов.
Природные закономерности, которые пока еще во многом составляют тайну для человеческого познания, вызывают определенные и порой весьма значительные изменения условий, в которых находится человек. Одним из них является атмосферное давление, заметные колебания которого ведут не только к изменениям погоды, сказывающимся на состоянии человека, но могут непосредственно вызывать нарушения его здоровья. Например, при повышенном атмосферном давлении хуже себя чувствуют люди с высоким артериальным давлением, а при пониженном — с низким.
Окружающая среда с ее физическими, химическими, климатическими, биологическими и другими параметрами с точки зрения эволюции биологических видов относительно консервативна. Ее постепенные (в масштабе жизни поколений животных организмов) изменения вызывали соответствующие адаптационные перестройки животных видов, способствуя самой эволюции.
В настоящее время, однако, структура заболеваемости в мире заметно изменилась, и инфекции составляют в статистике заболеваемости лишь около 10 %. В то же время неинфекционные соматические болезни, функциональные расстройства психики, алкоголизм, наркомания составляют до 40 % заболеваемости. Из многих сотен известных болезней в 85 % случаев смертельных исходов причинами являются лишь десять (атеросклероз, гипертоническая болезнь, ожирение, иммунодепрессия, аутоиммунные болезни, метаболические нарушения, психические депрессии, злокачественные болезни). Но вот средств и методов предупреждения патологии именно такого характера медицина не имеет.
1.2 Анализ заболеваемости воспитанников
МБДОУ Детский сад «Колосок» 2014-2015 год
В 2014 году в учреждении функционировало 7 групп: 1 группа ясельного возраста, 2 группы 2ая младшая,2 группы средняя, 1 группа старшая и 1 группа подготовительная.
Общее санитарное состояние учреждения соответствует требованиям Госсанэпиднадзора: питьевой, световой и воздушный режим соответствуют нормам.
Ежемесячно старшей медицинской сестрой проводится анализ посещаемости и заболеваемости детей. Результаты анализа и возможные причины заболевания детей заслушались на медико – педагогическом совещании и обсуждаются на педсовете.
Анализ заболеваемости в 2014 году показал, что число болевших детей возросло в два раза. Также возросли пропуски без причины – 2193.
Средняя продолжительность заболевания на 1 ребенка – 6.5, что уменьшилось по сравнению с прошлым годом на 0,1.
Процент посещаемости составил 66%.
Случаев заболеваемости -218, что составляет 20 %
В 2014 году коллектив детского сада большое внимание уделяет организации сбалансированного питания. Ежемесячно ведется подсчет ингредиентов и калорийности пищи по накопительной ведомости, администрацией делается глубокий анализ выполнения натуральных норм питания, выявляются причины сбоев в питании, снижаются конкретные рекомендации по исправлению недостатков.
источник
Лазарева Л.А. 1 , Гордеева Е.В. 2
1 кандидат медицинских наук, доцент кафедры сестринского дела
ФГБОУ ВО «Самарский государственный медицинский университет» Минздрава России, 2 старшая медицинская сестра гастроэнтерологического отделения ГБУЗ СО «Самарская городская детская клиническая больница № 1 им. Н.Н.Ивановой»
АНАЛИЗ ЗАБОЛЕВАЕМОСТИ ДЕТЕЙ И ПОДРОСТКОВ БОЛЕЗНЯМИ ОРГАНОВ ПИЩЕВАРЕНИЯ
В России состояние здоровья детей и подростков характеризуется тенденцией к росту заболеваемости по ряду нозологических форм, значительной распространенностью хронических заболеваний, снижением качества здоровья детей. Заболевания органов пищеварения у детей занимают ведущее место в структуре соматической патологии детского возраста. На основании статистических отчетов Самарской городской детской клинической больницы №1 им. Н.Н.Ивановой анализируется заболеваемость детей и подростков с патологией пищеварительной системы. Установлено, что в структуре заболеваний у детей ведущее место принадлежит функциональным расстройствам, у подростков – гастродуоденальной патологии. Выявлены гендерные различия, сезонность, определены факторы снижения заболеваемости.
Ключевые слова: заболеваемость, дети, подростки, органы пищеварения.
Lazareva L.A. 1 , Gordeeva E.V. 2
1 MD, assistant Professor of Department of nursing Samara state medical University, Samara, 2 head nurse, gastroenterology Department Samara city children clinical hospital №1 named after N.N.Ivanova
ANALYSIS OF DIGESTIVE APPARATUS DISEASE INCIDENCE AMONG CHILDREN AND ADOLESCENTS
In Russia, the state of health among children and adolescents is characterized by a tendency to increase as far as some chronic diseases are concerned, as well as by the deterioration in the quality of children’s health. Diseases of the digestive system take a leading place in the structure of somatic pathologies among childhood. On the basis of statistical reports of the Samara City Children’s Hospital №1 named after N.N.Ivanova, we analyzed the incidence of diseases among children and adolescents who suffer from disorders of the digestive system. It was found that the leading place in the structure of diseases among children belongs to functional disorders, among adolescents – to gastroduodenal pathologies. We discuss certain gender differences, seasonality, identify the factors that reduce the incidence of diseases.
Keywords: morbidity, children, adolescents, the digestive system.
Важным показателем, характеризующим благополучие общества и государства, как в краткосрочной перспективе, так и в прогнозе на будущее, является состояние здоровья детей и подростков. В настоящее время все чаще публикуются данные об ухудшении здоровья подрастающего поколения.
Патология органов желудочно-кишечного тракта у детей – одна из составляющих серьезной проблемы здоровья подрастающего поколения России [1]. Приоритетными факторами риска болезней органов пищеварения в современных условиях определены наследственная отягощенность, алиментарный риск, риск стрессовых и конфликтных ситуаций в семье и в образовательном учреждении, курение и раннее употребление алкоголя среди детей и подростков, а также экологический риск. Частота заболеваний органов пищеварения за последние годы возросла с 8000 до 12 000 на 100 000 детского населения [3].
Целью работы явился анализ динамики основных показателей заболеваемости органов пищеварения у детей и подростков.
Исследование проводилось на базе гастроэнтерологического отделения Государственного бюджетного учреждения здравоохранения Самарской области «Самарская городская детская клиническая больница № 1 им. Н.Н.Ивановой» (ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой»), в котором проходят лечение пациенты в возрасте от 3 месяцев до 18 лет. Материалами для изучения заболеваемости детей и подростков болезнями органов пищеварения послужили отчеты медицинской организации за 2014-2015 гг.: форма №14 «Сведения о деятельности стационара», форма №30 «Сведения о лечебно-профилактическом учреждении».
Анализ гендерного состава показал, что девочки составили 53,7%, мальчики – 46,3%. Обращаемость в медицинскую организацию девочек в 1,1 раза превосходила обращаемость мальчиков. В возрастной структуре госпитализированных больных отмечалось наличие детей до 3 лет, в процентном отношении их количество составило 13,2 % от общего числа больных. От 4 до 10 лет среди, направленных на лечение в ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой», детей было 38,5%, подростков в возрастной группе от 11 до 18 лет наблюдалось 48,3%. Это подтверждает тот факт, что в возрастном аспекте формирование гастроэнтерологической патологии происходит в основном в 5-6 лет и в 9-12 лет в период наиболее интенсивных морфофункциональных изменений в детском организме. Ранний дебют многих заболеваний желудочно-кишечного тракта, которые до недавнего времени являлись прерогативой взрослого населения, определяют и особенности их клинической картины, значительно отличающейся от таковой у детей более старшего возраста и взрослых пациентов. На смену манифестной картине заболеваний все чаще приходит их атипичное течение, что приводит к ошибкам в диагностике, несвоевременному выявлению патологии и назначению патогенетической терапии, а следовательно, к неизбежной хронизации процесса и раннему формированию осложнений [4].
В возрастной структуре до 3 лет преобладали мальчики (12,7%) над девочками (10,0%). В возрасте 4-10 лет болезни органов пищеварения встречались с одинаковой частотой среди представителей обоего пола (мальчики 34,5%, девочки 34,7%). В возрастной категории 11-18 лет удельный вес девушек превалировал (55,3%) над юношами (52,8%).
В гастроэнтерологическом отделении медицинскую помощь получают не только пациенты, поступившие из городских округов и сельских районов Самарской области (70,2%), но и приезжие дети и подростки из других регионов Приволжского федерального округа и стран ближнего зарубежья (29,8%), из них пациенты из Республики Казахстан составили 5,1%. Данный факт мы объясняем тем, что отделение в ГБУЗ СО «СГДКБ №1 им.Н.Н.Ивановой» функционирует с 1988 года и на базе отделения создан гастроэнтерологический центр. За этот период накоплен значительный опыт стационарного лечения болезней органов пищеварения с использованием принципов лечебного питания, медикаментозной терапии с учетом современных международных требований и стандартов лечения, широких возможностей физиотерапевтического лечения.
В структуре заболеваний органов пищеварения ведущее место занимали эрозивный гастрит – 34,5%. На втором месте по частоте госпитализаций были пациенты с дуоденитами и гастродуоденитами (26,3%). В Российской Федерации по распространенности болезней желудочно-кишечного тракта на первом месте также находятся гастриты и дуодениты. За ними с отрывом в 1,4 раза следовали больные, обратившиеся по поводу запоров (18,4%). Причиной госпитализации каждого восьмого ребенка была болезнь Крона (12,1%). Удельный вес пациентов с язвенной болезнью желудка и 12-ти перстной кишки составил 7,6%. 1,1% больных, поступивших в ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой», страдали неинфекционным колитом (рис. 1).
Рис. 1 – Структура заболеваний органов пищеварения по данным обращаемости в ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой» (в %)
Нами проанализирована заболеваемость болезнями органов пищеварения в возрастном аспекте. В составе поводов для оказания медицинской помощи детям лидировали запоры (30,1%). Более четверти времени работы ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой» тратилось на лечение эрозивного гастрита (26,4%). Третье и четвертое места в структуре поделили болезнь Крона (19,7%) и дуоденитами с гастродуоденитами (19,5%). Доля случаев лечения у детей язвенной болезни желудка и 12-ти перстной кишки превышала 3,0%. 1,3% детей лечились в медицинской организации от неинфекционного колита. По данным Территориального органа Федеральной службы государственной статистики по Самарской области частота заболеваний органов пищеварения в 2005 году составляла 9595,9 на 100 тыс. детей, то в 2014 году она составила 9711,9 на 100 тыс. детей.
Официальные статистические данные свидетельствуют о том, что заболеваемость детей в возрасте 15-17 лет по классу болезни органов пищеварения возросла с 5943,5 на 100 тыс. детей в 2005 году до 8064,4 на 100 тыс. детей в 2014 году [3]. Среди подростков, госпитализированных в ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой», превалировали страдающие эрозивными гастритами (41,2%). Каждый третий пациент поступал с дуоденитами и гастродуоденитами (31,8%). Каждый девятый подросток проходит курс лечения по поводу язвенной болезни желудка и 12-ти перстной кишки (11,2%), в 1,3 раза ниже удельный вес пациентов с запорами (8,6%). У подростков 6,2% случаев приходилось на долю болезни Крона, 1,0% – на неинфекционный колит. Таким образом, структура заболеваемости подростков отличалась от детей.
Сезонная нагрузка по объему, обратившихся в гастроэнтерологическое отделение, за 2014-2015 годы не имела существенных различий. Суммируя долю обратившихся за медицинской помощью детей и подростков по месяцам одного года, можно отметить, что в зимний период поступало 25,5% всех пациентов, осенью – 33,4%, весной – 29,7%, летом – 11,4% от общего числа поступлений за год. Уменьшение количества пациентов в летний период связано с массовым отъездом детей и подростков в оздоровительные лагеря, санаторно-курортные организации, на летний отдых.
За период исследований увеличилась заболеваемость эрозивным гастритом с 31,1% до 37,2%, в 2 раза возросла обращаемость детей по поводу запоров (с 12,2% до 25,3%). В то же время отмечалось снижение обращаемости на стационарное лечение пациентов с язвенной болезнью желудка и 12-ти перстной кишки (с 8,6% до 6,3%). По остальным нозологическим формам гастроэнтерологическая заболеваемость практически не изменилась.
Динамика показателей заболеваемости органов пищеварения у детей и подростков на основании статистических отчетов ГБУЗ СО «СГДКБ №1 им. Н.Н.Ивановой» позволяет предположить наличие дефектов в организации и проведении диспансеризации данного контингента в амбулаторно-поликлинических учреждениях, а также низкой медицинской активности семей.
Приоритетами в снижении патологии желудочно-кишечного тракта среди детского населения являются: непрерывное наблюдение за детьми в возрасте от 0 до 18 лет, формирование у них позитивных ориентаций на здоровый образ жизни, своевременное выявление начальных симптомов заболевания, лечение рецидивов и предупреждение хронизации процесса, внедрение новых технологий в реабилитацию детей с гастроэнтерологической патологией.
Список литературы/ References
- Авдеева Т.Г. Детская гастроэнтерология: руководство (Серия «Библиотека врача-специалиста») /Т.Г. Авдеева, Ю.В. Рябухин, Л.П. Парменова, Н.Ю. Крутикова, Л.А. Жлобницкая. – М.: ГЭОТАР-Медиа, 2011. – 192 с.
- Здравоохранение в России. 2015. Стат.сб./Росстат. – М., 2015. – 174 с.
- Кильдиярова Р.Р. Наглядная детская гастроэнтерология и гепатология: учебное пособие /Р.Р.Кильдиярова, Ю.Ф. Лобанов. – М.: ГЭОТАР-Медиа, 2013. – 124 с.
- Цветкова Л.Н. Гастроэнтерологическая патология у детей: патоморфоз заболеваний и совершенствование методов диагностики на современном этапе /Л.Н.Цветкова, О.А.Горячева, П.М.Цветков, А.Н.Гуреев, Т.А.Малицына // Материалы XVIII Конгресса детских гастроэнтерологов. – М. – 2011. – С. 5–8.
Список литературы на английском языке / References in English
источник
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%20%D0%B2%202015%20%D0%B3..png)
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%BF%D0%BE%20%D0%BA%D0%BB%D0%B0%D1%81%D1%81%D0%B0%D0%BC%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D0%B5%D0%B9.png)