Гемоглобин — это особого рода белок, который находится внутри красных кровяных телец (эритроцитов). И одна из наиважнейших функций гемоглобина состоит в том, что он может присоединять к себе молекулы кислорода и углекислого газа.
Таким образом именно благодаря гемоглобину происходит насыщение органов и тканей всего организма кислородом: эритроциты с потоком крови «носятся», словно вагонетки, по всему телу. При этом в каждой вагонетке «сидит» труженик-гемоглобин, и держит при себе, сколько может «унести», молекул кислорода, которые предварительно «набрал» в легких.
«Пролетая» мимо тех или иных органов и тканей, он словно почтальон, доставляет каждому необходимое количество бесценного кислорода. Одновременно он забирает молекулы углекислого газа («отработанный кислород») и доставляет их обратно в легкие.
Соответственно, если в организме ребенка белка-гемоглобина не хватает, значит и кислородный обмен в тканях тоже нарушается. В медицине низкое количество гемоглобина, и недостаточное количество эритроцитов в крови называется красивым словом «анемия».
Причем, надо понимать, что типов анемии бывает довольно много, и у каждого типа — свои причины для возникновения.
Например, острая анемия у детей нередко возникает в результате травмы с кровопотерей (когда на время количество крови и количество эритроцитов в организме ребенка резко снижается). Также анемия может возникать при частых носовых кровотечениях у ребенка. Однако, как только уровень крови придет в свою физиологическую норму — анемия тоже исчезнет сама собой.
Еще один вероятный вид анемии у детей — гемолитическая. Она возникает из-за того, что эритроциты, содержащие гемоглобин, хоть и вырабатываются в достаточном количестве, по тем или иным причинам разрушаются, не успев выполнить свою функцию.
Помимо этого, нередко анемией у детей может сопровождаться какое-либо хроническое заболевание (например, болезни почек и желудочно-кишечного тракта).
Как понятно из названия, этот вид анемии у детей каким-то боком связан с железом. Каким?
Дело в том, что анемия может возникнуть не только потому, что эритроциты разрушаются или куда-то внезапно исчезают (как в случае с кровопотерей). Из-за чего, собственно и падает уровень гемоглобина. Анемия возникает и в том случае, когда эритроциты (и гемоглобин вместе с ними) по каким-то причинам не вырабатываются в достаточном количестве.
За синтез эритроцитов в человеческом организме отвечает костный мозг. Однако, работать этот орган может только при определенных условиях — в присутствии достаточного количества некоторых витаминов и железа. И вот когда в организме ребенка случается перерасход всех запасов железа, и его начинает явно не хватать для производства эритроцитов — тут и возникает железодефицитная анемия.
Если вы заметили их присутствие у своего малыша — имеет смысл сделать клинический анализ крови. Именно этот анализ может с величайшей долей вероятности подтвердить или опровергнуть наличие у ребенка низкого гемоглобина и анемии. Достаточно лишь сравнить показатель гемоглобина в анализе с медицинскими нормами.
Как правило, и в клиническом анализе крови, и в общепринятых таблицах показатели гемоглобина указываются в соотношении — граммы на литр.
Нормы гемоглобина у детей до года
| Возраст ребенка | Средний показатель (г/л) | «Вилка» значений (г/л) |
| Новорожденный | 165 | 135-240 |
| 14 дней | 165 | 130-200 |
| 3 месяца | 120 | 95-145 |
| 6 месяцев | 120 | 105-140 |
| 1 год | 120 | 105-160 |
Нормы гемоглобина у детей старше года
| Возраст ребенка | Средний показатель (г/л) | «Вилка» значений (г/л) |
| 1-6 лет | 120 | 105-160 |
| 7-12 лет | 130 | 110-160 |
С новорожденными крохами, грудничками и малышами до года ситуация вообще особенная. Дело в том, что новорожденный малыш и грудничок имеют возможность получать железо только либо из маминого грудного молока, либо из детской молочной смеси. В грудном молоке матери содержание железа весьма невелико, но благодаря особому белку лактоферрину, ребенок может усваивать его если и не полностью, то в довольно приличных количествах.
Тогда как со смесями ситуация обратная — в них железа присутствует почти в 3 раза больше, чем в грудном молоке, однако усваивается оно младенческим организмом с трудом, едва-едва.
В любом случае — и при грудном вскармливании, и при искусственном — то количество железа, что содержится в молоке или смеси, не является достаточным для ежедневных нужд ребенка.
Возникает резонный вопрос: откуда же тогда маленькому крохе — младенцу до года, который еще не начал употреблять в рационе питания продукты прикорма — взять железо, чтобы удовлетворить потребности своего организма в гемоглобине?
К счастью, природа об этом позаботилась. Дело в том, что еще до рождения, пока ребенок находится во чреве матери, его организм делает основательные запасы железа, которых обычно малышу хватает на 5-6 первых месяцев «самостоятельной» жизни.
Наиболее простой способ осуществить это — употреблять в пищу большое количество железосодержащих продуктов, или же по совету врача принимать препараты железа.
Осталось добавить, что «переборщить» с железосодержащими продуктами невозможно — даже если очень «постараться», передозировки железа не получится: организм возьмет себе ровно столько, чтобы пополнить свои резервные запасы, излишки же попросту не будут усваиваться.
Итак, еще до рождения малыш заимствует из организма мамы такое количество железа, которое позволяет ему восполнять свои потребности первые 5-6 месяцев. А что происходит дальше? Как ребенку и впредь избегать анемии?
Благодаря продуктам первого прикорма, которые в обязательном порядке должны вводиться в рацион малыша как раз с 5-6 месяцев. Кроме того, нередко педиатры назначают клинический анализ крови малышам как раз в возрасте полугода — чтобы точно знать, каков уровень гемоглобина у ребенка на начало прикорма.
Особенно этот анализ показан тем малышам, чьи мамы в период беременности испытывали нехватку гемоглобина, но не принимали препараты железа.
В зависимости от того, какой уровень гемоглобина у ребенка покажет анализ-тест, врач посоветует:
- либо постепенно ввести малышу в рацион прикорма железосодержащие «блюда» (этот вариант годится в случае, когда гемоглобин еще не упал, но уже приблизился к нижней отметке нормы);
либо (если мама все еще продолжает кормить малыша грудью) попросит маму принимать соответствующие препараты железа;
У ребятишек, которые постепенно приобщаются к взрослому рациону, запасы железа пополняются естественным образом — из продуктов питания.
Тем не менее и у старших детей иногда уровень гемоглобина падает в связи с недостаточным количеством железа в организма (то есть возникает железодефицитная анемия). И в этом случае, также в зависимости от степени истощенности в организме ребенка запасов железа, с «разрешения» врача проводится та или иная лекарственная терапия (с помощью соответствующих препаратов железа).
Регулярный недостаток кислорода сказывается на всех сферах деятельности организма ребенка. Он быстро утомляется, не может выдерживать даже элементарные физические нагрузки. Малыш становится крайне подвержен вирусным инфекциям и часто болеет. Кроме того, со временем может возникнуть и серьезное отставание не только в физическом, но и в умственном развитии.
Первое, о чем начинают говорить и врачи, и родители, столкнувшись с диагнозом «низкий гемоглобин у ребенка» — это о железосодержащих продуктах. Действительно, существуют продукты питания, богатые железом, которые весьма полезно употреблять в пищу изо дня в день.
Другими словами, «железная» диета полезна лишь в профилактических мерах — она может остановить развитие анемии у ребенка, или не не допустить полного истощения запасов железа. Поскольку при такой диете повышение гемоглобина происходит весьма и весьма постепенно, запасы железы пополняются в организме медленно, что не дает скорых положительных результатов. И в случаях, когда необходимо резко и существенно повысить уровень гемоглобина у ребенка, на продукты питания надеяться не стоит. Однако, знать о них должна каждая мама.
Продукты, богатые железом
| Продукт питания | Содержание в нем железа (мг на 100 г продукта) |
| Белые грибы | 35,0 |
| Свиная печень | 19,1 |
| Пивные дрожжи | 18,3 |
| Морская капуста | 16,1 |
| Тыквенные семечки | 14,0 |
| Какао | 12,5 |
| Кунжут | 11,4 |
| Говяжья печень | 9,0 |
| Гречневая крупа | 8,2 |
| Яичный желток | 7,2 |
| Горох | 7,1 |
| Черника | 7,1 |
| Бобовые | 5,1 (в среднем) |
| Курага | 4,7 |
| Персики | 4,0 |
| Изюм | 3,9 |
| Шпинат | 3,5 |
| Яблоки | 2,9 |
| Пшеничный хлеб | 2,0 |
Как видно из таблицы, железо содержится как в продуктах животного происхождения (чаще всего в этом случае оно именуется «гемическое железо»), так и в растительных продуктах.
И когда ситуация требует более быстрых и существенных мер, чем просто коррекция диеты, на помощь приходят различные аптечные препараты, содержащие железо (к которым гематоген, кстати говоря, не относится).
Начнем с того, что никакие лекарства для поднятия уровня гемоглобина и восстановления в организме нормального содержания железа нельзя назначать самостоятельно — ведь «на кону» здоровье вашего ребенка. Препараты назначает врач — и конкретное лекарство, и длительность курса, и особенности его приема. Все эти нюансы напрямую зависят от особенности железодефицитной анемии у конкретного ребенка.
Если ваш ребенок принимает курс железосодержащих препаратов, вам будет полезно узнать, что есть целый ряд веществ, входящих в состав тех или иных продуктов питания, которые значительно препятствуют всасыванию железа в кровь. И соответственно, буквально сводят «на нет» лекарственную терапию. К таким продуктам относятся:
- Соевый белок
- Кальций (и соответственно все продукты, который содержат кальций)
- Фитиновая кислота (или так называемые фитаты — вещества, которые связывают некоторые минералы, в том числе и железо, делая их нерастворимыми; фитаты содержатся в основном в крупах)
- Пищевые волокна (клетчатка)
- Полифенолы (они в избытке содержатся в бобах, орехах, чае, кофе и т.п. продуктах)
Таким образом, в идеале препараты, повышающие гемоглобин у ребенка, должны приниматься строго в перерывах между приемами пищи. Более того — эти препараты категорически неразумно запивать молоком (учитывая присутствие кальция в нем), но весьма разумно запивать фруктовым соком (компонентом которого нередко является аскорбиновая кислота, не препятствующая, а наоборот — усиливающая и ускоряющая всасывание железа).
Однако справедливости ради нужно сказать, что со временем побочные эффекты, даже если они и появляются, постепенно снижаются и исчезают. Увы, как правило, курс приема препаратов железа всегда относительно долгий (около 2-3 месяцев), и за это время любой детский организм успевает привыкнуть и адаптироваться к приему лекарства.
99 родителей из 100, спроси их — какое лекарство самое эффективное для поднятия гемоглобина — наверняка ответят: «гематоген». Напомним, что гематоген — это небольшая плитка сладкой на вкус массы, отдаленно напоминающая шоколадку. Продаются эти плитки, как правило, в аптеках, и предназначаются для взрослых и детей как профилактическое средство против развития железодефицитной анемии.
На самом деле традиционный гематоген, конечно же, никакая не шоколадка, а всего лишь внушительный сгусток бычьей крови, выпаренной и обработанной, который для всеобщего удовольствия усердно подсластили — медом, сахаром, кокосовой стружкой и прочими «вкусностями». Тем не менее, и в том гематогене, что был изобретен 120 лет назад, и в современных его аналогах, содержание железа не больше, чем в обычных продуктах питания, богатых железом (всего около 4 мг на 100 г продукта).
Считается, что раз в год каждому ребенку, независимо от того, год ему или уже 12, болел он чем-либо в течение этого года или нет, необходимо делать клинический анализ крови. В первую очередь как раз для того, чтобы проверить его гемоглобин и при необходимости начать адекватную терапию.
Крайне желательно не пренебрегать этим анализом, потому что в отличие от большинства других «детских болячек», низкий гемоглобин почти невозможно определить по внешним симптомам.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Кровь, в свою очередь, состоит из следующих частей:
- жидкой части – плазмы;
- форменных элементов.
В состав плазмы входят следующие компоненты:
- вода (занимает 80%);
- белки;
- жиры;
- углеводы;
- ферменты и гормоны;
- биологически активные вещества.
Форменные элементы — это клетки крови, такие как:
- эритроциты;
- лейкоциты;
- тромбоциты.
Данные клетки отличаются между собой формами, размерами и функциями.
Лейкоцитов в крови меньше, они имеют ядро и не имеют постоянной формы. Тромбоциты представлены в форме тонких пластин. Они отвечают за свертываемость крови, останавливая кровотечения.
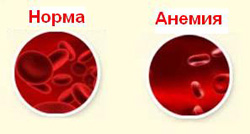
Больше всего в крови эритроцитов. Они представляют собой красные кровяные тельца двояковыпуклой формы, лишенные ядра. Полость эритроцита заполнена гемоглобином – особым белком, в состав которого входит железо. За счет гемоглобина эритроциты осуществляют транспортировку различных газов, в частности, доставку кислорода к органам и тканям. Из-за недостатка гемоглобина в крови развивается анемия, и организм испытывает кислородное голодание.
Клетки крови образуются в красном костном мозге.
Кроветворная система состоит из группы центральных и периферических органов, отвечающих за постоянство состава крови в организме человека.
Основными компонентами кроветворной системы являются:
- красный костный мозг;
- селезенка;
- лимфатические узлы.
Красный костный мозг
Вид костного мозга, состоящий из фиброзной и кроветворной ткани. В большей степени красный костный мозг располагается внутри костей таза, грудины и ребер. Именно в этих местах происходит образование форменных элементов крови, таких как эритроциты, тромбоциты, а также лейкоциты.
Селезенка
Паренхиматозный орган, расположенный в брюшной полости. Внутреннее содержимое селезенки поделено на две зоны – красную пульпу и белую пульпу. В красной пульпе скапливаются зрелые форменные элементы крови, среди которых большую часть составляют именно эритроциты. Белая пульпа состоит из лимфоидной ткани, в которой происходит выработка лимфоцитов – главных клеток иммунной системы человека.
Лимфатические узлы
Являются периферическими органами лимфатической системы. В лимфатических узлах вырабатываются лимфоциты, а также плазматические клетки. Последние являются основными клетками, продуцирующими антитела в человеческом организме. Антитела, в свою очередь, необходимы для того чтобы идентифицировать и нейтрализовать различные чужеродные объекты (например, вирусы, бактерии).
Различают следующие виды анемий:
- постгеморрагическая анемия;
- железодефицитная анемия;
- фолиеводефицитная анемия;
- В12-дефицитная анемия;
- дизэритропоэтическая анемия;
- гипопластическая (апластическая) анемия;
- гемолитические анемии.
Среди вышеперечисленных анемий у детей наиболее часто встречаются железодефицитная, гемолитическая и B12-дефицитная анемии.
Степени тяжести анемии у детей
Степень тяжести анемии зависит от выраженности снижения уровня гемоглобина. При легкой степени тяжести уровень гемоглобина более 90 г/л. При средней тяжести уровень гемоглобина в пределах 90 – 70 г/л. При тяжелой степени тяжести анемии уровень гемоглобина менее 70 г/л.

- острая или хроническая потеря крови;
- нарушение гемопоэза (кроветворения);
- гемолиз (повышенный распад эритроцитов).
| Анемии, связанные с кровопотерей | ||
| Виды анемии | Описание | Наиболее частые причины возникновения |
| Постгеморрагическая анемия | Уменьшение объема циркулирующей крови вследствие острой или хронической кровопотери. |
|
| Анемии, связанные с нарушением кровообразования | ||
| Железодефицитная анемия | Нарушение образования гемоглобина из-за дефицита железа в сыворотке крови. |
|
| Железонасыщенная анемия | Недостаточное содержание железа в эритроцитах вследствие нарушения синтеза гема. Гем, в свою очередь, является комплексным соединением, образующим молекулу гемоглобина. |
|
| Фолиеводефицитная анемия | Нарушение кроветворения вследствие дефицита в организме фолиевой кислоты (витамин B9). |
|
| В12-дефицитная анемия | Нарушение кроветворения из-за недостатка в организме витамина B12. |
|
| Дизэритропоэтическая анемия (наследственная и приобретенная) | Нарушение образования эритроцитов. |
|
| Гипопластическая (апластическая) анемия | Недостаточное образование эритроцитов из-за угнетения кроветворной функции костного мозга. |
|
| Анемии, связанные с повышенным кроверазрушением | ||
| Гемолитические анемии | Повышенное внутрисосудистое или внутриклеточное разрушение эритроцитов. |
|
Факторы, способствующие развитию анемии у детей, можно условно разделить на три группы:
- Антенатальные, возникающие в период внутриутробного развития плода.
- Интранатальные, действующие в период жизни плода, от начала родов до рождения ребенка.
- Постнатальные, наблюдающиеся в послеродовом периоде.
В норме, на внутриутробном этапе, беременная активно осуществляет передачу железа плоду. Это необходимо, для того чтобы у родившегося ребенка на первое время имелся запас данного микроэлемента. Вследствие патологических процессов, развивающихся у женщины во время беременности, нарушается процесс депонирования железа в организме плода. В конечном итоге у такого ребенка разовьется анемия.
К антенатальным факторам анемии у детей чаще всего относят следующие заболевания и патологические процессы, развивающиеся у беременной:
- хронический гепатит;
- фетоплацентарная недостаточность;
- преждевременная отслойка плаценты;
- гепатоз;
- гестоз;
- кровотечения;
- анемия;
- преждевременные роды;
- многоплодная беременность;
- тяжелый токсикоз.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Название протокола — Железодефицитная анемия у детей
Код протокола:
Код(-ы) по МКБ-10
D50 Железодефицитная анемия
D50.0 Хроническая постгеморрагическая анемия
Сокращения, используемые в протоколе:
АХБ анемия при хронических болезнях
ВОЗ Всемирная организация здравоохранения
ГПК гидросидполимальтозный комплекс
ЖДА железодефицитная анемия
ЖКТ желудочно-кишечный тракт
ЛДЖ латентный дефицит железа
МСНС средняя концентрация гемоглобина в эритроците
НТЖ коэффициент насыщения трансферрина железом
ОЖСС общая железосвязывающая способность
СЖ сывороточное железо
СФ сывороточный ферритин
МСН содержание гемоглобина в эритроците
MCV средний объем эритроцитов
RDW степень анизоциотоза эритроцитов
Дата разработки протокола: 2013 год
Категория пациентов: дети, подростки с диагнозом «Железодефицитная анемия»
Считается, что наличие 4-х симптомов и более из перечисленных выше патогномонично для латентного дефицита железа (ЛДЖ) и ЖДА.
Для анемического синдрома характерны следующие симптомы:
— снижение аппетита;
— шум в ушах;
— мелькание мушек перед глазами;
— плохая переносимость физических нагрузок;
— слабость, вялость, головокружение, раздражительность;
— обмороки;
— одышка;
— снижение работоспособности;
— снижение когнитивных функций;
— снижение качества жизни;
— бледность кожи и видимых слизистых оболочек;
— изменение тонуса мышц в виде тенденции к гипотонии, гипотония мышц мочевого пузыря с развитием недержания мочи;
— расширение границ сердца;
— приглушенность сердечных тонов;
— тахикардия;
с- истолический шум на верхушке сердца.
Критерии лабораторной диагностики заболевания
Имеется 3 возможности лабораторной диагностики ЖДА:
— ОАК, выполненный «ручным» методом — снижение концентрации Hb (менее 110 г/л), небольшое снижение количества эритроцитов (менее 3,8 х 1012/л), снижение ЦП (менее 0,85), увеличение СОЭ (более 10-12 мм/час), нормальное содержание ретикулоцитов (10-20‰). Дополнительно врач-лаборант описывает анизоцитоз и пойкилоцитоз эритроцитов. ЖДА это микроцитарная, гипохромная, норморегенераторная анемия.
— ОАК, выполненный на автоматическом анализаторе клеток крови — снижаются средний объем эритроцита – MCV (менее 80 фл), среднее содержание Hb в эритроците – MCН (менее 26 пг), средняя концентрация Hb в эритроците – МСНС (менее 320 г/л), повышается степень анизоцитоза эритроцитов – RDW (более 14%).
— Биохимический анализ крови — снижение концентрации сывороточного железа (менее 12,5 мкмоль/л), повышение общей железосвязывающей способности сыворотки (более 69 мкмоль/л), снижение коэффициента насыщения трансферрина железом (менее 17%), снижение сывороточного ферритина (менее 30 нг/мл). В последние годы появилась возможность определения растворимых трансферриновых рецепторов (рТФР), количество которых в условиях дефицита железа увеличивается (более 2,9 мкг/мл).
Получить консультацию по медтуризму
Получить консультацию по медтуризму
Цели лечения:
— нормализация показателей крови;
— купирование анемического, сидеропенического синдромов
Тактика лечения
Немедикаментозное лечение
— Устранение этиологических факторов;
— Рациональное лечебное питание (для новорожденных – грудное естественное вскармливание, а при отсутствии молока у матери – адаптированные молочные смеси, обогащенные железом. Своевременное введение прикорма, мяса, субпродуктов, гречневой и овсяной круп, фруктовых и овощных пюре, твердых сортов сыра; уменьшение приема фосфатов, танина, кальция, которые ухудшают всасывание железа).
Медикаментозное лечение
В настоящее время в нашей стране используется терапевтический план лечения ЖДА пероральными препаратами железа, суточные дозы которых представлены в таблице.
Возрастные терапевтические дозы пероральных препаратов железа для лечения ЖДА у детей (ВОЗ, 1989)
| Возраст ребенка | Суточная доза элементарного железа |
| Солевые препараты железа | |
| Дети до 3-х лет | 3 мг/кг |
| Дети старше 3-х лет | 45-60 мг |
| Подростки | до 120 мг |
| Препараты железа на основе ГПК трехвалентного железа | |
| Любой возраст | 5 мг/кг |
Принципы рациональной терапии ЖДА у детей
— Лечение препаратами железа рекомендуется проводить под наблюдением врача. Детям препараты железа рекомендуется назначать после консультации педиатра.
— Не следует назначать препараты железа детям на фоне воспалительных процессов (ОРВИ, ангина, пневмония и др.), так как в этом случае железо аккумулируется в очаге инфекции и не используется по назначению.
— Лечить железодефицитную анемию следует в основном препаратами для внутреннего применения.
— Железо должно быть двухвалентным, поскольку всасывается именно двухвалентное железо.
— Применение препаратов железа следует сочетать с оптимизацией пищевого рациона, с обязательным введением в меню мясных блюд.
— Для максимального всасывания железа препарат следует принимать за 0,5-1 час до еды, запивая водой. Если появляются побочные эффекты, можно принимать лекарство во время еды. Хуже всего всасывается железо, если препарат принимается после еды.
— Пероральные препараты железа следует принимать с интервалом не менее 4-х часов.
— Таблетки и драже, содержащие железо, не разжевывать!
— Включение в комплексные препараты железа аскорбиновой кислоты улучшает усвоение железа (в качестве антиоксиданта аскорбиновая кислота препятствует превращению ионов Fe-II в Fe-III, не всасывающихся в ЖКТ) и позволяет уменьшить назначаемую дозу. Всасывание железа также увеличивается в присутствии фруктозы, янтарной кислоты
— Нельзя сочетать прием препарата железа с веществами, ингибирующими его всасывание: молоко (соли кальция), чай (танин), растительные продукты (фитаты и хелаты), ряд лекарственных препаратов (тетрациклин, антациды, блокаторы, Н2-рецепторов, ингибиторы протонной помпы).
— Прием комбинированных препаратов, которые наряду с железом содержат медь, кобальт, фолиевую кислоту, витамин В12 или экстракт печени, чрезвычайно затрудняет контроль эффективности железотерапии (за счет гемопоэтической активности этих веществ).
— Средняя продолжительность курса лечения ЖДА составляет от 4-х до 8 недель. Лечение препаратом железа следует продолжать и после купирования ЖДА для восстановления тканевого и депонированного железа. Длительность поддерживающего курса определяется степенью и давностью дефицита железа (ДЖ), уровнем СФ.
— В лечении ЖДА не должны применяться витамин В12, фолиевая кислота, витамин В6, патогенетически никак не связанные с дефицитом железа.
— Неэффективность терапии ЖДА пероральными препаратами железа требует пересмотра диагноза (нередко диагноз ЖДА устанавливается боьным с анемией хронического заболевания, при котором лечение препаратами железа неэффективно), проверки исполнения больным назначений врача в дозировке и сроках лечения. Очень редко встречается нарушение всасывания железа.
— Парентеральное введение препаратов железа показано только: при синдроме нарушенного кишечного всасывания и состояних после обширной резекции тонкого кишечника, неспецифическом язвенном колите, тяжелом хроническом энтероколите и дисбактериозе, непереносимости пероральных препаратов железа. Ограничение парентерального введения связано с высоким риском развития местных и системных побочных реакций. Кроме того, парентеральное применение препаратов железа значительно дороже, чем пероральная терапия, за счет трудозатрат медицинского персонала и большей стоимости лекарственной формы. Парентеральное введение препаратов железа следует производить только в стационаре!
— Одновременное назначение препаратов железа внутрь и парентерально (внутримышечно и/или внутривенно) должно быть полностью исключено!
— Трансфузии эритроцитарной массы в лечении ЖДА применяться не должны. Донорское железо не реутилизируется организмом реципиента и остается в гемосидерине макрофагов. Возможен перенос опасных инфекций через донорскую кровь. Исключениями, допускающими трансфузии донорских эритроцитов, являются: 1) выраженные гемодинамические нарушения; 2) предстоящие дополнительные кровопотери (роды, операция) при выраженной анемии (гемоглобин менее 70 г/л); 3) отвечающий современным требованиям препарат железа должен быть доступным и дешевым.
Препараты, содержащие трехвалентное железо Fe (III)
Трехвалентное железо практически не всасывается в желудочно-кишечном тракте. Однако комплексные органические соединения Fe (III) с рядом аминокислот, мальтозой существенно менее токсичны, чем Fe (II), но не менее эффективны. Иммобилизация Fe (III) на аминокислотах обеспечивает его стойкость к гидролизу в ЖКТ и высокую биодоступность, благодаря медленному высвобождению лекарственного вещества и более полной его абсорбции, а также отсутствие диспептических явлений.
Осложнения лечения
Применение солевых препаратов железа может сопровождаться осложнениями в виде токсичности для ЖКТ с развитием таких симптомов как боли в эпигастральной области, запор, понос, тошнота, рвота. Это приводит к низкой комплаентности лечения ЖДА солевыми препаратами железа – 30-35% больных, начавших лечение, отказываются от его продолжения. Возможны передозировка и даже отравления солевыми препаратами железа из-за пассивного неконтролируемого всасывания.
Другие виды лечения — нет
Хирургическое вмешательство — нет
Первичной профилактикой дефицита железа является правильное, полноценное питание.
Вторичная профилактика дефицита железа – это активное выявление ЛДЖ и ДЖА в процессе диспансеризации, медицинских осмотров, при посещении врача.
Дальнейшее ведение: прогноз заболевания благоприятный, излечение должно наступать в 100% случаев.
Так называемые «рецидивы» заболевания возможны при:
— использовании низких доз препаратов железа;
— неэффективности пероральных препаратов железа, которая встречается редко;
— уменьшение длительности лечения больных;
— лечении больных хронической постгеморрагической анемией с невыявленным и неустраненным источником кровопотери.
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы: 1. Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр (МКБ-10). Женева: ВОЗ; 1995. т. 1-2 2. WHO, UNICEF, UNU.IDA: prevention, assessment and control: report of a joint WHO/UNICEF/UNU consultation. Geneva: WHO, 1998. 3. World Health Organization. Iron deficiency anemia: assessment, prevention and control. A guide for programme managers. Geneva; 2001; (WHO/NHD/01.3). 4. Хертл М. Дифференциальная диагностика в педиатрии. М.: Медицина; 1990. т.2. 510 с. 5. Конь И.Я., Куркова В.И. Роль алиментарного фактора в развитии железодефицитной анемии у детей раннего возраста. В кн.: Кисляк Н.С. и др. (ред.) Дефицит железа и железодефицитная анемия. М.: Славянский диалог; 2001. 87-98. 6. Румянцев А.Г., Коровина Н.А., Чернов В.М. и др. Диагностика и лечение железодефицитной анемии у детей. Методическое пособие для врачей. М.; 2004. 45 с. 7. Доклад о состоянии здоровья детей в РФ. М.; 2003. 96 с. 8. Ожегов Е.А. Оптимизация лечения железодефицитной анемии у детей и подростков. Автореф.дисс… канд.мед.наук. М.; 2005. 9. Красильникова М.В. Железодефицитные состояния у подростков: частотные характеристики, структура и вторичная профилактика. Автореф.дисс. канд.мед.наук. М.; 2006. 10. Анемия – скрытая эпидемия. Пер. с англ. М.: Мега Про; 2004. 11. Recommendations to prevent and control iron deficiency in the United States. Centers for Disease Control and Prevention. MMWR Recomm Rep 1998; 47 (RR-3): 1-29. 12. Омарова К.О., Базарбаева А.А., Курманбекова С.К. Железодефицитные анемии у детей. Методические рекомендации. Алматы. 2009. 13. Стандарты оказания специализированной помощи детям и подросткам с гематологическими и онкологическими заболеваниями. Москва. 2009. 14. Кривенок В. Необходимое составляющее лечение железодефицитной анемии // Провизор. – 2002. — № 18. – С.44. 15. Коровина Н.А., Заплатников А.Л., Захарова И.Н. Железодефицитные анемии у детей. Москва, 1999, с.25-27. 16. Справочник Видаль. Лекарственные препараты в Казахстане: Справочник М.: Астра Фарм Сервис, 2008. – 944 с. 17. Ужегова Е.Б. Железодефицитная анемия. Учебно-методическое пособие. – Алматы. 2008. – С.22-24. 18. Fairbanks V.F., Beutler E.: Iron deficiency // In Williams Hematology, Fifth Editor, New York, McGraw-Hill; 1999, P.490-510.
Список разработчиков протокола
Омарова К.О. – доктор медицинских наук, профессор, Научный центр педиатрии и детской хирургии МЗ РК.
Конфликт интересов
Разработчик протокола не имеет финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Рецензенты
Курманбекова С.К. — профессор кафедры интернатуры и резидентуры по педиатрии Казахского национального медицинского университета им.С.Д.Асфендиярова
Условия пересмотра протокола: по истечению 3 лет с момента публикации
источник
Железодефицитная анемия у детей – клинико-лабораторный синдром, развивающийся при дефиците железа в организме вследствие дисбаланса процессов его поступления, усвоения и расходования. Железодефицитная анемия у детей проявляется астено-вегетативным, эпителиальным, иммунодефицитным, сердечно-сосудистым и др. синдромами. Основными лабораторными критериями диагностики железодефицитной анемии у детей служат концентрация Hb, цветовой показатель, морфология эритроцитов, содержание железа и ферритина в сыворотке крови. Лечение железодефицитной анемии у детей включает соблюдение диеты и режима, прием препаратов железа, редко — переливание эритроцитарной массы.
Железодефицитная анемия у детей – разновидность дефицитной анемии, в основе которой лежит абсолютная или относительная недостаточность железа в организме. Распространенность железодефицитной анемии среди детей первых 3-х лет жизни составляет 40%; среди подростков – 30%; среди женщин репродуктивного возраста — 44%. Без преувеличения можно констатировать, что железодефицитная анемия является наиболее частой формой, с которой приходится сталкиваться специалистам в области педиатрии, акушерства и гинекологии, терапии, гематологии.
Во время внутриутробного развития железо поступает в организм ребенка от матери через плаценту. Наиболее усиленный трансплацентарный транспорт железа происходит в период с 28 по 32-ю недели беременности. К моменту рождения организм доношенного ребенка содержит 300-400 мг железа, недоношенного – только 100-200 мг. У новорожденного расход неонатального железа происходит на синтез Hb, ферментов, миоглобина, регенерацию кожи и слизистых оболочек, компенсацию физиологических потерь с потом, мочой, калом и т. д. Быстрые темпы роста и развития детей раннего возраста обусловливают повышенную потребность организма в железе. Между тем, усиленное расходование железа из депо приводит к быстрому истощению его резервов: у доношенных детей к 5–6-му месяцу жизни, у недоношенных — к 3-му месяцу.
Для нормального развития суточный рацион новорожденного должен содержать 1,5 мг железа, а рацион ребенка 1–3 лет — не менее 10 мг. Если потери и расходование железа преобладают над его поступлением и усвоением, у ребенка развивается железодефицитная анемия. Недостаток железа и железодефицитная анемия у детей способствует гипоксии органов и тканей, снижению иммунитета, росту инфекционной заболеваемости, нарушению нервно-психического развития ребенка.
В развитии железодефицитной анемии у детей могут быть задействованы антенатальные и постнатальные факторы.
К антенатальным факторам относится несформированность депо железа во внутриутробном периоде. В этом случае железодефицитная анемия обычно развивается у детей в возрасте до 1,5 лет. Раннему развитию анемии у ребенка могут способствовать токсикозы, анемия беременной, инфекционные заболевания женщины в период гестации, угроза прерывания беременности, фетоплацентарная недостаточность, отслойка плаценты, многоплодная беременность, преждевременная или поздняя перевязка пуповины у ребенка. Наиболее подвержены развитию железодефицитной анемии дети, рожденные с большой массой, недоношенные, с лимфатико-гипопластическим диатезом.
Постнатальные железодефицитные анемии у детей связаны с факторами, действующими после рождения ребенка, прежде всего — недостаточным поступлением железа с пищей. В группе риска по развитию железодефицитной анемии находятся дети, получающие искусственное вскармливание неадаптированными молочными смесями, козьим или коровьим молоком. К алиментарным причинам железодефицитной анемии у детей также относятся поздние сроки введения прикормов, отсутствие в рационе животного белка, несбалансированное и нерациональное питание ребенка в любом возрасте.
К железодефицитной анемии у детей могут приводить наружные и внутренние кровотечения (желудочно-кишечные, в брюшную полость, легочные, носовые, травматические), обильные менструации у девушек и т. д. Дефицит железа сопутствует заболеваниям, протекающим с нарушением всасывания микроэлементов в кишечнике: болезни Крона, язвенному колиту, болезни Гиршпрунга, энтеритам, дисбактериозу кишечника, муковисцидозу, лактазной недостаточности, целиакии, кишечным инфекциям, лямблиозу и др.
Избыточная потеря железа отмечается у детей, страдающих кожными аллергическими проявлениями, частыми инфекциями. Кроме этого, причиной железодефицитной анемии у детей может выступать нарушение транспорта железа вследствие снижения содержания и недостаточной активности трансферрина в организме.
Клиника железодефицитной анемии у ребенка неспецифична и может протекать с преобладанием астено-вегетативного, эпителиального, диспепсического, сердечно-сосудистого, иммунодефицитного, гепатолиенального синдрома.
Астено-вегетативные проявления у детей с железодефицитной анемией обусловлены гипоксией органов и тканей, в т. ч. головного мозга. При этом может отмечаться мышечная гипотония, отставание ребенка в физическом и психомоторном развитии (в тяжелых случаях – интеллектуальная недостаточность), плаксивость, раздражительность, вегето-сосудистая дистония, головокружения, ортостатические коллапсы, обмороки, энурез.
Эпителиальный синдром при железодефицитной анемии у детей сопровождается изменениями со стороны кожи и ее придатков: сухостью кожных покровов, гиперкератозом кожи локтей и коленей, появлением трещин на слизистой рта (ангулярный стоматит), глосситом, хейлитом, тусклостью и активным выпадением волос, ломкостью и исчерченностью ногтей.
Диспепсические явления при железодефицитной анемии у детей включают снижение аппетита, анорексию, дисфагию, запоры, метеоризм, диарею. Характерно изменение обоняния (пристрастие к резким запахам бензина, лаков, красок) и вкуса (желание есть мел, землю и пр.). Поражение ЖКТ приводит к нарушению процесса всасывания железа, что еще более утяжеляет железодефицитную анемию у детей.
Изменения со стороны сердечно-сосудистой системы возникают при тяжелой степени железодефицитной анемии у детей и характеризуются тахикардией, одышкой, артериальной гипотонией, сердечными шумами, дистрофией миокарда. Синдром иммунодефицита характеризуется длительным немотивированным субфебрилитетом, частыми ОКИ и ОРВИ, тяжелым и затяжным течением инфекций.
Гепатолиенальный синдром (гепатоспленомегалия) обычно встречается у детей, страдающих тяжелой железодефицитной анемией, рахитом и анемией.
В диагностике железодефицитной анемии и ее причин у детей участвуют различные специалисты: неонатолог, педиатр, гематолог, детский гастроэнтеролог, детский гинеколог и др. При осмотре ребенка обращает внимание наличие бледности кожных покровов и видимых слизистых (полости рта, конъюнктивы), акроцианоза или периорального цианоза, темных кругов под глазами.
Важнейшими лабораторными критериями, позволяющими судить о наличии и степени железодефицитной анемии у детей служат: Hb (63), ферритин сыворотки (
Для установления факторов и причин, сопутствующих железодефицитной анемии у детей, может потребоваться проведение пункции костного мозга; ФГДС, колоноскопии; УЗИ органов брюшной полости, УЗИ органов малого таза; рентгенографии желудка, ирригоскопии, исследования кала на дисбактериоз, скрытую кровь, яйца гельминтов и простейшие.
К основным принципам лечения железодефицитной анемии у детей относятся: устранение причин железодефицита, коррекция режима и диеты, назначение препаратов железа.
Рацион детей, страдающих железодефицитной анемией, должен быть обогащен за счет продуктов, богатых железом: печени, телятины, говядины, рыбы, яичного желтка, бобовых, гречки, овсяных хлопьев, шпината, персиков, яблок и др.
Устранение дефицита железа в организме ребенка достигается благодаря приему железосодержащих препаратов. Детям младшего возраста препараты железа удобно назначать в виде жидких лекарственных форм (капель, сиропов, суспензий). Препараты железа следует принимать за 1-2 ч до еды, запивать водой или соками. В комплексную терапию железодефицитной анемии у детей необходимо включать витаминно-минеральные комплексы, адаптогены, фитосборы, гомеопатические препараты (по назначению детского гомеопата).
При железодефицитной анемии тяжелой степени детям проводится парентеральное введение препаратов железа, переливание эритроцитарной массы.
Основной курс лечения железодефицитной анемии у детей обычно составляет 4-6 недель, поддерживающий — еще 2-3 месяца. Одновременно с устранением железодефицита необходимо проводить лечение основного заболевания.
Адекватное лечение и ликвидация причин железодефицитной анемии у детей приводит к нормализации показателей периферических крови и полному выздоровлению ребенка. У детей с хроническим дефицитом железа отмечается отставание в физическом и умственном развитии, частая инфекционная и соматическая заболеваемость.
Антенатальная профилактика железодефицитной анемии у детей заключается в приеме беременной ферропрепаратов или поливитаминов, предупреждении и лечении патологии беременности, рациональном питании и режиме будущей мамы. Постнатальная профилактика железодефицитной анемии у детей предусматривает грудное вскармливание, своевременное введение необходимых прикормов, организацию правильного ухода и режима ребенка. Профилактический прием препаратов железа показан недоношенным, близнецам, детям с аномалиями конституции, детям в периоды быстрого роста, полового созревания, девочкам-подросткам с обильными менструациями.
источник
Дефицит железа — самое распространённое в мире нарушение питания, в результате которого образуется железодефицитная анемия. Особую опасность нехватка этого микроэлемента представляет для детей, так как оказывает прямое влияние на физическое развитие, состояние нервной системы и структур головного мозга.
В организме ребёнка железо содержится преимущественно в гемоглобине, благодаря которому ткани всех органов насыщаются кислородом. При недостатке железа функции переноса кислорода нарушаются, что приводит к анемии. В результате ребёнок становится восприимчив к инфекционным заболеваниям, у него нарушается передача нервных импульсов, страдает психоэмоциональное состояние.
Дети более подвержены анемии из-за повышенной потребности в железе. Организм ребёнка претерпевает множество изменений по мере взросления, и для естественного развития нуждается в постоянном пополнении микроэлементов. Искусственное вскармливание увеличивает вероятность нехватки железа, также в зоне риска находятся недоношенные дети.
Когда ребёнку не хватает железа, организм начинает расходовать микроэлемент из ферритина — внутриклеточного депо железа, затем извлекает железо из тканей. Этот процесс может быть незаметен внешне, но постепенно происходит нарушение дыхательной функции в тканях и проявляются следующие симптомы.
- Бледность кожных покровов и слизистых оболочек, ломкость ногтей и волос.
- Сухость и шершавость кожи, эрозивные поражения уголков рта.
- Капризность, вялость, быстрая утомляемость, нарушение сна.
- Снижение аппетита, тяга к употреблению несъедобных продуктов: мелу, краскам, сырому мясу, тесту, глине.
- Головокружения, шум в ушах, одышка, обмороки.
- Участившиеся случаи простудных заболеваний.
- Нарушение стула, тошнота, рвота.
- Сухость во рту, пощипывание языка.
- Отставание в физическом развитии.
- Рассеянность, ухудшение памяти и концентрации внимания.
- Пристрастие к специфичным запахам: растворителя, одеколона, ацетона, краски.
- Боли в икроножных мышцах.
- Ощущение кома в горле при глотании.
Железодефицитная анемия диагностируется при помощи общего и биохимического анализа крови. Сдавать анализ рекомендуется в утреннее время, на голодный желудок, употреблять можно только чистую питьевую воду.
Для определения содержания железа у ребёнка используют комплекс различных показателей. Ниже представлены значения при наличии железодефицитной анемии у ребёнка.
- до 2 недель — Лабораторная диагностика железодефицита — комплексная
2. Характеристики эритроцитов:
3. Ферритин сыворотки (мкг/л) — 85.
6. Цветной показатель — Стадии железодефицитной анемии у детей
Железодефицитную анемию у детей разделяют на 3 стадии.
- Прелатентная. На этой стадии организм испытывает нехватку в железе, но в состоянии пополнять запасы из клеток крови, печени и селезёнки. При этом гемоглобин остаётся в норме, на отклонение указывает снижение уровня ферритина. Внешние симптомы отсутствуют.
- Латентная. Запасы внутриклеточного депо железа истощаются, начинается процесс извлечения железа из тканей. При диагностике обнаруживается пониженный уровень ферритина, снижение содержания железа в сыворотке крови, повышение железосвязывающей способности сыворотки, снижение показателей насыщения трансферрина. Начинают проявляться симптомы: пристрастие к несъедобным продуктам, тяга к специфичным запахам, слабость, бледность кожи, образование трещин в уголке рта.
- Явная железодефицитная анемия. На этой стадии исчерпываются тканевые запасы железа, развивается тяжёлая недостаточность микроэлемента в организме ребёнка. К изменённым показателям добавляются пониженный уровень гемоглобина и значений эритроцитов. Симптомы становятся выраженными: появляются головокружения, рассеянность внимания, вялость, нарушение сна. Кожные покровы отличаются излишней бледностью, сухостью и шелушением. Волосы и ногти расслаиваются и легко ломаются.
Железо начинает поступать в организм ребёнка, когда он находится в утробе матери. Дефицит железа ещё до рождения сказывается на состоянии ребёнка и проявляет последствия в дальнейшем. Поэтому так важно следить за течением беременности. У новорожденных разделяют причины дефицита железа на 3 группы:
Антенатальные (до рождения ребёнка):
- аномалии плаценты и пуповины;
- предлежание плаценты;
- потеря крови плодом (нетравматические кровоизлияния);
- дефицит железа у матери.
- разрыв пуповины;
- преждевременное или позднее перевязывание пуповины;
- повреждение плаценты при кесаревом сечении;
- малый вес при рождении (недоношенный ребёнок);
- травмы различных органов.
- недостаток железа в питании (особый риск у детей на искусственном вскармливании);
- врожденные патологии (Меккелев дивертикул, полипы толстой кишки);
- кровотечения.
У детей постарше основными причинами являются: несбалансированное питание, кровопотери, приём некоторых лекарств. Суточная норма железа для детей от 7 месяцев составляет около 5 мг. Данный микроэлемент содержится как в растительной пище, так и продуктах животного происхождения. При этом из мяса, печени, яиц железо усваивается лучше, чем из богатых железом растений. Поэтому анемией чаще страдают дети, вынужденные питаться вегетарианской пищей.
Кровопотери у детей могут носить скрытный характер, поэтому при наличии анемии врач направляет на дополнительные исследования, чтобы исключить кровотечения внутренних органов.
Приём ряда медицинских препаратов провоцирует повышенную потерю организмом железа. К ним относятся: нестероидные противовоспалительные (Аспирин, Ибупрофен, Диклофенак); глюкокортикостероиды (Преднизолон, Дексаметазон, Флуметазон).
Железодефицитная анемия — патология, с которой невозможно справиться только с помощью восстановления рациона питания. Новорожденным осуществляют переливание эритроцитной взвеси, и назначают введение препаратов эритропоэтина. Недоношенным детям добавляют препараты железа и витамина Е. Грудное молоко является необходимым элементом для коррекции анемии, так как в нём содержится лактоферрин — железосодержащий белок.
Для детей постарше обязательным компонентом лечения являются: сбалансированное питание и приём железосодержащих препаратов (Тардиферон, Актиферрин, Ферроплекс). Также маленьким пациентам назначают комплекс витаминов. Дозировка определяется только лечащим врачом, во избежание переизбытка железа, что также ведёт к негативным последствиям.
Контроль над ребёнком, у которого была диагностирована железодефицитная анемия, производится в течение года. В течение первых месяцев необходимо наблюдаться у врача раз в 2 недели, в последующие — каждые 3 месяца. Каждый раз у ребёнка берут образец крови для учёта содержания железа.
При своевременном лечении анемию можно устранить навсегда. Правильный образ жизни и питание не позволят патологии снова завоевать организм ребёнка. Но если не предпринимать никаких мер, существует высокий риск серьёзных осложнений:
- снижение общего иммунитета;
- нарушение психоэмоционального и физического развития;
- отставание в росте;
- гипоксия тканей внутренних органов;
- сердечно-сосудистые заболевания.
Профилактические меры должны проводиться с первых дней беременности. Женщине необходимо скорректировать рацион и следить за состоянием своего здоровья. Новорожденным детям, в случае отсутствия грудного молока, подбираются смеси с оптимальным содержанием всех микроэлементов и витаминов.
С 6 месяцев ребёнку рекомендуется вводить прикорм, так как железа из молока матери либо смесей уже не хватает. Детям, находящимся в зоне риска по развитию анемии, профилактически назначаются железосодержащие препараты.
Сбалансированное питание — основной элемент профилактики. Рацион должен содержать красное мясо, печень, субпродукты, гречневую кашу, яблоки, гранаты. Так как железо лучше усваивается при наличии витамина С, необходимо ввести в меню цитрусовые, шиповник, смородину, квашенную капусту.
Очень важно, чтобы ребёнок проводил как можно больше времени на свежем воздухе. Особенно полезны подвижные игры, при которых организм активно насыщается кислородом. Комнаты, где находится ребёнок, следует проветривать ежедневно.
источник
Железодефицитная анемия у детей — это клинико-гематологический синдром, в основе которого — нарушение синтеза гемоглобина вследствие дефицита железа.
Описано 3 железодефицитных состояния:
При прелатентном дефиците железа содержание железа снижено только в депо при сохранении транспортного и гемоглобинового фондов. Отсутствие клинических проявлений и чётких критериев диагностики позволяют не придавать этому состоянию практического значения.
Латентный дефицит железа, составляющий 70% всех железодефицитных состояний, считают не болезнью, а функциональным расстройством с отрицательным балансом железа, оно не имеет самостоятельного кода по МКБ-10. При латентном дефиците железа наблюдается характерная клиническая картина: сидеропенический синдром, но содержание гемоглобина остаётся в пределах нормальных значений, что не позволяет выявить лиц с этим состоянием из общей популяции по этому лабораторному параметру.
Железодефицитная анемия у детей (код по МКБ-10 — D50) — болезнь, самостоятельная нозологическая форма, составляющая 30% всех железодефицитных состояний. При этом заболевании выявляют:
- анемический и сидеропенический синдромы;
- снижение концентрации гемоглобина и сывороточного железа;
- повышение общей железосвязывающей способности сыворотки (ОЖСС);
- снижение концентрации сывороточного ферритина (СФ).

Важная частотная характеристика: 90% анемий у детей — железодефицитные анемии, у взрослых эта цифра достигает 80%. Остальные 10% (у взрослых 20%) приходятся на другие виды анемий: наследственные и приобретённые гемолитические анемии, конституциональные и приобретённые апластические анемии. Истинные цифры заболеваемости и распространённости железодефицитной анемии у детей в нашей стране неизвестны, но, скорее всего, достаточно высоки, особенно у детей раннего возраста. Масштабность проблемы можно оценить, рассмотрев данные ВОЗ: 3 600 000 000 человек на земле имеют латентный дефицит железа и ещё 1 800 000 000 человек страдают железодефицитной анемией.
Железодефицитная анемия может быть названа социально значимым заболеванием. Распространённость железодефицитной анемии у детей в возрасте 2,5 лет в Нигерии составляет 56%, в России — 24,7%, в Швеции — 7%. По мнению экспертов ВОЗ, если распространённость железодефицитной анемии превышает 30%, эта проблема выходит за рамки медицинской и требует принятия решений на государственном уровне.
По данным официальной статистики МЗ Украины, в Украине наблюдается значительный рост заболеваемости анемией детей и подростков.
В детском возрасте 90% всех анемий составляют железодефицитные анемии. Таким образом, назначая приём препаратов железа при всех анемиях, врач «угадает» в 9 случаях из 10. Остальные 10% анемий включают врождённые и приобретённые гемолитические и апластические анемии, а также анемии при хронических болезнях.

Известно более 10 видов нарушений обмена железа, приводящих к развитию железодефицитных состояний. Наибольшее значение имеют:
- дефицит железа в пище, имеющий значение в развитии железодефицитных состояний как у детей от самого раннего до подросткового возраста, так и у взрослых и людей пожилого возраста;
- нарушение всасывания железа в двенадцатиперстной кишке и верхних отделах тонкой кишки в результате воспаления, аллергического отёка слизистой оболочки, лямблиоза, инфицированности Helicobacter jejuni, при кровотечениях;
В норме организм взрослого здорового человека содержит около 3-5 г железа, таким образом, железо может быть отнесено к микроэлементам. Железо распределено в организме неравномерно. Приблизительно 2/3 железа содержится в гемоглобине эритроцитов — это циркулирующий фонд (или пул) железа. У взрослых этот пул составляет 2-2,5 г, у доношенных новорождённых — 0,3-0,4 г, и у недоношенных новорождённых — 0,1-0,2 г.

В развитии анемии отмечается определенная последовательность:
I стадия — уменьшаются запасы железа в печени, селезенке и костном мозге.
Параллельно снижается концентрация ферритина в сыворотке крови, развивается скрытый дефицит железа — сидеропения без анемии. Ферритин по современным представлениям отражает состояние общих запасов железа в организме, таким образом на этом этапе запасы железа значительно истощаются без уменьшения эритроцитарного (гемоглобинового) фонда.
Представление о том, что снижение концентрации гемоглобина у беременной не оказывает влияния на развитие плода, ошибочно. Дефицит железа у плода приводит к необратимым нарушениям:
Эти изменения необратимы, их не удаётся корректировать препаратами железа, назначаемыми в первые месяцы жизни ребёнка. В последующем у ребёнка отмечают задержку психического и моторного развития, нарушение когнитивных функций. Американскими исследователями показано, что даже спустя 5 лет после железо-дефицитной анемии, перенесённой в возрасте 12-23 мес, у ребёнка отмечают задержку умственного и моторного развития, а также трудности с обучением.
Наиболее интенсивный рост отмечается у детей до года и у подростков в пубертатном периоде. Педиатрам известно, что в возрасте 3 мес у многих детей выявляется сниженный уровень гемоглобина (105-115 г/л). Это явление также было зарегистрировано американскими врачами и послужило основанием для разработки соответствующих рекомендаций. Для детей в возрасте 3 мес была установлена нижняя граница нормы концентрации гемоглобина, соответствующая 95 г/л, поскольку это транзиторное снижение уровня гемоглобина выражено у большинства детей в популяции. Снижение концентрации гемоглобина у большинства детей в 3 мес связано с переходом эритроидных клеток с синтеза фетального гемоглобина (Hb F) на Нb А2 представляет «физиологическую анемию» и лечения не требует. Концентрацию гемоглобина следует определять в 6 мес: в этом возрасте её значения соответствуют норме (110 г/л и более).
Если ребёнок находится на грудном вскармливании и не относится к какой-либо группе риска (недоношенность, из многоплодной беременности, рождённый с низкой массой тела), продолжается грудное вскармливание и наблюдение ребёнка. Назначение препаратов железа в профилактических дозах, обычно составляющих 50% лечебной дозы, показано детям из указанных групп риска развития железодефицитной анемии.
Постоянный контроль содержания гемоглобина следует осуществлять до 18 мес:
- у детей с низкой массой тела при рождении;
- у недоношенных детей;
- у детей, не получающих молочных смесей, содержащих железо.
С 6-го до 18-го мес уровень гемоглобина следует контролировать, если ребёнок:
- получает коровье молоко до 12 мес;
- на грудном вскармливании после 6 мес получает недостаточное количество железа с прикормом;
- болен (хронические воспалительные заболевания, диетические ограничения, обильная кровопотеря из-за травмы, приём препаратов, нарушающих всасывание железа).
Подростки, особенно девушки 12-18 лет, нуждаются в скрининге содержания гемоглобина. Целесообразно ежегодное определение уровня гемоглобина у девушек и женщин, имеющих обильные кровопотери при менструации или иной природы, низкое потребление железа с пищей, железодефицитная анемия в анамнезе. Не относящиеся к этим группам риска небеременные не нуждаются в частом контроле содержания гемоглобина и могут обследоваться раз в 5 лет, если употребляют пищу, богатую железом и усиливающую его всасывание. Юноши также нуждаются в контроле уровня гемоглобина, если интенсивно занимаются тяжёлыми видами спорта (анемия атлетов). При выявлении железодефицитной анемии проводят её лечение.
Проведение профилактических прививок у детей с железодефицитной анемией не противопоказано, не требует нормализации уровня гемоглобина, так как количество иммунокомпетентных клеток достаточно.
Россия может и должна опираться на опыт борьбы с железодефицитной анемией, полученный в других странах. Наиболее чётко меры профилактики железодефицитных состояний сформулированы в национальных «Рекомендациях по профилактике и лечению дефицита железа в США» (1998): первичная профилактика подразумевает правильное полноценное питание, вторичная — активное выявление латентного дефицита железа и железодефицитной анемии при диспансеризации, медицинских осмотрах и посещении врача.
Мужчины хуже переносят железодефицитную анемию, чем женщины; пожилые тяжелее, чем молодые.
Наиболее ранимыми при железодефицитной анемии являются ткани с эпителиальным покровом как постоянно обновляющаяся система. Происходит снижение активности пищеварительных желез, желудочных, панкреатических ферментов. Этим объясняется наличие ведущих субъективных проявлений дефицита железа в виде снижения и извращения аппетита, появления трофических нарушений, появления дисфагии затруднение при глотании плотной пищи, ощущение застревания пищевого комка в глотке.
В соответствии с рекомендациями ВОЗ, стандартизованы следующие критерии диагностики железодефицитных анемий:
- снижение уровня СЖ менее 12 мкмоль/л;
- повышение ОЖСС более 69 мкмоль/л;
- насыщение трансферрина железом менее 17%;
- содержание гемоглобина ниже 110 г/л в возрасте до 6 лет и ниже 120 г/л — в возрасте старше 6 лет.

При ДЖ эффективны только препараты железа! Диетой выле-чить ЖДА нельзя! При других анемиях, не связанных с ДЖ, назначать ферропрепараты излишне, а при длительном применении они могут приводить к патологической кумуляции железа. Поскольку ДЖ всегда вторичен, необходимо найти и по возможности устранить причину, лежащую в основе ДЖ. Но даже если установить причину ДЖ не удаётся, следует восстановить запасы железа с помощью препаратов железа. Ферропрепараты (ФП) различаются по химической структуре, способу введения, присутствию в их составе других компонентов.
Препараты железа, используемые для лечения и профилактики дефицита железа
Для приёма внутрь (пероральные)
Монокомпонентные Сложные по составу
Солевые (ионные) ферропрепараты
Железа (II)-глкжонат (Ферронал,
Ферронал 35)
Глюконат железа, марганца, меди (Тотема)
Железа (III)-гидроксид сахарозный комплекс для внутривенного введения (Венофер)
Железа (II)-сульфат (Гемофер пролонгатум)
Железа сульфат и аскорбиновая кислота (Сорбифер Дурулес, Ферроплекс)
Железа (III)-гидроксид полимальтозат (декстрин железа) для внутримышечного введения (Мальтофер для внутримышечных инъекций)
Поливитамин, минеральные соли (Фенюльс)
Железа сульфат (Актиферрин)
Железа (III)-гидроксид полиизомальтозат (декстран железа) для внутримышечного введения
(Феррум Лек для внутримышечных инъекций)
Железа сульфат (Актиферрин композитум)
Железа сульфат, фолиевая кислота (Гино-Тардиферон)
Железа сульфат (Тардиферон)
Железа сульфат, фолиевая кислота, цианокобаламин (Ферро-Фольгамма)
Железа (III)-гидроксид сахарозный комплекс и железа (III)-гидроксид полимальтозат производит компания Вифор (Интернэшнл) Инк., Швейцария.
Доза железа рассчитывается по элементарному железу, содержащемуся в конкретном ЛС. При этом для детей раннего возраста (до 15 кг) расчёт дозы железа производят в мг/кг в сутки, а для старших детей и подростков — в мг/сут. Применение меньших доз ФП не даёт адекватного клинического эффекта. Поступившее железо используется вначале для построения гемоглобина, а затем уже откладывается в депо, поэтому следует провести полный курс лечения для восполнения запасов железа в организме. Общая длительность ФТ зависит от степени выраженности ДЖ.
Выбор конкретного ФП зависит от его лекарственной формы (раствор для приёма внутрь, сироп, таблетки, парентеральные формы), химической структуры ЛС, степени абсорбции железа из ФП. Имеют также значение возраст ребёнка, степень тяжести ДЖ, сопутствующая патология, социальный статус. В большинстве случаев для лечения ДЖ используют ФП для приёма внутрь, так как энтеральный путь является физиологически более целесообразным.
У детей до 5 лет используют ФП в виде растворов для приёма внутрь или сиропа, старше 5 лет — в виде таблеток или драже, после 10-12 лет — в виде таблеток или капсул.
При назначении оральных ФП следует иметь в виду, что абсорбируется 5-30% назначенного внутрь железа, и ФП отличаются
Продолжительность ферротерапии и расчёт дозы алиментарного железа для приёма внутрь друг от друга по степени абсорбции. Он наиболее высок (15-30%) у сульфатных солей железа и железа (III)-гидроксид полимальтозата. Степень абсорбции железа из других солевых ФП (глюконат, хлорид, фумарат, сукцинилат) не превышает 5-10%. Помимо этого, необходимо учитывать взаимодействие солевых ФП с другими ЛС и пищевыми продуктами.
Лечение детей с ЛДЖ и ЖДА I-II степени проводится амбула-торно с помощью оральных ФП, за исключением случаев, когда в семье не могут обеспечить предписанный приём ЛС или имеются показания к назначению парентеральных ФП. Лечение детей с тяжёлой ЖДА, особенно раннего возраста, обычно проводят в стационаре, при этом начать терапию можно с парентеральных, а затем перейти на оральные ФП, но можно проводить и весь курс ФТ с помощью ЛС для приёма внутрь.
Показания для назначения парентеральных ФП:
- случаи неблагоприятных последствий от оральных ФП (например, металлический вкус, потемнение зубов и дёсен, аллергические реакции, диспепсические явления: эпигастрит, тошнота, запор, диарея);
- неэффективность перорального приёма из-за нарушенного кишечного всасывания (лактазная недостаточность, целиакия, пищевая аллергия и др.);
- воспалительные или язвенные заболевания ЖКТ;
- необходимость быстрого восполнения запасов железа (хирургическое вмешательство, диагностические/лечебные инвазивные манипуляции);
- социальные причины (например, невозможность осуществления контроля за приёмом оральных ФП).
Расчёт дозы железа для парентерального введения: элементарное Fe++ (мг) = 2,5 мг х масса (кг) х дефицит гемоглобина.
При назначении парентеральных ФП следует учитывать, что для восполнения депо железа в тканях требуется на 20-30% больше железа, чем полученная расчётная величина (именно такое количество от вводимого парентерально железа в течение суток экскретируется с мочой). Однако первоначальная доза парентеральных ФП не должна превышать 5 мг/кг в сутки. Из парентеральных ФП используют ЛС для внутримышечного введения — железа (III)-гидроксид полимальтозат (Мальтофер, Феррум Лек). Существует также препарат для внутривенного введения — железа (III)-гидроксид сахарозный комплекс (Венофер4), но в настоящее время нет достаточного опыта его применения у детей при ЖДА. Хотя в период новорождённости крайне редко может встречаться истинная нехватка железа, но при доказанном ДЖ препаратами выбора для этих детей являются ЛС, содержащие железа (III)-гидроксид полимальтозный комплекс, разрешённые к использованию у недоношенных и новорождённых детей.
У 20-40% больных ЖДА II-III степени выявляется сопутствующий дефицит В,2 и/или ФК, а на фоне приёма ФП их число достигает 70-85%, что требует назначения соответствующих ЛС.
При ДЖ показана диета с включением продуктов, богатых железом и витаминами В,2 и ФК: мясо зрелых животных (мясо молодых животных содержит меньше железа), рыба, морепродукты, греча, бобовые, яблоки, шпинат, печёночные паштеты. Рекомендуется раздельный приём крупяных и мясоовощных блюд, временно ограничиваются богатые кальцием продукты; девушкам следует воздержаться от приёма оральных контрацептивов. Полезно длительное пребывание на свежем воздухе.
Не рекомендуется применять трансфузии эритроцитарной массы даже в случаях тяжёлой ЖДА, поскольку она развивается постепенно, и ребёнок адаптируется к анемизации.
Трансфузии оправданы, если только:
- это необходимо по витальным показаниям; при выраженном анемическом синдроме (НЬ ниже 50 г/л);
- больной нуждается в срочном хирургическом вмешательстве или безотлагательном проведении обследования под наркозом.
При необходимости эритроцитарную массу вводят из расчёта 3-5 мг/кг в сутки (максимально 10 мг/кг в сутки) — внутривенно медленно, через день, вплоть до достижения такой концентрации гемоглобина, какой позволит уменьшить риск оперативного вмешательства. Не следует стремиться быстро скорригировать тяжёлую анемию, так как при этом существует риск развития гиперволемии и сердечной недостаточности.
Абсолютными противопоказаниями к назначению ФП являются:
- острые вирусные и бактериальные инфекционные заболевания;
- заболевания, сопровождающиеся кумуляцией железа (гемохроматоз, наследственные и аутоиммунные гемолитические анемии);
- заболевания, сопровождающиеся нарушением утилизации железа (сидеробластные анемии, альфа- и бета-талассемия, анемия при отравлении свинцом);
- заболевания, сопровождающиеся костномозговой недостаточностью (апластическая анемия, анемия Фанкони, Блекфана-Даймонда и др.).

При использовании оральных ФП редко встречаются побочные эффекты, связанные как с химическими свойствами солей железа, так и с повышенной чувствительностью к отдельным компонентам препаратов.
Проявлениями побочных эффектов являются:
- металлический привкус во рту;
- потемнение зубов и дёсен;
- боли в эпигастрии;
- диспепсические расстройства из-за раздражения слизистой оболочки ЖКТ (тошнота, отрыжка, рвота, понос, запор);
- тёмное окрашивание стула;
- аллергические реакции (чаще по типу крапивницы);
- некроз слизистой оболочки кишечника (при передозировке или отравлении солевыми ФП).
Эти эффекты можно легко предупредить, если строго соблюдать правильный режим дозирования и приём ЛС. Прежде всего, это относится к группе солевых ФП. Целесообразно начинать лечение с дозы, равной 1/2 — 2/3 терапевтической с последующим постепенным достижением полной дозы в течение 3-7 дней. Темп «наращивания» дозы до терапевтической зависит как от степени ДЖ, так и от индивидуальной переносимости ребёнком определённого ЛС. Принимать солевые ФП следует между приёмами пищи (примерно через 1-2 часа после, но не позже чем за 1 час до еды), запивая небольшим количеством фруктового сока с мякотью. Не следует запивать солевые ФП чаем или молоком, так как они содержат компоненты, ингибирующие абсорбцию железа. Потемнения зубов и дёсен также можно избежать, если давать ЛС в разведённом виде (например, фруктовым соком) или на кусочке сахара. Аллергические реакции обычно связаны с другими компонентами, входящими в состав сложных ЛС, в таком случае надо сменить ФП. Некроз слизистой оболочки кишечника развивается в крайне редких случаях передозировки или отравления солевыми ФП. Тёмное окрашивание стула не имеет клинического значения, но об этом следует обязательно предупредить родителей ребёнка или его самого, если он уже самостоятельно выполняет гигиенические процедуры. Кстати, это очень хороший и эффективный способ проверить, принимает ли ваш пациент ФП.
Препараты железа (III)-гидроксид полимальтозата практически лишены побочных эффектов. К тому же из-за отсутствия у данной группы ФП взаимодействия с пищевыми компонентами детям не нужно придерживаться каких-либо диетических ограничений, а лечение начинают сразу с рассчитанной терапевтической дозы.
В случае появления побочных эффектов следует либо снизить дозу ФП, либо заменить его другим.
При введении парентеральных ФП редко, но могут возникать побочные эффекты: потливость, привкус железа во рту, тошнота, приступы удушья, тахикардия, фибрилляция, что требует отмены ФП. Крайне редко могут наблюдаться местные реакции (гиперемия, болезненность, венозный спазм, флебиты, потемнение кожи и абсцессы в месте инъекции), аллергические реакции (крапивница, отёк Квинке).
Самым тяжёлым угрожающим жизни осложнением является отравление солями железа (60 мг/кг и более по элементарному железу). Тяжесть состояния и прогноз зависят от количества абсорбированного железа. Клиническими проявлениями острой передозировки солями железа являются потливость, тахикардия, угнетение ЦНС, коллапс, шок. Выделяют 5 фаз отравления солями железа.
источник



