Во втором триместре беременной женщине назначается повторный скрининг, подтверждающий или опровергающий данные, которые получены в первом комплексном исследовании. Данный период является наиболее подходящим для диагностики гормонального уровня плода. Полученные данные дают возможность оценки его развития. В этой статье подробно рассказывается, каковы нормы скрининга 2 триместра по УЗИ, анализу крови.
Второе скрининговое обследование проводится в районе 16–20 недели беременности. Данные сроки неслучайны. Так как плод подрос, у него уже заложены все основные важные для жизненных обеспечений системы. Исследование, проведенное до 12 недель, относится к первому скринингу. Диагностика носит определенную цель выявления аномалий систем, их органов, обнаружения хромосомных нарушений. При наличии серьезных отклонений, врачи могут рекомендовать преждевременные роды.
Второй скрининг назначается каждой женщине, находящейся в интересном положении. Однако группа риска для проведения данного исследования, состоит из следующих беременных женщин:
- первородящих, которые имеют возраст больше 35 лет;
- людей, которые находятся в близком родстве;
- женщин с отягощенной гинекологической историей;
- женщин, работающих на вредных условиях труда;
- с отягощенной наследственностью;
- при наличии в анамнезе мертворожденных детей, выкидышей, замершей беременности;
- беременных, принимающих алкоголь, наркотики.
Скрининг второго триместра – комплексное исследование, включающее в себя УЗИ-диагностику, биохимический тест. Если женщина легко переносит беременность, ребеночек развивается в соответствии с нормой, то, в этой ситуации, врачом не назначается проведение второго тестирования.
При втором скрининге проводится назначение второго УЗИ. Во время которого врачом получается информация о том, сколько у женщин плодов, то есть является ли беременность многоплодной, уточняется срок беременности. Порой он отличается оттого, что определило первый результат. Также врач сообщает о предполагаемой дате родов и, при желании женщины, может сказать пол ребенка.
Второе УЗИ при беременности оценивает такие показатели, как:
- анатомия внутренних систем;
- какова частота сердцебиений у плода;
- вес ребеночка и его сравнение по специальной формуле с предыдущим результатом;
- какое состояние имеют околоплодные воды.
Наибольшее внимание врач уделяет таким параметрам, как:
- структура лица;
- размеры плода;
- какую зрелость имеют легкие ребеночка;
- структура органов;
- количество пальцев;
- сформированность плаценты;
- объем околоплодной жидкости.
В результате врач выписывает заключение о состоянии плода, наличии у него нарушений в развитии. Если выявлены отклонения от нормы по УЗИ, тогда женщине рекомендуют пройти исследование с допплером. Эта диагностика позволит оценить проходимость кровеносных сосудов, маточный, плацентарный, артериальный кровоток. А также степень насыщения кислородом головного мозга ребеночка в данный промежуток времени.
Когда при втором исследовании ультразвуком получается плохой результат развития ребеночка, то женщине назначается диагностика с доплером. Она проводится в любое время и не требует дополнительной подготовки. Полученные данные фиксируются на ленте. Это позволит в дальнейшем проводить контроль за лечением и отмечать наличие изменений. Расшифровка УЗИ 2 скрининга проводит оценку:
При определении состояния сосудов матки используется индекс резистентности. Врачом оценивается отдельно левая, правая маточная артерия. Это связано с тем, что при наличии токсикоза происходит нарушение кровообращения одного сосуда. Если проанализировать результаты только одной артерии, то получится неверная, ложная информация, которая может нанести вред будущей мамочке и плоду.
К сведению, если женщина в третьем триместре страдает от токсикоза, то у нее нарушенный кровоток правого сосуда матки. При позднем токсикозе могут вытекать негативные последствия для плода. Нормативы на 20 неделе индекса резистентности – 0,52. Причем допустимая граница может колебаться от 0,37 до 0,70. Исследовать пуповину необходимо при нахождении плода в покое.
А также при его сердечном ритме, колеблющемся от 120 до 160 ударов в минуту. Обусловлено это тем, что при каких-либо отклонениях частоты сердцебиений происходит изменение индекса резистентности в пуповинной артерии. Пуповина содержит две основных артерии, одну вену. УЗИ второго скрининга ставит перед собой цель выявить наличие аномалии.
Если у кровеносных сосудов будут иметься некоторые отклонения, тогда ребеночек страдает от дефицита питательных веществ. Это негативно скажется на дальнейшем росте, развитии. Бывают случаи, когда плод подстраивается под создавшиеся положение. В итоге происходит рождение здорового младенца с небольшим весом.
Когда функционирует лишь один кровеносный сосуд с нарушенным кровотоком, то имеется вероятность отрицательного исхода беременности. Женщине необходимо будет пройти дополнительное УЗИ и сдать кровь на наличие хромосомных аномалий. При нарушении кровотока артерий головы будет наблюдаться сниженный пульсационный индекс. Его повышенный уровень позволяет предположить наличие кровоизлияния в мозг. Нормой ПИ является показатель 1,83. Его допустимый параметр варьируется в пределах от 1,36 до 2,31.
После того как ультразвуковые результаты будут получены, женщине назначается анализ крови на биохимию, так называемый тройной тест, который позволит выявить в крови следующие вещества:
- Гормон ХГЧ, который наблюдается только во время беременности. Он помогает определить произошло ли зачатие в домашней диагностике.
- Белок АФП. Наличие нормальных показателей говорит об обеспечении младенца необходимым иммунитетом от матери.
- Гормон стероидного вида НЭ способствует естественному обмену между материнскими и детскими веществами.
После получения результатов анализа крови, врачом сопоставляются его показатели с нормой. При этом необходимо учитывать момент того, на какой неделе произошло исследование. На основании полученных данных выставляется предположение о том, как протекает беременность, какое состояние здоровья у малыша.
На хороший результат можно рассчитывать при следующих нормах (измерения даются в нг/мл):
- от 10000 до 58000 на 16 неделе беременности;
- от 8000 до 57000 между 17–18 неделей;
- от 7000 до 49000 на 19 недели беременности.
Если у женщины в ходе исследования наблюдается незначительное отклонение второго скрининга, то не стоит отчаиваться, поскольку оно не несет большой ценности. Когда уровень больший, чем положено, то данный факт может говорить о беременности не одним плодом. Если норма повышается наполовину, тогда имеется риск рождения ребенка с синдромом Дауна. К сведению, при многоплодной беременности проводить скрининг тесты бессмысленно, так как его результаты будут незначительно завышены.
Кроме многоплодности, причина повышенного результата ХГЧ может предполагать сахарный диабет у женщины или хромосомные аномалии плода. Заниженный результат гормона говорит о возможности замирания беременности, развития хромосомных аномалий. Кроме того, понижение нормы может быть признаком существующей угрозы выкидыша, несостоявшейся плаценты, наличия синдрома Патау.
Белок АФП вырабатывается организмом плода после 5 недели внутриутробного развития. При помощи околоплодных вод, белок проникает в кровеносную систему матери. К параметрам АФП относятся следующие нормы, измеряемые в ед/мл:
- 15–60 на сроке между 12–14 неделей;
- 15–95 на сроке между 15–19 неделей;
- 27–125 на 20 неделе.
Если во время исследования обнаружилось пониженное количество белка в печени ребеночка, то это является поводом для предположения подозрений на наличие синдрома Дауна. Кроме того, данный результат может говорить об неверно определенном сроке беременности, пузырном заносе плода. Когда во время обследования обнаруживается повышенный уровень АФП, то можно предполагать о неправильном развитии нервной системы, нарушении печени.
Стероидный гормон НЭ имеет следующие показатели нормы, измеряемые в нг/мл:
- от 5,7 до 15 между 13–14 неделями;
- от 5,4 до 21 между 15–16 неделями;
- от 6,6 до 25 между 17–18 неделями;
- от 7,5 до 28 между 19–20 неделями.
Когда скрининг обнаруживает отклонение в виде повышения нормы, то это может быть признаком наличия многоплодной беременности. Кроме того, повышение НЭ говорит о нарушенном функционировании печени, большом плоде. Пониженный показатель образуется в результате инфицирования ребеночка, раннего приема антибиотиков, аномалий развития, недостаточности плацентарного вида.
Критическое понижение гормона НЭ бывает признаком:
- угрозы выкидыша;
- аномалий надпочечников;
- плацентарных нарушений;
- синдрома Дауна.
Кроме того, завышаться показатель НЭ может в том случае, если женщина в момент сдачи анализа принимала антибиотики.
Имеется ряд соотношений, которые влияют на получение результатов скрининга. Данной диагностике присущ небольшой процент погрешности. Даже безупречные анализы могут не всегда сказать о наличии патологии. Соответственно, при плохих результатах может родиться здоровенький малыш. Это касается биохимического анализа крови.
К факторам, влияющим на исследование, относятся:
- наличие хронических заболеваний матери, например, больные почки, печень;
- наличие плохих привычек, таких как: курение, злоупотребление алкоголя;
- избыточный вес, при котором повышаются показатели;
- многоплодная беременность;
- зачатие, наступившее в результате ЭКО.
Если у женщины обнаружились плохие результаты, нельзя паниковать. Чаще всего 10 % из них оказываются неверными. Однако, при высокой степени риска, будущей мамочке нужно как можно быстрей обратиться к генетику, который назначит дополнительные тесты, позволяющие оценить наличие врожденной или хромосомной патологии. Чаще всего рекомендуется следующее исследование:
- Кордоцентоз представляет собой забор крови плода через пуповину. Данный тест назначают не раньше 18 недели. Он нередко становится причиной выкидыша, внутриутробного заражения ребеночка.
- Амниоцентез – это оценка околоплодных вод. Для их забора врачом прокалывается брюшина. Этот анализ довольно эффективен, но часто приводит к выкидышу.
- НИПТ можно делать с 10 недели. Тестирование проводится путем забора крови матери из вены. Если получается отрицательный результат, то это является 100 % гарантией рождения здорового ребенка.
Не следует рассматривать отдельное отклонение, как показатель патологического явления. Судить об аномалиях можно лишь после проведенного комплексного исследования.
источник
Биохимический скрининг – это исследование крови беременной женщины для определения специфических маркеров, помогающих определить вероятность наличия у плода тяжелых генетических нарушений.
С момента своего формирования плацента начинает вырабатывать определенные вещества, которые затем проникают в материнскую кровь. Количество этих маркеров в норме постоянно меняется по мере развития плода. Определение данных веществ и является основой биохимического скрининга: значительные отклонения полученных результатов от принятых норм и говорят о высокой возможности наличия хромосомных аномалий или пороков развития у ребенка.
информацияБезусловно, подобные лабораторные исследования не могут поставить диагноз, однако они помогают отобрать группу женщин с высоким риском рождения детей с патологией и предложить им дальнейшее углубленное обследование для прояснения ситуации.
Биохимический скрининг выполняется дважды за весь период вынашивания ребенка: в первом триместре (10-14 недели) и во втором триместре (16-20 недели).
Вопрос о необходимости выполнения биохимического скрининга у всех беременных женщин до сих пор остается спорным. Большинство специалистов рекомендует делать данный тест всем пациенткам, ведь от генетических нарушений никто не застрахован. Всемирная Организация Здравоохранения (ВОЗ) рекомендует хотя бы выполнять в обязательном порядке лабораторные исследования у всех беременных во втором триместре.
Данный анализ не является обязательным, и решение выполнить является добровольным для каждой будущей мамы, хотя, безусловно, лишний раз подстраховать себя не помешает.
Кроме того, выделены группы женщин, которые имеют высокий риск рождения детей с генетической патологией. Таким пациенткам следует обследоваться дважды за все время гестации.
Группы риска, требующие обязательного биохимического скрининга:
- Возраст женщины старше 30 лет при первой беременности и старше 35 лет при второй и последующих;
- 2 и более самопроизвольных прерывания беременности в анамнезе;
- Самостоятельный прием лекарственных препаратов в ранних сроках, обладающих тератогенным действием;
- Инфекционные заболевания, перенесенные в первом триместре;
- Наличие в семье родственников с генетическими аномалиями;
- Наличие генетических аномалий у одного или обоих родителей;
- Рождение ранее в семье ребенка с генетическими аномалиями;
- Мертворождение или смерть другого ребенка от пороков развития в семье ранее;
- Брак между близкими родственниками;
- Радиоактивное облучение одного или обоих родителей перед зачатием или на ранних срока беременности;
- Отклонения, обнаруженные на УЗИ плода.
Биохимический скрининг 1 триместра выполняется в 10-14 недель, однако большинство специалистов считают более информативным проведение исследования в 11-13 недель.
Первый скрининг представляет собой «двойной тест», т.е. определяют в крови два вещества: ХГЧ (в частности, свободную единицу хорионического гонадотропина человека) и РАРР-А (плазменный протеин А, связанный с беременностью).
Хорионический гонадотропин выделяется клетками хориона (оболочки зародыша), поэтому определяться в крови он начинает достаточно рано (уже в первые дни после произошедшего зачатия). Далее его количество постепенно нарастает, достигает максимума к концу первого триместра, затем начинает снижаться и со второй половины беременности остается на постоянно уровне.
Нормальные показатели ХГЧ
| Срок беременности, недели | Нормальные показатели ХГЧ, мЕД/мл | |
| Минимальное значение | Максимальное значение | |
| 9-10 | 20000 | 95000 |
| 11-12 | 20000 | 90000 |
| 13-14 | 15000 | 60000 |
РАРР-А – это белок, продуцируемый трофобластом на протяжении всего периода гестации, его количество увеличивается постоянно пропорционально сроку беременности.
Нормальные показатели РАРР-А
| Срок беременности, недели | Нормальные показатели РАРР-А, мЕд/мл | |
| Минимальное значение | Максимальное значение | |
| 8-9 | 0.17 | 1.54 |
| 9-10 | 0.32 | 2.42 |
| 10-11 | 0.46 | 3.73 |
| 11-12 | 0.7 | 4.76 |
| 12-13 | 1.03 | 6.01 |
| 13-14 | 1.47 | 8.54 |
дополнительноРезультат биохимического скрининга оценивается не только по полученным результатам, но и по значению МоМ, что в итоге является определяющим фактором. МоМ – это коэффициент, показывающий степень отклонения полученного показателя от среднестатистического нормального показателя для данного срока беременности. Норма МоМ составляет от 0.5 до 2.5 (при многоплодной беременности до 3.5 МоМ).
Расшифровка биохимического скрининга должна проводиться только лечащим врачом. Следует учитывать, что у каждой лаборатории, в зависимости от используемых реагентов, могут быть свои нормативы показателей, в связи с этим используя неверные данные, можно получить ложные результаты.
Расшифровка анализа на ХГЧ
| Отклонения показателя от нормы | Причины |
| Пониженный уровень ХГЧ | Внематочная беременность |
| Неразвивающаяся беременность | |
| Задержка развития эмбриона | |
| Высокий риск самопроизвольного выкидыша | |
| Синдром Эдвардса у плода | |
| Повышенный уровень ХГЧ | Многоплодная беременность |
| Выраженный токсикоз | |
| Сахарный диабет у матери | |
| Синдром Дауна у плода | |
| Выраженные пороки развития у плода (сердечно-сосудистая, нервная системы и другие) | |
| Прием гестагенных препаратов (дюфастон, утрожестан) | |
| Злокачественные заболевания (пузырный занос, хорионкарцинома) |
Расшифровка анализа на РАРР-А
| Отклонения показателя от нормы | Причины |
| Пониженный уровень РАРР-А | Неразвивающаяся беременность |
| Высокий риск самопроизвольного прерывания беременности | |
| Синдром Дауна | |
| Синдром Эдвардса | |
| Синдром Корнелии де Ланге | |
| Повышенный уровень РАРР-А (диагностического значения не имеет) | Многоплодная беременность |
Биохимический скрининг 2 триместра состоит из «тройного теста»: определение АФП (альфа-фетопротеин), ХГЧ и свободный эстриол. Анализ выполняется с 16 по 20 неделю, но наиболее информативно будет обследование в 16-18 недель.
АФП – белок, продуцирующийся в желудочно-кишечном тракте и печени плода с ранних сроков его развития.
Нормальные показатели АФП
| Срок беременности, недели | Нормальные значения АФП, ЕД/мл | |
| Минимальное значение | Максимальное значение | |
| 13-15 | 15 | 60 |
| 15-19 | 15 | 95 |
| 20-24 | 27 | 125 |
Нормальные показатели ХГЧ
| Срок беременности, недели | Нормальные показатели ХГЧ, мЕД/мл | |
| Минимальное значение | Максимальное значение | |
| 15-25 недели | 10000 | 35000 |
Свободный эстриол – это гормон, вырабатываемый первоначально только плацентой, а затем и печенью ребенка. При нормальном течении беременности количество свободного эстриола постоянно увеличивается.
Нормальные показатели свободного эстриола при беременности
| Срок беременности, недели | Нормальные показатели эстриола | |
| Минимальное значение | Максимальное значение | |
| 15-16 | 5.4 | 21.0 |
| 17-18 | 6.6 | 25.0 |
| 19-20 | 7.5 | 28.0 |
2 биохимический скрининг также должен расшифровываться только лечащим врачом с учетом норм данной лаборатории.
Расшифровка анализа на АФП
| Отклонения от нормы | Причины |
| Пониженный АФП | Синдром Дауна |
| Синдром Эдвардса | |
| Гибель плода | |
| Неверное определение срока беременности | |
| Повышенный АФП | Пороки развития нервной системы у плода |
| Несращение передней брюшной стенки | |
| Пупочная грыжа | |
| Синдром Меккеля | |
| Атрезия пищевода | |
| Некроз печени плода |
Расшифровка анализа на свободный эстриол
источник
Скрининг – это комплекс диагностических процедур, которые проводятся для выявления у формирующегося ребенка возможных отклонений в развитии, заболеваний. Один из методов – УЗИ. Его проходят в период беременности все женщины. Это метод диагностики, основанный на прохождении сквозь ткани ультразвуковых волн. Их сигналы преобразуются в изображение и проецируются на экран монитора. Беременным женщинам делается обязательно три сканирования – в 1-м, 2-м и 3-м триместре.
Первый скрининг проводится в период 10-14 неделя. Обычно это двойное тестирование – кроме ультразвуковой диагностики обязательно проверяется и кровь будущей матери. По итогам определяются возможные патологии и отклонения в развитии формирующегося плода.
Второе УЗИ проводится с 16 по 20 неделю. Самое лучшее время для обследования – 17-19 нед. Перинатальный скрининг проводится позже, после анализа крови – в период 20-24 нед. Второе обследование также включает себя ультразвук и биохимию. При желании женщина может отказаться от 2-й части обследования, но делать этого не рекомендуется, во избежание негативных последствий.
В третий раз ультразвуковое сканирование проводится в период 30-34 неделя. В этот период можно обнаружить уже явные патологии развития ребенка. Если отклонения были замечены ранее, то в третий раз они подтверждаются или опровергаются. Некоторые изменения заметны лишь в третьем триместре.
Второй скрининг нужен, даже если при вынашивании ребенка не возникает проблем, и у женщины нет никаких жалоб. УЗИ обязательно для будущих мам, входящих в группы возможного риска:
- перенесенное ОРВИ в период с 14 по 20 нед. гестации;
- возраст – от 35 лет;
- если один или оба родителя были алкоголиками, наркоманами;
- существует угроза выкидыша;
- полученная доза облучения (одним или обоих родителей) перед зачатием либо после него;
- онкология, которая была обнаружена через 2 недели беременности;
- родители, состоящие в близком родстве;
- наследственные генетические аномалии;
- непроизвольные самоаборты;
- патологии плода и отклонения в его развития, выявленные при 1-м обследовании.
Также к показаниям относится ранее замершая беременность либо рождение мертвого малыша. Если женщина принимала медицинские препараты, которые запрещены при вынашивании ребенка либо работала на тяжелом (или вредном) производстве. Скрининг нельзя пропускать тем, у кого первые дети рождались с отклонениями в развитии.
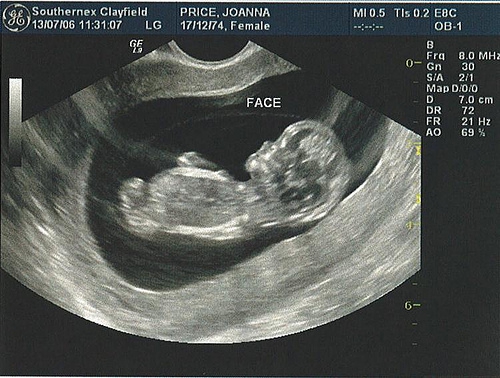
К проведению второго УЗИ во время беременности плод уже заметно подрастает, изменяется и его физический облик. Во время ультразвукового исследования оценивается ряд параметров:
- Лицо – проверяется наличие рта, носа, глаз, ушей. Определяется размер костей носовой части, имеются ли расщелины в ротовой полости, как развиваются глазные яблоки.
- Фетометрия (иначе – размеры плода).
- Насколько сформировались легкие.
- Проверяется строение всех органов.
- Определяется уровень околоплодных вод.
- Пересчитываются пальчики на руках и ногах.
- Оценивается плацента – ее зрелость и толщина.
Именно на 2-м УЗИ впервые определяется пол будущего новорожденного, так как хорошо визуализируются первичные признаки. Полученные во время ультразвуковой диагностики результаты часто дополняются биохимией крови. Это особенно необходимо, если у плода были выявлены отклонения в развитии. Когда все в норме – анализ крови делать не обязательно.
Биохимия помогает определить концентрацию свободного эстриола, ХГЧ (человеческого гонадотропина), ингибина А и белка АФП (альфа-фетопротеина). При выявленных ранее отклонениях показатели показывают динамику развития выявленных ранее отклонений. Если кровь не была проверена во время 2-го обследования, то потом смысла делать анализ нет – он становится неактуальным и неинформативным. Тогда проводятся допплерометрия и КТГ. Это позволяет оценить кровоснабжение плода, плаценты, пуповины.
Особой подготовки к УЗИ не требуется. За счет большого объема околоплодных вод обследование будет качественным. Подготовка требуется перед сдачей крови. За пару дней до процедуры нужно исключить из рациона любые морепродукты, сладкое, какао, цитрусовые фрукты, жирную, копченую и жареную еду. Кровь берется натощак, поэтому последний раз кушают за 8-12 ч до сдачи.
УЗИ проводится стандартным методом. Женщина ложится на кушетку и оголяет живот. На него наносится гель, проводящий ультразвук. Отражающие сигналы улавливаются датчиком и пересылаются в компьютер. Затем после мгновенной обработки выводятся на экран в виде изображения. Если нарушений не выявлено, то анализ крови не обязателен.
Для определения возможных патологий, состояния плаценты и формирования плода, угрозы беременности, полученные на 2-м скрининге результаты сравниваются со стандартными значениями по таблицам. Вес высчитывается по определенным формулам. Однако значения не всегда точны, это зависит от аппарата, позы малыша в утробе и квалификации врача.
Обычно к 20-й неделе внутренние органы уже успевают полностью сформироваться, и малыш весит примерно 300 г. Для сравнения – на 16-й нед. – 100 г. Через 7 дней добавляется 40 г, потом с таким же интервалом два раза по 50 г и 60 г. Длина тела на 16-й нед. приблизительно равна 11,6 см. В течение каждого 7-ми дневного периода увеличивается приблизительно на сантиметр, и к концу 20-й нед. становится 16,4.
Таблица окружностей животика и головы
| Срок в неделях | Окружность – минимум/максимум (в мм) | |
| Живота | Головы | |
| 16-17 | 88-131 | 112-149 |
| 18-19 | 104-154 | 131-174 |
| 20 | от 124 до 164 | от 154 до 186 |
Таблица БПР (бипариетальных) и ЛЗР (лобных и затылочных) размеров головки
(в неделях)
Длина костей – бедер, голени, плечей и предплечий
| Срок в неделях | Длина – минимум/максимум (в мм) | |||
| Бедер | Голени | Плечевой | Предплечий | |
| 16 | от 17 до 23 | 15-21 | от 15 до 21 | 12-18 |
| 17 | от 20 до 28 | 17-25 | от 17 до 25 | 15-21 |
| 18 | от 23 до 31 | 20-28 | от 20 до 28 | 17-23 |
| 19 | от 26 до 34 | 23-31 | от 23 до 31 | 20-26 |
| 20 | от 29 до 37 | 26-34 | от 26 до 34 | 22-29 |
АИ (иначе индекс амниотической жидкости) – очень важный показатель, получаемый с помощью измерений расстояния (в 3-х точках) от маточных стенок до формирующегося плода. Значения могут колебаться в норме 70-300 мм, а любые отклонения от этих цифр угрожают ребенку и требуют срочного врачебного вмешательства. Индекс амниотической жидкости (неделя – минимальное и максимальное значение):
- 16 – от 73 до 201;
- 17 – от 77 до 211;
- 18 – от 80 до 220;
- 19 – от 83 до 225;
- 20 – от 86 до 230.
Нормы ультразвукового обследования на первом и втором скрининге одинаковы, а в биохимии крови появляются три новых важных показателя. Если кровь проверяется еще и на ингибин А, то тест называется четверным. Уровень ХГЧ сначала сильно увеличивается, но после 7-8 недели начинает также активно снижаться. Эстриол (ЕЗ) – гормон, отвечающий за развитие плаценты.
В норме, сразу в начале ее формирования наблюдается активный рост вещества. Критическое снижение уровня гормона – от 40 процентов от принятых значений. АФП (альфа-фетопротеин) – белок, который вырабатывается у плода в ЖКТ и печени с 5-1 недели существования. Уровень вещества начинает активно увеличиваться с 10-й нед. Нормы в разных периодах указаны в таблице.
| Срок в неделях | ХГЧ | Срок в неделях | ЕЗ в нмоль/л | АФП в МЕ/ме |
| 1-2 | 150 | 16 | от 4,9 до 22,75 | 34,4 |
| 6-7 | 50000-20000 | 17 | от 5,25 до 23,1 | 39 |
| 11-12 | 20000-90000 | 18 | от 5,6 до 29,75 | 44,2 |
| 13-14 | 15000-60000 | 19 | от 6,65 до 38,5 | 50,2 |
| 15-25 | 10000-35000 | 20 | от 7,35 до 45,5 | 57 |
Расшифровка 2-го скрининга без указанных параметров невозможна. Также учитываются и результаты первого УЗИ. Это помогает выявить генные заболевания, степень риска которых рассчитывается по коэффициенту МоМ. В нем учитывается возраст, вес, патологии, которыми переболела беременная. Все это в итоге приводится к цифровому значению пределов:
На основе этих значений рассчитывается возможности появления отклонений у плода. Если это 1:380, то показатель относится к норме, Однако если вторая цифра начала снижаться, то так же уменьшаются и шансы на рождение здорового ребенка.
Когда выявлен высокий риск 1:250 (360), то женщина направляется на консультацию к генетику. Если значение достигло предельного уровня 1:100, то требуются дополнительные методы диагностики для подтверждения или опровержения возможных аномалий.
Если пуповина крепится к середине плаценты и передней стенки брюшины, то это относится к норме. Аномальное – оболочечное, краевое либо расщепленное, приводящее к гипоксии плода, проблемным родам, гибели малыша.
Плацента чаще крепится сзади матки, что является наилучшим расположением из-за полноценного кровоснабжения. Также оно хорошее и у маточного дна. Когда плацента прикрепляется к передней стенке матки, то это не относится к нарушению, но создает определенные риски – сильному растяжению, отслойке вследствие активного движения плода, предлежанию.
Край соединяющего мать и дитя канала должен располагаться выше зева минимум на 6 см. Месторасположение плаценты считается аномальным при ее нахождении внизу матки либо в зеве, закрывая выход. Толщина соединяющего канала измеряется после 20 недели гестации, до этого проверяется только однородность структуры (в идеале она цельная, без включений).
Нормальная пуповина имеет две артерии и вену. Нарушение – отсутствие хотя бы одного сосуда. Однако беременность считается нормальной, если отсутствующую артерию действующая заменяет на все 100 процентов. При этом все показатели в норме и дефектов не наблюдается.
Длина маточной шейки в норме – не меньше 3 см. При укорочении или удлинении накладываются швы либо устанавливается пессария. Это позволяет довести беременность до конца и сохранить здорового ребенка.
При расшифровке результатов под нормой принимается соответствующие принятым значениям размеры плода, отсутствие на лице или теле аномальных наростов, расщелин. Должны быть хорошо развиты глазные яблоки, соблюдены пропорции носа, правильно развиваться внутренние органы. Обязательно проверяется уровень околоплодных вод, состояние плаценты. Примеры, на что могут указывать выявленные отклонения от нормы:
- высокий ХГЧ указывает на болезнь Дауна либо Клайнфельтера, низкий – на патологию Эдварса;
- отклонения от нормальных показателей БПР и ЛЗР могу свидетельствовать о серьезных уродствах ребенка (например, водянка мозга, анэцефалия);
- пониженный АФП – возможная смерть плода либо неверное определение сроков беременности, повышенный выявляется при синдроме Меккеля, пороках ЦНС, пупочной грыже, отмирании печеночных клеток;
- заниженные показатели крови характерны для синдрома Эдварса;
- высокий ЕЗ может свидетельствовать о многоплодии, снижение уровня – на недостаточность плаценты, возможности выкидыша, инфецировании, болезни Дауна, нарушении в развитии надпочечников;
- при выраженном маловодии могут неправильно развиться конечности, произойти деформация позвоночного столба, негативное влияние оказывается и на ЦНС, плод мало весит;
- при нормальном ХГЧ, но высоких АФП и ЕЗ – поражение нервной трубки;
- отсутствие даже одного сосуда приводит к патологиям в развитии – сердечным, появлению свищей, развития атрезии пищевода, нарушению ЦНС, гипоксии;
- изменения структуры плаценты ухудшают питание плода, следствием становится гипоксия, торможение развития.
Второе обследование осуществляется практически в середине гестации, когда делать аборт уже нельзя. Тогда при необходимости вызываются преждевременные роды.
Даже при нормальных значениях существует вероятность некоторых погрешностей. И наоборот – даже плохие результаты еще не всегда указывают на патологические процессы. Имеется ряд факторов, которые могут отрицательно повлиять на вынашивание ребенка:
- хронические патологии у беременной (например, сахарный диабет и т.д.);
- многоплодие;
- ожирение (при этом показатели всегда повышаются);
- беременность, спровоцированная ЭКО;
- вредные привычки (наркомания, курение, частое и чрезмерное употребление спиртного).
Если во время второго скрининга выявлено заболевание, которое приводит к серьезным проблемам в развитии или уродству будущего малыша, то женщина направляется на доп-обследования (например, кордо- или амиоцентез) и повторное ультразвуковое сканирование. Это необходимо для точного определения отклонения в развитии и выяснения – оставлять ли ребенка.
Несмотря на важность второго УЗИ, женщина вправе отказаться от его проведения. Однако это может в дальнейшем негативно сказаться не только на ребенке, но и на здоровье самой роженицы. При выявленных вовремя отклонениях существует возможность вовремя прервать беременность, определиться, как будут протекать роды (естественным путем или необходимо делать кесарево сечение).
источник
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени.Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
Главная задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
- Существует угроза выкидыша.
- Присутствуют определенные аномалии в развитии нервной трубки эмбриона либо его внутренних органов. В частности, это касается надпочечников.
- В структуре плаценты произошли серьезные нарушения.
- Имеет место быть внутриутробная инфекция.
- У плода диагностируется синдром Дауна.
- На момент сдачи тройного теста беременная лечилась антибиотиками.
- Беременность является многоплодной.
- Вес эмбриона превышает допустимую норму.
2.Свободный бета-ХГЧ. Именно данный показатель благоприятствует появлению второй полоски при прохождении теста на беременность.
Уровень хорионического гонадотропина человека во втором триместре беременности может меняться: 10-57 тыс. нг/мл на 16-й неделе; 8-57 тыс. нг/мл на 17-18 неделях; 7-48 тыс. нг/мл на 19-й неделе беременности.
- Эмбрион развивается с синдромом Дауна (при отклонении от нормы в 2 раза).
- Женщина вынашивает более одного ребенка.
- Существуют патологии, связанные с повышением артериального давления, отечностью. Общий анализ мочи в таком случае констатирует наличие белка.
- У беременной диагностируют сахарный диабет.
- Плод развивается с определенными дефектами.
- В структуре плодного яйца присутствуют патологии. В 40% случаях подобное явление может спровоцировать появление хориокарциномы.
- Существует угроза выкидыша.
- Эмбрион развивается не правильно или вообще не развивается.
- Произошла гибель эмбриона.
- Плацента не способна полностью выполнять свои функции в связи с нарушениями в ее структуре.
- У плода синдром Эдварса либо синдром Патау.
3. Альфа-фетопротеин (АФП). Указанный белок продуцируется в печени либо в желудочно-кишечном тракте эмбриона, начиная с 5-й недели беременности.
Околоплодные воды способствуют выходу АФП в кровеносную систему матери, и с 10-й недели беременности уровень этого белка постепенно увеличивается.
На 15-19 неделях беременности допустимая норма альфа-фетопротеина варьируется в пределах 15-95 Ед/мл, после 20-й недели – 28-125 Ед/мл.
- Врач неправильно определил срок беременности (если отклонения от нормы не столь значительные).
- У плода синдром Эдвардса/синдром Дауна.
- Произошла гибель эмбриона.
- Существует риск прерывания беременности.
- Плодное яйцо имеет определенные аномалии (пузырный занос).
- Существуют погрешности в строении нервной трубки плода.
- Кишечник либо 12-перстная кишка эмбриона имеют пороки в развитии.
- У малыша синдром Меккеля (в крайне редких случаях).
- Некроз печени, что стал следствием инфицирования организма беременной.
- Присутствуют аномалии в структуре передней брюшной стенки.
Если УЗИ подтверждает многоплодную беременность, врачи редко назначают биохимический скрининг: существующие показатели нормы применимы по отношению к одноплодной беременности.
Определить, как именно будут меняться показатели, если женщина вынашивает два и более плода — весьма проблематично.
Просчитать риск наличия у плода тех или иных патологий доктор может, внимательно изучив результаты всех тестов второго скрининга.
Однако если по заключению скрининговой программы степень риска составляет 1:250, беременной следует обратиться к генетику. Данный специалист может назначать дополнительные неинвазивные методы диагностики, посредством которых определяется наличие/отсутствие у плода хромосомных или врожденных отклонений.
Если же риск оценивают как 1:100, рекомендуется проходить инвазивные методы исследований, либо пройти неинвазивный пренатальный тест:
- Амниоцентез. Предполагает тестирование околоплодной жидкости, для забора которой доктор прокалывает брюшину. Эффективность подобного анализа составляет 99%, но такая процедура может стать причиной выкидыша в скором времени.
- Кордоцентез.Исследуемым материалом служит пуповинная кровь эмбриона. Для ее забора врач внедряет иглу в матку посредством прокола передней брюшины. Данную процедуру целесообразно проводить в промежутках между 22 и 25 неделями, но не ранее 18 недели беременности. Рассматриваемая манипуляция в редких случаях может стать причиной внутриутробной инфекции или выкидыша.
- Неинвазивный пренатальный тест (НИПТ). Может назначаться уже с 10-й недели беременности. Для тестирования ДНК плода применяют венозную кровь мамы. Взятый посредством секвенирования образец ДНК эмбриона проверяют на наличие разнообразных хромосомных аномалий. Отрицательный результат – практически 100-процентная гарантия отсутствия аномалий в развитии. При положительных результатах требуется прохождение описанных выше инвазивных методик диагностики.
Если инвазивная диагностика подтвердит неблагополучные результаты второго скрининга, у женщины есть две опции:
- Прервать беременность. Чем больше срок, тем более тяжкими будут последствия для здоровья и психики женщины. Однако при грамотных реабилитационных мероприятиях родители вскоре смогут заняться планированием следующей беременности.
- Оставить ребенка. Принимая такое решение, будущие родители должны быть ознакомлены со всеми трудностями, с которыми они столкнутся при воспитании тяжелобольного малыша.

источник
Есть ряд исследований, благодаря которым риск родить ребенка с такими патологиями, как синдром Дауна, Эдвардса и грубыми пороками развития, выявляется на самых ранних стадиях беременности. Речь идет о пренатальном скрининге.
Из всех прошедших обследование будущих мам выявляется группа женщин, чьи результаты значительно отличаются от нормы. Это говорит о том, что у их плода вероятность наличия каких-то патологий или дефектов выше, чем у остальных. Пренатальный скрининг- комплекс исследований, направленный на выявление аномалий развития или грубых пороков плода.
Биохимический скрининг – анализ крови, позволяющий определить наличие в крови специфических веществ («маркеров»), изменяющихся при определённых патологиях, таких как синдром Дауна, Эдвардса и пороки развития нервной трубки. Сам по себе биохимический скрининг- это только подтверждение вероятности, но не диагноз. Поэтому вместе с ним делаются дополнительные исследования;
Ультразвуковой скрининг (УЗИ) – проводится в каждом триместре беременности и позволяет выявить большинство анатомических дефектов и аномалий развития ребенка. Пренатальный скрининг складывается из нескольких этапов, каждый из которых важен, так как даёт информацию о развитии ребенка и возможных проблемах.
Факторы риска развития патологии у будущего ребенка:
– возраст женщины более 35 лет;
– наличие не менее двух самопроизвольных абортов на ранних сроках беременности;
– применение перед зачатием или на ранних сроках беременности рядафармакологических препаратов;
– перенесенные будущей мамой бактериальные, вирусные инфекции;
– наличие в семье ребенка с генетически подтвержденным синдромом Дауна, другими хромосомными болезнями, врожденными пороками развития;
– семейное носительство хромосомных аномалий;
– наследственные заболевания у ближайших родственников;
– радиационное облучение или другое вредное воздействие на одного из супругов до зачатия.
Проводят с 10-й по 14-ю недели беременности (оптимальное время- с 11-й по 13-ю недели)
– Ультразвуковое исследование, в ходе которого измеряются основные параметры: копчико- теменной размер(КТР) и толщина воротникового пространства(ТВП). ТВП более 3 мм может указывать на возможные нарушения развития плода. Для подтверждения (или опровержения) требуются дополнительные исследования. Скрининг информативен, только когда КТР плода равен или более 45,85 мм.
– Биохимический скрининг:
Начинать обследование необходимо именно с УЗ-скрининга, поскольку полученные показатели могут выявить факторы, делающие неинформативными результаты биохимии, -например, более точные сроки беременности (не соответствующие сроку 11-13 недель), многоплодную беременность, проблемы с развитием беременности (например, остановку). Данные, полученные при проведении УЗИ, будут использованы для расчета рисков, как в первом, так и во втором триместре беременности.
Если результаты УЗИ соответствуют необходимым срокам его проведения, то можно делать биохимический скрининг (сдавать кровь). Оптимальные сроки для этого такие же, как и для УЗИ, – 11-13 недель. Важно уложиться в это время. Разрыв между УЗ- скринингом и биохимией должен быть максимум 3 дня.
Что исследует биохимический скрининг?
– Свободную субъединицу хорионического гормона человека (ХГЧ)
– РАРР-А- связанный с беременностью плпзменный протеин А.
Гормон ХГЧ вырабатывают клетки оболочки зародыша (хориона). Именно благодаря анализу на ХГЧ можно определить беременность уже на 6-10-й день после оплодотворения. Уровень этого гормона в первом триместреповышается и достигает своего максимума к 10-12-й неделе. Далее он постепенно снижается и остается постоянным в течение второй половины беременности.
Гормон ХГЧ состоит из двух единиц (альфа и бета). Из них уникальная бета, которая и используется в диагностике.
Если уровень бета- ХГЧ повышен, это может говорить о:
– многоплодии (норма ХГЧ увеличивается пропорционально числу плодов);
– синдроме Дауна и некоторых других патологиях;
– сахарном диабете у будущей мамы;
– неправильно установленном сроке беременности.
Если уровень бета- ХГЧ понижен, это может говорить о:
– наличии внематочной беременности;
– неразвивающейся беременности или угрозе самопроизвольного аборта;
– задержке развития будущего малыша;
– гибели плода (во втором- третьем триместре беременности).
НОРМЫ ХГЧ В СЫВОРОТКЕ КРОВИ
Уровень ХГЧ при беременности Норма ХГЧ, мЕд / мл
11- 12-я неделя 20000- 90000
13- 14-я неделя 15000- 60000
15- 25-я неделя 10000- 35000
РАРР-А (ПАПП-А) – белок, модулирующий иммунный ответ материнского организма и являющийся одним из факторов, обеспечивающих работу плаценты. Анализ проводится в первом триместре беременности.
Снижение уровня РАРР-А говорит о вероятности:
– хромосомных аномалий плода;
– синдрома Дауна, Эдвардса, Корнели де Ланге;
– угрозы выкидыша или остановки беременности.
НОРМЫ РАРР-А В СЫВОРОТКЕ КРОВИ
Неделя беременности Норма РАРР-А, мЕД/мл
МоМ – для расчета показателей риска применяются не конкретные полученные данные, а так называемый МоМ. Это коэффициент, показывающий степень отклонения значения того или иного показателя пренатального скрининга от среднего значения (медианы) для срока беременности.
Он рассчитывается по следующей формуле:
МоМ= значение показателя в сыворотке крови, деленное на значение медианы показателя для данного срока беременности
Нормой считается значение показателя, близкое к единице.
Существует ряд факторов, способных повлиять на значение полученных показателей:
– прием лекарственных препаратов;
– сахарный диабет в анамнезе у будущей мамы;
– наступление беременности в результате ЭКО.
Поэтому при расчете рисков врачи используют скоррегированное с учетом всех особенностей и факторовзначение МоМ.
Норма уровня МоМ колеблется от 0,5 до 2,5. А в случае многоплодной беременности до 3,5 МоМ.
В зависимости от полученных результатов будет ясно, входит ли будущая мама в группу риска по хромосомным патологиям или нет. Если это так, то врач посоветует провести дальнейшие исследования.
Не стоит заранее волноваться, если вам назначили скрининг второго триместра- его рекомендуют проводить всем беременным, независимо от результатов первого этапа обследования. Береженого Бог бережет!
Обследования второго триместра
«Тройной тест»
Проводят с 16-й по 20-ю недели беременности (оптимальное время проведения с 16-й по 18-ю недели)
Комбинированный скрининг
– Ультразвуковое исследование (с использованием данных, полученных в первом триместре).
– Биохимический скрининг:
– хорионический гонадотропин (ХГЧ)
Второй скрининг также направлен на выявление степени риска рождения ребенка с синдромом Дауна, Эдвардса, дефектом развития нервной трубки и другими аномалиями. В ходе второго скрининга проводят исследования гормона плаценты и гормона печени плода, которые тоже несут необходимую информацию о развитии ребенка.
Альфа-фетопротеин (АФП)- белок, присутствующий в крови ребенка на ранних стадиях эмбрионального развития. Вырабатывается в печени и желудочно-кишечном тракте плода. Действие альфа-фетопротеина направлено на охрану плода от материнской иммунной системы.
Повышение уровня АФП говорит о вероятности существования:
– порока развития нервной трубки плода (анэнцефалия, расщелина позвоночника);
– синдрома Меккеля (признак- затылочная черепно-мозговая грыжа);
– атрезии пищевода (патология внутриутробного развития, когда пищевод у плода слепо заканчивается, не достигая желудка (ребенок не может принимать пищу через рот);
– несращение передней брюшной стенки плода;
– некроза печени плода вследствие вирусной инфекции.
Понижение уровня АФП позволяет предположить:
– синдром Дауна- трисомию 21 (срок после 10 недель беременности);
– синдром Эдвардса- трисомию 18;
– неправильно определенный срок беременности (больший, чем нужно для исследования);
НОРМЫ АФП В СЫВОРОТКЕ КРОВИ
Неделя беременности Уровень АФП, Ед/мл
Свободный эстриол- этот гормон вырабатывает сначала плацента, а впоследствии печень плода. При нормальном течении беременности уровень этого гормона постоянно растет.
Повышение уровня эстриола может говорить о:
– заболеваниях печени, почек у будущей мамы.
Снижение уровня эстриола может свидетельствовать о:
– угрозе преждевременных родов;
– гипоплазии надпочечников плода;
НОРМЫ ЭСТРИОЛА В СЫВОРОТКЕ КРОВИ
Неделя беременности Норма свободного эстриола
Ультразвуковой скрининг третьего триместра
Проводят с 30-й по 34-ю недели беременности (оптимальное время- с 32-й по 33-ю недели)
В ходе УЗИ изучается состояние и расположение плаценты, определяется количество околоплодных вод и расположение плода в матке.
По показаниям врач может назначить проведение дополнительных исследований- допплерометрию и кардиотокографию.
Допплерометрия- это исследование делают, начиная с 24-й недели беременности, но чаще всего врачи назначают её после 30-й недели.
Показания для проведения:
– фетоплацентарная недостаточность;
– недостаточный прирост высоты стояния дна матки;
Допплерометрия- это метод ультразвукового исследования, дающий информацию о кровоснабжении плода. Исследуется скорость кровотока в сосудах матки, пуповины, средней мозговой артерии и аорте плода и сравниваются с показателями нормы для данного срока. По результатам делаются выводы о том, нормально ли происходит кровоснабжение плода, нет ли недостатка кислорода и питательных веществ. Если есть необходимость, то назначаются препараты для улучшения кровоснабжения плаценты.
Кардиотокография (КТГ)- метод регистрации сердцебиения плода и его изменения в ответ на сокращение матки. Рекомендуется проводить с 32-й недели беременности. Этот метод не имеет противопоказаний.
КТГ проводится с помощью ультразвукового датчика, который закрепляют на животе беременной (обычно применяется наружная, так называемая непрямая КТГ). Продолжительность КТГ (от 40 до 60 минут) зависит от фаз активности и покоя плода. КТГ может быть использована для наблюдения за состоянием малыша и во время беременности, и во время самих родов.
Показания для проведения КТГ:
– сахарный диабет у будущей мамы;
– беременность при отрицательном резус-факторе;
– обнаружение антифосфолипидных антител при беременности;
Только ваше решение
Врач направляет на скрининг и (при необходимости) рекомендует дальнейшее обследование, но он никак не должен влиять на решение женщины. Многие будущие мамыизначально отказываются от скрининговых исследований, мотивируя это тем, что рожать будут в любом случае, независимо от результатов исследования. Если вы входите в их число и не хотите делать скрининг, то это ваше право, и никто не может заставить вас.
Роль врача состоит в том, чтобы объяснить, зачем проводятся такие скрининги, какие диагнозы могут быть поставлены в результате проводимых исследований, а в случае применения инвазивных диагностических методов (биопсия хориона, амниоцентез, кордоцентез) рассказать о возможных рисках. Ведь опасность прерывания беременности после подобных обследований составляет около 2 %. Об этом доктор тоже должен вас предупредить.
К сожалению, у врачей не всегда хватает времени детально объяснить результаты скрининга.
источник
В наше время доктора направляют каждую беременную женщину на ультразвуковое исследование. Стандарт подразумевает три ультразвуковых обследования независимо от наличия жалоб, даже если плод оценивается как здоровый.
Так называемые перинатальные скрининги включают, помимо ультразвука, биохимический анализ крови будущей матери.
Зачем нужен скрининг 2 триместра и каковы нормы по УЗИ, на каком сроке он выполняется и для чего — об этом и другом расскажем в данной статье.
Скрининговое УЗИ обычно выполняется 3 раза, так как принято разделять срок гестации на 3 триместра.
Первый скрининг делают с 10-й по 14-ю неделю беременности, и часто только это исследование подразумевает двойной тест: помимо ультразвука выполняют анализ венозной крови беременной женщины.
- Результаты такой процедуры с точной статистической вероятностью определяют, насколько возможно развитие опасных аномалий у плода.
- Второй ультразвуковой скрининг, как правило, не включает других анализов. Исключение — подозрение на патологии при первом исследовании или женщины так называемых групп риска. УЗИ 2 триместра делают с 18-20-й по 24-ю неделю со дня последней менструации. Соблюдение точных сроков очень важно, так как при их несоответствии расшифровка УЗИ считается неточной.
И, наконец, третий скрининг соответствует 3-му триместру беременности, выполняется с 30-й по 34-ю неделю.
2 скрининг УЗИ в нашей стране назначают каждой беременной женщине вне зависимости от наличия жалоб. Но особенно внимательно следует относиться к исследованию беременным из групп риска.Сюда относятся:
- первобеременные старше 35 лет;
- лица, состоящие в близкородственном браке;
- беременные с отягощенным акушерско-гинекологическим анамнезом;
- страдающие алкоголизмом и наркоманией родители.
Но и всем остальным будущим матерям следует относиться ко второму УЗИ-скринингу ответственно, чтобы не пропустить возникновение угрожающей беременности патологии на раннем этапе. Соответствие результата скрининга и нормы УЗИ позволит женщине чувствовать себя спокойно, понимая, что с ней и ребенком всё в порядке.
Во время УЗИ второго триместра врач-сонолог обязательно обратит внимание на соответствие размеров плода (фетометрических показателей) сроку гестации. Есть также ряд особых признаков-маркеров, по которым принято судить о наличии аномалий и пороков у ребенка.
Специалист помимо прочего оценивает:
- нарушение формирования костей черепа (носовая кость, кости твердого неба);
- размер и строение легких, их зрелость;
- состояние внутренних органов (например, формирование полостей сердца и кровоток в них);
- наличие всех пальцев на руках и ногах (изменение их количества говорит о внутренних нарушениях).
Значения в пределах нормы по УЗИ плода не позволяют врачу закончить исследование. Дополнительно необходимо оценить состояние репродуктивной системы матери, так как это очень сильно отражается на течении беременности. Степень зрелости плаценты, состояние матки и яичников и количество околоплодных вод — важные значения, оцениваемые в каждом из 3 триместров беременности.
Если будущей матери приходится ждать консультации лечащего врача несколько дней, она непременно поинтересуется соответствием результатов перинатального скрининга норме заранее. Следует помнить, что врач всегда судит о патологии только по совокупности показателей фетометрии, и почти никогда его не настораживает какое-то одно значение.
Каждый ребенок индивидуален даже до появления на свет. И если у будущей мамы есть действительно серьезные причины для опасений, то специалист УЗИ об этом ей сообщит незамедлительно. Все же расскажем об основных показателях второго скрининга и их значениях в норме.
В начале второго триместра эмбрион очень активно растет, и трудно судить о нормативах. В среднем длина плода нарастает от 10 до 16 см между шестнадцатой и двадцатой неделями беременности. Здесь важно учитывать не абсолютный показатель в сантиметрах, а увеличение роста по неделям.
Если специалиста что-то насторожит, беременной предложат повторное исследование спустя неделю-две.
Вес плода по УЗИ можно определить только при помощи специальных формул.Поэтому это значение может быть очень неточным в зависимости от прибора, врача и позы ребенка в утробе. При весе около 300 грамм к 20-й неделе все органы ребенка полностью сформированы, а с 22 недель или приблизительно 450 грамм рожденный преждевременно кроха может выжить. Это кажется невероятным!
Так же как и рост ребенка, эти важные значения варьируются в широком диапазоне и должны строго соответствовать сроку беременности. Нередки случаи, когда «отставание в развитии» на практике оказывалось неверно диагностированным сроком беременности. Впрочем, широкое внедрение ультразвуковой диагностики ранних сроков снизило количество таких ошибок.
Результаты измерения окружности головы и живота плода и их соответствие возрастной норме указаны в таблице.
Нормы окружности живота и окружности головки плода в миллиметрах
Неудивительно, что вся ультразвуковая диагностика патологий во время беременности построена на измерениях головки в 3 проекциях. Вряд ли хоть один орган человека сопоставим по сложности и важности с головным мозгом. Нормальные значения УЗИ по этим показателям также представлены в таблице.
Отклонения от референсных значений могут говорить о формировании серьезных уродств плода, таких как анэнцефалия либо водянка головного мозга. Но как правило, о таких заболеваниях судят по нескольким повторным УЗИ.
Некоторое отклонение от указанных в таблице норм по неделям беременности допустимо, и может определяться индивидуальными особенностями. Врача насторожит резкое укорочение всей конечности либо различная длина рук или ног у одного ребенка.
Еще один числовой показатель, который обязательно вносят в заключение УЗИ ввиду важности: амниотический индекс (АИ).
Этот индекс получают путем измерения расстояния от тела плода до стенки матки в трех точках, так что вероятность ошибки низка.
Несмотря на то что возможные колебания этого индекса очень широки в пределах от 70 до 300 мм, превышение или низкие его показатели могут угрожать развитию беременности и требуют экстренного вмешательства врачей.
В наше время УЗИ при беременности является незаменимым методом для обнаружения патологий у внешне здоровых пациенток. Его отличает абсолютная безболезненность, безопасность для матери и плода, широкая доступность.
Благодаря введению трех обязательных перинатальных скринингов удалось помочь множеству женщин и спасти немало детей.
В статье подробно рассказано, на каком сроке и с какой целью выполняют скрининг второго триместра беременности.
Во втором триместре беременной женщине назначается повторный скрининг, подтверждающий или опровергающий данные, которые получены в первом комплексном исследовании.
Данный период является наиболее подходящим для диагностики гормонального уровня плода. Полученные данные дают возможность оценки его развития.
В этой статье подробно рассказывается, каковы нормы скрининга 2 триместра по УЗИ, анализу крови.
Второе скрининговое обследование проводится в районе 16–20 недели беременности. Данные сроки неслучайны. Так как плод подрос, у него уже заложены все основные важные для жизненных обеспечений системы.
Исследование, проведенное до 12 недель, относится к первому скринингу. Диагностика носит определенную цель выявления аномалий систем, их органов, обнаружения хромосомных нарушений.
При наличии серьезных отклонений, врачи могут рекомендовать преждевременные роды.
Второй скрининг назначается каждой женщине, находящейся в интересном положении. Однако группа риска для проведения данного исследования, состоит из следующих беременных женщин:
- первородящих, которые имеют возраст больше 35 лет;
- людей, которые находятся в близком родстве;
- женщин с отягощенной гинекологической историей;
- женщин, работающих на вредных условиях труда;
- с отягощенной наследственностью;
- при наличии в анамнезе мертворожденных детей, выкидышей, замершей беременности;
- беременных, принимающих алкоголь, наркотики.
Скрининг второго триместра – комплексное исследование, включающее в себя УЗИ-диагностику, биохимический тест. Если женщина легко переносит беременность, ребеночек развивается в соответствии с нормой, то, в этой ситуации, врачом не назначается проведение второго тестирования.
При втором скрининге проводится назначение второго УЗИ. Во время которого врачом получается информация о том, сколько у женщин плодов, то есть является ли беременность многоплодной, уточняется срок беременности. Порой он отличается оттого, что определило первый результат. Также врач сообщает о предполагаемой дате родов и, при желании женщины, может сказать пол ребенка.
Второе УЗИ при беременности оценивает такие показатели, как:
- анатомия внутренних систем;
- какова частота сердцебиений у плода;
- вес ребеночка и его сравнение по специальной формуле с предыдущим результатом;
- какое состояние имеют околоплодные воды.
Наибольшее внимание врач уделяет таким параметрам, как:
- структура лица;
- размеры плода;
- какую зрелость имеют легкие ребеночка;
- структура органов;
- количество пальцев;
- сформированность плаценты;
- объем околоплодной жидкости.
В результате врач выписывает заключение о состоянии плода, наличии у него нарушений в развитии. Если выявлены отклонения от нормы по УЗИ, тогда женщине рекомендуют пройти исследование с допплером.
Эта диагностика позволит оценить проходимость кровеносных сосудов, маточный, плацентарный, артериальный кровоток.
А также степень насыщения кислородом головного мозга ребеночка в данный промежуток времени.

Когда при втором исследовании ультразвуком получается плохой результат развития ребеночка, то женщине назначается диагностика с доплером. Она проводится в любое время и не требует дополнительной подготовки. Полученные данные фиксируются на ленте. Это позволит в дальнейшем проводить контроль за лечением и отмечать наличие изменений. Расшифровка УЗИ 2 скрининга проводит оценку:
На каком сроке делают третье УЗИ при беременности?
- сосудов матки;
- пуповинных артерий;
- сосудов головного мозга ребенка.
При определении состояния сосудов матки используется индекс резистентности. Врачом оценивается отдельно левая, правая маточная артерия. Это связано с тем, что при наличии токсикоза происходит нарушение кровообращения одного сосуда. Если проанализировать результаты только одной артерии, то получится неверная, ложная информация, которая может нанести вред будущей мамочке и плоду.
- К сведению, если женщина в третьем триместре страдает от токсикоза, то у нее нарушенный кровоток правого сосуда матки. При позднем токсикозе могут вытекать негативные последствия для плода. Нормативы на 20 неделе индекса резистентности – 0,52. Причем допустимая граница может колебаться от 0,37 до 0,70. Исследовать пуповину необходимо при нахождении плода в покое.
Если у кровеносных сосудов будут иметься некоторые отклонения, тогда ребеночек страдает от дефицита питательных веществ. Это негативно скажется на дальнейшем росте, развитии. Бывают случаи, когда плод подстраивается под создавшиеся положение. В итоге происходит рождение здорового младенца с небольшим весом.

- Когда функционирует лишь один кровеносный сосуд с нарушенным кровотоком, то имеется вероятность отрицательного исхода беременности. Женщине необходимо будет пройти дополнительное УЗИ и сдать кровь на наличие хромосомных аномалий.
- При нарушении кровотока артерий головы будет наблюдаться сниженный пульсационный индекс. Его повышенный уровень позволяет предположить наличие кровоизлияния в мозг. Нормой ПИ является показатель 1,83.
Его допустимый параметр варьируется в пределах от 1,36 до 2,31.
После того как ультразвуковые результаты будут получены, женщине назначается анализ крови на биохимию, так называемый тройной тест, который позволит выявить в крови следующие вещества:
- Гормон ХГЧ, который наблюдается только во время беременности. Он помогает определить произошло ли зачатие в домашней диагностике.
- Белок АФП. Наличие нормальных показателей говорит об обеспечении младенца необходимым иммунитетом от матери.
- Гормон стероидного вида НЭ способствует естественному обмену между материнскими и детскими веществами.
После получения результатов анализа крови, врачом сопоставляются его показатели с нормой. При этом необходимо учитывать момент того, на какой неделе произошло исследование. На основании полученных данных выставляется предположение о том, как протекает беременность, какое состояние здоровья у малыша.
На хороший результат можно рассчитывать при следующих нормах (измерения даются в нг/мл):
- от 10000 до 58000 на 16 неделе беременности;
- от 8000 до 57000 между 17–18 неделей;
- от 7000 до 49000 на 19 недели беременности.
Если у женщины в ходе исследования наблюдается незначительное отклонение второго скрининга, то не стоит отчаиваться, поскольку оно не несет большой ценности.
Когда уровень больший, чем положено, то данный факт может говорить о беременности не одним плодом. Если норма повышается наполовину, тогда имеется риск рождения ребенка с синдромом Дауна.
К сведению, при многоплодной беременности проводить скрининг тесты бессмысленно, так как его результаты будут незначительно завышены.
Кроме многоплодности, причина повышенного результата ХГЧ может предполагать сахарный диабет у женщины или хромосомные аномалии плода. Заниженный результат гормона говорит о возможности замирания беременности, развития хромосомных аномалий. Кроме того, понижение нормы может быть признаком существующей угрозы выкидыша, несостоявшейся плаценты, наличия синдрома Патау.

Белок АФП вырабатывается организмом плода после 5 недели внутриутробного развития. При помощи околоплодных вод, белок проникает в кровеносную систему матери. К параметрам АФП относятся следующие нормы, измеряемые в ед/мл:
- 15–60 на сроке между 12–14 неделей;
- 15–95 на сроке между 15–19 неделей;
- 27–125 на 20 неделе.
Если во время исследования обнаружилось пониженное количество белка в печени ребеночка, то это является поводом для предположения подозрений на наличие синдрома Дауна.
- Кроме того, данный результат может говорить об неверно определенном сроке беременности, пузырном заносе плода.
- Когда во время обследования обнаруживается повышенный уровень АФП, то можно предполагать о неправильном развитии нервной системы, нарушении печени.
Обычно эти патологии вызываются вирусной инфекцией, которой переболевает женщина в первом триместре беременности.
Стероидный гормон НЭ имеет следующие показатели нормы, измеряемые в нг/мл:
- от 5,7 до 15 между 13–14 неделями;
- от 5,4 до 21 между 15–16 неделями;
- от 6,6 до 25 между 17–18 неделями;
- от 7,5 до 28 между 19–20 неделями.
Когда скрининг обнаруживает отклонение в виде повышения нормы, то это может быть признаком наличия многоплодной беременности. Кроме того, повышение НЭ говорит о нарушенном функционировании печени, большом плоде. Пониженный показатель образуется в результате инфицирования ребеночка, раннего приема антибиотиков, аномалий развития, недостаточности плацентарного вида.
Критическое понижение гормона НЭ бывает признаком:
- угрозы выкидыша;
- аномалий надпочечников;
- плацентарных нарушений;
- синдрома Дауна.
Кроме того, завышаться показатель НЭ может в том случае, если женщина в момент сдачи анализа принимала антибиотики.

Важно! Не следует рассматривать отклонение НЭ, как прямое доказательство патологий. При плохих результатах следует пройти дополнительное исследование.
Имеется ряд соотношений, которые влияют на получение результатов скрининга. Данной диагностике присущ небольшой процент погрешности. Даже безупречные анализы могут не всегда сказать о наличии патологии. Соответственно, при плохих результатах может родиться здоровенький малыш. Это касается биохимического анализа крови.
К факторам, влияющим на исследование, относятся:
- наличие хронических заболеваний матери, например, больные почки, печень;
- наличие плохих привычек, таких как: курение, злоупотребление алкоголя;
- избыточный вес, при котором повышаются показатели;
- многоплодная беременность;
- зачатие, наступившее в результате ЭКО.
Если у женщины обнаружились плохие результаты, нельзя паниковать. Чаще всего 10 % из них оказываются неверными. Однако, при высокой степени риска, будущей мамочке нужно как можно быстрей обратиться к генетику, который назначит дополнительные тесты, позволяющие оценить наличие врожденной или хромосомной патологии. Чаще всего рекомендуется следующее исследование:
- Кордоцентоз представляет собой забор крови плода через пуповину. Данный тест назначают не раньше 18 недели. Он нередко становится причиной выкидыша, внутриутробного заражения ребеночка.
- Амниоцентез – это оценка околоплодных вод. Для их забора врачом прокалывается брюшина. Этот анализ довольно эффективен, но часто приводит к выкидышу.
- НИПТ можно делать с 10 недели. Тестирование проводится путем забора крови матери из вены. Если получается отрицательный результат, то это является 100 % гарантией рождения здорового ребенка.
Не следует рассматривать отдельное отклонение, как показатель патологического явления. Судить об аномалиях можно лишь после проведенного комплексного исследования.
С наступлением беременности, каждая женщина периодически посещает врача, сдает лабораторные анализы, проходят ультразвуковое исследование (скрининг 2 триместра), которые позволяют оценить состояние плода, выявить малейшие изменения или патологии развития.
На протяжении всей беременности, женщина должна проходить три плановых обследования. При подозрении на патологию, присутствии в анамнезе женщины хронических заболеваний, количество процедур УЗИ может быть увеличено.
Доказано, что УЗИ – безопасный и информативный метод исследования, который не наносит вреда плоду, не влияет на течение беременности.
Во втором триместре беременности врач в обязательном порядке назначает скрининг, который предоставляет собой комплекс исследований, включающий УЗИ диагностику и лабораторные анализы крови, мочи. Результаты диагностики помогают врачу определить нормы и возможные осложнения, распознать аномалии или врожденные патологии.
Второй скрининг беременных проводится на втором триместре гестационного срока. Он является обязательным, проводится на 16 – 19 неделе.
Основные показатели, на которые обращает внимание врач, это ХГЧ (хорионический гонадотропин человека), АФП (альфа-фетопротеин) и свободный эстриол (Е3), также результаты УЗИ. При подозрении на патологию, может назначаться скрининг-тест, позволяющий оценить гормональный фон.
Скрининг 2-го триместра не должен пугать беременную женщину, поскольку он является обязательным методом исследования. Если беременность протекает без осложнений, полную диагностику проходить не обязательно, можно обойтись проведением ультразвуковой диагностики.
Для того чтоб более подробно ознакомится со скринингом, важно знать когда его назначают, какие его нормы и отклонения, а также как правильно подготовится к процедуре чтоб получить максимально высокие результаты.
Основной целью скрининга во втором триместре является определение пороков в развитии плода и установления возможных рисков для будущей мамы.
Данный метод исследования назначается для подтверждения или опровержения различных рисков, которые были получены при первичной диагностике в первом триместре.
Полный скрининг назначается далеко не всем женщинам, а только тем, которые находятся в группе риска, болеют хроническими патологиями или тяжело вынашивают ребенка. Основными показаниями к проведению диагностики считаются следующие состояния и заболевания:
- возраст женщины после 35-ти лет;
- плохая наследственность;
- генетические заболевания;
- вирусные заболевания в I триместре;
- выкидыши, замирание плода, внематочная беременность в прошлом;
- зачатие ребенка близкими родственниками;
- зависимость родителей от наркотиков, алкоголя;
- прием лекарственных препаратов, которые запрещены при беременности;
- аутоиммунные заболевания;
- хронические заболевания внутренних органов и систем, которые могут нанести вред плоду, повлиять на его рост и развитие.
Показанием к проведению скрининга могут выступать и другие заболевания или состояния, которые могут привести к развитию патологий у плода.
Для проведения диагностики, не обязательно иметь какие либо проблемы со здоровьем. Если женщина желает пройти скрининг чтоб убедиться в здоровом развитии плода, врач обязательно даст направления.
Процедура полностью безопасна как для самой женщины, так и ее будущего ребенка.

- пороки головного или спинного мозга;
- патологии печени;
- аномалии ЖКТ.
- лицевую расщелину;
- пороки сердца;
- дефекты конечностей, туловища.
Аномалии и пороки, которые могут быть выявлены на 2-м скрининге часто не подлежат коррекции, часто выступают показанием для прерывания беременности по медицинским показателям. Помимо патологий, данный метод исследования определяет наличие маркеров хромосомных аномалий плода, среди которых:
- задержка развития эмбриона;
- много или маловодие;
- пиелоэктазия;
- вентрикуломегалия;
- недоразвитую длину трубчатой кости;
- кисты сосудистых сплетений головного или спинного мозга.
Благодаря результатам, можно выявить и другие патологии в развитии плода. Проведение УЗИ диагностики также позволяет получить информативные результаты по развитию и росту плода, оценить нормы и отклонения:
- структура лица (размер носовой кости, носа, ушей, глаз);
- размер, вес плода;
- зрелость легких;
- строение головного мозга, сердца, сосудов, кишечника и других внутренних органов;
- количество пальцев на верхних и нижних конечностях;
- толщину и степень зрелости плаценты;
- состояние матки и её придатков;
- количество амниотических вод.
Исследование ультразвуком на 2-м триместре позволяет с точностью в 90% определить пол ребенка, выявить малейшие нарушения в его развитии. После пройденного скрининга, все результаты и расшифровки прикрепляются к карте беременной, и отдается врачу, который ведет беременную женщину.
Скрининг 2-го триместра включает забор крови из вены, что считается обязательным при подозрении на патологию. Если результаты УЗИ удовлетворительные, нет подозрений на аномалию, анализ крови может и не назначаться. В отличие от первого триместра, анализ крови на 2-м триместре, оценивает немного другие параметры, среди которых:
- количество хорионического гонадотропина человека (ХГЧ);
- свободный эстриол;
- показатели альфа-фетопротеина (АФП);
- содержание ингибина А.
УЗИ и анализ крови в ходе второго скрининга с точностью в 85% определяют динамику генетических отклонений, которые были выявлены еще в I триместре.
После сдачи всех анализов, результаты будут готовы в течение недели. Расшифровать их результаты сможет только врач. При хороших результатах скрининга, уровень АПФ в сыворотке крови должен составлять примерно 15 — 95 Ед/мл.
- При плохих результатах, уровень белка будет увеличенным, что может являться признаком таких патологий как атрезия пищевода, некроз печени, пупочная грыжа и другие.
- При сниженном белке, увеличивается риск развития синдрома Дауна или гибели плода.
- Показатели скрининга 2-го триместра очень важны для беременной женщины и плода, поэтому очень важно не только правильно подготовится к обследованиям, но и обратится к квалифицированному врачу за расшифровкой. Важно понимать, что от правильной расшифровки зависит жизнь будущего ребенка.
Для проведения скрининга во втором триместре особой подготовки не требуется, но все же для получения достоверных результатов, женщине необходимо соблюдать некоторые правила.
- Кровь нужно сдавать натощак. Употребление любой пищи, также как и жидкости может искажать результаты анализа. Сдавать анализ крови лучше всего с самого утра.
- За 1 день до сдачи крови нужно отказаться от сладкой пищи, а также продуктов, которые могут вызывать аллергическую реакцию.
- УЗИ не требует никакой подготовки. Наполнять мочевой пузырь не обязательно. Проводить диагностику можно в любое время дня.
Многие врачи в области акушерства и гинекологии уверяют, что женщине нужна моральная подготовка, поддержка родных людей. Женщине важно настроится на положительные результаты, надеяться и верить на хорошие результаты.
Скрининг на 2-м триместре беременности рекомендуется проводить не раньше 16-й, но не позднее 20-й неделе беременности. Многие врачи рекомендуют проводить диагностику на 17-18 неделе. Именно в этот период можно с высокой точностью оценить состояние плода, выявить малейшие изменения и патологии в развитии плода.
При наличии аномалий плода или подозрении на них, во втором триместре могут назначаться и другие дополнительные методы диагностики. Беременную могут назначить консультацию у генетика и других специалистов.
Ультразвуковое исследование и анализ крови нужно проводить в одной клинике в один и тот же день. Данные методы диагностики не доставляют женщине неудобства, за исключением тех, кто боится сдавать кровь из вены.
- После результатов УЗИ, выявлении каких либо патологий, врач отправляет женщину на биохимический анализ крови. В случае, когда присутствуют, какие либо патологии, женщина в лаборатории сдает кровь из вены. Объём забора составляет от 3-х до 5-ти мл.
- Результатов лабораторной диагностики нужно ждать несколько дней, в то время как расшифровку УЗИ, можно получить сразу после проведения процедуры.
После полученных результатов исследования врач сравнивает их с показателями нормы и отклонений.
На фоне полученных результатов обследования специалист имеет возможность получить полную картину, выявить или исключить патологии, дать полезные рекомендации. При необходимости беременной могут назначаться и другие методы исследования.
В зависимости от клиники, лаборатории, результаты могут немного разниться, поэтому врачи рекомендуют проходить обследование только в клиниках с хорошей репутацией, где присутствует новейшее оборудование для лабораторной и инструментальной диагностики.
Расшифровку УЗИ составляет врач узист, после чего передает лечащему врачу. Разобраться с анализами, результатами УЗИ, сможет только врач.
При повышенных или сниженных показателях, присутствует риск патологии у плода и женщины.
- Пониженный уровень АФП – признак синдрома Дауна, гибель плода или неправильное определение срока беременности.
- Повышенный АФП – пороки развития ЦНС, синдром Меккеля, патологии печени (некроз).
- Высокий ХГЧ – синдром Дауна или Клайнфельтера.
- Низкий ХГЧ – высокий риск синдрома Эдвардса.
- Сниженный эстриол — внутриутробная инфекция, Дауна, фетоплацентарная недостаточность, риск преждевременных родов.
- Повышенный эстриол – внутренние болезни печени у матери, многоплодная беременность или крупный плод.
Анализ крови не является окончательным результатом для постановления заключительного диагноза. При подозрении на патологию, назначают амниоцентез, который состоит из прокалывания брюшной стенки с последующим забором околоплодной жидкости. Результаты этого теста дают точные результаты о состоянии плода с вероятностью 99%.
Несмотря на предполагаемую информацию о показателях, которые могут присутствовать в расшифровке анализа и свидетельствовать о патологии беременности, окончательное решение принимает врач и только после повторных и дополнительных анализов.
Для расшифровки результатов обследования, врач сравнивает их с таблицей нормы. При наличии отклонений, специалист делает заключение, назначает дополнительные или повторные анализы.
- Чтобы расшифровать скрининг 2-го триместра, врач может отталкиваться от таблицы нормы.
- Таблица содержит только предполагаемые параметры расшифровки, которые свидетельствуют о нормальном течение беременности и отсутствии всяческих патологий у плода.
- Важным считается не только расшифровка анализа крови, но и УЗИ обследования. При нормальных показателях, расшифровка будет содержать следующие параметры:
- Беременность 16 – 17 неделя.
- Вес плода – 100 – 140 г.
- Длина плода – 11,6 – 13 см.
- Окружность живота – от 88 до 131 мм.
- Окружность головки – от 112 до 145 мм.
- Лобно-затылочный размер (ЛЗР) – от 41 до 49 мм.
- Бипариетальный размер – от 31 до 37 мм.
- Длина кости голени – от 15 до 25 мм.
- Длина бедренной кости – от 17 до 28 мм.
- Длина костей предплечья – от 12 до 21 мм.
- Длина плечевой кости – от 15 до 25 мм.
- Индекс амниотической жидкости – 73–211.
Беременность 18 – 19 неделя
- Вес плода – 190 — 240 г.
- Длина плода – 14,2 – 15.3 см.
- Окружность живота – от 104 до 154 мм.
- Окружность головки – от 141 до 174 мм.
- Лобно-затылочный размер (ЛЗР) – от 49 до 63 мм.
- Бипариетальный размер – от 37 до 49 мм.
- Длина кости голени – от 20 до 31 мм.
- Длина бедренной кости – от 23 до 34 мм.
- Длина костей предплечья – от 17 до 26 мм.
- Длина плечевой кости – от 20 до 31 мм.
- Индекс амниотической жидкости – 80–225.
Результаты исследований позволяют врачу определить важные показатели в развитии плода характерны для 2-го триместра беременности. Однако окончательное решение принимает врач индивидуально для каждой пациентки.
Женщины, которым назначен скрининг на 2-м триместре беременности всегда испытывают переживание, особенно когда речь идет о возможных патологиях. Консультируясь у врача, женщины часто задают врачам вопросы, ответить на которые мы попробуем изложить.
Вопрос: На какой неделе беременности лучше всего делать 2-й скрининг?
Ответ: Обследование 2-го скрининга можно проходить на сроке 16 – 20 неделя беременности. Наиболее точные результаты можно получить на 17-18 неделе.
Вопрос: Обязательно ли сдавать кровь с вены при 2-м скрининге?
Ответ: При подозрении на патологию – обязательно. Когда результаты УЗИ показывают нормальные показатели, нет отклонений от нормы, беременность протекает хорошо, анализ может не проводиться.
- Вопрос: Что входит в обследование 2-го скрининга?
- Ответ: Скрининг второго триместра состоит из УЗИ диагностики и анализа венозной крови.
- Вопрос: Обязательно ли делать второй скрининг?
- Ответ: Если при первом скрининге в 1-м триместре были обнаружены патологии, беременность протекает тяжело, женщине больше 35-ти лет или в ее анамнезе присутствуют хронические заболевания, тогда обязательно.
Скрининг 2-го триместра – один из важных методов исследования, позволяющих вовремя определить аномалии в развитии плода. При плохих результатах, пороках или дефектах в развитии плода, рекомендуется прерывание беременности по медицинским показателям.
Скрининг – это комплекс диагностических процедур, которые проводятся для выявления у формирующегося ребенка возможных отклонений в развитии, заболеваний. Один из методов – УЗИ. Его проходят в период беременности все женщины. Это метод диагностики, основанный на прохождении сквозь ткани ультразвуковых волн. Их сигналы преобразуются в изображение и проецируются на экран монитора. Беременным женщинам делается обязательно три сканирования – в 1-м, 2-м и 3-м триместре.
Первый скрининг проводится в период 10-14 неделя. Обычно это двойное тестирование – кроме ультразвуковой диагностики обязательно проверяется и кровь будущей матери. По итогам определяются возможные патологии и отклонения в развитии формирующегося плода.
Второе УЗИ проводится с 16 по 20 неделю. Самое лучшее время для обследования – 17-19 нед. Перинатальный скрининг проводится позже, после анализа крови – в период 20-24 нед. Второе обследование также включает себя ультразвук и биохимию. При желании женщина может отказаться от 2-й части обследования, но делать этого не рекомендуется, во избежание негативных последствий.
В третий раз ультразвуковое сканирование проводится в период 30-34 неделя. В этот период можно обнаружить уже явные патологии развития ребенка. Если отклонения были замечены ранее, то в третий раз они подтверждаются или опровергаются. Некоторые изменения заметны лишь в третьем триместре.
Второй скрининг нужен, даже если при вынашивании ребенка не возникает проблем, и у женщины нет никаких жалоб. УЗИ обязательно для будущих мам, входящих в группы возможного риска:
- перенесенное ОРВИ в период с 14 по 20 нед. гестации;
- возраст – от 35 лет;
- если один или оба родителя были алкоголиками, наркоманами;
- существует угроза выкидыша;
- полученная доза облучения (одним или обоих родителей) перед зачатием либо после него;
- онкология, которая была обнаружена через 2 недели беременности;
- родители, состоящие в близком родстве;
- наследственные генетические аномалии;
- непроизвольные самоаборты;
- патологии плода и отклонения в его развития, выявленные при 1-м обследовании.
Также к показаниям относится ранее замершая беременность либо рождение мертвого малыша. Если женщина принимала медицинские препараты, которые запрещены при вынашивании ребенка либо работала на тяжелом (или вредном) производстве. Скрининг нельзя пропускать тем, у кого первые дети рождались с отклонениями в развитии.
К проведению второго УЗИ во время беременности плод уже заметно подрастает, изменяется и его физический облик. Во время ультразвукового исследования оценивается ряд параметров:
- Лицо – проверяется наличие рта, носа, глаз, ушей. Определяется размер костей носовой части, имеются ли расщелины в ротовой полости, как развиваются глазные яблоки.
- Фетометрия (иначе – размеры плода).
- Насколько сформировались легкие.
- Проверяется строение всех органов.
- Определяется уровень околоплодных вод.
- Пересчитываются пальчики на руках и ногах.
- Оценивается плацента – ее зрелость и толщина.
Именно на 2-м УЗИ впервые определяется пол будущего новорожденного, так как хорошо визуализируются первичные признаки. Полученные во время ультразвуковой диагностики результаты часто дополняются биохимией крови. Это особенно необходимо, если у плода были выявлены отклонения в развитии. Когда все в норме – анализ крови делать не обязательно.
Биохимия помогает определить концентрацию свободного эстриола, ХГЧ (человеческого гонадотропина), ингибина А и белка АФП (альфа-фетопротеина). При выявленных ранее отклонениях показатели показывают динамику развития выявленных ранее отклонений.
Если кровь не была проверена во время 2-го обследования, то потом смысла делать анализ нет – он становится неактуальным и неинформативным. Тогда проводятся допплерометрия и КТГ. Это позволяет оценить кровоснабжение плода, плаценты, пуповины.
Особой подготовки к УЗИ не требуется. За счет большого объема околоплодных вод обследование будет качественным. Подготовка требуется перед сдачей крови. За пару дней до процедуры нужно исключить из рациона любые морепродукты, сладкое, какао, цитрусовые фрукты, жирную, копченую и жареную еду. Кровь берется натощак, поэтому последний раз кушают за 8-12 ч до сдачи.
УЗИ проводится стандартным методом. Женщина ложится на кушетку и оголяет живот. На него наносится гель, проводящий ультразвук. Отражающие сигналы улавливаются датчиком и пересылаются в компьютер. Затем после мгновенной обработки выводятся на экран в виде изображения. Если нарушений не выявлено, то анализ крови не обязателен.
Для определения возможных патологий, состояния плаценты и формирования плода, угрозы беременности, полученные на 2-м скрининге результаты сравниваются со стандартными значениями по таблицам. Вес высчитывается по определенным формулам. Однако значения не всегда точны, это зависит от аппарата, позы малыша в утробе и квалификации врача.
Обычно к 20-й неделе внутренние органы уже успевают полностью сформироваться, и малыш весит примерно 300 г. Для сравнения – на 16-й нед. – 100 г.
Через 7 дней добавляется 40 г, потом с таким же интервалом два раза по 50 г и 60 г. Длина тела на 16-й нед. приблизительно равна 11,6 см.
В течение каждого 7-ми дневного периода увеличивается приблизительно на сантиметр, и к концу 20-й нед. становится 16,4.
Таблица окружностей животика и головы
| Срок в неделях | Окружность – минимум/максимум (в мм) | |
| Живота | Головы | |
| 16-17 | 88-131 | 112-149 |
| 18-19 | 104-154 | 131-174 |
| 20 | от 124 до 164 | от 154 до 186 |
Таблица БПР (бипариетальных) и ЛЗР (лобных и затылочных) размеров головки
| Срок (в неделях) | Показатели – минимум/максимум (в мм) | |
| БПР | ЛЗР | |
| 16 | от 31 до 37 | от 41 до 49 |
| 17 | от 34 до 42 | от 46 до 54 |
| 18 | от 37 до 47 | от 49 до 59 |
| 19 | от 41 до 49 | от 53 до 63 |
| 20 | от 43 до 53 | от 56 до 68 |
Длина костей – бедер, голени, плечей и предплечий
| Срок в неделях | Длина – минимум/максимум (в мм) | |||
| Бедер | Голени | Плечевой | Предплечий | |
| 16 | от 17 до 23 | 15-21 | от 15 до 21 | 12-18 |
| 17 | от 20 до 28 | 17-25 | от 17 до 25 | 15-21 |
| 18 | от 23 до 31 | 20-28 | от 20 до 28 | 17-23 |
| 19 | от 26 до 34 | 23-31 | от 23 до 31 | 20-26 |
| 20 | от 29 до 37 | 26-34 | от 26 до 34 | 22-29 |
АИ (иначе индекс амниотической жидкости) – очень важный показатель, получаемый с помощью измерений расстояния (в 3-х точках) от маточных стенок до формирующегося плода. Значения могут колебаться в норме 70-300 мм, а любые отклонения от этих цифр угрожают ребенку и требуют срочного врачебного вмешательства. Индекс амниотической жидкости (неделя – минимальное и максимальное значение):
- 16 – от 73 до 201;
- 17 – от 77 до 211;
- 18 – от 80 до 220;
- 19 – от 83 до 225;
- 20 – от 86 до 230.
Нормы ультразвукового обследования на первом и втором скрининге одинаковы, а в биохимии крови появляются три новых важных показателя. Если кровь проверяется еще и на ингибин А, то тест называется четверным. Уровень ХГЧ сначала сильно увеличивается, но после 7-8 недели начинает также активно снижаться. Эстриол (ЕЗ) – гормон, отвечающий за развитие плаценты.
В норме, сразу в начале ее формирования наблюдается активный рост вещества. Критическое снижение уровня гормона – от 40 процентов от принятых значений. АФП (альфа-фетопротеин) – белок, который вырабатывается у плода в ЖКТ и печени с 5-1 недели существования. Уровень вещества начинает активно увеличиваться с 10-й нед. Нормы в разных периодах указаны в таблице.
| Срок в неделях | ХГЧ | Срок в неделях | ЕЗ в нмоль/л | АФП в МЕ/ме |
| 1-2 | 150 | 16 | от 4,9 до 22,75 | 34,4 |
| 6-7 | 50000-20000 | 17 | от 5,25 до 23,1 | 39 |
| 11-12 | 20000-90000 | 18 | от 5,6 до 29,75 | 44,2 |
| 13-14 | 15000-60000 | 19 | от 6,65 до 38,5 | 50,2 |
| 15-25 | 10000-35000 | 20 | от 7,35 до 45,5 | 57 |
Расшифровка 2-го скрининга без указанных параметров невозможна. Также учитываются и результаты первого УЗИ. Это помогает выявить генные заболевания, степень риска которых рассчитывается по коэффициенту МоМ. В нем учитывается возраст, вес, патологии, которыми переболела беременная. Все это в итоге приводится к цифровому значению пределов:
На основе этих значений рассчитывается возможности появления отклонений у плода. Если это 1:380, то показатель относится к норме, Однако если вторая цифра начала снижаться, то так же уменьшаются и шансы на рождение здорового ребенка.
Когда выявлен высокий риск 1:250 (360), то женщина направляется на консультацию к генетику. Если значение достигло предельного уровня 1:100, то требуются дополнительные методы диагностики для подтверждения или опровержения возможных аномалий.
- Если пуповина крепится к середине плаценты и передней стенки брюшины, то это относится к норме. Аномальное – оболочечное, краевое либо расщепленное, приводящее к гипоксии плода, проблемным родам, гибели малыша.
Край соединяющего мать и дитя канала должен располагаться выше зева минимум на 6 см. Месторасположение плаценты считается аномальным при ее нахождении внизу матки либо в зеве, закрывая выход. Толщина соединяющего канала измеряется после 20 недели гестации, до этого проверяется только однородность структуры (в идеале она цельная, без включений).
Нормальная пуповина имеет две артерии и вену. Нарушение – отсутствие хотя бы одного сосуда. Однако беременность считается нормальной, если отсутствующую артерию действующая заменяет на все 100 процентов. При этом все показатели в норме и дефектов не наблюдается.
Длина маточной шейки в норме – не меньше 3 см. При укорочении или удлинении накладываются швы либо устанавливается пессария. Это позволяет довести беременность до конца и сохранить здорового ребенка.
При расшифровке результатов под нормой принимается соответствующие принятым значениям размеры плода, отсутствие на лице или теле аномальных наростов, расщелин.
Должны быть хорошо развиты глазные яблоки, соблюдены пропорции носа, правильно развиваться внутренние органы. Обязательно проверяется уровень околоплодных вод, состояние плаценты.
Примеры, на что могут указывать выявленные отклонения от нормы:
- высокий ХГЧ указывает на болезнь Дауна либо Клайнфельтера, низкий – на патологию Эдварса;
- отклонения от нормальных показателей БПР и ЛЗР могу свидетельствовать о серьезных уродствах ребенка (например, водянка мозга, анэцефалия);
- пониженный АФП – возможная смерть плода либо неверное определение сроков беременности, повышенный выявляется при синдроме Меккеля, пороках ЦНС, пупочной грыже, отмирании печеночных клеток;
- заниженные показатели крови характерны для синдрома Эдварса;
- высокий ЕЗ может свидетельствовать о многоплодии, снижение уровня – на недостаточность плаценты, возможности выкидыша, инфецировании, болезни Дауна, нарушении в развитии надпочечников;
- при выраженном маловодии могут неправильно развиться конечности, произойти деформация позвоночного столба, негативное влияние оказывается и на ЦНС, плод мало весит;
- при нормальном ХГЧ, но высоких АФП и ЕЗ – поражение нервной трубки;
- отсутствие даже одного сосуда приводит к патологиям в развитии – сердечным, появлению свищей, развития атрезии пищевода, нарушению ЦНС, гипоксии;
- изменения структуры плаценты ухудшают питание плода, следствием становится гипоксия, торможение развития.
Второе обследование осуществляется практически в середине гестации, когда делать аборт уже нельзя. Тогда при необходимости вызываются преждевременные роды.
Даже при нормальных значениях существует вероятность некоторых погрешностей. И наоборот – даже плохие результаты еще не всегда указывают на патологические процессы. Имеется ряд факторов, которые могут отрицательно повлиять на вынашивание ребенка:
- хронические патологии у беременной (например, сахарный диабет и т.д.);
- многоплодие;
- ожирение (при этом показатели всегда повышаются);
- беременность, спровоцированная ЭКО;
- вредные привычки (наркомания, курение, частое и чрезмерное употребление спиртного).
Если во время второго скрининга выявлено заболевание, которое приводит к серьезным проблемам в развитии или уродству будущего малыша, то женщина направляется на доп-обследования (например, кордо- или амиоцентез) и повторное ультразвуковое сканирование. Это необходимо для точного определения отклонения в развитии и выяснения – оставлять ли ребенка.
Несмотря на важность второго УЗИ, женщина вправе отказаться от его проведения. Однако это может в дальнейшем негативно сказаться не только на ребенке, но и на здоровье самой роженицы. При выявленных вовремя отклонениях существует возможность вовремя прервать беременность, определиться, как будут протекать роды (естественным путем или необходимо делать кесарево сечение).
источник