Во время беременности будущая мама регулярно сдает анализы и проходит инструментальные обследования. Все диагностические данные имеют большое значение, поскольку позволяют вовремя обнаруживать патологические процессы.
АЛТ и АСТ – два фермента печени, которые могут указывать на повреждение этого органа. Если в анализах беременной обнаружено повышение этих веществ, следует искать причину подобного явления.
Что же это за вещества? АЛТ и АСТ являются ферментами из группы трансаминаз. Эти вещества производят перенос аминогруппы с молекулы аминокислоты на кетокислоту. Благодаря этой реакции обмен азотистых соединений становится связан с углеводным метаболизмом.
Существует несколько различных трансаминаз, однако наибольшее значение имеют два фермента:
- Аланинаминотрансфераза – АЛТ. Это вещество участвует в метаболизме аминокислоты аланина.
- Аспартатаминотрансфераза — АСТ. Фермент предназначен для реакции с аспарагиновой кислотой.
Без этих веществ невозможен ряд биохимических процессов, поэтому они имеют важную роль в организме. Однако в норме большая часть ферментов находится внутри клеток печени – гепатоцитов. В крови циркулирует лишь небольшой процент веществ.
При повреждении гепатоцита ферменты выходят из клетки в кровь и уровень трансфераз возрастает.
Прежде чем разбирать, почему АЛТ и АСТ при беременности могут быть повышены, стоит знать, как эти вещества определяют.
Для практикующего врача важным является определение количества ферментов в периферической (венозной крови). Именно для этого субстрата установлены определенные нормы АЛТ и АСТ, которые не должны превышаться при беременности.
Чтобы узнать уровень ферментов используют биохимический анализ крови, он выполняется несколько раз во время беременности. В ходе исследования производят забор венозной крови будущей мамы и отправляют в лабораторию.
В ходе биохимического исследования определяют и другие ферменты печени, уровень общего белка, состояние углеводного, липидного обменов. Это исследование крайне важно для определения состояния внутренних органов пациентки.
Сдавать биохимический анализ следует утром натощак, так как некоторые параметры могут изменяться после еды. Чтобы показатели ферментов печени были достоверными, за несколько дней до сдачи не следует употреблять лекарственные средства и алкоголь, хотя для беременной женщины это актуально на любом сроке вынашивания.
Концентрации АЛТ и АСТ могут меняться в течение жизни, даже если патологического процесса в печени не происходит. Это связано с повышенной нагрузкой на орган при воздействии некоторых факторов.
При беременности уровень ферментов также может изменяться, поскольку печень во время вынашивания производит дезинтоксикацию организма не только матери, но и плода.
Норма АСТ в первом триместре беременности – менее 31 ЕД/л. В последующих триместрах показатель равен 30 единицам.
Норма АЛТ в первом триместре – не больше 32 ЕД/л. Во втором и третьем триместре 0 менее 31.
Эти показатели являются усредненными и могут серьезно варьировать в разных лабораториях. Оборудование конкретного диагностического отделения может серьезно отличаться и норма анализов будет изменена. Поэтому важно обращать внимание на референсные значения на бланке анализов.
Если АСТ и АЛТ повышен при беременности, впадать в панику не следует. Во время вынашивания возможны транзиторные скачки ферментов за счет влияния плода на печень будущей мамы.
Для более точной диагностики рекомендуется повторить анализ спустя определенное время.
Все же если повышен АЛТ или АСТ по результатам нескольких анализов, рекомендуется выявлять причину этого состояния.
Повышение трансаминаз является одним из критериев особого синдрома – цитолиза. Этот термин означает гибель клеток печени, которая характерна для некоторых заболеваний органа.
Как вне, так и во время беременности причинами цитолиза могут быть:
- Воздействия лекарственных веществ – лекарственный гепатит.
- Вирусное поражение органа.
- Воспаление желчного пузыря – холецистит.
- Аутоиммунные гепатиты.
- Циррозы печени – не всегда приводят к повышению трансаминаз.
Для беременности особенными являются еще два патологических состояния – желтая атрофия печени в первом триместре беременности и преэкламписия (старое название – поздний токсикоз).
Определить конкретную причину не всегда просто. Врач должен учитывать данные анамнеза, клиническую картину болезни. Для дополнительной диагностики проводят ряд анализов и инструментальных исследований.
Печень является крайне восприимчивым органом для воздействия различных лекарственных веществ. Во время беременности нагрузка на него возрастает и влияние даже небольших доз лекарств может вызвать токсический эффект.
Большинство беременных получают минимальное количество лекарств во время вынашивания, поскольку врачи стараются избегать неблагоприятного влияния на плод. Однако иногда невозможно избежать назначения медикаментов.
Вызвать гибель гепатоцитов могут следующие препараты:
- Антибиотики самых различных групп. Даже допустимые при беременности макролиды способны серьезно поражать клетки печени и вызывать гепатит.
- Препараты для лечения туберкулеза – эти лекарства также иногда назначаются при беременности.
- Гормональные средства, включая препараты для лечения привычного выкидыша.
- Нестероидные противовоспалительные средства. При беременности можно применять только аспирин, но и он способен поражать клетки печени.
- Противосудорожные и противоэпилептические препараты.
- Лекарства для лечения грибковых инфекций.
- Диуретики (мочегонные) – в ряде случаев назначаются беременной.
- Антиаритмические средства.
- Лекарства от сахарного диабета – должны отменяться во время беременности с переходом на инсулин.
Схожий механизм влияния на печень имеет и алкоголь. Он также вызывает токсическое поражение печени и высвобождение АЛТ и АСТ. Однако прием алкогольных напитков противопоказан во время вынашивания.
Существует группа вирусов, которые обладают особым свойством поражать клетки печени. Эти микроорганизмы называются вирусами гепатита A, B, C, E, D и другие, более редкие виды.
Вирус гепатита А может вызывать только острый воспалительный процесс, это приводит к тяжелой симптоматике и не может не быть замечено беременной женщиной. Иногда такое тяжелое заболевание приводит к прерыванию беременности.
А вот вирусы гепатита B, C и E способны вызывать как острый, так и хронический процесс. Хронический вирусный гепатит может протекать практически бессимптомно и единственным признаком болезни в этом случае станет повышение трансаминаз.
Вирус гепатита Е при беременности наиболее опасен. Этот микроорганизм нарушает процесс развития малыша и очень часто приводит к выкидышу.
Чтобы поставить диагноз назначается серологическое исследование крови на выявление маркеров вирусов. Обнаружение антител или генетического материала возбудителей позволяет с точкой поставить диагноз и начать лечение.
Желчнокаменная болезнь беспокоит огромное количество людей различного возраста. Именно наличие камней в желчных путях чаще всего становится причиной холецистита. Это заболевание характеризуется воспалением стенки желчного пузыря.
Способствует обострению болезни у беременных:
- Снижение иммунных сил будущей мамы.
- Повышенная вязкость желчи.
- Возрастание внутрибрюшного давления.
- Изменение уровня гормонального фона.
В результате этих факторов камни забивают просвет пузыря и вызывают воспаление его стенки.
Острый холецистит является хирургическим заболеванием. Он имеет яркую клиническую картину. Пациентка доставляется в хирургический стационар, где гинеколог и хирург совместно определяют тактику лечения.
Хронический холецистит может протекать с невыраженными симптомами. Легкая тяжесть в правом боку, изменение стула, тошнота могут не беспокоить беременную женщину. А вот в биохимическом анализе крови часто обнаруживается повышение печеночных ферментов.
Во время беременности возрастает риск обострения любых заболеваний иммунитета. Защитная система матери серьезно перестраивается, чтобы привыкнуть к наличию дополнительного источника чужеродных белков – организма ребенка.
Этот фактор может стать причиной манифестации аутоиммунного гепатита. Заболевание является довольно редким. При этой патологии имеется определенный генетический дефект, который заставляет иммунные клетки женщины атаковать собственные гепатоциты. Клетки печени гибнут и высвобождаются трансферазы. Уровень АЛТ и АСТ в крови серьезно возрастает.
Особенностью болезни считается преимущественный возраст дебюта около 20–30 лет, а этот период является наиболее благоприятным для беременности и родов. Поэтому при повышении трансфераз у беременной и отсутствии данных за другие заболевания не стоит забывать и об аутоиммунном гепатите.
Подтвердить диагноз помогают специфические исследования на маркеры заболевания. Лечение болезни непростое и затрудняет течение беременности.
Ранний токсикоз беременных – довольно распространенное состояние. Обычно оно проявляется тошнотой и рвотой, которые многие считают обязательным спутником беременности.
Более редкими формами токсикоза являются слюнотечение, судороги, дерматозы, остеомаляция, бронхиальная астма и, наконец, желтая атрофия печени.
Желтая атрофия печени чаще является следствием тяжелой рвоты и обезвоживания. Крайне редко эта форма токсикоза проявляется сама по себе.
- Под влиянием гормональных изменений происходит изменение обмена веществ в гепатоцитах.
- Внутри клеток печени начинается жировое перерождение.
- Размер органа уменьшается.
- Повышается уровень ферментов за счет гибели клеток.
- Повышается билирубин и возникает желтуха.
- Печень не может выполнять дезинтоксикацию крови, возникают нервные расстройства и кома.
- Процесс происходит очень быстро — в течение 3 недель.
Это редкое осложнение требует прерывания беременности, однако изменения в печени могут носить необратимый характер.
Во второй половине беременности токсикоза быть не может. Однако довольно распространенным осложнением поздних сроков является преэклампсия или гестоз.
Заболевание характеризуется рядом изменений:
- Повышается артериальное давление.
- Почечные канальцы начинают пропускать белок, который выделяется с мочой.
- Возникают отеки.
- Нарушается функция нервной системы и других органов.
Печень при этой патологии также серьезно страдает. Возникает желтуха, нарушается дезинтоксикационная функция печени, страдает кровоток через орган.
Даже в отсутствии клинических проявлений натолкнуть врача на мысль о надвигающейся преэклампсии могут изменения в анализах. Повреждение печеночных клеток приводит к нарастанию трансаминаз.
Повреждение печени при этом состоянии происходит не всегда, однако если женщине была диагностирована преэклампсия, удивляться повышению АЛТ и АСТ не приходится.
Будущей маме важно знать не только причины изменения анализов крови, но и дальнейшую тактику.
Прежде всего, данные биохимического исследования следует обсудить с вашим врачом гинекологом. Специалист подскажет нормы показателей в конкретной лаборатории и при необходимости назначит повторный анализ.
Дальнейший диагностический поиск будет осуществлять специалист:
- С помощью лабораторных и инструментальных исследований врач выявит причину повышения ферментов.
- Будет назначено специфическое лечение болезни, которое в ряде случаев проводится в стационаре.
- Решается вопрос о возможности пролонгирования беременности и методе родоразрешения.
Не стоит переживать до получения максимально полной информации о своем здоровье. Многие причины повышения трансаминаз успешно лечатся и не вызывают осложнения для плода.
Если же врач рекомендует в связи с тяжестью болезни прервать беременность, значит для этого имеются серьезные показания и риски для здоровья женщины.
источник
Время вынашивания ребенка – одновременно прекрасный и тяжелый период для женщины. Из-за увеличенной нагрузки системы и внутренние органы не справляются со своими задачами, что проявляется компенсаторными реакциями – организм работает на пределе.
Печень при беременности подвергается колоссальной нагрузке, поскольку выполняет двойную работу. Иногда орган не справляется с функционалом, что приводит к развитию симптоматики – болевой синдром в правом боку, неприятный привкус во рту, ухудшение аппетита, тошнота, приступы рвоты.
В человеческом организме печень выполняет более 500 функций, каждый день фильтрует более 2000 литров крови. Поэтому железе требуется поддержка. Итак, разберемся, по какой причине появляется болевой синдром, какие заболевания проявляются у беременных женщин?

У 5-10% развивается HELLP-синдром, который сопровождается комплексом негативной симптоматики. Спровоцировать боль могут нарушения желчевыводящих путей, острый разрыв железы, гепатозы.
В период беременности, особенно в третьем триместре либо во время вынашивания двойни, причиной боли выступает давление плода на печень. Вследствие сильного сдавливания печеночных участков нарушается отход желчи. Из-за этого выявляется расширение внутрипеченочных протоков, проявляются диспепсические симптомы.
Когда причиной боли является давление плода на печень, лечение не назначается. Для облегчения самочувствия рекомендуют больше времени проводить лежа на левом боку. После рождения ребенка симптом проходит самостоятельно.
Увеличение печени при беременности без преобразования структурных тканей и возрастания печеночных ферментов – это не признак патологического процесса. Причиной может быть высокая нагрузка на пищеварительную либо кровеносную систему. Такая проблема появляется в третьем триместре, на ранних сроках не возникает.
Механизм развития обусловлен отечностью паренхимы органа. Из-за нее нарушаются обменные процессы в организме, выявляется гипоксия железы. В таком случае печень нужно поддержать – осуществляется коррекционное лечение до родовой деятельности.
Если же увеличена печень, при этом выявлено преобразование структурного строения, повышены печеночные ферменты, пациентка жалуется на диспепсический синдром, то подозревают вирусное поражение, тяжелую форму гестоза, стеатоз.
Медицинская практика знает немало заболеваний печени при беременности. Они несут определенную опасность для женщины и ребенка, поэтому требуется своевременное и соответствующее лечение.

Если размер гемангиомы 60-70 мм, ее диагностировали при УЗИ, то лечение беременной женщине не назначается. В большинстве случаев симптомы отсутствуют. При большем размере проявляется тошнота, рвота, боль при беременности в правом боку, которая наблюдается постоянно.
В течение длительного времени гемангиома может «спать». Но вследствие изменения гормонального фона она способна стремительно расти. Опасность в том, что в период родовой деятельности может случиться разрыв. Поэтому в конце третьего триместра осуществляется контрольное ультразвуковое исследование железы.
На основании результатов инструментального обследования принимают решение о способе родоразрешения – естественные роды либо кесарево сечение. Само новообразование удаляют после родов. Проводится классическая операция, либо используют лазерное воздействие, криодеструкцию.
Иногда печень не справляется при беременности по причине высокой ферментной нагрузки в совокупности с давлением плода. Подтверждением этого факта выступает рост концентрации печеночных ферментов – АСТ, АЛТ, ЛДГ и др. веществ.
Увеличение концентрации базируется на токсическом влиянии на паренхиму железы, что приводит к разрушительному процессу в самом органе. В зависимости от сроков беременности допускаются некоторые отклонения от нормы. Поэтому всегда проводится динамический мониторинг возрастающих значений.
Ожирение печени – редкое, но опасное явление во время вынашивания ребенка. Патология сопровождается скоплением липидов на самом органе. Основной причиной выступает наследственный фактор.
Клиника начинает проявляться в третьем триместре, представлена такими симптомами у беременной женщины:
- Тошнота, рвота, которая не приносит облегчения.
- Боль в эпигастральной области, в боку.
- Общее ухудшение самочувствия.
- Пожелтение кожи, слизистых и склер глаз.
- Головные боли.
Если своевременно не начать терапию, то развивается кома, печеночная недостаточность при беременности. Высока вероятность смерти мамы и гибели плода.

Клинические проявления похожи на жировую инфильтрацию. К основным признакам относят разбитость, усталость, тошноту, рвоту, ухудшение аппетита, зуд кожного покрова, желтуху, изменение цвета фекалий.
При таком диагнозе поддерживать печень нужно обязательно. В 80% случаев требуется преждевременное родоразрешение, чтобы предупредить негативные последствия. После родов гепатоз способен спровоцировать сильное кровотечение, поскольку в железе нарушается синтез свертывающих факторов крови.
Болезни печени при беременности включают в себя внутрипеченочный холестаз – патологию, которая характеризуется нарушением выработки и оттока желчи. По этой причине в крови скапливаются желчные кислоты.
Симптоматика проявляется во 2-3 триместре:
- Начинают чесаться ладони рук и подошвы нижних конечностей, иногда сильно зудит все тело. В некоторых случаях зуд выраженный и постоянный, что приводит к нарушению сна, эмоциональной нестабильности.
- Пожелтение кожи, белков глаз, потому что в крови увеличивается количество билирубина.
Внутрипеченочный холестаз в 60% случаев приводит к преждевременным родам. А недоношенные малыши подвержены повышенному риску проблем со здоровьем (вплоть до серьезных необратимых нарушений).
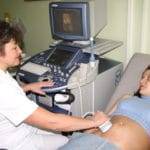
Проводится биохимия – определяют общее количества белка и его фракции, концентрацию билирубина, печеночных ферментов, мочевины, электролитов. Обязательно проводится УЗИ, позволяющее оценить размеры, структурность, выявить наличие возможных новообразований.
УЗИ при беременности проводится только по показаниям, например, когда женщина жалуется на симптомы, проявляющиеся на фоне заболеваний печени.
В норме расшифровка УЗИ выглядит так:
- Размеры правой доли 12-13 см, левой – 7-8 сантиметров.
- Структура паренхимы однородная.
- Обычная эхогенность.
- Сосудистый рисунок в пределах нормы.
- Отсутствует расширение воротной вены, ее диаметр 10-13 см.
- Новообразований не выявлено.
- Внутрипеченочные протоки не расширены.
- Холедох не имеет расширения.
Любые отклонения на УЗИ следует рассматривать в совокупности с лабораторными анализами женщины.

При внутрипеченочном холестазе необходимо применение гепатопротекторов. По отзывам, самый хороший эффект дает Урсофальк. Лекарственное средство восстанавливает работу печени, быстро снимает зуд, предупреждает осложнения. Дополнительно назначают витамины.
Диффузные изменения, гемангиома не требуют медицинской коррекции, если отсутствуют негативные симптомы. Основное лечение проводится после рождения ребенка.
Вне зависимости от диагноза, женщине рекомендуется правильное питание, отказ от вредной пищи. В меню добавляют много полезных овощей и фруктов, натуральных соков, злаков, сокращают количество продуктов животного происхождения.
Эффективны народные средства, например, отвар на основе расторопши и травяные сборы для печени. Он обеспечивает очищение и восстановление органа. Но применение допускается только после консультации с медицинским специалистом.
источник
Сдавала на днях суточную мочу на белок (фу, ну и гадость, ужасный анализ), общий анализ мочи, общий анализ крови и биохимию. У меня одна почка, всегда тряслась над ней — а моча и почечные пробы всегда в норме, а вот печень сегодня расстроила и меня и врача(((
Последний раз УЗИ печени, желчного и поджелудочной делали 5 мес назад, все было в норме, но в желчном небольшой застой желчи.
Направили в отделение патологии, оформили, в ПН еду делать УЗИ печени, развернутые печеночные пробы, УЗИ плода и какие-то дополнительные анализы.
Мне страшно, написал гинеколог под вопросом гепатоз беременных, но зав. отделения патологии беременных сказал, что все зависит от степени выраженности, от вида заболевания.
Я вот себе думаю — я переедаю, ем много жирного + у меня застой желчи, может от этого такие анализы?
Интернет пугает… даже не хочу писать чем пугает((( ужасными вещами пугает при некоторых формах гепатоза((((
У кого такое было? Как все закончилось?
Мобильное приложение «Happy Mama» 
мне тоже каждый раз нужно сдавать анализ мочи! прописали диету! с ума схожу! я так обожаю жирное капченности и многую дрибитень но нельзя! мне от почек прописали канефрон вот пью… и очень строгая диета.
настрой себя на позитив:) всё будет -хорошо. )))
не сталкивалась с таким… а в интернет лучше не лазить, сама последнее время начитала страшилок… анализ мочи плохой был, я так поняла из мелких камушек.
у меня тоже был как-то плохой, я пересдала, перед пересдачей хорошо подмылась, ставила тампон и собрала среднюю порцию мочи, и анализ был уже хороший!
плохой я имела в виду, что обнаружили эритрациты… прописали канефрон, последняя сдача говорят, что хорошая. Незнаю может канефрон помог, но в днев.стационар све равно направили, сказали много набрала за последние 3 недели и немного отекать стала
Короче, это просто реактивное состояние твоей печени на беременность и обильную еду. Я тоже ела… хм… ну сама понимаешь. И слышать ничего о диете не хотела.
Печень не выдержала и заплакала. После родов успокоилась. Дыши ровно. Сдай все анализа конечно для своего спокойствия, но особо не заморачивайся.
Есть врачи которые пугают, хватаются за голову и кладут в больницу. Они обычно обитают в женской консультации. А есть здравомыслящие грамотные специалисты, которые тоже находятся если их хорошо поискать. Вот такие мне все и объяснили, сказали не париться.
Единственное, какие-то желчегонные назначали. Вот и все.
а какие у тебя были значения АСТ и АЛТ? лежала в больнице?
но, как видишь, жива-здорова!)))
ты так не паникуй, еще третий триместр впереди. Меня, например, в третьем триместре ждали еще такие диагнозы: гипотиреоз, сахарный диабет беременных под вопросом, ну и наконец гестоз. Хотя с последним диагнозом я конечно до сих пор не согласна. У меня было высокое давление, не снижалось от препаратов и сильные отеки. За всю мою вторую (обе, кстати) беременность я так ни разу и не лежала в больнице. Хотя каждый раз в консультации меня хотели по скорой в больницу везти. Нет, халатно к своей беременности я не относилась. Просто у меня был ребенок дома которого не с кем оставить на случай госпитализации и это была вторая беременность. Ну и я врач сама. Страха не было, все риски я сама понимала. И всегда проходила дообследование у лучших врачей по рекомендациям и знакомствам.
Параллельно с ЖК я наблюдалась в больнице где собиралась рожать. Точнее это институт. И моя врач там- абсолютно спокойный адекватный человек, без паники и истерик. Направляла меня на нужные анализы и объясняла что и как. Так вот, в конце беременности из-за гестоза она уже хотела меня уложить в больницу, но тут я родила))) И все мои болячки остались позади.
У всех людей разные организмы. У нас видимо есть слабые места которые страдают при такой нагрузке. Надо обязательно наблюдаться, слушать врачей, но не терять здравый смысл и фильтровать то что они говорят. Ну и желательно если ты уже определилась где будешь рожать и у какого врача, раз в две недели наведываться и туда. Одна голова хорошо, а две или три еще лучше!)))
спасибо за исчерпывающий ответ, и какое у тебя узи печени было? сейчас все наладилось? на какой неделе родила?
я боюсь острого жирового гепатоза беременных — прочитала, что там высокая материнская летальность… но это я уже в крайность впадаю… у меня страх родить раньше 36 недели, благодарю боженьку за каждую недельку, очень хочу выносить доровую малышку и самой остаться здоровой
В заключении УЗИ написано «дискинезия желчевыводящих путей». В описании -деформация желчевыводящих путей и желчного пузыря, какой-то он формы… и застой желчи. Камней нет.
Я родила на 38 неделе (старшего на 39). Все ок! Со мной и с малышом. После родов через 2-3 месяца была тяжесть и дискомфорт в правом подреберье. На контрольном УЗИ без изменений, дискинезия на месте, ничего более. Пропила Эссенциале Форте, все прошло. Просто после родов я была долго на белковой диете, дискомфорт в обл печени могла спровоцировать диета.
Жировой гепатоз- очень редкое заболевание. И если ты уже начиталась о нем в интернете, то знаешь, что появляется желтуха, рвота, истощение и много всего прочего. Тебе это точно не грозит!))) Особенно с твоим аппетитом!)))
И еще, те кто обычно боятся не доносить ребенка, воют после 36 недели о том, что сил больше нет и очень хотят родить, однако ходят беременными еще не меньше 4 недель!)))
У тебя первые роды. Скорее всего ты родишь в срок. С тобой и твоей малышкой будет все замечательно! Потом будет смешно читать все это.
Кстати, у меня не было ни одного нормального анализа мочи))) С двумя почками! Мне моя мама запретила рожать еще одного ребенка!
не накручивай раньше времени, у меня были повышены печеночные пробы недель так с 15, наверное, никто не смог сказать почему…
полежала немного на дн.стац. в 5-м роддоме, пила хофитол т что-то еще, не помню… вроде все, слава Богу, хорошо. слушай врачей, а лучше у нескольких проконсультироваться, но без лишней паники, делай анализы.
о, а меня тоже положили в 5-ый роддом, ты в отделение патологии была?
Расскажи, какие у тебя были показатели, как они менялись в динамике, когда и как родила и какие печеночные пробы сейчас?
да, в отделении патологии, наверное недели две… была в шоке от их палат «стеклянных» и туалетов со стеклянной дверью.
показатели, сорри, сейчас не вспомню, к сожалению, как стерло из головы, чуть позже посмотрю в своих «беременных» бумажках. помню, что когда выписывали из 5го роддома, то все было ок.
еще у меня были проблемы с почками, хотя до беременности даже весьма смутно представляла где они находятся.
после родов не сдавала еще анализы.
да-да, сама удивилась, когда увидела стеклянные двери) но эт дл безопасности беременных, молодцы!
ты родила сама? на какой неделе? желтушка у ребенка была?
посмотри плз свои показатели, меня это успокоит.
обязательно посмотрю и напишу, сейчас кроха на руках уснула… боюсь потревожить.
да, родила сама в 40 недель и 4 дня. выписалась на третий день. в роддоме не было желтушки, но когда приходила деж.врач домой через несколько дней после выписки, сказала, что немножко есть, но при след.посещении сказала, что все ок.
источник
Одним из важнейших органов в человеческом организме является печень — своеобразная лаборатория, обрабатывающая все, что поступает извне. Печеночные пробы позволяют объективно оценить текущее состояние этого органа. Как повышение, так и снижение уровня содержания печеночных ферментов в крови свидетельствует о наличии проблем в работе органа. Расшифровав биохимические показатели анализа можно диагностировать проблемы, отследить развитие патологий печени, а также оценить влияние лечения, использующего гепатотоксичные препараты.
Как правило, анализ крови на печеночные пробы назначают в случаях, когда необходимо оценить работу органа в различных ситуациях:
- при обнаружении признаков болезней печени: ощущение тяжести в правом боку, боль, пожелтение кожи, а также склер;
- появление тошноты, горечи во рту и высокая температура;
- для промежуточного исследования при лечении различных болезней (гепатиты А, В, С, холестазе, холангите);
- при назначении препаратов, имеющих негативное воздействие на печень;
- при наличии проблем с алкоголизмом;
- наличие в печеночных тканях гельминтов (паразитоз);
- дистрофические патологии (гепатоз, ожирение печени);
- при подозрении на возникновении печеночной недостаточности и других патологий;
- обнаружение изменений печени при проведении УЗ исследования.
Печеночные пробы позволяют диагностировать заболевание и оценить состояние органа, подобрать подходящее лечение. Довольно часто симптомы болезни печени могут появляться после окончания отпускного сезона: лето — напряженный период для этого органа. Это связано с тем, что редкий отдых на природе обходится без тяжелой пищи и алкоголя. В результате, многие начинают ощущать тяжесть и боль в правом боку, подташнивание и общая слабость.
Биохимический анализ крови дает возможность оценить количество определенных ферментов. По этим показателям можно оценить состояние печени как функциональное, так и структурное, а также всей гепатобилиарной системы, включающей желчный пузырь и желчевыводящие пути.
Исследование включает в себя анализ 4 показателей:
- АЛТ или АлАт (аланинаминотрансфераза) и АСТ или АсАт (аспартатаминотрансфераза);
- ГГТ (гаммаглутаминтрансфераза) и ЩФ (щелочная фосфатаза);
- билирубин (конъюгированный и неконъюгированный);
- общий белок и его фракции в плазме крови.
Оценив степень отклонения этих показателей от установленных норм, можно определить степень поражения клеток печени, а также проверить, насколько хорошо справляется печень со своими функциями — синтетической и выделительной.
Болезнь печени и нарушения в ее работе становятся причиной изменений всех показателей в результатах печеночных проб. Вид изменений определяется проблемой, но всегда меняются несколько показателей, хотя интенсивность изменений может быть разной. Врачи, при постановке диагноза и анализе проб, ориентируются на наиболее сильные отклонения от нормы.
Важно понимать, что появление в крови печеночных ферментов сообщает, в первую очередь, о нарушении целостности клеточных мембран гепатоцитов, так как в норме все протекающие в печени процессы надежно отделены мембранами клеток от кровеносной системы.
При этом неверно считать, что о проблемах в работе печени сигнализирует только повышение некоторых показателей. Например, о проблеме с выполнением синтетической функции может сообщить снижение уровня альбуминов в плазме крови.
Для более точной картины печеночные пробы проводят в комплексе с другими анализами: почечными и ревмопробами.
После проведения анализа на печеночные пробы, нужна расшифровка анализа для составления общей картины состояния органа. Для того чтобы определить степень нарушения, необходимо ориентироваться на некие стандартные нормы, установленные для печеночных проб. Таблица, приведенная далее, содержит установленные нормы по 4 основным и нескольким дополнительным показателям:
Билирубин (общий)
Прямая фракция
Непрямая фракция
Белок (общий)
Для женщин, кормящих грудью, либо принимающих противозачаточные гормональные препараты, границы нормы могут сдвигаться.
Расшифровка результатов печеночных проб и сравнение полученных показателей с нормой позволяет определить вид повреждения и причины возникновения нарушений в работе печени. К основным изменениям в результатах относятся следующие:
- повышенные показания активности трансаминаз — АЛТ и АСТ. Они свидетельствуют о нарушении целостности клеточных мембран гепатоцитов, сквозь которые ферменты попадают в кровь, из-за чего и повышается их уровень в крови;
- увеличенный уровень ферментов ГГТ и ЩФ сообщает о возникновении проблем с выведением желчи и, как следствие, ее застоем. Проблема может быть вызвана опухолью в желчном протоке либо его закупоркой в случае желчекаменной болезни;
- снижение количества белка в крови является показателем проблем с синтетической функцией печени, вызванных патологиями;
- повышение уровня глобулинов свидетельствует о наличии аутоимунных заболеваний;
- изменения показаний билирубина могут быть двух видов: может повышаться общий билирубин, что свидетельствует о повреждении клеток печени и сопровождается повышением АЛТ и АСТ. Высокий уровень прямого билирубина вызван проблемами в оттоке желчи (параллельно повышаются показатели ГГТ и ЩФ).
При проведении анализа на печеночные пробы, следует учитывать внешние влияния, под воздействием которых норма может изменяться либо результаты анализов будут не соответствовать истине. К таким внешним воздействиям и состояниям относят:
- неправильную подготовку к печеночным пробам;
- прием определенных лекарств;
- хроническую гиподинамию;
- излишнее передавливание вены, из которой бралась кровь на анализ;
- вегетарианское питание;
- беременность.
Чтобы получить достоверные результаты биохимии, необходимо, во-первых, учитывать индивидуальные особенности пациента (малоподвижный образ жизни, вегетарианская система питания или беременность). Во-вторых, перед проведением печеночных проб необходима специальная подготовка.
В первую очередь необходимо помнить, что такое исследование, как печеночные пробы — это глубокий анализ показаний крови, на которые могут повлиять самые разные внешние факторы. Перед тем как сдавать кровь на биохимию, необходимо убедиться, что ничего не исказит результаты.
Как правило, анализы крови на печеночные пробы проводят рано утром — с 7 до 11 часов. Перед проведением исследования необходимо отказаться от приема пищи за 8—12 часов, ограничившись только водой (негазированной и несладкой). Также рекомендуется отказаться от утренней гимнастики и физических упражнений.
Употребление алкоголя перед биохимией запрещено, так как он слишком сильно влияет на результаты исследования и тем самым делает их недействительными. Также перед проведением анализа необходимо отказаться от курения.
Проведение анализа на печеночные пробы у детей во много раз отличается от аналогичного исследования у взрослых. Однако дети также должны проходить подготовку к анализам, хотя требования в этом случае несколько снижены. В частности, требование отказа от еды до анализа для младенцев неприемлем. Перед анализом врач может уточнить, что ел ребенок или факт приема матерью определенных лекарственных препаратов, если грудничок находится на грудном вскармливании.
Печеночная проба у детей дает совершенно иные, чем у взрослых, результаты, которые зависят от возраста, стадии роста и воздействия гормонов. Анализ на печеночные пробы у детей не предполагает постоянного списка исследуемых ферментов. Он определяется во время обследования врачом по симптомам и жалобам.
- от рождения до полугода – 0,37—1,21 мкат/л;
- до 1 года – 0,27—0,97 мкат/л;
- до 15 лет – 0,20—0,63 мкат/л.
- до 6 недель – 0,15—0,73;
- 6 недель -1 год – 0,15—0,85;
- до 15 лет – 0,25—0,6.
Биохимия крови для определения уровня ферментов АЛТ и АСТ проводится вместе, так как эти ферменты дают возможность разделить нарушения в работе сердца и печени.
- до 6 недель – 0,37—3,0;
- до 1 года – 0,1—1,04;
- до 15 лет – 0,1—0,39.
- до 6 недель – 1,2—6,3;
- до 1 года – 1,44—8,0;
- 2—10 лет – 1,12—6,2;
- 11—15 лет – 1,35—7,5.
В период активного роста зачастую повышены печеночные пробы на ЩФ, поэтому этот показатель у детей не используют для определения наличия холестаза.
Результаты исследования могут подвергаться влиянию самых разных факторов, поэтому чрезвычайно важно, чтобы расшифровкой занимался опытный специалист, знающий полную картину.
Печеночные пробы при беременности назначаются в обязательном порядке минимум 1 раз за весь срок. Зачем это необходимо? Беременность создает значительную нагрузку на организм, к тому же многие процессы в нем изменяются под действием гормонов. Также во время беременности могут обостряться хронические заболевания печени и возникать новые.
Болезни печени и ее патологии во время беременности могут оказать значительное негативное влияние как на мать, так и на ребенка. Это объясняет, почему так важно следить за результатами проведенных печеночных проб и следовать всем назначениям врача.
Биохимия во время беременности включает в себя 4 пункта: АЛТ и АСТ, ГГТ, ЩФ, билирубин.
Во время беременности результаты анализов могут существенно отличаться от обычных. Нормы показателей на этот период установлены на следующем уровне:
- АЛТ — до 31 ед/мл;
- АСТ — до 31 ед./мл;
- ГГТ — до 36 ед./мл;
- ЩФ – 40— 150 ед/мл;
- билирубин (общий) — 3,4— 21,6 мкмоль/л.
Проведение анализа на печеночные пробы позволяет эффективно оценить состояние и функционирование такого важного органа, как печень. Исследование уровня основных показателей в крови дает возможность определить причину болезни и направление лечения.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения печени существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник
Беременность – это прекрасное, но в то же время и очень серьезное состояние для женщины. Повышенная нагрузка на все системы органов способствует развитию множества компенсаторных реакций, в результате которых организм функционирует на пределе возможностей. Печень при беременности подвергается колоссальным нагрузкам, так как выполняет двойную работу.
Роль печени во время беременности заключается в выполнении следующих функций:
- накопление и поддержание уровня гликогена, витаминов (А, Д, В, К и др.), железа в организме;
- регуляция выработки и выведения холестерина;
- дезинтоксикация (связывание и выведение токсинов, вырабатываемых как самим организмом, так и поступающими из вне);
- участие в работе свертывающей и противосвертывающей систем крови;
- выработка защитных факторов системы иммунитета;
- образование желчи, необходимой для правильного переваривания и всасывания пищи в тонком кишечнике;
- поддержание белкового обмена в организме;
- является главным депо крови в организме (содержит около 1 литра);
- превращает токсичный аммиак (продукт распада белка) в безвредную для организма мочевину.
В организме человека печень выполняет более 500 важнейших биохимических функций и ежедневно пропускает через себя более 2000 литров крови.
Боли в области печени при беременности длительное время имеют слабый ноющий характер. Это связано с тем, что в ткани самого органа практически отсутствуют нервные окончания. Все болезненные симптомы возникают при растяжении печеночной капсулы, которая хорошо иннервирована. Появление сильных болей означает более тяжелое течение заболевания.
Поражение печени при беременности также может сопровождаться следующими симптомами:
- слабостью;
- потерей аппетита;
- тошнотой и рвотой (часто эти состояния воспринимаются как проявления токсикоза и не связываются с печеночной патологией; некоторым отличием является отсутствие связи рвоты с неприятными запахами);
- горечью во рту, особенно натощак;
- болями в животе, не имеющими определенной локализации;
- пожелтением кожных покровов, склер глазных яблок, слизистых оболочек;
- скоплением свободной жидкости в животе (асцит беременных – труднодиагностируемое состояние из-за увеличенной матки);
- потемнением мочи;
- обесцвечиванием кала.
Основными причинами болей в печеночной области являются патологии, развившиеся уже во время гестации. К наиболее частым болезням печени при беременности относят:
- острую жировую дистрофию печени;
- развитие гестоза с переходом в преэклампсию и эклампсию;
- HELLP-синдром;
- холестаз беременных;
- патологии желчевыводящих путей;
- острый разрыв печени;
- гепатоз печени.
Во время беременности, особенно в 3 триместре или при вынашивании двойни, распространена ситуация, когда ребенок давит на печень. Из-за сильного сдавливания некоторых печеночных участков может произойти нарушение оттока желчи. В результате этого наблюдается расширение внупеченочных желчных протоков, проявляются симптомы диспепсии. В таких ситуациях можно посоветовать женщине больше времени проводить лежа на левом боку. Полностью избавиться от этого неприятного состояния помогут только роды.
Гемангиома печени у беременной женщины – распространенное доброкачественное образование, имеющее сосудистую природу. В большинстве случаев это врожденное состояние, не требующее экстренного медицинского вмешательства. В зависимости от размеров новообразования, заболевание проявляется по-разному.
Гемангиомы до 6-7 см могут быть обнаружены только во время проведения УЗИ-диагностики, совершенно никак не проявляясь до этого. Образования большего диаметра вызывают симптомы тошноты и рвоты, тяжести в правом подреберье, ноющих болей. Долгое время патология может существовать в неактивном состоянии, однако резкое изменение гормонального статуса во время беременности может спровоцировать скачок ее роста.
Опасность гемангиомы в возможности разрыва образования во время потужного периода родов. Именно поэтому в конце третьего триместра проводится контрольное УЗИ печени. В зависимости от ее размеров и расположения решается вопрос о способе родоразрешения: естественным путем или с помощью операции кесарево сечение.
Лечение и удаление самого новообразования проводится уже после родов. Для этого применяются как стандартное хирургическое удаление, так и лазерная и лучевая терапия, а также криодеструкция.
Причиной, по которой печень при беременности не справляется, является не только механическое сдавление органа маткой, но и повышение ферментативной нагрузки. Об этом свидетельствует увеличение в крови беременной женщины печеночных ферментов: АЛаТ, АСаТ, ГГТ, ЛДГ, холинэстеразы, протромбиназы и щелочной фосфатазы.
Повышение количества этих ферментов связано с токсическим воздействием на паренхиму печени и ее клеточным разрушением. В зависимости от срока гестации допускаются некоторые отклонения от нормальных значений. При этом обязательно проводить динамический мониторинг измененных показателей для своевременного начала проведения лечебных мероприятий.
Острая жировая дистрофия печени у беременных – это грозное осложнение беременности, при котором нормальная печеночная ткань замещается жировыми включениями. В результате этого возникает острая печеночная недостаточность.
В настоящее время заболевание встречается достаточно редко, что объясняется тщательным мониторингом за состоянием беременной женщины в течение всего срока гестации.
Первые признаки заболевания проявляются после 30-й недели следующими симптомами:
- тошнотой и частой мучительной рвотой;
- разлитыми болями в животе;
- желтухой.
Важно! Патология чаще встречается у первородящих, а риск ее возникновения повышается при многоплодной беременности.
Диагностические критерии жировой дистрофии:
- общий анализ крови: увеличение лейкоцитов и уменьшение тромбоцитов;
- УЗИ: диффузное увеличение эхогенности печени;
- гистологическое исследование: выявляются набухшие эритроциты с жировыми включениями различных размеров.
Материнская смертность при данном состоянии высока: до 20% случаев. Внутриутробная гибель плода при несвоевременном родоразрешении достигает 50%. Летальные исходы чаще наступают из-за развития ДВС-синдрома или почечной недостаточности.
Основным лечением жировой дистрофии является стимуляция родов или проведение операции кесарево сечения. На ранних сроках и при легком течении патологии возможна госпитализация в стационар и тщательное наблюдение за состоянием беременной с проведением симптоматической коррекции.
Незначительное увеличение печени при беременности без изменения ее структуры и повышения печеночных ферментов не является признаком патологии. Такое может случиться из-за повышенной нагрузки на кровеносную или пищеварительную системы. Возникает чаще в третьем триместре.
Механизм развития этого состояния включает появление отечности паренхимы печени. Из-за отека происходит нарушение обменных процессов в организме, а также кислородное голодание печени. В таком случае проводится поддерживающая коррекционная терапия до самых родов.
Изменения же структурности печеночной ткани или печеночных ферментов, появление диспептических симптомов наравне с увеличением печени, могут говорить о развитии:
- вирусного поражения (гепатиты В, С, мононуклеоза);
- тяжелого гестоза;
- амилоидоза;
- стеатоза.
Гепатоз печени – это собирательное название, включающее в себя любое нарушение обменных процессов в гепатоцитах (печеночных клетках). Наиболее часто состояние, возникающее во время беременности – холестатический гепатоз. Возникает после 25-26 недель гестации и встречается примерно в 1% случаев всех беременностей.
Заболевание по течению и проявлениям схоже с острой жировой дистрофией печени. Симптомы холестатического гепатоза печени при беременности:
- слабость и вялость;
- диспептические расстройства: потеря аппетита, тошнота, рвота, горечь во рту;
- распространенный зуд по всему телу;
- желтушность кожных покровов;
- обесцвечивание кала.
Лечение заключается в проведении симптоматической поддерживающей терапии. В 80% случаев для предотвращения развития осложнений проводится преждевременное родоразрешение. В послеродовом периоде гепатоз может стать причиной развития массивного кровотечения, так как в печени нарушается выработка свертывающих факторов крови.
Основными диагностическими мероприятиями при исследовании состояния и функции печени во время беременности являются:
- общий анализ крови (особенно важные показатели – лейкоциты и тромбоциты);
- общий анализ мочи (важен цвет);
- анализ кала (важен цвет);
- коагулограмма (для определения активности выработки факторов свертывания);
- биохимический анализ крови (общий белок и фракции, билирубин и фракции, печеночные ферменты, мочевина, креатинин, электролиты);
- УЗИ (обращается внимание на размеры, структурность, наличие патологических включений и т.д.).
Беременные женщины часто задают вопрос: можно ли делать УЗИ печени при беременности? Ответ прост: можно, а при показаниях даже необходимо. Для плода эта процедура не несет никакой опасности. Направление ультразвука не совпадает с расположением матки, а потому будущей маме можно не волноваться о частом проведении УЗИ.
УЗИ печени беременной женщине при отсутствии каких-либо жалоб с ее стороны, а также хороших анализах во время беременности не требуется. Однако при возникновении симптомов поражения печени или повышения печеночных ферментов ультразвуковое исследование показано на любом сроке гестации.
Нормальные показатели УЗИ печени во время беременности:
Не расширена, диаметр от 10 до 13 см
Внутрипеченочные желчные протоки
Не расширен, диаметр 3-5 см
Любые изменения печени и отклонения от норм следует рассматривать только в сочетании с лабораторными исследованиями крови.
Диффузные изменения являются самой частой патологией печени при беременности. В большинстве случаев они не представляют угрозы жизни и здоровью матери и плода и постепенно проходят после родов. Такое состояние характерно для чрезмерного разрастания стромы в паренхиме.
Само по себе оно не является патологией и не требует медикаментозной коррекции. Однако в сочетании с дополнительными признаками поражения печени является одним из симптомов различных заболеваний этого органа.
Для определения функции печени беременной женщине назначается биохимический анализ крови на печеночные ферменты, включающий следующие лабораторные показатели:
1. Индикаторные показатели. Необходимы для определения клеточного разрушения органа, показывают степень поражения. К ним относят:
- АСаТ (аспартатаминотрансфераза) – до 31 ЕДл (во время токсикоза допустимо незначительное увеличение);
- АЛаТ (аланинаминотрансфераза) – до 31 ЕДл (во время токсикоза допустимо незначительное увеличение);
- ГГТ (гаммаглутамилтрансфераза) – до 36 ЕДл (возможно повышение во втором триместре);
- ЛДГ (лактатдегидрогеназа) – от 136 до 234 ЕДл (нормальным считается незначительное увеличение в 3 триместре).
2. Секреторные показатели. Показывают степень активности печени в работе противосвертывающей системы крови. К ним относят:
- холинэстераза – 5300-12900 ЕД/л;
- протромбиназа – 80-120% — 1 триместр; 80-125% — 2 триместр; 80-130 – 3 триместр;
3. Экскреторный показатель. Определяет функционирование билиарной системы:
- щелочная фосфатаза – до 150 ЕДл (допустимо незначительное увеличение после 20-й недели гестации).
Также важными показателями работы печени в биохимическом анализе крови являются:
- общий билирубин – 3,4 – 21,6 ммольл;
- прямой билирубин — 0 – 7,9 ммольл;
- непрямой билирубин – 3,4 – 13,7 ммольл;
- общий белок – 63 – 83 гл;
- альбумин – 1 триместр – 32 – 50 гл; 2 триместр – 28 – 55 гл; 3 триместр – 25 – 66 гл;
- глобулин – 28 – 112 гл (в 3 триместре допускается его значительное превышение нормы);
- холестерин – 6,16 – 13,72 гл (показатель может изменяться в зависимости от возраста беременной)
- мочевина – 2,5 – 7,1 ммольл (в третьем триместре до 6,3).
Важно! Сдача крови для проведения анализа в обязательном порядке должна проводиться в первую половину дня и строго натощак.
Плохие показатели печени при беременности обязательно должны быть взяты на динамический контроль. Выставление диагноза производится только после проведения повторных анализов.
Для каждого заболевания печени разработаны индивидуальные протоколы терапии. В большинстве случаев, лечение печени беременным женщинам проводится лишь в качестве симптоматического воздействия, которое направлено на поддержание функции органа.
Некоторые заболевания (гемангиома, диффузные изменения) не требуют медикаментозной коррекции и просто наблюдаются лечащим врачом. Основная терапия печени проводится после беременности. Более грозные состояния, такие как острая жировая дистрофия или холестатический гепатоз, требуют обязательного применения специальных препаратов для печени при беременности.
Лечение печени при беременности в 1 триместре необходимо лишь в случаях, когда поражение органа произошло еще до зачатия. В таких случаях врачом решается возможность вынашивания беременности на фоне существующей патологии и определяются риски осложнений при ее протекании.
При вопросе что делать, если болит печень при беременности, существует только одно верное решение: обратиться к специалисту. Осложнения, возникающие при тяжелом течении печеночных патологий, могут привести к самым серьезным последствиям: гибели матери или плода. А потому, при проблемах с печенью при беременности, женщина в обязательном порядке должна выполнять рекомендации лечащего врача. Это поможет благоприятному протеканию беременности и рождению здорового малыша.
Анастасия Винарская, акушер-гинеколог, специально для Mirmam.pro
источник
Печеночные пробы – группа лабораторных исследований, направленных на проверку работы печени. Для организма печень является важнейшей «лабораторией», в которой каждую минуту проходят десятки химических реакций. Ее работа зависит от всех веществ, поступающих в организм, и анализа на печеночные пробы позволяют получить большое количество информации о состоянии пищеварительного тракта и не только.
Такие анализы могут быть назначены при приеме на работу, при беременности, на различных медкомиссиях, а также при появлении симптомов заболеваний.
Описание метода исследования
Печеночные пробы представляют собой комплекс исследований крови, которые назначаются в нескольких основных случаях:
- Больной жалуется на симптомы заболеваний печени: боль в правом подреберье, появление чувства тяжести и тошноты, повышение температуры. Также может наблюдаться желтуха – пожелтение кожи и глазных склер.
- Необходимо контролировать вирусные заболевания печени, к ним относят все виды гепатитов. Кроме того, анализы проводят при застое желчи, при воспалении печеночных протоков и других патологических процессах.
- Злоупотребление алкоголем. Именно печень принимает на себя основной удар во время запоев: она способна нейтрализовать токсины, однако при длительном употреблении алкоголя клетки печени разрушаются.
- Длительное употребление лекарств. Многие препараты негативно влияют на печень, поэтому выделяют особый лекарственный гепатит.
Также такие анализы берут при холецистите, панкреатите и других воспалительных заболеваниях печени и желчного пузыря. Основное назначение печеночных проб — определение количество ферментов печени в крови, и на этой основе сделать вывод о течении заболевания.
Норма и отклонение от нормы показателей анализа
Есть несколько основных анализов, которые входят в печеночные пробы: расшифровка позволяет определить степень отклонения от нормы, и на этой основе врач сделает выводы и назначит лечение.
В основную группу входят несколько видов исследований:
- Анализ на общий билирубин. Это результат распада эритроцитов, переносящих гемоглобин, нормальное значение этого параметра 3,4 – 18,5 мкмоль/литр. Увеличение билирубина в крови может свидетельствовать о целом ряде патологий: в их числе гепатит А, В, С, цирроз печени, раковые опухоли, интоксикация организма вследствие употребления ядов. Различают прямой, непрямой и конъюгированный билирубин, врач определит степень отклонения фракций от нормы и сделает необходимые выводы.
- АЛТ. Под этой аббревиатурой скрывается аланинаминотрансфераза – фермент, который в организме вырабатывается именно клетками печени. Нормальное значение составляет 0,2 – 0,68 нмоль/сантилитр, повышенное содержание АЛТ в крови говорит о поражении печени и разрушении ее клеток. Это может происходить при воспалительных процессах в печени метастазах, циррозах. Если АЛТ повышается, а билирубин снижается – это говорит о самом опасном течении вирусного гепатита: иммунная система уничтожает вирус, но при этом она же разрушает клетки печени. Такое течение болезни характерно при заражении гепатитом В молодых и ранее здоровых людей. Спасти человека сможет только пересадка печени.
- ГГТ. Аббревиатура расшифровывается как гамма-глутаминтранспептидаза – это фермент печени и желчных протоков. Повышение количества этого фермента в крови наблюдается при приемах лекарств, при приеме алкоголя, при вирусных заболеваниях, циррозе, раковых опухолях. Однако этот параметр должен учитываться вместе с другими пробами, часто параллельно с анализами назначается УЗИ.
- Щелочная фосфатаза – фермент, участвующий в транспортировке фосфора в организме. Норма составляет 38- 126 Ед/литр, повышение наблюдается при беременности, в подростковом возрасте, однако уровень содержания этого фермента резко увеличивается при заболеваниях печени. Это вирусный гепатит, рак, появление метастазов. При анемии, напротив, уровень ЩФ будет сниженным.
- Альбумин – транспортный белок, норма содержания которого в крови составляет 38-48 грамм/литр. Этот белок удерживает жидкую часть крови и предотвращает возникновение отеков, он выполняет очень важную функцию. Его содержание уменьшается при заболеваниях печени, а повышение может наблюдаться при поносах с резкой потерей жидкости, воспалительных процессах с повышением температуры.
Если назначаются печеночные пробы, результаты будут оцениваться по всему комплексу параметров. Ни одно значение не изменяется по отдельности: врач будет оценивать общую картину, которая также будет сравниваться с результатами УЗИ и других исследований. Только после этого будет выставлен диагноз и назначено соответствующее лечение.
Анализ может стать по-настоящему результативным только при соблюдении правил его проведения.
Печень чутко реагирует на малейшие изменения в состоянии организма, и при нарушении режима картина уже будет неточной.
Есть несколько основных требований при проведении анализов:
- Кровь сдается натощак, с последнего приема пищи должно пройти не менее 7-10 часов. Именно поэтому печеночные пробы чаще всего берут в утренние часы.
- Сутки до проведения анализов нельзя заниматься тяжелой физической работой, также нужно отказаться от тяжелых физических тренировок.
- Анализ нельзя проводить в запойный период и на следующий день после употребления алкоголя. При лечении последствий алкоголизма необходимо особенно строго соблюдать режим, даже небольшая доза спиртного может очень сильно исказить результаты анализов.
- Желательно не курить в течение нескольких часов перед анализом – курение также влияет на результат, так как именно печень обезвреживает все токсины, поступающие в организм.
В некоторых случаях анализ может быть назначен повторно, если у врача есть сомнения в точности результатов. Помимо нарушения правил, подготовки к анализам, на него могут повлиять еще некоторые факторы: в их числе ожирение, сидячий образ жизни, прием лекарственных препаратов, интенсивная физическая зарядка перед походом в больницу.
Больше информации о печеночных пробах можно узнать из видео.



