Наконец наступил второй триместр беременности. Он считается лучшим периодом в ожидании малыша. Ведь токсикоз уже не мучает, а животик еще не такой большой, чтобы доставлять дискомфорт. Но и в сейчас нужно уделять своему организму особое внимание. Какие анализы и обследования нужны будущей маме во втором триместре беременности?
Вам кажется, что сданы уже все мыслимые и немыслимые анализы, и теперь Вы до конца беременности можете не волноваться о своем здоровье. Но это не так. С наступлением такого волнующего периода в жизни, обследоваться у врача нужно регулярно. Конечно, это не значит, что с Вашим организмом что-то не в порядке. Просто доктору нужно постоянно следить за тем, чтобы кроха нормально развивался, а его мама при этом не страдала.
Второй триместр беременности — это три месяца между 13-й и 26-й неделями беременности. За это время малыш успеет вырасти с 8 до 35 см и к 26-й неделе будет весить около килограмма. Этот прогресс Вы будете замечать ежедневно. Между 18 и 20 неделей кроха уже начнет шевелиться.
На этом сроке Вам придется посещать женскую консультацию раз в 3 недели. Во время каждого осмотра доктор измерит живот и высоту дна матки, кровяное давление, взвесит и послушает сердцебиение плода.
Раз в месяц придется сдать общий анализ крови и общий анализ мочи. RW и ВИЧ повторно сдаются на 22 неделе. Помните, что сдавать их нужно строго натощак.
На 14-18 неделе беременности врач также может направить Вас сдать кровь на уровень альфа-фетопротеина (АФП). Этот анализ поможет выявить у малыша серьезные пороки: синдром Дауна, нарушение формирования спинного мозга, гидроцефалия и др.
Второе УЗИ сделать нужно на 18-22 неделе беременности. Это исследование позволит увидеть ребенка задолго до его рождения и определить, все ли с малышом в порядке. В этот раз делать УЗИ с полным мочевым пузырем уже не обязательно, потому как появились уже собственные околоплодные воды. Они-то и позволяют проводить ультразвуковые волны.
Во время этого исследования врач сможет определить:
— количество плодов (при первом УЗИ не всегда можно определить);
— предлежание малыша, его размер и вес;
— расположение, толщину и степень зрелости плаценты;
— длину шейки матки и состояние внутреннего зева;
— количество околоплодных вод;
— пол ребенка (но не всегда достоверно).
Из необычных и непривычных для Вас анализов во втором триместре беременности могут быть: биохимический скрининг патологии плода и консультация генетика. Врач может посоветовать пересдать анализ на TORCН-инфекции, если в каких-то из них были повышены титры антител. Но мы будем надеяться, что это не понадобится, потому что Вы сдали все эти анализы еще на этапе планирования беременности.
Также врач может посоветовать сдать тройной тест. Это исследование крови на ХГЧ, АФП и свободный Эстриол. Делают его для выявления патологии плода или при возникшей угрозе прерывания беременности. Сделать этот тест также стоит, если у кого-то из родственников были обнаружены врожденные пороки развития.
Главное — не переживайте, если анализов придется сдавать много. Ведь так Вы сможете точно быть уверенной, что с Вами и малышом все в порядке. Будьте здоровы и легкой Вам беременности!
Это интересно: Все этапы беременности (видео)
ИНФОРМАЦИЯ О ВТОРОМ ТРИМЕСТРЕ БЕРЕМЕННОСТИ
источник
Продолжаю мини-блог для будущих мам на основе своего опыта и знаний. Начало тут http://www.baby.ru/blogs/post/209254624-185382320/
Итак, первый триместр позади, как и первое узи и скриннинг. Что дальше? А дальше — у кого был токсикоз, в большинстве случаев проходит именно во втором триместре. И начинается счастливое ожидание первых шевелений. Матка растет, малыш тоже. Со второго триместра доктор начинает измерять и записывать в обменку ВСДМ — высоту стояния дна матки. Ниже привожу значения, оптимальные для этого периода. Если значение выходит за границы нормы в большую сторону — это говорит либо о многоплодной беременности, либо о многоводии, либо о крупном плоде, либо о том, что срок беременности определен неверно.
20 недель — не только экватор, это еще и тот момент, после которого дно матки начинает расти выше пупка.
Когда ждать первых шевелюшек? Это все индивидуально — зависит от того, какая по счету беременность, насколько чувствителен организм женщины, по какой стенке расположена плацента. В норме шевеления начинают ощущаться женщиной с 13 по 23 акушерские недели беременности. И не факт, что это будут приятные ощущения.
На каком сроке делают второе УЗИ и когда узнать пол ребенка? Второе плановое узи проводится на сроке 20-24 недели, на нем происходит оценка развития внутренних органов малыша, характер расположения плаценты. Пол ребенка по узи можно определить после 16 недели беременности, но чем позже, тем точнее, но лучше — до 24 недели, потому что потом ребеночку остается крайне мало пространства, он съеживается и рассмотреть «кто там» не всегда получается. Интересные особенности — обычно девочки прячут за ножками или еще как свою половую принадлежность, мальчики же, напротив, чаще всего выставляют «хозяйство» на всеобщее обозрение. На сроке 20-24 недели можно сделать и объемное узи — лицо малыша уже сформировано, можно будет даже понаблюдать за мимикой и при желании оставить на память фото/видео. Если очень хочется узнать пол ребенка наверняка — лучший способ — сдать маме анализ своей крови, обычно такой анализ проводится в тех лабораториях, которые делают анализ днк, цена вопроса ориентировочно 5 т.р. Вероятность — максимальная, гарантии тоже дают, главное — чтобы плод был один и есть еще ряд рекомендаций для более достоверного анализа, о которых расскажут в самой лаборатории.
Если на сроке 20 недель и более отправили на допплерографию — не надо расстраиваться, это по сути то же самое узи, просто доктору необходимо удостовериться, что связь плацента-пуповина оптимальна и малыш получает достаточно кислорода по сосудам, которые связывают его с мамой.
Истмико-цервикальная недостаточность — в норме шейка матки у беременной женщины должна быть закрыта и иметь определенные нормы-размеры, плотная, 3-4см, если женщина повторнородящая и последние роды были не так давно — размер может быть меньше. Рыхлая консистенция или короткая шейка матки могут стать поводом для наложения специального кольца-пессария или шва, чтобы предотвратить угрозу преждевременных родов. Размеры и характер шейки доктор может определить по узи, либо при осмотре на кресле.
Коагулограмма / гемостазиограмма — проще говоря, анализ на свертываемость крови. Если тромбоцитов будет слишком много — более 320 — назначат препараты, «разжижающие» кровь.
Второй биохимический скриннинг или тройной тест — АФП+ХГЧ+РАРР-А — проводят на сроке 16-18недель — также, как и первый, определяет возможные генетические аномалии. Ниже привожу нормы для данного срока:
Если один из маркеров или все три имеют отклонения — это не повод расстраиваться. Причины отклонений:
— гормональные нарушения, связанные с щитовидкой;
— неверно сданный анализ или неверно определенный срок беременности
В любом случае прежде, чем проводить процедуру амниоцентеза, которая не так уж и безопасна, пересдайте анализ. Важно помнить, что кровь из вены надо сдавать утром натощак, накануне, особенно вечером избегать вредной пищи — жирное, жареное, соленое. Также для определения вероятных нарушений могут направить на экспертное узи или к генетику.
Глюкозотолерантный тест — доктор может назначить в 22-24 недели, если есть риск диабета. Тест противный, но лучше его сделать.
Во втором триместре походы к доктору становятся чаще, соответственно и анализ мочи приходится сдавать чаще. В предыдущем посте я уже писала о важности анализа мочи, сейчас приведу ниже еще и табличку для «нормы».
Кроме того, во время регулярного осмотра доктором где-то с 18 недели можно определить без узи характер расположения плода — головное или тазовое предлежание, продольное или поперечное положение. И, разумеется, должно четко и ясно прослушиваться сердцебиение малыша.
Анализ крови — в норме на вторую половину второго триместра уровень гемоглобина не должен падать ниже 110, а глюкозы натощак — 3,5-5,5
Выделения — во втором триместре увеличивается секреция, так что это нормально, если выделения не доставляют неудобства — неприятный запах или зуд. Если выделения имеют коричневый, красный, желтый или зеленый оттенок — это повод срочно обратиться к врачу.
Растяжки — рекомендуют, начиная с 14-16 недели беременности, пользоваться кремами, их предупреждающими. К сожалению, это помогает не всем и не всегда.
Бессонница — в начале второго триместра она многих просто преследует, рецептов избавления много, но не всегда они помогают — если беременная соблюдает режим, ей хватает свежего воздуха и кислорода, причина бессонницы может быть гормональной либо на фоне недостатка необходимых организму витаминов и минералов.
Стул — матка растет, внутренние органы смещаются, гормоны влияют на гладкую мускулатуру кишечника, что вместе вызывает запоры. Если обычная диета — чернослив, например — не помогает, не стоит бежать в аптеку и покупать лекарство от запоров — эти лекарства во время беременности могут спровоцировать тонус матки. Мне, например, из безопасных препаратов помогло увеличение потребления калия в организме, а также — Нормазе (его можно даже грудничкам). В любом случае перед приемом любого лекарства во время беременности необходимо проконсультироваться с врачом.
Вес — считается, что в норме во втором триместре женщина должна прибавлять не более 500г в неделю. Опять же, данные показатели индивидуальны. Я на конец второго триместра прибавила за все время беременности только 3кг, при этом животик у меня по размерам и объему уже на 20 неделе беременности принимали за «семимесячный срок». Если доктор считает, что вы набирается слишком много — не спешите садиться на диету, беременным они вообще не нужны, максимум один разгрузочный день в неделю — ваш организм «не дурак», сам знает, сколько каких веществ ему необходимо. Доктор просто хочет перестраховаться и оградить Вас от возможных осложнений, вызванных лишним весом — отеки, диабет, гестоз, пиелонефрит и т.д.
Изжога и отдышка — могут быть связаны не только с питанием, но и с растущей маткой, которая давит на внутренние органы.
Отеки — первое правило — следить за потреблением жидкости и диурезом, а также ограничить потребление соли.
Боли в пояснице, варикоз и бандаж — из-за роста матки, смещающегося центра тяжести и увеличения нагрузки на опорно-двигательный аппарат, могут начаться как боли в пояснице, так и варикоз. В первом случае поможет бандаж — при примерке может не подойти ни один; бандажи, к сожалению, не учитывают индивидуальные особенности фигуры. Во втором случае — есть специальное компрессионное белье для беременных, дополнительные средства — кремы и мази — только после консультации с флебологом и гинекологом.
Как спать? На животе — уже давно никак, так что — кому как удобно. Можно купить специальную подушку для беременных, либо подкладывать подушки-одеяла — под живот, согнутую ногу и т.д.
источник
При беременности очень важно регулярно посещать врача и проходить все необходимые плановые обследования. Так вы сможете следить за своим здоровьем и развитием ребенка, а в случае возникновения каких-либо проблем врачи успеют вовремя оказать необходимую помощь.
Обращаться в женскую консультацию для постановки на учет лучше всего на сроке беременности 6–8 недель. Для оформления нужно предъявить паспорт и полис обязательного медицинского страхования (ОМС). Кстати, при ранней постановке на учет (до 12 недель) полагается единовременное денежное пособие. При нормальном течении беременности рекомендуется посещать гинеколога не менее семи раз за весь период вынашивания ребенка. В I триместре – раз в месяц, во II триместре – раз в 2–3 недели, с 36 недели и до родов – раз в неделю. Также за время беременности нужно будет обязательно пройти три скрининговых ультразвуковых исследования: на сроке 11–14 недель, 18–21 неделя и 30–34 недели.
На первом приеме акушер-гинеколог осматривает женщину, подтверждает факт беременности, оценивает состояние стенок влагалища и шейки матки. Также доктор измеряет вес, рост, артериальное давление и размер таза будущей мамы – в дальнейшем эти параметры будут фиксироваться при каждом осмотре. Помимо этого, врач заполняет необходимые документы, дает рекомендации по питанию и приему витаминов, выписывает направления на анализы и к другим специалистам.
Мазок на флору при беременности. Врач обязательно берет мазок на флору и цитологию для микроскопического исследования. Повторно мазок на флору при беременности берут на 30-й и 36-й неделе. Анализ позволяет определить развитие воспалительного процесса, выявить инфекции. При любых отклонениях от нормы назначают дополнительные исследования, к примеру тест на заболевания, передающиеся половым путем (ЗППП). Если их обнаруживают, врач принимает решение о целесообразности лечения. Некоторые инфекции представляют опасность для нормального развития плода, могут привести к появлению хромосомных отклонений, поражению плаценты и различных органов ребенка – их имеет смысл лечить. Из медикаментозных препаратов чаще всего применяют средства местного воздействия, не содержащие антибиотиков (свечи, кремы); начиная со второго триместра беременности, врач может назначить антибактериальные препараты.
Общий анализ мочи при беременности. Позволяет быстро оценить общее состояние здоровья беременной женщины и работу ее почек. В дальнейшем его проводят при каждом посещении врача в течение всего срока вынашивания ребенка. Собирать мочу нужно в специальный пластиковый контейнер (их можно купить в аптеке) утром, сразу после пробуждения. В ночное время почки работают активнее, в результате моча становится более концентрированной – это позволяет точнее провести диагностику.
В норме моча должна быть светло-желтой и практически прозрачной. Темная, мутная моча – верный признак отклонений в работе организма. Это могут быть, например, заболевания почек, органов мочеполовой системы, развитие инфекций или диабета и многое другое. Точнее определить, что именно не в порядке, сможет врач после изучения результатов анализа мочи. По изменениям некоторых показателей можно заподозрить развитие гестационного пиелонефрита (инфекционного воспаления почек, часто возникающего у беременных женщин из-за затрудненного оттока мочи) или гестоза (осложнение беременности, которое проявляется повышением давления, отеками и появлением белка в моче). Таким образом, регулярное исследование мочи позволяет своевременно отследить возникновение многих серьезных болезней и начать их лечение.
Общий (клинический) анализ крови при беременности. Один из самых информативных анализов, наряду с анализом мочи позволяет оценить состояние здоровья женщины в целом, указывает на наличие проблем в работе определенных систем организма. Анализ крови при беременности сдают три раза: при постановке на учет и затем в каждом триместре (в 18 и 30 недель), а при необходимости – чаще. Это позволяет врачу, ведущему беременность, следить за динамикой состояния пациентки и контролировать важные показатели. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели. Например, высокий уровень лейкоцитов и нейтрофилов указывает на то, что в организме идет воспалительный процесс. Низкий уровень гемоглобина говорит о дефиците железа в организме и вероятности развития анемии. Данное заболевание опасно тем, что плод недополучает кислород, это негативно влияет на его развитие, также повышается риск выкидыша и преждевременных родов. Высокие показатели по СОЭ (скорость оседания эритроцитов) говорят о возможном развитии сразу нескольких серьезных заболеваний, вплоть до онкологических, в этом случае проводят дополнительные исследования для уточнения диагноза. Тромбоциты отвечают за свертываемость крови, поэтому их высокий уровень говорит о том, что существует риск образования тромбов.
Коагулограмма. О том, как работает свертывающая система крови, судят и по коагулограмме, этот анализ делают раз в триместр, если нет отклонений. Показатели здесь в норме выше, чем до наступления беременности, так как во время нее повышается активность свертывающей системы.
Биохимический анализ крови при беременности. Обычно его делают одновременно с другими анализами крови. Он помогает выявить сбои в работе различных органов. Например, высокий уровень креатинина и мочевины указывают на нарушение работы почек. Высокий билирубин говорит о возможных проблемах с печенью, в том числе, о развитии желтухи беременных. Очень важный показатель – уровень глюкозы (анализ крови на сахар). Позволяет оценить работу поджелудочной железы и не пропустить начало развития довольно частого осложнения беременности – гестационного диабета. Это происходит потому, что во время беременности на поджелудочную железу приходится большая нагрузка. Повышенный уровень глюкозы в крови указывает на то, что железа не справляется со своими задачами.
Анализ на группу крови и резус-фактор. Врачи обязаны провести этот тест, даже если вам его уже делали раньше. Точно определить группу крови будущей мамы очень важно, так как в случае большой кровопотери или внеплановой операции эта информация может срочно понадобиться врачам, а делать анализ уже не будет времени. Если у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта, когда организм мамы будет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Это может иметь серьезные последствия: вызвать развитие анемии, выкидыш или внутриутробную гибель плода. Поэтому, если выясняется, что у женщины отрицательный резус-фактор, кровь сдает отец ребенка. Если у него положительный резус-фактор, будущая мама регулярно сдает анализ, чтобы отследить появление антител: один раз в месяц до 32-й недели беременности, а после этого срока и до конца беременности – два раза в месяц. Если это первая беременность и до 28-й недели антитела не появились, врачи предлагают ввести специальный препарат, блокирующий выработку антител в дальнейшем.
Анализ крови на ВИЧ, гепатит В и С, сифилис. Инкубационный период этих заболеваний длительный, они могут проявить себя не сразу или вовсе не проявляться в период беременности, результаты анализов также некоторое время могут быть отрицательными. Поэтому на ВИЧ и гепатит кровь проверяют два раза – в начале беременности и на 30–35-й неделе. Для диагностики сифилиса используют тест на реакцию Вассермана (RW) – его делают при постановке на учет, на сроке 30–35 недель и за 2–3 недели до предполагаемой даты родов. Если какое-либо из перечисленных серьезных заболеваний выявляется на раннем сроке, возможен вариант прерывания беременности, если на позднем – врач по возможности назначает лечение.
Анализ крови на TORCH-инфекции. Сюда относят: токсоплазму, краснуху, цитомегаловирус, герпес и некоторые другие инфекции. Они опасны не столько для здоровья мамы, сколько для развития ребенка. Если женщина до беременности перенесла заболевания, которые вызывают перечисленные инфекции, то у нее должен выработаться иммунитет к потенциально вредным для плода TORCH-инфекциям, а в крови будут присутствовать специальные антитела – их наличие и позволяет выявить данный анализ. Если же антител нет, врач расскажет будущей маме о мерах профилактики, которые она должна соблюдать.
Также в первые две недели после обращения в женскую консультацию женщине нужно будет посетить терапевта, эндокринолога, офтальмолога и отоларинголога, сделать электрокардиограмму. Если у будущей мамы есть проблемы со здоровьем, какие-либо хронические заболевания – могут понадобиться консультации других специалистов и дополнительные обследования при беременности.
Если беременность поздняя или есть другие показания, между 10-й и 12-й неделями врач может назначить пробу на ворсины хориона (ПВХ) – исследование тканей плаценты для определения хромосомных нарушений у зародыша.
«Двойной тест»
На сроке 11–14 недель по плану обследования при беременности делают первый скрининг, или «двойной тест». Его тоже используют, чтобы выяснить, есть ли риск появления у плода хромосомных отклонений, таких как синдром Дауна. Скрининг включает в себя ультразвуковое исследование, анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А).
Во II триместре рекомендуется посещать гинеколога раз в 2–3 недели, с 16-й недели врач во время осмотра начинает измерять высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Эти параметры будут фиксироваться при каждом посещении. В 18–21 неделю проводят второй скрининг или «тройной тест». С его помощью снова определяют наличие ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Все вместе эти показатели позволяют врачам сделать достаточно точный прогноз. Однако даже если обнаружится, что риск развития патологии у ребенка велик – это еще не приговор. В этом случае проводят дополнительные уточняющие исследования, например анализ околоплодных вод (между 14-й и 20-й неделями).
Также в период с 18-й по 21-ю неделю проводят второе плановое УЗИ, во время которого оценивают состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, также уже можно определить пол малыша.
Как правило, на 30-й неделе врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту. От 30-й до 34-й недели делают УЗИ в третий раз – для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, наличия обвития пуповины. На основе этих данных врач дает рекомендации относительно способа родоразрешения.
На сроке 32–35 недель проводят кардиотокографию (КТГ) – исследование работы сердечно-сосудистой системы эмбриона и его двигательной активности. При помощи этого метода можно определить, насколько хорошо себя чувствует ребенок.
С 36-й недели и вплоть до родов врач проводит плановый осмотр каждую неделю. В течение всего периода вынашивания малыша гинеколог может назначать дополнительные анализы или отправлять будущую маму на консультации к другим врачам – все зависит от особенностей течения беременности.
Обменную карту выдают в женской консультации на сроке 22–23 недели, и лучше всегда иметь ее при себе. Это важный медицинский документ беременной женщины, который понадобится при оформлении в роддом.
Обменная карта состоит из трех частей (талонов):
- Сведения женской консультации о беременной. Сюда акушер-гинеколог, наблюдающий женщину на протяжении всего периода беременности, вносит основную информацию: личные данные будущей мамы, группу крови и резус-фактор, перенесенные и хронические заболевания, сведения о предыдущих беременностях и родах, результаты осмотров, анализов, скринингов, УЗИ, КТГ, заключения других специалистов. Ознакомившись с этими данными, врач в роддоме сможет узнать всю необходимую информацию об особенностях данной беременности и оценить состояние здоровья женщины.
- Сведения родильного дома о родильнице. Заполняет врач перед выпиской женщины из роддома – вносит информацию о том, как прошли роды и период после них, о наличии каких-либо осложнений, делает отметки о необходимости дальнейшего лечения. Эту часть карты нужно будет отдать врачу женской консультации.
- Сведения родильного дома о новорожденном. Здесь фиксируют все параметры малыша: рост, вес, оценку по шкале Апгар (суммарный анализ пяти важных критериев состояния младенца) и другие. Эту часть карты нужно будет передать педиатру, который будет наблюдать ребенка, он заведет медицинскую карту и перенесет туда все необходимые данные.
источник
Здравствуйте, дорогие будущие мамочки!
Сегодня поговорим о том, какие анализы сдают во втором триместре беременности. Если все идет хорошо, и ничего не беспокоит сверх меры, вам нужно посетить врача всего два раза:
- Первый раз в 18-20 недель
- Второй раз в 24-25 недель
Что должен сделать врач при вашем посещении в 18-20 недель:
Врач, который вас наблюдает должен провести контрольное взвешивание, измерить ваш вес, чтобы понимать, как вы набираете, какова динамика.
Во втором триместре ваш врач начинает измерять высоту стояния дна матки.
Высота дня матки – это расстояние от верхнего края лонного сочленения до самой высокой точки матки. Врач измеряет вас обычной лентой (сантиметровой) в положении лежа. Затем замеряет окружность живота. Все эти данные заносятся в вашу карту.
Эти измерения позволяют:
- уточнить срок беременности
- рассчитать, приблизительно, сколько весит ваш малыш
- заподозрить многоводие или маловодие
Обычно давление во втором триместре понижается, а в третьем приходит в норму.
Связано это с выработкой прогестерона—гормона, который помимо своего специального предназначения (развитие беременности) оказывает непосредственное влияние на стенки сосудов, расширяя их, тем самым, обеспечивая лучшую циркуляцию крови, а значит лучшее снабжение малыша кислородом и питательными веществами. В ответ на расширение сосудов снижается давление.
Однако давление может начать повышаться, это встречается у 10% женщин. Такое состояние называют гипертонией. Сама по себе гипертония не является опасным диагнозом, но она может быть одним из симптомов развития некоторых осложнений беременности.
О давлении мы будем говорить позже, в отдельных статьях, так как это важная тема, и вам в ней нужно обязательно разобраться.
А сейчас я хочу дать вам пару рекомендаций, которые вас очень выручат и не дадут разволноваться на «ровном» месте.
Итак, во-первых, помните, само по себе высокое давление – не диагноз и не повод расстроиться и немедленно лечь в стационар.
Так бывает, что при одном виде врача, вы начинаете нервничать – давление повышается. И бывает так не редко, статистика показывает – у четверти пациентов это случается, это «боязнь белого халата».
Чтобы исключить диагноз и исследования, измеряйте давление не только у врача, но и дома. Тогда вам будет понятно, какое же у вас все-таки давление и как на вас влияют врача и халаты.
И еще, знайте, что очень много зависит от того, как вам измерили давление. Вот простые, но важные правила:
- вы должны быть расслаблены
- ноги нельзя скрещивать
- перед измерением давления нельзя пить энергетики, кофе, крепкий чай
- нельзя измерять давление на полный желудок
- давление измеряют сидя
- рука должна быть опущена
- тонометр наложен на руку на уровне сердца
- манжетка тонометра не должна вам жать руку еще до того как вы начали что-то замерять
- манжетку накладывают только на голую руку
- измеряют давление на обеих руках (разницу записывают в вашу карту)
Если вы меряете давление дома, то я рекомендую купить не электронный тонометр, а самый обычный.
Измерив давление, массу, высоту дна матки и прочее, врач направит вас на анализы.
Я пройдусь по обязательным и необязательным анализам.
Первым обычно назначают анализ мочи на белок для выявления признаков преэклампсии (следов белка – протеинурии), инфекции мочевыводящих путей (бактериурии) и других отклонений – например, наличие в моче ацетона или сахара.
Чтобы анализ был достоверным, важно правильно собрать мочу.
Предварительно нужно омыть наружные половые органы, выпустить немного мочи и собрать в баночку вторую порцию, так как в первую порцию мочи могут попасть выделения из влагалища и результат анализа будет неправильным. Нужно собрать утреннюю мочу в стерильную баночку 50-100 мл.
На этом сроке врач может:
- оценить развитие плода
- количество околоплодных вод
- определяет наличие или отсутствие пороков развития внутренних систем и органов ребенка
- уточнит срок беременности
- определить пол ребеночка
- оценить состояние плаценты и пуповину
- оценить длину шейки матки и состояние внутреннего зева
- оценит место прикрепления плаценты и ее качество
Это все обязательные анализы нормально протекающей беременности в 18-20 недель. Врач может послать вас на другие анализы, если по результатам УЗИ, анализа мочи, будет нужно что-то уточнить.
Пожалуйста, спрашивайте очень дотошно, зачем вас направляют на тот или иной анализ. Не стесняйтесь разбираться и спрашивать, так как не все анализы и исследования совершенно безопасны.
Биохимический скрининг не позволяет поставить диагноз. Он лишь с той или иной степенью вероятности позволяет выявить женщин с высоким или низким риском патологии. Чтобы поставить диагноз, требуются дополнительные методы исследования.
Рекомендуемые сроки тестирования: 16-21 неделя, оптимально 17 неделя.
Для проведения этого анализа нужно сдать кровь на 4 показателя:
- ХГЧ (хорионический гонадотропин)
- АФП (альфа-фетопротеин)
- Свободный эстриол
- Ингибин А
Не во всех городах и не во всех лабораториях можно сдать анализ сразу на 4 показателя, скрининг могут сделать по 2-м показателям (ХГЧ и АФП), тогда это будет двойной тест второго триместра. Он менее точен по сравнению с полным скринингом, но тоже позволяет определить риск синдрома Дауна, синдрома Эдвардса, анэнцефалии, дефекты позвоночника.
Хочу еще раз подчеркнуть – только определить риск, вероятность.
Результат скрининга не является диагнозом , а лишь показателем индивидуального риск, ВЕРОЯТНОСТИ наличия некоторых патологий у плода.
Если на этом скрининге врач видит определенный риск, то это говорит только о том, что нужно будет делать более глубокие исследования.
Врач снова измерит и запишет все нужные показатели:
- Вес
- Артериальное давление
- Высоту дна матки
И отправит на обязательные анализы:
В России давно стало нормой – направлять женщин на биопсию хориона и амниоцентез по любому поводу, а между тем вы должны знать, что эти анализы могут спровоцировать прерывание беременности.
Почитайте подробную статью про генетические анализы , и посмотрите, сколько к ней комментариев, сколько историй и вопросов у женщин.
Причина делать эти анализы должна у вас быть ОЧЕНЬ веской. Не только возраст – за 30. Сейчас большинство женщин только по одному возрасту сразу отправляют к генетику.
Ниже я перечисляю причины, по которым женщину действительно могут направить на анализы:
- Женщина подвергалась влиянию различных вредных факторов: радиации, химическим ядам и пр.
- До этой беременности были самопроизвольные выкидыши
- Женщина перенесла сильные вирусные инфекции на ранних сроках беременности
- Женщина старше 35 лет
- Женщина страдает алкоголизмом, наркоманией
- В семье уже есть ребенок с врожденной патологией
- У членов семьи женщины есть какие-либо наследственные заболевания
- Женщина принимала сильные лекарственные препараты на ранних сроках беременности
- Женщина беременна от близкого родственника
Если у вас сложилась такая ситуация, что нет никаких причин из списка выше, вы здоровы и хорошо себя чувствуете, а вас все равно направляют на анализ, мой вам совет – перестрахуйтесь, сходите на прием к другому врачу. Узнайте и его мнение.
В заключение этой статьи я бы хотела сказать, что во втором триместре нужно быть очень чуткой к себе, следить за весом, за своим самочувствием, измерять и записывать свое давление дома, нормально отдыхать, хорошо кушать. Нужно сдавать обязательные анализы и не паниковать, чуть только врач что-то заподозрил.
Бывает, что врач перестраховывается, бывает, что им движет какой-то интерес, а бывает, что и правда, нужно сдать несколько уточняющих анализов, чтобы развеять все подозрения.
Не рубите с плеча. Тут нет одного рецепта для всех – или все сдавайте всё или вообще только мочу и УЗИ. Нужно довериться своему врачу.
Если это не тот врач, которому можно доверять, его нужно поменять, даже если это врач вашей женской консультации. По закону вы можете встать на учет в любую ЖК, не по прописке, а по вашему свободному выбору.
источник
Ведение беременности осуществляется бесплатно в женской консультации районной поликлиники по месту жительства беременной.
О постановке на учет в женской консультации и последующих посещениях акушера-гинеколога читайте в этой статье.

| Срок беременности | Анализы | События (постановка на учет, врачебные осмотры, график посещения врачей) |
| До 12 недель | Ранняя постановка на учет в женскую консультацию Прием фолиевой кислоты весь I триместр не более 400 мкг/сутки; Калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) | |
| При первой явке | Врач акушер-гинеколог собирает анамнез, проводит общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез; антропометрию (измерение роста, массы тела, определение индекса массы тела); измерение размеров таза; осмотр шейки матки в зеркалах; бимануальное влагалищное исследование. | |
| Не позднее 7-10 дней после первичного обращения в женскую консультацию | Осмотры и консультации: — врача-терапевта; — врача-стоматолога; — врача-отоларинголога; — врача-офтальмолога; — других врачей-специалистов – по показаниям, с учетом сопутствующей патологии | |
| В первом триместре (до 13 недель) (и при первой явке) | 1. Общий (клинический) анализ крови. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин. 3 Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4 . Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение основных групп крови (А, В, 0) и резус-принадлежности. У резус-отрицательных женщин: а) обследование отца ребенка на групповую и резус- принадлежность. 7. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 8.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. | Посещение врача-акушера-гинеколога каждые 3-4 нед (при физиологическом течении беременности). Электрокардиография (далее – ЭКГ) по назначению врача-терапевта (врача-кардиолога). До 13 недель беременности принимается Фолиевая кислота не более 400 мкг/сутки; Калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы) |
| 1 раз в месяц (до 28 нед) | Анализ крови на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка) | |
| 11-14 недель | Биохимический скрининг уровней сывороточных маркеров: связанный с беременностью плазменный протеин А (РАРР-А) и свободная бета-субъединица хорионического гонадотропина (далее – бета-ХГ) | В кабинете пренатальной диагностики проводится ультразвуковое исследование (далее – УЗИ) органов малого таза. |
| После 14 недель – однократно | Посев средней порции мочи | Для исключения бессимптомной бактериурии (наличие колоний бактерий более 10 5 в 1 мл средней порции мочи, определяемое культуральным методом без клинических симптомов) всем беременным женщинам. |
| Во втором триместре (14-26 недель) | Общий (клинический) анализ крови и мочи. | Посещение врача-акушера-гинеколога каждые 2-3 недели (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
| 1 раз в месяц (до 28 недель) | Кровь на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка) | |
| 16-18 недель | Анализ крови на эстриол, альфа-фетопротеин, бета-ХГ | Только при поздней явке, если не проводился биохимический скрининг уровней сывороточных маркеров в 11-14 недель |
| 18-21 недель | В кабинете пренатальной диагностики проводится второе скрининговое УЗИ плода | |
| В третьем триместре (27-40 недель) | 1. Общий (клинический) анализ крови. 2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин. 3 Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени. 4 . Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови. 5. Общий анализ мочи. 6. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови. 7.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. | Посещение врача-акушера-гинеколога каждые 2 недели, после 36 недель – еженедельно (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, ВДМ, тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа. Калия йодид 200-250 мкг/сутки |
| 24-28 недель | Пероральный глюкозо-толерантный тест (ПГТТ) | |
| 28-30 недель | У резус-отрицательных женщин при резус-положительной крови отца ребенка и отсутствии резус-антител в крови матери | Введение иммуноглобулина человека антирезус RHO[D] |
| 30 недель | Выдается листок нетрудоспособности на отпуск по беременности и родам | |
| 30-34 недели | Третье скрининговое УЗИ плода с допплерометрией. Осмотры и консультации: — врача-терапевта; — врача-стоматолога. | |
| После 32 недель | При каждом посещении врача женской консультации помимо определения окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, определяют положение плода, предлежащую часть , врач проводит аускультацию плода с помощью стетоскопа. | |
| После 33 недель | Проводится кардиотокография (далее – КТГ) плода | |
| На протяжении беременности | В женских консультациях функционируют школы беременных, которые посещают будущие мамы вместе с папами. В процессе обучения происходит ознакомление с изменениями в организме женщины при физиологической беременности, знакомство с процессом родов, правильным поведениям в родах, основами грудного вскармливания. | |
| Более 37 недель | Госпитализация с началом родовой деятельности | |
| 41 неделя | Плановая госпитализация для родоразрешения | |
| Не позднее 72 часов после родов | Всем женщинам с резус-отрицательной группой крови, родившим ребенка с положительной резус-принадлежностью либо ребенка, чью резус-принадлежность определить не представляется возможным, независимо от их совместимости по системе АВ0 | Повторное введение иммуноглобулина человека антирезус RHO[D] |
| Послеродовый период | 1. Раннее прикладывание к груди 2. Рекомендации по грудному вскармливанию. 3. Консультация врачей-специалистов по сопутствующему экстрагенитальному заболеванию (при наличии показаний). 4. Туалет наружных половых органов. 5. Сухая обработка швов (при их наличии). 6. Снятие наружных нерассасывающихся швов (при их наличии) на 5 сутки. 7. Ранняя выписка. | |
| Ежедневно в послеродовом периоде | 1. Осмотр врача-акушера-гинеколога; 2. Осмотр и пальпация молочных желез. | |
| На 3 сутки после родов | УЗИ органов малого таза | |
| После родоразрешения посредством кесарева сечения | 1. Общий анализ крови, общий анализ мочи. 2. Биохимия крови (по показаниям). | УЗИ органов малого таза |
Каждая женщина помимо медицинских аспектов течения беременности, должна знать правовые аспекты, касающиеся любой беременной.
В соответствии с Приказом Министерства здравоохранения и социального развития Российской Федерации (Минздравсоцразвития России) от 01.02.2011г. N 72н «О порядке расходования средств, перечисленных медицинским организациям на оплату услуг по медицинской помощи, оказанной женщинам в период беременности, и медицинской помощи, оказанной женщинам и новорожденным в период родов и в послеродовой период, а также диспансерному (профилактическому) наблюдению ребенка в течение первого года жизни» беременные женщины после получения на руки родового сертификата могут бесплатно получить лекарственные средства, общая стоимость которых не превышает 20-33 % от суммы средств, перечисленных медицинской организации, оказавшей медицинскую помощь женщинам в период беременности.
Согласно Федеральному Закону от 17.07.1999г. №178-ФЗ «О государственной социальной помощи» (в редакции Федеральных Законов от 22.08.2004г. № 122-ФЗ, от 18.10.2007г № 230-ФЗ), Приказу Департамента здравоохранения города Москвы и Департамента информационных технологий города Москвы от 22.10.2014 № 914/64-16-421/14 «О порядке ведения Единого городского регистра граждан, имеющих право на обеспечение лекарственными препаратами и медицинскими изделиями, отпускаемыми по рецептам врачей бесплатно или с 50-процентной скидкой в городе Москве» жительницы города Москвы имеют право социальной поддержки в виде обеспечения во время беременности лекарственными средствами и изделиями медицинского назначения бесплатно или с 50% скидкой по рецепту врача.
Листок нетрудоспособности на отпуск по беременности и родам выдается в 30 недель беременности при одноплодной беременности и в 28 недель при многоплодной беременности согласно Приказу Минздравсоцразвития России от 29.06.2011г N 624н (ред. от 02.07.2014) «Об утверждении Порядка выдачи листков нетрудоспособности».
Назначение, исчисление и выплата пособий по временной нетрудоспособности, по беременности и родам, ежемесячного пособия по уходу за ребенком проводится в соответствии с Федеральным законом РФ от 29.12.2006г №255-ФЗ «Об обеспечении пособиями по временной нетрудоспособности, по беременности и родам граждан, подлежащих обязательному социальному страхованию».
источник
Второй триместр беременности длится с 12 по 28 акушерские недели. Организм уже адаптировался к произошедшим изменениям, что проявляется улучшением самочувствия у большинства беременных. Налажена система кровообращения между матерью и плодом. Это период относительно стабильного, спокойного роста и совершенствования организма малыша.
Изменения в организме связаны с установлением постоянства системы кровообращения «мать-плод». Явления адаптации к беременности и токсикоз обычно проходят, что дает будущей маме возможность вновь наслаждаться любимыми блюдами. Важно контролировать прибавку в весе на протяжении второго триместра, поскольку избыточная масса тела может спровоцировать осложнения со стороны мочевыделительной и сердечно-сосудистой системы.
Нарастает титр прогестерона и ХГЧ в крови беременной. Прогестерон на этом этапе способен оказывать расслабляющий эффект на привратник желудка, что провоцирует рефлюкс и приступы изжоги после еды.
С 20 недели в крови женщины можно выявить альфа-фетопротеин – особый белок, который продуцируют клетки печени плода.
Возрастает уровень пролактина и хорионического соматотропина. Эти гормоны отвечают за установление лактации и подготовку паренхимы молочных желез к секреции. Первые предшественники молозива могут выделяться в виде прозрачных капелек желтоватого цвета уже с 5 месяца беременности. Иногда отделяемое содержит белые вкрапления.
Желтое тело подверглось инволюции, и его эндокринную роль выполняет плацента.
Увеличивается объем циркулирующей крови. Компенсаторные механизмы не справляются, что может привести к железодефицитной анемии беременных. Она проявляется головокружением, особенно при смене положения тела, слабостью, одышкой при физических нагрузках.
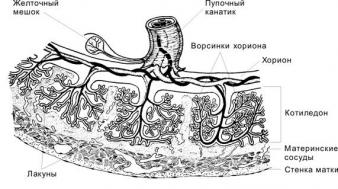
Качественные и значимые изменения происходят в системе кровообращения между матерью и плодом. На 13 неделе ворсины хориона замещаются плацентой. Она состоит из структурно-функциональных единиц – котиледонов. Всего в плаценте примерно 200 котиледонов. Они образуются на месте ворсины хориона, омываемой кровью матери.
Плацента выполняет эндокринную функцию – вырабатывает прогестерон и эстрадиол. Она осуществляет обмен веществ между матерью и плодом, образует гемато-плацентарный барьер, не пропускающий токсичные вещества.
Продолжается органогенез. К 15 неделе завершает развитие мочеполовая система плода, появляются зачатки временных зубов. Активно развивается скелетная мускулатура ребенка, который способствует этому, совершая активные движения в амниотической жидкости. Происходит активный рост малыша в длину, увеличение его трубчатых костей. Начинаются процессы обызвествления скелета ребенка.
Формируются легкие, желудочно-кишечный тракт и его железы (печень, поджелудочная железа). Они сразу начинают выполнять свои функции. Щитовидная железа продуцирует Т3 и Т4, надпочечники вырабатывают кортикостероиды и минералокортикоиды. Гормоны выполняют роль регуляторов метаболизма в организме малыша.
Тельце крохи покрывается пушком (лануго), который отпадет непосредственно перед родами. Кожа ребенка защищается специальным секретом сальных желез – сыровидной смазкой.
Развиваются легкие малыша. Появляются альвеолы и накапливается сурфактант, уменьшающий поверхностное натяжение альвеол и способствующий их раскрытию.
Развиваются органы чувств ребенка. К 20 неделе у него полностью сформирован слуховой анализатор. На 22-23 неделе у ребенка завершается формирование полукруглых колец вестибулярного аппарата. К 24 неделе глазки малыша начинают открываться, различать свет и темноту. К 28 неделе у крохи формируется зрачковый рефлекс, который проявляется в сужении зрачка на свету.
Значительные изменения происходят в головном мозге малыша: формируется кора полушарий мозга и мозжечок, отвечающий за координацию движений. Усиливается выраженность извилин, совершенствуется архитектоника коры мозга ребенка.
Малыш приобретает безусловные рефлексы – сосания, зажмуривания, глотания, дыхания. Но все они требуют предварительной подготовки, и ребенок совершает тренировочные движения в материнской утробе. Он сосет пальчик, глотает околоплодные воды, хмурится и зажмуривает глазки.
Может выйти так, что первый скрининг беременности будет проведен в начале 2 триместра – на 13-14 неделях. Он состоит из анализа крови на бета-ХГЧ и РАРР, а также УЗИ.
В течение второго триместра женщина посещает гинеколога раз в месяц. Перед каждым визитом необходимо сдать развернутый общий анализ крови и общий анализ мочи, а также отмечать все изменения состояния здоровья в дневнике самочувствия.
С 20 по 24 неделю необходимо провести второй скрининг беременности. Это обследование также состоит из двух этапов, включающих анализ крови и УЗИ.
- Оценку количества и качества околоплодных вод, наличие взвеси в них.
- Измерение частоты сердцебиения плода.
- Место прикрепления плаценты.
- Фетометрию: измерение основных размеров плода, а также размеры его органов с указанием их количества и особенностей строения.
Анализ крови состоит из определения уровня бета-ХГЧ и АФП (альфа-фетопротеина – белка, который вырабатывают клетки печени плода). Оценивают результат скрининга комплексно. При наличии признаков патологии на УЗИ они обычно подтверждаются изменениями в анализах крови.
Второй триместр — это период активного роста ребенка в длину, роста и кальцификации его костей. Поэтому потребности питания матери в этот период претерпевают определенные изменения.
Общие рекомендации остаются прежними. Это:
- Отказ от вредной пищи: жареных, пряных, жирных блюд, продуктов с пищевыми добавками (фаст-фуда, газированных напитков, копченостей, колбас).
- Ограничение мучных, сладких и сдобных изделий. Они содержат вредные жиры и сахар, что приводит к быстрому набору веса. Лишний вес провоцирует повышенную нагрузку на почки, артериальную гипертензию, увеличивает риск развития позднего гестоза. Лучше всего потреблять хлеб из муки грубого помола с отрубями.
- Ограничение потребления соли и сахара. Они приводят к задержке жидкости в организме и отекам. Это, в свою очередь, усиливает нагрузку на почки, и за счет увеличения объема циркулирующей крови приводит к артериальной гипертензии.
- Нужно исключить из рациона потенциальные источники инфекций. Это мягкие, не пастеризованные сорта сыров, яйца пашот, всмятку, яичницу-глазунью, не пастеризованное и некипяченое молоко. Для кисломолочных продуктов собственного изготовления молоко предварительно следует прокипятить и затем охладить до 37 градусов или использовать пастеризованное молоко.
- Следует исключить потенциальные аллергены: продукты с содержанием какао, шоколад, цитрусовые фрукты. Нельзя злоупотреблять фруктами и ягодами ярко-красного цвета.
- В рационе должно присутствовать достаточно фруктов и овощей. В них содержится клетчатка, стимулирующая перистальтику кишечника. Для уменьшения запоров, которые часто возникают во 2 триместре беременности, рекомендуется есть отварную свеклу, яблоки, морковь.
- Потребление белковой пищи в соотношении с жирами и углеводами – 1:1:4. При этом равное количество белка должно поступать из пищи животного происхождения и молочных продуктов: по 45%. Остальные 10% приходится на термически обработанные яйца.
- Полезно пить свежий кефир (1-3 дня с момента изготовления). Он способствует профилактике запоров.
- В рацион можно включить небольшое количество миндальных орехов, богатых кальцием. Среди других его источников – твердые сыры, творог, горох, фасоль.
При наличии железодефицитной анемии коррекции питания недостаточно для её устранения. Однако усилить эффект препаратов железа и дополнительно обогатить им рацион можно, включив в меню печень, красные сорта мяса (нежирная говядина и телятина).
Если беременность протекает нормально, и врач не говорил о том, что следует воздержаться от занятий любовью, то запрета на секс нет.
Тем не менее, существуют некоторые ограничения. Следует подобрать такие позы, в которых не оказывается давление на живот (например, на четвереньках или в позе наездницы).
Стоит учитывать, что при занятиях сексом не должна переутомляться. Поэтому мужчине необходимо прислушиваться к пожеланиям беременной с особым вниманием.
Остановка в развитии плода, которая может быть вызвана сильным стрессом, нервным истощением женщины. Иногда причина неясна. Выявляется на УЗИ, исходя из несоответствия особенностей строения плода фактическому сроку беременности.
Проявляется в слабости мышц цервикса, его преждевременном уплощении и раскрытии цервикального канала. Требует воздержания от занятий сексом, постоянного врачебного контроля, помещения в роддом для сохранения беременности на более поздних сроках, когда начинается активный рост плода.
Может стать результатом тяжелых пороков развития, травмы живота у женщины, сильного эмоционального перенапряжения, приема некоторых медикаментов.
Могут возникнуть при гипертонусе матки. Исход родоразрешения в этом случае зависит от срока беременности, жизнеспособности ребенка, оснащения роддома или перинатального центра, своевременности и квалифицированности оказания медицинской помощи.
Возросшая нагрузка на мочевыделительную систему приводит к обострению хронических воспалительных заболеваний. Лечение назначает семейный врач совместно с врачом-гинекологом.
Чтобы избежать проблем во время 2 триместра, наблюдать вашу беременность должен опытный специалист. При появлении любых настораживающих симптомов стоит обращаться к врачу, а не применять стратегию пассивного ожидания, и тем более не заниматься самолечением.
источник
Когда женщина узнает о своей беременности, она возлагает на себя определенные обязательства, которые заключаются не только в изменении способа жизни, но и постоянной сдаче анализов, направленных на сохранение беременности и рождение здорового малыша. Рассмотрим полный список анализов, сроки сдачи, нормы.
Первые лабораторные исследования женщина проходит в момент постановки на учет. К этому моменту самый первый анализ беременной женщины ― использование тест-полоски на определение ХГЧ ― уже позади.
Но при первичном посещении гинеколога беременность нужно окончательно подтвердить.
В большинстве случаев врач подтверждает факт зачатия после гинекологического осмотра, но при возникновении сомнений женщине рекомендуется пройти один из подходящих анализов:
- Сдать кровь на ХГЧ. Благодаря анализу крови на беременность лаборант определяет концентрацию хорионического гонадотропина, который усиленно синтезируется после оплодотворения. С помощью анализа беременность можно подтвердить уже на 8-12 день после зачатия. Если уровень ХГЧ превышает 15-20 мЕд/мл, анализ считается позитивным.
- Пройти ультразвуковое исследование. УЗИ позволяет подтвердить присутствие эмбриона на 2-6 сутки задержки, но уточнить правильность расположения плодного яйца удается не раньше 5 недели беременности (срок считается с первого дня цикла, а не задержки). Для обнаружения плода и прослеживания его сердцебиения проводят исследование с помощью вагинального датчика.
На учет женщина встает между 7 и 14 неделями беременности. Доктор после подтверждения беременности заполняет обменную карту, собирает необходимую информацию о пациентке. Во время осмотра обязательно берут мазки, а также назначают ряд стандартных первых анализов при беременности.
Для женщины в положении разработан конкретный график анализов и дополнительных исследований. Но он может корректироваться и пополняться дополнительными анализами.
Гинеколог всегда дает женщине нужные направления на анализы в соответствии со сроком гестации. Некоторые из них проводятся регулярно, например, анализ крови (в обменной карте он обозначен аббревиатурой ОАК) и мочи (ОАМ), другие единожды ― это тройной тест, резус-фактор и др.
Чтобы женщине было легче сориентироваться в том, какие сдаются анализы при беременности, рассмотрим список по триместрам.
Важно! Все результаты проведенных анализов вносят в обменную карту женщины.
Большинство анализов приходится на первые 14 гестационных недель, поскольку именно в это время проходит первичное обследование беременной женщины.
Помимо анализа на беременность на ранних сроках (определение ХГЧ), женщина проходит осмотр. В этот момент проводят:
- Забор влагалищного секрета для изучения микрофлоры (нужен для исключения половых инфекций).
- Бакпосев (с помощью анализа проверяют наличие ЗППП).
- ПАП-тест (цитологическое исследование для обнаружения атипических клеток на шейке матки).
- Кольпоскопия (проводят, если есть эрозия или другие изменения на шейке матки).
Также проводят следующие анализы на учете по беременности:
- биохимия крови;
- ОАК;
- резус-фактор, включая и группу крови;
- TORCH-панель;
- ВИЧ, гепатит, сифилис;
- ОАМ;
- двойной тест (РАРР-А+ХГЧ);
- сахар и толерантность к глюкозе;
- ультразвуковая диагностика (анализ УЗИ при беременности проводят между 10 и 14 неделями);
- коагулограмма (показывает степень кровесвертываемости).
На заметку! Если есть угроза прерывания беременности, женщине дополнительно определяют уровень прогестерона и ТТГ.
Начиная с 14 недели гестации женщина продолжает регулярно сдавать назначенные анализы.
Какие анализы нужно сдать при беременности:
- ОАК и биохимия;
- коагулограмма;
- ТОРЧ-инфекции;
- моча на следы белка;
- толерантность к глюкозе;
- УЗИ (проводят в 20-24 недели);
- тройной скрининговый тест на 16-18 неделе (бета-ХГ+АПФ+ эстриол).
Кроме лабораторных исследований, во 2 триместре гинеколог изучает физические параметры тела женщины, которые нужны как для проведения некоторых анализов (скрининга), так и для общей оценки состояния женщины. Врач обращает внимание на вес женщины, окружность животика, месторасположение дна матки.
Третий триместр также предполагает немало обследований. Если беременность проходит без патологий, посетить гинеколога понадобится дважды: на 30 недели (для оформления декрета) и на 36 неделе.
Кроме измерения кровяного давления, веса женщины и параметров живота, женщина сдает такие необходимые анализы при беременности:
- ВИЧ, RW (перед декретом);
- ОАМ и ОАК;
- повторный мазок на флору (для окончательного исключения гонореи и других ЗППП);
- биохимия;
- коагулограмма;
- гемоглобин;
- УЗИ и КТГ.
Анализы при беременности ― таблица:
Каждый анализ, назначенный беременной женщине, призван вовремя определить отклонения в организме и помочь доктору сохранить беременность.
Правда, есть немало абсолютно не информативных и бесполезных анализов, которые лишь ухудшают материальное положение женщины.
Поэтому желательно проходить лишь те исследования, признанные Минздравом обязательными (как правило, их стоимость покрывается медицинским полисом, поэтому платить за них не нужно).
- Анализ мочи при беременности. Этот анализ может отобразить многие патологические состояния при беременности, но полученные показатели всегда оценивают в комплексе с другими анализами. В ходе изучения биологической жидкости определяют ее цвет, запах, кислотность, объем, наличие лейкоцитов, белка, осадка. Анализ помогает подтвердить/опровергнуть воспаление мочеполовой системы, заметить развитие гестоза. Дополнительно проводят анализ на стерильность мочи, чтобы исключить вялотекущую инфекцию мочеполовых путей.
- Общий анализ крови. Количественный подсчет эритроцитов, гемоглобина, лейкоцитов и других показателей позволяет оценить общее состояние здоровья. Так, регулярное изучение крови помогает диагностировать анемию, гипоксию, воспалительный процесс, большинство заболеваний. Также по общему анализу при беременности можно заподозрить гематологические патологии, нарушение работы внутренних органов.
- Резус-фактор. Определение резус-фактора необходимо для предупреждения резус-конфликта. Если у матери обнаруживают отрицательный резус, данный анализ назначают и отцу малыша. Также женщине обязательно определяют группу крови, если при родах возникнут осложнения, требующие переливания крови.
- Анализ на ВИЧ, сифилис, гепатит проводят дважды. Цель проведения ясна: если женщина окажется зараженной, врачи постараются предотвратить инфицирование ребенка.
- УЗИ. Данный скрининг проводят трижды или чаще. Для каждой недели есть свои значения по каждому показателю. Это исследование максимально точно показывает физическое развитие плода и показатели его жизнедеятельности.
- Мазок на флору. Такой простой анализ может о многом рассказать, в первую очередь о состоянии женских половых органов. В зависимости от состава флоры, определяют степень чистоты влагалища. Также изучают, нет ли у беременной половых инфекций, грибков, молочницы. Все эти болезни могут нарушать нормальное протекание беременности.
- Пренатальный скрининг. Двойной и тройной тесты проводят для исключения генетических патологий у плода, включая синдром Дауна. С появлением этих анализов стало возможным прерывать патологические беременности, не допуская рождения малыша с пожизненной инвалидизацией.
- Биохимическое исследование крови. Венозная кровь показывает состояние печени, обмен веществ, уровень глюкозы, холестерина и мочевины. На протяжении гестации его проводят дважды, чтобы контролировать работу внутренних органов.
- ТОРЧ-скрининг. Выявление антител к краснухе, токсоплазме и ЦМГ очень важно, поскольку позволяет вовремя начать лечение и предотвратить появление уродств у плода, которые провоцируются данными инфекциями.
- Коагулограмма. Анализ оценивает степень свертываемости крови, чтобы предотвратить тромбообразование, гестоз, прерывание беременности.
Важно! Расшифровка анализов при беременности ― прерогатива гинеколога. Отклонение какого-нибудь показателя всегда оценивается только в комплексе с остальными данными.
Не всегда у женщины в положении анализы в норме. При определенных заболеваниях возможны отклонения от заявленных норм в бланке. Если это случилось с вами, то не стоит сразу переживать ― окончательная трактовка результатов должна быть за вашим гинекологом.
Чтобы разобраться в причинах ваших негативных результатов анализов при беременности, рассмотрим все исследования по порядку.
Отклонения от нормы в ОАК могут быть вызваны:
- если снижен гемоглобин и упали эритроциты, у вас анемия;
- если завышены лейкоциты вместе с СОЭ, возможно, в организме идет воспалительный процесс;
- превышение уровня эозинофилов указывает на обострение аллергической болезни или на присутствие глистов;
- изменение уровня тромбоцитов в любую сторону свидетельствует о неправильной сворачиваемости крови, а также о развитии гестоза.
Отклонение от нормы анализов ОАМ при беременности вызвано:
- лейкоциты и цилиндры бактерий подтверждают воспаление в органах мочеполовой сферы;
- белок в моче часто говорит о гестозе;
- кристаллы мочевой кислоты указывают на дисфункцию почек.
Резус-фактор. Если при определении резус-фактора у женщины оказался отрицательный статус, а у отца малыша ― положительный, женщине на протяжении всей беременности придется сдавать кровь на определение антирезусных антител. Если будет замечен их рост, у женщины начнется резус-конфликт.
Отклонения от нормы в биохимическом анализе крови:
- повышение печеночных ферментов, а также билирубина случается при патологиях печени, развитии гестоза;
- скачок глюкозы наблюдается при гестационном диабете;
- повышение креатинина вместе с мочевиной ― следствие дисфункции мочевыделительной системы.
Отклонения в показателях коагулограммы говорят о следующем:
- аутоиммунных патологиях;
- гестозе;
- антифосфолипидном синдроме;
- тромбозе;
- угрозе прерывания беременности.
Мазок на микрофлору может быть плохим, если у женщины:
- присутствует много лейкоцитов, что бывает при воспалении;
- 3 и 4 степень чистоты, вызванная дисбактериозом;
- есть половые инфекции, что подтверждается присутствием гонококков или трихомониаз.
Положительные анализы на ТОРЧ, а именно краснуху, ЦМВ, токсоплазмоз:
- комбинация на бланке антител G и M ― вы переболели, но у вас уже есть сформированный иммунитет, значит, переживать не нужно;
- присутствие повышенных антител M ― болезнь в активной фазе и вам требуется лечение;
- полное отсутствие антител ― вы не больны, а просто в зоне риска, можете заболеть в любой момент, поскольку не владеете специфическим иммунитетом.
Двойной и тройной скрининг-тест. В зависимости от комбинаций проверяемых показателей, врачи предполагают те или иные хромосомные аномалии:
Важно! На показатели скрининг-теста может влиять неправильно указанный вес и гестационный срок, многоводие, инфекционные заболевания, поэтому при выявлении отклонений от нормы, проводят дополнительные анализы ― УЗИ и амниоцентез.
Нередко врачам приходится выслушивать жалобы женщин о том, что они буквально живут в лабораториях, куда постоянно приходят сдавать десятки анализов.
Но важно осознать, что этот список анализов был составлен Минздравом не просто так, а с целью предупреждения и своевременного лечения опасных осложнений, препятствующих развитию вашей беременности.
Поэтому всегда следует сдавать все назначенные анализы, помня, что это не прихоть вашего гинеколога-акушера, а необходимость!
Давайте поговорим о том, какие анализы при беременности обязательны, и какие обследования необходимо проходить.
При нормально протекающей беременности, (небольшая тошнота, сопровождающаяся редкой рвотой, изменение вкуса), вам будет достаточно 5-6 посещений врача.
Первое посещение должно быть в 12 недель, второе – в 18-20 недель, третье в 24-25 недели, четвертое – в 30-32 недель, пятое – в 36 недель беременности. Рекомендуется одно дополнительное посещение при сроке 39-40 недель для предупреждения переношенной беременности.
Достаточно наблюдаться у врача акушера-гинеколога в женской консультации или врача, ведущего беременность (при нормально протекающей беременности можно наблюдаться у акушерки, совсем идеально у той, у которой вы будете рожать).
Если возникают, какие-либо проблемы со здоровьем, может понадобиться консультация узких специалистов.
Обязательно нужно проверить у врача свой резус-фактор.
Резус-фактор – это белок, который находится на поверхности эритроцитов, красных кровяных телец.
Те, у кого он есть (около 85% людей), являются резус-положительными. Остальные же 15%, у которых его нет, резус-отрицательны.
Обычно отрицательный резус-фактор никаких неприятностей его хозяину не приносит. И не следует слушать различные вымыслы о проблемах в родах и возможности рождения больных детей.
Некоторые говорят «если у тебя отрицательный резус фактор, ребёнок может родиться ненормальным», или «если при первой беременности сделать аборт, потом невозможно будет рожать», или ещё абсурдней, что отрицательный резус-фактор ведёт к бесплодию. Ни один из этих доводов не является правдой.
Запомните, если у вас отрицательный резус-фактор, это не повод для переживаний и расстройств.
Если у вашего супруга резус «положительный», нужно сказать своему врачу о том, что у вас разные резус факторы. При разных резус-факторах у будущих мамы и папы, ребёночек может унаследовать как резус матери, так и резус отца.
Если ребеночек унаследует ваш резус-фактор, то никакого конфликта не случится, а если папин, отличный от вашего, тогда вашему организму нужно будет просто помочь принять резус ребенка.
Для профилактики резус – конфликта при последующих беременностях вы должны будете получить в 28 недель беременности и в течение 72 часов после родов специальный антирезусный гамма-глобулин.
Важная информация для всего вашего детородного периода.
Каждая беременность, независимо от того планируете ли вы рожать, либо прервать беременность, требует профилактики последующей резус-конфликтной беременности путём введения антирезусного гамма-глобулина.
Сейчас используют фармакологическое прерывание беременности в ранние сроки беременности при помощи специальных таблеток.
И в этом случае тоже необходимо введение антирезусного гамма-глобулина.
Врач должен проверить уровень вашего гемоглобина и эритроцитов – красных кровяных клеток, которые доставляют кислород во все органы и ткани организма.
Если их мало, врач назначит железосодержащие таблетки и специальное питание.
Анализ мочи на наличие бактерий. Тоже очень важный анализ. Для того чтобы определить, есть ли в мочевых путях инфекция, нужно сделать посев мочи.
Учёными доказано, если у женщины выявлены бактерии в моче, то она имеет большой риск развития воспаления почек во время беременности и других осложнений.
Если назначить сразу же антибиотики, то с последующим контролем бактерий в моче – не будет никакого воспаления почек и осложнений беременности.
Подчеркну, речь идет о специальных антибиотиках, которые не повредят развивающемуся плоду.
Это просто, но работает отлично!
Следует сдать кровь на сифилис и пройти тестирование на СПИД! Сами понимаете, это нужно, никто не думает, что у вас есть эти инфекции, но таковы непреложные требования всех служб здравоохранения.
Если у вас есть проблемы с зубами, например кариес, сходите к стоматологу, нужно убрать все возможные очаги инфекции.
Осмотр нужен не только для определения срока беременности, но и для оценки состояния влагалища и шейки матки.
Если есть какой-либо дискомфорт, неприятные выделения из влагалища, обильные, с запахом, вам нужно сдать мазки на наличие инфекции. Если выделения прозрачные, слизистые и нет никаких беспокойств – мазок можно не сдавать.
Так же нужно измерить артериальное давление, ваш рост и вес.
Вот и все необходимые обследования.
Нужно ли проводить многочисленные дорогие исследования для определения наличия вируса герпеса, цитомегаловируса, краснухи, хламидиоза и микоплазмоза?
Нет не нужно! И это подтверждено ведущими учёными мира.
Нет лекарств против этих вирусов (герпес, цитомегаловирус, краснуха).
Если у вас раньше обнаруживали эти инфекции – будьте спокойны, значит вы просто носитель герпеса ЦМВ и у вас хороший иммунитет против краснухи (вам делали прививку).
Знаю, противная процедура. Если вас не беспокоят выделения из половых путей (гнойные, творожистые или обильные), нет зуда – мазок делать не нужно!
Если вдруг возникнет необходимость, каких–то дополнительных обследований во время беременности, врач должен объяснить причину такой необходимости.
Меня часто спрашивают, нужно ли проводить специальные генетические исследования во время беременности для определения риска наследственной патологии?
Если в вашей семье и в семье вашего супруга нет никакой наследственной патологии и вы молодая пара, мечтающая о малыше – никаких генетических исследований делать не нужно.
Сдавать анализы нужно только в определенных ситуациях, внимательно прочтите перечень ниже, там перечислены все факторы, при которых проходить анализ нужно:
- Женщина подвергалась влиянию вредных факторов: радиации, химическим ядам и пр.
- До этой беременности были самопроизвольные выкидыши
- Женщина перенесла сильные вирусные инфекции на ранних сроках беременности
- Женщина старше 35 лет
- Женщина страдает алкоголизмом, наркоманией
- В семье уже есть ребенок с врожденной патологией
- У членов семьи женщины есть какие-либо наследственные заболевания
- Женщина принимала сильные лекарственные препараты на ранних сроках беременности
- Женщина беременна от близкого родственника
Если вы запланировали рожать своего первого малыша в 35 и более лет, либо есть еще какие-то показания из списка выше, нужно будет сначала пройти генетический скрининг.
Делают его 11-12 недель, состоит скрининг из анализа крови и УЗИ, целью которого является определение толщины шейной складки у ребёночка, так называемый тест Николаедеса.
Как правило, при отсутствии риска болезни Дауна, толщина складки менее 1,1 мм.
Более точными методами диагностики различных наследственных патологий является метод биопсии ворсин хориона (отщипывание микроскопического кусочка части хориона) и амниоцентеза (забор нескольких миллилитров околоплодной жидкости для исследования).
Хочется повторить, при нормально-протекающей беременности таких исследований делать не нужно! Только в редких случаях и по особым показаниям.
Обращаться в женскую консультацию для постановки на учет лучше всего на сроке беременности 6–8 недель. Для оформления нужно предъявить паспорт и полис обязательного медицинского страхования (ОМС). Кстати, при ранней постановке на учет (до 12 недель) полагается единовременное денежное пособие.
При нормальном течении беременности рекомендуется посещать гинеколога не менее семи раз за весь период вынашивания ребенка. В I триместре – раз в месяц, во II триместре – раз в 2–3 недели, с 36 недели и до родов – раз в неделю.
Также за время беременности нужно будет обязательно пройти три скрининговых ультразвуковых исследования: на сроке 11–14 недель, 18–21 неделя и 30–34 недели.
На первом приеме акушер-гинеколог осматривает женщину, подтверждает факт беременности, оценивает состояние стенок влагалища и шейки матки.
Также доктор измеряет вес, рост, артериальное давление и размер таза будущей мамы – в дальнейшем эти параметры будут фиксироваться при каждом осмотре.
Помимо этого, врач заполняет необходимые документы, дает рекомендации по питанию и приему витаминов, выписывает направления на анализы и к другим специалистам.
Мазок на флору при беременности. Врач обязательно берет мазок на флору и цитологию для микроскопического исследования. Повторно мазок на флору при беременности берут на 30-й и 36-й неделе. Анализ позволяет определить развитие воспалительного процесса, выявить инфекции.
При любых отклонениях от нормы назначают дополнительные исследования, к примеру тест на заболевания, передающиеся половым путем (ЗППП). Если их обнаруживают, врач принимает решение о целесообразности лечения.
Некоторые инфекции представляют опасность для нормального развития плода, могут привести к появлению хромосомных отклонений, поражению плаценты и различных органов ребенка – их имеет смысл лечить.
Из медикаментозных препаратов чаще всего применяют средства местного воздействия, не содержащие антибиотиков (свечи, кремы); начиная со второго триместра беременности, врач может назначить антибактериальные препараты.
Общий анализ мочи при беременности. Позволяет быстро оценить общее состояние здоровья беременной женщины и работу ее почек. В дальнейшем его проводят при каждом посещении врача в течение всего срока вынашивания ребенка.
Собирать мочу нужно в специальный пластиковый контейнер (их можно купить в аптеке) утром, сразу после пробуждения.
В ночное время почки работают активнее, в результате моча становится более концентрированной – это позволяет точнее провести диагностику.
В норме моча должна быть светло-желтой и практически прозрачной. Темная, мутная моча – верный признак отклонений в работе организма. Это могут быть, например, заболевания почек, органов мочеполовой системы, развитие инфекций или диабета и многое другое.
Точнее определить, что именно не в порядке, сможет врач после изучения результатов анализа мочи.
По изменениям некоторых показателей можно заподозрить развитие гестационного пиелонефрита (инфекционного воспаления почек, часто возникающего у беременных женщин из-за затрудненного оттока мочи) или гестоза (осложнение беременности, которое проявляется повышением давления, отеками и появлением белка в моче). Таким образом, регулярное исследование мочи позволяет своевременно отследить возникновение многих серьезных болезней и начать их лечение.
Общий (клинический) анализ крови при беременности. Один из самых информативных анализов, наряду с анализом мочи позволяет оценить состояние здоровья женщины в целом, указывает на наличие проблем в работе определенных систем организма.
Анализ крови при беременности сдают три раза: при постановке на учет и затем в каждом триместре (в 18 и 30 недель), а при необходимости – чаще. Это позволяет врачу, ведущему беременность, следить за динамикой состояния пациентки и контролировать важные показатели.
По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели. Например, высокий уровень лейкоцитов и нейтрофилов указывает на то, что в организме идет воспалительный процесс.
Низкий уровень гемоглобина говорит о дефиците железа в организме и вероятности развития анемии. Данное заболевание опасно тем, что плод недополучает кислород, это негативно влияет на его развитие, также повышается риск выкидыша и преждевременных родов.
Высокие показатели по СОЭ (скорость оседания эритроцитов) говорят о возможном развитии сразу нескольких серьезных заболеваний, вплоть до онкологических, в этом случае проводят дополнительные исследования для уточнения диагноза. Тромбоциты отвечают за свертываемость крови, поэтому их высокий уровень говорит о том, что существует риск образования тромбов.
Коагулограмма. О том, как работает свертывающая система крови, судят и по коагулограмме, этот анализ делают раз в триместр, если нет отклонений. Показатели здесь в норме выше, чем до наступления беременности, так как во время нее повышается активность свертывающей системы.
Биохимический анализ крови при беременности. Обычно его делают одновременно с другими анализами крови. Он помогает выявить сбои в работе различных органов. Например, высокий уровень креатинина и мочевины указывают на нарушение работы почек. Высокий билирубин говорит о возможных проблемах с печенью, в том числе, о развитии желтухи беременных.
Очень важный показатель – уровень глюкозы (анализ крови на сахар). Позволяет оценить работу поджелудочной железы и не пропустить начало развития довольно частого осложнения беременности – гестационного диабета. Это происходит потому, что во время беременности на поджелудочную железу приходится большая нагрузка.
Повышенный уровень глюкозы в крови указывает на то, что железа не справляется со своими задачами.
Анализ на группу крови и резус-фактор. Врачи обязаны провести этот тест, даже если вам его уже делали раньше. Точно определить группу крови будущей мамы очень важно, так как в случае большой кровопотери или внеплановой операции эта информация может срочно понадобиться врачам, а делать анализ уже не будет времени.
Если у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта, когда организм мамы будет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Это может иметь серьезные последствия: вызвать развитие анемии, выкидыш или внутриутробную гибель плода.
Поэтому, если выясняется, что у женщины отрицательный резус-фактор, кровь сдает отец ребенка. Если у него положительный резус-фактор, будущая мама регулярно сдает анализ, чтобы отследить появление антител: один раз в месяц до 32-й недели беременности, а после этого срока и до конца беременности – два раза в месяц.
Если это первая беременность и до 28-й недели антитела не появились, врачи предлагают ввести специальный препарат, блокирующий выработку антител в дальнейшем.
Анализ крови на ВИЧ, гепатит В и С, сифилис. Инкубационный период этих заболеваний длительный, они могут проявить себя не сразу или вовсе не проявляться в период беременности, результаты анализов также некоторое время могут быть отрицательными. Поэтому на ВИЧ и гепатит кровь проверяют два раза – в начале беременности и на 30–35-й неделе.
Для диагностики сифилиса используют тест на реакцию Вассермана (RW) – его делают при постановке на учет, на сроке 30–35 недель и за 2–3 недели до предполагаемой даты родов. Если какое-либо из перечисленных серьезных заболеваний выявляется на раннем сроке, возможен вариант прерывания беременности, если на позднем – врач по возможности назначает лечение.
Анализ крови на TORCH-инфекции. Сюда относят: токсоплазму, краснуху, цитомегаловирус, герпес и некоторые другие инфекции. Они опасны не столько для здоровья мамы, сколько для развития ребенка.
Если женщина до беременности перенесла заболевания, которые вызывают перечисленные инфекции, то у нее должен выработаться иммунитет к потенциально вредным для плода TORCH-инфекциям, а в крови будут присутствовать специальные антитела – их наличие и позволяет выявить данный анализ.
Если же антител нет, врач расскажет будущей маме о мерах профилактики, которые она должна соблюдать.
Также в первые две недели после обращения в женскую консультацию женщине нужно будет посетить терапевта, эндокринолога, офтальмолога и отоларинголога, сделать электрокардиограмму. Если у будущей мамы есть проблемы со здоровьем, какие-либо хронические заболевания – могут понадобиться консультации других специалистов и дополнительные обследования при беременности.
Если беременность поздняя или есть другие показания, между 10-й и 12-й неделями врач может назначить пробу на ворсины хориона (ПВХ) – исследование тканей плаценты для определения хромосомных нарушений у зародыша.
«Двойной тест»На сроке 11–14 недель по плану обследования при беременности делают первый скрининг, или «двойной тест».
Его тоже используют, чтобы выяснить, есть ли риск появления у плода хромосомных отклонений, таких как синдром Дауна.
Скрининг включает в себя ультразвуковое исследование, анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А).
Во II триместре рекомендуется посещать гинеколога раз в 2–3 недели, с 16-й недели врач во время осмотра начинает измерять высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Эти параметры будут фиксироваться при каждом посещении. В 18–21 неделю проводят второй скрининг или «тройной тест».
С его помощью снова определяют наличие ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Все вместе эти показатели позволяют врачам сделать достаточно точный прогноз. Однако даже если обнаружится, что риск развития патологии у ребенка велик – это еще не приговор.
В этом случае проводят дополнительные уточняющие исследования, например анализ околоплодных вод (между 14-й и 20-й неделями).
Также в период с 18-й по 21-ю неделю проводят второе плановое УЗИ, во время которого оценивают состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, также уже можно определить пол малыша.
Как правило, на 30-й неделе врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту.
От 30-й до 34-й недели делают УЗИ в третий раз – для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, наличия обвития пуповины.
На основе этих данных врач дает рекомендации относительно способа родоразрешения.
На сроке 32–35 недель проводят кардиотокографию (КТГ) – исследование работы сердечно-сосудистой системы эмбриона и его двигательной активности. При помощи этого метода можно определить, насколько хорошо себя чувствует ребенок.
С 36-й недели и вплоть до родов врач проводит плановый осмотр каждую неделю. В течение всего периода вынашивания малыша гинеколог может назначать дополнительные анализы или отправлять будущую маму на консультации к другим врачам – все зависит от особенностей течения беременности.
Обменную карту выдают в женской консультации на сроке 22–23 недели, и лучше всегда иметь ее при себе. Это важный медицинский документ беременной женщины, который понадобится при оформлении в роддом.
Обменная карта состоит из трех частей (талонов):
- Сведения женской консультации о беременной. Сюда акушер-гинеколог, наблюдающий женщину на протяжении всего периода беременности, вносит основную информацию: личные данные будущей мамы, группу крови и резус-фактор, перенесенные и хронические заболевания, сведения о предыдущих беременностях и родах, результаты осмотров, анализов, скринингов, УЗИ, КТГ, заключения других специалистов. Ознакомившись с этими данными, врач в роддоме сможет узнать всю необходимую информацию об особенностях данной беременности и оценить состояние здоровья женщины.
- Сведения родильного дома о родильнице. Заполняет врач перед выпиской женщины из роддома – вносит информацию о том, как прошли роды и период после них, о наличии каких-либо осложнений, делает отметки о необходимости дальнейшего лечения. Эту часть карты нужно будет отдать врачу женской консультации.
- Сведения родильного дома о новорожденном. Здесь фиксируют все параметры малыша: рост, вес, оценку по шкале Апгар (суммарный анализ пяти важных критериев состояния младенца) и другие. Эту часть карты нужно будет передать педиатру, который будет наблюдать ребенка, он заведет медицинскую карту и перенесет туда все необходимые данные.
| При постановке на учет (8–12 недель) |
|
| В течение 2 недель после постановки на учет |
|
| 11-14 недель |
|
| 16 неделя |
|
| 18-21 недель |
|
| 20 неделя |
|
| 22 неделя |
|
| 24 неделя |
|
| 26 неделя |
|
| 28 неделя |
|
| 30 недель |
|
| 30-34 недель |
|
| 32-35 недель |
|
| 36 неделя (и далее — раз неделю до родов) |
|
Наступление беременности требует от женщины особой ответственности и бережного отношения к собственному здоровью. На раннем сроке до 10-11 недель необходимо посетить женскую консультацию и встать здесь на учёт.
В течение всего периода до момента появления малыша беременную наблюдает квалифицированный акушер-гинеколог. Который не только осматривает женщин, но и своевременно назначает различные дополнительные, в том числе, и лабораторные исследования.
Если женщина полностью здорова и у неё нет никаких хронических недугов или патологических состояний организма, назначаются следующие анализы при беременности:
- * Ультразвук необходим для уточнения срока, оценки развития малыша, исключения патологий, изучения плаценты.
- ** КТГ представляет собой контрольную запись сердцебиения малыша, маточных сокращений и шевелений крохи.
- *** Допплер-исследование позволяет определить, достаточно ли малыш получает питательных веществ и кислорода через плацентарную кровь.
- **** Больничный лист и обменная карта выдаются на 14 дней раньше при многоплодной беременности.
Условно весь период беременности делится на три основных временных отрезка:
- с момента зачатия до 12 недель (1-й триместр);
- с 13-й до 27-й (2-й триместр);
- и с 28-й по 40-42 неделю (3-й триместр).
Анализы и другие исследования равномерно распределяются по всему периоду беременности. Сдавать и проходить их придётся регулярно. Также важно систематически посещать кабинет женской консультации, чтобы исключить возникновение патологии.
При первом посещении гинеколога производится максимально полное исследование и обследование женщины. С этой целью на анализы берётся:
- Кровь из пальца, позволяющая установить уровень гемоглобина и общее состояние беременной.
- Тестируется кровь на свёртываемость (проводится коагулограмма), чтобы исключить кровотечение в родах.
- Проводится общее исследование мочи, позволяющее судить о здоровье выделительной системы.
- Из вены берётся кровь на гепатит, ВИЧ-инфекцию, герпес, токсоплазмоз и инфекции, передающиеся половым путём.
- Определяется резус-фактор и группа крови. Эту информацию необходимо знать, если понадобится переливание. Также важно выяснить, нет ли конфликта по резусу между плодом и материнским организмом (исключить вероятность выкидыша и развития гемолитической болезни плода).
Дополнительные обследования первого триместра:
- электрокардиограмма для проверки состояния сердечно сосудистой системы и сердца;
- ультразвуковое исследование плода;
- мазок из влагалища для определения патогенной флоры, если таковая имеется (например, хламидий или грибков рода Кандида);
- биохимический скрининг (кровь исследуется на фактор генетических аномалий или пороков развития малыша);
- консультация у ЛОР врача, окулиста, невропатолога, стоматолога и терапевта.
Во втором триместре акушера-гинеколога придётся посещать раз в месяц. И перед каждым визитом к доктору необходимо сдать анализ мочи.
А при показаниях дополнительно требуется провести тестирование крови. Например, показанием может служить перенесённое инфекционное заболевание, низкий гемоглобин, выявленный предыдущим тестированием, имеющиеся хронические недуги.
Плановое ультразвуковое обследование проводится с восемнадцатой по двадцать первую неделю.
Обязательно проверяется кровь на наличие скрытого диабета беременных. Для этого проводится тест натощак, а затем через два часа после приёма глюкозы.
Дополнительно проверяется моча на наличие инфекций (делает бактериальный посев).
В третьем триместре видеться с гинекологом придётся ежемесячно, с 30-й недели два раза в месяц, а с 36-й еженедельно до самого момента родов.
Чем ближе роды, тем выше риски для матери и плода. Может возникнуть сбой в развитии крохи (например, при старении плаценты), а мама начнёт страдать от высокого артериального давления.
На 30-недельном сроке повторно проводится:
- коагулограмма;
- тестирование на ВИЧ-инфекцию, гепатит, герпес и венерические инфекции;
- делает биохимия и проверяется наличие антител на краснуху, цитомеголовирус.
В 36 недель ещё раз проверяется микрофлора влагалища (берётся мазок). Необходимо подготовиться к рождению малыша и при необходимости уничтожить патогенные микроорганизмы.
Обязательно проводится третье по счёту ультразвуковое обследование и допплерометрия (исследование кровотока в плаценте для определения степени её зрелости).
На 32-33 неделе проверяется сердцебиение малыша – делается кардиотокограмма. Это обследование по показаниям может назначаться несколько раз за беременность.
При любом посещении доктора необходимо брать с собой обменную карту, которую выдают при постановке на учёт. Если планируется гинекологический осмотр, УЗИ или электрокардиограмма, нужно взять с собой одноразовую медицинскую пелёнку. Также может понадобиться страховой полис, паспорт и деньги для проведения платных анализов или обследований.
Следует не забывать, что будущим мамам запрещено проходить флюорографию. А после 35 лет будет не лишним пройти исследование на генетику. Этот же анализ необходим, если отцу малыша больше 40 лет.
источник