В некоторых случаях после обследования планирующих зачатие ребенка мужчины и женщины не выявляется никаких отклонений в состоянии их репродуктивного здоровья, а желаемая беременность так и не наступает. В таких ситуациях репродуктологи могут порекомендовать паре пройти такое исследование, как анализ на совместимость партнеров для зачатия (или посткоитальный тест). Этот лабораторный метод обследования позволяет выявить иммунологическое бесплодие, при котором из-за некоторых особенностей в работе иммунной системы женщины зачатие не может наступить. В этой статье вы ознакомитесь с сутью, показаниями, способами подготовки и сдачи анализа на совместимость партнеров для зачатия. Эта информация поможет составить представление о таком способе диагностики бесплодия, и вы сможете задать интересующие вас вопросы своему лечащему врачу.
Такой вид бесплодия называется иммунологическим, т. к. иммунная система женщины по какой-то причине вырабатывает антиспермальные антитела (АсАт или антитела к сперматозоидам), которые вызывают их неподвижность и гибель. При их выявлении говорят об иммунологической несовместимости пары.
Посткоитальный тест позволяет определить наличие антиспермальных антител в цервикальной слизи, через которую проходят сперматозоиды из влагалища в матку. Цель такого исследования (или таких его модификаций, как проба Курцрока-Миллера или Шуварского) – выяснение взаимодействия между цервикальным секретом и сперматозоидами.
Принцип посткоитального теста состоит в сдаче образца слизи из канала шейки матки через 4-6 часов после полового акта. Его исследование позволяет установить, насколько цервикальный секрет способствует миграции сперматозоидов в полость матки. Во время исследования устанавливается количество мужских половых клеток во взятом образце и их подвижность.
Прежде чем дать ответ на этот вопрос, рассмотрим функции цервикальной слизи во время овуляции – самого благоприятного периода для оплодотворения яйцеклетки.
В норме во время овуляции цервикальная слизь выполняет следующие функции:
- обеспечивает благоприятные условия для продвижения сперматозоидов в полость матки и маточные трубы;
- защищает мужские половые клетки от кислой среды влагалищных выделений;
- «отбирает» наиболее сильные и жизнеспособные сперматозоиды;
- помогает отобранным мужским половым клеткам накапливать энергию;
- обеспечивает запуск реакции капацитации, которая позволяет сперматозоидам трансформироваться и становиться способными к зачатию (т. е. проникновению в яйцеклетку).
До и после периода овуляции цервикальный секрет становится более вязким, и его основная функция заключается в защите матки от инфекционных агентов. Кроме этого, вязкая слизь задерживает сперматозоиды.
Секрет цервикального канала вырабатывается находящимся в шейке матки цилиндрическим эпителием. В зависимости от уровня половых гормонов шеечная слизь изменяет свои свойства на протяжении цикла:
- Фолликулярная фаза. Во время этой фазы, начинающейся с 1-го дня ежемесячного кровотечения до начала овуляции (с 1 по 13-14 день при стандартном цикле в 28 дней), уровень эстрогенов постепенно повышается. Пока он остается низким, цервикальная слизь имеет вязкую консистенцию.
- Фаза овуляции. При стандартном цикле выход яйцеклетки из яичника происходит примерно на 13-14 день. В организме повышается уровень эстрогенов и лютеинизирующего гормона. Под их воздействием секрет становится более жидким и водянистым. В его толще появляются своеобразные поры, которые дают возможность сперматозоидам поступать в полость матки. Кроме этого, секрет выполняет роль фильтра, отсеивающего ослабленные мужские половые клетки. Попадая в цервикальную слизь, сперматозоиды сохраняют свою жизнеспособность на протяжении нескольких дней и накапливают за это время необходимую для дальнейшего передвижения энергию.
- Фаза желтого тела (или лютеиновая). Этот период начинается после завершения овуляции и заканчивается в первый день месячных. На состав цервикальной слизи в это время влияют андрогены, прогестерон и эстрадиол. Эти гормоны повышают ее вязкость и плотность, в ней увеличивается количество клеточных элементов, и сперматозоиды не могут поступать в полость матки.
Вышеописанные особенности в составе слизи важны при проведении посткоитального теста, т. к. несвоевременность выполнения анализа может давать ложноположительные результаты.
На возможность наступления оплодотворения могут влиять различные свойства цервикальной слизи:
- Вязкость. Этот параметр зависит от концентрации белков и ионов, молекулярного состава, количества клеточных элементов. Перед выходом яйцеклетки из фолликула вязкость секрета значительно снижается, а перед наступлением менструального кровотечения достигает своего максимума.
- Растяжимость. Этот параметр отображает эластичность цервикального секрета. Во время овуляции такой показатель составляет 12 см, а в остальные фазы – менее 4 см.
- Кристаллизация. Этот параметр может рассматриваться после высыхания отобранного материала на предметном стекле. Перед наступлением овуляции секрет формирует на нем похожие на листья папоротника изображения.
Вышеописанные параметры оцениваются при помощи другого специального анализа – индекса цервикальной слизи.
Назначение посткоитального теста рекомендуется в следующих клинических случаях:
- отсутствие наступления беременности на протяжении 12 месяцев регулярной половой жизни без контрацепции;
- подозрение на иммунологическую несовместимость партнеров для зачатия.
Фазы менструального цикла оказывают влияние на свойства цервикальной слизи и поэтому анализ на совместимость для зачатия должен выполняться за 1-2 дня до наступления овуляции. При стандартном цикле такой тест обычно проводится в 12-13 день цикла.
Для того чтобы точно установить дату предполагаемой овуляции, а значит, и день выполнения анализа, необходимо:
- выяснить дату первого дня последнего менструального кровотечения (более чем у половины женщин овуляция происходит на 13-й день);
- измерять базальную температуру и составлять ее график на протяжении 3-4 циклов – ректальную температуру до утреннего подъема с постели начинают измерять с первого до последнего дня цикла, по составленному графику определяется день овуляции (при ее наступлении температура повышается до 37 °C);
- проводить тесты на овуляцию – анализ позволяет определить день резкого повышения уровня лютеинизирующего гормона, которое указывает на приближение овуляции;
- провести УЗИ яичников для изучения состояния фолликулов – при визуализации специалист может определить зрелость яйцеклетки в фолликуле и его готовность к вскрытию.
За 3-4 дня до проведения посткоитального теста паре следует пройти ряд диагностических исследований:
- анализы на заболевания, передающиеся половым путем (ЗППП) – эти исследования необходимы для женщины, т. к. такие инфекции способны влиять на качество цервикального секрета и делать его непригодным для сперматозоидов;
- спермограмма – этот анализ позволяет определить количество и подвижность мужских половых клеток в сперме мужчины и их пригодность к зачатию.
Перед сдачей теста женщина должна быть полностью здорова, т. к. на достоверность результатов способны повлиять недавно перенесенные вирусные или инфекционные заболевания (например, ОРВИ), стрессы, смена климатических условий или характера питания. Эти факторы способны спровоцировать более раннюю или позднюю овуляцию. Особенно негативно на результатах анализа могут сказаться недолеченные половые инфекции, т. к. отторгающиеся клетки эндометрия или влагалища делают слизь цервикального канала более вязкой.
Начать готовиться к сдаче анализа на совместимость партнеров к зачатию необходимо за 3-4 дня (т. е. с 10-го дня цикла):
- Отказаться от секса за 3-4 дня до сдачи анализа.
- Не принимать препараты, которые способны оказывать влияние на наступление овуляции (Тамоксифен, Анастразол, Клостилбегит и др.).
- Не применять вводимые во влагалище формы препаратов (свечи, суппозитории, шарики, таблетки или крема).
- Отказаться от влагалищных контрацептивов и не пользоваться лубрикантами.
- Накануне, за 4-6 часов перед сдачей анализа, должен состояться половой акт. После секса не следует сразу вставать с постели. В положении лежа необходимо находиться около 30-40 минут. После полового акта нельзя подмываться, принимать ванну, спринцеваться или пользоваться тампонами. Для предупреждения вытекания спермы можно воспользоваться ежедневной прокладкой.
Обычно забор материала для выполнения посткоитального теста проводят в утренние часы:
- Женщина раздевается и ложится на гинекологическое кресло.
- Врач вводит гинекологическое зеркало во влагалище для обеспечения доступа к цервикальному каналу.
- Забор материала проводится специальной пипеткой или одноразовым шприцем без иглы. Слизь берется из канала шейки матки и заднего свода влагалища.
- Полученный образец наносят на стекло и накрывают вторым стеклом. Их края заливают парафином для обеспечения герметизации.
- Стекла отправляют в лабораторию.
Недостоверные результаты анализа на совместимость мужчины и женщины для зачатия могут наблюдаться в следующих случаях:
- тест сдавался не во время фазы овуляции;
- с момента полового акта прошло более 4-24 часов;
- наличие воспалительных заболеваний половых органов или урогенитальных инфекций у женщины;
- гормональный дисбаланс, проявляющийся снижением уровня эстрогенов, влияющих на вязкость цервикального секрета;
- применялись гормональные препараты или спермициды;
- небольшое количество спермы или снижение подвижности сперматозоидов именно при последнем половом акте.
Результаты анализа на совместимость партнеров к зачатию могут быть такими:
- положительный – в отобранном образце выявлено 25 сперматозоидов с достаточной подвижностью и у женщины есть очень высокий шанс для наступления беременности;
- удовлетворительный – в отобранном образце выявлено 10 или более сперматозоидов с прямолинейной подвижностью и у женщины высокий шанс для наступления беременности;
- сомнительный – в отобранном образце выявлено от 5 до 10 сперматозоидов с низкой подвижностью и у женщины невысокий шанс к наступлению беременности или тест был выполнен не перед овуляцией;
- плохой – в отобранном образце выявлены только неподвижные сперматозоиды, т. е. вероятность наступления беременности чрезвычайно низкая или отсутствует;
- отрицательный – в цервикальном секрете не обнаружены сперматозоиды (например, из-за нарушении попадания спермы во влагалище или эякуляции).
Факторов, способных влиять на достоверность результатов этого анализа, достаточно много. Именно поэтому специалисты рекомендуют не ограничиваться сдачей только одного теста. Единичный отрицательный или плохой результат посткоитального теста еще не является поводом для постановки диагноза «иммунологическое бесплодие». Такой заключительный диагноз может выставляться только после получения 3 отрицательных результатов анализа на совместимость для зачатия, указывающих на наличие антиспермальных антител в цервикальной слизи, убивающих сперматозоиды. Тесты выполняют в разных менструальных циклах с промежутками в 2-3 месяца.
Назначить проведение анализа на совместимость партнеров для зачатия может врач-репродуктолог или гинеколог. Показанием для выполнения такого теста является отсутствие наступления беременности на протяжении года при регулярной половой жизни или подозрение на иммунологическое бесплодие.
Анализ на совместимость партнеров для зачатия используется репродуктологами для выявления иммунологического бесплодия, при котором в состав цервикальной слизи входят антиспермальные антитела, вырабатывающиеся в организме женщины на сперму определенного мужчины. При получении отрицательного результата для постановки диагноза женщина должна выполнить 3 теста, т. к. существует множество факторов, способных провоцировать появление ложных результатов.
Специалист рассказывает об иммунологическом бесплодии:
источник
Не редкость случаи, когда пара пытается зачать ребенка, но у них ничего не получается, несмотря на то, что все клинические показатели в норме.
В том случае, когда долгожданная беременность никак не наступает, паре следует обратиться к доктору и сделать тест на совместимость. Данный тест говорит о, так называемом, иммунологическом бесплодии одного из партнеров.
Иммунологическое бесплодие – это патологическое отклонение, которое заключается в том, что женский иммунитет вырабатывает антиспермальные антитела. Именно из-за антител сперма погибает, так и не достигнув яйцеклетки.
Иногда антитела может вырабатывать и мужской организм к собственным клеткам, подобное отклонение называется – аутоиммунное бесплодие. При назначении теста на совместимость очень важно выяснить,почему вырабатываются антитела и у кого из партнеров.
Если антитела АсАт вырабатываются женским организмом – это говорит о том, между супругами нет иммунологической совместимости. Чтобы точно установить отклонения доктор назначает посткоитальный тест (ПКТ).
- Иммунологическая несовместимость партнеров;
- Невозможность зачать ребенка (больше 12 месяцев).
В шейке матки вырабатывается специальная слизь, благодаря которой сперматозоиды могут транспортироваться к яйцеклетке.
Функции секрета шейки матки:
- Транспорт спермы в матку;
- Отделяет патологические формы спермиев;
- Защита сперматозоидов от среды влагалища;
- Запускает капацитацию – процесс который позволяет проникнуть сперматозоиду в яйцеклетку.
Количество выделяемого секрета может меняться на протяжении всего цикла, но максимальный его объем наблюдается во время овуляции. В период овуляции в организме женщины вырабатывается гормон эстроген, именно он указывает на то, что яйцеклетка полностью созрела.
В данный период количество слизи будет выделяться значительно больше, нежели в другое время. Следует учитывать данные особенности женского организма, чтобы не повлиять на результаты теста ПКТ.
Благодаря количеству и структуре маточной слизи сперматозоиды успешно преодолевают расстояние от влагалища к матке, чтобы совершить слияние с яйцеклеткой, или, проще говоря, чтобы наступила долгожданная беременность.
Для того чтобы выбрать наиболее благоприятный период сдачи анализа необходимо следить за базальной температурой. Во время овуляции температура подымается до 37С. Кроме того, овуляцию можно определить по УЗД или пройти анализ на лютеинизирующий гормон. Чтобы сдать тест на ПКТ необходимо:
- До 5 дней воздержаться от интима;
- В самый последний день перед овуляцией совершить половой акт;
- Не использовать контрацептивны;
- Не использовать мыло до и после полового акта;
- Не использовать интравагинальные лекарства;
- Не принимать препараты, которые могут повлиять на овуляцию;
- Не использовать лубриканты.
После полового акта женщине необходимо принять горизонтальное положение на протяжении получаса. Для лучшего эффекта рекомендуют подложить под таз подушку.
Лучше всего не купаться в ванной, а принять легкий душ, чтобы не смыть биологический материал. Не советуют пользоваться тампонами или проводить спринцевание.
Анализы на тесты можно сдавать уже через сутки после полового акта.
Врач гинеколог собирает биологический материал с влагалища и определяет количество жизнеспособных «мужских клеток». Показатели могут колебаться от положительных до отрицательных, с промежуточными удовлетворительными и сомнительными показателями.
Причины, по которым могут искажаться результаты:
- Проведение теста было осуществлено не в период овуляции;
- После полового акта прошло больше суток;
- Гормональный дисбаланс из-за низкого уровня эстрогена;
- Воспаление половых органов;
- Инфекционные заболевания мочеполовой системы;
- Употребление гормональных препаратов.
Так как АсАт антитела размещены по всей половой системе, они оказывают негативное влияние на сперматозоиды на всем пути до матки. Для того чтобы вылечить данный вид бесплодия доктора прибегают к искусственной инсеминации.
Для того чтобы «исчерпать конфликт» необходимо значительно понизить уровень АсАт антител. Женщине необходимо использовать сильные контрацептивы на протяжении 3-6 месяцев.
Кроме того, доктор может назначить препараты, которые своим действием способны снизить выработку антиспермальных антител.
Кроме выше описанной несовместимости также существует несовместимость резус-фактора и группы крови партнеров. Данный вид несовместимости не столь страшный и паре в большинстве случаев удается зачать ребенка, но будущая мама должна постоянно принимать лекарственные средства, которые исключат отторжение плода организмом женщины.
Если резус-факторы будут разными, организм матери попросту отторгает плод, как чужеродное тело.
Существует еще один вид несовместимости, который ученые называют – генетическим. У женщины случаются постоянные выкидыши или она и вовсе не может забеременеть из-за генетических патологий. Научно доказано, что чем больше у супругов генных совпадений, тем больше вероятность отклонения и патологий у малыша.
Для анализа на генетическую совместимость берется кровь из вены у супругов, по количеству одинаковых генов можно установить совместимость.
источник
Каждая молодая и здоровая семья мечтает о маленьком и уютном доме, а также о рождении ребенка. Но во время планирования семьи, многие наслышаны о разнообразных догадках и мифах по поводу совместимости групп крови партнеров и как это может повлиять на беременность в целом. Поэтому, в рамках данной статьи, рассмотрим реальные факты, которые могут возникать при несовместимости резус факторов и какая совместимость группы крови для зачатия нужна.
Известно, что резус фактор — это белок, который является составляющей крови и расположен сверху оболочки эритроцитов (одних из компонентов клеток крови), его наличие и расположение не зависит от группы. Получается, что в результате присутствия данного белка – резус положительный, а при его отсутствии – отрицательный.
Критерии параметров крови проверяют практически везде: в клиниках и больницах, еще в самом начале беременности, для того чтобы избежать негативных последствий и свести к минимуму риски, возникшие при беременности.
Существует закономерность наследования группы крови. К примеру, если у мужчины положительный резус фактор и плод унаследовал кровь отца, а у женщины отрицательный, во время беременности, резус ребенка окажется чужеродным для матери. И при таком несоответствии, материнский организм будет обильно выделять антитела в крови, которые в свою очередь начнут атаковать клетки плода.
Из-за такого течения обстоятельств, дети имеют некоторые из перечисленных недугов: наличие желтухи, водянки, анемии или эритробластоза. Поэтому важным этапом при планировании беременности является правильное сочетание групп крови еще перед началом беременности.
Лишь в случае, при котором тело матери принимает белок плода и не отторгает его, беременность может пройти без обострений и неожиданных поворотов событий. Поэтому так важно проверить возможность совмещения групп крови еще до начала зачатия. Например, если происходит оплодотворение и у женщины 1 группа крови, а у мужчины любая, происходит формирование полностью здорового, без отклонений плода.
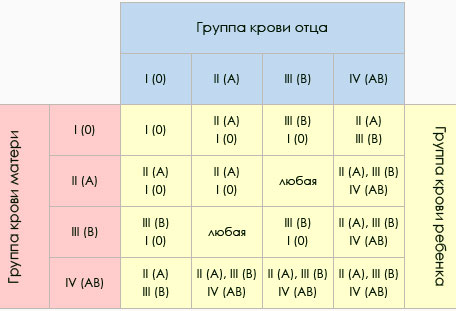
Но данное сочетание грозит определенными последствиями – вырабатыванием в кровь, на момент зачатия, некоторых групп антител. И для того, чтобы предупредить такой эффект, уже на 32-ой неделе беременности требуется сдача анализа на АВО.
И также можно воспользоваться таблицей в которой указывают возможные сочетания групп крови для зачатия.
Стоит подробнее рассмотреть случаи при положительном резусе и процессы беременности. В данном варианте, кровь матери и ее будущего ребенка полностью совместима, ведь при негативном резусе партнера это никак не повлияет на кровь будущего малыша.
Бывают случаи, когда у родителей с одинаковой группой крови рождается ребенок, с совершенно иной группой.
При варианте, когда отец ребенка имеет отрицательный резус, не произойдет никаких отклонений в организме и протекании беременности матери, ведь главным пунктом является то, что в крови женщины уже имеется определенный белок, а кровь эмбриона не содержит никаких чужеродных элементов, что могли бы как-то повлиять на процесс беременности и формирования плода. Поэтому данный вариант является наилучшим для любой пары.
Если у женщины отрицательный резус в сочетании с положительным резусом отца, ребенок, скорее всего, унаследует фактор по маминой линии, в данном случае – положительных резус. Значит, получается, что ни организм матери, ни ребенка не имеет в своем составе агглютинина, поэтому при данной комбинации и сочетании, нет никакой опасности.
Но в случае, когда мать с отрицательной группой все-таки вынашивает плод с положительной группой, в таком случае и при любом раскладе возникнет проблема — конфликт крови. Но уже не с резусами потенциальных партнеров, ведь организм начинает распознавать чужеродный элемент и приступает к борьбе с нераспознанными компонентами. Так протекает процесс защиты всего организма.
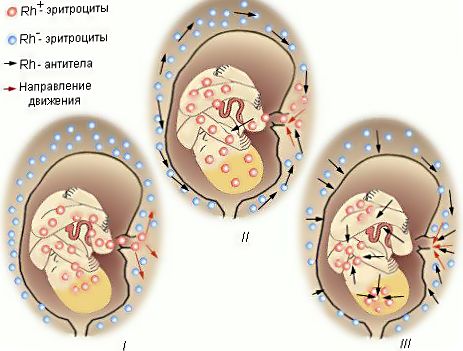
В начале борьбы организм беременной активно производит и выбрасывает в крови антитела, которые в свою очередь проходят через плаценту и начинают атаку на чужеродные эритроциты плода. В сложившейся ситуации организм эмбриона также пытается себя защитить, и по этой причине начинают безумно функционировать как печень, так и селезенка ребенка, что негативно сказывается на дальнейшем их развитии, и в будущем способствует увеличению органов и служит причиной малокровия.
Чтобы обойти подобные ситуации, важно проходить специальные обследования и сдавать анализы для определения совместимости группы крови родителей для зачатия.
Молодым партнерам важно помнить о некоторых предполагаемых негативных последствиях резус-конфликта, а также заботится о здоровье и самочувствии будущей мамы. Игнорирование их может привести к:
- анемии;
- водянке мозга или сердца;
- нарушении умственного развития ребенка;
- послеродовой желтухе.
И для того, чтобы гарантировать как свою защиту, так и безопасность малыша, для начала главным пунктом является тестирование крови на определение совместимости группы крови при зачатии, особенно это касается женщин с отрицательным резусом.
Вышеперечисленные последствия, зачастую, не проявляются у пар, у которых это их первенец, но в дальнейших беременностях, возможны конфликтные ситуации, и это не зависит от группы крови. Поэтому, каждая беременная должна пройти специальный тест на определение совместимости групп крови, чтобы избежать конфликтной беременности.
Видео — Риски для беременной и малыша при резус конфликте:
источник
Игорь Макаров доктор медицинских наук, профессор, врач высшей квалификационной категории
При беременности может возникать иммунологическая несовместимости крови матери и плода по резус-фактору, реже по системе АВ0 и еще реже по некоторым другим (система Келл, Даффи, Лютеран, Льюис, система Рр) факторам крови. В результате такой несовместимости возникает гемолитическая болезнь плода и новорожденного.
Резус-фактор (Rh) является белком, который в основном содержится в эритроцитах крови человека и в гораздо меньшем количестве содержится в лейкоцитах и тромбоцитах. Различают несколько разновидностей резус-фактора. Так антиген-D присутствует в крови у 85% людей. Антиген С (Rh’) содержится в крови у 70% людей, а антиген Е (Rh») имеется у 30% людей. Кровь, в которой отсутствуют перечисленные антигены, которые представляют собой разновидности резус-фактора, является резус-отрицательной.
Чаще всего гемолитическая болезнь плода и новорожденного возникает из-за иммунологического конфликта в связи с несовместимостью крови матери и плода по фактору D. При этом материнская кровь должна быть резус-отрицательной. А кровь плода содержит резус-фактор. Гемолитическая болезнь плода и новорожденного может также возникнуть при несовместимости крови матери и плода по группе крови (по системе АВ0). Групповая принадлежность крови человека обусловлена присутствием в ней определенных антигенов. Так, наличие в крови антигена «А» обусловливает II(А) группу крови. Наличие антигена «В» — III (В) группу крови. Совместное присутствие антигенов «А» и «В» обусловливает IV (АВ) группу крови. При отсутствии обоих антигенов у человека определяется I (0) группа крови. Иммунологическая несовместимость чаще всего проявляется в том случае, если у матери имеется I (0) группа крови, а у плода II(А) или III (В). Клетки крови плода, содержащие резус-фактор или групповые антигены и обладающие соответствующей антигенной активностью, проникают в материнский кровоток. Вследствие этого происходит иммунизация женщины, что сопровождается выработкой в ее организме или антирезус-антител или антител против групповых антигенов.
Гемолитическая болезнь плода и новорожденного развивается вследствие иммунизации материнского организма, которая происходит либо уже при первой беременности плодом с резус-положительной кровью или с наличием в его крови соответствующих групповых антигенов, либо после переливания резус-положительной крови. Наиболее часто элементы крови плода, содержащие соответствующие антигены, попадают в материнский кровоток во время родов, особенно при оперативных вмешательствах, когда выполняют кесарево сечение или ручное отделение плаценты и выделение последа. Попадание элементов крови плода в материнский кровоток и последующая иммунизация женщины возможны и во время беременности при нарушении целостности ворсин плаценты, что бывает при токсикозе беременных, угрозе прерывания беременности, предлежании плаценты, при отслойке плаценты, внутриутробной гибели плода.
Принимая во внимание, что резус-фактор образуется с самых первых дней беременности, а в первые недели беременности образуются эритроциты, попадание их в материнский организм и иммунизация возможны при выполнении абортов или при внематочной беременности. После первой беременности иммунизируется около 10% женщин.
Иммунные антитела, которые выработались в организме женщины, проникают обратно в кровоток плода и воздействуют на его эритроциты. При этом происходит разрушение эритроцитов, что влечет за собой образование непрямого токсического билирубина, анемию и кислородное голодание (гипоксию). У плода развивается гемолитическая болезнь. Нарушается структура и функция печени плода, снижается выработка белка в организме плода, нарушается циркуляция крови в его организме с явлениями сердечной недостаточности. У плода в организме накапливается излишняя жидкость, что проявляется в виде отеков и асцита. Часто поражается ткань головного мозга. Развитие гемолитической болезни плода возможно уже с 22-23 недель беременности.
Диагностика гемолитической болезни должна быть комплексной, с применением целого ряда диагностических методик, и основывается на выявлении признаков, указывающих на иммунизацию матери, определении антител и их титра, оценке состояния плода и показателей околоплодных вод. Результаты только одного какого-либо теста не могут служить объективным и достоверным признаком возможного осложнения и требуют дополнения результатами других методов исследования.
Если в беседе с женщиной с резус-отрицательной кровью или с I(0) группой крови выясняется, что ей вводили донорскую кровь без учета резус- или групповой принадлежности, а также если у нее были самопроизвольные прерывания беременности в поздние сроки или имела место гибель плода при предыдущих беременностях, или рождение ребенка с желтушно-анемической или отечной формой , то эти факторы являются прогностически неблагоприятными с точки зрения высокого риска поражения плода при данной беременности.
Одним из простых способов определения характера течения беременности, темпов роста и развития плода и увеличения объема околоплодных вод является измерение высоты стояния дна матки (ВДМ) над лонным сочленением и измерение длины окружности живота. Эти измерения целесообразно проводить в динамике каждые две недели со II-то триместра беременности. Чрезмерное увеличение этих показателей в сравнении с нормативными для данного срока беременности в совокупности с результатами других исследований позволяет заподозрить наличие имеющейся патологии.
Определение антител в крови беременной имеет относительное диагностическое значение, и должно быть использовано для выявления данной патологии только в комплексе с другими диагностическими тестами. Важным признаком является величина титра антител и его изменение по мере развития беременности. Титр антител соответствует наибольшему разведению сыворотки, при котором она еще способна воздействовать (агглютинировать) резус-положительные эритроциты (титр антител может быть равен 1:2, 1:4, 1:8, 1:16 и т. д.). Соответственно, чем больше титр, тем больше антител и тем менее благоприятен прогноз.
Титр антител в течение беременности может нарастать, быть неизменным, снижаться, а также может отмечаться попеременный подъем и спад титра антител. В последнем случае вероятность заболевания плода наиболее велика.
Для оценки состояния плода и фето-плацентарного комплекса могут быть использованы такие инструментальные методы диагностики как кардиотокография (КТГ) и ультразвуковое исследование. По данным КТГ в случае страдания плода отмечаются явные признаки нарушения сердечного ритма плода, урежение сердцебиений, монотонный ритм и т.п. При ультразвуковом исследовании оценивают размеры плода, состояние его внутренних органов, структуру и толщину плаценты, объем околоплодных вод. Определяют также функциональную активность плода и с помощью допплерографии изучают интенсивность кровотока в системе мать-плацента-плод.
Ультразвуковое исследование у женщин с ожидаемой гемолитической болезнью плода следует проводить в 20-22 нед., 24-26 нед., 30-32 нед., 34-36 нед. и незадолго до родоразрешения. До 20 недель беременности признаки гемолитической болезни эхографически не выявляются. Повторные исследование необходимы для исключения в динамике гемолитической болезни плода. У каждой беременной сроки повторных сканирований вырабатываются индивидуально, при необходимости интервал между исследованиями сокращается до 1-2 недель.
Принимая во внимание, что при гемолитической болезни плода происходит отек плаценты, то ее утолщение на 0,5 см и более может свидетельствовать о возможном заболевание плода. Однако при этом следует исключить и другие осложнения, при которых также может происходить утолщение плаценты (например, внутриутробное инфицирование или сахарный диабет).
Для гемолитической болезни плода наряду с утолщением плаценты возможно и увеличение размеров его живота по сравнению с грудной клеткой и головкой плода. Такое увеличение обусловлено чрезмерными размерами печени плода, а также излишним скоплением жидкости в его брюшной полости (асцит). Отек тканей плода проявляется в виде двойного контура его головки. При выраженной водянке плода дополнительно также отмечаются скопление жидкости в других полостях (гидроторакс, гидроперикард), признаки отека стенок кишечника.
При ультразвуковом сканировании оцениваются и поведенческие реакции плода (двигательная активность, дыхательные движения, тонус плода). При нарушении его состояния отмечаются соответствующие патологические реакции со стороны этих показателей. По данным допплерографии отмечается снижение интенсивности кровотока в фето-плацентарном комплексе.
Важное диагностическое значение имеет определение в околоплодных водах оптической плотности билирубина, группы крови плода, титра антител. Накануне родоразрешения околоплодные воды целесообразно исследовать для оценки степени зрелости легких плода.
Для исследования околоплодных вод, начиная с 34-36 недель беременности, выполняют амниоцентез, который представляет собой пункцию полости матки для взятия пробы околоплодных вод. Процедуру проводят под ультразвуковым контролем с обезболиванием и с соблюдением всех правил асептики и антисептики.
Амниоцентез может быть выполнен либо через переднюю брюшную стенку, либо через канал шейки матки. Место пункции выбирают в зависимости от расположения плаценты и положения плода. Возможными осложнениями при этом могут быть: повышение тонуса матки, отслойка плаценты, кровотечение, излитие околоплодных вод и начало родовой деятельности, развитие воспаления.
По величине оптической плотности билирубина в околоплодных водах, если она более 0,1, оценивают возможную степень тяжести гемолитической болезни плода. При величине этого показателя более 0,2 можно ожидать рождение ребенка со средней и тяжелой формой гемолитической болезни.
Выявление группы крови плода по околоплодным водам является одним из тестов, определяющих прогноз для плода. Чаще можно ожидать развитие гемолитической болезни вследствие несовместимости по резус-фактору, при одногруппной крови матери и плода.
Важное значение имеет определение группы крови при подозрении на развитие АВ0-конфликтной беременности. Значимым диагностическим тестом является определение титра антител в околоплодных водах.
Для исследования крови плода используют пункцию сосудов пуповины (кордоцентез) под ультразвуковым контролем. Исследование полученной таким образом крови плода позволяет определить его группу крови и резус-принадлежность, оценить уровень гемоглобина, белка сыворотки крови и ряда других показателей, отражающих наличие и тяжесть осложнения.
В рамках ведения беременности у всех пациенток и их мужей следует определить резус-принадлежность и группу крови при первом обращении к врачу, не зависимо от того, предстоят ли роды или планируется прерывание беременности. У беременных с первой группой крови, если у их мужей другая группа крови, необходимо провести исследование на определение групповых антител. Беременных с резус-отрицательной кровью необходимо обследовать на наличие антител и их титра 1 раз в месяц до 20 недель, а далее 1 раз в 2 недели. Если у беременной с резус-положительной кровью имеется указание на рождение ребенка с гемолитической болезнью, следует исследовать кровь на наличие групповых иммунных антител, а также на «анти – с» антитела, если кровь мужа содержит антиген «с». Наличие резус-сенсибилизации у беременных не является показанием для прерывания беременности.
Всем беременным с резус-отрицательной кровью, даже при отсутствии у них в крови антител, а также при наличии АВ0 сенсибилизации следует провести в амбулаторных условиях 3 курса неспецифической десенсибилизирующей терапии продолжительностью по 10-12 дней, в сроки 10-22, 22-24, 32-34 недели.
В рамках проведения неспецифической десенсибилизирующей терапии назначают: внутривенное введение 20 мл 40% раствора глюкозы с 2 мл 5% раствора аскорбиновой кислоты, 100 мг кокарбоксилазы; внутрь рутин по 0,02 г 3 раза в день, теоникол по 0,15 г 3 раза в день или метионин по 0,25 г и кальция глюконата по 0,5 — 3 раза, препараты железа, витамин Е по 1 капсуле. На ночь применяют антигистаминные препараты: димедрол 0,05 или супрастин 0,025.
При осложненном течении беременности: угроза прерывания, ранний токсикоз беременных, гестоз и пр., пациентки должны быть госпитализированы в отделение патологии беременных, где наряду с лечением основного заболевания проводится курс десенсибилизирующей терапии.
Беременным, у которых имеется высокий титр резус-антител, а в анамнезе у них были самопроизвольные выкидыши или роды плодом с отечной или тяжелой формой гемолитической болезни, рекомендуется применять плазмоферез. Эта процедура позволяет удалить из плазмы крови антитела. Плазмоферез проводят 1 раз в неделю под контролем титра антител, начиная с 23-24 нед. беременности, до родоразрешения.
Для лечения гемолитической болезни плода применяется также гемосорбция с использованием активированных углей для удаления из крови антител и уменьшения степени резус-сенсибилизации. Гемосорбцию применяют у беременных с крайне отягощенным акушерским анамнезом (повторные выкидыши, рождение мертвого ребенка). Гемосорбцию начинают проводить с 20-24 недель в стационаре, с интервалом в 2 недели.
Лечение гемолитической болезни плода во время беременности возможно также путем переливания крови плоду под ультразвуковым контролем.
Беременных с резус-сенсибилизацией госпитализируют в родильный дом в 34-36 нед. беременности. При АВ0 — сенсибилизации госпитализация осуществляется в 36-37 недель. При наличии соответствующих показаний, указывающих на выраженный характер осложнения, госпитализация возможна и в более ранние сроки.
При наличии гемолитической болезни плода целесообразно досрочное родоразрешение в связи с тем, что к концу беременности увеличивается поступление антител к плоду. При выраженной гемолитической болезни плода беременность прерывают в любые сроки беременности. Однако в большинстве случаев беременность удается пролонгировать до приемлемых сроков родоразрешения. Как правило, родоразрешение проводится через естественные родовые пути. Кесарево сечение выполняют при наличии дополнительных акушерских осложнений.
В родах проводят тщательный контроль за состоянием плода, осуществляют профилактику гипоксии. Сразу после рождения ребенка быстро отделяют от матери. Из пуповины берется кровь для определения содержания билирубина, гемоглобина, группы крови ребенка, его резус-принадлежности. Проводится специальный тест, позволяющий выявить эритроциты новорожденного, связанные с антителами.
При гемолитической болезни новорожденного различают три ее формы: анемическую, желтушную и отечню. При лечении анемической формы гемолитической болезни новорожденных при цифрах гемоглобина менее 100 г/л проводят переливания резус-положительной эритромассы, соответствующей группе крови новорожденного. Для лечения желтушно-анемической формы гемолитической болезни новорожденных применяют заменное переливание крови, фототерапию, инфузионную терапию. При тяжелом течении гемолитической болезни новорожденного заменное переливание крови выполняется неоднократно в комплексе с терапией, направленной на снижение интоксикации, обусловленной непрямым билирубином.
Действие фототерапии или светолечения направлено на разрушение непрямого билирубина в поверхностных слоях кожи новорожденного под воздействием лампы дневного света или синего (длина волны 460А). При выполнении инфузионной терапии внутривенно капельно вводят растворы гемодеза, глюкозы, альбумина, плазмы в различных комбинациях.
Лечение отечной формы гемолитической болезни новорожденного заключается в немедленном заменном переливании одногруппной резус-отрицательной эритро-массы. Одновременно проводится дегидратационная терапия, направленная на устранение отеков.
Для предотвращения гемолитической болезни плода и новорожденного необходимо, чтобы при любом переливании крови она была одногруппной и сходной по резус-принадлежности.
Важно сохранять первую беременность у женщин с резус-отрицательной кровью. Необходимо проводить профилактику и лечение осложненной беременности, а также осуществлять десенсибилизирующую терапию. Первобеременным женщинам с резус-отрицательной кровью, которые еще не сенсибилизированы к резус-фактору, на 28 неделе беременности или после досрочного прерывания беременности, или после аборта вводят антирезусный иммуноглобулин. После родов в первые 48-72 часа введение иммуноглобулина повторяют.
источник
Приветствую вас, дорогие читательницы! Наверняка у многих из вас есть знакомая пара, которая очень хочет детишек, но женщине не удаётся забеременеть или беременность заканчивается выкидышем (а, может быть, Вы и сами столкнулись с такой проблемой).
Если после всех необходимых обследований специалисты утверждают, что и женщина, и мужчина абсолютно здоровы в репродуктивном плане, то встаёт вопрос о несовместимости партнёров (что обнаруживается у каждой третьей пары с проблемой бесплодия). В таком случае необходимо сдать анализы на совместимость при планировании беременности, которые опровергнут или подтвердят печальные предположения и выявят причины несовместимости.
Причин может быть несколько. Рассмотрим каждую из них.
Самой распространённой является иммунологическая несовместимость.
Бывает, что сперматозоид конкретного мужчины не может оплодотворить яйцеклетку конкретной женщины, т.к. организм этой женщины воспринимает сперматозоиды этого мужчины как угрожающие здоровью агенты и вырабатывает тела, которые подавляют способность мужских половых клеток к оплодотворению.
Если беременность всё-таки наступает, происходит выкидыш на сроке, как правило, 2-3 недели:
- Для определения иммунологической несовместимости в первую очередь необходимо провести тест Шуварского-Гуннера (или посткоитальный тест). Его суть состоит в том, что через несколько часов после полового акта (но не более 12) из влагалища женщины берётся слизь и исследуется на предмет содержания и подвижности сперматозоидов. Тест необходимо проводить в период овуляции. Точный день вам поможет определить врач для наиболее высокой достоверности анализа.
- Если по результатам теста специалист заявляет о несовместимости, необходимо провести пробу Курцрока-Миллера, чтобы уточнить, заключается проблема в реакции женского организма или в сперматозоидах мужчины. При этом слизь женщины соединяется со сперматозоидами другого мужчины, у которого есть дети, а половые клетки тестируемого мужчины – со слизью женщины, которая уже рожала.
Другой причиной несовместимости является резус-конфликт, возникающий при разных резус-факторах (отрицательном у матери и положительном у плода), и организм женщины препятствует здоровому развитию плода вплоть до его гибели.
Менее распространенной причиной бесплодия является генетическая несовместимость. О ней специалисты заявляют в тех случаях, когда ДНК отца слишком схож с ДНК матери. Тогда организм женщины принимает беременность за патологию, от которой и избавляется:
В 2-3 % случаев бесплодия говорят о несовместимости микрофлоры. Анализами для выявления наличия такой проблемы является мазок у обоих партнёров.
Данные анализы не обязательно могут показать несовместимость, возможно, вы наоборот убедитесь, что никаких препятствий к беременности нет, и тогда просто наберитесь терпения; возможно, для появления вашего ребёночка просто ещё не пришло время.
На сегодняшний день медицина не может однозначно ответить на вопрос о том, что является факторами, влияющими на совместимость партнёров.
Образ жизни, наследственность – безусловно, не решающие, но играющие немало важную роль факторы при зачатии ребёнка.
Бесплодие может быть связано также с психическим состоянием женщины, к примеру, если она в принципе боится беременности, не уверена в своём партнёре как в отце своего ребёнка или вовсе не заинтересована в своём материнстве. Иногда бесплодие связывают также и с гормональными проблемами:
Главное: не отчаиваться. В медицинской практике известно немало случаев, когда беременность наступала вопреки приговорам специалистов.
И если раньше из этой ситуации можно было выйти только двумя путями – взять ребёнка из детского дома или смириться с приговором врачей и прекратить отношения, то на сегодняшний день медицина даёт таким людям возможность благополучно родить здорового ребёнка.
Хотя, конечно, путь к обретению долгожданного счастья будет непрост. В конце концов, есть такие варианты, как ЭКО или использование донорского материала. Как говорится, через тернии к звёздам:
Желаем удачи в планировании беременности!
Если эта статья оказалась для Вас полезной, не забудьте порекомендовать её друзьям и подписаться на обновления блога, чтобы узнавать ещё больше полезной информации).
Добрый день, уважаемые читатели! Сегодня мы поговорим о том, какие нужно сдать гормоны при планировании …
источник


Перед тем, как планировать пополнение в семействе, супруги должны пройти комплексный осмотр, который позволит заблаговременно выявить хронические заболевания и скрытые инфекции, требующие лечения.
Необходимо также сдать всевозможные анализы, которые будут свидетельствовать о генетической совместимости партнеров и предрасположенности к хромосомным нарушениям. Один из важных моментов следует учесть – совместимость групп крови для зачатия.
В частности, специалисты советуют установить ее группу и резус-фактор – тоже путем сдачи анализов. При зачатии плода важна совместимость не столько группы крови у супругов, сколько резус-факторов. От этого зависит жизнеспособность будущего ребенка.
Это антиген, который содержится в крови и обусловливает сочетаемость крови мамочки и малыша. Белок, который локализируется на поверхности эритроцитов — красных кровяных телец. Положительный показатель свидетельствует о наличии такого белка. Его отсутствие свидетельствует об отрицательном показателе.
Считается, что несовместимость у партнеров групп крови при зачатии может спровоцировать замершую беременность, выкидыши, мертворождения.
Исследования генетиков показали: группу крови ребенок чаще всего наследует от матери, а резус – отца. Чтобы не случилось резус-конфликта у партнеров, им необходимо сдать соответствующий анализ, который должен исключить возможную несовместимость. Если исследования крови покажут, что в процессе зачатия имеется угроза отторжения материнским иммунитетом плода, то будущим родителям надо будет пройти специальную терапию.
Если у партнеров кровь не совпадает по группе, и перед зачатием ребенка они не принимали специальные препараты, может случиться все, что угодно. Обычно дети унаследуют группу крови отца. Это ничем не чревато, если у матери положительный резус-фактор. Если же нет, то есть риск возникновения конфликта между показателями женщины и ребенка.
Во время первой беременности этот конфликт не будет угрожающим для жизни. Если же несовместимость групп крови партнеров для зачатия очевидна, то впоследствии у матери с отрицательным резусом крови начнет вырабатываться множество антител, которые будут через плаценту проникать в кровь плода, вызывая гемолитические нарушения. Их последствиями могут быть желтуха, необходимость в переливании крови, недоношенность, выкидыш. Чтобы снизить риск подобных последствий, матери назначают медикаментозное лечение.
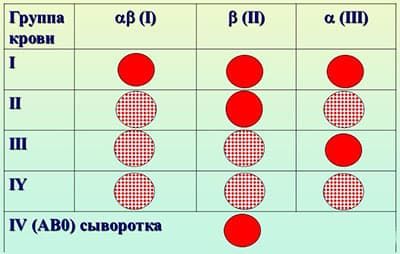
| Отец | Мать | Ребенок | Вероятность конфликта |
|---|---|---|---|
| 0 (1) | 0 (1) | 0 (1) | нет |
| 0 (1) | А (2) | 0 (1) или А (2) | нет |
| 0 (1) | В (3) | 0 (1) или В (3) | нет |
| 0 (1) | АВ (4) | А (2) или В (3) | нет |
| А (2) | 0 (1) | 0 (1) или А (2) | 50% вероятность конфликта |
| А (2) | А (2) | 0 (1) или А (2) | нет |
| А (2) | В (3) | любая 0 (1) или А (2) или В (3) или АВ (4) | 25% вероятность конфликта |
| А (2) | АВ (4) | 0 (1) или А (2) или АВ (4) | нет |
| В (3) | 0 (1) | 0 (1) или В (3) | 50% вероятность конфликта |
| В (3) | А (2) | любая 0 (1) или А (2) или В (3) или АВ (4) | 50% вероятность конфликта |
| В (3) | В (3) | 0 (1) или В (3) | нет |
| В (3) | АВ (4) | 0 (1) или В (3) или АВ (4) | нет |
| АВ (4) | 0 (1) | А (2) или В (3) | 100% вероятность конфликта |
| АВ (4) | А (2) | 0 (1) или А (2) или АВ (4) | 66% вероятность конфликта |
| АВ (4) | В (3) | 0 (1) или В (3) или АВ (4) | 66% вероятность конфликта |
| АВ (4) | АВ (4) | А (2) или В (3) или АВ (4) | нет |
Для успешного зачатия наиболее приемлемый вариант – это когда у обоих супругов кровь с одинаковым резусом. Группы крови при этом у них могут отличаться.
Если у супругов существует конфликт групп крови, то планировать зачатие необходимо заранее. Врач должен проверить наличие антител в крови мамочки.
Встречаются пары, которые зачали ребенка, понадеявшись на «авось». Во время обследования выясняется, что у них полная несовместимость групп крови для зачатия. Это повод для прерывания, ведь до того, как начнется синтез антител, еще есть достаточно времени, а значит, женщина успевает провести диагностику и сделать инъекцию антирезусного иммуноглобулина.
Женщинам, у которых с партнером нарушена совместимость групп, следует провести терапию при помощи иммуноглобулина, если у нее случались:
- внематочная беременность;
- абортирование – медицинское, обычное, вакуумное;
- выкидыша.
Стоит обратить внимание на тот факт, что конфликт по группе крови возникает довольно редко. В большинстве случаев с другими группами крови плохо совмещается вторая группа крови, которая имеет антиген А. Чаще можно встретить конфликт, который возник на основе разных резус-факторов.
Когда определяется резус-фактор при планировании беременности, нужно помнить несколько простых правил:
- Если резус и группа крови у обеих родителей идентичен, то это просто идеально!
- Если у отца резус «+», а у матери «-», то есть огромный риск, что возникнет конфликтная ситуация. Как только женский организм поймет, что в нем начали зарождаться чужеродные белки, сразу же начнут вырабатываться антитела, которые своим действием приведут к выкидышу.
- Если у ребенка 2 группа крови, а матери 1, то риск возникновения конфликта чуть меньше, но все же итог может быть таким же как и в предыдущей ситуации с резус-конфликтом.
- Если группы крови разные, но при этом одинаковые резус-факторы, то можно не беспокоиться. В данном случае отторжение эмбриона не происходит.
Во время планирования беременности стоит обратить внимание на такие важные вещи, чтобы потом не произошло того, чего не хочет ни одна женщина — гибели ее ребенка. Относитесь к планированию беременности очень серьезно, ведь от этого зависит не только то, как будет протекать беременность, но и здоровье будущего ребенка и матери. Также стоит побеспокоиться о правильном питании, приеме витаминных комплексов, отказе от вредных привычек и так далее. Следуйте указаниям врача и проведите все возможные обследования, сдайте анализы для того, чтобы быть полностью уверенным в здоровье вашего будущего малыша!
источник
Прегравидарная подготовка подразумевает полное обследование супружеской пары. Врач назначит объем исследований для желанного зачатия, в который входит анализ крови на резус-фактор и группу крови. Совместимость партнеров этим не ограничивается: при необходимости можно сдать тест на индивидуальную совместимость супругов.
Посткоитальный тест позволяет своевременно обнаружить шеечный фактор бесплодия, когда сперматозоиды неспособны проникнуть в матку через цервикальный барьер.
Женщине и мужчине при планировании беременности надо сдать венозную кровь на группу и Rh-фактор. Для будущей мамы оптимально иметь любую группу, кроме первой. Резус-фактор должен быть положительным. В этом случае нет никакой необходимости сдавать анализ мужчине. Однако при 0(I) и Rh-отрицательном факторе у женщины, очень важно выявить, какая группа и резус у будущего папы. Совместимость партнеров во многом зависит от этих показателей, но это вовсе не является препятствием для успешного зачатия. При наступлении беременности у несовместимых партнеров врач будет проводить профилактические и лечебные мероприятия по предотвращению осложнений.
Если выявлена несовместимость крови супругов, то при планировании зачатия и во время вынашивания плода надо выполнять рекомендации специалиста на всех этапах.
При планировании беременности можно сдать тест на индивидуальную совместимость супругов, чтобы вовремя выявить редко встречающийся, но очень существенный фактор бесплодия. Цервикальная слизь в шейке матки выполняет защитную функцию, обеспечивая барьер на пути микробов в верхние отделы детородных органов.
При возникновении индивидуальной реакции на сперматозоиды мужа с помощью посткоитального теста можно обнаружить шеечный фактор бесплодия: мужские половые клетки не могут преодолеть цервикальный барьер, поэтому беременности нет. Условиями для проведения теста являются:
- проведение обследования в день ожидаемой овуляции;
- предварительное воздержание от интимной близости в течение 2 суток;
- после полового акта необходимо лежать около 2 часов с приподнятым положением таза;
- нельзя проводить гигиенические процедуры.
Во время обычного гинекологического осмотра необходимо взять цервикальную слизь для обследования. В лаборатории можно выяснить наличие сперматозоидов в слизи.
В норме вагинальные выделения в овуляцию наиболее оптимальны для зачатия. Цервикальная слизь должна быть:
В хороших условиях сперматозоиды легко проникают в матку, но при густой и вязкой слизи мужским половым клеткам крайне сложно преодолеть цервикальный барьер.
Важными факторами, указывающими на совместимость партнеров, будут следующие показатели:
Плохой результат на совместимость указывает на наличие неподвижных или «топчущихся на месте» половых клеток. В этом случае можно сделать анализ на антиспермальные антитела, выявляемые в крови у женщины и в цервикальной слизи. При их обнаружении врач предложит вариант искусственной инсеминации для успешного зачатия.
При планировании беременности супружеской паре желательно заранее выявить факторы несовместимости. Обязательно надо сдать анализ крови на резус-фактор, чтобы выявить риск будущих осложнений при несовместимости супругов. Необходимость проведения посткоитального теста возникает в тех случаях, когда врач не видит причин для бесплодия, а желанного зачатия не происходит. Важно аккуратно выполнить предварительные условия и провести тестирование в периовуляторные дни.
При выявлении индивидуальной несовместимости для зачатия надо будет использовать вариант искусственной инсеминации, когда с помощью специальной процедуры мужские половые клетки попадают в матку, минуя цервикальный барьер.
Несоответствие резус-факторов встречается достаточно часто, но это вовсе не препятствие для осуществления мечты. Главное, слушать врача, выполнить рекомендации специалиста, и все получится отлично, не так ли?
источник
Добрый день, мои дорогие читатели и подписчики! Как утверждал классик еще в 16 веке, «браки заключаются на небесах». То есть совместимость людей на ментальном уровне определяется недоступными нам сферами. Однако для высшей земной цели любви мужчины и женщины — успешного продолжения рода — необходима также сочетаемость партнеров при зачатии. Чтобы удостовериться в своих возможностях завести малыша, паре стоит сдать анализы на совместимость при планировании беременности. Давайте же рассмотрим виды несовместимости, способы их выявления и решения возможных проблем. Я думаю, что для многих из вас эта тема будет актуальна и интересна.
Современные рекомендации гласят, что планированию стоит посвятить несколько месяцев. Мы же с вами практикуем обдуманный подход, не правда ли? Временная «заначка» понадобится для прохождения предварительного обследования, выявления инфекционных процессов и их адекватного лечения. Также стоит побеспокоиться о вакцинации, начать прием поливитаминов и, возможно, провести определенную коррекцию образа жизни: отвергнуть вредные привычки, критически подойти к распорядку дня и качественному составу питания.
Когда результаты анализов на высоте, то, кажется, ничто не может помешать предстоящему счастью любящих друг друга людей. Однако в дело может вмешаться так называемая несовместимость.
Уверена, что все вы знаете о четырех группах крови. Как называется еще одна важнейшая ее характеристика, думаю, также известно многим. Речь, безусловно, о резусе. При плюсовом на поверхности эритроцита имеется специфический белок, при отрицательном он отсутствует. Если бы этот фактор не учитывался, то часть переливаний, операций по пересадке органов имела бы трагический финал — иммунная система реципиента не приняла бы чужеродный белок.
Что касается зачатия и беременности, то пресловутая несовместимость резусов может возникнуть у отрицательной жены и позитивного мужа. Причем лишь в том случае, если у новорожденного обнаружится «+».
Планирующей даме еще на подготовительном этапе необходимо предоставить кровь из вены для выяснения групповой принадлежности и фактора Rh. Если резус «+», мужчина освобождается от «кровопускания». Если «−»— необходимо уточнить эту же характеристику у партнера. Совпадение резусов снимет волнения — конфликт невозможен. В противном случае женщина вынуждена отправиться на определение наличия антирезусных антител и их количества (титр).
При отсутствии антител будущей маме придется каждый месяц определять их уровень, а для профилактики конфликта по резусу на 28-й неделе гестации получить инъекционно антирезусный иммуноглобулин (ИГ), который воспрепятствует производству резус-антител. ИГ разрушит позитивные эритроциты, попадающие от ребенка в организм матери, то есть ответ со стороны иммунной системы последней не возникнет. После родов у новорожденного берут кровь, и если фактор малыша положительный, роженице еще раз вводят иммуноглобулин. Такова профилактика резус-конфликта для последующих беременностей.
Зачатию может воспрепятствовать враждебность иммунитетов. Это, по сути, аллергия у женщины на сперму конкретного мужчины, то есть ее организм генерирует антиспермальные антитела, расправляющиеся со сперматозоидами.
В такой ситуации беременности дождаться реально, но вероятность ее сохранения очень низкая. Как назло, иммунологическую несовместимость часто усугубляют дополнительные сложности с детородными органами. Варианты — гипоплазия или двурогость матки, изъяны развития яичников. Исключит иммунологическую несовместимость специальный тест, о котором ниже.
Специфическая слизь в канале шейки призвана оградить матку и верхние отделы органов размножения женщины от попадания туда различных возбудителей. Однако иногда ее защитный функционал несколько избыточно расширяется, и отдельные компоненты слизи начинают бороться и со сперматозоидами, воспринимаемыми в качестве потенциальной угрозы.
С помощью посткоитального теста удастся выяснить наличие шеечного фактора бесплодия. Нюансы тестирования следующие:
- анализ максимально достоверен, если проведен в день ожидаемой овуляции;
- предпочтительно превентивное избегание сексуальных отношений не менее 48 часов;
- после коитуса придется пролежать пару часов, приподняв таз;
- гигиенические мероприятия на период тестировки отменяются.
Отдельному изучению подлежат цервикальные выделения, взятые при рутинном гинекологическом осмотре. Естественно, что влагалищные выделения оптимальны для зачатия именно при овуляции, когда они:
При благоприятных условиях спермии без проблем оказываются в полости матки. Если же цервикальная слизь густая и вязкая, цервикальный барьер для них вряд ли преодолим.
Важными составляющими успешного зачатия будут такие характеристики мужских половых клеток:
- высокий процент «живчиков»;
- значительная активность;
- интенсивные поступательные движения.
Если спермии недвижимы или «топчутся» на одном месте, проводится анализ на антиспермальные антитела — их определяют по крови и цервикальной слизи женщины. В случае их наличия поможет с зачатием искусственное оплодотворение (инсеминация), когда с помощью особых манипуляций половые клетки мужчины оказываются в матке беспрепятственно, не сталкиваясь с цервикальным барьером.
Безусловно, каждая пара вправе желать и ожидать благополучного течения беременности. Если вас совместила любовь, то львиная доля возникающих преград все же преодолима. Что касается физиологических проявлений любви, то медицина готова помочь в случае возникновения проблем. Чем и хороша предварительная проверка, что с ее помощью бразды правления оказываются в ваших руках, и в большинстве случаев сложная ситуация будет иметь решение. Ну и, конечно же, не забываем верить в благополучный исход, ведь мы же не только его хотим, но и делаем все возможное для получения желаемого.
Рада, что познакомила вас сегодня с такой важной темой. Предлагаю продолжить наше общение в дальнейшем. Это просто — стоит подписаться на мой блог. Здоровья вам, дорогие читатели, и максимальной совместимости на всех уровнях с избранниками.
источник