Наиболее страшным для женщины является диагноз – внематочная беременность. Эмбрион не удастся сохранить, опасной является возможная угроза жизни женщины. Также существуют риски непоправимые нарушения репродуктивной системы. Поэтому, так важно следить за появляющимися симптомами, чтобы вовремя распознать надвигающуюся угрозу.
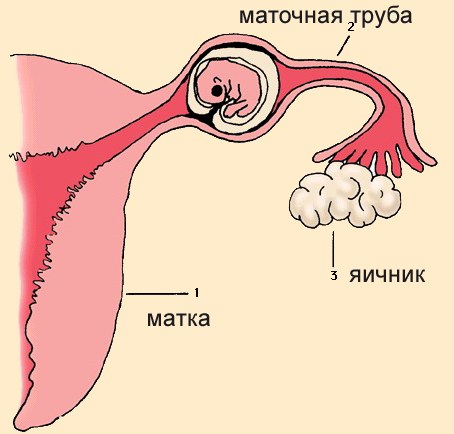
Прежде чем рассматривать, как определить внематочную беременность, стоит понять физиологию процесса. После наступления зачатия околоплодное яйцо должно из фаллопиевой трубы переместиться в полость матки и там уже закрепится. Если этого не происходит, зигота остается на одном из участков, начинает расти, превращаясь в эмбрион.
В результате — достигает больших размеров, оказывает давление на органы, при разрыве, приводит к повреждениям, влекущие за собой опасные кровотечения. В акушерстве различают 4 вида внематочной беременности в зависимости от места дислокации:
- яичниковый – оплодотворенное яйцо закрепляется на яичнике, начинает там развиваться;
- трубный – формирование и рост происходит в матовой трубе, а до основного органа яйцеклетка так и не дошла;
- брюшной – закрепление происходит в брюшной полости;
- шейный – развитие начинается на шейке матки или цервикальном канале.
Причиной зачастую является непроходимость фаллопиевых труб, а также патологии эндометрия – выстилающего слоя матки, к которому и прикрепляется в норме оплодотворенное яйцо.
Факторы, провоцирующие возникновение патологии:
- инфекционные заболевания репродуктивной системы – придатков, труб, самого мышечного органа;
- анатомические особенности строения матки и репродуктивных органов – врожденные аномалии;
- аборты, вакуумные чистки;
- различные виды контрацепции, с том числе и маточная спираль;
- гормональные дисфункции;
- спайки – соединение оболочек различных органов между собой;
- лечение гормональными препаратами диагноза бесплодие;
- проводимые операции на органах репродуктивной системы;
- появление новообразований на яичниках или матке.
Многих женщин волнует вопрос — как проявляется внематочная беременность, и на каком сроке? Ведь не только угроза состоит для мам в группе риска, внутренние физиологические процессы протекают незаметно, можно даже не подозревать возникшие отклонения. Данное состояние в первые недели ничем не отличается. Также происходит задержка менструации, а затем проводится домашний тест, который покажет стандартные 2 полоски. Кроме того присутствуют и косвенные признаки наступления зачатия – чувствительность молочных желез, реакция на определенные продукты, тошнота.
Вызвать беспокойство должны следующие симптомы:
- острая боль внизу живота, она локализируется в одной области, если происходит разрывы трубы, ощущения будут с боковых сторон, при брюшном виде – ноет серединный участок живота;
- болевые ощущения могут отдавать в спину, плечо или поясницу;
- при ходьбе, или любом другом движении боль усиливается, становиться невыносимой;
- кровянистые выделения — разного объема, наибольшую угрозу представляет огромная кровопотеря, тогда приходится удалять матку;
- также при трубной внематочной беременности появляются мажущиеся следы темно-коричневого цвета, достаточно плотной консистенции;
- может резко меняться артериальное давление, появляется тошнота, рвота, но часто такие признаки женщина принимает за токсикоз и не обращает на них внимание.
На каком сроке будет обнаружена внематочная беременность, зависит от ее вида, то есть места расположения околоплодного яйца. При дислокации в трубе, на самой узкой части, дискомфорт можно почувствовать на 5 неделе. Если закрепление произошло на самой широкой части фаллопиевой трубы – значит на 8 неделе. При развитии на яичниках или брюшной полости, самостоятельно заметить отклонения можно после 4 недель. Наиболее опасной является шеечный вид, протекает безболезненно и бессимптомно, при разрыве приводит к значительной кровопотере.
Как только женщина узнала о свое беременности, ей обязательно нужно посетить врача. Только гинеколог может определить нормальное течение процесса, выявить возможные патологии.
Понять, что беременность внематочная можно только после консультации гинеколога, а также проведения исследований и анализов. Во время осмотра доктор обнаружит следующие отклонения:
- вздутие и напряжение живота;
- пальпации матки вызывает болезненные ощущения;
- неправильно прикрепленное яйцо будет похоже на опухоль, его расположение и зависит от места фиксации;
- матка не соответствует размерам срока беременности и меньше нормы;
- только при шейном виде матка наоборот — увеличивается в объеме;
- цвет же при просматривании зеркал, будет синим, как и при естественном течении процесса.
Распознать можно, только сдав ряд анализов. Сразу же после осмотра врач не поставит страшный диагноз, он отправит на узи и другие исследования. Комплекс методов позволит не только определить внематочное развитие эмбриона, но и вид локализации, для дальнейшей разработки плана лечения.
Можно определить развитие внематочной беременности 2 способами – сдав общий анализ крови, а также на маркеры ХГЧ. По этим анализам можно только потвердеть диагноз, но не установить его вид. А значит, для определения плана лечения требуется пройти еще и УЗИ. Женщина может расшифровать, что значит полученный анализ крови по таким показателям:
- снижается уровень гемоглобина;
- ниже уровня нормы эритроциты;
- гематокрит указывает на уменьшение объема транспортируемого кровью кислорода;
- повышение уровня лейкоцитов – прямой сигнал о наличии патологического состояния;
- повышение СОЭ – несоответствие нормам белков плазмы также является косвенным признаком отклонений в организме.
Общий анализ крови не является маркером, определяющим внематочную беременность. Только совокупность сданных исследований позволит подтвердить или опровергнуть диагноз.
Обязательно проводится сдача ХГЧ, для определения гормона. При нормальном протекании беременности его показатели будут стремительно увеличиваться с каждым днем. При неблагоприятном развитии событий – цифры не соответствуют нормам, должного роста с каждым днем не происходит. Рассматривается данное исследование только в динамике, поэтому женщине придется лечь в стационар, или регулярно посещать лабораторию.
Более полную картину позволит получить УЗИ. Для профилактики рекомендуется проходить уже на 3-4 неделе. Можно определить вид по аномальному строению внутренних органов, и понять где именно находится околоплодное яйцо. Также получится увидеть кровотечение брюшной полости, если разрыв уже произошел.
Для осмотра органов малого таза может использоваться лапароскопия, это микрооперация, поэтому проводится под общей анестезией. Для выявления внутреннего кровотечения широко применяется пункция. Через прямую кишку в маточное углубление вводится игла. При получении забора с кровью, значит, присутствует и внутренне кровотечение.
Если разрыв все же произошел, женщине требуется срочная госпитализация и экстренная операция. В дальнейшем ей необходимо пройти восстановительную программу для возможности стать мамой. На протяжении месяца после вмешательства проходится медикаментозная терапия, включающая прием антибиотиков и капельницы, нормализующие состояние после кровопотери. Рекомендуется дробное питание, а также в течении полугода используются контрацептивы.
При планировании следующей беременности женщина проходить обследование органов малого таза, сдает комплекс анализов. Внематочная беременность — это опасное состояние, но вовремя проведенная диагностика позволит снизить возможные риски для репродуктивной функции женщины. Поэтому после наступления зачатия так важно следить за любыми изменениями, и сообщать о них врачу.
источник
Внематочная беременность — это патологическое состояние беременности, при котором оплодотворённая яйцеклетка закрепляется в маточной трубе или в брюшной полости (в редких случаях). По медицинской статистике, внематочная беременность зафиксирована в 2,5% вариантах от общего числа беременностей, в 10% случаев она возникает повторно. Эта патология относится к категории повышенного риска для здоровья женщины, без оказания врачебной помощи она может привести к смертельному исходу.
По статистическим данным, рост частоты проявления внематочной беременности связывается с увеличением количества воспалительных процессов внутренних половых органов, увеличением числа хирургических операций с целью контроля над деторождением, пользование внутриматочными и гормональными средствами контрацепции, лечением отдельных форм бесплодия и искусственным оплодотворением.
При любом виде внематочной беременности вынашивание ребёнка невозможно, так как эта патология угрожает физическому здоровью матери.
- брюшная (абдоминальная) — изредка встречающийся вариант, плодное яйцо может локализироваться на сальнике, печени, крестово-маточных связках и в прямокишечно-маточном углублении. Различается первичная абдоминальная беременность — имплантация оплодотворенной яйцеклетки происходит на органах брюшной полости и вторичная — после происшедшего трубного аборта яйцеклетка повторно имплантируется в абдоминальной полости. В отдельных случаях патологическая брюшная беременность донашивается до поздних сроков, представляя собой серьёзную угрозу жизни беременной. У большей части эмбрионов при абдоминальной имплантации обнаруживаются серьёзные пороки развития;
- трубная — плодное яйцо оплодотворяется в фаллопиевой трубе и не опускается в матку, а закрепляется на стенке маточной трубы. После имплантации может случиться остановка в развитии эмбриона, а в худшем варианте — произойдёт разрыв фаллопиевой трубы, что представляет серьезную угрозу для жизни женщины;
- яичниковая — частота возникновения менее 1%, подразделяется на эпиоофоральную (яйцо имплантируется на поверхности яичника) и интрафолликулярную (оплодотворение яйцеклетки и последующая имплантация проходит в фолликуле);
- шеечная — причиной возникновения считается кесарево сечение, ранее проведённый аборт, миома матки, перенос эмбриона при экстракорпоральном оплодотворении. Плодное яйцо фиксируется в районе шеечного канала матки.
Опасность внематочной беременности заключается том, что в процессе развития плодное яйцо вырастает в размерах и происходит увеличение диаметра трубы до предельного размера, растяжение достигает максимального уровня и возникает разрыв. При этом кровь, слизь и плодное яйцо попадают в брюшную полость. Нарушается её стерильность и возникает инфекционный процесс, со временем перерастающий в перитонит. Параллельно повреждённые сосуды сильно кровоточат, происходит массивное кровотечение в брюшную полость, что может привести женщину в состояние геморрагического шока. При яичниковой и брюшной внематочной беременности опасность возникновения перитонита так же высока, как и при трубной.
- инфекционно-воспалительные заболевания — ранее перенесенные или перешедшие в хроническую фазу — воспаления матки, придатков, мочевого пузыря считаются одной из основных причин возникновения внематочной беременности.
- Воспалительные процессы в яичниках и трубах (предыдущие трудные роды, множественные аборты, самопроизвольные аборты без обращения в медицинскую клинику), приведшие к фиброзу, появлению спаек и рубцеванию тканей, после чего происходит сужение просвета маточных труб, нарушается их транспортная функция, изменяется реснитчатый эпителий . Прохождение по трубам яйцеклетки затрудняется и возникает внематочная (трубная) беременность;
- врожденный инфантилизм маточных труб — неправильная форма, излишняя длина или извилистость при врожденном недоразвитии являются причиной неправильного функционирования фаллопиевых труб;
- выраженные гормональные изменения (сбой или недостаточность) — заболевания эндокринной системы способствуют сужению просвета маточных труб, нарушается перистальтика и яйцеклетка остается в полости маточной трубы;
- наличие доброкачественных или злокачественных опухолей матки и придатков — сужающих просвет маточных труб и мешающих продвижению яйцеклетки;
- аномальное развитие половых органов — врожденный аномальный стеноз маточных труб препятствует продвижению яйцеклетки к полости матки, дивертикулы (выпячивания) стенок фаллопиевых труб и матки затрудняют транспортировку яйцеклетки и являются причиной хронического воспалительного очага;
- наличие в анамнезе внематочных беременностей;
- изменение стандартных свойств плодного яйца;
- медлительные сперматозоиды;
- отдельные технологии искусственного оплодотворения;
- спазм маточных труб, возникающий вследствие постоянного нервного перенапряжения женщины;
- применение контрацептивов — гормональных, спиралей, средств экстренной контрацепции и пр.;
- возраст беременной после 35 лет;
- малоподвижный образ жизни;
- длительный прием препаратов, увеличивающих фертильность и стимулирующих овуляцию.
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
- необычная менструация — скудные мажущие выделения;
- болезненные ощущения — боли со стороны пораженной маточной трубы, при шеечной или брюшной внематочной беременности — по средней линии живота. Изменения положения тела, повороты, наклоны и ходьба вызывают тянущие боли в определенных участках. При расположении плодного яйца в перешейке маточной трубы болезненные ощущения появляются на 5 неделе, а при ампульной (возле выхода в матку) — на 8 неделе;
- обильные кровотечения — чаще происходят при шеечной беременности. Расположение плода в шейке матки, богатой кровеносными сосудами, вызывает сильную кровопотерю и является угрозой для жизни беременной;
- кровянистые выделения — признак повреждения маточной трубы при трубной внематочной беременности. Наиболее благоприятный исход этого вида — трубный аборт, при котором плодное яйцо самостоятельно отделяется от места крепления;
- болезненное мочеиспускание и дефекация;
- шоковое состояние — потеря сознания, падение артериального давления, бледность кожи, синюшность губ, учащенный слабый пульс (развивается при наличии массивной кровопотери);
- боли с отдачей в прямую кишку и поясницу;
- положительный результат теста на беременность (в большинстве случаев).
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
- Прогрессирующую внематочную беременность — яйцо по мере вырастания внедряется в маточную трубу и постепенно ее разрушает.
- Самопроизвольно закончившаяся внематочная беременность — трубный аборт.
Основные признаки трубного аборта:
- кровянистые выделения из половых органов;
- задержка менструального цикла;
- субфебрильная температура тела;
- болевые ощущения, резко отдающие в подреберье, ключицу, ногу и задний проход (неоднократные приступы на протяжении нескольких часов).
При прорыве маточной трубы субъективно отмечается:
- сильнейшие болевые ощущения;
- снижение артериального давления до критических отметок;
- учащение пульса и дыхания;
- общее ухудшение самочувствия;
- холодный пот;
- потеря сознания.
Предварительный диагноз «внематочная беременность» выставляется при характерных жалобах:
- задержка менструальных выделений;
- кровянистые выделения;
- боли разной характеристики. частоты и интенсивности;
- тошнота;
- болезненные ощущения в области поясничного отдела, внутренней поверхности бедра и прямой кишки.
Большинство пациенток жалуется на присутствие 3-4 признаков происходящих одновременно.
Оптимальная диагностика включает в себя:
- сбор полного анамнеза для исключения или определения вхождения в группы риска по внематочной беременности;
- осмотр врачом-гинекологом;
- проведение ультразвукового исследования для диагностирования беременности (после 6 недели от последней менструации) позволяет обнаружить следующие признаки: увеличение тела матки, точное расположение плодного яйца с эмбрионом, утолщение слизистых оболочек матки. Параллельно с этими признаками ультразвук позволяет обнаружить наличие крови и сгустков в брюшной полости, скопление кровяных сгустков в просвете маточной трубы, саморазрыв фаллопиевой трубы;
- выявление уровня прогестерона — низкая концентрация предполагает наличие неразвивающейся беременности;
- анализ крови на хгч (определение концентрации хорионического гонадотропина) — при внематочной беременности количество содержащихся гормонов увеличивается медленнее, чем при нормальном течении беременности.
Анализ на хгч проводится с периодичностью в 48 часов для определения содержания гормонов. В начальном периоде беременности уровень гормонов пропорционально увеличивается, что определяется хгч. Если уровень увеличивается не нормативно, он слабый или низкий, то проводится дополнительный анализ. Пониженное содержание гормонов в анализе на хорионический гонадотропин человека является признаком внематочной беременности.
Методом дающий практически 100% результат диагностики является лапароскопия. Ее проводят на завершающем этапе обследования.
Гистологическое исследование соскоба эндометрия ( при внематочной беременности покажет отсутствие ворсинок хориона и наличие изменений слизистой оболочки матки).
Гистеросальпингография (с введением контрастных веществ) применяется в особо сложных случаях диагностирования. Контрастное вещество, проникая в маточную трубу, неравномерно окрашивает плодное яйцо, демонстрируя симптом обтекания, подтверждая эктопическую трубную беременность.
Уточнение диагноза проводится исключительно в условиях стационара. План полного обследования назначается в зависимости от аппаратной и лабораторной оснащенности больницы. Наилучшим вариантом обследования является сочетание ультразвукового исследования и определения хорионического гонадотропина в анализе крови (мочи). Лапароскопия назначается в случаях крайней необходимости.
Диагностика и последующее лечение проводится при помощи специалистов:
- терапевт (общее состояние организма пациентки);
- гинеколог (исследование состояния внутренних половых органов, оценка и выставление предварительного диагноза);
- специалист ультразвукового исследования (подтверждение или опровержение ранее установленного диагноза);
- хирург-гинеколог (консультация и непосредственное проведение оперативного вмешательства).
При раннем диагностировании патологии (до разрыва или повреждения стенок маточной трубы) назначаются медицинские препараты. Метотрексат рекомендуется для прерывания беременности, прием лекарства ограничивается одной или двумя дозами. При диагностике на ранних сроках хирургическое вмешательство не требуется, после приема препарата проводится повторное исследования крови.
Метотрексат прерывает беременность при определенных условиях:
- срок беременности не превышает 6 недель;
- показатель анализа хорионического гонадотропина человека не выше 5000;
- отсутствие кровотечений у пациентки (мажущих выделений);
- отсутствие сердечной деятельности у плода при ультразвуковом исследовании;
- нет признаков разрыва фаллопиевой трубы (отсутствуют интенсивные боли и кровотечение, показатели артериального давления в норме).
Лекарство вводится внутримышечно или внутривенно, весь период пациентка находится под наблюдением. Эффективность проводимых процедур оценивается уровнем хорионического гонадотропина человека. Снижение показателей хгч говорит об успешном варианте лечения, вместе с данным анализом проходит изучение функций почек, печени и костного мозга.
Применение Метотрексата может вызвать побочные эффекты (тошноту, рвоту, стоматит, диарею и пр.) и не гарантирует целостность маточных труб, невозможности трубного аборта и массивного кровотечения.
При позднем обнаружении внематочной беременности проводится хирургическое вмешательство. Щадящим вариантом является лапароскопия, при отсутствии необходимых инструментов назначается полноценная полостная операция.
Путем лапароскопии производят два вида оперативного вмешательства:
- Сальпингоскопия при эктопической беременности входит в число щадящих операций и сохраняет возможность дальнейшего деторождения. Эмбрион удаляется из маточной трубы через небольшое отверстие. Проведение методики возможно при размере зародыша до 20 мм и расположении плодного яйца в дальнем конце фаллопиевой трубы.
- Сальпингэктомия при внематочной беременности производится при значительном растяжении маточной трубы и возможном риске ее разрыва. Проходит иссечение поврежденной части маточной трубы, с последующим соединением здоровых участков.
Оперативное вмешательство при патологической беременности проводится экстренно или планово. Во втором варианте пациентку подготавливают к операции при помощи следующих диагностических процедур:
Период после проведенной операции, нормализует общее состояние организма женщины, устраняет факторы риска и реабилитирует репродуктивные функции организма. После проведения операции по извлечению плодного яйца следует проводить постоянную проверку гемодинамических показателей (для исключения внутренних кровотечений). Кроме того, назначается курс антибиотиков, обезболивающих препаратов и противовоспалительных средств.
Контролирование уровня хорионического гонадотропина проводится еженедельно и связано с тем, что при неполном извлечении частиц плодного яйца и случайном занесении на другие органы, возможно развитие опухоли из клеток хориона (хорионэпителиома). При нормативно проведенном хирургическом вмешательстве уровень хорионического гонадотропина должен снизиться вполовину по отношению к первоначальным данным. При отсутствии положительной динамики назначается Метотрексат, а при продолжающихся отрицательных результатах требуется радикальная операция с удалением фаллопиевой трубы.
В послеоперационном периоде рекомендуются физиотерапевтические процедуры с применением электрофореза и магнитотерапии для быстрейшего возобновления функциональности репродуктивной системы пациентки. Комбинированные оральные контрацептивы назначаются с целью предотвращения беременности (сроком не менее полугода) и для установления нормального менструального цикла. Повторная беременность, наступившая в краткие сроки после патологической внематочной беременности, несет в себе высокий уровень высокий уровень повторного развития этой патологии.
Постоянный партнер и безопасность секса (использование индивидуальных средств защиты) снижает риск венерических заболеваний, а вместе с ними возможные воспалительные процессы и рубцевания тканей фаллопиевых труб.
Предотвращение внематочной беременности невозможно, но сократить риск летального исхода сможет динамическое посещение врача-гинеколога. Входящие в категорию повышенного риска беременные должны проходить полноценное обследование для исключения запоздалого определения эктопической беременности.
Для снижения риска появления внематочной беременности следует :
- вовремя заниматься лечением различных инфекционных болезней половых органов;
- при экстракорпоральном оплодотворении с необходимой частотой проходить исследование ультразвуком и сдавать анализы на содержание в крови хорионического гонадотропина;
- при смене полового партнера обязательно пройти анализы на ряд болезней, передающиеся половым путем;
- во избежание возникновения нежелательной беременности пользоваться комбинированными оральными контрацептивами;
- патологические болезни внутренних органов лечить в положенные сроки, не допуская перетекания болезни в хроническую форму;
- правильно питаться, придерживаясь наиболее подходящей организму диеты (не увлекаясь чрезмерными похудениями и скачкообразным набором или снижением веса);
- корректировать имеющиеся гормональные расстройства при помощи профильных специалистов.
При малейшем подозрении на возникновение внематочной беременности, требуется срочное обращение в гинекологическое отделение. Малейшее промедление может стоить женщине не только потери здоровья, но и возникновению бесплодия. Худшим вариантом необдуманного промедления может быть летальный исход.
источник
Основной причиной внематочного расположения эмбриона служит непроходимость маточных труб или нарушение их транспортной функции. В норме оплодотворение яйцеклетки происходит вблизи от брюшного отдела маточной трубы, затем под действием перистальтических движений трубных ресничек плодное яйцо как бы втягивается в просвет трубы. Гладкая мускулатура стенки трубы поочередно сокращается и расслабляется, тем самым обеспечивая доставку эмбриона в полость матки, где он прикрепляется и начинает развиваться.
Если по ряду причин плодное яйцо не достигает полости матки, оно прикрепляется и начинает развиваться там, где в этот момент находится. Труба может быть непроходима из-за спаечных образований, которые образовались вследствие перенесенных воспалительных заболеваний. Или же сократительная функция ее может быть нарушена вследствие врожденной аномалии – инфантилизма, когда труба узкая и извилистая, а гладкомышечный слой недостаточно развит и не обеспечивает транспорт оплодотворенной яйцеклетки.
При наступлении внематочной беременности признаки, которые ощущает женщина, аналогичны обычным проявлениям беременности. Это задержка месячных, небольшая прибавка в весе, изменение вкусовых ощущений и т.д. До 4-х недель беременности отличий по ощущениям не бывает. По истечении первого месяца плодное яйцо достигает таких размеров, что начинает растягивать маточную трубу. В этот момент присоединяется болевой синдром, который и заставляет женщину обратиться к врачу. Если при всех признаках беременности у вас появились боли внизу живота или кровянистые выделения, нужно немедленно обратиться к гинекологу.
Врач сделает осмотр, подтвердит наличие беременности и направит на ультразвуковое обследование. Если в полости матки плодное яйцо не обнаружено, значит, диагноз внематочной беременности подтверждается. В этом случае назначают стационарное обследование и лечение.
Внематочная беременность опасна тем, что доносить ее до положенного срока не представляется возможным. Она должна прерваться в любом случае, самостоятельно или с врачебной помощью. При самостоятельном прерывании возникает трубный аборт или разрыв маточной трубы. Оба варианта являются показанием к экстренному хирургическому вмешательству.
Тактика ведения женщины с внематочной беременностью одна – удаление плодного яйца из атипического места прикрепления. Операции делают в основном лапароскопическим методом, щадящим для больной. Во время вмешательства стараются сохранить ткань трубы для последующих беременностей. Открытые полостные операции в настоящее время проводят редко, только в случае разрыва трубы и массивного внутрибрюшного кровотечения.
В послеоперационный период проводят противовоспалительную терапию для профилактики рецидива образования спаек и повторной эктопической беременности. Гормональные контрацептивы следует принимать в течение полугода. Такой срок необходим для восстановления организма перед предстоящей беременностью. К сожалению, повторные эктопические прикрепления эмбриона не редки, если есть в анамнезе такой случай – при последующих беременностях это нужно иметь ввиду.
источник

Ниже будут описаны методы диагностики внематочной беременности, используемые в современной медицине.
Данный метод является самым простым, и позволяет обнаружить патологическую беременность только на сроке 2-3 месяца, или же в случае её самопроизвольного прерывания со всеми вытекающими симптомами. При влагалищном типе исследования, врачом-гинекологом может отмечаться отставание размеров тела матки от предполагаемого срока беременности. Кроме этого, при внематочной беременности будут отчётливо пальпироваться придатки матки, которые будут увеличены и уплотнены, но без каких-либо признаков воспаления.
На сроке 2-3 месяца врач может с высокой точностью диагностировать неосложнённую внематочную беременность при влагалищном исследовании. В данном случае внизу живота будет отчётливо пальпироваться мягкая структура матки, и рядом с ней будет прощупываться плотное образование продолговатой формы.
В большинстве случае внематочная беременность самопроизвольно прерывается ещё на сроке до 6 недель, поэтому постановка данного диагноза при врачебном осмотре базируется на имеющихся признаках прерванной беременности.
Данное патологическое состояние сопровождается очень яркой и характерной клинической картиной, поэтому его определение не вызовет никаких затруднений у врача. В общей симптоматике прерванной внематочной беременности всегда превалирует клиническая картина геморрагического шока, возникающего на фоне сильного внутрибрюшного кровотечения. При пальпации врачом области живота, отмечается резкая болезненность на стороне поражения, а также напряжение мышц брюшного пресса.
Интенсивность болевого синдрома в данном случае может быть абсолютно разной от резкой и нетерпимой боли, до еле ощутимого дискомфорта в области расположения придатков матки. Также во время проведения влагалищного исследования будет наблюдаться провисание заднего свода влагалища, вызванное давлением скопившейся крови. Пунктирование прямокишечно-маточного углубления в данном случае позволит подтвердить наличие кровотечения.
Постановка достоверного диагноза при внематочном типе беременности не может основываться лишь на результатах врачебного осмотра, для подтверждения или опровержения данного диагноза необходимо прибегнуть к дополнительным, и более информативным методам.
Ниже будут приведены основные, и наиболее информативные методы диагностики внематочного типа беременности.
Для определения как физиологической, так и патологической беременности используется специальный анализ, сутью которого является определение уровня хорионического гонадотропина (ХГЧ) в плазме крови. Если говорить об уровне информативности, то анализ ХГЧ позволяет обнаружить внематочную беременность на самых ранних сроках. Подобный эффект достигается благодаря отслеживанию динамики роста концентрации ХГЧ. Как это работает?
К примеру, нормальная физиологическая беременность на сроке до 2 недель сопровождается удвоением показателей ХГЧ каждые 1,5 суток, а уже с 3 недели подобное удвоение наблюдается каждые 2 суток. Если беременность является патологической (внематочной), то показатели ХГЧ нарастают с характерной медлительностью.
Для максимальной достоверности, анализ на уровень ХГЧ необходимо проводить двукратно, с интервалов в двое суток. Около 90% всех случаев патологической (внематочной) беременности сопровождаются повышением концентрации данного гормона менее чем в 2 раза.
Следующим важным параметром лабораторной диагностики является уровень содержания гормона-прогестерона в крови женщины. При физиологической беременности содержание данного гормона всегда превышает 26 мг/л. Если этот показатель существенно ниже, то целесообразно говорить о наличии внематочной имплантации оплодотворённой яйцеклетки.
К менее информативным, но, всё же, используемым методам лабораторной диагностики данной патологии относится клинический анализ крови. При данном типе беременности может наблюдаться значительное повышение количества лейкоцитов (до 15 000 мкл ˉ¹). Показатели гематокрита и гемоглобина не будут выходить за рамки положенной нормы, даже если в организме женщины развилось массивное внутрибрюшное кровотечение.
В некоторых случаях возможно проведение гистологического исследования фрагментов слизистой оболочки матки (эндометрия). Для патологической беременности будет характерно наличие децидуальной ткани в соскобах.
Ещё одним высокоинформативным методом выявления данной патологии является ультразвуковая диагностика, позволяющая определить плодное яйцо в полости матки. Данная процедура может быть проведена как трансабдоминальным, так и трансвагинальным датчиком. С помощью трансабдоминального датчика можно распознать внематочную беременность на сроке около 6-недель. Трансвагинальное исследование является более информативным, и обнаруживает патологическую имплантацию начиная с 4 недели беременности.
Выбирая данный метод, важно учитывать, что ультразвуковое исследование направлено на подтверждение наличия зародыша в полости матки. С помощью УЗИ исследования невозможно определить конкретный тип патологической беременности.
В некоторых случаях узи диагностика внематочной беременности может давать определённую погрешность, которая составляет порядка 12%. Обусловлено это тем, что за имплантированное плодное яйцо в полости матки может быть принято скопление жидкости или кровяных сгустков, а это уже совсем другая патология.
Если оплодотворённая яйцеклетка имплантировалась в стенку любого органа в брюшной полости, то в данном случае потребуется проведение более точных методов диагностики.
Данная процедура подразумевает под собой проведение диагностического прокола прямокишечно-маточного углубления. При развитии патологической (внематочной) беременности, в данном углублении может наблюдаться скопление жидкости с примесью крови, а также мелкие кровяные сгустки. В комбинации с повышением уровня ХГЧ в моче и плазме крови, данный признак может свидетельствовать о развитии внематочной беременности.
К основным преимуществам данного метода можно отнести:
- возможность своевременного обнаружения кровотечения;
- быстрота проведения;
- малоинвазивность метода.
Наряду с достоинствами, имеются и свои недостатки, к которым можно отнести:
- кульдоцентез является довольно болезненной процедурой;
- нередки случаи ложноположительных результатов;
- при использовании данного метода сроки диагностики внематочной беременности резко ограничены.
Если в результате проведённой пункции было выделено определённое количество мутной (серозной) жидкости без примеси крови, то это не имеет никакого отношения к внематочной беременности. Если же во время процедуры не было обнаружено жидкости, или было выделено всего несколько миллилитров свёртывающейся крови, то результат является сомнительным, и подлежит подтверждению.
После появления вышеописанных методов диагностики, процедура кульдоцентеза ушла на второй план, и к её реализации прибегают в очень редких случаях.
Пожалуй, именно данная методика является наиболее информативной. При помощи диагностической лапароскопии можно определить не только наличие самой внематочной беременности, но и её точную локализацию. В ходе данной процедуры внимательно просматриваются органы малого таза. При наличии спаек производится их механическое расслоение.
Особое внимание уделяется маточным трубам, которые являются наиболее вероятным местом локализации патологической беременности. Для внематочного типа беременности характерна веретенообразная форма трубы. Если патологическая беременность была прервана под средством самопроизвольного выкидыша, то плодное яйцо может быть обнаружено в брюшной полости.
Если местом расположения внематочной беременности является ампулярная или истмическая часть, то диаметр маточной трубы не выходит за пределы 5 см.
Лапароскопическая методика является довольно безопасным методом несмотря на свою инвазивность, и позволяет не только определять внематочную беременность, но и проводить её максимально безопасное удаление.
Учитывая большое разнообразие симптомов, диф диагностика внематочной беременности проводится со следующими заболеваниями:
- Апоплексия яичника. В данном случае основная симптоматика заболевания будет беспокоить женщину непосредственно перед началом менструаций, или перед овуляцией.
- Маточный выкидыш. Для данного патологического состояния характерно появление резкой приступообразной боли внизу живота. Во время врачебного осмотра отмечается полное соответствие размеров матки предполагаемому сроку задержки менструаций. Инструментальный осмотр определяет незначительное раскрытие зева матки. Для маточного выкидыша характерно кровотечение, при котором кровь имеет ярко-алый цвет с примесью кровяных сгустков. УЗИ матки, в данном случае, подтверждает наличие плодного яйца в полости матки.
- Сальпингоофорит, протекающий в острой форме, не имеет в своей клинической картине каких-либо признаков беременности, а врачебный осмотр определяет нормальные размеры матки. Так как сальпингоофорит является воспалительным заболеванием, его течение сопровождается повышением температуры тела до 38 градусов. В клиническом анализе крови буду существенно повышены показатели, указывающие на наличие воспалительного процесса.
- Перекрут ножки опухоли. Данное патологическое состояние характеризуется появлением приступообразной боли высокой интенсивности внизу живота. Размеры матки в данном случае не увеличены. При пальпации области придатков, врачом определяется наличие болезненного опухолевого образования, которое имеет плотную консистенцию.
- И, наконец, — острый аппендицит. Данное заболевание имеет ряд характерных симптомов, и не сопровождается кровотечением в брюшной полости.
Из всех вышеперечисленных методов, пожалуй, только диагностическая лапароскопия может дать исчерпывающую информацию. С её помощью диагностика внематочной беременности сейчас возможна с самых ранних сроков, и это огромный плюс. Все остальные методики нуждаются в дополнительном подтверждении, или сочетании друг с другом.
источник
Внематочная беременность — это развитие оплодотворенной яйцеклетки вне полости матки. Чаще всего внематочная беременность отмечается в маточных трубах, откуда она должна попасть из яичника в матку.
2. Почему возникает внематочная беременность?
Поскольку внематочная беременность приводит к тому, что яйцеклетка не попадает в матку, то ее причины связаны с патологиями в придатках.
Какие факторы влияют на внематочную беременность?
Внематочная беременность: причины развития сами по себе опасны для репродуктивного здоровья женщины. К ним относятся:
— закупорка маточных труб после перенесенных инфекционных болезней;
— врожденные аномалии развития придатков матки;
— доброкачественные и злокачественные опухоли в маточных трубах;
— спайки в маточных трубах из-за ранее проведенных операций;
— гормональные сбои, нарушающие сократительную способность маточных труб;
— эндометриоз или развитие клеток матки вне ее полости;
— частые аборты;
— использование внутриматочной спирали.
Как избежать развития внематочной беременности?
Чтобы яйцеклетка свободно проходила по трубам и достигала матки, необходимо своевременно обращаться к врачу и проходить лечение всех гинекологических заболеваний. Не помешает обследование женщины на урогенитальные инфекции (хламидии, микоплазма, уреаплазма). Нельзя пускать на самотек воспалительные процессы органов малого таза — при болях сразу лучше проходить обследование. Грамотная контрацепция и отказ от абортов — лучший способ предотвратить внематочную беременность.
3. Как определить внематочную беременность?
Определить внематочную беременность сразу практически невозможно. Ранние признаки внематочной беременности напоминают симптомы обычной беременности. У женщины задерживается менструация, набухают груди, появляется чувство полноты внизу живота. Нужно отметить, что тест определяет внематочную беременность как обычную беременность. Поскольку уровень хорионического гонадотропина или хгч при внематочной беременности также повышается.
Конечно, имеет внематочная беременность признаки, по которым ее можно заподозрить: скудные кровянистые выделения на фоне задержки и боли внизу живота (обычно с одной стороны).
Иногда при внематочной беременности идут месячные, но они довольно скудные и непродолжительные.
4. Какие анализы надо сдать при внематочной беременности?
Диагностика внематочной беременности проводится с помощью УЗИ и на основании жалоб пациентки. Если врач не обнаруживает плодовое яйцо в матке, но в другом месте оно просматривается плохо (обнаруживается жидкость и другое объемное образование в области придатков), то необходимо сдать анализ крови на хорионический гонадотропин человека — уровень хгч при внематочной беременности будет больше 1500 мМЕ/мл.
5. Когда нужно вызывать врача?
Затянувшаяся или вовремя не выявленная внематочная беременность прерывается самостоятельно спустя 4-6 недель. Этот процесс сопровождается разрывом маточной трубы и кровотечением. Потому к другим признакам внематочной беременности добавляются: острая боль внизу живота, слабость, потливость, бледность, снижение артериального давления. В таком случае необходимо срочно вызвать «скорую». Удаление внематочной беременности происходит хирургическим путем, если на ее фоне возникают признаки внутреннего кровотечения.
Иногда эмбрион или его часть срывается с места в маточной трубе и попадает в брюшину. Конечно, такая беременность прерывается.
Внематочная беременность и ее последствия довольно опасны для организма женщины. Чаще всего появляется риск повторного развития внематочной беременности или развития бесплодия.
6. Как происходит лечение после внематочной беременности?
Выявленная на ранних сроках внематочная беременность может быть удалена двумя методами: медикаментозное лечение (при этом зародыш рассасывается) или лапароскопия (позволяет сократить объем хирургического вмешательства, не оставляет большого шрама).
7. К какому врачу обращаться при внематочной беременности?
При подозрении на внематочную беременность необходимо обращаться к гинекологу.
источник
Эктопическая беременность – состояние, когда плодное яйцо крепится вне тела матки. Это серьезная патология, чреватая разрывом органа и развитием кровотечения. Поэтому диагностика должна выполняться на ранней стадии внематочной беременности. Сделать это нужно до истечения 6-8 недели зачатия.
Начать следует с влагалищного обследования. Гинеколог может определить внематочную беременность, когда отмечает отставание размеров матки, увеличенные и уплотненные придатки без каких-либо признаков воспаления.
Посещайте гинеколога регулярно
На сроке 2-3 месяца специалист может заподозрить неправильное крепление эмбриона и порекомендовать женщине дополнительное обследование. При внематочном зачатии с левой или правой стороны прощупывается плотное продолговатое образование.
Во многих случаях эктопическая беременность самопроизвольно прерывается на сроке 6-8 недель. Тогда при осмотре врач замечает признаки выкидыша.
Определить внематочную беременность при диагностике может хороший гинеколог с помощью УЗИ и наличия некоторых симптомов, но только на ощупь сделать это не получится. Информация будет недостоверной и непроверенной, верить такому диагнозу не стоит. После врачебного осмотра необходимо подтверждение инструментальными методами.
Дифференциальная диагностика внематочной (трубной) беременности предполагает лабораторное исследование.
Необходимы следующие обследования.
- Анализ на ХГЧ. Хорионический гонадотропин синтезируется плацентой, поэтому у небеременной женщины не обнаруживается. Исследование выявляет внематочную беременность на ранних сроках за счет отслеживания динамики роста гормона. При маточном зачатии до 2 недель показатели ХГЧ должны повышаться в 2 раза каждые 1,5 суток. С 3 недели удвоение наблюдается каждые два дня. При неправильном креплении плодного яйца ХГЧ обнаруживается в крови, но его показатели растут не так быстро. Для максимальной точности анализ на ХГЧ применяют двукратный алгоритм диагностирования с интервалом 48-72 часа. Если повышение гормона отмечается менее чем в два раза, высока вероятность патологического течения беременности.
- Уровень прогестерона. При физиологической беременности его показатель в крови всегда превышает 26 мг/л. Более низкая концентрация говорит о патологии, но необязательно внематочном креплении клетки. Требуется детальная диагностика.
- Клинический анализ крови. Менее информативный метод. Но все же дает основания подозревать внематочную беременность. При эктопическом зачатии наблюдается лейкоцитоз. Отклонения от нормы показателей гемоглобина и гематокрита свидетельствуют о массивном внутрибрюшном кровотечении.
УЗИ — помогает обнаружить патологию
Информативный метод выявления патологии, позволяющий определить оплодотворенную яйцеклетку в полости матки или вне ее. Процедура проводится трансабдоминальным либо трансвагинальным датчиком.
Трансабдоминальный метод позволяет успешно распознать внематочное зачатие на сроке примерно 6 недель. Трансвагинальный датчик более точен, обнаруживает неправильную имплантацию с 4 недель.
Ультразвуковая диагностика направлена на обнаружение зародыша в полости матки. Примерно в 12% патологического течения возможен неправильный диагноз. Связано это с тем, что имплантированное яйцо в трубе или на яичнике принимается за кровяные сгустки или скопление жидкости. А это уже совсем иные заболевания.
Диагностировать внематочную беременность реально на ранних сроках не только на УЗИ, но и с помощью дополнительных признаков.
- Кровянистые выделения или скудные месячные. Женщина принимает кровотечение за менструацию и не подозревает о положении. Если у вас наблюдаются необильные месячные, начались с задержкой, сделайте тест на беременность или сдайте кровь на ХГЧ.
- Боли внизу живота. Возникают периодически при внематочной беременности или не беспокоят вплоть до разрыва трубы (при трубном зачатии). Возникает острая боль, иррадиирущая в прямую кишку. Для справки: болезненность может беспокоить в разные сроки, в зависимости от локализации зародыша. Например, у трубной беременности есть несколько разновидностей. Если яйцо имплантируется в самую объемную ее часть, вынашивание прерывается в начале 2 триместра (6-8 неделя). Если яйцо прикрепилось в самом узком сегменте трубы, беременность завершается в середине 1 триместра (3-4 неделя).
- Слабоположительный тест, когда вторая полоска едва видна. Иногда он отрицательный, но есть характерные симптомы. Такое явление объясняется тем, что ХГЧ в организме присутствует, но его концентрация ниже, чем при маточной беременности.
Диагностика в виде прокола в области прямокишечно-маточного углубления. Пункция при внематочной (эктопической) беременности показывает скопление жидкости с примесью крови, мелкие кровяные сгустки. Если одновременно наблюдается повышение уровня ХГЧ, устанавливается достоверный диагноз.
- выявление внутреннего кровотечения;
- высокая скорость проведения;
- малоинвазивность.
- болезненность;
- возможны ложноположительные результаты;
- не позволяет узнать точный срок внематочного зачатия.
Если при пункции была обнаружена мутная (серозная) жидкость, не содержащая крови, это не эктопическое зачатие. Когда выделено несколько мл свертывающейся крови, диагноз сомнителен и нуждается в дополнительном подтверждении.
Сегодня кульдоцентез отошел на второй план как метод диагностики в связи с появившимися более современными вариантами.
Самая информативная процедура, позволяющая определить не только факт внематочного крепления эмбриона, но и точное место локализации.
При диагностике исследуются органы малого таза. Если есть спайки, их расслаивают. Внимательно изучаются маточные трубы как наиболее вероятное место крепления эмбриона. При внематочном типе форма трубы веретенообразная. При самопроизвольном выкидыше плодное яйцо может быть обнаружено в брюшной полости.
Диагностика в виде лапароскопии безопасна, позволяет определить внематочную беременность, сразу устранить ее с минимальными последствиями.
В некоторых случаях проводятся.
- Диагностическое выскабливание полости матки. Делается под общей анестезией. Хирург вводит в полость матки гистероскоп с камерой, осматривает стенки органа. В конце процедуры выполняется вторичный осмотр.
- Биопсия эндометрия – взятие на анализ небольшого кусочка ткани матки. Выполняется с помощью гистероскопа, оснащенного хирургическим элементом. Для патологического зачатия характерно наличие децидуальной ткани в соскобе.
После диагностики внематочной беременности врач должен рассказать о всех методах лечения эктопического зачатия.
Учитывая разнообразную симптоматику внематочной беременности, важно отличать ее от других патологий:
- Апоплексия яичника. В данном случае неприятные симптомы возникают непосредственно перед месячными или овуляцией.
- Маточный выкидыш. Сопровождается приступами болезненности внизу живота. Врач при осмотре отмечает, что размеры матки соответствуют сроку беременности, видно раскрытие зева. При маточном прерывании наблюдается ярко-алое кровотечение со сгустками. На УЗИ визуализируется плодное яйцо в полости органа.
- Острый сальпингоофорит. Для него характерно повышение температуры до 38 – 39 градусов, а анализ крови показывает признаки воспалительного процесса.
- Перекрут ножки опухоли. Сопровождается приступообразной болью внизу живота. Размеры матки не увеличены. При пальпации определяется опухолевидное образование плотной консистенции.
- Острый аппендицит. При этом состоянии нет кровотечения в брюшной полости.
Внематочная беременность на 5 неделе
С помощью современных методов диагностика внематочного зачатия возможна уже на 4-5 неделе. Повод обратиться к врачу – боли, необъяснимое снижение артериального давления, кровянистые выделения из влагалища.
Чем раньше выявлена внематочная беременность, тем выше шансы провести органосохраняющее лечение. У эмбриона нет шансов на выживание. Другие органы не предназначены для полноценного его развития. Поэтому сохранять плод при внематочной беременности нецелесообразно.
Чаще всего лечение выполняется лапароскопическим методом. При раннем обнаружении внематочной беременности врач стремится сохранить трубу или удалить ее частично, чтобы снизить риски бесплодия в будущем.
Возможна медикаментозная терапия с применением Метотрексата. Препарат препятствует делению клеток и вызывает отторжение зародыша. Такое лечение проводится, если размеры эмбриона не превышают 3,5-5 см.
При развитии осложнений, разрыве трубы и критическом кровотечении проводится экстренная полостная операция – лапаротомия. Трубу чаще всего удаляют.
Процентное соотношение диагноза
Это зависит от того, какая форма была локализована: шеечная, инстерстициальная, в рудиментарном роге матки. Внематочная (трубная) беременность означает ненормальное прикрепление и развитие зародыша вне матки и преподносится со следующей формулировкой диагноза:
- прогрессирующая трубная (шеечная, брюшная, яичниковая) беременность;
- интерстициальная (ампулярная, истмическая) беременность.
Могут возникнуть при первичном осмотре, когда необходимо выяснить, есть ли у беременной отклонения. Если врач упустит важную деталь при диагностике, это чревато осложнениями.
Причинами ошибок выступают разные факторы. Чаще всего дело в устаревшем оборудовании, установленном в государственных клиниках. Их точность невысока. Даже опытный врач может ошибиться на основании неправильных данных.
Об авторе: Боровикова Ольга Игоревна
источник
Хорионический гонадотропин (сокращённые названия ХГ и ХГЧ) — выделяемый плацентой в период вынашивания ребёнка гонадотропный гормон. Продуцируется с первых часов зачатия, возрастает на 7 неделе в несколько тысяч раз, затем медленно снижается.
Знать его показатели крайне важно. Это позволяет своевременно заподозрить неправильное расположение плодного яйца — когда оно находится вне матки. Показатели ХГЧ при внематочной беременности отличаются от нормального уровня, характерного для этого периода. Чем раньше они будут выявлены, тем меньше риска будет для здоровья молодой женщины.
Своевременно выявленные пониженные показатели ХГЧ при внематочной беременности позволяют врачу сориентироваться в сложившейся ситуации и принять единственно верное решение. Ведь данное состояние — настоящая трагедия для любой женщины по следующим причинам.
- Во-первых, нет ни малейшего шанса сохранить ребёнка.
- Во-вторых, не только здоровье, но и жизнь женщины находятся в этот момент в опасности. Внематочная (фаллопиева) труба, где зачастую закрепляется оплодотворённое яйцо, может разорваться в любой момент и повлечь за собой не только кровотечение и сильнейшую боль, но и летальный исход.
- В-третьих, в будущем становится проблематичным полноценное зачатие. Читайте подробнее о планировании беременности после внематочной.
- В-четвёртых, это очень коварное и опасное состояние потому, что в первые месяцы оно протекает точно так же, как и обычная беременность. И вот тут приходит на помощь анализ ХГЧ при внематочной беременности, который покажет отклонения от нормы и позволит вовремя провести незамедлительное медицинское оперативное вмешательство.
Анализы крови и мочи показывают недостаточный уровень ХГЧ при внематочной беременности, так как клетки хориона (оболочки зародыша) начинают вырабатывать этот гормон в небольшом количестве по сравнению с нормой в таком положении. Почему это происходит?
Повышенный уровень ХГЧ в организме женщины как раз и даёт положительную реакцию теста на беременность, в том числе и внематочной. Результат — изменение цвета полосок при контакте с мочой. Уже на этом этапе при внимательном рассмотрении теста можно заподозрить неладное и обратиться со своими сомнениями к врачу. Хорионический гормон ХГЧ при внематочной беременности ведёт себя следующим образом:
Все эти особенности позволят своевременно диагностировать патологию и принять соответствующие меры, чтобы обезопасить женщину от осложнений, устранить опасность для её здоровья и жизни. Чем раньше будет проведена операция по удалению внематочной беременности, тем больше шансов, что она не пострадает.
Точные данные, показывает ли ХГЧ внематочную беременность, могут дать только анализы. Тест показывает сомнительные результаты, на него лучше не опираться и проверить свои подозрения с помощью лабораторных исследований, которые в такой ситуации назначает врач.
Лабораторная расшифровка ХГЧ при внематочной беременности по результатам анализа крови считается самой точной и надёжной. Она показывает повышение уровня этого гормона спустя уже 4 дня после оплодотворения и даже раньше. Уровень ХГЧ в крови при нормальном течении беременности составляет более 15 мЕд/мл, при внематочной этот показатель может быть слегка понижен.
Анализ крови на ХГЧ берётся из вены, как правило — утром. Женщину предупреждают, чтобы она ничего не ела, т. е. кровь нужно взять натощак. Рекомендуется проводить подобное лабораторное исследование не ранее, чем при 4-ёх днях задержки менструации. Для уточнения результатов врач обычно повторяет анализ через 2 дня.
Несколько ниже получается точность анализа мочи на ХГЧ при внематочной беременности. Накануне женщине не рекомендуется выпивать более 2-ух литров жидкости — иначе результаты могут быть не столь достоверными.
Если по результатам предыдущих анализов мочи и крови на ХГЧ врач заподозрил внематочную беременность, он назначает ультразвуковое исследование уже на ранних сроках вынашивания малыша. В этой ситуации любое промедление чревато серьёзным ухудшением в состоянии молодой женщины (фаллопиева труба может прорваться в любой момент). На УЗИ эмбрион в полости матки не определяется, тогда как в трубе очень чётко визуализируется округлое образование.
При сомнительных результатах анализы мочи и крови лучше проводить регулярно (каждые два дня), чтобы отследить динамику роста гормона. Это обусловлено тем, что при внематочной беременности ХГЧ растёт гораздо медленнее, чем при обычном, нормальном состоянии. Отслеживая динамику, врач минимизирует риск на ошибочную диагностику. Кроме того, проверить уровень хорионического гонадотропина можно по специальной таблице.
Существует специальная таблица ХГЧ для беременных, которая определяет рамки нормальных показателей уровня этого гормона. Если ваши анализы вписываются в них, беспокоиться не стоит: вынашивание малыша происходит без патологий. Однако если результаты оказываются гораздо ниже, стоит пройти дополнительные исследования и провериться, не внематочная ли у вас беременность. Норма ХГЧ у небеременных составляет от 0 до 5. Единица измерения — мЕд/мл. Нормальные показатели хорионического гонадотропина по неделям у беременных отображены в следующей таблице:
Учитывая данные этой таблицы, только врач может решить, имеет ли место быть патология внематочной беременности. Самостоятельная интерпретация этих показателей женщиной может быть ошибочной и привести к ещё более трагичным последствиям. Ведь пониженный уровень ХГЧ в этом состоянии может указывать и на другие отклонения: неразвивающаяся, замершая беременность, угроза прерывания, хроническая плацентарная недостаточность, антенатальная гибель плода. Кроме того, сама женщина, без специалиста, не может работать с таблицей ХГЧ, потому что она имеет свои особенности.
Женщины, по какой-то причине подозревающие у себя внематочную беременности, слишком увлекаются показателями данной таблицы, понятия не имея о некоторых её особенностях. Зная о них, вы сможете избежать трагических ошибок и не сделать поспешных выводов о своём состоянии.
- Табличные нормы хорионического гонадотропина по различным неделям беременности указаны для сроков, которые рассчитываются от момента зачатия. Тогда как многие считают, что за точку отсчёта необходимо брать день последней менструации.
- Помните, что показатели ХГЧ, приведённые в данной таблице, вовсе не являются эталоном. На сегодняшний день в медицине существует много других, более точных и надёжных способов и методик диагностирования внематочной беременности по уровню ХГЧ. И каждый из них при этом будет иметь собственные интерпретации и цифры.
- Лабораторий, которые проводят исследования гормонального фона беременных женщин, очень много. И каждая из них может устанавливать нормы, отличающиеся от других. Так что при оценивании результатов анализов на ХГЧ нужно опираться только на показатели той конкретной лаборатории, где проводилось исследование.
Пара, готовящаяся стать родителями, должна понимать, что правильно, грамотно интерпретировать даже табличные показатели ХГЧ сможет только лечащий врач. Лишь он разъяснит отклонения от тех или иных цифр в этой таблице, назначит УЗИ, сделает соответствующий вывод и примет решение. Внематочная беременность — слишком опасное состояние для женщины, чтобы полагаться только на собственные сомнения и подозрения. В этом случае желательно знать о других симптомах этой патологии.
Так как слабый рост ХГЧ в этот период может свидетельствовать не только о внематочной беременности, но и о других патологиях вынашивания ребёнка, нужно знать и другие симптомы этого состояния. Их присутствие подтвердит сомнения, а отсутствие подарит надежду на то, что подозрения были напрасны. К признакам внематочной беременности, помимо медленного роста уровня ХГЧ, относятся:
- скудные, непонятного происхождения кровянистые выделения вместо очередной менструации;
- тянущие, очень болезненные ощущения в области живота, ближе к его нижней части;
- ухудшение самочувствия: головокружения, быстрая утомляемость, резкие перепады настроения, сонливость (либо наоборот — бессонница), потеря аппетита, снижение работоспособности — при обычной беременности на ранних сроках все эти симптомы ещё не так ярко выражены, а вот внематочная тем и отличается, что даёт о себе знать таким образом;
- если срок уже большой, возможны регулярные потери сознания, повышенная температура, лихорадка.
Так что пониженный уровень ХГЧ при внематочной беременности — далеко не единственный симптом этого опасного состояния. Если женщина будет внимательно и чутко прислушиваться к собственному организму, она заподозрит что-то неладное уже на первых неделях. Это для неё может стать настоящим спасением. При своевременном диагностировании этой патологии прерывание беременности можно провести медикаментозно. Но чем больше срок — тем больше риск разрыва фаллопиевой трубы, который может привести к летальному исходу. В этом случае принимается решение об оперативном лечении.
- Расшифровка анализов онлайн — мочи, крови, общий и биохимический.
- Что значат бактерии и включения в анализе мочи?
- Как разобраться в анализах у ребенка?
- Особенности проведения МРТ-анализа
- Специальные анализы, ЭКГ и УЗИ
- Нормы при беременности и значения отклонений..
Во избежание неприятных ситуаций при планировании ребенка женщины должны быть в курсе о такой непредсказуемой патологии, как внематочная беременность.
Данное нарушение диагностируется у 15% пациенток и в отсутствие неотложной помощи грозит серьезными последствиями, вплоть до летального исхода будущей роженицы.
Формы внематочной беременности
Это тяжелое осложнение, в ходе которого процесс прикрепления эмбриона протекает не внутри матки, а за ее пределами, например, в полости одной из маточных труб.
Механизм развития обычной беременности заключается в процессе оплодотворения яйцеклетки, которая в этот момент находится в тканях маточной трубы. Оттуда зигота попадает в матку, где достаточно места для полноценного роста эмбриона.
Внематочная беременность – это патологическое явление, когда зигота остается в маточной трубе, прививаясь к ее стенке.
Также зародыш может быть вытолкнутым из полости трубы, после чего он крепится к одному из яичников либо к стенке брюшины, продолжая свое развитие.
В зависимости от места расположение зиготы, медики классифицируют внематочную беременность:
- на брюшную;
- на рудиментарную (когда зигота попадает в рудиментарный рог матки);
- на яичниковую;
- на трубную.
1) Наиболее значительная угроза данного явления заключается в возможном летальном исходе женщины, если не будут вовремя предприняты меры по его устранению.
2) Воспалительные процессы – также одна из опасностей внематочной беременности.
Очаги воспаления, как правило, протекают в тканях фаллопиевых труб. Именно поэтому возникает большая вероятность повторного развития внематочной беременности.
Врачи рекомендуют планировать следующее зачатие не ранее чем через 1,5 года после проведенной операции.
3) Еще одна опасность внематочного развития плодного яйца кроется в развитии бесплодия, то есть в невозможности женщины в дальнейшем забеременеть, выносить и родить ребенка.
Иногда плодное яйцо прикрепляется довольно глубоко к стенке какого-либо внутреннего органа, например, к брюшине, поэтому возникает необходимость проведения серьезного хирургического вмешательства.
После операции внематочной беременности могут иметь место осложнения в виде проблем на пути к благополучному зачатию.
4) Возможны разрывы внутренних органов, вследствие чего может начаться обильное кровотечение.
Ведь эмбрион, развивающийся вне пределов матки, постоянно растет. Если стенки матки эластичны, то, например, в трубах нет достаточного места для развития зиготы.
5) После устранения проблемы на тканях маточных труб и вокруг них может иметь место появление спаек – плотных образований, состоящих из соединительной ткани.
При их наличии, в случае последующих беременностей, будущая мама может испытывать болевые ощущения не только в процессе вынашивания плода, но и во время родов.
Спайки являются нередкой причиной развития бесплодия.
При подозрении на развитие патологической беременности рекомендовано незамедлительно обратиться к специалисту в области гинекологии.
Врач назначит соответствующие обследования – анализ крови на ХГЧ (гормоны, вырабатываемые плодной оболочкой), абдоминальное и влагалищное УЗИ.
Процедура абдоминального УЗИ обнаруживает беременность на 6-7 неделях, влагалищного УЗИ – на 4-5 неделях. Если анализ крови на ХГЧ показал наличие беременности, а в полости матки эмбрион не просматривается, можно утверждать, что у пациентки развивается патологическая беременность.
Важно знать! Хотя и редко, но специалист все-таки может ошибочно диагностировать внематочную беременность вследствие того, что оплодотворенная яйцеклетка была принята им за кровяной сгусток или скопление жидкости.
Многие будущие мамы, несмотря на отсутствие реальных симптомов и удовлетворительные результаты обследования, полагают, что у них развивается внематочная беременность. Как определить, так ли это?
В данной ситуации медики советуют пройти наиболее достоверное исследование – лапароскопический осмотр. Эта процедура имеет значительные преимущества, которые заключаются в возможности:
- определить состояние тканей матки;
- оценить состояние маточных труб;
- увидеть, имеются ли кровяные сгустки в брюшине, а также определить их объем и количество.
Если по каким-либо причинам оплодотворенная в маточной трубе яйцеклетка не продвинулась в полость матки, а осталось на исходной позиции — обычный тест все равно покажет наличие беременности.
Ведь механизм определения беременности с помощью теста предполагает выявление веществ, которые продуцируются формирующейся плацентой плодного яйца. Соответственно, локализация зародыша не может оказать влияние на результаты прохождения теста.
Некоторые женщины убеждены, что тест не может давать 100-процентной гарантии, так как определить внематочную беременность с его помощью довольно сложно. Это не совсем так.
Конечно, иногда вторая полоска в ходе проведения теста может являться не ярко окрашенной. Но это наблюдается из-за того, что выработка ХГЧ при внематочной беременности происходит медленнее, чем при развитии нормальной беременности.
- Дополнительно: первые признаки беременности на ранних сроках (1-2 недели)
Обычно неправильная локализация плодного яйца в организме женщины не влечет за собой появление каких-либо отличительных признаков на ранних сроках.
Однако медиками названы факторы, которые косвенно могут подтверждать, что у женщины присутствует внематочная беременность.
Первые признаки на начальных сроках могут проявиться в виде:
- болей в нижней части живота;
- резкого снижения концентрации гемоглобина в составе плазмы крови;
- увеличения и болезненности молочных желез;
- постоянного недомогания;
- сильнейшего токсикоза;
- скудных кровянистых выделений, не являющихся менструацией. Скудные месячные при внематочной беременности – один из самых распространенных симптомов. Хотя данное явление не может являться прямым подтверждением неправильной локализации плодного яйца;
- головокружения;
- повышения температуры тела;
- снижения показателя АД.
Клиническая картина у 9-ти пациенток из 10-ти представляет собой комплекс неспецифических проявлений.
- Увеличение размеров матки, которое обнаруживается в ходе гинекологического осмотра.
- Болезненность при попытках врача сместить маточные стенки вручную.
- Несущественная отечность заднего свода.
- Наличие опухолевидного образования в районе одного из придатков. Консистенция образования схожа с консистенцией теста.
- Выделение кровяного экссудата из половых путей. Такое проявление не всегда говорит о том, что имеет место внематочная беременность. Симптомы зависят от сроков и могут иметь различную интенсивность.
- Болевые ощущения в животе. Они могут являться чрезмерно интенсивными, «разлитыми» или «тянущими». Боль может отдавать в поясницу, кишечник, под лопатку.
При подозрении на наличие внематочной беременности врач направляет пациентку на прохождение обследований:
- анализ крови на уровень ХГЧ. Данное исследование рекомендовано пройти несколько раз с интервалом в 3-5 дней. Дело в том, что при неправильной имплантации эмбриона концентрация указанного гормона может быть недостаточной для подтверждения того, что имеет место внематочная беременность. Анализы на ХГЧ обязательно подтвердят или опровергнут предварительный диагноз;
- УЗИ органов брюшной полости, в том числе матки, маточных труб, яичников, придатков;
- УЗИ внутренних половых органов (влагалищное исследование);
- гинекологический осмотр на кресле;
- лапароскопический метод диагностики (при необходимости).
Терапия неправильной имплантации зародыша зависит от многих факторов:
- имеются ли дети у пациентки;
- желает ли она иметь детей в будущем;
- какова тяжесть состояния женщины;
- на каком сроке находится патологическая беременность;
- какова точная локализация эмбриона;
- наличие сопутствующих гинекологических и соматических заболеваний.
При подозрении на неправильную локализацию плодного яйца пациентку рекомендовано поместить в стационар, где она будет находиться под круглосуточным наблюдением медицинского персонала.
При выявлении проблемы на ранней стадии врачи предлагают более щадящие методы ее устранения. Одной из таких методик является лапароскопия. Ее применение целесообразно, когда эмбрион еще не успел сохранить свое вместилище.
В брюшной стенке пациентки осуществляется два небольших разреза. Через первый внутрь вводится эластичная трубка, конец которой оснащен микроскопической видеокамерой, передающей изображение операционного поля на монитор.
Через второй вводится инструмент, посредством которого производится удаление плодного яйца путем отсасывания (принцип схож с методикой осуществления вакуумного аборта).
Лапароскопия – безопасная процедура. Ткани окружающих внутренних органов не подвергаются травме, а также отсутствует вероятность развития послеоперационных рубцов и спаек.
На поверхности кожного покрова остаются лишь маленькие следы от разрезов, которые вскоре бесследно исчезают.
В процессе такого оперативного вмешательства маточная труба подвергается вскрытию. После этого из ее полости удаляются элементы эмбриона, которые эвакуируются через отверстие, сделанное в стенке брюшины.
Туботомия позволяет сохранить целостность трубы, которая и в будущем продолжит выполнять свои функции.
Эта операция показана, когда вследствие неправильной локализации плодного яйца в тканях маточной трубы произошли необратимые процессы, приведшие к тому, что данный орган больше не будет иметь возможности выполнять свое предназначение.
По большому счету, достаточно будет провести и туботомию, но это чревато повторным развитием внематочной беременности.
Медики рекомендуют проводить именно тубэктомию, если сохранение трубы может привести к более тяжелым последствиям в сравнении с ее удалением.
Проводится, если произошел разрыв маточной трубы.
Задачей хирургов является устранение шока и кровопотери с целью предотвращения наступления особо тяжелых осложнений.
Это экстренная открытая операция, которая предполагает более длительный реабилитационный период.
В заключение следует заострить внимание на еще одном немаловажном аспекте.
Независимо от метода проведенной терапии, на 5-6 сутки после устранения внематочной беременности необходимо пройти УЗИ, которое покажет состояние всех органов, расположенных в малом тазу.
А спустя полгода после операции рекомендовано исследование, направленное на определение степени проходимости маточных труб.
В норме хорионический гонадотропин в крови человека не определяется. Но после оплодотворения и имплантации яйцеклетки, примерно на 6-8 сутки, начинает вырабатываться зародышевой оболочкой – хорионом. Он обладает лютеинизирующими свойствами и способен поддерживать существование желтого тела в яичниках до момента формирования плаценты, когда она берет гормональную функцию на себя. Динамика изменений концентрации ХГЧ позволяет судить о нормальном прогрессировании беременности, а также определить внематочную беременность (ВБ).
- Нормальные показатели ХГЧ
- Динамика по неделям
- Показатели ХГЧ при внематочной беременности
- Растет ли ХГЧ
- Показатели по неделям
- Как подготовиться к анализу
- Показывает ли тест внематочную беременность на ранних сроках
- Дополнительные симптомы ВБ
- Как растет ХГЧ при других патологиях
Нормальные показатели ХГЧ
Хорионический гонадотропин постепенно нарастает после слияния яйцеклетки со сперматозоидом, постепенно поднимаясь до максимальных показателей на 7-11 неделе, а затем поступательно уменьшаясь. Увеличение гормона происходит путем удваивания концентрации каждых два дня. Это необходимо для сохранения плода и нормальной гестации.
Поддержание существования желтого тела до 12 недель способствует повышенной концентрации прогестерона и эстрогена. Позже этого срока гормоны начинает продуцировать плацента. Также ХГЧ способен влиять на надпочечники, увеличивая синтез глюкокортикоидов. За счет него происходит супрессия иммунитета, что необходимо для сохранения плода.
Нормальные показатели отражены в таблице 1:
Уровень ХГЧ по неделям. Таблица 1.
Особенностями табличных данных является то, что срок гестации в ней отсчитывается от дня оплодотворения. При определении недели беременности врачом женской консультации за отправную точку считают начало последних месячных.
Каждая клиническая лаборатория использует различные методики подсчета данных анализа, а значит нормы, принятые в отдельных клиниках, также могут отличаться от приведенной таблицы.
Уровень ХГЧ при внематочной беременности
Хорионический гонадотропин – это пептидный кинин, образованный двумя наборами белков. Альфа-часть аналогична таковой у гонадотропных кининов – ФСГ, ТТГ, ЛГ. Бэта является уникальной для ХГЧ. Поэтому для диагностики наличия беременности определяют бэта-субъединицы, как наиболее специфичные образования.
Гормон выделяется в кровь через 7-14 дней после образования зиготы, содержание его в моче ниже в 1,5-2 раза. Диагностическое количество достигается на 1-2 дня позже, чем в крови.
Уровень ХГЧ при внематочной беременности по неделям
Если зачатие не произошло, бэта-ХГЧ отрицательно. При прогрессирующей беременности со 2 недели через каждые 36 часов происходит удвоение концентрации гормона. Например, при начальной минимальной отметке 6 МЕ/л, к концу 3 недели уровень гормона достигнет отметки около 196 МЕ/л, к 4-5 неделе 3072-24500 МЕ/л. К моменту формирования плаценты на 11-12 неделе он достигнет своего максимума и начнет постепенно плавно снижаться.
Как растет ХГЧ при внематочной беременности
При внематочном расположении плодного яйца на начальном этапе ХГЧ начинает свой рост в более медленном темпе. Отличием являются заниженные показатели или соответствующие минимуму. До 3-4 недель показатель ХГЧ будет повышаться. Но затем рост прекратится, в анализах не будет динамики. Позже этого срока обычно происходит нарушение беременности с разрывом фаллопиевой трубы.
Анализ на уровень ХГЧ при внематочной беременности: подготовка
Для диагностики внематочной беременности прибегают к исследованию крови на ХГЧ. Экспресс-тесты для анализа мочи неинформативны. Результат может оказаться ложноположительным или отрицательным: после проведения анализа на полоске появляется слабо прокрашенная розовая полоса или не появляется совсем.
Методика исследования представляет собой иммунохемилюминисцентный анализ. Для него используют венозную кровь. За несколько дней до проведения исследования исключают алкоголь, жирную пищу. За день до анализа рекомендуется избегать тяжелых физических нагрузок, стрессов и эмоционального перенапряжения.
Прекращают прием лекарственных средств. Если некоторые препараты невозможно перестать принимать, об этом нужно сообщить врачу. Кровь берут строго утром натощак. Последний прием пищи должен быть не менее чем за 8-12 часов, в этот промежуток времени нельзя пить чай, кофе, разрешается питьевая вода.
Сдают кровь не ранее, чем через 3-5 дней задержки. Это объясняется индивидуальными темпами синтеза гормона. Более раннее проведение исследования может привести к ложным результатам. Для диагностики беременности вне матки анализ выполняют с интервалом 48 часов. Но при наличии клинических симптомов и изначально низком уровне ХГЧ, достаточно однократного исследования.
Скорость выполнения анализа зависит от конкретной лаборатории. При хорошей оснащенности результат готов через несколько часов. В небольших лабораториях анализ могут проводить, если соберется достаточное количество претендентов. Поэтому и результаты анализа крови на ХГЧ будут готовы через 5-10 дней.
Покажет ли тест внематочную беременность?
Самостоятельно молодые женщины привыкли использовать экспресс-тесты на беременность. Они изготавливаются в виде тонкой картонной полоски с закрепленным на ней синтетическим материалом, пропитанным реактивом. После обмакивания в мочу, она пропитывает тестер, на нем выделяется первая полоска. Если беременность есть, то очень быстро проявляется вторая полоса.
Хорионический гонадотропин выделяется с мочой через 13-15 дней после слияния яйцеклетки со сперматозоидом. Поэтому тест проводят не после незащищенного полового акта, а лишь когда менструация не придет в срок. При нормальном месячном цикле этот промежуток составит необходимые 2 недели после оплодотворения.
Тест основан на определении бэта-субъединицы ХГЧ, как наиболее специфичной части гормона. Тестирование рекомендуется проводить в утреннее время сразу после пробуждения, т.к. за ночь концентрация ХГЧ станет достаточной для получения результата. Если задержка большая, то выполнять тест можно в любой момент времени. Но не стоит пить большое количество жидкости: разведение мочи может исказить результат.
Внематочная беременность при выполнении теста может дать ложноположительный или ложноотрицательный результат. В некоторых случаях вторая полоска остается слабопрокрашеной. Результат зависит от нарастания концентрации ХГЧ в зависимости от прогрессирования беременности. То есть на ранних сроках тест показывает не внематочную беременность, а сам факт наличия беременности. А о внематочной беременности «расскажет» динамика показателей ХГЧ в анализе крови.
Ложноотрицательный результат может также наблюдаться при проведении теста раньше положенного срока, патологии сердечно-сосудистой системы или почек, которые препятствуют нормальному выведению гормона, а также при употреблении мочегонных препаратов.
Дополнительные симптомы внематочной беременности
Чаще всего под внематочной беременностью подразумевают прикрепление зиготы в фаллопиевой трубе. Но имплантация может произойти и в других местах:
- на яичниках;
- в полости живота (крепится к брюшине);
- в шейке матки;
- рудиментарном роге матки.
Воспалительные заболевания органов малого таза могут стереть клинические симптомы беременности. Также причиной неправильной имплантации может быть спаечный процесс, эндометриоз, нарушение перистальтики маточных труб, внутриматочная спираль. Иногда этим может завершиться ЭКО.
Эндометриоидная киста яичника
Признаки нормальной и внематочной беременности обычно идентичны. Иногда при патологии менструация может наступить в срок, но она будет более скудной или болезненной. Иногда беременность развивается до того момента, когда появляются дополнительные симптомы:
- нагрубание молочных желез;
- тошнота по утрам;
- слабость и постоянная сонливость;
- перепады настроения, плаксивость.
В определенный момент могут появиться мажущие кровянистые выделения из половых путей. Если женщина ожидала зачатие, то в обычной ситуации подозревается угроза прерывания, тогда необходимо обратиться за консультацией к врачу.
Острая боль в животе, интенсивное кровотечение из влагалища, симптомы острой кровопотери требуют немедленной госпитализации. Указание на задержку менструации, положительный тест на беременность, денные УЗИ помогут определить наличие и локализацию плодного яйца. Острое состояние требует немедленного хирургического вмешательства. Перечисленные симптомы говорят в большинстве случаев о прервавшейся внематочной беременности по типу трубного аборта. При этом может возникнуть интенсивное кровотечение, которое представляет опасность для жизни. Необходима операция для его остановки.
Если нет кровотечения, но на УЗИ различима локализация плодного яйца в маточной трубе, также проводится хирургическое лечение. При небольшом сроке возможно проведение щадящей операции с сохранением придатка. При разрыве трубы производят ее удаление.
Какие показатели ХГЧ при других патологиях
В некоторых ситуациях происходит изменение концентрации ХГЧ в большую или меньшую сторону от нормы. Снижение уровня гормона, кроме внематочной беременности, может быть показателем таких патологических состояний как:
- внутриутробная задержка развития плода;
- неразвивающаяся беременность;
- недостаточность плаценты.
Рост концентрации, не соответствующий норме, происходит при:
- сахарном диабете;
- многоплодной беременности;
- токсикозе или гестозе;
- опухоли;
- патологии эмбриона;
- ошибке постановки срока.
Анализ на уровень ХГЧ является способом исследования, который позволяет предположить беременность. С целью точной диагностики ВБ необходимо проведение дополнительного комплекса исследований.
Внематочная беременность: признаки и симптомы
Яйцеклетка зрелая, перезрелая, старая
Выделения после овуляции, если произошло зачатие
Поздняя овуляция: когда делать тест на беременность
источник