Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пункцией называется прокол органа, осуществляемый для забора ткани на анализ или для лечебных целей.
Диагностическая пункция позволяет ввести рентгеноконтрастное вещество, взять ткани на анализ или проконтролировать давление в сердце или мощных сосудах.
С помощью лечебной пункции можно влить в полость или орган медикаменты, выпустить излишки газа или жидкости, промыть орган.
Показания:
Плевральная пункция назначается в том случае, когда в плевре собирается экссудат. Его изымают для определения заболевания, а также для облегчения состояния пациента.
Техника проведения:
Для процедуры применяют иглу длинной не меньше 7 см и 20-миллилитровый шприц. Процедуру проводят под локальным наркозом с использованием новокаина. Во время процедуры пациент сидит спиной к врачу, облокотившись локтями на стол. Руку со стороны забора тканей следует поднять, что слегка раздвинет ребра. Точное место определяется на основании предварительных диагностических мер.
Место прокола смазывается йодом и спиртом. Пациенту делается обезболивание и после этого делается прокол. Материал помещается в стерильную тару и отправляется в лабораторию.
Если прокол делается с лечебными целями, то, чаще всего, для введения антибиотиков.
Если необходимо откачать из плевральной полости излишки жидкости, применяется плевроаспиратор. К игле для прокола присоединяется с помощью трубочки емкость, из которой выкачивается воздух. Под действием перепада давления жидкость из органа течет в емкость. Процедуру делают несколько раз подряд.
Проводится для лечения и диагностики. Делает процедуру врач.
Техника проведения:
Проводится прокол с помощью иглы длиной до 6 см, детям — обычной иглой. Пациент лежит на боку, прижав колени к животу, а подбородок к груди. Это позволяет слегка раздвинуть остистые отростки позвонков. Процедура проводится под местной анестезией (новокаин). Место прокола обрабатывается йодом и спиртом.
Прокол осуществляется в поясничном отделе обычно между третьим и четвертым позвонками. Для определения заболевания необходимо 10 мл спинномозговой жидкости. Важным показателем является скорость истечения жидкости. У здорового человека она должна выделяться со скоростью 1 капля за 1 секунду. Жидкость должна быть прозрачной и бесцветной. Если давление повышено, жидкость может вытекать даже струйкой.
На протяжении 2 часов после процедуры пациенту прописывается лежать на спине на плоской поверхности. На протяжении 24 часов запрещено принимать положение сидя или стоя.
У ряда пациентов после процедуры наблюдается тошнота, мигренеподобная боль, боль в области позвоночника, вялость, нарушение мочевыделения. Таким пациентам прописывают фенацетин, уротропин, амидопирин.
Эта процедура позволяет определить состояние костного мозга, забранного через переднюю стенку грудины.
Показания:
- Анемии,
- Миелопластические синдромы,
- Лейкозы,
- Метастазы новообразований.
Техника проведения:
Кожу в месте прокола смазывают спиртом и йодом. Процедура проводится под местным обезболиванием (новокаин). Для прокола используется специальная игла Кассирского, которая вводится в области третьего или четвертого ребра, в середину груди. При введении иглу прокручивают вдоль продольной оси. После правильного введения иглы к ней прикрепляют шприц, которым вытягивают костный мозг. Его необходимо всего 0,3 мл. Процедура проводится медленно. После изъятия иглы место прокола заклеивается стерильной салфеткой. Особенно сложно сделать прокол детям, так как грудина их еще очень мягка, и ее легко пробить насквозь, а также пациентам, долгое время принимающим гормональные препараты, провоцирующие остеопороз.
Показания:
- Новообразование печени,
- Цирроз печени,
- Нарушение работы печени,
- Недуги желчного пузыря и протоков,
- Гепатит,
- Токсическое поражение тканей печени.
Техника проведения:
Слепой прокол делают под локальным обезболиванием, а лапароскопическое изъятие частичек ткани — под общим наркозом.
При лапароскопической процедуре в брюшной стенке делается отверстие диаметром не больше 2 см, через него вставляется лапароскоп с лампочкой. Такая процедура позволяет врачу разглядеть весь орган, его окраску и внешний вид. Для введения иглы делается еще одно маленькое отверстие, через которое в брюшную полость закачивают газ. Газ немного раздвигает внутренние органы и тем самым позволяет безопасно провести инструменты до места операции.
После процедуры отверстие для лапароскопа зашивается, а для иглы просто заклеивается пластырем.
Слепую пункцию проводят с помощью длинной иглы, похожей на обычную медицинскую иглу. Прокол может делаться в брюшной стенке или в грудной клетке – место выбирает врач в зависимости от того, какие именно ткани нужны для исследования. Процедура проводится под контролем ультразвука.
Необходимо знать, что данная манипуляция может нанести вред здоровью пациента. Поэтому назначают ее лишь в крайних случаях.
После операции пациент испытывает боль приблизительно на протяжении двух суток. В редких случаях в месте процедуры формируется свищ, развивается кровотечение, воспаление брюшины. Существует вероятность заноса инфекции, нарушения целостности других органов брюшной полости.
Эта процедура осуществляется под контролем ультразвука. Методика была создана в середине двадцатого века. Хотя метод этот применяется довольно часто, четких показаний к пункции нет. Тем не менее, информативность ее очень велика.
Биопсия почек дает возможность:
- Определить точное заболевание,
- Прогнозировать развитие недуга и запланировать пересадку органа,
- Определить схему терапии,
- Определить процессы, проходящие в органе.
Показания:
В диагностических целях при:
- Наличии белка в моче в количестве больше грамма в 24 часа,
- Нефротическом синдроме,
- Наличии крови в моче,
- Мочевом синдроме,
- Острой почечной недостаточности,
- Нарушении работы почек, вызванном системными заболеваниями,
- Нарушении работы канальцев почек.
- Для назначения лечения, а также для контроля над ходом лечения.
Противопоказания к процедуре:
- Одна почка удалена,
- Плохая сворачиваемость крови,
- Закупорка вен почек,
- Аневризма сосудов почек,
- Нарушение работы правого желудочка,
- Пионефроз,
- Гидронефроз,
- Новообразование почки,
- Поликистоз почки,
- Неадекватное состояние пациента.
С осторожностью биопсию назначают при:
- Миеломе,
- Атеросклерозе,
- Почечной недостаточности,
- Периартериите в узелковой форме,
- Мобильности почек.
Осложнения после процедуры:
- У большинства пациентов наблюдаются гематомы, проходящие за короткий срок,
- Кровотечения (очень редко).
Под контролем УЗИ игла попадает точно в необходимое место, что уменьшает вероятность травмы. Процедура безопасна и не имеет противопоказаний. Делать ее разрешается до трех раз в неделю даже во время беременности.
Показания:
Диагностика заболеваний щитовидной железы. Наличие кист или узелков размером больше 1 см., растущих или не поддающихся лекарственной терапии. Вероятность злокачественного процесса. Наличие новообразований у лиц моложе 25 лет.
После прокола пациент может ощущать слабую болезненность в месте манипуляции, которая быстро проходит.
Для прокола используется очень тонкая игла, поэтому исключается вероятность озлокачествления опухоли.
Этот метод назначается лишь в том случае, если никакие другие не дают достаточной информации для назначения лечения.
Показания:
- Присутствие излишков синовиальной жидкости в суставах,
- Вливание лекарственных средств в полость сустава помогает уменьшить боль и улучшить подвижность сустава,
- Прокол помогает в некоторых случаях проверить эффект от терапии инфекционного артрита,
- После травмы в суставе может скапливаться кровь, для ее устранения также назначается прокол.
После откачки синовиальной жидкости ее иногда направляют на лабораторный анализ.
Лечебный прокол делается с целью:
- Вливания в полость сустава гормональных лекарственных средств. Это помогает снизить интенсивность воспалительного процесса. Запрещено делать при инфицировании сустава,
- Вливания гиалуроновой кислоты для снижения интенсивности боли при остеоартрозе, а также увеличения подвижности сустава,
- Вливания хондропротекторов – веществ, помогающих восстановить ткани пораженного сустава при остеоартрозе. Снимают боль, приостанавливают развитие болезни.
Противопоказания:
- Наличие инфекции в суставе или в коже над суставом,
- Наличие псориатического поражения кожи или раны в месте, где следует вводить иглу,
- Проблемы со сворачиваемостью крови.
После проведения пункции может некоторое время болеть сустав. В крайне редких случаях происходит занос инфекции в сустав.
Эта процедура показана в комплексе с иными диагностическими мерами.
Показания:
- Уплотнения, узелки,
- Язвы,
- Изменение состояния кожи,
- Выделения из соска.
Основная задача этой процедуры – выявить доброкачественность или злокачественность опухоли.
Подготовка к пункции:
- За 7 дней до процедуры не пить аспирин или препараты, снижающие свертываемость крови.
Противопоказания:
- Беременность,
- Кормление грудью,
- Индивидуальная непереносимость обезболивающих препаратов.
Техника выполнения процедуры:
Для прокола применяют обычную тонкую иглу для уколов. Процедура осуществляется без обезболивания, так как она практически безболезненна и нетравматична. На теле не остается никаких повреждений кроме маленького прокола, быстро заживающего.
В ряде случаев необходимо применение биопсийного пистолета или иглы с большим диаметром. Тогда используется обезболивание новокаином или лидокаином. Такую методику используют, если опухоль уже так велика, что ее можно прощупать.
После прокола грудь может слегка припухнуть. Однако уже через пару дней все проходит. Если же боль и неприятные ощущения очень досаждают, нужно приложить к груди лед и выпить обезболивающее без аспирина. Инфицирование при проколе бывает очень редко.
Используют прокол молочной железы и в качестве терапевтического средства при кистах. Из кисты отсасывается жидкость, и стенки ее склеиваются. Откаченную жидкость передают в лабораторию на гистологический анализ. Данный способ терапии кист очень эффективен и безвреден.
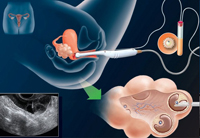
Техника пункции фолликула достаточно сложна, поэтому у доктора должны иметься специальные навыки. В связи с тем, что недалеко от яичников расположены мощные сосуды, неточность может привести к их травматизации и внутреннему кровотечению.
В то же время, сама пациентка совершенно не испытывает никакой боли, кроме боли от укола иголкой. Для того чтобы женщина не напрягалась и не нервничала, пункция проводится обычно под наркозом.
Подготовка к процедуре:
- За 12 часов до операции запрещено кушать,
- За 2 часа запрещено пить.
После пункции женщины нередко жалуются на тупые боли в нижней части живота, скудные выделения крови. Это нормальное явление, которое не должно пугать. Но в том случае, когда боли и кровотечение не проходят, усиливаются – нужно посетить врача. Должны настораживать и головокружение, а также общее плохое самочувствие.
В период до пересадки эмбриона можно вести половую жизнь.
Прокол пуповины осуществляют с целью забора крови плода для анализа. Через живот мамы в сосуд пуповины вводится медицинская игла с присоединенным к ней шприцом.
Шприцом вытягивают немного крови на анализ, который позволяет выявить:
- Анемию,
- Вирусные и бактериальные заболевания (токсоплазмоз, краснуху, герпес),
- Лейкоциты для подсчета хромосом,
- Кислотность среды, количество кислорода и углекислого газа в крови. Это дает возможность определить кислородное голодание.
Прокол пуповины разрешается проводить с 16 недели беременности, но чаще эту процедуру назначают на 22 – 24 неделю.
Это не очень распространенный вид диагностики, который используется лишь в том случае, если никакие другие неэффективны. Например, в том случае, если существует вероятность резус-конфликта между мамой и плодом.
Это самый точный метод определения инфекций. Такая информация нужна, если мама во время вынашивания переболела цитомегаловирусом, токсоплазмозом или краснухой. На основе данных анализа можно назначить правильное лечение как маме, так и малышу.
Для анализа берется 1 – 2 миллилитра крови, чтобы прокол был осуществлен точно в цель, подключается ультразвуковой аппарат.
Обычно во время такой процедуры наготове держится и аппарат для переливания крови плоду.
Отрицательные моменты прокола пуповины:
- Высокая цена,
- Вероятность выкидыша после процедуры составляет от 1 до 3%.
Положительные моменты:
- Анализ позволяет обнаружить генетические аномалии и прервать беременность на ранних сроках
Пункция осуществляется для диагностики, а также в качестве лечебной манипуляции. Процедуру проводят под общим наркозом, вводимым в вену. Во влагалище вводится вагинальный датчик, снабженный особым проводником, через который вводится игла для прокола. К игле прикреплен аспиратор, помогающий отсосать жидкость из кисты.
Полученная жидкость направляется в лабораторию. Полость полностью освобождается от жидкости и в нее вливается немного спирта, «приклеивающего» стенки кисты друг к другу.
Процедура одновременно решает две задачи – диагностическую и лечебную. В редких случаях киста образуется опять. Но большинству пациенток пункция помогает. Женщина находится в больнице всего 24 часа после операции, манипуляция совершенно безболезненна.
Пункция брюшной полости осуществляется через брюшную стенку или влагалищный свод.
Через задний свод влагалища прокол брюшной полости делают в целях диагностики или как подготовительную процедуру перед операцией. Данная манипуляция проводится только под обезболиванием. Оно может быть как общим, так и локальным. Перед пункцией требуется полное очищение кишечника.
Через брюшную стенку прокол проводится при асците. Процедура может носить как лечебный, так и диагностический характер. Пациентка принимает положение сидя. Данная манипуляция проводится с помощью особого инструмента – троакара. Жидкость из брюшной полости отсасывается медленно.
Пункция предстательной железы назначается для определения онкологического заболевания или уточнения диагноза при хронических воспалительных процессах. Процедура позволяет определить морфологический состав новообразования, наличие злокачественных клеток, гормональный фон.
Пункционная биопсия предстательной железы выполняется двумя методами:
- Трансректальный. Троакар вводится через прямую кишку. Процедура осуществляется «вслепую», наощупь. Врач вводит в прямую кишку пациента палец и им нащупывает и направляет инструмент. После процедуры в прямую кишку вводят марлевый жгутик на сутки. Игла используется очень тонкая, через нее высасывают небольшое количество секрета для исследования.
- Промежностный. В промежности делается надрез длиной не больше 3 см. Через него обнаруживают простату и вводят троакар.
К сожалению, в некоторых случаях эта процедура не обнаруживает злокачественную опухоль. Так бывает, если злокачественное образование одно и небольшого размера. Поэтому нередко делают повторные процедуры.
Осложнения:
- Нарушение целостности прямой кишки или близлежащих сосудов,
- Эмболия легочной артерии,
- Перенос злокачественных клеток на другие органы.
Иногда биопсию ткани простаты комбинируют с биопсией костей, так как очень часто рак предстательной железы дает метастазы в кость.
Подготовка к биопсии:
- Вечером накануне делают очистительное промывание кишечника,
- Прием антибиотиков,
- Прием лекарств, снижающих моторную функцию кишечника.
Прием препаратов следует осуществлять на протяжении 3 суток после пункции.
Техника проведения:
Пациент ложится на спину, ему делают местный наркоз. Если же пациент слишком взбудоражен, ему назначается легкий общий наркоз. Процедура осуществляется с помощью троакара. Иглу вводят через кожу промежности. Для того чтобы игла не вошла слишком глубоко и не поранила другие органы, на нее надета специальная шайба. Достаточно ввести иглу на глубину сантиметр – полтора в предстательную железу для забора материала.
Существуют иглы, одновременно вливающие небольшое количество спирта, чтобы предотвратить разнос раковых клеток по мочеиспускательному каналу.
Чтобы из ранки не текла кровь, врач вводит палец в прямую кишку и придавливает место прокола.
Показания:
- Непроходимость соустья пазух,
- Неэффективность медикаментозной терапии гайморита в хронической или острой форме,
- Плохое самочувствие пациента, боли в проекции пазух, головные боли,
- Застой крови в пазухе,
- Увеличение уровня экссудата в пазухе,
- Для введения рентгеноконтрастного вещества.
Противопоказания:
- Ранний детский возраст,
- Общие тяжелые заболевания,
- Острые инфекционные процессы,
- Нарушение формирования придаточных пазух.
Техника проведения:
Для прокола не нужна никакая подготовка. Перед ней промывают полость носа, на слизистую носа наносят раствор лидокаина или дикаина с адреналином. В растворе вымачивают турунду и вводят ее в носовой ход.
Для прокола используют иглу Куликовского, к которой после введения прикрепляется шприц для высасывания содержимого пазухи. После чего в пазуху вливается лечебный раствор. Разрешается провести курс лечения проколами и после устанавливается постоянная дренажная трубочка.
Возможные осложнения:
- Перфорация верхней стенки пазухи,
- Нарушение целостности сосудов и кровотечение,
- Воздушная эмболия,
- Перфорация передней стенки пазух.
Современные методики лечения гайморита больше основаны на использовании мощных антибиотиков без пункций, так как процедура эта достаточно неприятна.
Но по некоторым данным, комбинация проколов и антибиотиков дает возможность использовать более мягкие лекарственные препараты. К тому же, у проколов почти нет противопоказаний.
Не следует думать, что сделав один раз прокол, придется прибегать к этой процедуре еще несколько раз. Это зависит от индивидуального течения заболевания.
Пункцию перикарда осуществляют для освобождения перикарда от экссудата.
Процедуру проводят под местным обезболиванием (новокаин). Для прокола используют длинную иглу, к которой прикреплен шприц. Процедура требует от врача большого искусства, так как существует вероятность повреждения сердца.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Пункция спинного мозга. Такое страшное словосочетание нередко можно услышать на приеме у врача, а еще страшнее становится, когда эта процедура касается именно вас. Зачем врачи пунктируют спинной мозг? Опасна ли такая манипуляция? Какую информацию можно получить в ходе данного исследования?
Первое, что нужно уяснить, когда речь идет о пункции спинного мозга (а именно так данную процедуру чаще всего называют пациенты), то подразумевается не прокол самой ткани органа центральной нервной системы, а только забор небольшого количества спинномозговой жидкости, которая омывает спинной и головной мозг. Такая манипуляция в медицине называется спинномозговой, или люмбальной, пункцией.
Для чего делают пункцию спинного мозга? Целей такой манипуляции может быть три – диагностическая, обезболивающая и лечебная. В большинстве случаев поясничный прокол позвоночника делается для выяснения состава ликвора и давления внутри позвоночного канала, что косвенно отображает патологические процессы, происходящие в головном и спинном мозге. Но пункцию спинного мозга специалисты могут выполнить с терапевтической целью, например, для введения лекарственных препаратов в субарахноидальное пространство, для быстрого снижения спинномозгового давления. Также не нужно забывать о таком методе обезболивания, как спинальная анестезия, когда анестетики вводят в спинномозговой канал. Это дает возможность проведения большого количества оперативных вмешательств без применения общего наркоза.
Учитывая, что в большинстве случаев пункция спинного мозга назначается именно с диагностической целью, именно о данном виде исследования и пойдет речь в этой статье.
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.
Запрещено взятие люмбальной пункции при объемных образованиях задней черепной ямки или височной доли головного мозга. В таких ситуациях забор даже небольшого количества ликвора может вызвать дислокацию мозговых структур и стать причиной ущемления ствола мозга в большом затылочном отверстии, что влечет за собой немедленный летальный исход.
Также запрещено проводить поясничный прокол при наличии у пациента гнойно-воспалительных поражений кожи, мягких тканей, позвоночника в месте прокола.
Относительными противопоказаниями являются выраженные деформации позвоночника (сколиоз, кифосколиоз и пр.), так как при этом возрастает риск осложнений.
С осторожностью пункцию назначают пациентам с нарушением свертываемости крови, тем, кто принимает препараты, которые влияют на реологию крови (антикоагулянты, антиагреганты, нестероидные противовоспалительные средства).
Процедура люмбальной пункции требует предварительной подготовки. В первую очередь, пациенту назначаются общеклинические и биохимические анализы крови и мочи, обязательно определяется состояние свертывающей системы крови. Проводят осмотр и пальпацию поясничного отдела позвоночника. Чтобы выявить возможные деформации, которые могут препятствовать проведению прокола.
Нужно рассказать врачу о всех лекарствах, которые принимаете сейчас или недавно применяли. Особое внимание следует уделить препаратам, которые влияют на свертываемость крови (аспирин, варфарин, клопидогрель, гепарин и прочие антиагреганты и антикоагулянты, нестероидные противовоспалительные средства).
Также нужно сообщить доктору о возможной аллергии на медикаменты, в том числе на анестетики и контрастные вещества, о перенесенных недавно острых заболеваниях, о наличии хронических недугов, так как некоторые из них могут быть противопоказанием к проведению исследования. Все женщины детородного возраста должны сообщить врачу о возможной беременности.
Запрещено есть на протяжении 12 часов до процедуры и пить на протяжении 4 часов до пункции.
Процедуру проводят в положении пациента лежа на боку. При этом нужно максимально согнуть ноги в коленных и тазобедренных суставах, привести их к животу. Голова должна быть максимально согнутой вперед и приближенной к грудной клетке. Именно в таком положении межпозвоночные промежутки хорошо расширяются и специалисту проще будет попасть иглой в нужное место. В некоторых случаях пункцию проводят в положении пациента сидя с максимально округленной спиной.
Место для прокола выбирает специалист с помощью пальпации позвоночника так, чтобы не повредить нервную ткань. Спинной мозг у взрослого человека заканчивается на уровне 2 поясничного позвонка, но у людей низкого роста, а также у детей (в том числе и новорожденных) он немного длиннее. Поэтому иглу вводят в межпозвоночном промежутке между 3 и 4 поясничными позвонками либо между 4 и 5. Это снижает риск осложнений после пункции.
После обработки кожи антисептическими растворами проводят местную инфильтрационную анестезию мягких тканей раствором новокаина или лидокаина обычным шприцом с иглой. После этого проводят непосредственно люмбальную пункцию специальной большой иглой с мандреном.
Прокол делают в выбранной точке, иглу врач направляет сагиттально и немного вверх. Примерно на глубине 5 см ощущается сопротивление, после чего следует своеобразный провал иглы. Это означает что конец иглы попал в субарахноидальное пространство и можно приступать к забору ликвора. Для этого доктор вынимает из иглы мандрен (внутренняя часть, которая делает инструмент герметичным) и из нее начинает капать ликвор. Если этого не происходит, нужно убедится в правильности проведения пункции и попадании иглы в субарахноидальное пространство.
После набора ликвора в стерильную пробирку иглу осторожно извлекают, а место прокола заклеивают стерильной повязкой. В течении 3-4 часов после прокола пациент должен лежать на спине или на боку.
Первым этапом анализа спинномозговой жидкости является оценка ее давления. Нормальные показатели в положении сидя – 300 мм. вод. ст., в положении лежа – 100-200 мм. вод. ст. Как правило, оценивают давление косвенно – по количеству капель за минуту. 60 капель в минуту соответствует нормальной величине давления ликвора в спинномозговом канале. Повышается давление при воспалительных процессах ЦНС, при опухолевых образованиях, при венозном застое, гидроцефалии и др. заболеваниях.
Дальше ликвор набирают в две пробирки по 5 мл. Их потом используют для проведения необходимого перечня исследований – физико-химического, бактериоскопического, бактериологического, иммунологического, ПЦР-диагностики и пр.
В подавляющем большинстве случаев процедура проходит без каких-либо последствий. Естественно, само проведение пункции – это больно, но боль присутствует только на этапе введения иглы.
У некоторых пациентов могут развиваться следующие осложнения.
Принято считать, что из отверстия после проведения пункции вытекает определенное количество ликвора, вследствие этого снижается внутричерепное давление и возникает головная боль. Такая боль напоминает головную боль напряжения, имеет постоянный ноющий или сдавливающий характер, снижается после отдыха и сна. Может наблюдаться на протяжении 1 недели после пункции, если цефалгия сохраняется спустя 7 дней – это повод обратиться к врачу.
Иногда могут встречаться травматические осложнения пункции, когда иглой можно повредить спинномозговые нервные корешки, межпозвоночные диски. Это проявляется болью в спине, которая после правильно выполненной пункции не возникает.
Если во время прокола повреждены крупные кровеносные сосуды, может возникать кровотечение, формирование гематомы. Это опасное осложнение, которое требует активного медицинского вмешательства.
Возникают при резком падении ликворного давления. Такое возможно при наличии объемных образований задней черепной ямки. Чтобы избежать такого риска, перед тем, как взять пункцию, необходимо выполнить исследование на признаки дислокации срединных структур головного мозга (ЭЭГ, РЕГ).
Могут возникать из-за нарушения правил асептики и антисептики во время проведения пункции. У пациента может развиваться воспаление мозговых оболочек и даже формироваться абсцессы. Такие последствия пункции опасны для жизни и требуют назначения мощной антибактериальной терапии.
Таким образом, пункция спинного мозга – это очень информативная методика диагностики большого количества заболеваний головного и спинного мозга. Естественно, осложнения во время проведения манипуляции и после нее возможны, но они очень редко встречаются, а польза пункции намного превышает риск развития негативных последствий.
источник
Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.
патологии позвоночника у плода
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
На ранних сроках делается биопсия хориона с целью выявления хромосомных нарушений. Если они подтвердятся, женщине предложат прервать беременность. В случае отсутствия генетических отклонений врачи придерживаются выжидательной позиции. очень часто к 18-20 неделе беременности гигрома рассасывается сама собой.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
«За месяц до зачатия мама с папой должны пропить по пачке ЛИТОВИТА-М», доктор геолого-минералогических наук, профессор, академик РАЕН Василий Иванович Бгатов.
Уважаемые читатели, данная публикация является продолжением темы «Мой позвоночник – мое здоровье!». Сегодня речь пойдет о позвоночнике, спинном мозге и … беременности! Женский позвоночник обладает уникальным адаптационным ресурсом менять свои свойства в зависимости от постоянно увеличивающейся нагрузки.
Влияние веса на позвоночник в период беременности.
Общий вес тела женщины в период беременности увеличивается минимум на 10 кг. В некоторых случаях этот показатель может достигать 20-25 кг! Увеличенная в массе и размерах матка с растущим плодом, плацентой и околоплодными водами располагается непосредственно перед позвоночником, смещая центр тяжести тела. Вследствие этого беременная для сохранения равновесия вынуждена несколько отклоняться назад. Вынужденное положение тела усиливает нагрузку на позвонки, межпозвонковые диски и суставные поверхности позвонков. Наибольшей нагрузке подвергаются позвонки поясничного отдела. Эти позвонки значительно больше по размеру, чем мужские, и имеют сужения в местах сочленения с соседними отделами позвоночника, образуя «клиновидную арку», которая снижает давление.
Влияние гормонов.
Повышение концентрации гормона релаксина во время беременности размягчает суставы и связочный аппарат нижних отделов позвоночника и костей таза. Это необходимо для подготовки родовых путей для беспрепятственного прохождения плода. В дородовом периоде такое размягчение приводит к увеличению подвижности крестцово-подвздошных сочленений и ослабляет пояснично-крестцовый отдел. В комплексе с дополнительными 10-20-25-ю килограммами и напряжением мышц в вынужденном положении этот процесс может стать причиной болей в пояснично-крестцовом отделе позвоночника. Боль в позвоночнике вызывает и усиленная выработка гормона – прогестерона, который усиливает интенсивность кровообращения в органах таза и нижних отделах позвоночника, тем самым способствуя незначительному, но ощутимому отеку корешков спинного мозга.
Выраженные, регулярные боли в пояснице и бедрах являются симптомом приобретенных ранее заболеваний и травм опорно-двигательного аппарата или признаком неподготовленности организма женщины к беременности. Заболевания позвоночника могут не только обостриться в период беременности, но и стать причиной ущемления корешков спинномозговых нервов, ответственных за иннервацию матки.
Особенности строения позвоночника тесно связаны с защитой и обеспечением полноценной работы спинного мозга. От спинного мозга через структурные «щели» между поясничными позвонками отходят нервные волокна, формирующие так называемое подчревное сплетение, связанное с рецепторами матки. Рецепторы позволяют обеспечивать и поддерживать в течение всей беременности идеальные условия для развития плода. В функции спинного мозга также входит сведение к минимуму наступление преждевременных родов. Смещение и изменение структуры межпозвоночных дисков неизбежно приводит к сдавливанию нервных корешков и нарушению процессов иннервации матки со всеми вытекающими последствиями. Здоровый позвоночник является важнейшим условием полноценного вынашивания беременности и родам!
Профилактика заболеваний позвоночника во время беременности
Для того, чтобы избежать развития заболеваний позвоночника, рекомендовано соблюдать профилактические мероприятия весь период беременности:
- Носить обувь на низком «ходу» (максимальный размер каблука не должен превышать 5 см);
- Ежедневно заниматься специальной гимнастикой;
- Регулярно носить бандаж;
- Соблюдать режим сна и бодрствования;
- 1-2 раза в день давать спине отдых (на 20-30 минут занимать горизонтальное положение на твердой поверхности);
- Одним из наиболее важных условий является сбалансированное питание, позволяющее сохранять кислотно – щелочной (минеральный) баланс!
Зарождение, формирование, рост и развитие человека зависит от многих причин. Особенностью метаболизма в период беременности является перераспределение основных питательных веществ белков, жиров, углеводов, фосфолипидов и минералов в пользу плода. При этом организм матери достаточно часто оказывается в условиях дефицита, а, значит, в дефиците оказывается и развивающийся плод.
Идеально, чтобы на всём протяжении беременности, питание было сбалансированным, так как спервого дня происходит рост и деление клеток и к 5-му дню формируется примерно 107 клеток! На второй день оплодотвореннаяяйцеклетка образует особые клетки – эктодерму, из которой в будущем развивается костная ткань и кости скелета, для которых важно содержание кальция, кремния, магния, фосфора, алюминия, меди, селена, фтора, цинка. На 14-15 сутки происходит закладка всех зародышевых листков, из которых затем формируются все системы, органы, ткани. На 5-й неделе формируютсяпервые позвоночной дуги. В начале второго месяца уже четко обозначаются будущие конечности и головка. С пятой по девятую неделюзакладываются хрящевые основы трубчатых костей плода (конечностей, плечевого пояса), позвоночника, тазового пояса. Развиваются бедренные, коленные и локтевые суставы. Постепенно хрящи начинают превращаться в кости. У девятинедельного плода сформированы все части тела. На ручках и ножках обозначены крохотные пальчики, на головке появляются глаза, уши, нос, челюстные кости, рот. На третьей неделеиз нервной (мозговой) трубки начинает формироваться центральная нервная система. На четвертой различается передний (головной) мозг, спинной мозг. На пятой формируется ромбовидный мозг, спинные нервы. На седьмой формируется промежуточный мозг, который включает таламус, и конечный мозг. На десятой происходит активное развитие головного мозга: каждую минуту создается около 250000 новых нервных клеток. У четырёхмесячного плода происходит активная передача сигналов: начинает двигаться, отвечать на звук. У восьмимесячного плода головной мозг приобретает все больше складок (бороздок): открывает глаза, различает свет. Движения становятся более уверенные.
Новорожденный ребенок имеет все клетки мозга, которые ему понадобятся в течение всей жизни. В последней трети беременности кожа эмбриона покрыта так называемой первородной смазкой (вода, белки, жиры, O2, Si, K, Na, Li), которая защищает кожу от выщелачивания околоплодных вод.
Качество жизни беременной женщины и плода зависит от того, каким сформировался эмбрион, и как проходила беременность. Основными строительными «материалами» для роста и развития клетки являются белок (именно сывороточный альбумин) и фосфолипиды. Это как кирпичи и раствор в строительстве зданий, без наличия того и другого здание не построишь. С целью нормализации рациона питания по белкам, жирам, углеводам и суточной норме фосфолопидов (лецитина) разработан и выпускается модификатор суточного рациона «НовоПротеин».
Концентрат сывороточного белка, входящий в состав «НовоПротеина», – это высококачественный белок, содержащий все незаменимые аминокислоты. Ценность сывороточного белка выше ценности соевого: биологическая (BV) – на 29%, коэффициент эффективности (PER) – на 34%, степень усвоения (NPU) – на 33%. Лецитин, входящий в состав «НовоПротеина», – это источник эссенциальных фосфолипидов.Из лецитина состоит половина печени человека, треть головного мозга и окружающей его защитной оболочки, а также около 17% всех нервных тканей.
Лецитин, используемый в «НовоПротеине», получен из подсолнечного масла, а не из сои. Лецитин из подсолнечника максимально сбалансирован по составу и содержанию жирных кислот, а также является гипоаллергенным.
Синтез гормонов, ферментов, коферментов, а также белка возможно только при сбалансированном минеральном обмене. Роль каждого элемента по-своему уникальна и крайне важна для состояния здоровья беременной женщины и плода.
Кальций
В первые шесть месяцев беременности кальций должен запасаться в костях женщины. На седьмом месяце из материнского организма плод начинает активно «забирать» кальций, т. к. именно в это время рост костей плода достигает своего пика. В период беременности источник кальция должен быть постоянным. Иначе, недостаток кальция может спровоцировать развитие болей в позвоночнике и суставах, а впоследствии и развитие остеопороза. Сходное состояние наблюдается и период грудного вскармливания, когда необходимые вещества передаются с молоком ребенку, формируя их дефицит в материнском организме. Типичной проблемой беременности и послеродового периода является связанное с недостатком кальция выпадение волос и разрушение зубной эмали.
Кремний
Кремний – элемент пластичности, гибкости костей и суставов. Именно кремний обеспечивает упругость костной ткани, способность к обратимой деформации без появления трещин и переломов. Достаточная концентрация кремния способствует подвижности крестцово-подвздошных сочленений в период родов. От кремния зависит способность формирующихся костей черепа ребенка пройти через узкий проход родовых путей. Кремний отвечает за формирование всех тканей эластичной структуры плода. Это сосуды, связки и мышцы, кости, хрящевая ткань. Максимальная концентрация этого элемента приходится именно на период внутриутробного развития.
Железо – минерал, играющий важную роль в процессе образования крови. В повышенных объемах железо требуется во время беременности. У будущего малыша начинают развиваться красные кровяные тельца, и у самой беременной увеличивается объем крови, который питает организм матери и плода. Типичной проблемой беременности является железодефицитная анемия.
Магний крайне необходим для развития соединительной ткани. При дефиците магния значительно повышается вероятность развития дисплазии соединительной ткани, которую диагностируют очень часто.
Но усвоение кальция при его достаточном поступлении может страдать в результате нарушения обмена цинка, фосфора, натрия, фтора, марганца, алюминия и особенно кремния, который крайне необходим для формирования основного вещества кости. Железо, в свою очередь, зависит от концентрации кальция и магния. Магний зависит от железа и кремния. На усвоение кремния оказывают влияние калий, кальций, магний и марганец. Без этих элементов встраивание кремния в минеральный обмен невозможно! О роли и взаимодействии элементов более подробно можно познакомиться в издании «Системные микроэлементозы», НПФ «Новь», 2017.
Потребность ВСЕХэлементов в период беременности возрастает минимум в 2 раза!У беременных не бывает изолированных дисэлементозов. Организму в период беременности необходимо все и сразу!
Универсальным донором необходимых беременным женщинам макро- и микроэлементов является «Литовит-М» (100% цеолит), он несет на своей кристаллической решетке практически всю таблицу Менделеева (!) и при необходимости вступает в активный ионный обмен – отдает недостающие организму макро- и микроэлементы, и напротив, забирает избыток.
Цеолит, входящий в состав «Литовита-М» является активным источником кислорода для интенсивных обменных процессов, а также для профилактики внутриутробной гипоксии плода.
Ожидаемые эффекты курсового применения «Литовита-М» в период беременности:
- поддержка и восстановление минерального обмена беременных и плода, в том числе в костях, суставах и связках;
- профилактика «типичных» дисэлементозов беременности (дефицит железа, кремния, кальция, магния) и дисэлементозов, связанных с перемещением минералов из организма матери в пользу плода;
- профилактика внутриутробной гипоксии;
- детоксикация – связывание и выведение сорбентом экологических токсинов и продуктов жизнедеятельности плода.
Рекомендуемая схема приема специализированных продуктов питания и «Литовита-М» в период беременности:
«НовоПротеин» (утром и/или вечером): один стакан коктейля (30 г или 2 ст. л. сухого продукта размешать в 200 мл тёплой воды или низкожирного молока, кефира или сока).
«Литовит-М» (утром и вечером, до либо после еды): 15 дней по 2,5 г (1 чайная ложка) – 2 раза в день, 5 дней перерыв, 15 дней по 2,5 г (1 чайная ложка) – 2 раза в день. Запивать не менее 0,5 – 1,0 стакана чистой воды.
При появлении токсикоза, рекомендуется увеличить дозировку по 1 столовой ложке два/три раза в день, запивая чистой водой не менее 0,5 – 1,0 стакана чистой воды. Для выведения токсинов через кожу, рекомендовано использовать скрабы «КИЯ».
Автор статьи – Никитин А.Н., научный консультант НПФ «НОВЬ», врач-фитотерапевт.
источник
Нервная система — это сложная сеть структур, пронизывающая весь организм и обеспечивающая саморегуляцию его жизнедеятельности благодаря способности реагировать на внешние и внутренние воздействия (стимулы). Основные функции нервной системы — получение, хранение и переработка информации из внешней и внутренней среды, регуляция и координация деятельности всех органов.
Нервная система подразделяется на центральную, периферическую и вегетативную.
Центральная нервная система (ЦНС) состоит из головного и спинного мозга и их защитных оболочек. Оболочки головного и спинного мозга устроены следующим образом. Снаружи расположена твердая мозговая оболочка, под ней — паутинная, а затем — мягкая мозговая оболочка, сращенная с поверхностью мозга. Между мягкой и паутинной оболочками находится подпаутинное пространство, содержащее спинномозговую жидкость, в которой как головной, так и спинной мозг буквально плавают. Мозговые оболочки и спинномозговая жидкость играют защитную роль, а также роль амортизаторов, смягчающих всевозможные удары и толчки, которые испытывает тело и которые могли бы привести к повреждению нервной системы.
К слову, именно в пространство над твердой мозговой оболочкой вводится анестетик при проведении эпидуральной анестезии во время родов; если во время операции кесарева сечения используют спинальную анестезию, то обезболивающий препарат вводят под твердую мозговую оболочку.
ЦНС образована из серого и белого вещества. Серое вещество составляют в основном тела клеток, а также некоторые отростки нервных клеток. Благодаря наличию серого вещества наш мозг «думает», образуя цепочки между телами нервных клеток. Белое вещество состоит из длинных отростков нервных клеток — аксонов, выполняющих роль проводников и передающих импульсы из одного центра в другой.
Проводящие пути нервной системы обычно организованы таким образом, что информация (например, болевая или тактильная — чувство прикосновения) от правой половины тела поступает в левую часть мозга и наоборот. Это правило распространяется и на нисходящие двигательные пути: правая половина мозга в основном управляет движениями левой половины тела, а левая половина — правой.
Головной мозг состоит из трех основных структур: больших полушарий, мозжечка и ствола.
Большие полушария — самая крупная часть мозга — содержат высшие нервные центры, составляющие основу сознания, интеллекта, личности, речи, понимания. В каждом из больших полушарий выделяют следующие образования: лежащие в глубине обособленные скопления (ядра) серого вещества, которые содержат многие важные центры — так называемые подкорковые образования; расположенный над ними крупный массив белого вещества; покрывающий полушария снаружи толстый слой серого вещества с многочисленными извилинами, составляющий кору головного мозга.
Мозжечок тоже состоит из серого и белого вещества. Мозжечок обеспечивает главным образом координацию движений. Поскольку с ростом живота во время беременности изменяется центр тяжести, мозжечку приходится интенсивно работать, чтобы будущая мама сохраняла равновесие и не падала.
Ствол мозга образован массой серого и белого вещества, не разделенной на слои. В стволе мозга расположены такие важные центры, как дыхательный и сосудодвигательный, а также ядра черепно-мозговых нервов, которые регулируют работу органов и мышц головы и шеи.
Спинной мозг, находящийся внутри позвоночного столба и защищенный его костной тканью, имеет цилиндрическую форму и покрыт тремя оболочками.
Во время беременности рецепторы матки первыми начинают реагировать на импульсы, поступающие от растущего плодного яйца. Матка содержит большое количество разнообразных нервных рецепторов. Воздействие на эти рецепторы приводит к изменению деятельности центральной и автономной (вегетативной) нервных систем матери, направленных на обеспечение правильного развития будущего ребенка.
Значительные изменения во время беременности претерпевает работа ЦНС. С момента возникновения беременности в ЦНС матери начинает поступать возрастающий поток импульсов, что вызывает появление в коре большого мозга местного очага повышенной возбудимости — доминанты беременности. Вокруг доминанты беременности по физиологическим законам создается поле торможения нервных процессов. Именно оно обусловливают преимущественную психологическую «направленность» будущей мамы на малыша и предстоящие роды. При возникновении различных стрессовых ситуаций (испуг, страх, сильные эмоциональные переживания и т.п.) в ЦНС беременной могут наряду с доминантой беременности возникать и другие очаги возбуждения. При этом возбуждение, перераспределяясь, ослабевает в очаге беременности, т. е. ослабляется действие нервной системы, защищающее беременность. Таким образом, у женщин, перенесших стресс, повышается вероятность осложнений беременности, например угрозы прерывания. Именно поэтому всем беременным необходимо по возможности создать условия психического покоя на работе и дома.
На протяжении беременности состояние ЦНС изменяется. До 3—4-го месяца беременности возбудимость коры большого мозга в целом снижена, а затем постепенно повышается. Возбудимость нижележащих отделов ЦНС и рефлекторного аппарата матки понижена, что обеспечивает расслабление матки и нормальное течение беременности. Перед родами возбудимость спинного мозга и нервных элементов матки повышается, что создает благоприятные условия для начала родовой деятельности.
Периферическая система (ПНС) обеспечивает двустороннюю связь центральных отделов нервной системы с органами и системами организма. ПНС представлена черепно-мозговыми и спинномозговыми нервами. Эти нервы на разных уровнях выходят из ствола головного мозга и из спинного мозга и доходят до мышц и органов. К периферической нервной системе относится и энтеральная нервная система, расположенная в стенке кишечника.
Вегетативная, или автономная, нервная система (ВНС) регулирует деятельность непроизвольных мышц, сердечной мышцы и различных желез. Ее структуры расположены как в центральной, так и в периферической нервной системе — это ядра и сплетения, расположенные в головном и спинном мозге, а также нервы, которые идут от этих ядер и сплетений к внутренним органам. Деятельность вегетативной нервной системы направлена на поддержание гомеостаза, т.е. относительно стабильного состояния внутренней среды организма. Эта система обеспечивает постоянную температуру тела, оптимальное кровяное давление; она же «отвечает» за частоту сердцебиений, дыхания.
В середине и конце беременности матка оказывает давление на спинномозговые корешки, выходящие из позвоночного столба в поясничной области. Чаще это те нервы, которые идут к мышцам ягодиц, бедер. В связи с этим во втором и третьем триместре беременности могут отмечаться боли в этих областях, особенно при движении, при перемене положения.
Во время нормально протекающей беременности изменяется работа вегетативной нервной системы, в связи с чем у беременных нередко наблюдаются сонливость, плаксивость, повышенная раздражительность, иногда — головокружения и другие вегетативные расстройства. Эти нарушения обычно характерны для раннего периода беременности, а затем они постепенно исчезают.
Работа вегетативной нервной системы особенно заметна во время родов. Именно на этом этапе беременности интенсивно трудятся мышцы матки, сокращаясь и открывая шейку матки. Их работа непроизвольная, т.е. не зависящая от желания женщины, находит отражение в том, что происходит с роженицей во время родов. Во-первых, раскрытие шейки матки вызывает боль, которую в той или иной мере, в зависимости от индивидуального порога болевой чувствительности, ощущают все беременные. Во-вторых, на работу мышц матки реагирует вся вегетативная нервная система. Таким образом, в период схватки увеличивается число сердечных сокращений, возникает чувство жара или, напротив, озноб.
Поскольку участки, отвечающие за работу разных внутренних органов, тесно связаны в головном и спинном мозге, то, применяя дыхательные упражнения во время схваток, можно переключить внимание нервных центров на выполнение этих упражнений, что помогает ослабить болевые ощущения.
источник
Патологии позвоночника у плода в числе всех нарушений развития выявляются на скрининговом исследовании в подавляющем большинстве случаев. Чаще всего патологии позвоночника локализуются в поясничной зоне, несколько реже – в зоне шеи, нечасто – в грудном отделе и в области крестца.
Популяционная частота дефектов позвоночника и спинного мозга плода – 1 случай на 1000.
Поскольку параллельно с нарушениями развития позвоночного столба чаще всего обнаруживаются и изменения со стороны спинного мозга, что приводит к очень тяжелым последствиям – гибели плода внутриутробно на поздних сроках, смерти ребенка сразу после рождения или в раннем возрасте, или же глубокой инвалидности при выживании, трудно переоценить важность своевременного и качественного скрининга беременных женщин.
Скрининговое исследование позволяет диагностировать аномалии развития внутриутробно и принимать решение о целесообразности дальнейшего ведения беременности, рассмотреть возможности коррекции обнаруженных дефектов, прогнозировать исход болезни по объективным показателям диагностики.
Патология шейного отдела позвоночника, отсутствие шеи и полное недоразвитие переднего мозгового пузыря. Продольное сканирование
Скрининговый контроль беременности базируется на ультразвуковом исследовании, как самом доступном и эффективном методе.
Чаще всего диагностика ограничивается УЗИ-исследованием, как самым достоверным в любом триместре беременности.
- Первое скрининговое УЗИ-исследование проводится после 11-й недели беременности. Уже на этом сроке можно выявить деформации формирующегося позвоночника по контуру мягких тканей над ним, и с большой долей вероятности диагностировать его расщепление, а также миелоцеле, менингоцеле или менингомиелоцеле. Если на УЗИ заметно нарушение мягких тканей и кожи плода в зоне деформации позвоночника, то диагноз не подлежит сомнению.
Дефект позвоночника на 3D УЗИ — спинномозговая грыжа
Второе скрининговое исследование проводится на 16-18 неделе, которое может подтвердить вышеназванные диагнозы, потому что позвоночник к этому времени более отчетливо дифференцирован на снимках УЗИ. Второй скрининг также позволяет выявить дефекты нервной трубки плода, что выражается в анэнцефалии и амиелии (отсутствии головного и спинного мозга) – эти патологии часто сопровождают рахишизис (расщелина позвоночника). На первом-втором скрининге можно выявить также дополнительные образования в зоне позвоночника или наличие добавочных позвонков.
При подозрении на дефекты позвоночника или другие патологии плода после первого скринингового исследования беременной назначается индивидуальная диагностическая программа с дополнительными исследованиями и консультированием специалистов.
Костные структуры позвоночника плода хорошо визуализируются с 15 недели беременности – именно с этого срока можно с высокой долей вероятности диагностировать дефекты позвонков на УЗИ.
Ткани позвоночника плода от 15 недели имеют центры окостенения, которые в норме на поперечном срезе заметны параллельными линейными структурами. При дефектах позвоночника на УЗИ будет заметно их расхождение.
Продольными срезами на исследовании можно выявить наличие и размеры грыжевого образования.
Необходимо отметить, что расщепление позвоночника может быть разной степени выраженности, и не все дефекты будут заметны на УЗИ.
На визуализации УЗИ видно образование с жидкостью на задней поверхности позвоночника плода.
Стоит иметь в виду, что открытая щель позвоночника не имеет образования с жидкостью над дефектом. Если спинной мозг с оболочками не выбухает в зияющий просвет, то определить патологию на УЗИ довольно сложно, и во многих случаях она остается недиагностированной до родов.
Это – генетически обусловленная патология, которая проявляется значительным укорочением шеи из-за врожденного сращения шейных и верхнегрудных позвонков. Патологию у плода можно заметить уже в первом триместре беременности при внимательном рассмотрении визуализации шейного отдела – он представляется единым образованием, без отдельных сегментов.
При подозрении на данную патологию назначаются дополнительные диагностические исследования.
Дети с данным заболеванием вполне жизнеспособны, умственное развитие не страдает. Но заболевание неизлечимо, и дефекты не могут быть скорректированы впоследствии.
На визуализации МРТ-исследования плода на последних сроках беременности иногда возможно заметить следующие патологии развития позвоночного столба и спинного мозга:
Просветы в структуре спинного мозга (единичный или множественные) или полости с жидкостью.
Внутриутробно или в раннем детстве диагностируется очень редко.
Эта патология характеризуется недоразвитием дужек позвонка с одной стороны или с обеих сторон. В результате дефекта смежные позвонки становятся более подвижными относительно друг друга, и один из них соскальзывает вперед. Позвоночный канал в месте дефекта сужается, возникает угроза сдавления спинного мозга и корешков.
Внутриутробно данная патология диагностируется крайне редко, хотя возникает дефект на стадии формирования структур позвоночника, в первые месяцы внутриутробного развития.
Данные дефекты формируют неправильное строение позвоночного столба ещё внутриутробно, что проявляется врожденным сколиозом у ребенка сразу при появлении на свет.
Дефекты строения позвонков и добавочные позвонки и полупозвонки иногда могут быть замечены на визуализации УЗИ или МРТ плода.
Дефект встречается у 0,5% новорожденных.
Патология характеризуется наличием фиброзных отростков на шейных позвонках (чаще – на 7-м, реже на 6-м). Может быть односторонним и двусторонним, эти ребра могут быть полными и неполными, истинными, напоминающими настоящие ребра и соединяющиеся с грудной клеткой, или ложными.
Внутриутробно шейные ребра могут быть замечены на УЗИ или картинке МРТ, если они достаточно развиты и формируются, как костные ткани настоящих ребер.
Совсем маленькие по размерам рудименты могут оставаться незамеченными и при рождении ребенка, и в более позднем возрасте.
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
г. Пушкин (пригород г. Санкт- Петербурга), Парковая улица 64-68, ФГУ «НИДОИ им. Г.И.Турнера»
источник