Приятный период ожидания малыша может омрачиться, если обнаружатся патологии развития половых органов. В течение беременности гинекологи обязательно контролируют состояние шейки матки. Какие преобразования происходят с ней в это время, как влияют новые обстоятельства на развитие плода и процесс родов?
Женский организм устроен так, что в нем созданы условия для вынашивания и рождения ребенка. Влагалище с маткой соединяет шейка – мышечное кольцо, влияющее на течение беременности и процесс родов. Эта часть половых органов женщины имеет особенности:
- при вынашивании эмбриона защищает плодное яйцо от выпадения;
- является индикатором нормального течения беременности;
- при схватках шейка раскрывается, способствуя прохождению плода;
- состоит из внутреннего и наружного зева, соединенных цервикальным каналом, слизь внутри которого препятствует попаданию внутрь инфекций.
После зачатия под воздействием гормональных процессов шейка матки начинает изменяться. Когда гинеколог проводит осмотр со стороны наружного зева, то при обычных условиях она выглядит гладкой, упругой, бледно-розового цвета. Шейка имеет длину 4 см, диаметр 2,5 см. С четвертой недели беременности можно заметить изменения:
- внешнего вида;
- размеров;
- расположения;
- консистенции.
Гинеколог контролирует состояние женщины при регулярных контрольных осмотрах. Врач обязательно оценивает ситуацию с половыми органами, в которых с первых месяцев беременности происходят перемены. Чтобы плод правильно питался и формировался, в организме женщины:
- активизируется гормональный фон;
- форсируются обменные процессы;
- наблюдается разрастание сосудов;
- усиливается кровообращение.
В результате происходящих процессов шейка матки на ранних сроках беременности претерпевает изменения. Врач при внешнем осмотре может наблюдать такие преобразования:
- цвет слизистой оболочки становится синюшным;
- вместо мышечных волокон появляется соединительная ткань, имеющая эластичную коллагеновую структуру, способную к растяжению;
- под действием прогестерона начинается опускание шейки;
- уменьшается размер цервикального канала.
Врачи проводят контрольные осмотры в начале первого триместра, на 20, 28, 32, 36 неделе. В зависимости от срока беременности наблюдаются изменения характеристик, влияющих на состояние шейки матки. Определяющими факторами определения нормального течения беременности являются такие показатели:
- длина;
- консистенция слизи;
- положение;
- проходимость;
- состояние цервикального канала.
Под воздействием происходящих в организме беременной процессов начинаются изменения женских половых органов. Расширение сосудов, влияние прогестерона делают стенки матки, эндометриальный слой, который ее выстилает и слизистые шейки толстыми, рыхлыми. Работа желез вызывает активное производство густой, вязкой слизи. В цервикальном канале сгусток образует пробку, которая решает такие задачи:
- поддерживает баланс микрофлоры влагалища;
- не допускает бактерии в полость матки;
- препятствует выскальзыванию плодного яйца;
- создает условия для формирования эмбриона.
Гинеколог обязательно контролирует консистенцию на протяжении всего срока, в случае опасных ситуаций женщину госпитализируют, чтобы спасти ребенка. Мягкая шейка матки при беременности – свидетельство готовности к родам. Не исключены и серьезные проблемы, грозящие выкидышем. Это может произойти, если врач при осмотре обнаруживает:
- приоткрытый внутренний зев, рыхлые мышечные ткани;
- плотную на ощупь, твердую шейку – свидетельство гипертонуса, при котором возможно отторжение плода.
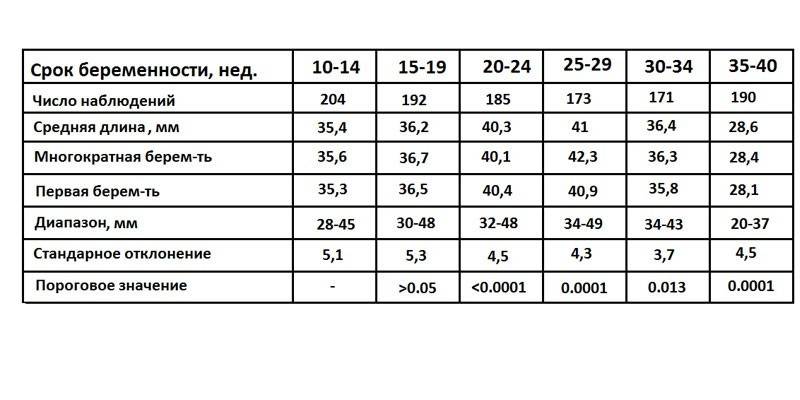
С увеличением срока шейка матки претерпевает изменения. До двадцатой недели беременности ее длина должна оставаться постоянной. При росте плода усиливается его давление на орган, размер постепенно уменьшается на 1-2 см. Это необходимо для благополучного течения родов. Нормальная длина шейки матки в зависимости от периода беременности должна быть такой:
За время беременности шейка матки меняет свое расположение. Гинекологи обязательно контролируют этот клинический признак. Если в начале срока она немного приподнята, то к последним месяцам опускается. Важную роль играет положение шейки относительно проводной оси малого таза. Возможны такие ситуации:
- благоприятный для родов случай – размещения посредине;
- отклонение в сторону, наклон вперед – чреваты патологиями беременности, требующими наблюдения.
Показателем зрелости шейки является проходимость цервикального канала, которая контролируется гинекологом при помощи пальца. Не исключены такие варианты:
- На ранних сроках беременности доступ через цервикальный канал закрыт.
- Перед родами благоприятная ситуация – прохождение в шейку матки двух пальцев.
- Признак незрелости – закрытый наружный зев, возможно попадание в цервикальный канал только кончика пальца.
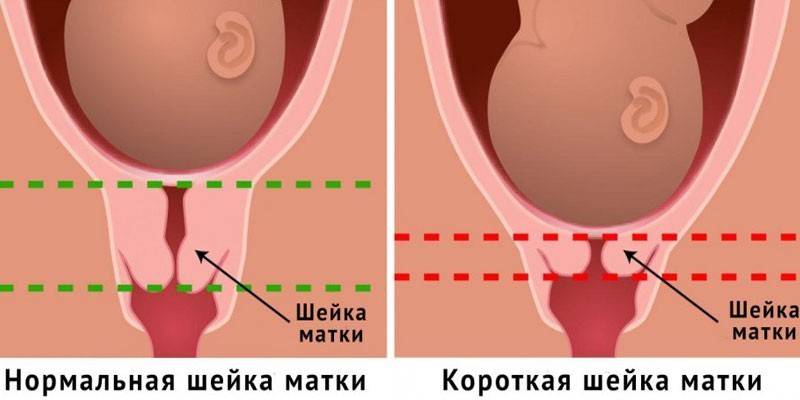
Появление неблагоприятных условий для плода выявляется на ранних сроках. Патологии могут привести к преждевременным родам, самопроизвольному аборту. Короткая длина шейки матки при беременности иногда представляет опасность. Это состояние называется истмико-цервикальной недостаточностью, при которой не исключают такие последствия:
- из-за повышенного давления возникает тонус матки, провоцирующий отторжение плода;
- есть вероятность развития кровотечения;
- увеличен риск невынашивания беременности;
- происходит преждевременное раскрытие шейки.
К патологиям гинекологи относят опасные для плода состояния половых органов, которые определяются в первом триместре. Повышенный тонус матки, создающий опасность прерывания, требует госпитализации женщины и контроля врача. Нередко проблема возникает по таким причинам:
- Шейка матки во время беременности расположена слишком высоко.
- Мышечная ткань у нее очень плотная, твердая.
В начале срока гинекологи могут обнаружить у женщины еще такие патологические осложнения:
- Эндоцервицит. Инфекционная болезнь слизистой канала, сопровождающаяся гнойными выделениями, может привести к заражению плода. Требует немедленного лечения.
- Эрозия – возникновение на поверхности слизистых оболочек покраснений, изъязвлений. Лечебный процесс рекомендуется начать после родов.
Для рождения здорового ребенка важно осуществлять регулярный врачебный контроль женского здоровья. Это поможет избежать развития патологий. Причинами их появления могут быть:
- использование во время предыдущих родов инструментов, которые привели к повреждению половых органов;
- гормональный дисбаланс;
- многоплодная беременность;
- низко предлежащая плацента;
- большой размер плода;
- проведение абортов;
- разрывы во время родов;
- гинекологические выскабливания;
- многоводие.
Патологические состояния, которые выявляются на ранних сроках, в некоторых случаях поддаются коррекции. Они нередко вызываются такими причинами:
- предыдущими выкидышами;
- спаечным процессом в матке;
- гипертрофией мышечной ткани – удлиненной шейкой;
- опущением половых органов;
- воспалительными заболеваниями цервикального канала;
- беременностью, вызванной ЭКО;
- физиологическими особенностями развития половых органов;
- генетической предрасположенностью;
- стрессом;
- миомой матки.
Причинами развития заболеваний, препятствующих формированию плода и нормальным родам, могут быть:
- При эрозии – травмы, перенесенные воспаления, гормональные изменения, последствия инфекций, лишний вес, прием оральных контрацептивов.
- В случае эндоцервицита – беспорядочные сексуальные связи, патологии половых органов, химические ожоги слизистой, механические повреждения тканей, нарушение микрофлоры влагалища.
Патологии нередко диагностируют при проведении УЗИ на разных сроках беременности. Возможно появление внешних признаков. Женщина может пожаловаться на такие симптомы:
- тянущие боли внизу живота;
- большое количество водянистых выделений;
- появление в слизи капелек крови;
- учащенное мочеиспускание;
- покалывание в области влагалища;
- образование кровянистых выделений.
Для определения состояния репродуктивных органов врачи проводят гинекологический осмотр в кресле с помощью двуручного исследования и специальных зеркал. Обязательно назначают анализ мазка из влагалища на наличие грибка и венерических заболеваний. Проводят УЗИ-исследование двумя методами. Один из них – трансабдоминальный – выполняют через переднюю стенку брюшины таким способом:
- Перед проведением обязательно наполняют мочевой пузырь, чтобы обеспечить лучшую визуализацию.
- Поверхность тела внизу живота смазывают специальным гелем.
- Проводят по ней датчиком.
Трансвагинальный способ исследования выполняется через влагалище. Такой метод дает точные показатели состояния органов и плода. Процедуру проводят в такой последовательности:
- На специальный датчик надевают презерватив, чтобы исключить инфицирование.
- Смазывают его поверхность гелем для лучшего проникновения.
- Вводят во влагалище на глубину примерно 10 см.
- Изображение смотрят на экране монитора.
При помощи трансвагинального метода УЗИ выполняется цервикометрия. Эта процедура проводится в период ожидания ребенка несколько раз. Ее обязательно назначают при многоплодной беременности, аномалиях развития матки. Цервикометрия помогает установить:
- точную длину шейки;
- изменение структуры, формы;
- укорочение размера;
- проходимость цервикального канала.
УЗИ проводят на различных стадиях беременности. Исследование помогает оценить состояние здоровья женщины, выявить у нее такие особенности развития органа:
- аномалии строения;
- деформации;
- наличие кисты, новообразований, полипов;
- консистенцию и плотность;
- расширение цервикального канала;
- положение относительно оси матки;
- признаки эрозии;
- тонус.
Тактика терапии зависит от поставленного диагноза и состояния органа. Если установлено укорочение шейки, при истмико-цервикальной недостаточности используют несколько методов лечения. К ним относятся:
- гормональная терапия;
- применение препаратов, расслабляющих матку;
- назначение спазмолитиков для снятия гипертонуса;
- установка на матку пессария – специального кольца, предотвращающего преждевременные роды;
- проведение серкляжа – наложения швов, которые снимают перед началом родового процесса.
При диагностировании истмико-цервикальной недостаточности схема лечения включает использование нескольких групп препаратов. Если приближаются роды, а мышечные ткани не расслаблены, назначается гормональная терапия. Применяют простагландины в форме свечей, таблеток, вагинальных гелей:
- Препидил – вводят при помощи специального шприца, содержащего лекарственный препарат. Гель применяют с интервалом 6 часов до суточной дозы 1,5 г.
- Сайтотек – таблетку вводят интравагинально. Максимальная дозировка – 25 мг в течение 24 часов.
Все гормональные средства используются при обязательном контроле гинеколога с периодическим проведением анализов. Длительность терапии устанавливает врач в зависимости от состояния пациентки. Для стабилизации гормонального фона назначают такие препараты:
- Утрожестан – вагинальные свечи, ставят дважды в день.
- Таблетки Дюфастон – принимают по одной три раза в сутки.
Для расслабления мышц перед родами используют спазмолитики – это Но-шпа, Папазол, которые принимают по таблетке 2 раза в день. Врачи назначают беременным токолитики – препараты, снимающие тонус мышц:
- сульфат магния в виде капельницы, дозировку и курс лечения назначает врач;
- Партусистен – принимают перорально, по таблетке через 6 часов, длительность терапии зависит от состояния женщины.
Для раскрытия цервикального канала используют природное средство – палочки ламинарии, сделанные из высушенных морских водорослей. Они имеют длину 7 см и диаметр 1 см, обладают такими свойствами:
- из-за высокой гигроскопичности увеличиваются в размерах, расширяя канал;
- способствуют выработке простагландина, способствующего расслаблению мышц.
Гинекологи рекомендуют для укрепления мышц, окружающих цервикальный канал, при его укороченной длине, выполнять специальные упражнения. Важно не делать этого без согласования с врачом, чтобы не вызвать нежелательных последствий. Количество повторов – 10 раз. Для исключения патологий матки полезно делать такое упражнение:
- Встать правым боком к спинке стула, взяться за нее руками.
- Отвести левую ногу в сторону, поднять до комфортного положения, опустить.
- Повернуться другим боком.
- Повторить для правой ноги.
Допускается выполнять комплекс во время ожидания ребенка и в период восстановления после родов. Полезными будут такие упражнения:
- Ноги расставить широко. Медленно присесть, задержаться на 5 секунд. Выполнить пружинящие движения ногами. Не спеша встать.
- Присесть на корточки, отставив одну ногу в сторону. Удерживая равновесие вытянутыми вперед руками, переносить тяжесть тела с одной ноги на другую.
Если укорочение вызвано гормональными причинами, а лекарственные средства не помогли, назначают операцию. Хирургическое вмешательство в этом случае предупреждает преждевременные роды, ранее раскрытие, разрыв плодных оболочек. Проводят серкляж – наложение швов, которые удаляют после 36 недели. Операцию выполняют двумя способами:
- сужением внутреннего зева при помощи кругового прошивания;
- наложением шва на наружной части.
Удлиненное состояние органа не влияет на течение беременности, но представляет опасность перед родами. Шейка может не раскрыться или процессы будут проходить медленно. В этом случае назначают кесарево сечение. При диагностировании истмико-цервикальной недостаточности женщине на матку после 20 недели могут установить акушерский пессарий, который снимают в конце срока беременности. Это помогает предотвратить преждевременные роды. Специальное пластиковое или силиконовое кольцо оказывает такое действие:
- уменьшает давление матки;
- разгружает мышцы канала.
Чтобы весь период ожидания малыша прошел без проблем, женщина должна регулярно посещать гинеколога, начиная с планирования зачатия. Чтобы ребенок родился вовремя и здоровым, необходимо придерживаться определенных правил. Профилактика включает такие мероприятия:
- своевременное вылечивание инфекционных, воспалительных процессов репродуктивных органов;
- прекращение курения;
- поддерживание нормального веса;
- исключение проведения абортов;
- планирование беременности;
- соблюдение рекомендованной врачом диеты.
Если гинекологи на ранней стадии беременности диагностируют укорочение длины шейки, женщине необходимо:
- Исключить наклоны, поднятие тяжестей.
- Ограничить физическую активность.
- Отдыхать в течение дня.
- Организовать полноценный ночной сон.
- Отказаться до родов от половой жизни.
- Не допускать нервных перенапряжений.
- При наложении швов, установке пессария соблюдать предписанный доктором режим.
- Принимать спазмолитики, успокоительные средства.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
источник
22.03.2018 Комментарии к записи Мазок из шейки матки при беременности отключены 1,460 Просмотров
Мазок с поверхности шейки матки (цервикальный мазок), называемый также пробой Папа в честь врача (Папаниколау), который предложил его, является основным анализом, позволяющим определить наличие рака шейки матки. До беременности необходимость в мазке появляется нечасто; как правило, его берут при обследовании женщины, планирующей беременность, или во время наблюдения за течением беременности в женской консультации. Анализ можно отложить и до послеродового осмотра, однако беременность представляет собой идеальное время для того, чтобы сделать мазок с шейки матки, и очень часто женщина впервые делает этот анализ именно во время беременности.
Что представляет собой мазок с шейки матки?
Процедура предполагает легкое соскабливание с поверхности шейки матки с помощью деревянной ложки или лопатки. Невидимое для глаза содержимое соскоба помещают на предметное стекло микроскопа и отправляют в лабораторию. Вся процедура безболезненна и занимает несколько секунд.
Что делает с мазком патолог?
В лаборатории патолог исследует клетки, взятые с шейки матки, с целью выяснить, как они расположены. В основном эти клетки лежат в несколько упорядоченных слоев, невидимых для невооруженного глаза, но иногда клетки располагаются хаотично. Мазку присва -ивается соответствующая классификация, начиная от стадии 0, считающейся нормой, заканчивая стадией 5, на которой клетки находятся в полном беспорядке, и важность результата зависит от степени порядка, наблюдающегося в расположении клеток. Например, анормальный мазок может означать, что на поверхности шейки матки происходят изменения, которые могут привести к образованию рака через несколько лет. Таким образом, атипический мазок не означает наличие рака, он только указывает врачу на возможность его развития в будущем и на необходимость взятия проб с более частым интервалом, чем обычно.
Когда следует делать первый мазок?
Мнения врачей на этот счет существенно различаются. Некоторые предлагают делать первый мазок с началом регулярной половой жизни, невзирая на возраст женщины, поскольку есть основания предполагать, что развитие рака шейки матки в зрелом возрасте может быть связано с ранним началом половой жизни.
Как часто следует делать мазок?
И в этом вопросе нет полного единодушия, однако большинство врачей согласны в том, что мазки следует делать каждые три-пять лет до тридцатилетнего возраста, каждые два года до сорока лет и ежегодно до прекращения менструаций, или наступления менопаузы.
Что означает положительный мазок?
Если во время планового обследования проба показывает наличие анормальных клеток, тогда через некоторое время мазок обычно повторяют. Если вторая проба подтверждает наличие таких клеток, требуется дополнительное обследование.
Обычно это предполагает амбулаторное обследование шейки матки с помощью очень мощного микроскопа (кольпоскопа), который дает возможность заглянуть в канал шейки матки, чего нельзя сделать невооруженным глазом. Кольпоскопия позволяет специалисту визуально изучить разные слои клеток на поверхности шейки матки и диагностировать простое воспаление либо раннюю стадию серьезного заболевания шейки матки.
Если кольпоскопия не даст необходимого результата, то для дальнейшего обследования женщина может быть направлена в стационар, где на биопсию (для патологического исследования) у нее возьмут небольшой кусочек ткани шейки матки. Если изучение ткани через микроскоп покажет, что активных раковых процессов не наблюдается, но существует опасность развития рака в будущем, то зачастую никакого лечения не назначается, лишь регулярный анализ мазка. В некоторых случаях пораженную зону подвергают лечению с использованием тепла или лазера.
Положительные мазки во время беременности
Если мазок, сделанный во время беременности, оказывается положительным, назначают кольпоскопию. В подавляющем большинстве случаев лечение до родов не требуется, только наблюдение, а после родов берется еще один мазок, чтобы выяснить, есть ли необходимость в определенном лечении.
Возможно и проведение биопсии во время беременности без вреда для ее протекания, но только с использованием специальных методик и очень легкой анестезии. Некоторые врачи рекомендуют впоследствии наложение шва на шейку матки, чтобы предотвратить возможность выкидыша.
Ребенок и уход за ним: Пер. с англ. — М. Изд-во Новости , 1991.
Мазок из шейки матки берут при различных видах исследования. Наиболее широко известны:
- посев на флору ;
- исследование отделяемого половых органов на стерильность;
- обследование методом ПЦР на скрытые инфекции;
- цитологический мазок с шейки матки (Пап-тест ).
Обычно, при посещении гинеколога, у женщины берут так называемый «общий мазок» (на стерильность), по типу «общего анализа мочи». Он дает только примерное представление о том, что творится у нее внутри. В этом случае проводится расшифровка мазка из шейки матки, влагалища и уретры. В результате анализа становится понятно — здоровая ли микрофлора у женщины. нет ли инфекции. Если имеется какой-либо патогенный возбудитель, тогда количество белых кровяных тел намного выше нормальных значений. Когда сдается мазок из шейки матки норма лейкоцитов — до 30. Этот анализ важно сдать перед различными диагностическими оперативными вмешательствами. Например, его требуют сдать перед абортом, кюретажем матки, миомэктомией и пр.
Мазок из цервикального канала показывает воспалительный процесс — может потребоваться его посев на флору. Таким образом врачу становится понятно какие микроорганизмы виноваты в болезни. Это могут быть дрожжевые грибы, гарднерелла, стафилококк и пр. Таким образом врач будет решать, что лучше в данном случае назначить женщине: противогрибковые, антибактериальные или комплексные препараты и в каком виде — для местного применения или перорального.
Следует отметить, что это абсолютно безболезненное и безопасное обследование, мазок из шейки матки при беременности тоже берут два раза как минимум. И никакого раскрытия цервикального канала для этого не требуется. Также будущие мамы сдают анализ на скрытые инфекции — микоплазмоз, уреаплазмоз, хламидиоз. Проблема в том, что часто эти инфекции протекают незаметно, не определяются в «общих» мазках, но являются очень опасными для плода. Лечиться от них можно и во время вынашивания ребенка, хотя, естественно, лучше это сделать до зачатия.
Цитологическое исследование мазка шейки матки преследует другую цель — определение риска рака данного органа. Для его определения у женщины берут анализ на онкогенные типы вируса папилломы человека, ведь данный тип рака имеет вирусную природу. А также смотрят мазок из шейки матки на онкоцитологию на наличие в нем атипичных клеток. Если они есть — женщине предстоит процедура кольпоскопии — осмотра врачом наружней части матки под двадцатикратным увеличением и, в случае ее благоприятного результата, повторно сдать мазок на цитологию шейки матки через 3-6 месяцев. И в дальнейшем, если этот анализ не покажет отклонений, его нужно будет повторять 1 раз в год.
Если же и цитологическое исследование, и кольпоскопия показывают негативные изменения — врач может назначить биопсию. Это процедура, при которой отщипывается небольшой кусочек ткани шейки для гистологического анализа. Эта процедура дает более точный результат, чем цитология шейки матки. и является практически безболезненной, хотя и выполняется обычно под местным обезболиванием спреем лидокаина.
В тяжелых ситуациях, при так называемой неоплазии третьей степени, считающейся пограничной с раком, выполняют конизацию — то есть удаляют часть шейки матки. Эта манипуляция является одновременно диагностической и лечебной. Ее минус заключается в сложности вынашивания ребенка после операции. Внимательно относитесь к своему здоровью, не бойтесь и не ленитесь регулярно посещать гинеколога. Это поможет избежать больших проблем со здоровьем в будущем.
На приеме у гинеколога беременная женщина проходит много различных диагностических процедур. Мазок на флору один из самых важных исследований во время этого периода. Данный анализ необходим для выяснения наличия патогенной микрофлоры, нетипичных клеток и делает оценку гормонального баланса.
Анализ обычно проводится при следующих обстоятельствах:
• При многоводии, угрозе прерывания, инфицировании плода.
Подготовка к мазку на флору.
Если беременная знает, что будет взят образец микрофлоры половых путей, перед исследованием она должна знать следующее:
1. Перед сдачей анализа необходимо отказаться от половых контактов, спринцевания и свечей.
2. До анализа нельзя принимать различные антибактериальные препараты или предупредить врача о приеме. Мазок рекомендуется делать спустя неделю после окончания терапии.
3. Нельзя усердно подмываться перед мазком.
4. За два часа до приема желательно не ходить в туалет.
Процедура взятия мазка при беременности.
Данная процедура проводится на гинекологическом кресле. Забор слизистых оболочек происходит с помощью стерильного или одноразового инструмента. Места для забора это уретра, боковая стенка влагалища и шейка матки. В лаборатории делают оценку количества, цвета и запаха выделений.
Выделяют также степень чистоты мазка:
• Первая степень чистоты имеет повышенное количество палочек Дедерлейна, кислую среду и небольшое содержание условно-патогенной флоры. Отмечаются единичные случаи эритроцитов и лейкоцитов.
• Вторая степень. Характер среды кислый, низкий уровень лактобактерий, выявлены болезнетворные микроорганизмы. Лейкоциты могут достигать 15 единиц в поле зрения.
• Третья степень. На третьей степени чистоты среда становится щелочной, лейкоциты достигают больше 20 единиц в поле зрения. Лактобактерии практически отсутствуют. В мазке присутствуют стрептококки, стафилококки в огромном количестве.
• Четвертая степень. Щелочная среда, полное отсутствие лактобактерий, огромное количество лейкоцитов. Появляются патогенные микроорганизмы, возможно наличие эритроцитов. Все это признаки воспалительного процесса.
Нормы мазка на флору во время беременности.
Показатели могут отличаться в зависимости от того, в какой области половых путей взят мазок.
1. Нормы показателей мазка из слизистой оболочки влагалища:
• Плоский эпителий от 5 до 10 ед.
• Микрофлора имеет большое содержание лактобактерий.
• Слизь в умеренных количествах.
• Дрожжи в небольших количествах.
2. Нормы показателей мазка шейки матки:
• Плоский эпителий от 5 до 10 ед.
• Микрофлора не определяется.
• Слизь в умеренных количествах.
3. Нормы мазка из уретры:
• Плоский эпителий от 5 до 10 ед.
• Микрофлора не определяется.
Отклонения от нормы.
Отсутствие плоского эпителия может указывать на низкую эстрогенную насыщенность организма, а большое их количество может говорить о воспалительном процессе.
Повышение лейкоцитов выше нормы и обильная слизь почти всегда говорят о воспалении.
Любые отклонения от норм всегда сопровождаются дополнительными исследованиями, а при подтверждении и постановке диагноза, назначается соответствующее лечение.
Материал подготовлен специально для сайта KID.RU
Источники: http://medichelp.ru/posts/view/1507, http://www.missfit.ru/woman/mazok-iz-sheyki-matki/, http://www.kid.ru/analizy-pri-beremennosti/mazok-na-floru-pri-beremennosti.php
первые признаки беременности Рано или поздно у каждой далее.
22 неделя беременности Наверняка беременность стала далее.
Признак беременности 12 букв поле чудес Оля Мурзик более года далее.
Пальмовое масло в детском питании Лучшей далее.
Когда появляется живот при беременности? Многих беременных женщин очень далее.
Здравствуйте.Наша Симона родила 5-го июля пятерых котят.Так далее.
25 неделя беременности Все мамы с нетерпением далее.
Какие продукты можно есть далее.
«Сонник Кровотечение приснилось, к чему снится во сне Кровотечение» Мне сначало снилось что я лежу на кровати.
Понос — признак беременности В первые дни зачатия первые признаки беременности наблюдаются не у каждой женщины. Когда зародышу несколько дней, тогда.
Когда происходит зачатие? Таинство зачатия до конца не изучено наукой, на то оно и таинство. Наука не может ответить.
Что делать, если не заканчиваются месячные и чем их остановить
Не заканчиваютс…
Самые дешевые и эффективные свечи от молочницы: обзор и отзывы
Самые дешевые и…
Месячные со сгустками и слизью: норма или патология
Основные причин…
Какие выделения после овуляции, если зачатие произошло?
Выделения после…
Кегель для женщин и Кегель для мужчин – специальные упражнения
Кегель для женщ…
Эндометриоз матки — лечение, симптомы, Азбука здоровья
Эндометриоз мат…
Таблетки от молочницы для женщин — эффективные средства от кандидоза и особенности приема
Таблетки от мол…
Зуд в паху у женщин: фото и причины
Причины зуда в …
Что делать если сильно идут месячные, к каким врачам обращаться
Что делать если…
Как делают хирургический аборт и в какие сроки?
Хирургический а…
Выделения перед месячными: за день, за неделю, цвет
Какими должны б…
Почему болит живот перед месячными: вероятные причины
Живот болит пер…
Выделения у женщин и зуд, виды, их причины и симптомы
Выделения у жен…
Гормональные и негормональные контрацептивы: виды, как выбрать и принимать, противопоказания
Противозачаточн…
Симптомы и лечение молочницы на
Молочница Моло…
Разбираемся почему нет месячных, а тест отрицательный
Задержка месячн…
Медикаментозный аборт: этапы процедуры и возможные осложнения
Медикаментозный…
Внутриматочная спираль Мирена: ее применение и отзывы
Внутриматочная …
Сильные месячные, что делать если месячные идут очень сильно
Сильные месячны…
Тампон или прокладка — быстрое решение правильного выбора
Что лучше тампо…
Дисбактериоз влагалища — лечение, симптомы, причины, препараты
Дисбактериоз вл…
Эндометриоз матки — что это такое доступным языком
Эндометриоз мат…
Средства контрацепции для женщин, средства и методы контрацепции для женщин
Средства контра…
Мазок на флору: как его расшифровать, Мой Гинеколог
Анализ мазка на…
источник
О подготовке к зачатию, ведении беременности и послеродовом периоде я рассказываю на вебинарах:
При подозрении на наличие заболеваний шейки матки у беременной необходимо проведение цитологического исследования (пап-теста) соскобов из цервикального канала и с шейки матки. С помощью пап-теста можно выявить предраковые или раковые клетки. Для беременных метод абсолютно безопасен, может быть повторен не раз.
Проблема состоит в том, что во время беременности из-за наличия ряда изменений (появления метапластических клеток с крупными гиперхромными ядрами, напоминающих атипические), разрушения клеток, присутствия воспалительного процесса у 20-25% беременных ошибочно устанавливается диагноз «дисплазия» при нормальной шейке матки. В то же время, возможна и противоположная ситуация: имеющаяся истинная дисплазия ошибочно принимает за нормальные изменения, свойственные беременности. Недооценка состояния встречается у 10-20% будущих мам.
Поэтому беременным нужно помнить: если у вас по данным пап-теста обнаружили признаки CIN, не стоит отчаиваться: не исключено, что эти изменения обусловлены имеющимся воспалительным процессом. Необходимо пройти противовоспалительное лечение, санацию влагалища и повторить мазок. Если при повторном цитологическом исследовании признаки CIN сохраняются, проводится кольпоскопия.
Кольпоскопия (КС) — это процедура прицельного изучения шейки матки под специальным микроскопом (кольпоскопом) с увеличением изображения в несколько раз (от 2,5 до 15). Для детальной оценки состояния сосудов и эпителия шейки матки проводятся различные пробы: с уксусной кислотой и йодом (расширенная кольпоскопия).
Мне бы хотелось отметить некоторые особенности интерпретации результатов кольпоскопии при беременности. Так, при воздействии уксусной кислотой за счет активации процессов метаплазии и усиления кровоснабжения шейки матки у будущй мамы может быть ошибочно выявлена дисплазия, которой на самом деле нет.
Сосудистый рисунок при беременности трудно оценить даже при расширенной кольпоскопии. Децидуальные изменения могут имитировать злокачественные новообразования.
Биопсия – это взятие кусочка шейки матки для гистологического исследования. Выполняется щипцами, скальпелем, радио- или электропетлей под контролем КС в том месте, где обнаружены патологические (атипические) изменения.
Показанием к проведению биопсии во время беременности является подозрение на рак шейки матки по данным пап–теста и КС-признакам.
Стоит заметить: у будущей мамы биопсия не всегда отражает истинную степень распространения опухолевого процесса. Метод имеет ограничения из-за присутствия различных поражений на разных участках шейки матки. Информативность гистологического исследования у беременных составляет 84-96%
Не стоит забывать и о возможных осложнениях проведения процедуры: риск возникновения кровотечения составляет 1-3%. Преждевременные роды после биопсии крайне редки.
Биопсия шейки матки может быть осуществлена путем петлевой электроэксцизии (ПЭЭ). Это удаление тонкой электрической петлей измененных участков шейки матки в виде конуса, вершина которого обращена вглубь цервикального канала. Без ПЭЭ в определенных клинических случаях невозможно исключить опухолевый процесс. Процедура выполняется не только с диагностической, но и лечебной целью, так как при этом удаляется большой объем ткани.
В то же время проведение эксцизии чревато возникновением опасных акушерских осложнении. Вот наиболее частые из них:
- кровотечение (у 5% пациенток — в I- II триместрах; у 10% — в III);
- спонтанный аборт (у 25%);
- преждевременные роды (у 12%).
Лечение доброкачественных заболеваний шейки матки во время беременности не проводится, так как любые воздействия в этот период могут привести к выкидышу. Поэтому при выявлении по данным цитологии и кольпоскопии CIN I-II пациентку можно не наблюдать. Контрольные пап-тест и КС осуществляются через 3-4 месяца после родов.
В то же время, не стоит забывать, что у 1 на 100 беременных встречается предрак шейки матки, а у 1 на 2-3 тысячи — рак шейки матки, что кардинально меняет тактику ведения пациентки.
При обнаружении CIN тяжелой степени (III) показана консультация онколога, пап-тест и КС выполняются в этом случае 1 раз в 3 месяца, а затем через 3 — 4 месяца после родов. При CIN III донашивание беременности возможно, не ухудшает прогноза заболевания. Лечение откладывается на послеродовый период.
Тактика ведения беременных с ранними формами рака шейки матки подлежит коллегиальному обсуждению с онкологом. Решение о дальнейшем сохранении беременности принимает пациентка в условиях информированного согласия.
Родоразрешение при CIN III, РШМ определяется совместно с онкологом в зависимости от срока беременности, стадии процесса и акушерской ситуации в каждом конкретном случае.
Всегда с вами, Панкова Ольга
Если у Вас есть вопросы, вы можете задать их мне ЛИЧНО во время дистанционной консультации.
Подробную информацию о ведении беременности и послеродовом восстановлении читайте в книгах
источник
Увеличение размеров матки при беременности. Показатели ВДМ по неделям беременности. Сокращение матки после родов.
В организме будущей мамы происходят многочисленные изменения, которые позволяют выносить ребенка. Но не вызывает никаких сомнений, что самые значительные перемены происходят в матке — органе, в котором развивается новая жизнь.
Матка — это уникальный орган, строение которого таково, что она способна во время беременности растягиваться и увеличивать свои размеры в десятки раз и возвращаться к исходному состоянию после родов. В матке выделяют большую часть — тело, расположенное сверху, и меньшую часть — шейку. Между телом и шейкой матки расположен промежуточный участок, который называют перешейком. Наивысшая часть тела матки называется дном.
Стенка матки состоит из трех слоев: внутреннего — эндометрия, среднего — миометрия и наружного — периметрия (серозной оболочки).
Эндометрий — слизистая оболочка, которая изменяется в зависимости от фазы менструального цикла. И в случае, если беременность не наступает, эндометрий отделяется и выделяется из матки вместе с кровью во время менструации. В случае наступления беременности эндометрий утолщается и обеспечивает плодное яйцо питательными веществами на ранних сроках беременности.
Основную часть стенки матки составляет мышечная оболочка — миометрий. Именно за счет изменений в этой оболочке происходит увеличение размеров матки во время беременности. Миометрий состоит из мышечных волокон. Во время беременности за счет деления мышечных клеток (миоцитов) образуются новые мышечные волокна, но основной рост матки происходит за счет удлинения в 10-12 раз и утолщения (гипертрофии) мышечных волокон в 4-5 раз, которое происходит в основном в первой половине беременности, к середине беременности толщина стенки матки достигает 3-4 см. После 20-й недели беременности матка увеличивается только за счет растяжения и истончения стенок, и к концу беременности толщина стенок матки уменьшается до 0,5-1 см.
Вне беременности матка женщины репродуктивного возраста имеет следующие размеры: длина — 7-8 см, переднезадний размер (толщина) — 4-5 см, поперечный размер (ширина) — 4-6 см. Весит матка около 50 г (у рожавших — до 100 г). К концу беременности матка увеличивается в несколько раз, достигая следующих размеров: длина — 37-38 см, переднезадний размер — до 24 см, поперечный размер — 25-26 см. Вес матки к концу беременности достигает 1000-1200 г без ребенка и плодных оболочек. При многоводии, многоплодии размеры матки могут достигать еще больших размеров. Объем полости матки к девятому месяцу беременности увеличивается в 500 раз.
Для беременности характерно увеличение размеров матки, изменение ее консистенции (плотности), формы.
Увеличение матки начинается в 5-6 недель беременности (при 1-2 неделях задержки), при этом тело матки увеличивается незначительно. Сначала матка увеличивается в переднезаднем размере и становится шаровидной, а затем увеличивается и поперечный размер. Чем больше срок беременности, тем более заметным становится увеличение матки. В ранние сроки беременности часто возникает асимметрия матки, при бимануальном исследовании пальпируется выпячивание одного из углов матки. Выпячивание возникает из-за роста плодного яйца, по мере прогрессирования беременности плодное яйцо заполняет всю полость матки и асимметрия матки исчезает. К 8 неделям беременности тело матки увеличивается приблизительно в 2 раза, к 10 неделям — в 3 раза. К 12 неделям матка увеличивается в 4 раза и дно матки достигает плоскости выхода из малого таза, т. е. верхнего края лонного сочленения.
Со второго триместра беременности (с 13-14-й недели беременности) матка выходит за пределы малого таза, и ее возможно прощупать через переднюю брюшную стенку. Поэтому начиная с этого срока акушер-гинеколог измеряет высоту дна матки (ВДМ — расстояние между верхним краем лонного сочленения и самой высокой точкой матки) и окружность живота. Все измерения записываются в индивидуальную карту беременной,что позволяет проследить динамику роста матки и оценить темпы роста. ВДМ измеряется сантиметровой лентой или тазомером (специальным прибором для измерения расстояния между двумя точками) в положении беременной лежа на спине. Перед измерением и осмотром необходимо опорожнить мочевой пузырь.
Для нормального (физиологического) течения беременности характерны следующие показатели ВДМ:
- в 16 недель беременности дно матки располагается на середине расстояния между пупком и лонным сочленением, ВДМ — 6-7 см;
- в 20 недель дно матки на 2 см ниже пупка, ВДМ 12-13 см;
- в 24 недели дно матки на уровне пупка, ВДМ 20-24 см;
- в 28 недель дно матки на 2-3 см выше пупка, ВДМ — 24-28 см;
- в 32 недели дно матки посередине между пупком и мечевидным отростком (нижней частью грудины), ВДМ — 28-30 см;
- в 36 недель дно матки поднимается до мечевидного отростка и реберных дуг. В этом сроке наблюдается самое высокое расположение дна матки. ВДМ — 32-34 см;
- в конце беременности (в 38-40 недель) дно матки опускается, ВДМ — 28-32 см.
При этом на высоту стояния матки влияет размер и положение плода, количество околоплодной жидкости, многоплодная беременность. При крупном плоде, двойне, многоводии матка растягивается больше, а соответственно, дно матки будет выше. При косом или поперечном ВДМ может быть меньше нормы. Также следует обратить внимание, что высота дна матки при одном и том же сроке беременности у разных женщин колеблется на 2-4 см за счет индивидуальных особенностей, поэтому при определении срока беременности никогда не ориентируются только на размеры матки. Учитываются и другие показатели, такие, как дата последней менструации, дата первого шевеления плода, результаты ультразвукового исследования.
Если в первом триместре беременности состояние матки оценивается при бимануальном исследовании, то примерно с четвертого месяца для оценки прогрессирования беременности и состояния матки врач акушер-гинеколог использует четыре приема наружного акушерского исследования (приемы Леопольда):
- При первом приеме наружного акушерского исследования врач располагает ладони обеих рук на самой верхней части матки (дне), при этом определяется ВДМ, соответствие этого показателя сроку беременности и часть плода, расположенная в дне матки.
- При втором приеме наружного акушерского исследования врач перемещает обе руки от дна матки книзу до уровня пупка и располагает на боковых поверхностях матки, после чего производит поочередную пальпацию частей плода правой и левой рукой. При продольном положении плода с одной стороны прощупывается спинка, с другой — мелкие части плода (руки и ноги). Спинка прощупывается в виде равномерной площадки, мелкие части — в виде маленьких выступов, которые могут менять свое положение. Второй прием позволяет определить тонус матки и ее возбудимость (сокращение матки в ответ на пальпацию), а также позицию плода. При первой позиции спинка плода повернута влево, при второй — вправо.
- При третьем приеме акушер-гинеколог определяет предлежащую часть плода — это та часть плода, которая обращена ко входу в малый таз и первой проходит родовые пути (чаще это головка плода). Врач стоит справа, лицом к лицу беременной. Одной рукой (как правило, правой) проводится пальпация немного выше лонного сочленения, таким образом, что большой палец находится на одной стороне, а четыре остальных — на другой стороне нижней части матки. Головка прощупывается в виде плотной округлой части с четкими контурами, тазовый конец — в виде объемной мягковатой части, не имеющей округлой формы. При поперечном или косом положении плода предлежащая часть не определяется.
- При четвертом приеме пальпация (ощупывание) матки проводится двумя руками, при этом врач становится лицом к ногам беременной. Ладони обеих рук располагают на нижнем сегменте матки справа и слева, вытянутыми пальцами осторожно пальпируют высоту ее стояния и предлежащую часть плода. Данный прием позволяет определить расположение предлежащей части плода относительно входа в малый таз матери (предлежащая часть над входом в малый таз, прижата ко входу, опустилась в полость таза). Если предлежит головка, то акушер определяет ее величину, плотность ее костей и постепенное опускание в малый таз во время родов.
Все приемы проводят очень осторожно и бережно, так как резкие движения могут вызвать рефлекторное напряжение мышц передней брюшной стенки и повышение тонуса матки.
Вовремя проведения наружного акушерского обследования врач оценивает тонус мышц матки. В норме стенка матки должна быть мягкой, при повышении тонуса матки стенка матки становится твердой. Повышенный тонус (гипертонус) матки является одним из признаков угрозы прерывания беременности, он может возникать на любом сроке, при этом женщина, как правило, ощущает боли внизу живота и пояснице. Боли могут быть незначительные, потягивающие или очень сильные. Выраженность болевого симптома зависит от порога болевой чувствительности, продолжительности и интенсивности гипертонуса матки. Если повышенный тонус матки возникает кратковременно, то боль или ощущение тяжести внизу живота чаще всего незначительные. При длительном гипертонусе мышц матки болевой симптом обычно более выраженный.
Следует подчеркнуть, что при физиологической беременности рост матки женщина чаще всего не ощущает, поскольку процесс увеличения матки происходит постепенно и плавно. В начале беременности женщина может отмечать необычные ощущения внизу живота, связанные с изменением структуры маточных связок (они «размягчаются»). При быстром росте матки (например, при многоводии или многоплодной беременности), при спаечном процессе в брюшной полости, при отклонении матки кзади (чаще всего матка наклонена кпереди), при наличии рубца на матке после различных операций могут возникать болевые ощущения. Следует запомнить, что при возникновении любых болевых ощущений необходимо как можно скорее обратиться к врачу акушеру-гинекологу.
За несколько недель до родов многие женщины ощущают так называемые схватки-предвестники (схватки Брекстона-Хикса). Они носят характер тянущих болей внизу живота и в области крестца, имеют нерегулярный характер, короткие по продолжительности или же представляют собой повышение тонуса матки, которое женщина ощущает как напряжение, не сопровождающееся болезненными ощущениями. Схватки-предвестники не вызывают укорочения и открытия шейки матки и являются своеобразной «тренировкой» перед родами.
После рождения ребенка и последа уже в первые часы послеродового периода происходит значительное сокращение (уменьшение в размерах) матки. Высота дна матки в первые часы после родов составляет 15-20 см. Восстановление матки после родов называется инволюцией. В течение первых двух недель после родов дно матки опускается ежедневно приблизительно на 1 см.
- В 1-2-е сутки после родов дно матки находится на уровне пупка — ВДМ 12-15 см;
- на 4-е сутки ВДМ — 9-11 см;
- на 6-е сутки ВДМ — 9-10 см;
- на 8-е сутки ВДМ — 7-8 см;
- на 10-е сутки ВДМ — 5-6 см;
- на 12-14-е сутки дно матки расположено на уровне соединения лобковых костей.
Полностью матка сокращается до размеров, которые были до родов, приблизительно за 6-8 недель. Обратное развитие матки зависит от множества различных факторов: особенностей течения беременности и родов, кормления грудью, возраста женщины, общего состояния, количества родов в анамнезе. Матка сокращается медленнее у женщин старше 30 лет, у ослабленных и многорожавших женщин, после много плодной беременности и беременности, осложненной многоводием, при миомематки, а также при возникновении воспаления в матке (эндометрите) во время беременности, родов или послеродовом периоде. У кормящих женщин инволюция матки происходит быстрее, так как при кормлении грудью вырабатывается гормон окситоцин, который способствует сокращению матки.
Марина Ершова, врач акушер-гинеколог, г. Москва
источник
Форма и размер матки во время беременности: на какой неделе она начинает расти и как выглядит на ранних сроках?
Природа снабдила всех женщин удивительной способностью выносить и родить ребенка. Для этого в организме предусмотрен особый орган – матка. Именно ее состояние в основном определяет благоприятное течение беременности. При наличии патологии женщине будет сложно забеременеть, выносить и родить малыша.
Здоровье этого органа на протяжении всей беременности будет отслеживать гинеколог. Во сколько раз растягивается матка? Какая величина считается нормальной на разных сроках? Какие могут возникнуть патологии?
Матка – основной орган женской половой системы, при помощи которого становится возможно вынашивание ребенка. Он полый внутри и непарный. Уникальность матки в том, что благодаря мышечной структуре она очень сильно растягивается, а после родов приходит в свое первоначальное состояние.
Ввиду растяжимости связок матка может менять свое положение в теле женщины относительно соседних органов. В отсутствии беременности она находится между мочевым пузырем и прямой кишкой, внизу живота. Многие ощущают боль во время месячных, поэтому точно знают, где она располагается.
Важно знать строение матки. Она состоит из тела этого полого органа и узкой части – шейки. Медики называют верхнюю точку матки дном, а между шейкой и телом расположен перешеек. По своей форме она напоминает перевернутую грушу. Размеры матки вне беременности невелики – длина 7 см, ширина 4 см, а толщина 5 см. У повторнородящих эти параметры могут быть увеличены.
К концу первого месяца в цервикальном канале шейки матки появится слизистая пробка, которая выполняет защитную функцию. Она сопровождает малыша до самого рождения. Отхождение пробки считается надежным предвестником скорых родов (подробнее в статье: когда отходит пробка перед родами и как она выглядит фото?).
Все изменения в половой системе женщины возникают по причине гормональной перестройки. Основным «виновником» преобразований является прогестерон – гормон беременности. Он позволяет матке выносить ребенка, расслабляя ее мышцы на протяжении девяти месяцев.
По этим признакам гинеколог даже без ультразвукового исследования сделает вывод о зачатии. Доктор обязательно проведет пальпацию органа, оценит его подвижность и мягкость. Несоответствие нормам может указывать на патологию беременности или заболевание. Если у специалиста остались сомнения, он назначит дополнительные анализы и УЗИ. Как выглядит матка, ее расширение в начале срока представлено на фото.
Внешне никаких признаков беременности пока не проявляется. Будущая мама зачастую и не догадывается о своем положении. Первые симптомы токсикоза начнутся позже, когда эмбрион прикрепится к внутренней стенке матки, а пока он только начал свое путешествие по маточной трубе. Некоторые даже ощущают приближение менструации, но она не наступает.
Это самое опасное время для сохранения беременности. Те, кто планировал зачатие, должны быть очень внимательными. Пока эмбрион не прикрепился к эндометрию (первая неделя), вероятность прерывания очень высока. Интересно, что для успешной адаптации к беременности организм матери снижает собственный иммунитет, иначе он просто отторгнет плодное яйцо.
Показатели роста матки, ее расположение очень важны для оценки здоровья матери и малыша. Заметное увеличение органа происходит примерно с пятой недели. Если раньше он был похож на грушу, то теперь больше напоминает округлое яблоко. Матка при беременности может отчетливо прощупываться через брюшную стенку уже на третьем месяце.
В течение всей беременности матка растет и поднимается в брюшной полости, смещая при этом соседние органы. Максимально высокое положение отмечается за три недели до родов.
Доктор на каждом приеме измеряет высоту дна матки, определяет, насколько она поднялась в брюшную полость. Во втором триместре матку уже можно прощупать без осмотра на кресле – гинекологи именно так оценивают ее состояние. Все параметры строго фиксируются в медицинской карте пациентки. Для специалиста важно оценить развитие беременности в динамике. Будущая мама ложится на кушетку, а врач измеряет сантиметровой лентой, насколько высоко в брюшной полости стоит матка. Небольшое искажение может дать неопорожненный мочевой пузырь, поэтому перед осмотром нужно сходить в туалет.
При беременности нормой считаются следующие показатели роста матки:
- с первого месяца меняется форма – становится округлой и увеличивается в ширину;
- на начальных этапах заметно асимметричное развитие – одна сторона больше другой (это связано с местом прикрепления эмбриона);
- когда ребенок полностью занимает матку, форма сглаживается;
- со второго триместра матка уже покидает область малого таза и заполняет брюшину;
- к 8 месяцу матка достигает ребер, она давит на органы ЖКТ, осложняет нормальное дыхание (это ее максимальное положение);
- перед родами головка ребенка опускается (а с ним и матка), женщина чувствует облегчение.
Таблица нормальных размеров матки и ее расположение по неделям (для одноплодной беременности):
| Неделя беременности | Длина в мм (+/- 10 мм) | Ширина (+/- 10 мм) | Высота матки относительно линии лобка, см | Положение дна матки |
| 8 | 70-80 | 40-50 | 8-9 | Дно ниже линии лобка |
| 10 | 100 | 60 | 10 | Поднимается к лобковой линии |
| 12 | 120 | 70 | 11 | Достигает лобковой линии |
| 16 | 140 | 80 | 14 | Орган находится между пупком и лобком |
| 18 | 180 | 90-100 | 16-18 | На 6-7 см выше лобковой линии |
| 20 | 200 | 110-120 | 18-20 | Дно матки расположено на 2 пальца ниже пупка |
| 22 | 210 | 120-140 | 21-24 | Почти достигает уровня пупка |
| 24 | 230 | 140-160 | 23-26 | Поднимается на уровень пупка |
| 26 | 250 | 160-170 | 25-28 | Поднимается чуть выше пупка |
| 28 | 280 | 170-180 | 26-30 | На 2-3 пальца выше пупка |
| 30 | 310 | 180-190 | 28-31 | Поднимается ближе к низу грудины |
| 32 | 320 | 190-200 | 30-33 | Посередине между пупком и реберными дугами |
| 34 | 330 | 200-205 | 31-34 | Дно расположено на 14 см выше пупка |
| 36 | 340 | 210-220 | 33-36 | Находится на линии реберных дуг |
| 37 | 350 | 220-230 | 35-38 | Матка опускается и начинает давить на желудок |
| 38 | 350-360 | 230-240 | 35-37 | Опускается на несколько сантиметров |
| 40 | 370-380 | 250-260 | 32-35 |
Когда женщина вынашивает двух и более детей, для нее нормальные параметры будут другими. Кроме того, каждая пациентка и ее ребенок имеют индивидуальные особенности, которые влияют на течение беременности. Часто это зависит от генетики. Опытный гинеколог обязательно учтет эти характеристики, прежде чем делать выводы о нормальном размере матки.
О состоянии матки следует консультироваться со своим гинекологом. Каждая беременность индивидуальна и зависит от множества факторов. Только специалист даст полный ответ на опасения относительно вынашивания ребенка. Женщина в положении очень ранима, любое неосторожное высказывание может привести к гипертонусу и угрозе выкидыша.
Обычно никаких выраженных ощущений женщина не испытывает. Матка растет постепенно и безболезненно. На первом этапе, когда эмбрион еще только прикрепился к эндометрию, женщина может почувствовать некоторое напряжение внизу живота. Оно возникает по причине растяжения связок, удерживающих матку. Некоторые списывают тянущие боли на приближающуюся менструацию, потому как они очень схожи. Особенно часто такое напряжение беспокоит первородящих женщин. Опытные мамы этого, как правило, не чувствуют.
Небольшие боли нормальны только для первого месяца беременности. Впоследствии они могут указывать на повышенный тонус матки, а его необходимо срочно лечить, иначе случится выкидыш. В норме орган должен быть расслаблен, что происходит не всегда. Гипертонус является предметом пристального наблюдения гинекологов.
Прямая кишка тоже страдает от увеличившегося органа, что нередко приводит к запорам. У будущей матери на последних сроках появляются проблемы с дыханием из-за давления на диафрагму, она чувствует одышку.
Во втором триместре большинство женщин отмечают изменение походки. Это связано со смещением центра тяжести организма. Они начинают ходить, немного откидывая туловище назад, шире расставляя ноги. После родов эта особенность пройдет, просто сейчас беременной так удобнее удерживать равновесие.
Неприятные ощущения могут испытывать женщины, имеющие рубец на матке. Они описывают их как покалывание или тупую боль. Рубец возникает по причине кесарева сечения или другой операции. Опасность заключается в том, что ткань матки истончается, а вместе с ней и шов. Состояние рубца нужно контролировать всю беременность, иначе может произойти его разрыв. В этом случае счет идет на минуты, есть прямая угроза жизни матери и ребенка.
О любых болезненных ощущениях в области живота беременная должна рассказать своему гинекологу. Врач определит источник боли или направит на дополнительное обследование. Резкая боль, кровотечение говорят о выкидыше (на раннем сроке) или преждевременных родах.
Патологические состояния беременности сопровождаются:
- периодическими болями в животе, напоминающими спазмы (могут отдавать в поясницу);
- кровотечением – даже небольшое выделение крови говорит о серьезном нарушении;
- неестественными выделениями из половых органов (кровянистые, гнойные, имеющие неприятный запах, необычную консистенцию);
- головокружением, потерей сознания;
- окаменением живота (часто сопровождается болью);
- отеканием конечностей;
- очень быстрой прибавкой в весе.
Большинство из этих симптомов требуют вызова скорой помощи и срочного помещения в стационар. Речь идет об угрозе прерывания беременности или преждевременных родах. Это опасно не только для плода, но и для жизни будущей матери.
На какие патологии могут указывать нарушения матки:
- повышенный тонус мышц (часто приводит к выкидышу);
- короткая шейка матки, когда орган не может удержать эмбрион;
- воспалительные заболевания репродуктивной системы;
- многоводие;
- эрозия шейки матки;
- миома (характерно увеличение органа);
- несостоятельность имеющегося рубца;
- смещение органа ввиду воспаления или спаек.
На фото эрозия шейки матки. Если угрозы выкидыша нет, матери назначат амбулаторное лечение или дадут направление в дневной стационар при женской консультации. Врач будет ежедневно осматривать пациентку и ставить лекарство. В это время обязательно выписывается больничный лист. Не нужно от него отказываться – перенапряжение и чрезмерная активность сейчас ни к чему хорошему не приведут. Женщине нужно обеспечить покой, полноценное питание и отсутствие стрессов – только тогда возможно нормальное течение беременности.