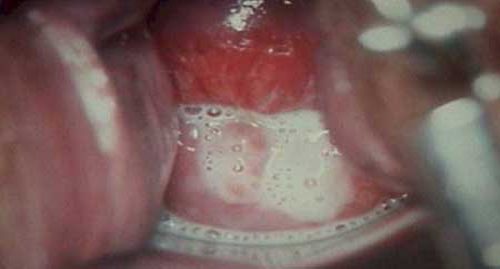
Трихомониаз – одна из самых распространенных ИППП на планете. Несмотря на практически бессимптомное течение он способен привести к серьезным осложнениям – простатиту и орхэпидидимиту у мужчин и вульвиту, вагиниту, цервициту – у женщин.
Большую опасность представляет и трихомониаз при беременности. Актуальная медицинская информация и видео в этой статье помогут ответить на вопросы будущих мам, столкнувшихся с этим заболеванием.
Трихомониаз, или трихомоноз – занимает лидирующие позиции по распространенности среди всех венерических инфекций. Согласно статистическим данным, его диагностируют приблизительно у 180 млн человек ежегодно.
Возбудителем заболевания является простейший паразитирующий подвижный микроорганизм из класса жгутиковых – влагалищная трихомонада (лат. Trichomonas vaginalis). При первичном заражении она проникает в мочеиспускательный канал и способна вызвать заражения урогенитального тракта как у мужчин, так и у женщин.
Присутствие трихомонад в слизистой оболочке и развитие в ней активного воспалительного процесса приводит к дегенеративно-инфильтративным поражениям органов. При этом у мужчин чаще всего поражаются уретра, предстательная железа и семявыносящие протоки, а у женщин – НПО, влагалище и шейка матки.
Обратите внимание! Трихомониаз может вызвать прогрессирование сопутствующих ЗППП (гонореи, хламидиоза) из-за своей способности «переносить» возбудителей в вышерасположенные отделы мочеполовой системы.
В зависимости от течения, существует несколько видов инфекции.
Таблица: Распространенные классификации трихомониаза:
| Классификация | Тип трихомониаза |
| По течению |
|
| По наличию осложнений |
|
Как и другие ЗППП, трихомоноз передается, прежде всего, при незащищенном сексе. Причем заразиться можно при любом его виде: и оральном, и (в меньшей степени) оральном или анальном.
Кроме того, инфицирование может произойти даже без непосредственного проникновения, а лишь при тесном контакте половых органов.
Обратите внимание! Вследствие распространенности бессимптомных форм заболевания многие люди, сами того не подозревая, становятся источником инфекции.
Помимо полового пути, передача трихомониаза может переходить при так называемых «прямых контактах»:
- при непосредственном взаимодействии с кровью, спермой, влагалищным секретом или другими жидкостями человека-носителя инфекции;
- при прохождении ребенком зараженных родовых путей матери.
Обратите внимание! В связи с особенностями анатомического строения, риск заражения во время родов у девочек в 2-3 раза выше, чем у мальчиков.
Возможность заражения при бытовых контактах хоть и не исключается, но маловероятна, поскольку трихомонада крайне неустойчива во внешней среде, а для инфицирования требуется достаточно высокая концентрация возбудителя. Полностью исключить риск передачи трихомониаза контактно-бытовым путем позволит соблюдение элементарных правил гигиены.
В целом, при своевременной диагностике и лечении трихомониаз имеет благоприятный прогноз и успешно лечится. Однако обнаружение этой инфекции у женщины, готовящейся стать матерью, требует особого внимания со стороны специалистов. Беременность и трихомониаз – проблема, требующая отдельного разговора.
Как правило, трихомониаз во время беременности не имеет каких-либо клинических особенностей. Заболевание развивается после незащищенного сексуального контакта или переходит из бессимптомной формы в активную на фоне мощной гормональной перестройки или снижения иммунитета.
Инкубационный период в среднем составляет 10-15 дней, но может сокращаться до 48-72 часов или удлиняться до двух месяцев.
Классическая острая форма заболевания в настоящее время встречается редко. Она сопровождается:
- зудом, жжением, иногда болью во влагалище;
- резями во время мочеиспускания;
- покраснением и зудом НПО (вульвы) и промежности;
- обильные пенистые выделения желто-зеленого цвета с неприятным запахом;
- ощущение тяжести, боли внизу живота;
- учащение дефекации, тенезмы;
- повышение температуры и другие признаки токсического поражения организма.
Сейчас более чем у 50% женщин заболевание сразу переходит в латентное (скрытое, неактивное) течение.
При этом пациентки могут предъявлять жалобы на:
- неинтенсивные боли внизу живота;
- зуд в области НПО, усиливающийся после сексуальных контактов, перед или сразу после завершения менструации;
- периодические беловатые или желтоватые выделения с неприятным запахом;
- частое мочеиспускание;
- боли во время половых контактов.
По мнению большинства специалистов, трихомониаз у беременных женщин не приводит к каким-либо фатальным последствиям (например, внутриутробной гибели плода или врожденным порокам развития). Однако до родов инфекцию нужно обязательно вылечить: она может негативно влиять как на состояние женщины, так и на ее будущего ребенка.
Распространение инфекции помимо уретрита и кольпита могут привести к развитию:
Обратите внимание! Если трихомониаз не сочетается с другими ЗППП, подобные осложнения развиваются крайне редко, только на фоне запущенного воспалительного процесса.
Распространенные формы трихомониаза сопровождаются лихорадкой, появлением обильных гнойных выделений, болями в области живота и поясницы. Большинство гинекологов связывают генерализованную инфекцию при беременности с высоким риском выкидыша или преждевременных родов, а также преждевременного излития вод и рождения детей с низкой массой тела.
Внутриутробное заражение трихомонадой не происходит из-за действия гематоплацентарного барьера. Однако приблизительно у 5% детей, родившихся от больных матерей, диагностируются признаки трихомонадной инфекции – в основном это признаки вульвита или вульвовагинита у девочек, а также явления конъюнктивита и пневмонии.
Диагностика трихомонадной инфекции у будущих мам базируется на клинических, лабораторных и (по показаниям) инструментальных данных.
Стандартная медицинская инструкция предполагает проведение:
- Сбора жалоб и анамнеза.
- Клинического обследования (в том числе бимануального и осмотра в зеркалах).
- Лабораторных тестов:
- микроскопия нативного препарата и мазков, окрашенных стандартными методами
- культуральное исследование;
- ПЦР;
- РИФ;
- ИФА.
- Инструментальных тестов – УЗИ малого таза.
Лечение трихомониаза при беременности может проводиться как амбулаторно, так и в условиях стационара (при осложненных формах заболевания). Пациентку с подозрением на заболевание обязательно должен осмотреть врач – гинеколог или венеролог — для составления индивидуального плана терапии.
Важно! Вместе с женщиной обследование и лечение должен проходить и ее половой партнер.
Главная цель терапии – эрадикация возбудителя из организма. В зависимости от срока гестации могут изменяться препараты выборы.
Таблица 2: Принципы медикаментозной терапии трихомониаза при беременности:
| Триместр | Тактика лечение |
| l | Назначение системных противоцистных препаратов (Метронидазола, Орнидазола) противопоказано. Используется местное лечение – обработка уретры и влагалища растворами антисептиков. |
| ll, lll | Применяются вагинальные свечи с Метронидазолом. Тот же препарат принимается внутрь. |
Обратите внимание! На последних неделях гестации (непосредственно перед родами) противоцистные средства применяются с осторожностью.
Как и другие ИППП, трихомонадная инфекция относится к крайне нежелательным заболеваниям при беременности. Именно поэтому каждой женщине, планирующей ребенка, важно пройти обследование и пролечиться еще до того, как наступит беременность.
Бывает и так, что болезнь обнаруживает себя уже после зачатия. В этом случае важно незамедлительно обратиться за медицинской помощью и начать эффективную, но безопасную терапию.
Здравствуйте! Очень хотим с мужем малыша, но пока никак не получается. Пошла на прием к гинекологу, после исследования мазка выявили трихомонады, назначили лечение. Могла ли инфекция стать причиной наших неудачных попыток завести ребенка? Можно ли забеременеть при трихомониазе? Он не приводит к бесплодию?
Здравствуйте! Забеременеть при этой инфекции можно, но не нужно: трихомониаз во время беременности приводит к серьезным осложнениям. Сначала завершите полный курс лечения, сдайте контрольные анализы, а уже потом приступайте к активному планированию.
Здравствуйте! Я беременна, срок 25 недель. Недавно появились жалобы на пенистые плохо пахнущие выделения, пошла к врачу, оказалось, трихомониаз. Обследовали мужа, у него все чисто. Нужно ли ему лечиться вместе со мной?
Здравствуйте! При трихомониазе, как и при любых других ЗППП, терапевтический комплекс должны проходить оба партнера.
источник
Трихомониаз при беременности имеет свою специфику. Особое внимание в этом случае врач должен уделить обследованию и лечению пациентки.
Причиной воспаления половых органов у беременных женщин часто становится именно трихомонада (простейший паразитирующий одноклеточный организм из класса жгутиковых), заболевание называется трихомониазом или трихомонозом. По данным ВОЗ, самая распространенная инфекция, передающееся половым путем – это именно трихомониаз. У беременных эта болезнь часто появляется на фоне общего ослабления иммунитета, а в 2/3 случаев заражение происходит при незащищенных интимных связях. Нередко трихомонады провоцируют уретрит, цистит, цервицит, проктит и другие заболевания. Может возникнуть эрозия шейки матки.
Трихомонады сохраняют свою активность на постельном белье, например, до пяти часов. Поэтому причины трихомониаза у беременных женщин не сводятся только к пониженному иммунитету (о чем говорилось выше), а зависят еще и от личной гигиены самой женщины и её партнера. Важно помнить, что эти простейшие мгновенно погибают при температуре выше 40 °C, а значит проглаживание горячим утюгом белья – отнюдь не праздное дело. В слабом мыльном растворе эти микроорганизмы живут всего несколько минут.
Часто трихомонады «мирно уживаются» с другими возбудителями заболеваний, связанных с мочеполовой системой, например, с гонококками и уреаплазмами.
Обследование на трихомониаз – обязательная составляющая скрининга состояния здоровья беременных женщин. Это заболевание относится к ЗППП (заболеваниям, передающимся половым путем). Его возбудитель – бактерия из рода простейших, класса жгутиковых. Влагалищная трихомонада (Trichomonas vaginalis) паразитирует в половых органах человека, на слизистой оболочке влагалища и мочеиспускательного канала (уретры). Этот одноклеточный организм может затруднить лабораторную диагностику заболевания тем, что иногда имитирует строение кровяных клеток человека (лимфоцитов и тромбоцитов).
Трихомониаз передается половым путем, заболеванием поражено не менее 10% жителей Земли. Ежегодно это количество увеличивается на 200 миллионов человек. Из-за особенностей строения мочеполовой системы женщины страдают от этой инфекции в 4 раза чаще мужчин. Временное снижение иммунитета у беременных делает их частой мишенью трихомонад.
Основная причина заражения трихомониазом при беременности – незащищенные генитальные половые контакты с носителем инфекции. Основной способ – это традиционный секс, так как анальным и оральным путем заразиться этим ЗППП нельзя. Доказано, что бытовой путь заражения трихомониазом возможен, хотя встречается очень редко. Пользование одними и теми же предметами гигиены: полотенцем, мочалкой, а также общим бельем совместно с носителем трихомонад может стать путем передачи заболевания.
Паразит погибает при 40 градусах, а в естественной среде, например, на постельном белье, может прожить всего 5 часов. Глажка белья – залог здоровья
Человек, страдающий от трихомониаза, иногда не подозревает о своем заболевании. Воспаление мочеполовых путей (уретрит, проктит, простатит) он обычно не связывает с заражением бактерией. Семья может планировать беременность и не знать, что оба партнера заражены, до тех пор, пока женщина не проходит обязательную лабораторную диагностику.
До окончательной санации мочеполовой системы от трихомонад лучше не зачинать ребенка. Желательно убедиться в том, что инфекция полностью излечена у обоих супругов. При диагностировании хронического трихомониаза во время беременности очень трудно полностью избавиться от бактерии Trichomonas vaginalis. Нередко болезнь проявляет себя при ослаблении иммунитета, спровоцированном повышенной нагрузкой на организм будущей мамы.
Бактерия не в состоянии преодолевать плацентарный барьер, поэтому в течение беременности для растущего плода она не представляет большой опасности. Если же инфекция смешанная, то есть к трихомонадам присоединяются гонококки, хламидии и другие возбудители венерических заболеваний, то риск заражения малыша во время родов возрастает многократно. Поэтому трихомониаз потенциально опасен для здоровья будущей матери.
Сам по себе трихомониаз при беременности не приводит к выкидышу или мертворождению. Но такое может случиться на запущенных стадиях смешанных половых инфекций
Часть гинекологов связывают трихомониаз при беременности с риском появления недоношенного ребенка, ранним отхождением околоплодных вод. Хориоамнионит (воспаление околоплодной оболочки) теоретически может стать следствием инфицирования организма трихомонадами и проникновением возбудителя в полость матки.
Снижение общего и местного иммунитета провоцирует возникновение опасных заболеваний женской половой сферы:
Пельвиоперитонита (воспаления брюшины малого таза), возникшего вследствие инфекции.
Они сопровождаются лихорадкой, гнойными выделениями, болями внизу живота, могут вызвать преждевременные роды или выкидыш. На ранних сроках при подобных симптомах стоит вопрос об искусственном прерывании беременности. Именно поэтому важно своевременно диагностировать и пролечить трихомониаз.
На острой стадии трихомониаза женщину беспокоят зуд, жжение, тяжесть и боль внизу живота, рези при мочеиспускании. При осмотре гинекологом наблюдается гиперемия слизистой влагалища, обильные пенистые выделения, возможно, с неприятным запахом. При хроническом течении болезни гиперемия исчезает.
Трихомониаз оказывает большое влияние на репродуктивную функцию женщины и нередко приводит к бесплодию. У беременных женщин болезнь выявляется чаще, чем у небеременных. Нередко трихомониаз при беременности вызывает кондиломатозные разрастания и бартолинит, также возможны преждевременные роды или самопроизвольный аборт ввиду воспаления плодных оболочек. Заражение трихомониазом ребенка, как считают исследователи, может возникнуть при прохождении плода через родовые пути. Если такое случается, то лечение ребенка начинают как можно раньше, и оно обычно проходит успешно. Интересно, что трихомониаз обостряется не только при беременности, но и при частом приеме алкоголя или в случае чрезмерной сексуальной активности.
Инкубационный (латентный) период развития заболевания длится от нескольких дней до 2 месяцев. Болезнь может проявляться интенсивными симптомами, а может сразу же перейти в стадию хронического процесса.
Симптомы острого трихомониаза при беременности:
Сильный зуд во влагалище и наружных половых органах;
Боли и рези при мочеиспускании;
Пенистые выделения из влагалища с неприятным запахом, имеющие желто-зеленый цвет;
Тяжесть, ощущаемая внизу живота;
При гинекологическом осмотре – гиперемия слизистой влагалища, точечные кровоизлияния на его стенках;
Повышенная утомляемость, слабость, ухудшение работоспособности.
Симптомы скрытого трихомониаза во время беременности:
Боль при половом контакте;
Угасание полового влечения;
Зуд в области наружных половых органов;
Периодически возникающие боли внизу живота;
Обострение хронических заболеваний.
Скрытый трихомониаз может перейти в острую форму при снижении иммунитета, гормональных расстройствах, нарушениях обмена веществ, патологическом изменении микрофлоры влагалища.
Последствия этого заболевания для беременных женщин намного страшнее, чем сама болезнь. Хотя острая форма трихомониаза отличается весьма болезненной симптоматикой
Для диагностирования трихомониаза при беременности берут мазок из заднего свода влагалища. Бактериоскопическое исследование позволяет определить интенсивность воспаления и концентрацию микроорганизмов. Для подтверждения диагноза проводят посев на флору, поместив отделяемое влагалища в питательную среду. Дополнительные методы диагностики – исследование влагалищного секрета при помощи ПЦР (точность 95%), а так же выявление антител к трихомонадам в крови пациента методом ПИФ (прямой иммунофлюоресценции).
Обследование и лечение трихомониаза при беременности проводится сразу у обоих половых партнеров, иначе терапия будет безрезультатной. В 1 триместре беременности нежелательно воздействие на плод лекарственными средствами из-за возможного тератогенного эффекта, появления дефектов развития. В этот период лечение проводят средствами для местного применения – спринцеванием лечебными растворами и постановкой суппозиториев.
Свечи для лечения трихомониаза при беременности:
Во 2 и 3 триместре возможно лечение производными Имидазола:
Лечение трихомониаза при беременности проводится под контролем и по рекомендации врача. В большинстве случаев он назначает минимально возможную дозировку препарата, короткий курс лечения. Хотя при такой схеме лечения и возможны рецидивы трихомониаза, лекарственная нагрузка на организм беременной женщины и малыша остается минимальной.
Контроль эффективности терапии проводится в течение 3 месяцев. Женщина и ее половой партнер трижды сдают мазки. Лечение не формирует местный иммунитет и не гарантирует защиты от повторного заражения при контакте с инфицированным половым партнером.
Видео о лечении трихомониаза при беременности:
Ни в коем случае нельзя заниматься самолечением. Только врач на основе результата анализа может назначить действенные препараты. Тем более что лечение трихомониаза при беременности следует проводить с большой осторожностью, чтобы не навредить ещё не рожденному ребенку. Антибиотики, которые эффективны при этом заболевании, назначаются только во 2 и 3 триместре, а в самом начале беременности предпочтение отдается средствам для местного применения. Проводят спринцевание дезинфицирующими растворами или вводят на ночь вагинальные свечи. Обязательно для укрепления иммунитета женщины, чтобы организм мог самостоятельно противостоять болезни, назначают поливитамины или витаминные комплексы с минералами.
Народные средства, используемые при лечении трихомониаза, включают в себя алоэ, чеснок, ромашку, черемуху, календулу, сирень, чистотел. Например, сок алоэ нужно принимать 3 раза в день по чайной ложке за 15 мин. до еды, причем наибольшее количество активных веществ в алоэ накапливается на второй-третий день после срезания листа (срезанный лист кладут на день-два в холодильник). Отвар календулы, как и ромашки, используется для сидячих ванночек и спринцевания.
Одновременно с женщиной должен пролечиться и её партнер.
Если произошел рецидив заболевания, то ранее применявшийся препарат в этом случае уже будет неэффективен, и доктор на основе вновь сданных анализов подберет другой антибиотик. После окончания курса лечения в течение примерно ещё трех месяцев нужно наблюдаться у врача и сдавать по его требованию новые анализы. Также обязательно необходимо следовать правилам гигиены в быту.
Ведение беременности в женской консультации исключает активное течение заболевания и заражение новорожденного. В единичных случаях при низкой культуре и безответственном отношении женщины к своему здоровью регистрируется заражение детей во время родов. Малыши инфицируются во время прохождения по половым путям роженицы. Течение инфекции во время беременности снижает развитие защитных механизмов у ребенка.
Поражение новорожденного трихомонадой приводит к патологиям таких органов, как:
Роговица и конъюнктива глаза;
Слизистая влагалища и половых губ у девочек;
Трихомониаз у новорожденных протекает всегда в острой форме, на 2-4 день после заражения. Заболевание проявляется покраснением пораженной слизистой, у девочек – пенистыми выделениями из половых путей. Может возникнуть гнойная ангина, воспаление легких, не исключен летальный исход. Для предотвращения осложнений и негативных симптомов лечение новорожденных проводят сразу же после рождения.
Автор статьи: Лапикова Валентина Владимировна | Врач-гинеколог, репродуктолог
Образование: Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Правда ли, что нужно очищать организм? Мифы и доказанные факты!
Семена льна — что же они лечат и зачем их все едят?
источник
Трихомониаз при беременности является специфическим заболеванием. Оно несет в себе потенциальную угрозу как для будущей мамы, так и для ее ребенка. Потому в процессе планирования беременности следует уделить внимание изучению данной болезни.
Данная болезнь характерна воспалительными процессами, возникающими в половых органах человека. Ее причиной является трихомонада — простейшая жгутиковая паразитирующая форма жизни, в честь которой заболевание и получило свое название.
Согласно статистике, представленной Всемирной организацией здравоохранения, трихомониаз (трихомоноз) является наиболее распространенным инфекционным заболеванием, передаваемым половым путем. В более чем 60% случаев заражение происходит в результате незащищенного полового контакта, но у беременных женщин данная болезнь может развиться еще и по причине ослабления иммунной системы.
Несвоевременное лечение трихомоноза приводит к развитию:
-
уретрита;
- цервицита;
- цистита;
- проктита;
- ряда прочих болезней органов мочеполовой системы.
В тяжелых случаях у женщин может развиться эрозия шейки матки.
Трихомонада может жить даже какое-то время без носителя (до 6 часов) на постельном и нижнем белье. Потому причиной заражения может также стать и несоблюдение правил интимной гигиены как своей, так и полового партнера. К счастью, эти патогенные микроорганизмы сразу же гибнут при температуре свыше 40 °C. Даже в несильно концентрированной мыльной воде влагалищные трихомонады живут не более пары минут.
Обследования на данное инфекционное заболевание обязательно для всех беременных женщин. Сложность диагностирования трихомоноза заключается в том, что его возбудитель способен имитировать структуру кровяных клеток.
ВОЗ утверждает, что трихомониазом болен примерно каждый десятый человек на Земле. Ежегодно количество зараженных увеличивается примерно на двести миллионов людей. По причине значительных отличий в строении половых органов, женщины болеют этой болезнью примерно в четыре раза чаще, нежели мужчины. При этом сниженный иммунитет во время беременности значительно увеличивает риск подорвать здоровье женщины.
Основным способом заражения трихомониазом при беременности является незащищенный половой контакт с инфицированным партнером.
Иногда регистрируются случаи бытового заражения трихомонадой, но такое случается крайне редко. К инфицированию подобным способом может привести общее пользование:
-
полотенцем;
- нижним бельем;
- мочалкой и т. д.
Часто женщина, зараженная трихомониазом, долго не знает о своей болезни. Воспалительные процессы мочеполовой системы редко связывают с заражением патогенным микроорганизмом. Зачастую будущие мамы узнают о своем заболевании только после прохождения обязательного лабораторного обследования.
Многих женщин интересует: можно ли забеременеть при трихомониазе? Врачи утверждают, что зачать ребенка с такой болезнью можно, но делать это они крайне не рекомендуют. Настоятельно советуется сначала полностью излечиться от трихомонады, прежде чем думать о беременности, иначе данная болезнь может принести массу неприятностей как для мамы, так и для будущего малыша.
Сам по себе возбудитель заболевания не способен оказывать негативное влияние на плод, поскольку он не может пересечь плацентарный барьер. Но если инфекция имеет смешанный характер, когда вместе с трихомонадой в организме присутствует гонококк, хламидия либо подобный возбудитель венерической болезни, то шанс инфицирования младенца при рождении увеличивается в несколько раз.
Некоторые ученые считают, что влагалищные трихомонады пагубно влияют на беременность, они могут быть причиной раннего отхождения околоплодных вод и преждевременных родов. В теории, возникновение хориоамнионита (воспаления околоплодной оболочки) может быть спровоцировано трихомониазом, если его возбудитель проникнет в маточную полость.
При долгом присутствии в организме женщины трихомонады могут оказывать пагубное воздействие на детородную функцию. Эти последствия часто несут необратимый характер и могут привести к полному бесплодию, что делает невозможной беременность после трихомониаза. Часто эта болезнь приводит к кондиломатозным разрастаниям или бартолиниту.
Обострения трихомониаза могут наблюдаться не только во время беременности, но и при частом употреблении алкоголя или же в период интенсивной сексуальной активности. Инкубационный период данного заболевания может длиться от нескольких суток до пары месяцев. Трихомониаз может начать проявлять свою симптоматику либо миновать острую стадию и резко перейти в форму хронического заболевания.
В зависимости от формы трихомоноза, женщину может начать беспокоить зуд, жжение, ощущение тяжести и боли в области паха. Болевые ощущения усиливаются, становятся острыми и режущими в процессе мочеиспускания. Гинеколог при осмотре больной может наблюдать гиперемию слизистой оболочки влагалища и обильные пенистые выделения. Гиперемия не проявляется при хронической форме заболевания.
При остром трихомониазе у беременных проявляются симптомы в виде:
- Сильного зуда в области паха и влагалища.
- Резкой боли в процессе мочеиспускания.
- Пенистых вагинальных выделений желтого или зеленого оттенка.
- Учащенных позывов в туалет.
- Повышения температуры.
- Чувства тяжести в нижней части живота.
- Гиперемии слизистой оболочки половых органов со следами точечных кровотечений.
- Быстрой утомляемости, чувства слабости, недомогания.
Возможно и развитие скрытого трихомониаза. Его могут выдать такие симптомы, как:
- Болевые ощущения при интимной близости.
- Выделения гноя и слизи из половых органов.
- Угнетение сексуального влечения.
- Учащенные позывы к мочеиспусканию.
- Зуд в паховой зоне.
- Периодические болевые ощущения в нижней части живота.
- Внезапные обострения хронических болезней.
Скрытая и острая форма трихомониаза могут чередоваться. Причины обострения могут заключаться в снижении защитных сил организма, гормональных расстройствах, сбоях обменных процессов, неестественных изменениях интимной микрофлоры.
Лечение трихомониаза при беременности должно проводиться одновременно у обоих половых партнеров, в противном случае терапия не принесет никакой пользы. На ранних сроках беременности крайне нежелательно проводить лечение с помощью медикаментозных средств, поскольку те могут отрицательно подействовать на развитие плода. Поэтому в первом триместре назначается терапия препаратами местного воздействия.
Лечение осуществляется путем спринцевания или постановкой суппозиториев. Для таких целей подходит:
Во время второго или третьего триместра терапию уже можно проводить производными Имидазола. К таким препаратам относят: Тинидазол, Орнидазол, Атрикан и т. д. Лечение трихомониаза после родов (в период кормления грудью) должно осуществляться за счет препаратов, не влияющих на процесс лактации.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что нужно делать, если при беременности нашли трихомониаз?
Обнаружение трихомониаза во время беременности является нередкой ситуацией. Связанно это с частыми случаями бессимптомного течения данной инфекции у женщин, которые диагностируют ее только во время профилактических проверок во время беременности.
Если трихомониаз был обнаружен во время беременности, следует, во-первых, сдать повторный анализ, чтобы убедиться в достоверности предыдущего результата. Шанс того, что лаборатория даст ложноположительный результат на трихомониаз крайне мал, однако, для того чтобы избежать ненужных процедур и лечения данный шаг следует выполнить.
Трихомониаз, обнаруженный во время беременности, необходимо лечить. Вызвано это тем, что данный недуг может сказаться на развитии беременности и стать причиной некоторых нарушений.
Трихомониаз может вызвать следующие нарушения течения беременности:
- Преждевременные роды. Преждевременными называются роды, которые происходят в период от 22 до 37 недели развития плода. При этом ребенок, рожденный до 32 недели, обладает крайне малыми шансами на выживание, так как его легкие еще не подготовлены к самостоятельному дыханию. Большинство преждевременно рожденных детей нуждаются в интенсивной терапии в специализированных отделениях или центрах неонатологии.
- Преждевременный разрыв амниотического пузыря с излитием околоплодных вод. Во время своего внутриутробного развития плод находится внутри амниотического пузыря и окружен жидкостью, которая обеспечивает его механическую, термическую и противоинфекционную защиту. Разрыв данного пузыря должен происходить в момент начала родов, что приводит к излитию вод и помогает ребенку зафиксировать головку в тазу матери и принять правильное положение для рождения. Если амниотический пузырь разорвался, это может стать причиной инициации преждевременных родов. Если же беременность продолжается, разорванные околоплодные оболочки открывают путь для инфекций, которые могут поразить ребенка.
- Гипотрофия новорожденного. Трихомониаз является одной из частых причин рождения детей с массой менее двух килограмм, то есть с гипотрофией.
Из-за рисков развития данных последствий трихомониаз необходимо лечить. Лечение проводят препаратами из группы 5-нитроимидазолов, которые являются крайне эффективными в отношении возбудителей данной инфекции. Тем не менее, данные химиопрепараты во время первого триместра развития (до 12 недели) способны оказывать неблагоприятное влияние на плод. По этой причине, лечение трихомониаза проводят, начиная только со второго триместра.
При лечении беременных женщин наиболее рациональным является использование схем с однократным приемом противопротозойных препаратов. Связанно это с тем, что при таком подходе значительно снижается негативное влияние лекарств на организм женщины, уменьшается время воздействия препаратов на плод, а также уменьшается вероятность развития побочных эффектов, связанных с накоплением лекарства в плазме крови. Важно отметить, что во время беременности период полувыведения данных лекарственных средств из организма значительно увеличен и может составлять около 72 часов.
Лечение трихомониаза во время беременности осуществляют по следующим схемам:
- Метронидазол.Метронидазол назначают однократно в дозе 2 грамма внутрь.
- Тинидазол.Тинидазол принимается однократно внутрь в дозе 2 грамма.
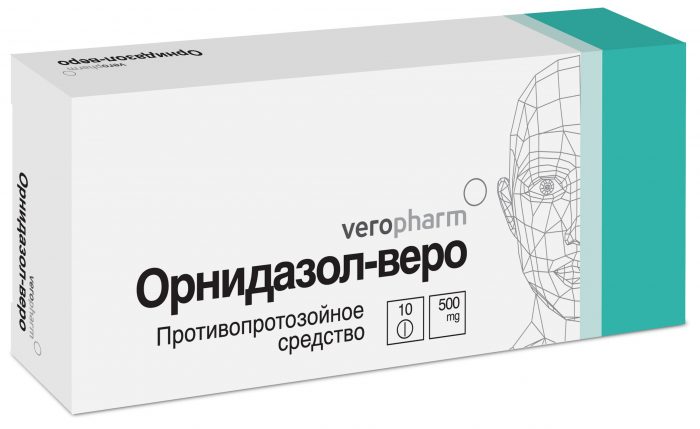
- Орнидазол. Орнидазол следует принимать внутрь в дозе 1,5 грамма однократно.
Данные препараты, начиная со второго триместра, почти не оказывают влияния на плод и, принимая во внимание все возможные осложнения, преимущества их применения значительно перевешивают возможные риски.
Следует отметить, что употребление тинидазола и метронидазола ограниченно на поздних сроках беременности, так как они могут стать причиной некоторых нарушений развития. По этой причине столь важным является своевременное лечение трихомониаза, которое лучше всего проводить именно во втором триместре.
Крайне важно во время лечения воздерживаться от половых контактов, чтобы не допустить повторного заражения трихомониазом. Использование презерватива позволяет сократить риск реинфицирования данной инфекцией более чем на 70%. Лечение необходимо инициировать и у полового партнера, так как крайне высок шанс, что и он является зараженным трихомониазом. При этом не важно, есть ли у него какие-либо клинические проявления, так как у мужчин трихомониаз протекает бессимптомно более чем в 75% случаев. Лечение мужчин можно осуществлять теми же препаратами в той же дозировке. Если обнаружены какие-либо осложнения, схема лечения может быть изменена по усмотрению лечащего врача.
Во время лечения метронидазолом и тинидазолом важно избегать употребления алкоголя, так как эти лекарства блокируют метаболизм этилового спирта и, в результате, в кровь попадает крайне токсичный ацетальдегид. Данное вещество может вызывать рвоту, головные боли, судороги, учащенное сердцебиение и затрудненное дыхание. Кроме того, алкоголь и, тем более, ацетальдегид способны негативно влиять на развитие плода, поэтому следует избегать употребления спиртных напитков весь период беременности и кормления грудью.
После выполнения курса лечения следует сдать несколько последовательных анализов, для того чтобы увидеть результаты терапии. Исчезновение симптомов не может считаться признаком излечения. Если контрольные анализы обнаружили трихомонад, может понадобиться еще один курс лечения.
источник
Многие будущие мамы недоумевают, когда им назначают анализы на инфекции, передающиеся половым путем: зачем перестраховываться, если вроде бы все в порядке? К сожалению, эти заболевания в наше время довольно распространены и часто протекают бессимптомно. Между тем среди них есть и такие, которые могут отрицательно повлиять на ход беременности, роды и здоровье малыша. Именно поэтому данные болезни заслуживают особого разговора.
Виновником болезни является влагалищная трихомонада (Trichomonas — vaginalis) — одноклеточный организм, поражающий слизистую оболочку влагалища и уретры (мочеиспускательного канала). Это единственный паразит, способный существовать в половых органах человека.
Традиционно трихомонаду относят к жгутиковым микроорганизмам, но за последние годы в организме человека трихомонада научилась «маскироваться», не только меняя форму (например, становясь не жгутиковой, а амебной), но и «притворяясь» кровяными клетками человека — тромбоцитами (клетками крови, отвечающими за свертываемость крови) или лимфоцитами (белыми кровяными клетками, выполняющими защитную функцию), что, разумеется, затрудняет диагностику.
Обязательным условием жизнеспособности трихомонады является наличие влаги: при высушивании она быстро погибает, во влажной среде выживает до нескольких часов (например, на стенках ванн, бассейнов, сиденьях унитазов). Кроме того, она неустойчива также ко многим другим факторам окружающий среды: повышению температуры более 40°С, прямым солнечным лучам, воздействию антисептических средств и проч. Трихомониаз — единственное из венерических заболеваний, возможность бытового заражения которым доказана, хотя такая вероятность ничтожно мала. Заражение трихомониазом может произойти при ношении чужого белья, пользовании общим полотенцем, мочалкой. В большинстве же случаев заражение происходит при генитальных половых контактах. Заражение при оральном и анальном сексе маловероятно.
Как проявляется трихомониаз?
Продолжительность инкубационного периода трихомониаза (времени, которое проходит от заражения до первых проявлений болезни) может колебаться в пределах от 2 дней до 2 месяцев.
Еще несколько лет назад после инкубационного периода развивались острые симптомы трихомониаза, которые заставляли женщину немедленно обратиться к врачу. При этом женщины жаловались на очень сильный зуд и боли во влагалище, наружных половых органах и при мочеиспускании; обильные пенистые желто-зеленые с неприятным запахом выделения из половых органов; чувство тяжести и жара внизу живота; частый стул. Как правило, нарушалось общее состояние: поднималась температура тела, появлялась слабость, утомляемость. Слизистая на половых органах приобретала яркий красный цвет, даже с точечными кровоизлияниями.
Сейчас подобная острая картина практически не встречается — заболевание сразу переходит в «вялую», хроническую стадию. У 50% женщин признаки болезни могут появиться через 6 и более месяцев после инфицирования. При этом женщины отмечают периодические боли внизу живота и зуд, с усилением либо перед менструацией, либо в ее конце; периодические слизисто-гнойные .jpg)
Течение беременности при трихомониазе
Трихомониаз, по мнению большинства врачей, не относится к тем заболеваниям, которые могут оказать губительное влияние на плод; он не вызывает пороки развития у плода. Но, разумеется, трихомониаз при беременности — состояние крайне нежелательное. Причин этому несколько.
Агрессивная среда, которая формируется во влагалище беременной женщины, больной трихомониазом, может «расплавлять» нижний полюс плодного пузыря и приводить к преждевременному излитию околоплодных вод, а значит, к выкидышу или преждевременным родам. Сами трихомонады не проникают к плоду через плаценту, но могут служить «трамваем», в котором хламидии, гонококки и прочие болезнетворные микробы быстро продвигаются в полость матки. Это связано со способностью трихомонады поглощать микроорганизмы, не убивая их. Внутри трихомонады микробы защищены от антибиотиков, их невозможно выявить при диагностике. Часто после лечения трихомониаза вдруг выявляются давно пролеченные или никогда ранее не выявляемые у данной женщины инфекции. Кроме того, возможно инфицирование ребенка при прохождении родовых путей, пораженных трихомонадами. Особенно велика вероятность заражения трихомониазом во время родов для новорожденной девочки, что связано с особенностями ее организма (у девочки короткий мочеиспускательный канал, по нему трихомонады легко проникнут в мочевой пузырь).
Диагностика трихомониаза
Во время первого же гинекологического осмотра врач берет так называемый общий мазок для бактериоскопического исследования. Для анализа на трихомониаз берут выделения из заднего свода влагалища. Лучше, если этот анализ делается немедленно: биение ресничек трихомонады и высокая подвижность овальных микроорганизмов хорошо заметны под микроскопом, а результат исследования готов уже через 20 минут. Этот вид диагностики позволяет установить общее количество микробов и степень выраженности воспалительной реакции. Если мазок исследуют после высушивания и окрашивания, то результат чаще всего отрицательный, т.к. трихомонада при высушивании теряет свою подвижность и специфическую форму. При этом возможны диагностические ошибки, поскольку клетки эпителия влагалища могут быть приняты за трихомонад.
Для подтверждения диагноза используется посев на флору (культуральный метод). Смысл в том, что отделяемое, взятое из влагалища, помещается («сеется») на особую питательную среду, благоприятную для размножения трихомонад. Посев позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам, что помогает назначить оптимальное лечение. Поэтому посев может применяться не только посредственно для диагностики, но и для того, чтобы отрегулировать методику лечения.
Наиболее точным методом на настоящий момент считается полимеразная цепная реакция (ПЦР). В ходе нее определяется, есть ли во влагалищном отделяемом ДНК трихомонады. Точность этого исследования составляет около 95%, а делается анализ за 1 —2 дня.
В сомнительных случаях при диагностике трихомониаза дополнительно может использоваться метод прямой иммунофлюоресценции (ПИФ) — для выявления антител к возбудителю инфекции в крови больного.
Лечение трихомониаза
Трихомониаз (он же трихомоноз) — это одна из самых распространенных в мире инфекций, передающихся половым путем. Считается, что трихомониазом заражено 10% населения земного шара. По данным ВОЗ, это заболевание ежегодно регистрируют примерно у 200 млн. человек. Причем среди зарегистрированных больных женщин в четыре раза больше, чем мужчин.
Основной группой лекарственных средств, применяемых при лечении трихомониаза, являются производные имидазола (МЕТРОНИДАЗОЛ, 0РНИДА30Л, ТИНИДАЗОЛ, НАКСОДЖИН, АТРИКАН). Препараты этой группы категорически противопоказаны до 12 недель беременности, в связи с их возможным отрицательным влиянием на плод. После 12 недель в некоторых случаях возможно применение этих препаратов короткими курсами. Такая терапия менее эффективна, чем обычный курс, и чаще дает рецидивы, но все же необходима во время беременности. При такой тактике лечения существенно уменьшается медикаментозная нагрузка на организм матери и плода. До 12 недель беременности лечение проводят только местными (вагинальными) препаратами (КЛОТРИМАЗОЛ, ГИНЕЗОЛ, БЕТАДИИ).
Для успешного лечения трихомониаз; необходимо начинать лечение немедленно после выявления заболевания, обязательно обследовать и лечить половых партнеров, в период лечения избегать незащищенных половых контактов, в связи с возможностью повторного инфицирования.
Женщины с трихомониазом рожают в специальных обсервационных отделениях. Новорожденных лечат после обследования при выявлении этого заболевания. Всем пациентам после окончания лечения проводятся контрольные исследования мазков на трихомонаду. Первый контроль осуществляют сразу после завершения лечения, два последующих — после каждой менструации, а у беременных — ежемесячно 3 раза. Спустя 4 недели после окончания лечения для контроля можно использовать ПИФ (анализ крови на антитела). Надо иметь в виду и то, что, даже полностью вылечив, можно очень легко заразиться им вновь.
источник
Трихомониаз во время беременности – опасен ли он?
Как правило трихомониаз поражает беременных женщин ввиду внебрачных связей и случайных половых контактов. Заболевание дает о себе знать тогда, когда происходит снижение иммунитета. Иногда беременных заражают их супруги, которые даже не догадываются о том, что в их организме находится такая инфекция.
Кроме того, беременные могут заражаться после использования грязного белья и несоблюдения правил личной гигиены. Возбудитель может жить на постельном белье около пяти часов. Для того, чтобы заражения не произошло, нужно тщательно стирать и гладить белье.
Одни врач считают, что эта болезнь является очень опасной для плода, другие полагают, что она просто нежелательна. Ясно одно: трихомониаз при беременности увеличивает риск того, что у женщины родится ребенок с нарушениями функционирования внутренних органов и пороками их развития.
Кроме того, околоплодные воды могут отойти раньше и провоцировать преждевременное родоразрешение.
Трихомонады, которые размножаются в организме беременной женщины, представляют опасность для малыша. Иногда наблюдается воспаление околоплодной оболочки под названием хориоамнионит.
Если трихомониаз находится на запущенной стадии у беременной женщины, это может привести к выкидышу на позднем сроке беременности или мертворождению.
Если течение трихомониаза является неосложненным, то возможны такие проблемы у ребенка при рождении как гипотрофия. Это уменьшение нормальных размеров и массы плода. При нормальном сроке вынашивания малыша масса его тела может составлять не более двух килограммов. Также будущий ребенок может родиться инфицированным различными вирусами и бактериями.
Девочки, которые рождаются от зараженных матерей, имеют больше пороков развития, нежели мальчики.
Лечение трихомониаза у беременных должно протекать с одновременным обследованием и лечением ее партнера. Только тогда лечение будет максимально результативным.
Для того, чтобы защитить ребенка от негативного влияния антибиотиков в период лечения трихомониаза, нужно проводить местные спринцевания и использовать вагинальные препараты.
Трихомониаз при беременности (лечение) должно включать в себя применение таких средств, как Тержинан, Гинезол, Бетадий, Клотримазол.
Если такое лечение не окажется эффективным, то на позднем сроке протекания беременности можно будет использовать более сильные препараты. Они не нанесут вреда ребенку, так как его организм является на позднем сроке уже практически полностью сформированным.
Кроме того, во втором и третьем триместре используется лечение Метронидазолом. Это самый надежный и простой препарат для лечения трихомониаза( Цитомегаловирус и ЭКО ).
Трихомониаз при беременности: додиксин (форум) – что можно сказать по этому поводу? Это один из препаратов, назначаемых при лечении. Однако сегодня он назначается все реже.
Кроме того, при беременности для лечения трихомониаза назначается Наксоджин, Тинидазол, Атрикан.
После срока беременности в двенадцать недель лечение назначается краткосрочными курсами, но оно должно быть длительным. Самолечение трихомониаза является недопустимым, особенно в период вынашивания малыша. Только лечащий врач может определять нужный препарат и дозировку, которая будет оптимальной для той или иной беременной женщины. Длительность лечения может доходить до трех месяцев, но это рассматривается в индивидуальном порядке.
Беременность и трихомониаз (форум) – такой запрос часто свидетельствует о том, что женщина стремится найти поддержку и других беременных женщин на подобных сайтах. Беременные склонны переживать за себя и за своего ребенка, однако если они чем-то больны, такие переживания усиливаются во много раз.
Влияние трихомониаза на беременность – что можно сказать о женщине и ее способности к зачатию после того, как она узнала, что больна трихомониазом?
В каком случае трихомониаз способен стать причиной бесплодия? «У меня бесплодие из-за трихомониаза» – такие слова могут исходить как от мужчины, так и от женщины.
Причинами женского бесплодия при трихомониазе принято считать:
- Сальпингит. Это воспаление женских маточных труб. Если маточные трубы непроходимы, это создает предпосылки для возникновения сложностей с зачатием ребенка. Если оплодотворение на фоне воспаления маточных труб все-таки произошло, то повышается риск развития внематочной беременности;
- Цервицит. Это воспаление маточной шейки. Ввиду такого воспаления сперматозоид не может полноценно проникнуть в маточную полость. Кроме того, воспаление маточной шейки создает предпосылки для проникновения в матку других инфекций;
- Оофорит. Воспаление яичников является редким последствием трихомониаза, приводящим к бесплодию. Оно сопровождается нарушенной выработкой яйцеклеток и гормональным дисбалансом в организме женщины. Недостаток или избыток определенных женских гормонов может запросто приводить к женскому бесплодию;
- Эндометрит. Именно в маточной полости происходит прикрепление эмбриона. Если слой, выстилающий матку, воспален, нормальное эмбриональное прикрепление произойти не может.
У мужчин бесплодие возникает простатита и орхита, везикулита и эпидидимита.
Таким образом, трихомониаз и беременность взаимосвязаны. Трихомониаз во время протекания беременности способен привести к необратимым последствиям как для беременной, так и для плода. Именно поэтому беременные при подозрении на трихомониаз должны срочно обращаться к врачу и решать совместно с ним вопрос о предстоящем лечении. Если лечение не будет осуществляться своевременно, это может привести к серьезным осложнениям. В будущем женщина может стать бесплодной, а ребенок пострадать от патологий развития.
источник
Трихомониазом называют заболевание, поражающее МПС женщин и мужчин. Возбудителем является микроорганизм из простейших – влагалищная трихомонада. Способ передачи инфекции – половой. Инкубационным периодом считают время от трёх дней до четырёх недель.
Для женщин больше характерно поражение нижних половых путей.
Для мужчин – поражение мочеиспускательного канала. Это излюбленные места локализации возбудителя болезни, иногда возникают исключения.
Проявления болезни для женщин и для мужчин разные. Степень тяжести заболевания тоже разная — от легкого раздражения до тяжелого воспаления. Для семидесяти процентов (особенно мужчин) заболевших трихомониаз бессимптомен.
Для женщин характерно наличие таких симптомов:
- пенистых, зловонных выделений из вагины (прозрачных, белых, серых, желтых или зеленых)
- вагинальных кровянистых выделений
- покрасневших гениталий
- жжения в области гениталий или в уретре
- отёчного паха
- болезненного полового акта
- частого и болезненного мочеиспускания
Для мужчин характерно наличие таких симптомов:
- выделений из мочеиспускательного канала
- зуда пениса
- жжения после эякуляции
- частого и болезненного мочеиспускания
Воспаление половых органов, спровоцированных трихомониазом, повышают риск инфицирования другими ИППП и ВИЧ-инфекцией.
Для диагностики трихомониаза нужно брать образцы из влагалища или из мочеиспускательного канала. Большинство клинических лабораторий проводят и ускоренные тесты для определения наличия трихомониаза в организме. Пользуются экспресс-тестом антигена или амплификацией нуклеиновых кислот.
При малейших сомнениях в состоянии своего здоровья или при появлении нехарактерных выделений нужно немедля обследоваться у врача и при необходимости пролечится.
- Особенности у беременных
- Протекание при беременности
- Последствия трихомониаза
- Терапия у беременных женщин
- Отзывы о лечении
Сочетание беременности и трихомониаза крайне нежелательно. И на это есть свои причины.
В той агрессивной среде, которая сформирована внутри влагалища беременной, влагалищной трихомонадой может повреждаться околоплодный пузырь. Это грозит потерей околоплодных вод, и все заканчивается выкидышем или роды будут преждевременные.
Плацента и плод не повреждаются трихомонадами. Но они «продвигают» различных болезнетворных микробов, типа хламидий, гонококковой инфекции и других ИППП в матку. Трихомонада вагиналис может поглощать различные микроорганизмы, и они остаются жизнеспособными.
Находясь внутри трихомонады вагиналис, микроорганизмы неуязвимы против антибиотикотерапии. Их присутствие не поддается выявлению. Очень часто, после проведенной терапии от трихомониаза, у беременной женщины определяется возбудитель, от которого она уже давно лечилась, или впервые выявленный.
Роды представляют опасность заражения трихомонадой. Так как родовым путям матери свойственна способность к заражению. Особенно это, с большой долей вероятности, характерно для девочек.
В связи с анатомическими особенностями женского организма: по короткой уретре трихомонадам легче проникнуть в мочевой пузырь. Уязвимость женского организма к инфицированию трихомониазом повышается в связи со снижением иммунитета при беременности.
Влажная среда – главное условие благоприятного существования трихомонады, при окружающей сухости она гибнет. Поэтому трихомонаде вагиналис отлично подходят женские половые органы и их слизистые оболочки. Иногда у беременных женщин трихомониаз бессимптомен. Но чаще проявляется женская симптоматика болезни, о которой сказано выше.
Возбудитель способствует развитию всевозможных других ЗППП и это помогает при диагностировании трихомониаза. Беременная подвержена уретриту, циститу, цервициту или проктиту. Часто беременным женщинам характерно наличие эрозии шейки матки, которая отсутствовала до беременности. Эрозия – наиболее часто встречающееся осложнение.
Часто поражается репродуктивные женские органы. Трихомониаз до беременности грозит бесплодием для женщин.
Беременные женщины болеют чаще, чем не беременные, потому что иммунный ответ у них хуже. Часто при бессимптомном течении после сдачи анализов женщина впервые узнает об инфекции.
Трихомониаз очень часто грозит беременной женщине всевозможными осложнениями: кондиломатозными разрастаниями, бартолинитом. Вероятен самопроизвольный аборт и другие осложнения.
Воспалительный процесс в оболочках плода часто приводит к серьезным последствиям (выкидыши и преждевременные роды). К трихомониазу беременным женщинам необходимо относиться очень серьезно.
При наличии смешанной инфекции (гонококки, хламидии, другие ЗППП) опасность заразиться трихомониазом в несколько раз повышается для еще не родившегося ребенка. Выкидышем или мертворождением трихомониаз не заканчивается. Но запущенная стадия смешанной инфекции может привести к такому печальному исходу. Хориоамнионитом, в теории, заканчивается проникновение трихомонады вагиналис в матку.
Снижение иммунного ответа заканчивается серьезными женскими заболеваниями, которые опасны и для плода:
- воспалением придатков
- эндометритом
- пельвиоперитонитом (воспалением брюшины в малом тазу)
Это грозит лихорадкой, гнойными выделениями, болями в нижней трети живота.
Такая симптоматика на ранних сроках беременности приводит к ее искусственному прерыванию. Для избегания такого исхода очень важно проводить своевременную диагностику и лечение болезни при беременности.
Симптоматика у беременных в острой стадии:
- влагалище и наружные половые органы сильно зудят
- мочеиспускание болезненное с резью в уретре
- выделения из вагины с пеной, с крайне тяжелым запахом и желто-зеленым цветом
- частое опорожнение кишечника
- повышенная температура тела
- неприятные ощущения в нижней трети живота
- слизистая вагины краснеет, покрывается точечными петехиями
- появление утомляемости, слабости, снижения работоспособности

- секс болезненный
- выделения из вагины слизисто-гнойного характера
- половое влечение угасает
- мочеиспускание частое
- обостряются хронические заболевания
- тоже зудят половые губы, и болит низ живота
Причинами перехода скрытой форме в явно выраженную являются снижение иммунного ответа, дисбаланс производства гормонов. Также патологии в обмене веществ, всевозможные изменения в биоценозе вагины. Половые пути матери – прямой путь заражения младенца при родах.
У инфицированного ребенка происходит поражение таких органов:
- роговицы и конъюнктивы глаз
- миндалин
- кожи промежности
- анального прохода
- слизистой вагины и половые губы (девочки)
- легких
Заболевание у беременных женщин – это особая проблема. Трихомониаз является самым распространенной болезнью среди ЗППП.
Последствия трихомониаза жизни беременных женщин не угрожают. Но зачастую приводят к необратимым изменениям в организме, а значит, усложняют жизнь.
Об опасности выкидышей и преждевременных родов мы уже говорили. Скажем еще несколько слов об опасности «сухих» родов. Когда амниотическая оболочка воспаляется и разрывается, то околоплодные воды изливаются.
Преждевременные роды приводят к слабости и дефициту веса новорожденных.
Во время первого триместра беременности – нет антибиотикотерапии и лечению антипротозойными препаратами. Ввиду вредности такого лечения для плода.
Под постоянным врачебным контролем антибиотикотерапию проводят во 2-ом и 3-ем триместре беременности.
Нелеченый трихомониаз подталкивает к:
- снижению иммунного ответа
- воспалительным заболеваниям МПС
- бесплодию
- активизации «заснувших» инфекций
- инфицированию плода
- деструкции слизистой оболочки и матки
Чтобы избежать таких последствий, нужно избегать случайных половых связей.
При возникшем инфицировании незамедлительно обратиться за врачебной помощью. Вовремя леченый трихомониаз не дает осложнений и проходит без тяжелых последствий. Тем более что острый трихомониаз достаточно несложно диагностировать и вылечить.
А вот хроническая форма заболевания, в которую перетекает нелеченая острая форма, уже представляет опасность возникновением всевозможных осложнений.
Самолечение при беременности категорически противопоказано. Врач изучает результаты всевозможных исследований и назначает эффективную терапию. Он должен всегда думать о негативном влиянии лечения на плод.
Первый триместр беременности – только местное лечение. Спринцеванию дезинфицирующими растворами и вагинальным суппозиториям отдают предпочтение.
Из свечей для терапии трихомониаза у беременных женщин, отдают предпочтение:
- клотримазолу
- гинезолу
- тержинану
- полижинаксу
- бетадину
Второй и третий триместр беременности предполагает общее лечение препаратами группы Имидазола:
- тинидазолом
- атриканом
- метронидазолом
- наксождином
- орнидазолом
Лечение во время беременности – постоянный контроль и наблюдение лечащего врача. Чаще всего, с учетом беременности, дозируют минимально эффективные дозы препаратов и назначают непродолжительный курс терапии.
Применение выбранной схемы терапии грозит всевозможным рецидивным течением заболевания. Но меньше вреда для матери и ребенка при этом доставляют применяемые лекарственные препараты.
Одновременно обязательно лечатся женщина и ее сексуальный партнер. В противном случае лечение будет малоэффективным.
На протяжении трёх месяцев обязательно контролируют эффективность проведенной терапии. Для этого беременная женщине и ее сексуальный партнер трижды сдают материал на анализ. К сожалению, после проведенной терапии нет местного иммунитета. Поэтому существует опасность заразиться повторно, если половой партнер инфицирован.
Применяют и народные средства.
Лечатся препаратами на основе алоэ, чеснока, ромашки, черемухи, календулы, сирени, чистотела. К примеру, календуле и ромашке, точнее отваром из этих трав, отдают пальму первенства для проведения сидячих ванночек и спринцеваний.
Для профилактики трихомониаза обязательно соблюдать личную гигиену и гигиену быта.
О диагностике и лечении трихомониаза в сети существует немало отзывов, как положительных, так и отрицательных. Заболевание, к сожалению, очень распространенное, поэтому о нем достаточно много пишут.
Рассмотрим, для примера, два комментария.
«Информирую. Несмотря на перенесенный трихомониаз, роды прошли успешно, и теперь у меня замечательный сын. К сожалению, о том, что больна, узнала уже, будучи беременной. Ну и ничего, вполне успешно и своевременно пролечилась, и получила положительный результат. У сына, слава Богу, никакой патологии. Главное – хороший врач и своевременное лечение. Всем доброго здоровья».
«Когда у меня был седьмой месяц беременности, я сдала анализы. Обнаружилась трихомонада. Странно, никаких половых контактов, ни у меня, ни у мужа не было. Пересдавала анализы еще дважды, ничего не обнаружили. Я была в шоке. Там, где я делала тот злополучный анализ, объяснили такой результат грязным предметным стеклом. Дальнейшие вопросы были бесполезны…».
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник










 уретрита;
уретрита;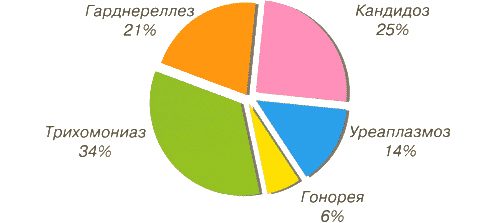
 полотенцем;
полотенцем;