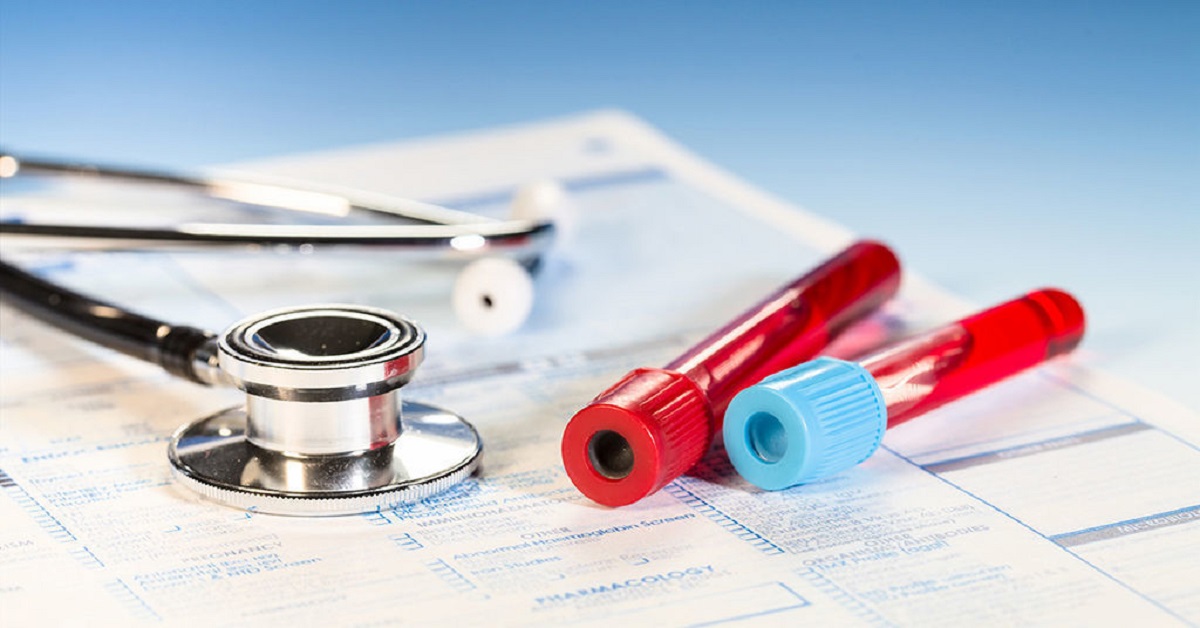
Беременная женщина наряду с маленькими детьми и пожилыми людьми – самое незащищенное в плане иммунитета существо. В ослабленном организме начинают проявляться все скрытые болезни и инфекции, о которых женщина ранее не догадывалась. Они прячутся и маскируются, поэтому и называются скрытыми. Какие инфекции относятся в скрытым, какую опасность несут они матери и плоду? Как о них узнать и возможно ли лечение во время вынашивания ребенка?
Скрытыми называют, главным образом, инфекции, передающиеся половым путем. Наличие инфекции подразумевает, что в теле человека поселился возбудитель, не имеющий способности выделять белки, необходимые для адекватного ответа организма любой инфекции. В большинстве случаев вирусы, грибки и разного рода паразиты выбирают «местом жительства» слизистую оболочку – кишечника, мочеполовой сферы, носоглотку.
К скрытым инфекциям при беременности относят хламидиоз, трихомониаз, микоплазму, уреплазму, токсоплазму, кандидоз, бактериальный вагиноз, гарднереллез. В списке также вирусные заболевания — ВИЧ, генитальный герпес, цитомегаловирус, вирус папилломы. Сюда относят и более острые половые инфекции, имеющие ярко выраженные признаки — сифилис и гонорею. Инфекции мочеполовой системы – пиелонефрит, цистит, бактериурия – также относятся к скрытым.
Определение «скрытые» они получили за свою бессимптомность (по крайней мере, во время инкубационного периода). Именно в этом коварство инфекций. 60% их носителей не подозревают о наличии в организме скрытого врага. Большинство женщин обнаруживает их в период беременности, когда приходится сдавать множество анализов, до которых раньше не доходили руки. На основе только клинической картины диагноз поставить невозможно.
Все эти болезни обостряются в связи с изменением гормонального фона, сбоем иммунитета, физиологическими особенностями. Главный путь инфицирования – беспорядочная половая жизнь, несоблюдение личной гигиены.
Заражение нередко происходит уже во время вынашивания плода. В таком случае по истечении инкубационного периода (1-7 дней) возникает зуд половых органов и выделения из них, неприятные ощущения во время мочеиспускания, меняется цвет мочи. Эти признаки общие для всех заболеваний. При некоторых инфекциях симптомы могут отсутствовать.
Особенно опасны TORCH инфекции, они практически незаметны.
- T – токсоплазмоз. Очагом заражения может быть чрезмерная любовь к кошкам, употребление непрожаренного мяса, немытых фруктов и овощей.
- O – гепатит В, хламидиоз, сифилис, гонококковую инфекцию, листериоз и другие опасные для будущего ребенка болезни.
- R – краснуха. Передающееся воздушно-капельным путем вирусное заболевание.
- C – цитомегаловирус. Переходит через тесный контакт с больным, преимущественно через кровь и половую связь.
- H – герпес. Бывает 2-х типов: I – путь передачи воздушно-капельный, II – половой.
Существует более двух десятков опасностей, называемых скрытыми инфекциями. Многие из них могут повредить не только самочувствию матери, но и развитию плода. В некоторых случаях последствия непоправимы. Поэтому начинать лечение следует сразу же после обнаружения в организме так называемой скрытой инфекции.
Более подробно о скрытых инфекциях при беременности и их опасности — на видео:
Любая из перечисленных инфекций достаточно опасна для развития плода, практически каждая может вызвать патологии внутренних органов, умственного развития ребенка, уж не говоря о вреде здоровью будущей мамы. Свести к минимуму последствия можно при своевременной диагностике и лечении заболеваний.
От бессимптомных, на первый взгляд, инфекций страдают защитные силы организма беременной, угнетается иммунитет. Хламидиоз, инфекции мочеполовой сферы поражают суставы, возникает реактивный артрит. Инфекции полового происхождения оказывают отрицательное влияние на слизистую оболочку глаза, вызывая кератиты и конъюнктивиты. Спутник скрытых инфекций – кишечный дисбактериоз. Еще одна неприятность, сопровождающая заболевания, — аллергия.
Инфекции, о которых идет речь, часто приводят к выкидышам и преждевременным родам. У беременных со скрытой инфекцией или несколькими часто бывает гестоз (поздний токсикоз), всю беременность сопровождает железодефицитная анемия.
Они оказывают пагубное влияние на центральную нервную систему и формирование костной ткани ребенка. Такие патологии у матери, как генитальный герпес, приводят к плохому зрению младенца, иногда слепоте, вызывают энцефалит. Цитомегаловирус ведет к порокам развития внутренних органов – печени, легких. Разрыв околоплодного пузыря или недоношенная беременность – последствия инфицирования хламидиозом.
Скорее всего, малыш будет иметь проблемы с легкими (возможно воспаление уже в роддоме) или с глазками (в лучшем случае, это закисание). Водянка головного мозга, отставание в интеллектуальном развитии – также последствия рождения внутриутробного инфицирования. У больной микоплазмозом женщины может родиться недоношенный ребенок с низким весом. Все инфекции могут стать причиной мертворождения.
Инфицирование плода происходит в случае, если женщина заболела впервые, и у нее еще не выработались защитные силы к инфекции.
Если беременность заканчивается благополучно, такие дети часто болеют. Уязвимое место – дыхательные пути. Диагностируя у детей артриты и артрозы, врачи редко догадываются о том, что на самом деле виноваты хламидии или другие паразиты, которые мать не вылечила вовремя.
Степень угрозы для внутриутробного развития малыша зависит от запущенности заболевания, от периода беременности. Если заражение происходит в первые недели, плод обычно гибнет или развивается неправильно с самого начала. Проникновение вируса в организм во втором триместре чревато деформацией внутренних органов, возможно замирание беременности. Если инфицирование произошло после 27-й недели, вполне имоверны воспалительные процессы у сформировавшегося уже ребеночка, больше всего страдает ЦНС. Есть риск преждевременных родов.
Лучший способ минимизировать негативные последствия скрытых инфекций – планировать беременность, то есть сдать анализы и вылечить инфекцию до оплодотворения. Но если «интересное положение» наступило внезапно (а чаще всего, бывает именно так), анализы на TORCH-инфекции, РВ и другие пробы надо сдать как можно раньше, чтобы доктор смог выбрать правильную тактику лечения.
Чтобы отслеживать течение беременности, у женщины, состоящей на учете в женской консультации, каждый месяц берут кровь и мочу на анализ. При постановке на учет обязательны мазки из влагалища и шейки матки. При подозрении на то или иное заболевание в течение беременности мазки повторяют.
Несколько раз проводится анализ крови на РВ (реакция Вассермана) для исключения наличия у беременной сифилиса. Определить или исключить аномалии развития плода помогает ультразвуковое исследование (УЗИ), проводящееся по мере надобности. Предотвратить пороки сердца помогает КТГ (прослушивание сердцебиения плода).
Диагностировать скрытые инфекции можно с помощью ультрасовременных методов:
- Бактериоскопия. Мазок на флору. Самый дешевый и распространенный способ диагностирования скрытых инфекций.
- Кольпоскопия. Гинекологический осмотр шейки матки с помощью кольпоскопа. Увеличение производится в 8-28 раз и позволяет увидеть отклонения вне лаборатории.
- Гистологическое исследование. В лаборатории обследуют образец ткани (в данном случае из шейки матки).
- Полимерная цепная реакция (ПЦР) – для обследования используется моча, кровь, мазок из влагалища или шейки матки. Дорогостоящий и соответственно менее популярный способ на основе ДНК, но предоставляет наиболее точные результаты.
- Иммуноферментный анализ (ИФА). Забор крови из вены, позволяющий определить, есть ли в организме антитела к возбудителю.
- Анализ крови. Самый популярный метод.
- Цитология. Исследуют клетки человека.
- Серологический метод (серодиагностика или сероконверсия). На анализ берут сыворотку крови. Определяют антигены и антитела, их реакцию друг на друга.
- Бактериологическое исследование (бакпосев). Во время анализа выявляют очаг возбудителя и определяют его чувствительность к тем или иным антибиотикам.
- Не исключение взятие на анализ околоплодных вод или пуповинной крови.
Результатом любого анализа должно стать выяснение таких факторов: есть ли в организме инфекция, каким образом она туда пробралась, характеристика возбудителя.
Для более точных данных, сдавая анализы, надо придерживаться нескольких правил:
- за месяц перед сдачей анализов прекратить прием каких-либо препаратов, в том числе витаминов;
- за два дня перед исследованиями не заниматься сексом;
- за день не спринцеваться, не применять какие-либо местные препараты во влагалище, включая гели для интимной гигиены;
- 5-6 день цикла у женщины – оптимальный срок, чтобы получить достоверные результаты анализов, во время менструации они не рекомендованы;
- инфекции обостряются на фоне ослабленного иммунитета, поэтому лучше проводить исследование во время простуды, после стресса.
Чаще всего, наличие инфекций не ухудшает самочувствие матери. Но каждой беременной женщине участковый врач обязан объяснить опасность легкомысленного отношения к своему здоровью и последствия несвоевременного лечения скрытых инфекций.
Как правило, скрытые инфекции лечат комплексно:
- Сюда входит лечение антибиотиками, которые важно правильно подобрать, ведь такого рода инфекции поддаются антибактериальным препаратам только определенного класса.
- Параллельно прописывают иммуностимулирующие средства, в некоторых случаях ферменты, а также бактерийные препараты и гепатопротекторы.
- Иногда назначают ультразвуковые процедуры и лазеротерапию.
Несмотря на схожесть симптомов и последствий урогенитальных инфекций, лечение каждого вируса индивидуально. Особенно тщательно следует подбирать антибиотики. Тетрациклины хорошо действуют на хламидии, мико- и уреаплазму. Пенициллин и цефалоспорин не смогут справиться с этой инфекцией. Кандидоз напротив не лечат антибиотиками, в этом случае назначат противогрибковые средства.
Витаминотерапия – необходимая составляющая любого лечения, а уж тем более для беременных.
Чем позже начато лечение, тем оно сложнее. Но лечить их необходимо, ведь последствия могут быть пагубными, как для матери, так и для плода. Осложнения могут возникнуть в любой системе организма.
Для профилактики рекомендуют придерживаться личной гигиены, избегать случайных половых связей, использовать презервативы, если таковые случаются, регулярно обследоваться.
Планируя беременность, сдать анализы на TORCH-инфекции за несколько месяцев. Не лишними будут обследования после случайных половых связей.
источник
Период беременности для любой женщины очень важен. Иммунитет ослабляется, организм начинает вести себя как-то непривычно и необычно. И, разумеется, женщины должны проходить специальные медицинские осмотры. Куда же без них! И именно вопрос о том, какие анализы сдают во время беременности, как правило, омрачает ожидание прибавления в семействе. На то есть несколько причин: неизвестность всего спектра обследований, очереди и хамство в современных медицинских учреждениях, а также нужда ежемесячно повторять одни и те же процедуры. Особо ошарашены бывают молодые девушки, которые иногда многих типов анализов в жизни не слышали. Поэтому давайте попытаемся разобраться в них. Какие анализы сдают во время беременности (на инфекции, изменения в организме и так далее)? Обо всем этом нам сейчас и предстоит узнать.
Предположим, что вы только что забеременели. Это было запланировано и желанно. Теперь надо понять, что ждет впереди. Какие анализы сдает женщина во время беременности? Об этом мы сейчас и поговорим.
Начинается все в того, что для достоверного установления факта беременности надо сдать анализ на ХГЧ. Для этого стоит сдать кровь из вены. В принципе, современные девушки больше стараются применять специальные тесты на беременность. Они тоже реагируют на данный гормон. Только домашний тест на беременность способен давать осечку. Поэтому необходимо обратиться к врачу и сдать анализ на гормон ХГЧ.
После того как вы получите результат, следует обратиться к гинекологу. Обычно это происходит примерно на через 4 недели после зачатия. Врач проведет осмотр на кресле, а потом назначит вам огромный список разных обследований. Давайте попытаемся разобраться, какие анализы сдают во время беременности (по неделям и просто так). Это очень трудный вопрос, который требует внимания.
Ультразвуковое исследование (УЗИ) — это одна из немногих простых процедур, которые придется пройти женщине в период беременности. Дело все в том, что подобное исследование довольно часто используется для констатации факта зарождения новой жизни. Ведь иногда гинеколог может принять возможную беременность за опухоль или воспаление. Правда, это относится к неопытным врачам.
Как правило, за время всего периода вынашивания плода УЗИ делается не менее 3 раз. И это при учете, что беременность протекает нормально, без угроз и опасений. Пожалуй, именно этот процесс не занимает много времени и сил — ведь его можно проводить даже в элитных клиниках, где нет очередей и хамства. Только далеко не все так хорошо, как может показаться на первый взгляд. Дело все в том, что если вы еще не знаете, какие обязательные анализы сдают во время беременности, то готовьтесь составлять длинный список, которому придется следовать снова и снова, от месяца к месяцу до самых родов.
Самый распространенный вид обследования, который только можно предположить, -анализ крови. За беременность данную процедуру проделывают не менее трех раз. Как правило, при первых подозрениях на беременность, а потом на 24-й неделе и на 30-й. Иногда, конечно, приходится проходить данный процесс ежемесячно. В зависимости от состояния здоровья женщины, а также рекомендаций врача.
Что входит в данный анализ? Исследование на гемоглобин, резус-фактор и группу крови. Эти обследования крайне важны для матери и будущего ребенка. Если гемоглобин падает ниже отметки 120, то может потребоваться лечение, а также стационар.
Кроме того, если вы думаете, какие анализы надо сдавать во время беременности, то стоит пройти обследование на СПИД, сифилис и гепатит. Эти инфекции крайне опасны для плода. Обычно данные анализы сдаются еще во время планирования ребенка.
Второй обязательный анализ — это исследование мочи. Его можно сдать всего 3-4 раза за всю беременность. Тем не менее, многие врачи настаивают на ежемесячном исследовании. Ведь в период беременности почки испытывают огромную нагрузку. Особенно со второго триместра.
Проводится общее исследование мочи. А на сроке 30 недель, как правило, врач просит сдать анализ еще и на микрофлору и чувствительность к некоторым препаратам. В частности, к антибиотикам.
Кроме того, данный анализ крайне важен в том случае, когда в ходе вынашивания наблюдаются разнообразные угрозы выкидышей или подозрения на инфекции. Только и это еще далеко не все, что предстоит сдать беременной женщине. Есть еще очень большой список необходимых исследований. Какие анализы нужно сдать во время беременности помимо уже перечисленных? Давайте попытаемся с вами разобраться в этом.
Очень важно сдавать все анализы и мазки на половые инфекции. Ведь с каждый годом зараженных становится все больше и больше. И малыши могут появиться на свет с уже какими-нибудь проблемами такого рода. Чтобы предотвратить это, приходится постоянно проверяться у гинеколога, а также следить за своим здоровьем.
Как правило, рекомендуют сдать анализы на антитела хламидий, микоплазмы, уреаплазмы. Правда, даже эти исследования далеко не всегда оказываются достоверными. Тогда женщинам назначают анализы на посев из влагалища на ЗППП. Они как раз и могут показать наиболее точный и достоверный результат.
Какие анализы сдают во время беременности? Помимо уже перечисленных болячек стоит также исключить так называемые TORCH-инфекции. Это герпес, краснуха, токсоплазмоз, а также цитомегаловирус. Как это делается? При помощи уже известного нам анализа крови на антитела.
Далее у нас по плану идут анализы, которые помогают выявить генетические заболевания плода. Этот процесс называется скринингом. Он проводится примерно на 12-13 неделях предполагаемой беременности.
У девушки берут кровь на анализ. Смотрят показатели ХГЧ и АФП. Если они неудовлетворительные, то назначают препараты для устранения проблем. Второй скрининг делают на 16-20 неделе беременности. Только он уже помогает выявить некоторые синдромы и болезни: аномалии развития малыша, а также синдром Дауна, Эдвардса, Тернера. Как правило, неблагоприятные результаты выявляются крайне редко. Так что, не стоит сильно волноваться.
В конце всего периода вынашивания плода придется провести допплерографию. Этот процесс помогает определить кровоток в сосудах матки и в основных сосудиках ребенка. Как правило, данный процесс проводится при помощи аппаратов УЗИ.
Современная техника позволяет быстро и точно совершить все исследования. Плюс ко всему, в конце беременности необходимо проводить исследование на тонус матки, а также на наличие ее сокращений.
Не стоит паниковать раньше времени. Обычно данные обследования проходят примерно на 33-34 неделе беременности. Не раньше. Исключение может быть только в случае преждевременных родов. Точнее, при вероятности оных. В принципе, теперь остается только дождаться окончания срока беременности и оценить качество и количество околоплодных вод — можно рожать и не бояться. Но только и это еще далеко не все, что предстоит вытерпеть женщине. Какие анализы сдают во время беременности помимо того, что мы уже узнали? Точнее, каких врачей и какие процедуры придется пройти? Давайте узнаем об этом как можно скорее.
Разумеется, в период беременности женщина должна тщательно следить за своим здоровьем. Поэтому, помимо перечисленных анализов, придется регулярно посещать определенных врачей. Каких именно? Сейчас мы с вами разберемся в этом.
Первый в нашем списке — стоматолог. Желательно вылечить все зубы до наступления беременности. Иначе терапия может затянуться. Не особо приятно ежемесячно сидеть в очереди к такому «страшному» доктору.
Далее нужно посещать терапевта и окулиста. Офтальмолог, кстати говоря, должен будет выдать заключение на проведение родов в той или иной форме: кесарево сечение или естественным путем.
Кардиолог и дерматолог — это еще два врача, которых рекомендуют посетить. Тем не менее, некоторые стараются воздерживаться от таких визитов. Ведь и без того беременная женщина много посещает разных врачей. Если у вас сильное сердце и нет аллергий, то можно пренебречь данными врачами.
Итак, сегодня мы с вами узнали, какие анализы сдают во время беременности на инфекции и не только. Как видите, список довольно большой. И он может увеличиться — в зависимости от протекания процесса вынашивания и развития плода. «Расширяет» его только врач-гинеколог, у которого вы наблюдаетесь.
По правде говоря, желательно заранее сдать все анализы, еще при планировании малыша. И пролечиться. После этого, если у вас со здоровьем все в порядке, можно не волноваться перед многочисленными анализами. Достаточно ходить на УЗИ, сдавать кровь и мочу. Особенно это относится к тем, кто не может проходить ежемесячно всех врачей снова и снова. Точнее, речь идет о тех женщинах, которые больше нервов тратят на очереди и визиты к врачам. Главное — следите за своим здоровьем еще при планировании ребенка. Тогда вам не придется проводить в больницах большую часть беременности.
источник
Перед сдачей анализа не есть за 8 часов (в идеале — 12 часов). Пить желательно только воду.
За дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на За час до взятия крови воздержитесь от курения.
Перед процедурой следует отдохнуть минут в приемной, успокоиться.
Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
- T — Токсоплазмоз
- О — Другие инфекции (сифилис, ВИЧ, гепатиты, хламидиоз)
- R — Краснуха
- С — Цитомегаловирус
- Н — Герпес
Заражение токсоплазмозом происходит при употреблении в пищу плохо приготовленного мяса, через непастеризованное молоко; от кошек, которые являются переносчиками возбудителя заболевания.
Вероятность передачи инфекции плоду при первичном инфицировании матери составляет Если же иммунитет у матери сформирован, т.е. она однажды болела токсоплазмозом, который, кстати, может протекать бессимптомно, то причин для опасения нет.
Краснуха занимает ведущее место по риску развития внутриутробных инфекций при заражении беременных в первом триместре. В связи с этим лабораторный диагноз краснушной инфекции в первые 12 недель беременности является абсолютным показанием для обязательного прерывания беременности, т.к. не существует средств для лечения беременной, способных уберечь плод от инфицирования. Поэтому, за 3 месяца до предполагаемой беременности следует сделать прививку от краснухи.
Краснуха передается воздушно-капельным путем.
Передается воздушно-капельным путем, через кровь, половым путем, через материнское молоко, при пересадке органов.
ЦМВИ занимает второе место после ВИЧ-инфекции по степени выраженности сопутствующего иммунодефицита.
Внутриутробная ЦМВИ опасна тем, что иммунная система плода перестает воспринимать вирусный антиген как чужеродный и противовирусные антитела не синтезируются. Инфицирование плода происходит через материнскую кровь; при прохождении через родовые пути; из инфицированной шейки матки по восходящей в полость матки при длительном безводном периоде.
Риск внутриутробного инфицирования плода при заболевании матери во время беременности составляет при обострении скрытой инфекции —
Инфицирование плода происходит во время родов (около 70% случаев); через кровь матери или через шейку матки по восходящей в полость матки при длительном безводном периоде. Если во время беременности обнаружится активный генитальный герпес, то может быть принято решение о кесаревом сечении, чтобы избежать инфицирования ребенка.
Сифилис — хроническое инфекционное заболевание, передающееся половым путем или от матери к ребенку во время беременности. Без лечения сифилис протекает длительно, с периодическими ремиссиями и обострениями, которые приводят к нарушению структуры и функции тканей и органов. Беременность у больной сифилисом может закончиться поздним выкидышем, преждевременными родами или рождением больных детей.
Если анализ оказался положительным, беременной назначат дополнительные обследования сыворотки крови для уточнения диагноза. Если и они окажутся положительными, то будущей маме назначат лечение в стационаре. Беременные, болевшие в прошлом сифилисом, подлежат профилактическому лечению для исключения вероятности заражения плода.
Вирусные гепатиты — инфекционные заболевания, поражающие печень. Среди основных симптомов выделяют желтуху, и боли в правом подреберье.
Гепатиты В и С передаются половым путем, через заражение крови и от матери к плоду.
Среди симптомов гепатита В повышение температуры, слабость, боль в суставах, тошнота и рвота. От момента заражения до появления симптомов проходит 50-180 дней.
Гепатит С — наиболее тяжелая форма вирусного гепатита, хроническая форма которой нередко переходит в цирроз и рак печени. Если плод был инфицирован на ранних стадиях, то он может погибнуть внутриутробно или вскоре после рождения.
Риск заражения составляет 5,6% при наличии у матери самого вируса и 1,7% при наличии антител.
ВИЧ-инфекция — это хроническое вирусное заболевания, поражающее иммунные клетки. В результате иммунная система не в состоянии противостоять вирусам и микробам.
ВИЧ передается половым путем, через кровь при использовании медицинских инструментов, от матери к ребенку во время беременности, родов или кормления грудью. ВИЧ проявляется через месяцев после заболевания, а передается сразу. На ранних стадиях беременность не влияет на течение болезни, тогда как на поздних может ее ускорить. Риск заражения ВИЧ от матери составляет 30% без проведения лечения и всего 2% — при соответствующей терапии.
источник
Анализы на инфекции при планировании беременности, список которых составляет акушер-гинеколог, могут меняться. Одной паре достаточно базового исследования, другой требуется углубленное. Правильное формирование и развитие будущего ребенка зависит от состояния здоровья родителей на момент зачатия. Чтобы беременность протекала без осложнений, необходимо обследоваться перед планированием.
Мало кто сдает анализы при планировании беременности. Большинство женщин уверены, что все успеют после зачатия, поскольку в течение 9 месяцев им предстоит множество обследований. Мужчины в принципе редко обращаются к врачам и, как правило, не считают нужным это делать перед зачатием.
Анализы при планировании женщине надо сдать обязательно. Многие заболевания не сопровождаются заметными проявлениями, но наносят вред ребенку во время вынашивания. Особую опасность представляют инфекции, которые нельзя лечить на ранних сроках, поскольку многие эффективные препараты токсичны для плода. Обнаружив заболевание до зачатия, можно успешно от него избавиться. Это позволит избежать осложнений во время беременности. Некоторые заболевания формируют иммунитет. Если в организме будущей мамы обнаружены антитела, можно сделать вывод, что женщина уже перенесла эти инфекции и не может быть заражена повторно. Ребенок в этом случае будет в безопасности.
Будущим отцам также рекомендуется провериться на инфекции. Скрытые заболевания снижают качество семенной жидкости и нарушают морфологию клеток. Если яйцеклетку оплодотворит сперматозоид с поврежденным генетическим набором, это приведет к формированию внутриутробных аномалий. Скрытые инфекции при планировании передаются от мужчины женщине во время полового контакта и могут в дальнейшем навредить эмбриону.
На этапе планирования беременности необходимо провериться на скрытые инфекции. Особую опасность для будущего эмбриона представляют ТОРЧ-инфекции. Аббревиатура образована от названия заболеваний, входящий в перечень серьезных. При постановке на учет и незадолго до родов женщина сдает кровь на ТОРЧ. Исследование показывает количество и вид антител к определенному возбудителю, что позволяет оценить опасность для будущего малыша.
Женщины, у которых до беременности были кошки, обычно имеют иммунитет по отношению к токсоплазме. Заболевание протекает по аналогии с простудой и не имеет характерных отличительных признаков. По этой причине будущие мамы часто не знают, что болели токсоплазмозом.
При планировании беременности нужно сдать этот анализ для определения антител. Если женский организм сталкивался с инфекцией, то никакой опасности для нового состояния не будет. Пациенткам, не имеющим иммунитета к токсоплазме, надо быть особенно осторожными, поскольку инфицирование во время вынашивания может вызвать у ребенка поражение нервной системы, органов зрения, селезенки и печени.
Во избежание поражений мозга, органов слуха и нервной системы плода необходимо при планировании беременности сдать анализы на антитела к краснухе. Инфекционное заболевание часто возникает в детском возрасте и не представляет опасности. После перенесенной инфекции формируется пожизненный иммунитет. Если женщина уже болела, опасности нет.
Отсутствие антител в крови является поводом отложить планирование и сделать прививку. Это предотвратит заражение во время вынашивания и обезопасит эмбрион, поскольку инфицирование является показанием для прерывания беременности.
Большинство людей переносят цитомегаловирус (cytomegalovirus), не замечая признаков болезни. Крепкий иммунитет быстро справляется с возбудителем и формирует антитела. При наличии таковых женщина может планировать беременность.
Отсутствие антител повышает риск для будущего ребенка. Если инфицирование случится во время беременности, у ребенка могут развиться тяжелейшие осложнения – водянка, недоразвитость мозга, пороки сердца.
Исследование на гепатиты выполняют перед планированием беременности для исключения острого периода заболевания. Патология разрушает ткани печени и легко передается от матери к плоду через кровоток. При хроническом течении серьезной опасности за здоровье ребенка нет, однако будущей маме рекомендуется диета и режим. Если заболевание обострится, это чревато проблемами для женщины и будущего малыша.
Если обнаружен вирусный гепатит B, родоразрешение происходит в специализированном учреждении, поскольку заболевание передается через кровь. Есть риск заражения других рожениц.
Особенно опасными инфекциями считаются ВИЧ и сифилис. Если последняя успешно поддается лечению, то при вирусе иммунодефицита помогает только поддерживающая терапия.
При сифилисе, обнаруженном во время планирования, женщине и мужчине назначается антибактериальная терапия. Беременность следует отложить, поскольку возбудитель (бледная трепонема) вызывает повреждения органов зрения и слуха, нервной системы плода. К планированию можно вернуться только после анализов, результат которых подтверждает выздоровление обоих партнеров.
Вирус иммунодефицита редко передается от матери ребенку за исключением случаев нарушения целостности плаценты. После родов женщине противопоказано грудное вскармливание. Это позволяет обезопасить ребенка от инфицирования. Женщины и мужчины с ВИЧ-инфекцией обязательно должны состоять на учете в специализированном учреждении.
Во время планирования беременности партнеры обследуются на герпес. Большинство людей являются его носителями, но активность возбудителя подавляется иммунитетом. При вынашивании, особенно на ранних сроках, инфекция у женщины может обостриться. Важно вылечить герпес до родов, иначе есть вероятность того, что потребуется кесарево сечение.
Возбудителей заболеваний, передающихся половым путем, необходимо обнаружить до наступления беременности. Половые инфекции вызывают изменения в работе репродуктивных органов, провоцируют спаечную болезнь и со временем приводят к бесплодию. ЗППП отражаются на течении беременности, вызывая внутриутробную инфекцию. Анализ выполняется методом ПЦР, который обнаруживает ДНК возбудителя и определяет его вид с точностью до 100%.
- хламидиоз;
- уреаплазмоз;
- гарднереллез;
- микоплазмоз;
- трихомониаз.
У женщины на анализ берут секрет влагалища, шейки матки, кровь. У мужчины – ПЦР из уретры. Если ЗППП обнаружены, определяется чувствительность микроорганизмов по отношению к лекарствам. Для лечения применяются антибиотики и противопротозойные препараты, а после выздоровления партнеры могут без опасения планировать беременность.
Итак, во время планирования беременности обоим партнерам рекомендуется сдать анализы на инфекции:
- герпес;
- гепатит В и С;
- ЦМВ;
- токсоплазмоз;
- краснуха;
- герпес;
- сифилис;
- ВИЧ;
- хламидиоз;
- гарднереллез;
- уреаплазмоз;
- трихомониаз;
- ВПЧ.
Общий и биохимический анализ крови сдается для определения других инфекционно-воспалительных процессов в организме.
Кроме обследования на инфекции, партнерам назначают анализы на:
- группу и резус;
- гормоны;
- свертываемость крови;
- сахар.
Мужчинам при планировании беременности рекомендуется сдать:
- спермограмму;
- кровь на группу и резус;
- мазок на инфекции урогенитального тракта;
- анализ крови на скрытые инфекции;
- анализ мочи.
В перечень диагностики для будущей мамы входят:
- мазок на определение степени чистоты влагалища;
- ПАП-тест;
- кровь на ТОРЧ-инфекции;
- мазок на скрытые инфекции;
- половые гормоны;
- резус и группа;
- УЗИ малого таза;
- кольпоскопия.
При отсутствии лечения половые инфекции приводят к бесплодию. Возбудители заболеваний поражают слизистую влагалища и со временем проникают в матку. Воспаление эндометрия вызывает нарушения в созревании функционального слоя. В результате утрачивается возможность имплантации.
Скрытые инфекции влияют на зачатие, поскольку провоцируют воспаление яичников у женщин. Из-за этого нарушается процесс формирования фолликула и возникает дисфункция. Некоторые возбудители (например, хламидиоз) в разы увеличивают риск возникновения спаечной болезни в маточных трубах.
Чаще всего бесплодие у мужчин и женщин формируется при инфекциях: трихомониаз, хламидиоз, гонорея. Не приводят к снижению фертильности, но вызывают прерывание беременности и мертворождение, если инфицирование случилось после зачатия: краснуха, цитомегаловирус, токсоплазмоз.
Основой профилактики внутриутробных отклонений и врожденных аномалий является осознанный подход к планированию беременности. Обследование родителей перед зачатием позволяет обезопасить будущего малыша.
источник
Скрытыми инфекциями называются инфекции, которые передаются половым путем и часто носят бессимптомный характер. К таким инфекциям относятся микоплазма, уреаплазма, хламидия, трихомониаз и вирусы герпеса, папилломы человека, цитомегаловирус. Проявления симптомов микоплазмы, уреаплазмы и хламидиоза начинаются после окончания инкубационного периода, длительность которого может составлять от 5-ти до 30-ти дней. Венерические инфекции могут протекать в двух основных формах – хронической и острой. Развитие острой формы заболевания происходит при свежем заражении, для хронической формы характерна стертая симптоматика заболевания.
У 60% носителей данные инфекции могут находиться бессимптомно (в скрытой форме) в течение длительного времени. Инкубационный период заболеваний составляет от 1-го до 7-ми дней. По истечении этого срока женщины замечают появление симптомов кольпита и уретрита (появление зуда, жжения, резей во время мочеиспускания, выделений из влагалища). Рассмотрим влияние скрытых инфекций на организм беременной женщины.
Хламидиозом (уреаплазмозом, микоплазмозом) поражаются внутренние половые органы, но при этом симптомы заболевания отсутствуют или незначительны: ощущается легкое жжение, едва уловимый зуд, мимолетные высыпания на половых органах. Если симптомы и проходят сами по себе, то заболевание остается. При переходе болезни в хроническую форму, симптомы стираются, ведь у организма нет смысла активно сопротивляться проникновению инфекции, он уже ослаблен ею.
Кроме влияния на мочеполовые органы, скрытые инфекции во время беременности могут поражать иммунную систему, оказывая угнетающее действие на иммунитет. Инфекция часто поражает крупные и мелкие суставы, тем самым вызывая артриты и артрозы. Половые инфекции поражают также оболочку глаз, в результате чего может возникнуть конъюнктивит, кератит, ирит. Кроме того они могут привести к появлению дисбактериоза кишечника, развитию аллергии и сенсибилизации организма.
При своевременном обнаружении скрытые половые инфекции обычно хорошо поддаются терапии. Но зачастую их обнаруживают уж слишком поздно, когда воспалительный процесс, вызванный инфекционной природой, поражает репродуктивную функцию и приносит множество проблем.
Обнаружить инфекции, передающиеся половым путем, можно с помощью лабораторных методов исследования, а именно ПЦР-диагностики и серологии. При наличии подозрений на сифилис, гепатит и ВИЧ у пациента берется анализ крови из вены. Для выявления возбудителей уреаплазмоза, хламидиоза, трихомониаза достаточно сдать соскоб из цервикального канала женщине и из уретры мужчине.
Проводить такие анализы можно 4-мя способами:
- бактериоскопия — мазок на флору (является самым распространенным и недорогим способом исследований, но показывет только трихомониаз, гонорею и гарднереллу);
- пцр–диагностика (самое высокоточное исследование для половых инфекций);
- серология (представляет собой анализ сыворотки крови, при котором проводится глубокое исследование антиген-антител и их реакций друг на друга).
Лечение скрытых инфекций всегда должно быть комплексным и проводится одновременно у обоих половых партнеров. Оно включает в себя антибактериальные препараты, иммуномодуляторы, ферменты, гепатопротекторы, витамины, препараты для восстановления микрофлоры кишечника. Часто используются физиотерапевтические методы: ультразвук, лазеротерапия, токи.
Если лечение начато поздно, когда процесс привел к большому количеству последствий, время, необходимое для полного излечения, увеличивается. Если вовремя не пролечить скрытые инфекции, они могут привести к осложнениям в различных системах организма и стать причиной бесплодия.
Профилактика заражения заболеваниями, передаваемыми половым путем, состоит в своевременном обследовании на инфекции, исключении случайных связей, надежном предохранении с использованием презервативов.
источник
Скрытые инфекции во время беременности могут стать причиной серьезных патологий в развитии ребенка и осложнений беременности. Какие анализы на инфекции при беременности необходимо сдать женщине? Как подготовится к исследованию? Какие риски и осложнения могут возникнуть на фоне инфекций? Ответы на эти и другие вопросы представлены ниже в статье.
Скрытые инфекции могут иметь разную природу возникновения. Возбудителями инфекционного процесса могут стать:
- бактерии;
- микроскопические грибки;
- вирусы;
- простейшие микроорганизмы.
Как правило, заражение происходит во время полового акта, через биологические жидкости или от матери к ребенку. Беременность и инфекции сталкиваются достаточно часто и имеют следующие симптомы:
- болевые ощущения во время мочеиспускания;
- жжение и зуд внешних половых органов – больший и малых половых губ;
- выделения из половых органов имеют необычный цвет и неприятный запах;
- неприятные ощущения во влагалище;
- во время полового акта женщина чувствует дискомфорт и боль;
- появление кровянистых выделений из влагалища;
- появление сыпи на слизистых оболочках половых органов женщины;
- болезненные ощущения внизу живота;
- общее недомогание и слабость.
Во время беременности любой из перечисленных симптомов должен насторожить. При их появлении женщине необходимо как можно скорее обратится за консультацией к гинекологу. Он назначит анализы и обследования для подтверждения или исключения соответствующего диагноза.
Скрытые инфекции при беременности часто становятся причиной развития осложнении течения перинатального периода.
Появляется вероятность внутриутробного заражения ребенка и риск самопроизвольного прерывания беременности.
Каждая женщина при постановке на учет в женскую консультацию получает направление на анализ крови и мазок на инфекции при беременности.
Это связано с тем, что в период вынашивания ребенка любой инфекционный процесс в организме может спровоцировать осложнения.
Хламидиоз провоцирует остановку развития беременности, плацентарную недостаточность, а также самопроизвольный выкидыш.
Гонорея нарушает процесс формирования плаценты, вызывая ее функциональную недостаточность. Воспалительные процессы проникают в область околоплодных вод и становятся причиной смерти плода.
Трихомониаз часто становится причиной развития у ребенка уретрита.
Микоплазмоз является причиной внутриутробной задержки развития плода. Ребенок отстаёт в размерах и может погибнуть.
Уреаплазмоз провоцирует выкидыш, из-за патологических изменений, которые протекают в тканях шейки матки.
Герпес заражает развивающийся плод и провоцирует многочисленные пороки его развития. Больше всего страдает нервная система ребенка.
Цитомегаловирус становится причиной врожденной формы ДЦП у ребенка, глухоты, а также патологий внутренних органов;
Папилломавирус является показанием к проведению операции кесарево сечения. Естественное родоразрешение при данном диагнозе запрещено.
Для диагностирования срытых инфекционных процессов беременная женщина может пройти следующие исследования:
- Микроскопический анализ – это метод диагностики, который предполагает микроскопическое исследование мазка из влагалища беременной женщины. Врач исследует клетки эпителия, которые находятся в образце. На основе полученных данных он может сделать вывод о наличии или отсутствии инфекции.
- Бактериальный посев – это исследование также основано на изучении мазка из влагалища или уретры будущей мамы. Биоматериал помещают на специальный питательный субстрат, где создаются благоприятные условия для развития бактерий. Главное преимущество метода – возможность определить наиболее эффективный антибиотик.
- Иммуноферментный анализ – это метод исследования кровяной сыворотки женщины. Он помогает определить наличие в крови антител к тем или иным возбудителям инфекционных заболеваний. При наличии антител стоит говорит о вероятности болезни.
- Реакция иммунофлюоресценции – это метод диагностики, который предполагает окрашивание биоматериала особыми веществами. В результате у врача появляется возможность увидеть патогенную микрофлору в люминесцентный микроскоп.
- Полимерная цепная реакция – для анализа этим методом чаще всего используют выделения из влагалища или кровь. В ходе исследования многократно копируется фрагмент ДНК возбудителя. Это способ позволяет определить наличие заболевания на самых ранних этапах его развития.
Метод необходимого исследования определяет врач, который ведет наблюдение за беременностью. Чаще всего исследуются микроскопическое строение влагалищного мазка и бактериальный посев.
Некоторые инфекции можно диагностировать строго определенным способом, поэтому не рекомендуется самостоятельно выбирать способ исследования.
Сдать анализ на скрытые инфекции женщина может в перинатальном центре, в женской консультации или любой платной клинике. При постановке на учет гинеколог выдает все необходимы направления будущей маме.
Обязательные анализы для беременных женщин:
Проверить наличие всех остальных инфекции женщина может по желанию. Гинекологи рекомендуют проходить обследование на скрытые инфекции еще на этапе планирования. Это дает возможность вылечить патологию до наступления беременности.
Скорость проведения анализа и готовность результатов зависит от метода диагностики. Как правило, ответ женщина может получить спустя 3 суток после сдачи биоматериала. При получении положительного результата рекомендуется пройти повторный анализ для исключения ошибки.
В большинстве случаем, беременные женщины сдают анализы на скрытые инфекции в частных лабораториях. Стоимость одного анализа варьирует от 200 до 500 рублей.
Скрытые инфекции во время беременности крайне опасны. Они могут стать причиной внутриутробных пороков развития ребенка, самопроизвольного прерывания беременности и развития осложнений для организма женщины.
Необходимо пройти специальное обследования на наличии данных патологий. При постановке на учет врач выдает беременной женщине направления на обязательные анализы и рекомендует пройти дополнительные анализы.
Лучше сдавать анализы до зачатия, т.к. лечение инфекций при беременности протекает сложнее и чревато последствиями для ребенка.
При диагностировании инфекционного процесса не стоит заниматься самолечением. Только специалист может подобрать правильную и эффективную схему терапии.
источник
Рождение ребенка – одно из самых значимых событий в жизни. И многие пары готовятся к нему заранее. Если будущие родители позаботятся о планировании семьи и сдадут ряд анализов, вероятность успешного протекания беременности и рождения здорового ребенка увеличится в несколько раз.
ПОЛНЫЙ СПИСОК АНАЛИЗОВ МОЖЕТЕ СКАЧАТЬ И РАСПЕЧАТАТЬ С НАШЕГО ЯНДЕКС ДИСКА — https://yadi.sk/i/f2jmnijGj5F93
Не секрет, что многие рожденные дети не были запланированы родителями. Однако с каждым годом количество пар, которые серьезно подходят к зачатию ребенка, увеличивается. Чем лучше будут подготовлены потенциальные родители, тем больше шансов, что будущая мама легче перенесет беременность и родит здорового малыша. Для того чтобы определить, насколько будущие родители готовы к зачатию, необходимо сдать целый ряд анализов и нанести визит к нескольким врачам.
Планирование семьи для женщины начинается с посещения кабинета гинеколога. Вы существенно поможете врачу, если еще до приема вспомните обо всех своих заболеваниях и посчитаете длительность менструального цикла. Не забудьте прихватить медицинскую карту. Предоставленные сведения помогут доктору составить полную картину обследования.
Итак, список анализов:
- Гинеколог – консультация гинеколога очень важна, это профилирующий врач, который будет вести всю беременность.
- Стоматолог – своевременное обследование ротовой полости и лечение больных зубов избавит от риска возникновения опасной инфекции.
- Отоларинголог. Заболевания ЛОР-органов тоже опасно и даже в хронической форме будет постоянным источником инфекции.
- Кардиолог. Дополнительная нагрузка на сердечно-сосудистую систему женщины во время беременности и родов может навредить, если имеются заболевания или патологии в этой сфере.
- Аллерголог.
- мазок из влагалища на флору;
- общий, биохимический анализ крови;
- общий анализ мочи;
- соскоб с шейки матки на ПЦР-исследование;
- цитология соскоба;
- гормоны щитовидной железы;
- УЗИ молочной и щитовидной железы, органов малого таза, чтобы исключить наличие патологии;
- наличие антител к токсоплазмозу, вирусу герпеса, краснухи, цитомегаловируса, папилломавируса человека;
- антитела к ВИЧ, сифилису, гоноккокам, микоплазме, гарднерелле;
- антитела кишечной палочке, стафилококку;
- анализ на свертываемость крови;
- анализ на гепатит В и С;
- анализ ВИЧ;
- анализ на сифилис;
- ПЦР на скрытые инфекции;
- кольпоскопия;
- ПЦР-исследование соскоба, произведенного из шейки матки – на наличие возбудителей герпеса, цитомегаловируса, хламидиоза, микоплазмоза, уреаплазмоза;
- исследование уровня гормонов щитовидной железы ТТГ (тиреотропный гормон гипофиза, регулирующий функцию щитовидной железы), Т3 (тироксин), Т4 (трийодтиронин).
1. В первую очередь вас осмотрят на кресле и проведут кольпоскопию. Это диагностический осмотр с применением специального прибора – кольпоскопа. С помощью этой процедуры и взятия цитологического мазка производится оценка состояния шейки матки. Основная задача перед планированием ребенка – устранить источники инфекций и причину воспалительных заболеваний. Поэтому вам выпишут несколько направлений на сдачу анализов и на прохождение ультразвуковой диагностики.
2. В стандартный список анализов перед беременностью входят общий анализ мочи и крови. Первый анализ отражает общее состояние организма и позволяет выявить заболевания мочеполовых путей. А анализ крови определяет уровень гемоглобина и помогает отследить происходящие в организме воспалительные процессы. Также обязательны анализ крови на сахар, биохимический анализ крови, позволяющий оценить работу важнейших органов и коагулограмма. Последний анализ определяет свертываемость крови.
3. ПЦР-диагностика инфекций – одна из самых необходимых процедур. Это исследование крови на множество опасных инфекций, которые представляют немалую опасность для развития и жизни плода.
Одной из важнейших составляющих подготовки к зачатию является проверка организма на наличие TоRCH-инфекций. Аббревиатура TоRCH образована из наиболее опасных для ребенка инфекционных заболеваний: токсоплазмоз (Toxoplasma), краснуха (Rubella), цитомегаловирус (Cytomegalovirus) и генитальный герпес (Herpes). Если у женщины при беременности обнаруживается хотя бы один из перечисленных возбудителей, то, скорее всего, ей придется сделать аборт. А если беременность еще не наступила, зачатие следует отложить до выздоровления.
Результаты ПЦР-диагностики уточнят, не болеете ли вы и другими болезнями:
Если вы не уверены, что в детстве переболели краснухой, обязательно сдайте анализ, чтобы уточнить, существует ли риск заражения во время беременности. Болезнь может привести к внутриутробным порокам развития плода. В случае если вы уже перенесли краснуху, можно спокойно планировать ребенка. Если же вы ею никогда не болели, лучше сделать прививку, чтобы избежать заражения во время вынашивания плода. Беременеть разрешено через три месяца после введения вакцины.
4. УЗИ органов малого таза выявляет заболевания и патологические процессы, препятствующие зачатию и нормальному протеканию беременности. Исследование назначается на 5-7 и 21-23 дни цикла. На первом этапе происходит оценка общего состояния органов малого таза.
На втором этапе определяется трансформация эндометрия и наличие желтого тела (произошла ли овуляция). Во время проведения УЗИ врачи нередко диагностируют проблемы, требующие хирургического вмешательства: киста яичника, миома матки, полип слизистой оболочки матки.
5. Вашу кровь в обязательном порядке проверят на такие опаснейшие заболевания, как гепатит В (HbSAg), гепатит С (HCV), ВИЧ и сифилис (RW).
6. Необходимо выяснить группу и резус-фактор крови как у женщины, так и у ее мужа. Положительный резус-фактор у жены и отрицательный у мужа поводов для беспокойства не вызывает. А вот если по результатам анализов крови у будущей матери обнаружен отрицательный резус, а у мужчины – положительный, то при наступлении беременности возможен резус-конфликт.
Особенно это касается женщин, перенесших когда-либо переливание крови, беременность, аборт или иную хирургическую операцию, ведь вероятность образования в их крови специфических антител увеличивается. Между резус-положительным ребенком и резус-отрицательной матерью может возникнуть резус-конфликт, приводящий к иммунным осложнениям, например, к гемолитической болезни новорожденных.
При отрицательном резусе женщины, положительном резусе мужчины и при отсутствии титра резус-антител перед беременностью проводят резус-иммунизацию. Конфликт по группе крови встречается реже, однако доктора должны учитывать и этот факт.
7. Следующим немаловажным критерием оценки репродуктивной способности женщины является определение в ее крови концентрации гормонов. Анализы гормонов необязательны. Обследование могут назначить при нарушении менструального цикла, излишнем весе, неудачных попытках зачать ребенка более года и предыдущих беременностях с неудачным исходом.
Конкретный список гормонов, на которые нужно будет сдать анализы, определит врач на основе ваших обстоятельств и состояния здоровья. Большинство гормонов исследуют на 5-7 день и на 21-23 дни цикла. В этом списке могут быть:
- пролактин, влияющий на овуляцию;
- тестостерон, высокий показатель которого может являться причиной выкидыша;
- ДГЕА-сульфат, от которого зависит работа яичников;
- прогестерон, отвечающий за сохранение беременности;
- эстрадиол, определяющий развитие матки, маточных труб и эндометрия;
- пролактин, отвечающий за процесс овуляции;
- гормоны щитовидной железы, регулирующие обмен веществ;
- лютеинизирующий гормон (ЛГ), оказывающий влияние на овуляцию.
8. Подготовка к зачатию ребенка будет неполной без исследования потенциальной будущей матери на факторы невынашивания плода. Для этого у нее берут анализы, определяющие содержание антител к кардиолипину, хорионическому гонадотропину, фосфолипидам и выявляют волчаночный антикоагулянт.
9. Комплексное обследование завершается посещением ЛОР-врача, стоматолога и терапевта. Лор-врач определит, страдаете ли вы хроническими заболеваниями горла, носа и уха. Нельзя допустить, чтобы тяжело перенесенные мамой ОРЗ и ОРВИ не нарушили развитие нервной системы плода.
В период беременности трудно осуществлять полноценное лечение зубов, и в то же время инфекции в ротовой полости провоцируют воспалительные процессы. Потому решать стоматологические проблемы в идеале нужно до того, как женщина окажется в положении.
Общие анализы мочи и крови нужно показать терапевту. На основании проведенных исследований и осмотра специалист сделает заключение о состоянии вашего здоровья. Возможно, вам будет назначена дополнительная диагностика и соответствующее лечение.
Вынашивать будущего ребенка предстоит женщине. Тем не менее половина получаемого малышом генетического материала принадлежит мужчине. Не все мужья любят посещать врачей, поэтому жена может успокоить мужа тем, что сдача анализов и посещение клиники мужчиной происходит гораздо быстрее и легче.
Что понадобится сдать будущему отцу:
- Общий анализ крови и мочи, определяющие состояние здоровья, наличие в организме инфекционных и воспалительных заболеваний.
- Определение группы крови и резус-фактора для выявления возможности резус-конфликта между матерью и плодом.
- Анализ крови на заболевания, которые передаются половым путем. Если мужчина заражен какой-либо инфекцией, до зачатия ему необходимо вылечиться.
- Дополнительные исследования, назначенные доктором. Среди них может быть гормональный анализ крови, спермограмма (исследование спермы) и анализ секрета предстательной железы. Если все анализы в норме, а беременность так и не наступает, мужчине придется сдать анализ на совместимость супругов.
Сдать генетические анализы следует супружеским парам:
- имеющим в роду наследственные заболевания (психические болезни, гемофилия, миопатия Дюшенна, сахарный диабет и другие);
- где мужчина и женщина находятся в зрелом возрасте, ведь стареющие клетки хромосом увеличивают риск возникновения патологии при образовании зародыша;
- родственники которых страдают от задержки умственного и физического развития без видимых внешних причин;
- у которых уже были две или более регрессирующих беременности;
- у которых ребенок болеет наследственным заболеванием.
При наличии веской причины для генетического исследования, пренебрегать визитом к врачу-генетику не стоит. Помните, что наследственные заболевания могут проявиться через несколько поколений у вашего ребенка.
Если результаты анализов оказались в норме, можете смело начинать подготовку к зачатию. Всем будущим родителям рекомендуется в течение нескольких месяцев не курить, не употреблять алкоголь, не пить лекарств, не посещать баню и беречь свое здоровье. Придерживайтесь правильного питания и принимайте витамины. Планирование беременности означает заботу о вашем будущем ребенке!
ПОЛНЫЙ СПИСОК АНАЛИЗОВ МОЖЕТЕ СКАЧАТЬ И РАСПЕЧАТАТЬ С НАШЕГО ЯНДЕКС ДИСКА — https://yadi.sk/i/f2jmnijGj5F93
Врач-акушер подробно рассказывает о подготовке женщин к беременности. Приведен перечень анализов, которые необходимо сдать перед беременностью: ЗППП, Torch-инфекции, гормоны, вагинальный кандидоз. Также необходимо посетить стоматолога, гинеколога, терапевта и др. Соблюдать правила личной гигиены и вести здоровый образ жизни.
С чего же нужно начинать планирование беременности будущим родителям, чтобы снизить риск рождения нездорового ребенка. Необходимо начинать с самого себя, со своего образа жизни. Оптимально пройти медицинское обследование за 2-3 месяца до планируемого зачатия. Объем обследования на этапе планирования беременности подбирается индивидуально, исходя из возраста родителей, наличия хронических заболеваний, наследственности и проч. Поэтому план обследования при планировании беременности подбирается индивидуально.
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
источник
Анализы при инфекциях при беременности исследуют в лаборатории. Для диагностики могут взять как кровь, так и иной биоматериал (влагалищный секрет, мочу, кусочек ткани и пр.). Предварительно важно подготовиться. Об этом должен сказать врач на приеме. Помимо анализов, диагностировать ту или иную патологию гинеколог может по имеющейся симптоматике. Только своевременное выявление заболевания защитит вашего малыша.
Кровь на инфекции при беременности сдается в обязательном порядке сразу при постановке на учет. Если женщина сделала это до зачатия, то во время вынашивания плода этого уже можно не делать.
Чем раньше будут известны результаты, тем лучше это для плода. Скрытые инфекции могут существенно навредить ребенку.
Рассмотрим несколько схем обследований при некоторых болезнях:
Первым делом женщина рассказывает об имеющейся симптоматике. Сбор анамнеза осуществляется в кабинете врача. После гинеколог просит женщину раздеться и прилечь на гинекологическое кресло. Проводится осмотр. При сифилисе на слизистых обнаруживаются своеобразные язвы. Целесообразно взять материал с этих изъязвлений и отправить на серологическое исследование. Таковое будет эффективным уже спустя 10 часов после появления первого изъязвления.
Самым быстрым исследованием является темнопольная микроскопия. Достоверность 100-процентна, время ожидания результата не более дня. Если по каким-либо причинам этот анализ провести не выходит, на помощь идет ПЦР-диагностика. Врач берет соскоб с кожи и отправляет в лабораторию.
Если у беременной есть подозрение на сифилис, то чаще всего ей дается направление на сдачу крови на RW. Сдать ее придется не один раз, так как с первого раза антитела могут не выявиться. Иногда прослеживается “серологическое окно”, при котором результаты идут ложноотрицательные.
Есть и иные виды исследований, но в данном случае они не будут актуальными.
Если патология подтвердилась, то рожать придется в специализированной клинике.
Если беременная обратилась к ведущему ее беременность гинекологу с жалобами на высыпания на половых органах, врач может поставить предварительный диагноз — вирус герпеса.
Действия врача будут такими:
- Собирается анамнез. Выслушиваются все жалобы. Выясняется, когда впервые появились высыпания, и не было ли половой связи с сомнительным партнером.
- Проводится осмотр на кресле.
- Берется биоматериал из половых путей на вирус простого герпеса. Тут будет применяться методика ПЦР (полимеразная цепная реакция).
- Дается направление на сдачу крови. В этом исследовании будут определять иммуноглобулины класса G и M. Если выявлен класс М — инфицирование первичное. Если G — заражение произошло давно.
Женщине показано лечение противогерпетическими средствами. Если она заразилась в первом триместре, то высок риск того, что малыш родится с аномалиями.
Основа обследования при подозрении на гонорею — опрос пациента и его осмотр.
Далее может быть назначено:
- Бактериоскопическое и бактериологическое исследование. Берутся мазки из уретры, влагалища или прямой кишки.
- Серологическая диагностика.
- ПИФ (иммунофлюоресцентный анализ).
- ПЦР.
- Иммуноферментный анализ.
к содержанию ↑
Беременность — период, когда нежелательны никакие заболевания, в особенности инфекционные. Чтобы убедиться в том, что состояние женщины удовлетворительное, и плод растет и развивается в соответствующих условиях, проводят различные исследования.
Во время беременности женщина обязательно сдает такие анализы:
- общие (кровь + моча);
- на резус фактор и группу крови;
- коагулограмму;
- мазок на флору из влагалища;
- пап-тест, мазок на атипичные клетки;
- мазок на инфекции;
- биохимический анализ крови;
- кровь на различные инфекции (сюда входит: гепатит, скрытые инфекции, сифилис, СПИД).
При необходимости могут дать направление на:
- сдачу крови на вирус герпеса;
- определение уровня некоторых гормонов в крови;
- анализ мочи по Нечипоренко;
- выявление половых инфекций;
- комплексный анализ (интерфероновый статус) и пр.
Ниже рассмотрим конкретно некоторые анализы, которые сдаются при беременности.
Для выявления хламидиоза целесообразно сдавать именно кровь. Такая диагностика является наиболее информативной. При выявлении незначительного количества антител IgA и высокого IgG, ставится диагноз — хронический хламидиоз. При большом количестве IgA говорят об острой фазе хронического хламидиоза или о первичном инфицировании.
Есть и иной метод выявления хламидий — мазок. Но он не всегда может показать правдивый результат.
Чтобы определить заболевание кожных покровов, иногда достаточно собрать анамнез и осмотреть пациентку. Часто высыпания имеют прямую связь с лекарственными препаратами, воздействием некоторых аллергенов, внешними факторами. Если в семье кто-либо имеет кожное заболевание и находится на стадии лечения, то и беременной женщине эта инфекция могла передаться. Физикальное обследование проводится в кабинете. Тут придется оголить все части тела, в том числе интимные зоны (при необходимости).
В сомнительных случаях женщину отправляют на лабораторные исследования. Могут:
- сделать биопсию (взять небольшой участок материала из места локализации образований или высыпаний);
- взять мазок с пораженных зон;
- произвести посев соскоба (тут высевают грибки, бактерии, вирусы);
- сделать пробу Цанка;
- отдать предпочтение микроскопическому исследованию кожных покровов;
- просмотреть эпидермис под лупой Вуда.
Иногда сдается кровь на инфекции.
Если у женщины появились неприятные ощущения в области наружных половых органов, в виде жжения и зуда. Половые губы отекают, имеют место выделения с рыбным запахом, то нелишним будет сделать посев на бактериальный вагиноз.
Для того, чтобы взяли материал для исследования, женщине нужно прийти в гинекологический кабинет и раздеться ниже пояса. После беременную приглашают на гинекологическое кресло.
Тут же врач осматривает женщину. Во влагалище вводится специальный инструмент — зеркало с изогнутыми лопастями. Там лопасти расширяются, специалист видит влагалище изнутри и маточную шейку. Производится сбор материала для исследования. Это делается при помощи ватного тампона, накрученного на длинную палочку.
Если слизистые раздражены, то во время введения гинекологического инструмента женщина может чувствовать дискомфорт и даже болезненность.
Подобные заболевания нужно выявлять еще до беременности или на ранних ее сроках. Лишний раз проникать во влагалище посторонними предметами не рекомендуется.
Полученный образец наносится на стекло и отправляется в лабораторию для исследования.
Бактериального вагиноза нет, если бактерий выявлено минимальное количество, в особенности типа Gardnerella. Не должно быть ключевых клеток и рыбного запаха, во время введения в выделения гидроокиси калия.
О бактериальном вагинозе будут говорить такие показатели:
- выявлены редкие, сероватые выделения;
- в материале присутствуют пузырьки;
- есть рыбный запах;
- имеют место много бактерий;
- влагалищная кислотность — более 5.
Если не выявить и не вылечить бактериальный вагиноз, есть риск появления преждевременного родового процесса.
TORCH-инфекции, то есть скрытые — самые опасные. Сдавать анализ стоит обязательно и желательно еще в момент планирования беременности. В него входит четыре инфекции:
Детальнее об этом анализе читайте в статье “Анализ крови на torch-инфекции”.
Исследование крови на гепатит входит в скрининг при беременности. Если результаты последнего показали положительный результат, то есть смысл обследоваться глубже.
Положительный ответ может иметь место в случае недавней вакцинации от гепатита В. Если вы делали такую прививку. То не забудьте поставить в известность врача.
Иногда делают развернутые анализы на выявление в крови антител hbs и hcv.
Лечиться нужно в обязательном порядке, так как гепатит В или С может передаться внутриутробно плоду. Иной вариант — негативное воздействие на его развитие.
Часто женщинам, у которых диагностировали гепатит, не дают возможности родить самостоятельно. Прохождение по родовым путям матери — 100-процентное заражение ребенка.
Чтобы выявить половые инфекции можно взять кровь ИФА (иммуноферментный анализ) или же ПЦР мазок (полимеразная цепная реакция) из влагалища или уретры.
- микоплазмоз;
- хламидиоз;
- уреаплазмоз;
- гонорею и др.
Именно ИППП часто препятствуют успешному вынашиванию плода. Беременность может прерваться на раннем сроке, как результат — выкидыш.
При приеме на работу в любое государственное учреждение, перед операциями, в том числе и перед беременностью, обязательно сдается анализ на ВИЧ.
Кровь берется из вены. Скрининг производится ИФА методом. Если у женщины положительные результаты, кровь отправляют в специальную лабораторию, где делается развернутое исследование — иммуноблот. Пока идет исследование, поликлиника ждет. Через время дается точный ответ.
Если ВИЧ-инфекция присутствует, женщину переводят в СПИД-центр, где она будет наблюдаться в дальнейшем. Беременность не прерывается. Женщина может и дальше вынашивать плод. Назначается терапевтическое лечение при помощи противовирусных препаратов.
Риск того, что малыш заразится в утробе, составляет 30-40%. Антитела в крови ребенка есть, но это не говорит о его инфицировании. Это признак передачи антител от матери.
Рожать в обычном роддоме таким женщинам запрещено. Это происходит в СПИД-центре или в инфекционном отделении.
Анализы при подозрении на инфекции при беременности нужно сдавать с предварительной подготовкой.
Если будет браться мазок из влагалища, то за сутки до этого нельзя:
- Пользоваться вагинальными свечами, таблетками или тампонами.
- Делать спринцевания.
- Мазать наружные половые органы или вводить во влагалище мази.
- Заниматься сексом.
- Пользоваться интим-гелями и иными гигиеническими средствами.
Непосредственно перед посещением кабинета гинеколога не следует опорожнять мочеиспускательный пузырь, вытирать наружные половые органы салфетками или бумагой. Ограничений в питании или физической активности не предусмотрено.
Общими правилами сдачи крови будут:
- Идите сдавать ее только натощак. Лучшее время с 8 до 12.00. С вечера наедаться не стоит. Ужин должен быть легким, в районе 6 часов вечера.
- Исключите любые физические нагрузки и стрессы накануне.
- Не употребляйте алкогольные напитки, откажитесь от курения.
- Предупредите лаборанта, если принимаете какие-либо лекарства.
- Не идите сдавать кровь, если в этот день сделали ультразвуковое исследование или какую-либо физиопроцедуру.
Если нужно сдать мочу, то не забудьте тщательно вымыть наружные половые органы. Собирается утренняя моча. Накануне не стоит:
- пить много жидкости;
- принимать мочегонное и иные препараты;
- совершать половой акт.
Собирается средняя порция мочи в стерильную емкость. Если делается биохимический анализ мочи, то собрать придется урину за 24 часа.
Анализ на инфекции целесообразно сдавать еще до зачатия. Если сделать это вовремя не получилось, постарайтесь стать на учет как можно раньше и пройти все обследования в первые недели. Важно выявить все заболевания сразу, чтобы они никак не повлияли на развитие плода.
источник