У большинства людей понятие «ревматоидный фактор» ассоциируется с ревматоидным артритом (РА) – хроническим дегенеративно-деструктивным заболеванием суставов. Повышенные значения РФ выявляют лишь у 60-80% пациентов с данной патологией. Высокие титры ревматоидного фактора нередко указывают на другие инфекционные, аутоиммунные и паразитарные заболевания.
Повышение РФ выявляют у 5% здоровых молодых людей и примерно 10-25% у пожилых.
Определение РФ – это неспецифический тест, который является скорее вспомогательным в диагностике многих заболеваний. На его основании нельзя поставить диагноз, а можно лишь заподозрить патологию. Пациенту с повышенным ревматоидным фактором требуется дополнительное обследование и сдача других анализов.
Определение ревматоидного фактора бывает качественным и количественным. В первом случае для диагностики используют латекс-тест, который способен определить факт повышения РФ. Для количественного анализа используют иммуноферментный анализ (ИФА), а также нефелометрическое и турбидимитерическое определение. С их помощью можно достоверно выяснить количество патологического иммуноглобулина, содержащегося в крови.
Единицы измерения РФ – МЕ/мл (международные единицы на миллилитр).
На форумах ведутся активные споры о том, что показывает анализ, как правильно его сдавать. Натощак или нет лучше брать кровь для исследования? При каких заболеваниях определяется ревматоидный фактор, какую роль он играет в постановке диагноза? В каких случаях необходимо определение РФ у детей и взрослых? Давайте по порядку разберемся во всем этом.
Что показывает анализ на РФ? Он помогает выявить воспалительные процессы и серьезные аутоиммунные нарушения в организме. У больных с ревматоидным артритом анализ указывает на активность деструктивных процессов в суставах, позволяет оценить тяжесть заболевания и спрогнозировать его течение. В других случаях повышение РФ предшествует воспалению суставов и развитию суставных заболеваний.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
В медицине ревматоидным фактором называют совокупность аномальных антител (иммуноглобулинов), которые вырабатываются клетками внутрисуставной оболочки и синовиальной жидкости суставов. Позже к синтезу подключается селезенка, лимфоидная ткань и костный мозг. Пул аномальных иммуноглобулинов на 90% представлен IgM-РФ. В остальные 10% входят IgA-РФ, IgE-РФ и IgG-РФ.
Патологический механизм синтеза РФ запускается при определенных заболеваниях и сбоях в работе иммунной системы. Образовавшись в суставах, ревматоидный фактор проникает в кровь, где начинает вести себя, как антиген. Он связывается с собственными иммуноглобулинами класса G, образуя с ними иммунные комплексы.
Получившиеся соединения с током крови проникают в суставные полости, где оседают на синовиальных оболочках. Там они вызывают развитие цитотоксических реакций, вызывающих воспаление и ведущих к постепенному разрушению суставов. РФ склонен оседать на эндотелии сосудов, вызывая их повреждение. Уровни РФ в крови и синовиальной жидкости обычно коррелируют.
Качественное определение ревматоидного фактора базируется на способности аномальных антител реагировать с Fc-фрагментом IgG. Последний является своеобразным маркером хронических воспалительных процессов, перенесенных инфекций, аутоиммунных нарушений, онкологических заболеваний.
Практически у всех здоровых людей в крови присутствует незначительное количество аномальных антител. Их не выявляют качественные тесты, которые оказываются положительными лишь при РФ выше 8 МЕ/мл. По разным данным, нормальным считается уровень ревматоидного фактора в крови менее 10-20 Ед/мл.
В разных лабораториях нормальные значения РФ могут немного различаться. Это объясняется применением различного оборудования и химических реактивов. Поэтому каждая лаборатория указывает в бланках референсные показатели. Именно на них и нужно ориентироваться при оценке результатов анализа.
Методы определения РФ делятся на качественные и количественные. К первым принадлежит латекс-тест и классическая реакция Ваалера-Роуза, которая уже практически не применяется. Данные анализы позволяют с определенной достоверностью выявить повышение ревматоидного фактора.
Для точного выявления уровня РФ используют количественное определение (нефелометрическое или турбидиметрическое). Еще более совершенным тестом является ИФА – иммуноферментный анализ. Он позволяет выявить концентрацию не только IgM- РФ, но и других патологических иммуноглобулинов. Это открывает новые диагностические возможности и делает анализ более информативным.
Наиболее простое, дешевое и быстрое в выполнении исследование, для которого используют РФ-латексный реактив, содержащий человеческий IgG. В качестве исследуемого материала берут сыворотку крови. Содержащиеся ней аномальные иммуноглобулины реагируют с Fc-фрагментами IgG, которые находятся в реактиве.
Если в сыворотке содержится более 8 Ед/мл ревматоидного фактора, происходит выраженная реакция агглютинации (склеивание нормальных и патологических иммуноглобулинов между собой). Визуально ее можно увидеть в качестве положительного теста. Длительность исследования составляет около 15-20 минут.
Латекс-тест имеет свои недостатки. К ним относится низкая информативность и высокая частота ложноположительных результатов. В отличие от количественных методов, латекс-тест не дает возможности выявить уровень РФ в плазме крови.
Методы основаны на измерении интенсивности светового потока, проходящего сквозь плазму крови с взвешенными твердыми частицами. Она уменьшается вследствие поглощения и рассеивания света. Нефелометрия и турбидиметрия позволяют оценить «мутность» исследуемого материала по специальному калибровочному графику, определив количество IgM-РФ в плазме.
Данные методы более информативны и точны, чем латекс-тест. Они относятся к количественным анализам, дают возможность достоверно определить концентрацию ревматоидного фактора в плазме крови. Они подходят для контроля уровня РФ в динамике. Периодические обследования больного позволяют оценить темпы прогрессирования аутоиммунных заболеваний и эффективность проводимой терапии.
Все предыдущие методики направлены на определение IgM-РФ, который составляет 90% всего пула патологических иммуноглобулинов. Однако они не в состоянии выявить аутоантигены других классов. Этого недостатка лишен иммуноферментный анализ. С помощью ИФА можно обнаружить IgG-РФ, IgE-РФ и IgA-РФ.
Повышение уровня патологического IgG обычно указывает на повреждение эндотелия сосудов. Это характерно для аутоиммунных заболеваний, сопровождающихся развитием васкулитов. Высокая концентрация IgA обычно говорит о тяжелом и прогностически неблагоприятном течении ревматоидного артрита.
Сдать анализ на РФ необходимо людям, у которых врачи подозревают наличие суставных заболеваний, системных болезней соединительной ткани, иммунных нарушений, хронических воспалительных процессов, злокачественных новообразований, глистных инвазий. У детей определение РФ необходимо при подозрении на ювенильный ревматоидный артрит.
Перед сдачей крови нужно проконсультироваться с лечащим врачом. Он уточнит цену исследования и расскажет, сколько оно делается, что показывает. Получив результаты, он проведет их расшифровку, выберет тактику дальнейших действий. Возможно, врач поставит окончательный диагноз или назначит дополнительные анализы.
Определение РФ показано при появлении таких симптомов:
- периодические артралгии – боли в суставах любой локализации;
- постоянное повышение температуры тела до 37-38 градусов;
- ежедневная утренняя скованность в суставах;
- беспричинные боли в мышцах, животе, пояснице;
- появление на коже мелких кровоизлияний или сыпи неаллергической природы;
- гиперкератоз – чрезмерное утолщение кожи на разных участках тела;
- патологическая сухость кожных покровов, глаз, слизистой ротовой полости;
- резкая потеря массы тела, постоянная слабость и апатия.
Перечисленные симптомы могут указывать на дегенеративно-деструктивные заболевания суставов или системные аутоиммунные болезни. Сыпь и петехии на кожных покровах являются частыми признаками васкулитов, патологическая сухость кожи и слизистых нередко указывает на синдром Шегрена.
Помимо анализа крови на ревматоидный фактор, врачи могут назначить и другие исследования. Полноценное обследование пациента включает общий и биохимический анализы крови, анализ мочи, флюорографию, рентгенографическое исследование суставов, в которых человек чувствует скованность или боли.
При обследовании пациента с помощью латекс-теста нормой считается отрицательный результат. Это значит, что количество ревматоидного фактора в крови не превышает допустимые границы (в конкретном случае – 8 Ед/мл). Однако латекс-тест в 25% случаев дает ложноположительные результаты. Как показала практика, он больше подходит для скрининговых исследований, чем для диагностики в условиях клиник.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если говорить о биохимическом анализе крови, у взрослых мужчин и женщин нормальным считается содержание РФ в пределах 0-14 Ед/мл. У детей этот показатель не должен превышать 12,5 Ед/мл. С возрастом у мужчин и женщин количество РФ в крови постепенно повышается и к 70 годам может достигать 50-60 Ед/мл.
Для взрослого здорового человека допускается содержание РФ в крови в пределах 25 МЕ/мл. Подобные цифры являются вариантом нормы при отсутствии тревожных симптомов, указывающих на какие-либо заболевания. При наличии сыпи, болей в суставах или признаков воспаления в анализах крови больному требуется дообследование.
Негативный латекс-тест или уровень РФ менее 14 Ед/мл в биохимическом анализе свидетельствует о его нормальном содержании в крови. Однако понижен ревматоидный фактор еще не говорит о том, что вы здоровы. Существуют серонегативные ревматоидные артриты и спондилоартриты, при которых наблюдается яркая клиническая картина болезни, но РФ находится в пределах нормы. О них речь пойдет чуть позже.
В случае подозрительно высокого уровня РФ при количественном определении человеку требуется дополнительное обследование. Иногда искаженные результаты являются следствием неправильной подготовки к сдаче анализа. В этом случае пациенту объясняют, как сдавать кровь, и повторяют исследование.
Таблица 1. Расшифровка результатов у взрослых мужчин и женщин: норма и патология
| Показатель, МЕ/мл | Что означает | |
| 100 | Сильно повышенный уровень | Указывает на тяжелое течение аутоиммунных или ревматических заболеваний. Является неблагоприятным прогностическим критерием. Выраженное повышение уровня РФ позволяет предвидеть тяжелое течение и быстрое прогрессирование ревматоидного артрита у больных |
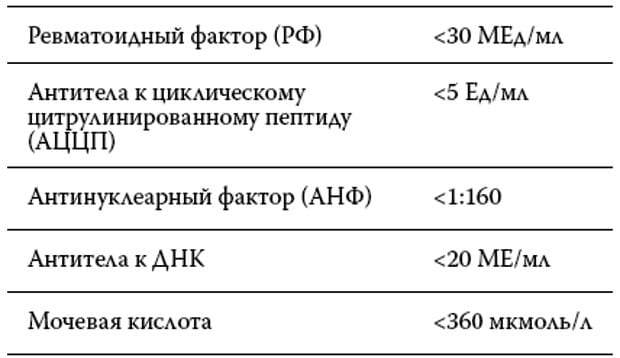
Вместе с определением уровня ревматоидного фактора врачи назначают анализы крови на СРБ (С-реактивный белок), АЦЦП (антитела к циклическому цитруллинированному пептиду) и антистрептолизин-О. Эти исследования особенно важны в диагностике ревматоидного артрита.
Некоторые пациенты обращаются к врачу с ярковыраженной клинической картиной ревматоидного артрита, сдают анализ на РФ, и он оказывается отрицательным. Что это значит? То, что человек полностью здоров, никакого артрита у него нет? Или же ему все-таки стоит беспокоиться о своем здоровье?
Отрицательный РФ не всегда говорит об отсутствии ревматоидного артрита или другой аутоиммунной патологии.
На начальных этапах развития РА ревматоидного фактора в крови может и не быть; его выявляют позже, при последующих обследованиях пациента. Поэтому стоит запомнить, что однократное определение РФ не всегда информативно. Больным, у которых есть выраженные симптомы заболевания, необходимо снова сдать анализы спустя полгода и год.
Говоря о ревматоидном артрите, стоит упомянуть, что он бывает серопозитивным и серонегативным. Для последнего характерны нормальные уровни РФ в крови при наличии у больного выраженной клинической симптоматики и рентгенологических признаков дегенеративных изменений суставов. Серонегативные варианты заболевания более типичны для женщин, у которых ревматоидный артрит дебютировал в пожилом возрасте.
У каждого пятого больного с ревматоидным артритом врачи диагностируют серонегативную форму болезни. Нормальные уровни ревмофактора также наблюдаются при серонегативных спондилоартропатиях (ССА), деформирующем остеоартрозе и воспалении суставов неревматической природы. Для всех перечисленных болезней характерно наличие суставного синдрома и других патологических симптомов. У больных со спондилоартропатиями выявляют носительство HLA-B27 антигена.
- ювенильный анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- реактивные артриты (постэнтероколические и урогенитальные);
- псориатический артрит;
- SAPHO- и SEA-синдром;
- артриты на фоне хронических воспалительных заболеваний кишечника (неспецифический язвенный колит, болезнь Крона, болезнь Уиппла).
Серонегативные спондилоартропатии чаще всего поражают молодых мужчин. В 62-88% случаев манифестация заболевания происходит в 16-23 года. Реже патологии встречаются у женщин и мужчин старшего возраста.
Что может значить повышение уровня ревмофактора в крови? Обычно оно указывает на наличие ревматоидного артрита, инфекционных, аутоиммунных или онкологических заболеваний. Установить и подтвердить диагноз удается с помощью дополнительных анализов и других методов исследования.
Некоторые авторы уверены, что существуют популяции физиологического и патологического РФ. Этим можно объяснить факт бессимптомного повышения уровня ревматоидного фактора у лиц без каких-либо заболеваний. Ученым пока что не удалось обнаружить различия между ревматоидными факторами, выделенными от больных и здоровых людей.
На многочисленных форумах ведутся активные рассуждения о причинах повышения РФ. При каких заболеваниях наблюдается высокий уровень ревматоидного фактора, как их лечить? Поможет ли адекватная терапия избежать разрушения суставов и прогрессирующего нарушения их функций? Как снизить высокий уровень РФ в крови? Эти и многие другие вопросы интересуют многих людей. Давайте попробуем на них ответить.
Очень часто причиной выраженного повышения РФ в плазме крови является ревматоидный артрит. Распространенность заболевания в популяции составляет 1-2%. В 80% случаев РА поражает женщин в возрасте старше 40 лет. Мужчины страдают от данной патологии редко.
К коллагенозам относятся системные заболевания соединительной ткани, в том числе и ревматоидный артрит. Чаще всего повышенный уровень ревмофактора наблюдается у больных с синдромом Шегрена. По статистике, его выявляют 75-95% пациентов. Для синдрома Шегрена характерно поражение слюнных и слезных желез. Заболевание проявляется чрезмерной сухостью кожи и слизистых оболочек. Практически у всех больных развивается синдром сухого глаза.
Реже увеличение концентрации РФ в крови наблюдается при системной красной волчанке и дерматомиозите.
Заподозрить коллагеноз можно при наличии мышечных и суставных болей, эритематозной сыпи и петехий на коже. У большинства пациентов наблюдается постоянное повышение температуры до 37-38 градусов. В крови больных выявляют неспецифические признаки воспаления (повышение СОЭ, С-реактивного белка, α2-глобулинов). Для постановки диагноза требуются специфические тесты.
Большинство системных заболеваний соединительной ткани имеет медленно прогрессирующее, но тяжелое течение. Даже своевременное и правильное лечение не помогает полностью избавиться от патологии. С помощью некоторых препаратов можно лишь замедлить течение этих болезней.
Очень часто высокие уровни РФ наблюдаются при некоторых острых воспалительных заболеваниях (инфекционный эндокардит, грипп, краснуха, корь). По статистике, положительный ревматоидный фактор выявляют у таких 15-65% пациентов. Реже (в 8-13% случаев) повышение ревмофактора встречается при туберкулезе и сифилисе.
Ревматоидный фактор может повышаться при некоторых системных заболеваниях, сопровождающихся поражением легких (интерстициальный фиброз, саркоидоз) и злокачественных новообразованиях. Высокие уровни ревмофактора выявляют у 45-70% пациентов с первичным биллиарным циррозом печени.
У детей повышение РФ иногда наблюдается при ювенильном ревматоидном артрите и глистных инвазиях. Высокое содержание аутоантител (IgM-РФ) в крови ребенка может быть обусловлено хроническими инфекциями, частыми вирусными и воспалительными заболеваниями. Этим объясняется повышенный уровень ревмофактора у часто и длительно болеющих детей.
Практически у всех больных с ревматизмом количество ревмофактора в крови находится в пределах нормы. Его повышение может наблюдаться при развитии вторичного инфекционного эндокардита. Известны случаи, когда увеличение уровня РФ происходило за несколько лет до появления ревматизма. Достоверной связи между этими двумя событиями пока что не установлено.
При болезни Бехтерева и системной склеродермии РФ обычно находится в пределах нормы. В редких случаях его концентрация в крови может повышаться: это происходит при массивном поражении периферических суставов.
Перед тем как лечить какое-либо суставное или аутоиммунное заболевание, необходимо удостовериться в его наличии. Выявление высокого содержания ревмофактора в крови не является основанием для постановки диагноза. О болезни можно говорить лишь при наличии характерных симптомов и результатов других, более достоверных анализов. Начинать лечение следует лишь после подтверждения диагноза. Все препараты должны назначать врачи.
Для борьбы с коллагенозами обычно используют глюкокортикостероиды и цитостатики. Эти препараты угнетают активность иммунной системы и тормозят синтез аутоантител. При тяжелом течении ревматоидного артрита очень эффективно применение биологических агентов (Ритуксимаб, Хумира, Ембрел, Ремикейд). Для борьбы с инфекционными заболеваниями требуется курс антибактериальной, противовирусной или противопаразитарной терапии.
Людям с болезнью Шегрена необходимо симптоматическое лечение синдрома сухого глаза. С этой целью им назначают препараты искусственной слезы. При сопутствующем поражении щитовидной железы больному может потребоваться прием Эутирокса – синтетического аналога ее гормонов.
Как правильно подготовиться с сдаче крови на РФ:
- На протяжении суток перед походом в лабораторию избегайте тяжелых физических нагрузок и занятий спортом.
- За 8-12 часов до планируемой сдачи анализа полностью откажитесь от употребления пищи.
- Ни в коем случае не употребляйте спиртные или энергетические напитки накануне посещения больницы.
- За час до забора крови полностью прекратите курить и старайтесь не нервничать.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
При назначении анализа на ревматоидный фактор, большинство пациентов ошибочно полагают, что тестирование связано с диагностированием суставных заболеваний, таких как артрит или артроз.
Действительно, в ходе теста можно выявить деструктивные изменения в сочленениях, но также он позволяет обнаружить некоторые системные и аутоиммунные заболевания. При выдаче направления на тестирование, человек должен знать, что такое ревматоидный фактор в анализе крови и из-за чего он появляется.
Такой показатель, как ревматоидный фактор (РФ) относится к категории аутоантител. Эти микроскопические частички формируются в сочленениях и соединительной ткани при присутствии воспалительного процесса в организме или при наличии аутоиммунных заболеваний.
Их образование происходит по следующему алгоритму:
- попадая на соединительные ткани, патогенные микроорганизмы становятся причиной развития воспалительного процесса и последующего изменения структуры клеток;
- иммунитет человека воспринимает видоизмененные клетки как чужеродные и начинает активно вырабатывать антитела к иммуноглобулину типа M;
- попадая в кровяное русло, аутоиммунные комплексы начинают стремительно атаковать и уничтожать другие иммуноглобулины.
В результате этих процессов развиваются серьезные патологии. Специалисты предупреждают, что аутоантигены, атакующие собственные антитела, крайне опасны и могут стать причиной необратимых изменений. Повышение ревматоидного фактора в крови ведет к следующим нарушениям:
- поражение и разрушение синовиальной оболочки суставов;
- развитие воспалительного процесса;
- истончение и повреждение мелких капилляров и сосудов.
При повышении РФ пациент начинает испытывать сильные боли в сочленениях. Чтобы выявить, что послужило причиной патологии и назначить подходящую схему лечения, требуется провести тестирование крови на ревматоидный фактор, что поможет выявить его концентрацию.
Разобравшись, что показывает ревматоидный фактор, становится очевидно, что в биохимическом анализе концентрация иммуноглобулинов IgM проверяется не только при подозрении на суставные патологии. Другими показаниями к проведению тестирования служат:
- наличие симптомов, указывающих на развитие ревматоидного артрита (покраснение сочленений, болезненность при сгибании и разгибании, выраженная отечность, ощущение скованности по утрам);
- оценка эффективности назначенной схемы лечения при ревматоидном артрите;
- подозрение на патологии соединительной ткани;
- подозрение на наличие сердечно-сосудистых заболеваний, таких как ревматический эндокардит и перикардит;
- появление признаков синдрома Шегрена. При этом заболевании страдают соединительные ткани. При отсутствии лечения синдром быстро переходит в хроническую форму, после чего начинается поражение различных желез;
- диагностирование аутоиммунных заболеваний.
Кроме костных, суставных и аутоиммунных патологий, тестирование может быть назначено при диагностировании следующих заболеваний:
- сифилис;
- туберкулез легких;
- цирроз печени;
- саркоидоз легких;
- системная красная волчанка.
Анализ крови на ревматоидный фактор практически никогда не проводится как самостоятельное тестирование. Чаще всего его назначают вместе с общим анализом крови и мочи, биохимическим исследованием и СОЭ (скорость оседания эритроцитов). При необходимости пациенту могут быть назначены и другие дополнительные анализы.
Анализ крови при ревматоидном артрите и других заболеваниях позволяет определить концентрацию аутоантител. Осуществление процедуры возможно при помощи одной из следующих методик:
- латекс-тест. Тестирование проводится при помощи специальной латексной полоски, на которую нанесены человеческие иммуноглобулины, смешанные с присутствующими в плазме пациента антителами. Проведение процедуры занимает не более 10 минут, а достоверность составляет около 75%. Минус этого способа заключается в том, что он не позволяет подсчитать точное число антител. Такая методика обычно проводится только в качестве экспресс-теста;
- анализ методом Ваалера-Розе. Тестирование осуществляется путем смешивания крови пациента со специальным реактивом. Проведение исследования занимает длительное время, но позволяет выявить точное количество аутоиммунных комплексов;
- нефелометрическое и турбидиметрическое тестирование. При помощи таких методик можно определить точное число аутоиммунных комплексов. Недостатком тестирования является то, что оно незначительно завышает полученные данные;
- ИФА. Иммуноферментный анализ крови – самый надежный и точный способ тестирования, позволяющий определить количество антител к иммуноглобулину типа M. Преимущество тестирования заключается в том, что медик сможет не только определить повышение компонента, но и выявить, что именно стало причиной развития патологического процесса.
Норма ревматоидного фактора одинакова у женщин и мужчин и составляет от 0 до 14 МЕ/мл, где МЕ – это международные единицы. Большинство современных лабораторий при выдаче бланка с результатами указывает концентрацию компонента именно в МЕ. Но в некоторых клиниках его до сих пор измеряют в Ед/мл, то есть в единицах действия.
- идеальная концентрация ревматоидного фактора в крови – от 0 до 10 Ед/мл;
- повышение компонента диагностируется, если анализ показал значение от 25 до 50 МЕ/мл;
- если значение ревматоидного фактора превышает 50 МЕ/мл, это говорит о наличии патологического процесса и требует проведения комплексной диагностики.
Большинство специалистов рекомендуют провести дополнительные анализы, если показатель превышает допустимую норму на 10 МЕ/мл.
Если пациенту назначен анализ крови на РФ, лучше всего провести тестирование путем ИФА, поскольку способ является более современным и точным (чаще всего его проводят в частных клиниках). Но чтобы исследование показало достоверный результат, к нему нужно правильно подготовиться.
О том, каких правил нужно придерживаться перед забором биоматериала, пациенту должен рассказать медик. Обычно подготовка предполагает соблюдение следующих правил. За сутки до процедуры стоит воздержаться от потребления жирной, острой и жареной пищи. И также под запрет попадают сладкие напитки и алкогольная продукция.
За 3 дня до теста рекомендуется перестать курить, за 3 суток до процедуры запрещено принимать лекарственные средства. Сколько времени займет расшифровка анализа, зависит от типа лаборатории, но чаще всего результаты готовы уже на следующий день.
Сказать точно, что показывает повышенный РФ без проведения дополнительных лабораторных и инструментальных исследований невозможно. Это связано с тем, что спровоцировать образование аутоиммунных комплексов могут разные причины: аутоиммунные, инфекционные, сосудистые патологии.
Чаще всего повышение ревматоидного фактора наблюдается на фоне таких нарушений:
- развитие ревматоидного артрита (диагностируется в 70% случаев у пациентов с повышенным РФ);
- воспалительные процессы в соединительных тканях;
- системная склеродермия (комплексное поражение соединительной ткани и внутренних органов);
- болезни легких, печени и почек, носящие воспалительный характер;
- саркаидоз, силикоз, антракоз;
- тяжелые инфекционные заболевания, например, малярия или туберкулез;
- злокачественные новообразования костного мозга.
Если ревматоидный фактор повышен у ребенка, это не всегда служит поводом для беспокойства. Как показывает медицинская практика, такая реакция часто диагностируется у детей, которые постоянно болеют ОРВИ.
Норма показателя у мужчин и у женщин изменяется в зависимости от того, что спровоцировало его повышения. Посмотреть, какие состояния могут стать причиной повышенного РФ, можно в специальных таблицах, но намного разумнее доверить расшифровку врачу.
| Показатель, МЕ/мл. | Возможная патология | Врачебные рекомендации |
| 15–24 | Первая стадия ревматизма, ОРВИ, ложноположительная реакция | Назначается повторное тестирование через 14 дней, лечение не проводится |
| 25–50 | Умеренный аутоиммунный процесс: острая стадия сифилиса или туберкулеза, ревматические воспаления | Схема лечения назначается только после выявления того, что спровоцировало патологию |
| 51–100 | Выраженное соединительно-тканное воспаление | Требуется немедленное лечение, которое может осуществляться как дома, так и в условиях стационара |
| Свыше 100 | Выраженные аутоиммунные процессы, свидетельствующие об обострении артрита. Такая реакция наблюдается только при суставных патологиях. | Требуется немедленная госпитализация |
Вне зависимости от того, что стало причиной подъема ревматоидного фактора, терапия направлена на устранение первоисточника патологии и улучшение состояния пациента. Обычно врачи назначают комплексную терапию, которая включает прием препаратов следующих фармкатегорий:
- антибиотики;
- нестероидные противовоспалительные средства;
- стероидные гормоны.
Анализ крови на ревматоидный фактор – важное тестирование, которое может дать информацию о воспалительных процессах и инфекционных патологиях. При помощи этого исследования выявляются нарушения, которые не всегда связаны с ревматоидным артритом. Расшифровку анализа должен проводить опытный врач, только так можно сделать достоверные выводы о состоянии здоровья.
источник
Исследование крови на содержание ревматоидного фактора – лабораторное исследование, которое используется при диагностике многих аутоиммунных и инфекционных заболеваний.
Ревматоидным фактором (РФ) называют группу антител, реагирующих в качестве антигена с иммуноглобулинами G, которые вырабатывает иммунная система. Ревматоидный фактор образуется в результате чрезмерно высокой иммунологической активности плазматических клеток в суставной ткани. Из суставов антитела попадают в кровь, где образуют с IgG иммунные комплексы, которые повреждают синовиальную оболочку суставов и стенки сосудов, в конце концов приводя к тяжелым системным поражениям суставов. Почему это происходит? Считается, что при некоторых заболеваниях иммунные клетки принимают собственные ткани организма за чужеродные, то есть за антигены, и начинают выделять антитела для их разрушения, однако точный механизм аутоиммунного процесса все еще недостаточно изучен.
Изредка (у 2–3% взрослых и 5–6% пожилых людей) повышение ревматоидного фактора в крови обнаруживается у здоровых людей.
Тем не менее, определение ревматоидного фактора в анализе крови позволяет диагностировать на ранних стадиях многие заболевания. Направление на исследование ревматоидного фактора в крови обычно дает травматолог, ревматолог или иммунолог, так как самая распространенная болезнь, которую диагностируют с помощью этого анализа – ревматоидный артрит.
Существует несколько лабораторных методик для определения ревматоидного фактора в анализе крови. Чаще всего используются количественные методы определения РФ, но для скрининга может проводиться качественное исследование – латекс-тест.
Латекс-тест – вид реакции агглютинации (склеивания и выпадения в осадок частиц с адсорбированными на них антигенами и антителами), который основан на способности иммуноглобулинов ревматоидного фактора реагировать с иммуноглобулинами класса G. Для проведения теста используется реактив, который содержит иммуноглобулин G, адсорбированный на частицах латекса. Наличие агглютинации говорит о присутствии ревматоидного фактора в сыворотке крови (качественный тест). Несмотря на то, что этот метод анализа быстрее и дешевле других, его используют сравнительно редко, так как он не дает информации о количестве ревматоидного фактора в крови.
Другой методикой, использующей реакцию агглютинации, является тест Ваалера – Розе, при котором ревматоидный фактор сыворотки крови реагирует с эритроцитами барана. В настоящее время этот метод используется редко.
Для расшифровки результатов анализа необходимо учитывать не только возраст, но и индивидуальные особенности организма, а также метод исследования, поэтому интерпретировать результаты и ставить диагноз может только врач.
Более точными и информативными являются нефелометрия и турбидиметрия – методы, позволяющие определить не только наличие ревматоидного фактора в сыворотке крови, но и его концентрацию в разных разведениях (количественный тест). Суть методов состоит в измерении интенсивности светового потока, который проходит через плазму крови с взвешенными частицами. Высокая мутность означает высокое содержание ревматоидного фактора. Нормы зависят от особенностей теста в конкретной лаборатории.
Чаще всего используется ИФА (иммуноферментный анализ). Он показывает не только уровень ревматоидного фактора, но и соотношение видов иммуноглобулинов, которые в него входят. Этот метод считается самым точным и информативным.
Для исследования крови на ревматоидный фактор производится забор крови из вены. Перед тем, как сдавать кровь, необходимо исключить прием алкоголя, курение и физические нагрузки за 12 часов до анализа. В этот период не следует пить чай, кофе и сладкие напитки, а вот чистая вода будет только полезна. Желательно на время отменить прием любых лекарств. Если это невозможно, следует сообщить врачу, какие именно лекарства принимались в последнее время. Анализ сдается натощак, перед забором крови желательно отдохнуть в течение 10–15 минут.
Как правило, РФ исследуется в комплексе с двумя другими показателями – С-РБ (С-реактивным белком) и АСЛ-О (антистрептолизином-О). Определение этих показателей называют ревматоидными пробами, или ревмопробами.
Направление на исследование ревматоидного фактора в крови обычно дает травматолог, ревматолог или иммунолог.
Кроме ревматоидных проб, для диагностики системных заболеваний и других иммунологических патологий могут назначаться следующие дополнительные исследования:
- общий анализ крови с развернутой лейкоцитарной формулой – позволяет выявить воспалительный процесс в организме и опухоли системы кроветворения;
- СОЭ (скорость оседания эритроцитов) – ее повышение также является маркером воспаления;
- биохимический анализ крови – в частности, значение имеют уровень мочевой кислоты, количество общего белка и соотношение его фракций;
- анализ на анти-ССР (антитела против циклического цитрулинового пептида) – позволяет подтвердить диагноз ревматоидного артрита;
- определение антител к клеточным органеллам.
В норме ревматоидный фактор в крови отсутствует либо определяется в очень низкой концентрации. Верхняя граница нормы одинакова для мужчин и женщин, но меняется в зависимости от возраста:
- дети (меньше 12 лет) – до 12, 5 МЕ/мл;
- 12–50 лет – до 14 МЕ/мл;
- 50 лет и старше – до 17 МЕ/мл.
Однако для расшифровки результатов анализа необходимо учитывать не только возраст, но и индивидуальные особенности организма, а также метод исследования, поэтому интерпретировать результаты и ставить диагноз может только врач.
Если исследование показало, что ревматоидный фактор в анализе крови повышен, значит, есть основания предполагать системные (аутоиммунные) патологии, т. е. связанные с поражением соединительной ткани и хроническим воспалительным процессом. К ним относятся:
- ревматоидный артрит (РА) – заболевание соединительной ткани, в основном затрагивающее мелкие суставы. Форма РА, при которой в сыворотке крови повышается ревматоидный фактор, называется серопозитивной;
- системная красная волчанка – заболевание, при котором поражаются сосуды, что приводит к характерным высыпаниям;
- болезнь Бехтерева (анкилозирующий спондилоартрит) – аутоиммунное поражение суставов, при котором больше всего страдает позвоночник. Заболевание при длительном течении приводит к деформации позвоночника и сутулости;
- системная склеродермия – характеризуется поражением кожи, сосудов, внутренних органов и опорно-двигательного аппарата;
- саркоидоз – заболевание, при котором в разных органах (чаще всего в легких) образуются гранулемы – очаги воспалительного процесса, которые выглядят как плотные узелки и состоят из фагоцитирующих клеток;
- дерматомиозит (болезнь Вагнера) – патология, при которой поражается кожа, сосуды, скелетная и гладкая мускулатура;
- синдром Шегрена – заболевания соединительной ткани, при котором главными очагами поражения являются слюнные и слезные железы, что приводит к сухости глаз и ротовой полости. Синдром Шегрена может возникать первично или как осложнение других заболеваний, например, ревматоидного артрита.
Ревматоидный фактор образуется в результате чрезмерно высокой иммунологической активности плазматических клеток в суставной ткани.
Кроме того, повышение ревматоидного фактора может быть признаком следующих заболеваний:
- васкулиты – генерализированное поражение сосудов, которое может развиваться при многих патологиях (болезнь Такаясу, болезнь Хортона и другие);
- септический эндокардит – бактериальная инфекция внутренней оболочки сердца, покрывающей его полости и клапаны. Может приводить к сердечной недостаточности и развитию пороков сердца;
- инфекционный мононуклеоз – заболевание, которое вызывается герпесоподобным вирусом Эпштейна – Барр. Протекает остро и сопровождается лихорадкой, поражением внутренних органов и появлением в крови атипичных мононуклеарных клеток;
- туберкулез, лепра (болезнь Хансена) – инфекционные заболевания, которые вызываются микобактериями;
- вирусные гепатиты в активной фазе;
- малярия, лейшманиоз, трипаносомоз и другие паразитарные заболевания;
- онкологические заболевания – хронический лимфолейкоз, макроглобулинемия Вальденстрема и злокачественные новообразования, дающие метастазы в синовиальную оболочку суставов.
Изредка (у 2–3% взрослых и 5–6% пожилых людей) повышение ревматоидного фактора в крови обнаруживается у здоровых людей, однако в большинстве случаев это служит признаком серьезной патологии, поэтому является поводом для неотложного обращения за врачебной помощью.
Видео с YouTube по теме статьи:
источник
Определение «реактивный» не обозначает в данном случае скорость. Это совсем не значит, что белок быстро перемещается в тканях организма. Название «реактивный» значит, что этот белок создает реакцию при попадании в организм вредоносных микроорганизмов. По-другому он называется — белок быстрой фазы воспаления, или СРБ. СРБ в биохимическом анализе крови — это очень важный показатель. Повышение С-реактивного белка (СРБ) в крови свидетельствует о заболевании.
Основная функция его — это стимулирование иммунного ответа организма на инфекционные атаки. Любое нарушение тканей организма человека запускает воспалительный процесс. Это вызывает активное выделение интерлейкинов. Эти вещества стимулируют печень на выработку СРБ. Этот момент характеризуется его усиленным синтезом, в анализе СРБ повышается.
Параллельно с синтезом протеинов, идет процесс активизации иммунной системы человека. Ее цель — это нейтрализация вредоносного микроорганизма. Основные клетки иммунной системы — лейкоциты. Они проникают через оболочку чужеродного тела, разрушая его строение, тем самым нейтрализуя. При этом лейкоцит погибает сам. Кроме того, иммунная система стимулирует процесс регенерации тканей организма.
При достижении достаточной концентрации реактивного белка, он доставляется к очагу воспаления. Белок СРБ безошибочно определяет вредоносные микроорганизмы, и прикрепляется к ним. Это делает инфекцию более заметной для клеток иммунной системы.
Для изучения концентрации С-реактивного белка назначают биохимический анализ крови на СРБ. Отклонения от нормы С-реактивного белка в крови будет указывать на стадию заболевания и масштаб поражения.
Причины, по которым назначается крови на СРБ у детей и взрослых, весомые. Реактивный белок в крови является точны
Ревматоидный фактор – это особый вид антител (иммуноглобулины группы М), продуцируемых синовиальной оболочкой сустава, когда имеет место заболевание, и направленных на уничтожение собственных иммуноглобулинов из группы G. Проникая в кровь, патологические антитела, соединяясь с правильными иммуноглобулинами G, образуют иммунный комплекс, который в свою очередь разрушает сосуды и суставы.
На начальном этапе болезни неправильные антитела продуцируются только в больном суставе, а по мерее её развития – выделяются костным мозгом, подкожными ревматоидными узелками, селезёнкой и лимфатическими узлами. Зная, что такое ревматоидный фактор, можно понять, насколько негативно сказывается на здоровье его повышение в организме.
Анализ крови на ревматоидный фактор проводится в ряде случаев при подозрениях на наличие определённых заболеваний. Врач назначает его пациенту в следующих ситуациях:
подозрения на развития ревматоидного артрита – в том случае если боли в суставах сопровождаются их отёчностью и краснотой, а также утренней скованностью, а проводимая терапия не приносит стойкого улучшения;
подозрения на наличие синдрома Шегрена – в тех случаях когда у больного наблюдается чрезмерная сухость кожи и слизистых, а также боли в суставах и мышцах.
Сдавать анализ крови на ревматоидный фактор можно как по предписанию врача, так и по собственному желанию в качестве меры по выявлению патологических изменений, благодаря чему можно будет своевременно провести лечение.
Анализ на ревматоидный фактор может проводиться с использованием нескольких методов выявления патологических иммунных комплексов и антител. Сегодня для определения ревматоидных факторов применяют:
При посещении травматолога, хирурга и прочих врачей этой категории по причине наличия болей в суставах, пациент может получить направление на проведение исследования крови и определение ревматоидного фактора (РФ, ревмофактор).
Как правило, человек, получая направление на исследование ревматоидного фактора, не имеет представления о том, чем важен этот показатель и зачем именно необходимо его определение.
Ревматоидным фактором называют особый вид антител, которые вырабатываются естественным образом иммунной системой при появлении некоторых заболеваний. Как правило, их действие направлено против иммуноглобулинов, относящихся к категории G и являющихся также собственными антителами.
Ревматоидный фактор в анализе крови – это особая совокупность вырабатывающихся аутоантител, относящихся к классам A, D, M, E, G. Синтез этих антител происходит в плазматических клетках, находящихся в синовиальных суставных оболочках, в их внутренней части. Попадая в кровоток, ревматоидный фактор начинает реагировать со своими же антителами, являющимися нормальными, называемыми иммуноглобулинами G.
В результате взаимодействия ревмофактора со своими антителами появляется особый иммунный комплекс, представляющий собой соединение здорового антитела с патологическим, который и вызывает повреждение сосудистых стенок и суставов.
В организме ревматоидный фактор чаще всего представлен иммуноглобулинами класса М. При начале заболевания образование патологичных соединений происходит исключительно в поврежденном суставе, но постепенно это переходит и в костный мозг, а, затем, в селезенку, лимфатические узлы. После чего синтез начинается и в ревматоидных узелках, располагающихся под кожей, в частности, на пальцах рук.
Ревматоидный фактор (РФ) определяется у больных ревматоидным артритом, а также у больных другими формами воспалительной патологии. Повышение концентрации РФ в крови характерно для 90% больных ревматоидным артритом (РА); зависимости титра РФ от продолжительности заболевания не выявлено. Присутствие РФ у больных с установленным диагнозом РА указывает на тяжелую форму заболевания, которое протекает с выраженным воспалительным процессом в суставах и зачастую с их деструкцией. РФ используется в качестве индикатора воспаления и аутоиммунной активности. При РА быть обнаружено до 50 различных видов аутоантител, которые встречаются с различной частотой. Основной разновидностью аутоантител, обнаруженных при РА, стал РФ. Главной мишенью РФ является эпитоп Ga, расположенный в Сγ2-Сγ3 районе тяжелой цепи молекулы IgG подклассов IgG1, IgG2, IgG4, недалеко от сайта связывания со стафилококковым протеином А. К РФ причисляют антитела против IgG, представленные основными классами иммуноглобулинов — IgG, IgM и IgA. Хотя РФ может быть представлен любым классом иммуноглобулинов, тем не менее турбидиметрические и агглютинационные тесты помогают обнаружить в основном IgM-РФ. В латексном тесте агрегированный человеческий IgG прикреплен к латексным частицам, которые агглютинируют в присутствии РФ. Это быстрый легковыполнимый тест, однако он дает большое количество ложнопозитивных результатов. Среди агглютинационных тестов классический тест Ваалера-Роуза, основанный на пассивной гемагглютинации с использованием эритроцитов барана, покрытых антиэритроцитарной сывороткой крови кролика, до сих пор не утратил своего значения. По сравнению с латексным и другими агглютинационными тестами положительный тест Ваалера-Роуза является более специфичным для РА, поскольку аллотипические антител
При выявлении болезней суставов у женщин, проводятся лабораторные исследования с использованием различных методик. Иммунологический анализ крови – одна из таких. В результате может быть обнаружен ревматоидный фактор. Большинство женщин не знают, чем он опасен, и что с этим делать?
Формирование и совершенствование иммунной системы человека происходило в течение длительного времени. Поэтому организм современных людей быстро справляется с большинством антигенов и чужеродных веществ. Несмотря на это, при определенных обстоятельствах под действием непреодолимых факторов, происходит сбой иммунной системы. В результате чего, она уничтожает соединительную ткань, давая волю чужеродным элементам. То есть, вырабатывает антитела к иммуноглобулинам, называемые ревматоидным фактором.
В чем состоит их опасность? Антитела образуют циркулирующие комплексы, которые способствуют нарушению целостности оболочки суставов и стенок сосудов.
Показанием для проведения анализов является хронические воспалительные процессы, прогрессирующий артрит, аутоиммунные заболевания. Для выявления антител, проводятся лабораторные исследования. Ревматоидный фактор определяется по анализу крови. За 12 часов до ее сдачи нежелательно употребление жирной пищи и спиртных напитков. Для получения достоверных результатов, курить тоже нельзя. Берут анализы натощак из вены. Из крови выделяют сыворотку, которую и используют в течение суток для исследования.
Умеренное повышение показателя до 30 Е/мл, отсутствие болевых ощущений и дополнительных симптомов, свидетельствует о предрасположенности человека к заболеванию. Однако болезнь еще себя не проявила.
В тоже время, отрицательный показатель ревматоидного фактора не дает стопроцен
Ревматоидный фактор — это антитела против собственных антигенов, повышается при ревматоидном артрите и других заболеваниях соединительной ткани.
– несколько аутоантител классов М, A, G, E, D, синтезируются клетками внутренней поверхности сустава (синовиальная оболочка). Когда из синовиальной оболочки ревматоидный фактор попадает в кровь, то вступает в реакцию с нормальными антителами – иммуноглобулинами G (IgG). Образуется иммунный комплекс – патологическое антитело + здоровое антитело, который повреждает суставы и стенки сосудов.
Ревматоидный фактор представлен преимущественно иммуноглобулинами М. В начале заболевания вырабатывается только в больном суставе, но затем и в красном костном мозге, лимфатических узлах, селезенке, подкожных ревматоидных узелках на пальцах рук.
Появление ревматоидного фактора в крови наиболее типично для ревматоидного артрита (аутоиммунного воспаления сустава) и синдрома Шегрена, реже для аутоиммунных заболеваний и длительных болезней печени.
Повышенные уровни ревматоидного фактора бывают при инфекционных и опухолевых заболеваниях, но с выздоровлением – возвращаются в норму
Помните, что у каждой лаборатории, а точнее у лабораторного оборудования и реактивов есть «свои» нормы. В бланке лабораторного исследования они идут в графе – референсные значения или норма.
В случае отрицательного результата анализа на ревматоидный фактор нужно сделать анализ на анти-ССР – антитела против циклического цитрулинового пептида (АЦЦП), они помогают диагностировать ранние стадии ревматоидного артрита и появляются в крови за несколько месяцев до симптомов. Их наличие – м
Здравствуйте! Я потеряла уже надежду, что мне поставят диагноз. У меня за 2,5 года ревматоидный фактор вырос с 75 до 314, при этом С-реактивный белок 8,2,сои в норме. Год назад у меня появилась сильная, жгучая боль в левом боку переходящая в живот. От боли повышается давление.( Брюшная полость обследована).Боль снялась только препаратом Лирика. В течении 8 месяцев я не могла без Лирики обходиться, потом постепенно сошла с этого лекарства. Осенью этого года опять периодически боли. Ещё обостряется левосторонняя невралгия. Всё это время (2,5 года) сильно сводило судоргами икры и пальцы ног. Сейчас сильная боль с жжением в стопах и пальцах ног при ходьбе, особенно в левой ноге. Внешних изменений в суставах нет. МРТ -Остеохондроз пояснично-крестового отдела позвоночника: дегидратация дисков L1-S1-позвонков,артроз дугоотросчатых суставов. Физлечение и массаж противопоказаны из-за новообразований. В норме анализы крови на антинуклеарные антитела, антитела к 2-спиральной ДНК,С3,С4 компонент комплемент, антитела к цитрулинированному циклическому пептиду. Почему у меня так сильно растёт ревматоидный фактор? От чего боли в ногах и брюшной полости? Подскажите,пожалуйста, что ещё нужно обследовать? Заранее благодарна.
дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Врач травматолог-ортопед, кандидат медицинских наук. Сфера профессиональных интересов: артроскопия коленного, плечевого, голеностопного суставов, патологии суставов, деформации стопы, ложные суставы, последствия травм, переломы конечностей.
Здравствуйте! У 18 летней дочери год назад обнаружили высокий асло 1100 так как болят колени, ревматоидный фактор в норме. Назначили бициллин, но. Асло не снижается. Провели все исследования (миндалины) инфекци
источник

Раньше считалось, что ревматоидный артрит обычно начинается в том возрасте, когда вопрос материнства для многих женщин уже решен, поэтому в акушерской практике данное заболевание имело всегда меньшее значение, чем, например, системная красная волчанка. Однако в последние годы прослеживается тенденция планирования беременности женщинами в более зрелом возрасте, и первородящая в 30 или даже в 35 лет уже никого не удивит, к тому же, артрит может также дебютировать в детском и подростковом возрасте.
А в данной статье мы рассмотрим следующие вопросы:
- фертильность при РА;
- влияние беременности на активность заболевания;
- влияние РА на течение и исходы беременности;
- лактация при РА;
- контрацепция у больных РА;
- лекарственная терапия на этапе планирования и в период беременности и при лактации.
Влияет ли ревматоидный артрит на способность зачатия ребенка? Вопрос фертильности, то есть способность к зачатию ребенка, у больных РА сравнительно мало изучен. Считается, что артрит НЕ оказывает прямого воздействия на фертильность, и репродуктивная способность у больных РА не отличается от таковой у здоровых женщин. Из факторов, способных повлиять на репродуктивную функцию у больных, особое значение придается приему отдельных лекарственных препаратов.
- Сообщалось о развитии субфертильности (то есть снижение возможности зачать ребенка) при высокой активности заболевания и дебюте РА в детском и подростковом возрасте после длительного лечения цитотоксическими препаратами и глюкокортикоидами, способствующего возникновению ановуляторного (отсутствие менструации) и нерегулярного менструального цикла.
- Нестероидные противовоспалительные препараты (НПВП) также могут несколько снижать способность к зачатию, так как препятствуют развитию фолликула и влияют на функцию ресничек фаллопиевых труб.
- Сульфасалазин снижает мужскую фертильность, вызывая олигоспермию и уменьшая подвижность сперматозоидов. Эти нарушения исчезают через 3 месяца после отмены препарата.
- Метотрексат и циклофосфамид уменьшают продукцию спермы у мужчин, а у женщин может вызывать гибель яйцеклетки.
- Азатиоприн, 6-меркаптопурин и циклоспорин А, по-видимому, не снижают фертильность.
- Эффект микофенолата мофетила изучен не достаточно.
- Инфликсимаб, по-видимому, не ухудшает фертильность.
Поскольку сопутствующая патология может оказывать влияние на репродуктивную функцию больной, нарушения фертильности можно ожидать при РА в сочетании с синдромом Шегрена («сухой» синдром) или антифосфолипидным синдромом (АФС). Так, прослежена связь синдрома Шегрена с эндометриозом, который, в свою очередь, способен влиять на фертильность.
Как влияет беременность на течение ревматоидного артрита?
Беременность всегда считалась фактором, изменяющим течение ревматических заболеваний. Первое описание высокой частоты ремиссии артрита во время беременности было дано P.S. Hench еще в 1935 г. Последующие многочисленные исследования подтвердили высокую частоту ремиссии ревматоидного артрита в период беременности и очень высокую вероятность его рецидива после родов. При этом могут уменьшаться не только признаки артрита, но и другие клинические проявления заболевания. Беременность не оказывала существенного влияния на отдаленный прогноз артрита, включая выраженность разрушения суставов и трудоспособность больных. Причины «защитного» влияния беременности на ревматоидный артрит активно изучаются. Улучшение течения заболевания при беременности связывают с гормональной перестройкой и изменениями иммунологического статуса больной. Ремиссию болезни на фоне беременности объясняют также воздействием женских гормонов на цитокины, определяющие активность заболевания.Отсутствие ремиссии и даже ухудшение течения ревматоидного артрита в период вынашивания беременности можно ожидать у больных с тяжелым вариантом заболевания и с выраженными внесуставными проявлениями болезни (поражением легких, почек, сердца и др.). Следует отметить, что у женщин с отрицательными анализами на ревматоидный фактор (РФ) и антитела к циклическому цитруллинированному пептиду (АЦЦП), чаще наблюдалось снижение активности РА в период беременности. С окончанием беременности, по данным многочисленных исследований, у 90% больных в течение первых 3–4 месяцев после родов наблюдается обострение РА, и в этих случаях активность болезни бывает столь же высока, как и до беременности. Подобная тенденция изменения активности ревматоидного артрита прослеживается и при последующих беременностях больной. Точная причина феномена послеродового обострения ревматоидного артрита неизвестна. Полагают, что это обусловлено повышением уровня пролактина и ассоциированной с ним лактацией, поскольку пролактин является провоспалительным гормоном. Имеется противоположный взгляд: окончание беременности и связанной с ней потери иммуномодулирующих гормонов может объяснять обострение и возникновение ревматоидного артрита.
В отдельных исследованиях было продемонстрировано, что ревматоидный артрит у женщин чаще впервые проявляет себя после первой беременности и на фоне лактации. В течение 6 месяцев после родов у этих женщин тяжелое течение болезни развивается в 3–5 раз чаще, чем у не кормящих грудью матерей с ревматоидным артритом. С другой стороны, имеются данные, свидетельствующие в пользу того, что наличие беременностей, ранних родов в анамнезе и более позднее становление менструации (менархе) уменьшают риск развития ревматоидного артрита. Также была обнаружена связь между выкидышами и тяжестью ревматоидного артрита: женщины хотя бы с одним выкидышем имеют более выраженные повреждения суставов.
Ревматоидный артрит и ЭКО.
В последние десятилетия все больше женщин при планировании беременности в силу различных причин вынуждены идти на искусственное оплодотворение. У больных ревматоидным артритом стимуляция овуляции, экстракорпоральное оплодотворение (ЭКО) и связанная с ними гиперстимуляция яичников, вероятно, могут способствовать снижению активности заболевания.
Как влияет ревматоидный артрит на беременность?
Беременность, протекающая без признаков активности болезни, нередко оканчивается срочными родами с рождением здорового доношенного ребенка. И это отличная тенденция! Причиной осложненного течения и исхода беременности может быть высокая активность артрита, требующая «агрессивной» терапии. У беременных с активным заболеванием чаще наблюдаются преждевременные роды (до 37-й недели), задержка внутриутробного развития плода и низкая масса тела новорожденного ( Препараты, допустимые к применению во время беременности
Основными препаратами, применяемыми для подавления активности ревматоидного артрита у беременных, остаются глюкокортикоиды и НПВП.
Глюкокортикоиды. Прием преднизолона и метилпреднизолона (метипред) в дозе ≤15 мг/сут в пересчете на преднизолон относительно безопасен, не вызывает значительных осложнений у беременной и плода. Глюкокортикоиды длительного действия (дексаметазон, бетаметазон), в отличие от преднизолона, проникают через фетоплацентарный барьер, почти не подвергаясь разрушению, поэтому их назначение должно быть ограничено теми случаями, когда требуется создание повышенной концентрации гормонов в плодной циркуляции, например, при врожденной поперечной блокаде сердца у плода. Применение гормональных препаратов в более высоких дозах ведет к нарастанию вероятности их отрицательного влияния на беременных. Гормоны могут способствовать повышению чувствительности к инфекции, развитию диабета беременных, гипертензионного синдрома и остеопороза, преждевременному вскрытию плодного пузыря. Рекомендуется ограничиваться дозой преднизолона 20–30 мг/сут.
Убедительных доказательств тератогенного эффекта (способность вызывать пороки развития плода) глюкокортикоидов у человека нет. Описаны случаи снижения функции коры надпочечников у новорожденного и явлений кушингоида.
Нестероидные противовоспалительные препараты (НПВП). Поскольку все НПВП являются ингибиторами циклооксигеназы-2, они должны быть отменены у больных с проблемами зачатия, так как препараты могут влиять на имплантацию эмбриона. Использование НПВП при зачатии или на ранних сроках беременности связано с повышенным риском выкидыша. Применение НПВП, вероятно, безопасно в конце I и во II триместре беременности, но их следует отменить в последнем триместре, так как они могут вызывать преждевременное закрытие артериального протока и подавлять родовую деятельность у матери. НПВП проникают через плаценту, но нет сообщений об их тератогенных эффектах.
Аминохинолиновые препараты (плаквенил, делагил). Достоверного отрицательного влияния на течение беременности и плод человека нет. Данные наблюдений младенцев от беременных с РА, СКВ, АФС и другими ревматическими заболеваниями, принимавших аминохинолиновые препараты в течение беременности, позволяют предположить, что эти препараты безопасны.
Сульфасалазин. Исследования не продемонстрировали значимого увеличения частоты врожденных пороков у детей, матери которых принимали сульфасалазин при беременности. Имеются лишь отдельные сообщения о повышении частоты развития врожденных пороков у детей (особенно мужского пола), родившихся у матерей, принимавших сульфасалазин в течение всей беременности. Отмечено, что препарат проникает через плаценту и существует потенциальная возможность развития ядерной желтухи у новорожденного. Полагают, что прием сульфасалазин в дозе ≤2 г/сут в течение беременности не представляет опасности для плода.
Азатиоприн — препарат с небольшим риском опасности преждевременных родов, низкой массы тела и желтухи новорожденного и пр., и может назначаться во время беременности, если необходимо контролировать активность заболевания.
Циклоспорин А может применяться при необходимости, его тератогенность, по-видимому, низкая, но отмечаются преждевременные роды и низкая масса тела новорожденного.
Препараты, которые отменяются при беременности
Метотрексат, лефлуномид, микофенолата мофетил – лекарства, использование которых при беременности связано с высоким риском развития врожденных дефектов у плода. Описывался так называемый «метотрексатный синдром» у потомства женщин, принимавших метотрексат для лечения опухоли или для прерывания беременности. Он характеризуется аномалиями развития скелета (черепа и конечностей), микроцефалией и гидроцефалией. Но онкологические пациенты обычно принимают метотрексат в более высоких дозах, чем больные ревматоидным артритом. Больные должны быть предупреждены о недопустимости приема этих препаратов при зачатии и беременности. Они отменяются не менее чем за 3 МЕСЯЦА до зачатия, а пациентам, получающим лефлунамид, может потребоваться проведение процедуры «отмывания» препаратом холестирамин.
Циклофосфамид, хлорамбуцил и прочие алкилирующие производные НЕ используются во время беременности, поскольку они приводят к выкидышам и уродствам плода (аномалиям скелета, расщеплению неба, порокам развития центральной нервной и мочевыделительной систем).
Д-пеницилламин ассоциируется со случаями патологических изменений кожи и соединительной ткани у новорожденного и должен отменяться в течение беременности.
Ингибиторы фактора некроза опухоли α. Нет достаточных сведений о безопасности этих препаратов при беременности, поэтому они не рекомендуются беременным и кормящим женщинам.
Применение антиревматических препаратов при грудном вскармливании
Частое обострение ревматоидного артрита в первые 3–9 мес после родов обусловливает необходимость адекватной терапии в течение лактации. Эффективный контроль заболевания является важным для обеспечения матери возможности ухода за новорожденным. При этом важность грудного вскармливания младенцев трудно переоценить. Лечение кормящих матерей сопряжено с опасностью передачи младенцу лекарственного препарата. Однако в большинстве случаев влияние антиревматических лекарств на детей, находящихся на естественном вскармливании, не изучалось, и данные об отдаленных эффектах терапии на последующее развитие и поведение детей недостаточны.
Лекарства, назначение которых в период лактации считается безопасным
При послеродовом обострении кормящим матерям могут быть назначены глюкокортикоиды, НПВП, парацетамол. При необходимости иммуносупрессивной терапии используются аминохинолиновые препараты и сульфасалазин.
Глюкокортикоиды. Пик содержания преднизолона в молоке отмечается через 2 ч после его приема с быстрым последующим падением. Поскольку дети получают менее 0,1% общей материнской дозы преднизолона, обычно никаких побочных реакций не наблюдается, даже при высокой дозе препарата у матери. Нет четких данных о применении дексаметазона и бетаметазона у лактирующих женщин.
Нестероидные противовоспалительные препараты. Только малое количество НПВП обнаруживается в молоке, в частности, есть данные о низком содержании в молоке индометацина, напроксена, ибупрофена, пироксикама, диклофенака, кеторола, целекоксиба и парацетамола. Препараты с длительным периодом полувыведения, такие как пироксикам, не рекомендуются при лактации. Тем не менее большинство НПВП совместимы с грудным вскармливанием. Для уменьшения числа возможных НР следует принимать НПВП во время или сразу после кормления грудью. Часто предпочтение отдается ибупрофену из-за его очень низких концентраций в молоке, короткого периода полувыведения, допустимого использования препарата у младенцев в дозах, значительно превышающих его содержание в грудном молоке.
Аминохинолиновые препараты. Проникновение плаквенила в грудное молоко было исследовано у 4 женщин, получавших его по 200–400 мг/сут. Концентрация лекарства достигала максимума через 2 ч после приема и снижалась через 9 ч. Действие ежедневного приема плаквенила кормящей матерью было изучено у 19 детей, находящихся на грудном вскармливании. Никакой побочных явлений в течение 12 мес наблюдения не было выявлено. Это позволило заключить, что польза грудного вскармливания перевешивает риск, связанный с наличием небольших доз плаквенила в молоке, несмотря на медленное выведение препарата и возможный накопительный эффект.
Сульфасалазин. Обычно сульфасалазин либо не обнаруживается в молоке, либо имееется в незначительном количестве. Однако имеется описание трехмесячного здорового младенца, получавшего исключительно грудное молоко от матери, принимавшей сульфасалазин. У ребенка развилась диарея с кровью. Таким образом, хотя препарат совместим с грудным кормлением, необходимо соблюдать осторожность.
Лекарства с потенциальным (но недоказанным!) риском для грудного вскармливания
Терапия метотрексатом, азатиоприном и циклоспорином А в течение грудного вскармливания проблематична из-за существующего риска угнетения иммунной системы, задержки роста и возможного развития опухолей у детей. Однако доказательных исследований в настоящее время нет, поэтому, если женщина принимает решение о кормлении ребенка грудью, она должна быть информирована о возможных осложнениях, а дети этих матерей требуют наблюдения.
Алгоритм ведения беременных с ревматоидным артритом
- При стойкой ремиссии с отсутствием проявлений болезни лечение не проводится!
- При низкой степени активности (боли в суставах, артрит 1-2 суставов) можно рекомендовать парацетамол 1–4 г/сут и НПВП. НПВП следует отменить на 30–32-й неделе беременности.
- При полиартрите (умеренная степень активности) назначентся преднизолон 10–20 мг/сут/гидроксихлорохин/сульфасалазин.
- При высокой степени активности или даже обострении болезни (полиартрит с внесуставными проявлениями) назначают преднизолон 20–60 мг/сут/сульфасалазин/Ингибиторы ФНО-α. Ингибиторы ФНОα назначают только в случаях неэффективности другой терапии и отменяют на 30-й неделе беременности.
Выводы. Обобщая данные исследований по ведению беременных женщин и кормящих матерей, можно сформулировать следующие рекомендации:
- Наступление и вынашивание беременности у больных РА могут быть рекомендованы при клинической ремиссии или низкой активности болезни.
- Диспансерное наблюдение предусматривает осмотр беременной с РА не реже одного раза в триместр и после родоразрешения (более часто при активном заболевании).
- Наличие АФС или отдельных его симптомов у больных РА требует проведения повторных исследований на антифосфолипидные антитела (антикардиолипиновые антитела, антитела к β2-гликопротеину I и волчаночный антикоагулянт) на этапе планирования и во время беременности с целью своевременной коррекции терапии.
- При обострении заболевания терапия усиливается до адекватной степени активности РА, по показаниям больная госпитализируется. При назначении лекарственной терапии беременной соблюдают основной принцип: спектр применяемых препаратов и их дозировка должны быть необходимыми и достаточными для: а) подавления активности заболевания и обеспечения успешного развития беременности, течения родов и послеродового периода и б) минимального действия на эмбрион, плод и новорожденного.
- Вопрос о способе родоразрешения и прерывании беременности, как и возможности грудного вскармливания младенца, решается индивидуально. Показанием для проведения кесарева сечения у больных РА может быть поражение тазобедренных и коленных суставов с выраженным нарушением их функции.
- Наблюдение беременных должно осуществляться совместно ревматологом, акушером-гинекологом и неонатологом.
источник