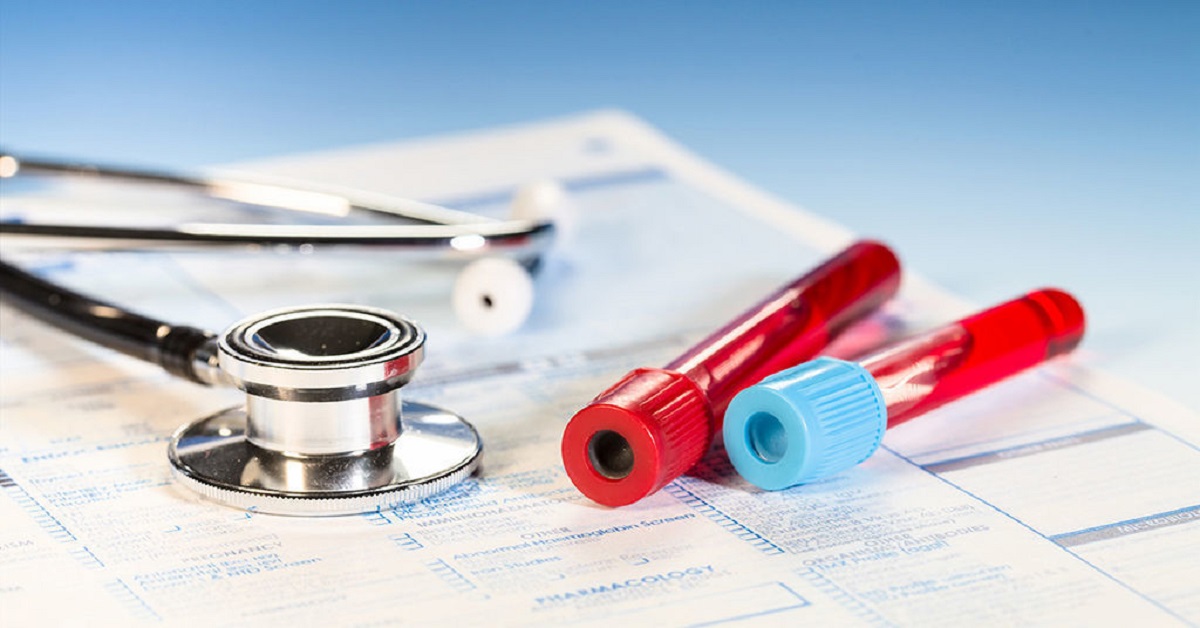
Период беременности для любой женщины очень важен. Иммунитет ослабляется, организм начинает вести себя как-то непривычно и необычно. И, разумеется, женщины должны проходить специальные медицинские осмотры. Куда же без них! И именно вопрос о том, какие анализы сдают во время беременности, как правило, омрачает ожидание прибавления в семействе. На то есть несколько причин: неизвестность всего спектра обследований, очереди и хамство в современных медицинских учреждениях, а также нужда ежемесячно повторять одни и те же процедуры. Особо ошарашены бывают молодые девушки, которые иногда многих типов анализов в жизни не слышали. Поэтому давайте попытаемся разобраться в них. Какие анализы сдают во время беременности (на инфекции, изменения в организме и так далее)? Обо всем этом нам сейчас и предстоит узнать.
Предположим, что вы только что забеременели. Это было запланировано и желанно. Теперь надо понять, что ждет впереди. Какие анализы сдает женщина во время беременности? Об этом мы сейчас и поговорим.
Начинается все в того, что для достоверного установления факта беременности надо сдать анализ на ХГЧ. Для этого стоит сдать кровь из вены. В принципе, современные девушки больше стараются применять специальные тесты на беременность. Они тоже реагируют на данный гормон. Только домашний тест на беременность способен давать осечку. Поэтому необходимо обратиться к врачу и сдать анализ на гормон ХГЧ.
После того как вы получите результат, следует обратиться к гинекологу. Обычно это происходит примерно на через 4 недели после зачатия. Врач проведет осмотр на кресле, а потом назначит вам огромный список разных обследований. Давайте попытаемся разобраться, какие анализы сдают во время беременности (по неделям и просто так). Это очень трудный вопрос, который требует внимания.
Ультразвуковое исследование (УЗИ) — это одна из немногих простых процедур, которые придется пройти женщине в период беременности. Дело все в том, что подобное исследование довольно часто используется для констатации факта зарождения новой жизни. Ведь иногда гинеколог может принять возможную беременность за опухоль или воспаление. Правда, это относится к неопытным врачам.
Как правило, за время всего периода вынашивания плода УЗИ делается не менее 3 раз. И это при учете, что беременность протекает нормально, без угроз и опасений. Пожалуй, именно этот процесс не занимает много времени и сил — ведь его можно проводить даже в элитных клиниках, где нет очередей и хамства. Только далеко не все так хорошо, как может показаться на первый взгляд. Дело все в том, что если вы еще не знаете, какие обязательные анализы сдают во время беременности, то готовьтесь составлять длинный список, которому придется следовать снова и снова, от месяца к месяцу до самых родов.
Самый распространенный вид обследования, который только можно предположить, -анализ крови. За беременность данную процедуру проделывают не менее трех раз. Как правило, при первых подозрениях на беременность, а потом на 24-й неделе и на 30-й. Иногда, конечно, приходится проходить данный процесс ежемесячно. В зависимости от состояния здоровья женщины, а также рекомендаций врача.
Что входит в данный анализ? Исследование на гемоглобин, резус-фактор и группу крови. Эти обследования крайне важны для матери и будущего ребенка. Если гемоглобин падает ниже отметки 120, то может потребоваться лечение, а также стационар.
Кроме того, если вы думаете, какие анализы надо сдавать во время беременности, то стоит пройти обследование на СПИД, сифилис и гепатит. Эти инфекции крайне опасны для плода. Обычно данные анализы сдаются еще во время планирования ребенка.
Второй обязательный анализ — это исследование мочи. Его можно сдать всего 3-4 раза за всю беременность. Тем не менее, многие врачи настаивают на ежемесячном исследовании. Ведь в период беременности почки испытывают огромную нагрузку. Особенно со второго триместра.
Проводится общее исследование мочи. А на сроке 30 недель, как правило, врач просит сдать анализ еще и на микрофлору и чувствительность к некоторым препаратам. В частности, к антибиотикам.
Кроме того, данный анализ крайне важен в том случае, когда в ходе вынашивания наблюдаются разнообразные угрозы выкидышей или подозрения на инфекции. Только и это еще далеко не все, что предстоит сдать беременной женщине. Есть еще очень большой список необходимых исследований. Какие анализы нужно сдать во время беременности помимо уже перечисленных? Давайте попытаемся с вами разобраться в этом.
Очень важно сдавать все анализы и мазки на половые инфекции. Ведь с каждый годом зараженных становится все больше и больше. И малыши могут появиться на свет с уже какими-нибудь проблемами такого рода. Чтобы предотвратить это, приходится постоянно проверяться у гинеколога, а также следить за своим здоровьем.
Как правило, рекомендуют сдать анализы на антитела хламидий, микоплазмы, уреаплазмы. Правда, даже эти исследования далеко не всегда оказываются достоверными. Тогда женщинам назначают анализы на посев из влагалища на ЗППП. Они как раз и могут показать наиболее точный и достоверный результат.
Какие анализы сдают во время беременности? Помимо уже перечисленных болячек стоит также исключить так называемые TORCH-инфекции. Это герпес, краснуха, токсоплазмоз, а также цитомегаловирус. Как это делается? При помощи уже известного нам анализа крови на антитела.
Далее у нас по плану идут анализы, которые помогают выявить генетические заболевания плода. Этот процесс называется скринингом. Он проводится примерно на 12-13 неделях предполагаемой беременности.
У девушки берут кровь на анализ. Смотрят показатели ХГЧ и АФП. Если они неудовлетворительные, то назначают препараты для устранения проблем. Второй скрининг делают на 16-20 неделе беременности. Только он уже помогает выявить некоторые синдромы и болезни: аномалии развития малыша, а также синдром Дауна, Эдвардса, Тернера. Как правило, неблагоприятные результаты выявляются крайне редко. Так что, не стоит сильно волноваться.
В конце всего периода вынашивания плода придется провести допплерографию. Этот процесс помогает определить кровоток в сосудах матки и в основных сосудиках ребенка. Как правило, данный процесс проводится при помощи аппаратов УЗИ.
Современная техника позволяет быстро и точно совершить все исследования. Плюс ко всему, в конце беременности необходимо проводить исследование на тонус матки, а также на наличие ее сокращений.
Не стоит паниковать раньше времени. Обычно данные обследования проходят примерно на 33-34 неделе беременности. Не раньше. Исключение может быть только в случае преждевременных родов. Точнее, при вероятности оных. В принципе, теперь остается только дождаться окончания срока беременности и оценить качество и количество околоплодных вод — можно рожать и не бояться. Но только и это еще далеко не все, что предстоит вытерпеть женщине. Какие анализы сдают во время беременности помимо того, что мы уже узнали? Точнее, каких врачей и какие процедуры придется пройти? Давайте узнаем об этом как можно скорее.
Разумеется, в период беременности женщина должна тщательно следить за своим здоровьем. Поэтому, помимо перечисленных анализов, придется регулярно посещать определенных врачей. Каких именно? Сейчас мы с вами разберемся в этом.
Первый в нашем списке — стоматолог. Желательно вылечить все зубы до наступления беременности. Иначе терапия может затянуться. Не особо приятно ежемесячно сидеть в очереди к такому «страшному» доктору.
Далее нужно посещать терапевта и окулиста. Офтальмолог, кстати говоря, должен будет выдать заключение на проведение родов в той или иной форме: кесарево сечение или естественным путем.
Кардиолог и дерматолог — это еще два врача, которых рекомендуют посетить. Тем не менее, некоторые стараются воздерживаться от таких визитов. Ведь и без того беременная женщина много посещает разных врачей. Если у вас сильное сердце и нет аллергий, то можно пренебречь данными врачами.
Итак, сегодня мы с вами узнали, какие анализы сдают во время беременности на инфекции и не только. Как видите, список довольно большой. И он может увеличиться — в зависимости от протекания процесса вынашивания и развития плода. «Расширяет» его только врач-гинеколог, у которого вы наблюдаетесь.
По правде говоря, желательно заранее сдать все анализы, еще при планировании малыша. И пролечиться. После этого, если у вас со здоровьем все в порядке, можно не волноваться перед многочисленными анализами. Достаточно ходить на УЗИ, сдавать кровь и мочу. Особенно это относится к тем, кто не может проходить ежемесячно всех врачей снова и снова. Точнее, речь идет о тех женщинах, которые больше нервов тратят на очереди и визиты к врачам. Главное — следите за своим здоровьем еще при планировании ребенка. Тогда вам не придется проводить в больницах большую часть беременности.
источник
Перед сдачей анализа не есть за 8 часов (в идеале — 12 часов). Пить желательно только воду.
За дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на За час до взятия крови воздержитесь от курения.
Перед процедурой следует отдохнуть минут в приемной, успокоиться.
Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
- T — Токсоплазмоз
- О — Другие инфекции (сифилис, ВИЧ, гепатиты, хламидиоз)
- R — Краснуха
- С — Цитомегаловирус
- Н — Герпес
Заражение токсоплазмозом происходит при употреблении в пищу плохо приготовленного мяса, через непастеризованное молоко; от кошек, которые являются переносчиками возбудителя заболевания.
Вероятность передачи инфекции плоду при первичном инфицировании матери составляет Если же иммунитет у матери сформирован, т.е. она однажды болела токсоплазмозом, который, кстати, может протекать бессимптомно, то причин для опасения нет.
Краснуха занимает ведущее место по риску развития внутриутробных инфекций при заражении беременных в первом триместре. В связи с этим лабораторный диагноз краснушной инфекции в первые 12 недель беременности является абсолютным показанием для обязательного прерывания беременности, т.к. не существует средств для лечения беременной, способных уберечь плод от инфицирования. Поэтому, за 3 месяца до предполагаемой беременности следует сделать прививку от краснухи.
Краснуха передается воздушно-капельным путем.
Передается воздушно-капельным путем, через кровь, половым путем, через материнское молоко, при пересадке органов.
ЦМВИ занимает второе место после ВИЧ-инфекции по степени выраженности сопутствующего иммунодефицита.
Внутриутробная ЦМВИ опасна тем, что иммунная система плода перестает воспринимать вирусный антиген как чужеродный и противовирусные антитела не синтезируются. Инфицирование плода происходит через материнскую кровь; при прохождении через родовые пути; из инфицированной шейки матки по восходящей в полость матки при длительном безводном периоде.
Риск внутриутробного инфицирования плода при заболевании матери во время беременности составляет при обострении скрытой инфекции —
Инфицирование плода происходит во время родов (около 70% случаев); через кровь матери или через шейку матки по восходящей в полость матки при длительном безводном периоде. Если во время беременности обнаружится активный генитальный герпес, то может быть принято решение о кесаревом сечении, чтобы избежать инфицирования ребенка.
Сифилис — хроническое инфекционное заболевание, передающееся половым путем или от матери к ребенку во время беременности. Без лечения сифилис протекает длительно, с периодическими ремиссиями и обострениями, которые приводят к нарушению структуры и функции тканей и органов. Беременность у больной сифилисом может закончиться поздним выкидышем, преждевременными родами или рождением больных детей.
Если анализ оказался положительным, беременной назначат дополнительные обследования сыворотки крови для уточнения диагноза. Если и они окажутся положительными, то будущей маме назначат лечение в стационаре. Беременные, болевшие в прошлом сифилисом, подлежат профилактическому лечению для исключения вероятности заражения плода.
Вирусные гепатиты — инфекционные заболевания, поражающие печень. Среди основных симптомов выделяют желтуху, и боли в правом подреберье.
Гепатиты В и С передаются половым путем, через заражение крови и от матери к плоду.
Среди симптомов гепатита В повышение температуры, слабость, боль в суставах, тошнота и рвота. От момента заражения до появления симптомов проходит 50-180 дней.
Гепатит С — наиболее тяжелая форма вирусного гепатита, хроническая форма которой нередко переходит в цирроз и рак печени. Если плод был инфицирован на ранних стадиях, то он может погибнуть внутриутробно или вскоре после рождения.
Риск заражения составляет 5,6% при наличии у матери самого вируса и 1,7% при наличии антител.
ВИЧ-инфекция — это хроническое вирусное заболевания, поражающее иммунные клетки. В результате иммунная система не в состоянии противостоять вирусам и микробам.
ВИЧ передается половым путем, через кровь при использовании медицинских инструментов, от матери к ребенку во время беременности, родов или кормления грудью. ВИЧ проявляется через месяцев после заболевания, а передается сразу. На ранних стадиях беременность не влияет на течение болезни, тогда как на поздних может ее ускорить. Риск заражения ВИЧ от матери составляет 30% без проведения лечения и всего 2% — при соответствующей терапии.
источник
Во избежание возникновения тяжелых последствий, причиной которых послужило несвоевременное лечение инфекций в период беременности, необходимо заблаговременно провести диагностику на предмет выявления болезнетворных бактерий, угрожающих в равной мере здоровью матери и ребенка. Анализ на инфекции при беременности – это не столько защита от заражения, ведь, как известно, перенесенные в период беременности инфекции являются стимулом к формированию пожизненного иммунитета у матери и плода, это комплексное обследование, оговоренное с лечащим врачом. К глубокому сожалению и врачей, и пациентов, не существует…
| Общий анализ мочи//моча (утренняя порция)/кол. | 400 |
| Анализ мочи по Зимницкому//моча/кол. | 800 |
| Анализ мочи по Нечипоренко//моча/кол. | 500 |
| Проба Реберга//моча+кровь | 400 |
Колоно+гастроскопия под наркозом
Процедура под контролем опытных врачей.
Высокий уровень обслуживания+комфортная палата.
Результаты с рекомендациями сразу на руки.
Срочный анализ — Точный анализ! Качественно. Оперативно. Честно. Результаты анализов можно получить по электронной почте.
Контроль сахарного диабета
Сахарный Диабет под контролем ведущих эндокринологов.
В клинике «Московский Доктор» Консультация врача-оториноларинголога перед операцией бесплатно
Колоноскопия под наркозом
Процедура проводиться под медикаментозным сном. Опытные специалисты. Новейшее оборудование.
Обрезание крайней плоти безболезненно и качественно .
Всемирный месяц против рака груди
Сеть клиник «Московский Доктор» Против рака. Консультация и осмотр ведущих специалистов клиники. Хирурги маммологи онкологи.
Консультация андролога перед операцией.
Приём ведёт ведущий специалист клиники. Запишитесь на прием и получите консультацию бесплатно!
Программы ведение беременности
Программа «Эконом» «Стандарт» «VIP».
Комплексный подход лучших акушеров.
Удаление доброкачественных новообразований
Профессиональное удаление аппаратом «СУРГИТРОН» (бородавок, папиллом, кондилом, родинок, ксантелазмы)
Наши специалисты помогут Вам избавиться от лишнего веса. Обследование, анализы, прием, диагностика
Гастроскопия под наркозом
Под наблюдением опытных специалистов!
Без боли и неприятных ощущений!
Консультация хирурга перед операцией
Консультация по поводу плановой операции, с целью получения второго мнения врача.
Безоперационное лечение парадонтита аппаратом VECTOR Вся полость. Безболезненно, качественно и комфортно.
Диагностика и лечение заболеваний передающихся половым путем.
Консультация хирурга-уролога по поводу операции
Собираетесь на операцию? Получите бесплатную консультацию врача хирурга уролога.
Направили на операцию? Узнайте мнение наших врачей. Запишитесь на приём хирурга-проктолога бесплатно!
Операция по удалению полипа эндометрия. Консультация врача хирург-гинеколога и все дополнительные услуги включены в стоимость!
Комплексное исследование инфекций, передаваемых половым путем. При проверке на 12 половых инфекций, консультация врача венеролога бесплатно
Каждый ЧЕТВЕРГ СКИДКА на лечение зубов. Успейте записаться на приём к опытному стоматологу.
Приём кардиолога+ЭКГ с расшифровкой+Холтер с расшифровкой.
Программа УЗИ «Здоровье женщины»
УЗИ органов брюшной полости, Узи мочевого пузыря, УЗИ органов малого таза УЗИ молочных желез, УЗИ щитовидной железы, УЗИ почек и надпочечников
Идеальные ноги. Варикоза нет. Лазерная коагуляция вен. Бесплатная консультация врача хирурга-флеболога перед операцией.
Алкогольная интоксикация и кодирования от алкоголизма.Лечение алкогольной зависимости в стационаре, и на дому. Эффективно, безопасно, анонимно
Программа УЗИ «Здоровье мужчины»
УЗИ органов брюшной полости, Узи мочевого пузыря, ТРУЗИ, УЗИ органов машонки, УЗИ щитовидной железы, УЗИ почек и надпочечников
Методы экстренной контрацепции В настоящее время существуют следующие методы контрацепции в случае незащищённого…
Одно из самых коварных и распространённых заболеваний — геморрой. Начальная стадия этой болезни протекает…
Хронические заболевания вен нижних конечностей (ХЗВ) являются наиболее распространенной патологией сердечно-сосудистой…
Каждая уважающая себя женщина хочет прийти на приём к опытному гинекологу, который сможет поставить точный…
Местный наркоз. Выполняется путём нанесения специального обезболивающего средства на колоноскоп. Во время…
- «Московский Доктор»
- ИНН: 7713266359
- КПП: 771301001
- ОКПО: 53778165
- ОГРН: 1027700136760
- LIC: ЛО-77-01-012765
Во избежание возникновения тяжелых последствий, причиной которых послужило несвоевременное лечение инфекций в период беременности, необходимо заблаговременно провести диагностику на предмет выявления болезнетворных бактерий, угрожающих в равной мере здоровью матери и ребенка.
Анализ на инфекции при беременности – это не столько защита от заражения, ведь, как известно, перенесенные в период беременности инфекции являются стимулом к формированию пожизненного иммунитета у матери и плода, это комплексное обследование, оговоренное с лечащим врачом. К глубокому сожалению и врачей, и пациентов, не существует вакцин от всех инфекций. Но по большому счету у беременной нет необходимости проходить вакцинацию по всем вероятным и невероятным. Важно минимизировать риск наступления потенциально опасных инфекционных заболеваний. В этом поможет первичная пренатальная диагностика, задачей которой является выявление угрозы на ее ранней стадии. Именно по этому, плановое ведение беременности требует прохождения обязательных обследований.
Как и обычный среднестатистический человек, беременная в равной мере может заразиться инфекцией, аналогичным способом: воздушно-капельным путем, путем употребления некачественных продуктов питания животного происхождения, половым путем.
Анализ на инфекции при беременности проводится при помощи специализированных тестов. Это, прежде всего, анализ мочи и крови. Подозрение на венерическую инфекцию требует взятия врачом мазка из влагалища и шейки матки.
В качестве дополнительных мер проводятся:
— плановое УЗИ-обследование, позволяющее выявить наличие/отсутствие отклонений в развитии плода,
— обследование на аппарате КТГ (дает возможность прослушать сердцебиение ребенка, определить возможные нарушения),
— в случае возникновения подозрения на опасное инфекционное заболевание, проводится анализ пуповинной крови или околоплодных вод.
Своевременность выявления инфекции, оперативные меры врачей, постановка правильного диагноза и качество лечения минимизируют вероятность передачи инфекции от матери к ребенку.
Отдельные возбудители несут угрозу жизни ребенка исключительно в первом триместре беременности, некоторые представляют опасность, как до родов, так и во время них.
Анализ крови на инфекции сифилис RPR, ВИЧ, гепатит В, гепатит С проводятся в обязательном порядке. В случае получения положительного результата проводится повторный анализ в целях уточнения стадии процесса, к обследованию привлекаются и другие члены семьи.
Грозят нарушению внутриутробного развития плода краснуха, токсоплазмоз, цитомегаловирус и герпес. В отношении анализа на краснуху, он обязательный для всех беременных. Рекомендован к проведению еще до момента наступления беременности. Отсутствие антител – повод сделать прививку.
— Вероятность заражения токсоплазмозом достигает 50%. В первую поражается головной мозг ребенка.
— Цитомегаловирусная инфекция (ЦМВИ) по степени нанесения вреда иммунитету практически равнозначна ВИЧ, риск заражения плода через кровь матери внутриутробно либо в момент прохождения родовых путей достаточно велик (30-50%), и лишь 1-2% вероятности заражения после проведения терапевтических мероприятий.
— Во избежание инфицирования ребенка герпесом врачи часто прибегают к помощи кесаревого сечения.
— Сифилис – много вероятная причина выкидыша, преждевременных родов, рождения нездорового ребенка. Ребенок, зараженный гепатитом С на ранних стадиях своего развития, в равнозначной степени может погибнуть в утробе матери или вскоре после своего рождения.
Беременная неустанно должна следить за состоянием своего организма, правильно питаться, чередовать активные физические упражнения с пассивным отдыхом.
Любые изменения в организме, например такие, как повышение температуры, выделения из влагалища, различного рода высыпания на кожных покровах, ощущение слабости, неприятные ощущения при половом акте и после не являются нормальными, должны настораживать. Необходимо непременно обратиться к своему врачу-гинекологу для выяснения причин недуга. И прежде всего для устранения опасности здоровью и жизни ребенка.
источник
Скрытые инфекции во время беременности могут стать причиной серьезных патологий в развитии ребенка и осложнений беременности. Какие анализы на инфекции при беременности необходимо сдать женщине? Как подготовится к исследованию? Какие риски и осложнения могут возникнуть на фоне инфекций? Ответы на эти и другие вопросы представлены ниже в статье.
Скрытые инфекции могут иметь разную природу возникновения. Возбудителями инфекционного процесса могут стать:
- бактерии;
- микроскопические грибки;
- вирусы;
- простейшие микроорганизмы.
Как правило, заражение происходит во время полового акта, через биологические жидкости или от матери к ребенку. Беременность и инфекции сталкиваются достаточно часто и имеют следующие симптомы:
- болевые ощущения во время мочеиспускания;
- жжение и зуд внешних половых органов – больший и малых половых губ;
- выделения из половых органов имеют необычный цвет и неприятный запах;
- неприятные ощущения во влагалище;
- во время полового акта женщина чувствует дискомфорт и боль;
- появление кровянистых выделений из влагалища;
- появление сыпи на слизистых оболочках половых органов женщины;
- болезненные ощущения внизу живота;
- общее недомогание и слабость.
Во время беременности любой из перечисленных симптомов должен насторожить. При их появлении женщине необходимо как можно скорее обратится за консультацией к гинекологу. Он назначит анализы и обследования для подтверждения или исключения соответствующего диагноза.
Скрытые инфекции при беременности часто становятся причиной развития осложнении течения перинатального периода.
Появляется вероятность внутриутробного заражения ребенка и риск самопроизвольного прерывания беременности.
Каждая женщина при постановке на учет в женскую консультацию получает направление на анализ крови и мазок на инфекции при беременности.
Это связано с тем, что в период вынашивания ребенка любой инфекционный процесс в организме может спровоцировать осложнения.
Хламидиоз провоцирует остановку развития беременности, плацентарную недостаточность, а также самопроизвольный выкидыш.
Гонорея нарушает процесс формирования плаценты, вызывая ее функциональную недостаточность. Воспалительные процессы проникают в область околоплодных вод и становятся причиной смерти плода.
Трихомониаз часто становится причиной развития у ребенка уретрита.
Микоплазмоз является причиной внутриутробной задержки развития плода. Ребенок отстаёт в размерах и может погибнуть.
Уреаплазмоз провоцирует выкидыш, из-за патологических изменений, которые протекают в тканях шейки матки.
Герпес заражает развивающийся плод и провоцирует многочисленные пороки его развития. Больше всего страдает нервная система ребенка.
Цитомегаловирус становится причиной врожденной формы ДЦП у ребенка, глухоты, а также патологий внутренних органов;
Папилломавирус является показанием к проведению операции кесарево сечения. Естественное родоразрешение при данном диагнозе запрещено.
Для диагностирования срытых инфекционных процессов беременная женщина может пройти следующие исследования:
- Микроскопический анализ – это метод диагностики, который предполагает микроскопическое исследование мазка из влагалища беременной женщины. Врач исследует клетки эпителия, которые находятся в образце. На основе полученных данных он может сделать вывод о наличии или отсутствии инфекции.
- Бактериальный посев – это исследование также основано на изучении мазка из влагалища или уретры будущей мамы. Биоматериал помещают на специальный питательный субстрат, где создаются благоприятные условия для развития бактерий. Главное преимущество метода – возможность определить наиболее эффективный антибиотик.
- Иммуноферментный анализ – это метод исследования кровяной сыворотки женщины. Он помогает определить наличие в крови антител к тем или иным возбудителям инфекционных заболеваний. При наличии антител стоит говорит о вероятности болезни.
- Реакция иммунофлюоресценции – это метод диагностики, который предполагает окрашивание биоматериала особыми веществами. В результате у врача появляется возможность увидеть патогенную микрофлору в люминесцентный микроскоп.
- Полимерная цепная реакция – для анализа этим методом чаще всего используют выделения из влагалища или кровь. В ходе исследования многократно копируется фрагмент ДНК возбудителя. Это способ позволяет определить наличие заболевания на самых ранних этапах его развития.
Метод необходимого исследования определяет врач, который ведет наблюдение за беременностью. Чаще всего исследуются микроскопическое строение влагалищного мазка и бактериальный посев.
Некоторые инфекции можно диагностировать строго определенным способом, поэтому не рекомендуется самостоятельно выбирать способ исследования.
Сдать анализ на скрытые инфекции женщина может в перинатальном центре, в женской консультации или любой платной клинике. При постановке на учет гинеколог выдает все необходимы направления будущей маме.
Обязательные анализы для беременных женщин:
Проверить наличие всех остальных инфекции женщина может по желанию. Гинекологи рекомендуют проходить обследование на скрытые инфекции еще на этапе планирования. Это дает возможность вылечить патологию до наступления беременности.
Скорость проведения анализа и готовность результатов зависит от метода диагностики. Как правило, ответ женщина может получить спустя 3 суток после сдачи биоматериала. При получении положительного результата рекомендуется пройти повторный анализ для исключения ошибки.
В большинстве случаем, беременные женщины сдают анализы на скрытые инфекции в частных лабораториях. Стоимость одного анализа варьирует от 200 до 500 рублей.
Скрытые инфекции во время беременности крайне опасны. Они могут стать причиной внутриутробных пороков развития ребенка, самопроизвольного прерывания беременности и развития осложнений для организма женщины.
Необходимо пройти специальное обследования на наличии данных патологий. При постановке на учет врач выдает беременной женщине направления на обязательные анализы и рекомендует пройти дополнительные анализы.
Лучше сдавать анализы до зачатия, т.к. лечение инфекций при беременности протекает сложнее и чревато последствиями для ребенка.
При диагностировании инфекционного процесса не стоит заниматься самолечением. Только специалист может подобрать правильную и эффективную схему терапии.
источник
Современная медицина – это просто кладезь различных методик исследования человеческого организма. Конечно, опровергать факт их полезности в конкретно взятых случаях глупо. Однако некоторые виды диагностик кажутся бессмысленными хотя бы из-за своей неизвестности. Так, ПЦР-анализы, имеющие широкое распространение в последние годы, находятся на слуху у многих людей, но что они собой представляют – знают немногие.
Сегодня уделим внимание сущности этого обследования для беременных, рассмотрев его базовые особенности и порядок проведения. Интересно? Тогда обязательно дочитайте приведенный ниже материал до конца.
ПЦР-анализ направленный на выявление возбудителей инфекционных заболеваний
В течение всей беременности будущей матери требуется проходить огромное количество диагностических мероприятий, среди которых обязательно имеется ПЦР-анализ. Эта методика диагностики пришла в медицину относительно недавно из молекулярной биологии.
Расшифровка аббревиатуры «ПЦР» имеет вид – полимеразная цепная реакция. Поначалу она проводилась для детального изучения ДНК и РНК живых организмов, но с течением времени была адаптирована и под обнаружение вирусной инфекции у человека.
Основная задача ПЦР-анализа, проводимого при беременности, выявить в клетках организма будущей матери грибковую и вирусную микрофлору. Происходит выявление благодаря определению некоторых генетических особенностей возбудителей патологий, которых здоровый человек, естественно, лишен.
В качестве основы исследования на полимеразную цепную реакцию берутся многие биоматериалы.
- кровь
- моча
- спинномозговая жидкость
- мазок из половых органов
ПЦР-анализы относятся к категории высокоточных и высокоинформативных, поэтому применяются на всех этапах беременности, а также после рождения ребенка. Удивительно, но при грамотной реализации подобная проба способна выявить только зарождающиеся заболевания, вылечить которые на ранних этапах развития не столь сложно. Помимо этого, ПЦР-анализы позволяют исключить риски внутриутробной инфекции или выявить таковую при зарождении, что крайне важно для избегания трудностей в процессе беременности.
Рассматриваемая сегодня методика диагностики не просто информативна, но и крайне надежна. В среднем, ошибки при ее проведении допускаются очень редко – в 1-2 случаях из 100. Углубленность изучения и довольно-таки высокая скорость формирования результатов также характеризует ПЦР-анализ с положительной стороны. Однозначно, отказываться от его проведения нерационально любой беременной женщины хотя бы из-за беспокойства относительно здоровья плода.
ПЦР-исследование входит в список обязательных анализов во время беременности
Как было отмечено выше, основная задача ПЦР-пробы – выявление в организме матери и плода, соответственно, некоторой инфекции.
У беременных женщин данная диагностика назначается либо в плановом режиме (2-3 раза за весь срок вынашивания плода), либо при подозрении на развитие инфекционных патологий.
К числу последних относят:
- любые вирусные заболевания (от относительно легких герпесов до ВИЧ-инфекции)
- многие бактериальные патологии (хеликобактериоз, сальмонеллез, туберкулез и т.п.)
- практически все грибковые поражения организма (кандидоз, трихомониаз и т.д.)
Грамотно проведя пробу и проанализировав результаты ПЦР, профессиональный доктор может без особых сложностей выявить патологии многих систем организма беременной. Так, нередко анализ подобного рода, проводимый при беременности, позволяет диагностировать у будущей матери зарождение недугов дыхательных путей, мочеполовой системы или пищеварительных органов.
Для беременных ПЦР-анализы играют значимую роль, связано это с тем, что инфекционные патологии, имеющиеся у матери, способны легко передаться плоду.
Естественно, такое стечение обстоятельств крайне опасно и недопустимо, поэтому контролировать данный аспект течения беременности очень важно. С учетом этого настоятельно не рекомендуем будущим мамам игнорировать ПЦР.
Предметом ПЦР-диагностики всегда выступает биоматериал человека
Зачастую в качестве основы анализа берется моча, кровь или мазок из половой системы, реже – спинномозговая жидкость. Подготовку к проведению забора биоматериала должна осуществляться всегда, так как от нее зависит точность проведенного обследования.
Перечень подготовительных мер слегка различается при сдаче разных видов анализов, однако в любом случае включает в себя:
- отказ от алкоголя за 1-2 сутки до проведения анализа
- предупреждение диагноста о принимаемых лекарственных средствах
- ограничение в курении за 3-4 часа до забора биоматериала
- поддержание максимально правильного питания за несколько дней до исследования
- ограничение от психоэмоциональных и стрессовых нагрузок, как минимум, за полдня до диагностики
Отмеченная подготовка слегка расширяется при выборе конкретного вида ПЦР-пробы. Так, при сдаче крови на анализ необходимо проводить забор биоматериала строго натощак в утренний период времени, а при взятии мазка из мочеполовой системы важен отказ от половых актов за сутки до диагностической процедуры. Узнать подробней о подготовке к ПЦР-анализу беременная женщина может непосредственно у наблюдающего ее врача. Вопросы подобного рода бояться задавать не стоит.
Непосредственно проведение пробы осуществляется в три этапа:
- Подготовка, выражаемая в беседе диагноста с обследуемой женщиной.
- Забор биоматериала, проводимый в определенной последовательности и зависящий от выбранной формации ПЦР-анализа.
- Отправка собранного материала на анализ в лабораторию и формирование результатов.
Как правило, на реализацию отмеченных этапов уходит от 2 до 4 дней, после чего готовые результаты обследования отправляются наблюдающему беременную женщину доктору или выдаются ей лично на руки для расшифровки.
При расшифровке анализа результат может быть – обнаружен или не обнаружен
ПЦР-проба, проводимая при беременности, имеет общую направленность. Как правило, она используется для выявления ограниченного количества инфекций, в число которых обязательно входят:
Остальные виды инекций также выявляются анализом, однако для их точного определения необходимо проводить расширенную ПЦР.
Вообще, результаты рассматриваемой диагностики несложны к общему рассмотрению. Зачастую они содержать два основных пункта:
- Имеется ли инфекция в организме матери или нет.
- Если имеется – какой она формации, насколько серьезна и тому подобное.
Естественно, рассмотрение второго аспекта результатов – дело профессионалов, а вот с первым вполне может справиться и сама обследуемая беременная. Учитывая это, злоупотреблять полученными результатами ПЦР-пробы с целью самолечения не следует.
Намного грамотней и рациональней проверить таковые, но для окончательного принятия решения относительно необходимости принятия конкретных мер отдать профессионалу. Не забывайте, что на кону стоит не просто здоровье беременной женщины, но и здравое состояние, а то и жизнь вынашиваемого ею плода.
Возбудителями инфекции могут быть вирусы, бактерии и паразиты
Наверное, понять важность ПЦР-анализа по представленной ранее информации смог каждый читатель. Направленность данного обследования позволяет не просто диагностировать инфекцию в организме матери, но и проверить ее распространенность на плод, а также при необходимости – устранить развитие патологического состояния на еще не родившегося ребенка.
Важно понимать, что попадание инфекционной микрофлоры в утробу матери недопустимо, так как способно:
- вызвать самые разные аномалии развития плода
- спровоцировать ранние роды или даже прекращение беременности
Обнаружив внутриутробную инфекцию у конкретной беременной, доктора просто не могут медлить. В первую очередь, ими реализуются меры по определению степени тяжести поражения. По итогу этих мероприятий определяется наилучший способ терапии и вектор таковой.
К сожалению, на данный момент инновационной и быстродействующей вакцины от внутриутробных инфекций не существует.
Несмотря на это, активно применяются препараты комплексного воздействия, которые сдерживают развитие инфекции, постепенно убивая ее.
Подробнее о ПЦР-диагностике можно узнать из видео:
Беременная женщина наряду с маленькими детьми и пожилыми людьми – самое незащищенное в плане иммунитета существо. В ослабленном организме начинают проявляться все скрытые болезни и инфекции, о которых женщина ранее не догадывалась. Они прячутся и маскируются, поэтому и называются скрытыми. Какие инфекции относятся в скрытым, какую опасность несут они матери и плоду? Как о них узнать и возможно ли лечение во время вынашивания ребенка?
Скрытыми называют, главным образом, инфекции, передающиеся половым путем. Наличие инфекции подразумевает, что в теле человека поселился возбудитель, не имеющий способности выделять белки, необходимые для адекватного ответа организма любой инфекции. В большинстве случаев вирусы, грибки и разного рода паразиты выбирают «местом жительства» слизистую оболочку – кишечника, мочеполовой сферы, носоглотку.
К скрытым инфекциям при беременности относят хламидиоз, трихомониаз, микоплазму, уреплазму, токсоплазму, кандидоз, бактериальный вагиноз, гарднереллез. В списке также вирусные заболевания — ВИЧ, генитальный герпес, цитомегаловирус, вирус папилломы. Сюда относят и более острые половые инфекции, имеющие ярко выраженные признаки — сифилис и гонорею. Инфекции мочеполовой системы – пиелонефрит, цистит, бактериурия – также относятся к скрытым.
Определение «скрытые» они получили за свою бессимптомность (по крайней мере, во время инкубационного периода). Именно в этом коварство инфекций. 60% их носителей не подозревают о наличии в организме скрытого врага. Большинство женщин обнаруживает их в период беременности, когда приходится сдавать множество анализов, до которых раньше не доходили руки. На основе только клинической картины диагноз поставить невозможно.
Все эти болезни обостряются в связи с изменением гормонального фона, сбоем иммунитета, физиологическими особенностями. Главный путь инфицирования – беспорядочная половая жизнь, несоблюдение личной гигиены.
Заражение нередко происходит уже во время вынашивания плода. В таком случае по истечении инкубационного периода (1-7 дней) возникает зуд половых органов и выделения из них, неприятные ощущения во время мочеиспускания, меняется цвет мочи. Эти признаки общие для всех заболеваний. При некоторых инфекциях симптомы могут отсутствовать.
Особенно опасны TORCH инфекции, они практически незаметны.
- T – токсоплазмоз. Очагом заражения может быть чрезмерная любовь к кошкам, употребление непрожаренного мяса, немытых фруктов и овощей.
- O – гепатит В, хламидиоз, сифилис, гонококковую инфекцию, листериоз и другие опасные для будущего ребенка болезни.
- R – краснуха. Передающееся воздушно-капельным путем вирусное заболевание.
- C – цитомегаловирус. Переходит через тесный контакт с больным, преимущественно через кровь и половую связь.
- H – герпес. Бывает 2-х типов: I – путь передачи воздушно-капельный, II – половой.
Существует более двух десятков опасностей, называемых скрытыми инфекциями. Многие из них могут повредить не только самочувствию матери, но и развитию плода. В некоторых случаях последствия непоправимы. Поэтому начинать лечение следует сразу же после обнаружения в организме так называемой скрытой инфекции.
Более подробно о скрытых инфекциях при беременности и их опасности — на видео:
Любая из перечисленных инфекций достаточно опасна для развития плода, практически каждая может вызвать патологии внутренних органов, умственного развития ребенка, уж не говоря о вреде здоровью будущей мамы. Свести к минимуму последствия можно при своевременной диагностике и лечении заболеваний.
От бессимптомных, на первый взгляд, инфекций страдают защитные силы организма беременной, угнетается иммунитет. Хламидиоз, инфекции мочеполовой сферы поражают суставы, возникает реактивный артрит. Инфекции полового происхождения оказывают отрицательное влияние на слизистую оболочку глаза, вызывая кератиты и конъюнктивиты. Спутник скрытых инфекций – кишечный дисбактериоз. Еще одна неприятность, сопровождающая заболевания, — аллергия.
Инфекции, о которых идет речь, часто приводят к выкидышам и преждевременным родам. У беременных со скрытой инфекцией или несколькими часто бывает гестоз (поздний токсикоз), всю беременность сопровождает железодефицитная анемия.
Они оказывают пагубное влияние на центральную нервную систему и формирование костной ткани ребенка. Такие патологии у матери, как генитальный герпес, приводят к плохому зрению младенца, иногда слепоте, вызывают энцефалит. Цитомегаловирус ведет к порокам развития внутренних органов – печени, легких. Разрыв околоплодного пузыря или недоношенная беременность – последствия инфицирования хламидиозом.
Скорее всего, малыш будет иметь проблемы с легкими (возможно воспаление уже в роддоме) или с глазками (в лучшем случае, это закисание). Водянка головного мозга, отставание в интеллектуальном развитии – также последствия рождения внутриутробного инфицирования. У больной микоплазмозом женщины может родиться недоношенный ребенок с низким весом. Все инфекции могут стать причиной мертворождения.
Инфицирование плода происходит в случае, если женщина заболела впервые, и у нее еще не выработались защитные силы к инфекции.
Если беременность заканчивается благополучно, такие дети часто болеют. Уязвимое место – дыхательные пути. Диагностируя у детей артриты и артрозы, врачи редко догадываются о том, что на самом деле виноваты хламидии или другие паразиты, которые мать не вылечила вовремя.
Степень угрозы для внутриутробного развития малыша зависит от запущенности заболевания, от периода беременности. Если заражение происходит в первые недели, плод обычно гибнет или развивается неправильно с самого начала. Проникновение вируса в организм во втором триместре чревато деформацией внутренних органов, возможно замирание беременности. Если инфицирование произошло после 27-й недели, вполне имоверны воспалительные процессы у сформировавшегося уже ребеночка, больше всего страдает ЦНС. Есть риск преждевременных родов.
Лучший способ минимизировать негативные последствия скрытых инфекций – планировать беременность, то есть сдать анализы и вылечить инфекцию до оплодотворения. Но если «интересное положение» наступило внезапно (а чаще всего, бывает именно так), анализы на TORCH-инфекции, РВ и другие пробы надо сдать как можно раньше, чтобы доктор смог выбрать правильную тактику лечения.
Чтобы отслеживать течение беременности, у женщины, состоящей на учете в женской консультации, каждый месяц берут кровь и мочу на анализ. При постановке на учет обязательны мазки из влагалища и шейки матки. При подозрении на то или иное заболевание в течение беременности мазки повторяют.
Несколько раз проводится анализ крови на РВ (реакция Вассермана) для исключения наличия у беременной сифилиса. Определить или исключить аномалии развития плода помогает ультразвуковое исследование (УЗИ), проводящееся по мере надобности. Предотвратить пороки сердца помогает КТГ (прослушивание сердцебиения плода).
Диагностировать скрытые инфекции можно с помощью ультрасовременных методов:
- Бактериоскопия. Мазок на флору. Самый дешевый и распространенный способ диагностирования скрытых инфекций.
- Кольпоскопия. Гинекологический осмотр шейки матки с помощью кольпоскопа. Увеличение производится в 8-28 раз и позволяет увидеть отклонения вне лаборатории.
- Гистологическое исследование. В лаборатории обследуют образец ткани (в данном случае из шейки матки).
- Полимерная цепная реакция (ПЦР) – для обследования используется моча, кровь, мазок из влагалища или шейки матки. Дорогостоящий и соответственно менее популярный способ на основе ДНК, но предоставляет наиболее точные результаты.
- Иммуноферментный анализ (ИФА). Забор крови из вены, позволяющий определить, есть ли в организме антитела к возбудителю.
- Анализ крови. Самый популярный метод.
- Цитология. Исследуют клетки человека.
- Серологический метод (серодиагностика или сероконверсия). На анализ берут сыворотку крови. Определяют антигены и антитела, их реакцию друг на друга.
- Бактериологическое исследование (бакпосев). Во время анализа выявляют очаг возбудителя и определяют его чувствительность к тем или иным антибиотикам.
- Не исключение взятие на анализ околоплодных вод или пуповинной крови.
Результатом любого анализа должно стать выяснение таких факторов: есть ли в организме инфекция, каким образом она туда пробралась, характеристика возбудителя.
Для более точных данных, сдавая анализы, надо придерживаться нескольких правил:
- за месяц перед сдачей анализов прекратить прием каких-либо препаратов, в том числе витаминов;
- за два дня перед исследованиями не заниматься сексом;
- за день не спринцеваться, не применять какие-либо местные препараты во влагалище, включая гели для интимной гигиены;
- 5-6 день цикла у женщины – оптимальный срок, чтобы получить достоверные результаты анализов, во время менструации они не рекомендованы;
- инфекции обостряются на фоне ослабленного иммунитета, поэтому лучше проводить исследование во время простуды, после стресса.
Чаще всего, наличие инфекций не ухудшает самочувствие матери. Но каждой беременной женщине участковый врач обязан объяснить опасность легкомысленного отношения к своему здоровью и последствия несвоевременного лечения скрытых инфекций.
Как правило, скрытые инфекции лечат комплексно:
- Сюда входит лечение антибиотиками, которые важно правильно подобрать, ведь такого рода инфекции поддаются антибактериальным препаратам только определенного класса.
- Параллельно прописывают иммуностимулирующие средства, в некоторых случаях ферменты, а также бактерийные препараты и гепатопротекторы.
- Иногда назначают ультразвуковые процедуры и лазеротерапию.
Несмотря на схожесть симптомов и последствий урогенитальных инфекций, лечение каждого вируса индивидуально. Особенно тщательно следует подбирать антибиотики. Тетрациклины хорошо действуют на хламидии, мико- и уреаплазму. Пенициллин и цефалоспорин не смогут справиться с этой инфекцией. Кандидоз напротив не лечат антибиотиками, в этом случае назначат противогрибковые средства.
Витаминотерапия – необходимая составляющая любого лечения, а уж тем более для беременных.
Чем позже начато лечение, тем оно сложнее. Но лечить их необходимо, ведь последствия могут быть пагубными, как для матери, так и для плода. Осложнения могут возникнуть в любой системе организма.
Для профилактики рекомендуют придерживаться личной гигиены, избегать случайных половых связей, использовать презервативы, если таковые случаются, регулярно обследоваться.
Планируя беременность, сдать анализы на TORCH-инфекции за несколько месяцев. Не лишними будут обследования после случайных половых связей.
источник
Каждая женщина, заботящаяся о своем здоровье, в обязательном порядке должна регулярно посещать гинеколога и сдавать необходимые анализы. Во время вынашивания ребенка состояние микрофлоры влагалища представляет особую важность. Мазок при беременности позволяет составить истинную картину здоровья женщины и исключить развитие серьезных заболеваний. Стоит подробнее рассмотреть этот вид диагностики и возможные результаты анализа.
Микрофлора влагалища в большей степени состоит из лактобактерий, которые вырабатывают молочную кислоту, необходимую для защиты организма от попадания патогенных микроорганизмов. Уменьшение количества лактобактерий приведет к размножению «плохих» бактерий и развитию заболевания.
Беременность – это период, когда необходимо особо внимательно отнестись к здоровью, ведь от этого будет зависеть нормальное внутриутробное развитие малыша. Следует понимать, что любой воспалительный процесс может негативно отразиться на вынашивании плода. Мазки из влагалища при беременности должны сдавать женщины даже при отсутствии симптомов заболевания. Инфекция может никак себя не проявлять долгое время, но при этом будущая мама будет ее носителем. Если же при очередном обследовании врач обнаружит отклонения от нормы в результатах анализа, женщина сможет пройти соответствующее лечение и предотвратить заражение ребенка в процессе родов.
Первое обязательное обследование микрофлоры влагалища будущая мама проходит при первичном обращении в женскую консультацию для постановки на учет. Результаты покажут состояние слизистой поверхности влагалища, наличие хорошей и патогенной микрофлоры (баланс) и степень чистоты. При обнаружении болезнетворных бактерий будет назначено щадящее лечение, после которого следует дополнительно сдать мазок для контрольной проверки.
Согласно графику исследований, показанных беременной, в последнем триместре также следует пройти диагностику микрофлоры влагалища. Мазки на 30 неделе беременности следует делать в обязательном порядке для того, чтобы удостовериться в здоровье будущей мамы и малыша. Отклонения от нормы на последних сроках находят достаточно часто, что представляет опасность для плода и чревато нежелательными последствиями.
Не дожидаясь очередного направления на обследование, женщина должна внепланово сдать анализ при обнаружении таких симптомов, как зуд, жжение, появление обильных выделений из половых путей. Такие признаки часто сопровождают опасные заболевания, которые крайне нежелательны в период вынашивания плода.
Микрофлора представляет собой совокупность различных бактерий, которые постоянно населяют влагалище. При идеальном состоянии здоровья там преимущественно находятся лактобактерии – палочки Додерлейна, вырабатывающие полезную молочную кислоту. При достаточном их количестве у болезнетворных микроорганизмов не остается шанса выжить в кислотной среде влагалища.
В период беременности показатели анализов несколько меняются. Количество клеток влагалищного эпителия значительно увеличивается, что способствует накоплению гликогена, необходимого для выработки молочной кислоты палочками Додерлейна. Поддержание необходимого кислотно-щелочного баланса (pH 3,3-4,5) на протяжении всей беременности, благодаря хорошей микрофлоре, помогает блокировать развитие патогенных бактерий и предотвратить инфицирование эмбриона (или плода).
Довольно часто женщины сталкиваются с ситуацией, когда, сдав мазки при беременности, узнают, что у них — нарушение влагалищной микрофлоры. Уменьшение количества лактобактерий крайне нежелательно в этот ответственный период и поэтому необходимо установить причину патогенного состояния. Условно-патогенные микроорганизмы, конечно, присутствуют во влагалище каждой здоровой женщины, но их количество должно быть небольшим. Если же число плохих бактерий увеличивается, значит, начинает развиваться дисбактериоз, вызывающий чаще всего вагинальный кандидоз (молочницу).
Для постановки точного диагноза необходимо сдать мазки. При беременности, на ранних сроках, такое нарушение может развиться на фоне сниженного иммунитета. Любое отклонение от нормальных показателей опасно, прежде всего, для малыша и дальнейшего развития беременности.
На ранних сроках беременности женщине важно следить за сигналами организма. Обратиться за медицинской консультацией необходимо если:
- Появился зуд в области половых органов.
- Выделения из влагалища стали обильными и имеют творожистую консистенцию.
- После мочеиспускания появляется жжение.
- Выделения имеют резкий неприятный запах.
- Периодически возникают тянущие боли внизу живота.
Перечисленные симптомы говорят о развитии воспалительного процесса и необходимости срочного лечения. Мазок на флору помогает определить тип возбудителя, но в некоторых случаях инфекция может быть скрытая. В этом случае необходимо сдать дополнительные анализы.
При постановке на учет в женскую консультацию будущих мам интересует, какие мазки берут при беременности и действительно ли это необходимо. Следует сразу отметить, что обследование состояния здоровья женщины на раннем сроке беременности представляет особую важность для врача. Только диагностика покажет истинную картину и исключит угрозу прерывания беременности.
В гинекологической практике существует несколько типов мазков, показывающих состояние женского здоровья. Классифицируют их следующим образом:
- Мазок на флору – позволяет выявить дисбаланс хорошей и плохой влагалищной микрофлоры. Анализ показывает количество эритроцитов, лейкоцитов и отмершие клетки эпителия. По результатам оценивают степень чистоты мазка;
- Мазок на цитологию – необходим для диагностики изменения клеток шейки матки;
- Мазок на стерильность – назначается для определения состава микрофлоры влагалища, помогает увидеть отклонения в гормональном фоне;
- Мазок на скрытые инфекции – ПЦР-диагностика крайне важна в период беременности. Метод позволяет обнаружить инфекции, которые не определяет мазок на микрофлору.
Урогенитальные инфекции представляют серьезную опасность для жизни и нормального развития плода. Поэтому, получив от лечащего врача направление на диагностику скрытых инфекций, будущая мама не должна затягивать с прохождением обследования.
Мазки при беременности на инфекции – заболевания, передающиеся половым путем – следует сдавать в обязательном порядке. Такие заболевания, как уреплазмоз, герпес, хламидиоз, токсоплазмоз, цитомегаловирус далеко не всегда дают о себе знать, но это совершенно не означает, что они не представляют опасности.
Скрытые инфекции можно обнаружить с помощью ПЦР-диагностики, посева и метода окрашивания мазка по Грамму. Еще одним популярным методом является иммуноферментный анализ сыворотки крови.
В результатах анализа на микрофлору влагалища можно обнаружить следующие показатели:
- Лейкоциты – повышение нормы говорит о развитии воспаления. Во влагалище их должно быть 10-15 в поле зрения, в мочеиспускательном канале — не более 5, а в цервикальном – до 5.
- Эпителий – в норме это значение не должно быть более 10 в поле зрения.
- Грамположительные бактерии – основная часть (примерно 90%) состоит из лактобактерий.
- Грамотрицательные бактерии – патогенная микрофлора в норме полностью отсутствует.
- Слизь – мазки при беременности допускают отсутствие или умеренное количество слизи во влагалище и шейке матки.
- Грибы рода Кандида – допустимо небольшое количество во влагалище, но в уретре и цервикальном канале они в норме полностью отсутствуют.
- Кокки – в норме могут присутствовать стрептококки, стафилококки и энтерококки в малом количестве. Наличие гонококков свидетельствует о развитии гонореи.
- Трихомонады – в хорошем мазке они отсутствуют.
Лейкоциты – белые кровяные тельца, являющиеся частью иммунной системы. В период беременности особо важно следить за их количеством в мазке на микрофлору, ведь даже незначительное изменение может свидетельствовать о развитии воспалительного процесса. Основное предназначение лейкоцитов – оберегать организм и бороться с патогенными бактериями. Поэтому переживать из-за обнаружения небольшого количества защитных клеток в результатах анализов не стоит. Для женщин в положении норма лейкоцитов мазке находится в пределах 15-20 в поле зрения.
Мазки при беременности являются важным методом диагностики, позволяющим определить малейшее отклонение от нормальных показателей. Незначительное повышение количества лейкоцитов в период вынашивания ребенка вполне допустимо. Если же значение превышает 20 единиц в поле зрения, следует провести дополнительную диагностику и установить причину патогенного состояния. Повышенное количество белых кровяных клеток свидетельствует о наличии воспалительного процесса в организме будущей мамы.
Плохие мазки при беременности могут негативно отразиться на развитии плода. Поэтому важно своевременно обнаружить отклонения в результатах анализов и пройти соответствующее лечение. Частыми причинами повышения лейкоцитов в мазке у беременных выступает кандидоз (молочница), вагиноз, воспаление слизистой поверхности влагалища, инфекционные заболевания (микоплазмоз, гонорея, уреплазмоз).
При проведении исследования в лаборатории оценивают такие показатели, как запах и вязкость диагностируемого материала. В зависимости от показателей патогенной микрофлоры, которые могут содержать мазки во время беременности, специалист оценивает степень чистоты. Всего различают четыре таких степени:
- Первая степень говорит об идеальном мазке на микрофлору. Количество лактобактерий достигает 95%, что свидетельствует о правильном кислотно-щелочном балансе и хорошей защите от развития патологии.
- Вторая степень ставится в том случае, если в мазке было обнаружено малое количество условно-патогенной микрофлоры, но эти значения находятся в пределах нормы. Количество лактобактерий, как и при первой степени, должно преобладать над остальными и быть на уровне 90%.
- Третья степень говорит о развитии дисбиоза (бактериального вагиноза). Палочек Додерлейна в таком мазке меньше, чем необходимо для нормального состояния флоры. Увеличивается количество грамотрицательных бактерий.
- Четвертая степень характерна для вагинита. В таком мазке преобладает щелочная среда, наблюдается увеличенное количество лейкоцитов, эпителия. Плохие мазки при беременности являются поводом для прохождения повторного исследования.
Для получения точных результатов исследования микрофлоры влагалища следует правильно подготовиться перед сдачей анализа. Прежде всего необходимо отказаться от сексуальных контактов за 2-3 дня до забора материала. Также следует исключить применение вагинальных свечей, кремов и мазей. На результаты могут повлиять спринцевания лекарственными травами, содой. Поэтому схожие манипуляции перед обследованием не допускаются.
Для гигиенических процедур следует применять специальные средства: интимное мыло или гель. Их состав специально разработан с учетом особенностей кислотно-щелочного баланса женской половой системы. Применение обычного косметического мыла искажает истинное состояние микрофлоры влагалища и негативно сказывается на состоянии внешних половых органов, вызывая жжение и зуд.
Плохие мазки на ранних сроках беременности могут привести к замиранию развития эмбриона или к выкидышу. Поэтому столь важно своевременно обратиться в женскую консультацию для постановки на учет и прохождения анализов. Лечение будет зависеть от вида возбудителя и срока беременности. Схему терапии должен подбирать только специалист, предварительно определив чувствительность патогенных микроорганизмов к медикаментозным препаратам. На поздних сроках лечение также необходимо, ведь запущенный недуг может повредить плодную оболочку и заразить еще не родившегося малыша.
источник