Тестостерон при беременности. Андрогены: их образование и метаболизм при нормальной беременности. Гиперандрогения при беременности. «Мужские» гормоны при беременности.
| При беременности уровень тестостерона и других андрогенов изменяется. Изменение этих уровней зависит в том числе и от пола плода. |
Несмотря на рост концентрации общих и свободных андрогенов у беременных женщин, большинство женщин и их младенцев женского пола не вирилизованы. Четырьмя факторами, которые могут защитить от вирилизации, являются: высокие концентрации в сыворотке SHBG, влияние прогестерона на рецепторы к андрогенам, воздействие прогестерона на активацию андрогенов в тканях-мишенях, и плацентарная ароматизация андрогенов. (См. «Защитные механизмы против вирилизации матери и плода»).
Во время нормальной беременности концентрация в сыворотке крови некоторых, но не всех, андрогенов увеличивается.
Уровень общего тестостерона постепенно увеличивается во время беременности. Этот эффект объясняется прежде всего постепенным эстроген- индуцированным увеличением концентрации в сыворотке крови белка, связывающего половые гормоны (SHBG). Увеличение концентрации тестостерона при нормальной беременности происходит уже через 15 дней после пика ЛГ, вероятно, за счет его продукции в большей степени яичниками, чем надпочечниками.
Есть несколько исследований посвященных продукции и распаду андрогенов у здоровых беременных женщин. В одном из них при обследовании пяти беременных женщин было выявлено, что темпы продукции тестостерона и дигидротестостерона у беременных и небеременных женщин совпадают. Однако преобразование тестостерона в дигидротестостерон и метаболический клиренс этих гормонов во время беременности были ниже, чего и следовало ожидать при повышенной концентрации в сыворотке SHBG.
При другом исследовании, включавшем в себя обследование 1343 женщин с одноплодной беременностью, был выявлен более низкий уровень андрогенов у женщин старше 30 лет, а так же повторнородящих (двое и более родов). В то время как с курением был связан более высокий уровень андрогенов в первой половине беременности по сравнению с более молодыми женщинами, нерожавшими и некурящими женщинами, соответственно.
Во время беременности концентрация тестостерона в сыворотке крови в три-четыре раза выше, чем в сыворотке пуповинной крови. Концентрация тестостерона в крови беременной женщины может колебаться от 100 до 140 нг/дл (от 3,5 до 4,8 нмоль/л), а в пуповинной крови средние значение 33,5 нг/мл (1,2 нмоль/л).
Концентрация в сыворотке свободного тестостерона во время беременности изменяется незначительно, вплоть до третьего триместра, когда она увеличивается примерно в два раза. Данное увеличение концентрации свободного тестостерона не может быть объяснено изменением концентрации SHBG и, скорее всего, может быть следствием увеличения продукции тестостерона. Источник повышенного образования тестостерона в данной ситуации не известен. Одной из возможных причин может являться то, что человеческий хорионический гонадотропин (ХГЧ) может стимулировать тека-интерстициальные клетки яичников синтезировать тестостерон, однако, концентрация ХГЧ в сыворотке крови достигает своего пика в конце первого триместра беременности и далее постепенно снижается, а концентрация свободного тестостерона увеличивается. Как показали исследования у человекообразных обезьян, одним из возможных источников тестостерона является желтое тело. Наконец, тестостерон может продуцироваться в коре надпочечников беременных женщин, параллельно с увеличением секреции материнского кортизола в конце беременности.
Концентрация дегидроэпиандростерон сульфата (ДГЭА-С) в крови матери во время беременности снижается, несмотря на увеличение его продукции в крови плода. Наибольшее снижение происходит в начале второго триместра, когда метаболический клиренс ДГЭА-С резко возрастает. У беременных женщин ДГЭА-С метаболизируется в печени, путем превращения в 16-альфа-гидрокси-ДЭА, и в плаценте, путем превращения в эстрогены.
Концентрация андростендиона в крови матери увеличивается во второй половине беременности.
Концентрация в сыворотке крови у беременной женщины 3-альфа-17-бета-андростандиол глюкуронида (3а-диол-G), продукта метаболизма дигидротестостерона в волосяных фолликулах кожи, повышается во время беременности. До конца неизвестно, связано ли это с повышением активности 5-альфа-редуктазы и других андроген-метаболизирующих ферментов, или с увеличением доступности субстрата.
Концентрация в амниотической жидкости тестостерона и андростендиона, в среднем, примерно в два-три раза выше, если плод мужского пола. Медиана вероятного отклонения у мальчиков составляет от 17,3 до 33,7 нг/дл (0,60 до 1,17 нмоль/л) и 5,05 до 12,98 нг/дл (0,175 до 0,45 нмоль/л) у девочек. Эта разница показателей у плодов мужского и женского пола указывает на то, что по крайней мере часть андростендиона и тестостерона в амниотической жидкости продуцируется яичками плода. Концентрация же ДГЭА-С в амниотической жидкости одинакова у плодов женского и мужского пола. Вероятно, это связано с тем, что данный гормон надпочечникового происхождения.
Тестостерон — концентрации тестостерона в сыворотке плодов мужского пола выше, чем у плодов женского пола, в то время как концентрации дигидротестостерона сходны.
У плодов мужского пола концентрации тестостерона достигает своего пика в конце первого триместра беременности — около 150 нг/мл (5,2 нмоль/л; что является половиной от нижней границы нормы у взрослых мужчин), а затем постепенно уменьшается примерно от 60 до 70 процентов.
Мало что известно о регуляции фетального тестостерона, однако предполагается, что он больше зависит от уровня материнского ХГЧ, чем от лютеинизирующего гормона (ЛГ) гипофиза плода. Концентрация ХГЧ в крови матери и плода достигает своего пика в период с 9 до 12 недель беременности, а затем постепенно снижается (концентрация материнского ХГЧ в сыворотке плода значительно ниже, чем в сыворотке самой матери: показатели плода могут варьироваться от едва уловимых до 2,5 мМЕ/мл).
Появление материнского ХГЧ в сыворотки плода совпадает с появлением клеток Лейдига (источник выработки тестостерона в яичках), что происходит на сроке около 8 недель беременности. Предполагается, что материнский ХГЧ играет существенную роль в развитии клеток Лейдига у плода и в продукции тестостерона. Пик формирования клеток Лейдига приходится на сроки от 14 до 18 недель беременности.
Гонадотропины обнаруживаются в гипофизе плода примерно в 10 недель беременности, а в фетальной сыворотке приблизительно еще через неделю. Проведенное исследование на трансгенных мышах мужского пола, а так же позднее начало выработки гонадотропина у плода подтверждает теорию, того что развитие клеток Лейдига и продукция тестостерона инициируется основном материнским ХГЧ. Кроме того, функция клеток Лейдига оказалась нормальной у мышей, лишенных ЛГ или его рецепторов.
У плодов женского полаконцентрация тестостерона в сыворотке крови низкая (около 50 нг/дл [1,7 нмоль/л] ) и на протяжении большей части беременности имеет тенденцию к снижению. Источником тестостерона, вероятнее всего, являются яичники плода, т.к. гонадотропин может стимулировать продукцию андрогенов в яичниках плода, которые в дальнейшем преобразуются в эстрогены.
У новорожденных мальчиков уровень концентрации тестостерона в пупочной артерии лишь немного выше, чем у девочек. Тем не менее, концентрация тестостерона (и андростендиона) в крови значительно увеличивается в течение первых суток жизни, особенно у мальчиков, а затем снижается в течение следующих шести дней.
Увеличение андрогенов в первый день жизни может быть ответом на выработку свободного ХГЧ.
Во время беременности другие стероиды, вырабатываемые плацентой, могут частично ингибировать действие ХГЧ на клетки плода. Снижение концентрации сывороточных андрогенов в течение первой недели жизни происходит одновременно со снижением концентрации в сыворотке крови ХГЧ.
Исследования показывают, что плацента может самостоятельно синтезировать андрогены, большинство из которых превращается в эстрогены под воздействием плацентарной CYP17. Значение плацентарного синтеза андрогенов неизвестно.
Несмотря на увеличение в сыворотке крови беременных женщин концентрации общих и свободных андрогенов, большинство женщин и их детей не вирилизованы. Причинами этого являются:
- Высокие концентрации в сыворотке SHBG. В большинстве случаев повышение уровня концентрации андрогенов в сыворотке крови приходится на SHBG-связанные андрогены. Как отмечалось выше, концентрация свободных андрогенов в сыворотке крови увеличивается незначительно и только на поздних сроках беременности, поэтому большая часть андрогенов не доступна для действия на ткани-мишени.
- Воздействие прогестерона на рецепторы к андрогенам. Концентрация прогестерона увеличивается во время беременности в 10 раз, и может достигать 250 мг/день. В то время как сродство прогестерона с рецепторами к андрогенам низкое, увеличение продукции прогестерона настолько велико, что он может подавлять связывание андрогенов с их рецепторами на тканях-мишенях.
- Воздействие прогестерона на активацию андрогенов в тканях-мишенях. В тканях-мишенях под воздействием 5-альфа-редуктазы тестостерон превращается в биологически более активный дигидротестостерон. Прогестерон имеет слабое сродство к 5-альфа-редуктазе, таким образом, дополнительный прогестерон, производимый во время беременности, может подавлять превращение тестостерона в дигидротестостерон в тканях-мишенях.
- Ароматизация андрогенов в плаценте. Плацента имеет широчайшие возможности для преобразования андрогенов в эстрогены. Поэтому весьма вероятно, что большинство андрогенов матери и плода метаболизируются в плаценте. Этот механизм защищает от вирилизации как самих беременных женщин, так и плодов женского пола. Андростендион и тестостерон являются высокоафинными субстратами для плацентарной системы ферментов ароматаз и преобразуются в эстрон и эстрадиол соответственно. Дигидротестостерон не является субстратом для ароматизации, он метаболизируется под воздействием других плацентарных ферментов (дегидрогеназ оксистероидов) в менее активные метаболиты, такие как 5-альфа-андростан-3бета, 17 бета-диол.
Подтверждение этой теории может быть получено из доклада о беременной женщине, концентрация сывороточного тестостерона у которой достигала 15000 нг/дл (520 нмоль/л), но его концентрация в пуповинной крови была только 252 нг/дл (8,7 нмоль/л), что составило 1,7 процента показателей матери. Это говорит о наличии высокоэффективного барьера, препятствующего переходу тестостерона от матери к плоду. Кроме того, концентрация эстрадиола в крови матери была нормальной, а концентрация эстрадиола в пуповинной крови — значительно выше, что свидетельствует о превращении тестостерона в эстрадиол в плаценте или у плода. Увеличение концентрации эстрогенов в сыворотке крови плода, возможно, ингибирует эффекты андрогенов, так как концентрация сывороточного тестостерона в пуповинной крови значительно превышала нормы (см. выше), но плод не был вирилизован (для сравнения, взрослая женщина с концентрацией сывороточного тестостерона 252 нг/дл [8,7 нмоль/л] будет вирилизована).
Эти результаты показывают, что воздействие андрогенов плода может быть уменьшено плацентарной ароматизацией андрогенов и производством эстрогенов. Также подтверждением этой гипотезы является обнаружение вирилизации у плодов женского пола при недостаточности плацентарной ароматазы. У одного из таких младенцев, концентрация тестостерона, дигидротестостерона и андростендиона в пуповинной крови были в 26, 26 и 207 раз выше нормы, а концентрация эстрона, эстрадиола и эстриола составляли всего 0,6, 0,9 и 0,2 процента от нормы.
Тем не менее, ароматизации, как правило, недостаточно, чтобы полностью защитить плод от передачи тестостерона, и это не в полной мере объясняет отсутствие вирилизации плода. Есть доклады о беременных с лютеомами яичников, у которых выявлялись высокие концентрации дигидротестостерона в сыворотки крови, но родились здоровые девочки. Поскольку дигидротестостерон не подвергается ароматизации до эстрогенов, то при физиологически протекающей беременности плоды женского пола должны быть защищены от вирилизации снижением действия андрогенов.
Пренатальное воздействие андрогенов, находящихся в пределах нормы для беременности, скорее всего, не вызывает изменений яичников, ведущих к синдрому поликистозных яичников (СПКЯ) в подростковом возрасте.
источник
Нормальный уровень гормонов обеспечивает не только физическое здоровье, хорошее самочувствие и репродуктивные функции женщины, но и ее эмоциональное состояние. Важнейший гормон, регулирующий деятельность половой системы – андростендион. Если он повышен, это вызывает у женщин изменения гормонального фона, которые в итоге приводят к бесплодию.
Андростендион – стероидный половой гормон, присутствующий в крови обоих полов. У женщин он синтезируется яичниками и частично корой надпочечников. Хотя он относится к андрогенам, мужским половым гормонам, он напрямую влияет на производство женских половых гормонов – эстрогенов.
К эстрогенам относятся:
На стадии развития плода они стимулируют формирование женских половых органов, а затем обеспечивают их правильное функционирование, менструальный цикл и репродуктивную функцию женщины. Они формируют внешний вид представительниц «прекрасного пола»: развитие груди, отсутствие бороды и усов, особенности фигуры и голоса. Эстрон, второй по значимости гормон, образуется из андростендиона.
Организм женщины вырабатывает андростендион на постоянной основе с момента рождения, но его количество меняется на разных этапах жизни. В среднем с 8 лет содержание этого гормона резко повышается, а затем растет по нарастающей вплоть до достижения 30 лет. В тридцатилетнем возрасте выработка андростендиона наиболее велика, а после 30 – она начинает постепенно уменьшаться.
Содержание этого гормона измеряется в нанограммах на 100 мл крови.
Нормальные значения составляют:
- 20-290 нг/100 мл – на протяжении месяца после рождения;
- 5-68 нг/100мл – от 1 месяца до года;
- 8-50 нг/100 мл – от года до 10 лет;
- 8-247 нг/100 мл – от десяти лет до совершеннолетия;
- 85-275 нг/100 мл – 18 лет и старше.
Для этого гормона характерны колебания его уровня: в утреннее время, в момент овуляции и перед менструацией его количество достигает максимума. Если содержание андростендиона находится в границах нормы, то он преобразуется в эстрон. Если же его концентрация сильно превышает норму, то он может начать преобразовываться в тестостерон, что ведет к серьезному гормональному сбою.
Андростендион повышен у женщин при беременности, и это естественно. Для беременной женщины нормой является увеличение содержания гормонов, ведь после зачатия тело женщины перестраивается на вынашивание ребенка и эмбрион начинает активно развиваться.
Существуют исследования, по которым уровень андрогенов, в том числе андростендиона, во время беременности может повлиять на формирование отдельных черт характера ребенка и даже его будущие сексуальные предпочтения. Однозначного подтверждения этих данных нет.
Врачи не считают повышенное количество андростендиона во время беременности патологичным и не занимаются его лечением. После родов его количество зачастую возвращается к нормальному значению.
В остальных случаях рост содержания этого гормона вызван болезнями:
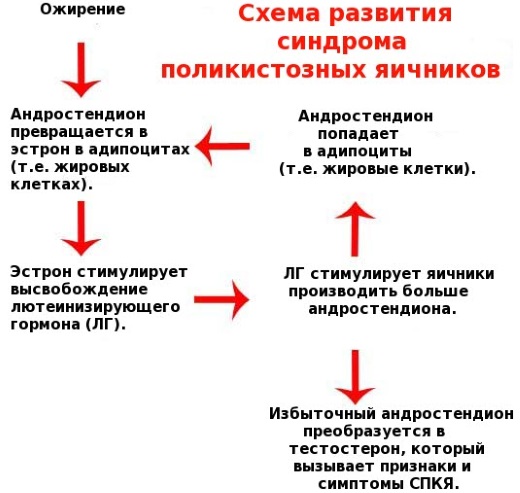
- поликистоз яичников – нарушение работы яичников, надпочечников, поджелудочной железы и гипофиза, вызвавшее избыточную выработку андрогенов и эстрогенов;
- гиперкортицизм – синдром, возникающий как результат воздействия на организм избыточного количества гормонов коры надпочечников. Может вызываться опухолями, нарушением работы гипофиза или передозировкой препаратами гормонов при лечении заболеваний надпочечников;
- остеопороз – болезнь, вызванная нарушением обменных процессов в костях человека и последующим формированием хрупкости костей;
- синдром стромальной гиперплазии яичников – доброкачественные новообразования в ткани яичников, иногда считается тяжелой формой поликистоза яичников;
- врожденная гиперплазия коры надпочечников – генетическое нарушение, приводящее к сбою работы надпочечников;
- рак яичников и другие злокачественные опухоли.
Во всех случаях повышения андростендиона, вызванных болезнью, меры по снижению его количества предпринимаются параллельно с лечением основного заболевания.
Симптомы избыточного уровня андростендиона обусловлены его воздействием на организм. Если женщина здорова, он преобразуется в эстроген. Если его вырабатывается слишком много, он способствует формированию избытка мужских гормонов и изменению самочувствия и внешнего вида женщины.
Андростендион повышен у женщин, у которых есть признаки маскулинизации:
- нарушение менструального цикла и даже его прекращение;
- выделение крови из матки;
- изменение голоса в сторону понижения и огрубения;
- появление волос на лице, груди, избыточное оволосение на руках и ногах;
- развитие мышечной ткани в верхней части тела, изменение фигуры;
- акне;
- поредение волос на голове, вплоть до очагового облысения;
- усиление секреции пота, изменение запаха.
Если уровень гормона увеличивается в детстве, это может привести к преждевременному развитию половых органов, изменению их пропорций.
Некоторые женщины, занимающиеся силовыми видами спорта, тяжелой атлетикой или бодибилдингом, стремятся быстро набрать мышечную массу и начинают принимать добавки в пищу или даже медицинские препараты, увеличивающие уровень андростендиона.
Но эндокринная система человека – сложный саморегулирующийся комплекс, вмешиваться в работу которого без необходимости и не под наблюдением врача категорически нельзя.
Важно знать, что прием андрогенов может способствовать увеличению мышечной массы, но при этом избыточное их количество наносит женскому организму вред:
- дестабилизирует работу половых и других внутренних органов;
- приводит к сбою менструального цикла;
- нарушает репродуктивную функцию.
Избыточный уровень андростендиона приводит к тому, что женщина не может зачать или выносить плод.
Наличие у женщины нескольких из указанных симптомов – однозначная рекомендация для обращения к врачу. Диагностику уровня андростендиона в организме может сделать эндокринолог, гинеколог, либо гинеколог-эндокринолог, а также педиатр, если признаки проявились у ребенка.
Основной метод диагностики содержания андростендиона в организме – иммуноферментный анализ крови. В биохимической лаборатории у пациентки берут кровь из вены и добавляют реагенты, изменяющие цвет плазмы. Интенсивность изменения цвета и итоговый оттенок определяют уровень гормона. Этот анализ точен, но для объективного результата требуется соблюсти целый ряд условий.
Исследование проводится в следующие дни:
- Если у женщины менструальный цикл длится 28 дней, забор крови производится на второй-пятый день цикла.
- Если цикл составляет более 28 дней, анализ нужно сдавать с пятого по седьмой день.
- Если цикл короткий – 21-23 дней, то кровь берут на второй, либо третий день цикла.
При назначении анализа необходимо поставить врача в известность о всех медицинских препаратах, в том числе гормональных, которые женщина принимает. Гормональные контрацептивы, несмотря на низкие дозы гормонов, искажают результаты теста. За 3-4 недели до сдачи анализа их прием прекращают.
Правила подготовки к сдаче анализа:
- В течение 3 дней перед забором крови важно исключить физические и эмоциональные перегрузки.
- В течение 2 дней – соблюдать диету: убрать из меню жареное, жирное и острое.
- В течение 1 дня – не принимать алкоголь.
- В течение 3 часов перед анализом – отказаться от курения.
Анализ сдается утром, на голодный желудок, допускается только прием чистой, не минеральной воды. В течение месяца уровень андростендиона в крови женщины колеблется, из-за чего для правильной интерпретации результатов его сдают несколько менструальных циклов подряд.
Помимо анализа крови, врач назначает:
- исследование других гормонов – тестостерона, прогестерона, кортизола и других;
- УЗИ щитовидной железы;
- УЗИ почек и органов таза;
- рентген почек и надпочечников.
Эти обследования призваны выявить причины повышения или снижения уровня андростендиона.
Нормальный гормональный фон – основополагающий показатель здоровья организма. Если организм здоров, то гормоны работают правильно. Главной профилактической мерой повышения андростендиона является здоровый образ жизни. Андростендион повышен у женщин, которым свойственно часто голодать или резко менять вес.
Выработку гормонов можно скорректировать, соблюдая общие принципы правильного питания:
- отказаться от острой, копченой и жирной пищи;
- ограничить употребление консервированных, жареных и пряных продуктов питания;
- сократить употребление быстрых углеводов;
- увеличить количество белковой пищи, в том числе растительного белка;
- ввести в постоянный рацион достаточное количество овощей и фруктов;
- сократить потребление сахара.
Здоровое питание, соблюдение нормы калорийности ежедневного меню позволит контролировать вес и обеспечить здоровый процент жира в организме. Провоцирующий фактор гормональных сбоев в женском организме – строгие диеты, привычка периодически устраивать голодания и резкие колебания веса.
Важно отказаться от вредных привычек, не злоупотреблять алкоголем, не курить и не принимать наркотические вещества.
В обязательном порядке показаны правильные физические нагрузки, частые прогулки на свежем воздухе, занятия активными видами спорта. Важно избегать перенапряжения. По возможности следует обеспечить отсутствие стрессовых ситуаций и психоэмоциональное здоровье, в частности можно освоить основы медитации или найти другие способы расслабления.
Для профилактики необходимо посещать врача-гинеколога не реже 2 раз в год, а также периодически сдавать анализы крови и делать УЗИ щитовидной железы и других органов. Обязательное условие профилактики высокого уровня этого гормона – своевременное лечение всех выявленных заболеваний.
Прием БАДов, витаминов или любых пищевых добавок, в том числе растительного происхождения, необходимо согласовывать с лечащим врачом. Особенно это касается стероидов и гормональных препаратов.
Традиционно современная медицина рекомендует лечить увеличение содержания андростендиона в организме женщины медикаментозно. Схемы терапии зависят от причины роста уровня гормона и подбираются лечащим врачом каждой пациентке персонально. Самолечение может не только не помочь, но и усугубить течение заболевания.
Андростендион повышен у женщин с сильным гормональным сбоем.
Для восстановления правильной выработки гормонов назначаются следующие медикаменты:
- комбинированные оральные контрацептивы;
- глюкокортикоиды;
- препараты с антиэстрогенным действием;
- препараты с антиандрогенным действием.
Контрацептивы применяются наиболее часто, если женщина не планирует беременность. Подбор оральных контрацептивов производится врачом на основе анализов пациентки. Часто назначаются «Ярина», «Диане-35», «Жанин».
Способ применения: ежедневно по одной таблетке, в одно и то же время. Курс: не менее года. Оральные контрацептивы содержат низкие дозы гормонов, эстрогена и прогестерона и не наносят вреда организму. Прием этих лекарств перезапускает работу эндокринной системы, устраняет гормональные сбои и снижает уровень андростендиона.
Данные препараты имеют ряд противопоказаний и не подходят пациенткам, у которых:
- тромбозы и склонность к ним;
- сахарный диабет;
- болезни и опухоли печени;
- гипертензия и другие.
В случае невозможности приема оральных контрацептивов, для снижения андростендиона врачи прописывают прием глюкортикоидов:
- «Преднизолон». Способ применения: 5-10 мг/сутки, внутрь после еды. Курс: до выздоровления.
- «Дексаметазон». Способ применения: 0,5-1,0 мг/сутки, внутрь после еды. Курс: до выздоровления.
Это препараты гормонов коры надпочечников и применяются они только, если рост уровня андростендиона вызван сбоями работы этого органа. Прием глюкокортикостероидов категорически запрещен, если высокий уровень андростендиона связан с синдромом гиперкортицизма.
При планировании беременности применяются препараты с антиэстрогенным действием, например, «Кломифен».
Способ применения:
- Первые 5 дней – 50 мг/сутки.
- Если беременность не наступила – 100-200 мг/сутки.
Курс: лечение продолжается до наступления беременности. Он регулирует деятельность яичников и гипофиза, нормализует менструальный цикл, стимулирует овуляции. Часто рекомендуется при лечении бесплодия.
Препараты с антиандрогенным действием – «Ципротерон ацетат». Способ применения: 100 мг/сутки, внутрь после еды. Прием начинается в день начала менструаций и длится 10 календарных дней. Курс: 6 месяцев.
Предназначены для снижения выработки андрогенов, в том числе андростендиона. Параллельно с приемом медикаментов для понижения уровня андростендиона, проводится комплексное лечение причины его повышения.
Народная медицина не дает однозначных рекомендаций, что делать, если андростендион повышен. Основным направлением лечения этой проблемы у женщин считается нормализация выработки гормонов путем применения травяных сборов и настоев, предназначенных для налаживания гормонального фона.
Положительная сторона их применения – отсутствие чрезмерных побочных эффектов. Травяные сборы и чаи не поставляют в организм искусственные гормоны, а способствуют правильной работе эндокринной системы. Отрицательная сторона приема таких чаев и настоев – непредсказуемость реакции на них.
Никто не может точно предсказать, каким образом отреагирует организм каждой конкретной женщины на прием отдельных трав. Перед началом приема травяных сборов обязательна консультация с лечащим врачом.
Только он может проанализировать безопасность комбинирования тех или иных трав с медикаментозным лечением. Для нормализации уровня андростендиона народная медицина рекомендует прием трав с эстрогеноподобными свойствами либо антиандрогенным эффектом.
Для лечения повышения андростендиона применяют следующие травы, обладающие антиандрогенными свойствами:
- Экстракт карликовой пальмы. Способ применения: 2 капсулы в день, внутрь после еды, в жидком виде – 1 ч.л. в день. Курс: 6 недель, если появились положительные результаты – до выздоровления. Обладает сильным антиандрогенным эффектом. Помогает не только снизить количество андрогенов в крови женщины, но и в целом отрегулировать ее гормональный фон. Содержит фитостерины, снижающие количество холестерина.
- Прутняк. Способ применения: 100 мл отвара из плодов прутняка, 4 раза в день. Рецепт отвара: 2 ст.л. плодов прутняка на 1 л воды, варить – 20 минут, настоять – 40 минут, процедить. Курс: не менее 3- месяцев. Помогает наладить периодичность менструаций и нормализовать обмен эстрогена и прогестерона. Также оказывает стабилизирующее действие на работу гипофиза.
- Мята перечная. Способ применения: 250 мл чая, 2 раза в день. Рецепт чая: 1 ст.л. листьев на 1 стакан кипятка, настоять – 15 минут, процедить. Курс: не менее года. Применяется для уменьшения выработки андрогенов чаще других. Употребления мятного мяча способно снизить повышенный уровень андростендиона. Для достижения постоянного эффекта требуется принимать мятные чаи на регулярной основе в течение года.
- Иван-чай. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ст.л. листьев на 1 стакан кипятка, настоять – 2 часа, процедить. Курс: 3 месяца, потом перерыв – 1 месяц и заново. Оказывает противовоспалительное действие, лечит болезни половой сферы. Снижает мужские половые гормоны у женщин, способствует правильной работе половых гормонов. Рекомендован при бесплодии.
- Пион уклоняющийся. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ч.л. корней на 3 стакана кипятка, настоять – полчаса, процедить. Дозировки не превышать, так как корневище ядовито. Курс: 3 месяца. Способствует установлению регулярного менструального цикла и лечению репродуктивных нарушений. Применяется для лечения мастопатии, миомы и других заболеваний.
Также интенсивным антиандрогенным эффектом обладают стевия, крапива, корень солодки и другие травы.
К травам с фитоэстрогенами относятся:
Применять можно как настои отдельных трав, так и травяные сборы, но только после согласования с врачом.
Если повышенная выработка андростендиона вызвана доброкачественными или злокачественными опухолями яичников или надпочечников, помимо медикаментов, показаны:
- химиотерапия;
- хирургическое вмешательство.
После удаления врач назначает пациентке гормонозаместительную терапию, после начала которой выработка гормонов должна вернуться в норму. Также иногда проводится прижигание яичников.
Сюда же относятся меры по косметическому снижению внешних проявлений высокого уровня андростендиона, в том числе процедуры по удалению лишних волос:
- механическая эпиляция (бритье, использование воска);
- химическая эпиляция (крем для депиляции);
- лазерное удаление волос.
Повышение уровня андростендиона в организме комплексно влияет на физическое и эмоциональное состояние женщины. Данная проблема не только нарушает работу эндокринной системы, но и меняет внешний ее вид, создает стрессовую ситуацию для ее психики.
Серьезным осложнением повышения уровня андростендиона является неспособность женщины забеременеть и выносить здорового ребенка.
Данное состояние ни в коем случае нельзя игнорировать, так как в отдельных случаях несвоевременный визит к врачу может закончиться бесплодием или даже смертью, если рост уровня гормона связан с возникновением злокачественного новообразования.
Гормональный фон – сложная система, определяющая внешний вид женщины, ее физическое, эмоциональное и репродуктивное здоровье. Андростендион у женщин может быть повышен по разным причинам, но в любом случае это небезопасное состояние, которое требует своевременного лечения.
Диагностика и лечение гиперандрогении:
Чем опасна надпочечниковая гиперандрогения для женщин:
источник
Гормоны играют особую роль в организме каждой женщины – отвечают за обменные процессы, сексуальное развитие, репродуктивную функцию и многое другое.
Гормоны представлены в виде биологически активных веществ органического происхождения, продуцируемых особыми клетками желёз внутренней секреции.
Андростендион относится к группе андрогенов и регулирует основные эндокринные функции. Сбои продуцирования гормона наблюдаются при различных патологических процессах, провоцируют развитие симптоматического комплекса и требуют лечения.
Повышенная концентрация андростендиона у женщин во время месячных и в период беременности является нормой.
Усиленная выработка гормона может привести к вирильному синдрому (комплекс симптомов, для которого характерно изменение черт по мужскому типу) либо гирсутизму, а также стать причинной опухолевого новообразования.
Гормон андростендион входит в группу андрогенов, мужских половых гормонов. Вырабатывается яичниками и в незначительных количествах корой надпочечников, является предшественником тестостерона и эстрогенов.
Андростендион в женском организме отвечает за нормальную работоспособность репродуктивной системы и участвует в обмене веществ.
При нарушениях функционирования репродуктивной функции либо появлении другой симптоматики, связанной со сбоями гормональной системы и обменных процессов, назначается сдача анализа для определения уровня андростендиона, который проводится в любой лаборатории, в том числе и Инвитро, где наиболее точные результаты возможно получить в минимальные сроки.
Как правило, для выявления необходимых показателей исследуют андростендиолглюкуронид – биологически активную форму.
Группа андрогенов задействована в формировании органов половой системы (их строение и размер), отвечают за волосистый покров на теле (усы, борода, рост волос на груди), низкий тембр голоса.
Высокое количество андростендиона провоцирует возникновение мужских черт у женщин.
В женском организме выработка гормона производится с рождения. В течение жизни концентрация андростендиона несколько изменяется в зависимости от времени суток и менструального цикла.
Максимальные показатели гормона отмечаются в утреннее часы и в период овуляции.
В норме его продуцирование резко повышается в возрасте 8-9 лет, и с каждым годом показатели несколько увеличиваются.
Так, к 30-летнему возрасту величина гормона достигает максимальной концентрации, далее начинается его снижение. Высокий уровень наблюдается за несколько дней до менструации.
В норме андростендион колеблется в пределах 80–275нг/100 мл у женщин, которые находятся в репродукционном возрасте.
Отклонения от референсных значений представляет угрозу для функционирования женской половой системы, что может привести к бесплодию.
Норма уровня андростендиона в зависимости от возрастной категории:
- новорождённые в течение первого месяца жизни – 20–260 нг/100 мл;
- грудные дети от 1 месяца до 1 года – 5–60 нг/100 мл;
- девочки от 1 до 10 лет – 7–50 нг/100 мл;
- подростки с 10-ти до 18-ти летнего периода – 9–247 нг/100 мл;
- женщины после 18-ти лет — 80–275нг/100 мл.
Показатели, превышающие нормальный уровень, говорят о наличии патологических процессов органов половой системы либо недугах надпочечников.
Андростендион у женщин повышается в результате различных заболеваний, которые нуждаются в проведении лечебных мероприятий.
Основными причинами увеличения концентрации андростендиона у женщин являются следующие отклонения:
- очаговые разрастания клеток коры надпочечников доброкачественной либо злокачественной этиологии;
- синдром Штейна–Левенталя (расстройства функции поджелудочной железы, яичников, коры надпочечников, гипофиза и гопоталамуса);
- вирилизирующие (андрогенпродуцирующие) новообразования яичников и коры надпочечников (андростеромы, кортикоандростеромы);
- синдром Иценко–Кушинга;
- гиперплазия яичников (разрастание стромы и эндометрия).
После оплодотворения начинается стремительное развитие эмбриона, что приводит к незначительному повышению уровня большинства гормонов у женщин, в частности и андростендиона.
Высокие показатели во время вынашивания плода не считаются патологией и не требуют лечения.
Повышенные значения андростендиона при беременности наблюдаются практически сразу после оплодотворения, и в течение всего срока его концентрация может колебаться.
После родов гормональный фон нормализуется, уровень гормона андрогенной группы понижается до референсных показателей.
Если увеличение андростендиона наблюдается в период планирования беременности, это может стать основной причиной невозможности зачатия.
Важно! После многих лет исследований учёные пришли к выводу, что концентрация гормонов андрогенной группы в период вынашивания плода оказывает воздействие на будущего малыша – формирует его характер и сексуальную ориентацию.
Резкое повышение гормона начинается у девочек с 9 лет, при этом не возникает симптомов нарушений в организме.
Значительное повышение андростендиона у женщин после тридцати лет сопровождается развитием различных внешних признаков, для которых характерны изменения по мужскому типу.
Симптомы повышенного андростендиона проявляются следующим образом:
- у женщин отмечаются расстройства менструации (задержка либо её отсутствие);
- возможны кровянистые выделения из влагалища в середине цикла;
- возникают симптоматические признаки, характеризующийся развитием мужских черт (грубый голос, чрезмерное оволосение по мужскому типу, изменение конституции телосложения);
- на коже лица постоянно появляется угревая сыпь;
- выпадение волос на затылке до полного облысения;
- ожирение;
- у девочек происходит раннее формирование половых органов;
- в период беременности вероятная угроза выкидыша;
- бесплодие.
Проявление одного или нескольких симптомов говорит о возможном повышении уровня гормона.
Для нормализации гормонального фона необходима консультация гинеколога и последующее проведение обследования крови на андростендион.
Низкое количество андростендиона у женщин может возникать при надпочечниковой недостаточности, наследственной гемоглобинопатии, патологиях яичников, сбоях функций гипофиза, употреблении продуктов низкого качества, неправильном режиме питания, бесконтрольном приёме гормональных лекарств.
Повысить андростендион необходимо для исключения проблем с репродуктивной функцией, иначе его низкий уровень может стать причиной бесплодия.
Для получения наиболее достоверных результатов необходимо правильно подготовиться к сдаче анализа на андростендион глюкуронид, который выделяют из плазмы крови.
Для прохождения лечения проводится консультация у нескольких специалистов узкого профиля – эндокринолога и гинеколога.
Для прохождения обследования на определение уровня андростендиона требуется соблюдение следующих правил:
- сдавать кровь необходимо в утреннее время, с 8 до 10 часов;
- анализ проводится на голодный желудок;
- за два дня до забора крови необходимо скорректировать питание, исключив острые, жирные и жареные блюда, отказаться от курения и употребления спиртных напитков;
- за 3-4 недели необходимо прекратить приём медикаментов на основе гормонов;
- за 2-3 дня рекомендуется снизить либо полностью исключить физические нагрузки, нервные перенапряжения и стрессовые ситуации;
- сдавать кровь на андростендион требуется в начале либо конце менструального цикла.
Для дополнительного обследования назначается полный гормональный скрининг (определение уровня тестостерона, прогестерона, ФСГ, кортизола и прочих гормонов), проводится УЗИ щитовидной железы, почек и области малого таза, рентгенографическое исследование почек и надпочечников.
Дополнительные методы диагностики позволяют выявить возможные опухолевые образования, функциональное состояние и размеры яичников и надпочечников.
Для определения уровня гормона используется иммуноферментный анализ (ИФА), который основан на специфической реакции антиген–антитело. Для сдачи анализа на гормон андростендионвыполняется забор венозной крови.
В лаборатории в биологическую жидкость добавляют реагент, окрашивающий плазму. Изменение оттенка говорит о том, насколько высока концентрация гормона в крови.
В каждой лаборатории на бланке с результатами анализов имеются референсные значения, позволяющие правильно расшифровать ответ.
Однако в разных лабораториях показатели нормы несколько различаются, поэтому окончательный диагноз выставляет врач.
При диагностировании гиперандрогении на ранних этапах патологического процесса проводится эффективное лечение, позволяющее привести в норму концентрацию гормона в крови.
Также при надпочечной гиперплазии врождённого характера начало лечебных мероприятий у новорождённых девочек либо детей первого года жизни позволяет достичь положительной динамики в сравнительно короткие сроки.
Для устранения симптомов маскулинизации и нормализации репродуктивных функций проводится комплексное лечение, которое состоит из приёма:
- комбинированных оральных контрацептивов;
- глюкокортикоидов;
- препаратов, содержащих эстрогены;
- медикаментозных средств, обладающих антиандрогенным действием.
При необходимости выполняются различные процедуры, направленные на удаление чрезмерного оволосения, коагуляция яичников (прижигание) и оперативное лечение при диагностировании опухолевых образований.
При значительном повышении андростендиона в период беременности, связанном с нарушением функционирования коры надпочечников, назначается препарат Дексаметазон.
Гормональный фон у женщин можно нормализовать, наладив дневной рацион питания. Для этого требуется на длительное время отказаться от острой, копчёной, жареной и жирной пищи, мучных изделий, полуфабрикатов.
Исключается приём алкогольных напитков, курение и употребление наркотических веществ. Диетическое питание способно привести в норму как низкие, так и повышенные показатели гормона.
Очень важно уделить внимание спорту, без чрезмерных физических нагрузок. Достаточно ежедневно выполнять несложные упражнения, прогуливаться на свежем воздухе либо совершать пробежки трусцой в медленном темпе.
Всё лечение проводится под контролем гинеколога–эндокринолога, периодически выполняется пересдача анализов, позволяющая корректировать приём медикаментозных средств и следить за динамикой.
Своевременное обращение к квалифицированному специалисту и соблюдение всех врачебных рекомендаций позволит нормализовать гормональный уровень и избежать возможных осложнений, одним из которых является бесплодие.
источник
Синонимы: Андростендион, Androstenedione
Научный редактор: М. Меркушева, ПСПбГМУ им. акад. Павлова, лечебное дело, корректор М. Мазур, КГМУ им. С. И. Георгиевского, терапевт.
Август, 2018
Андростендион – основной стероидный гормон – предшественник тестостерона и эстрона, который участвует в формировании вторичных половых признаков и общего развития.
Тест на андростендион позволяет диагностировать гиперандрогенные синдромы (избыток секреции мужских гормонов) и различные нарушения функционирования половой и эндокринной систем.
Андростендион секретируется в коре надпочечников, в яичниках у женщин и яичках у мужчин. Сам по себе гормон имеет умеренную андрогенную активность (всего до 20% от биоактивности тестостерона). А так как его уровень в сыворотке крови выше, чем концентрация тестостерона, то данный тест является более специфичным и показательным в некоторых отдельных случаях.
После выброса в кровь, андростендион остается в неактивной форме, и только незначительная его часть связывается с сульфатами, глобулинами и т.д. Доля такой активной фракции зависит от общего состояния здоровья, пола и возраста человека:
- У мальчиков уровень андростендиона повышается на 2 года раньше уровня тестостерона.
- У женщин андростендион преобразуется в эстрогены в яичниках и в жировой ткани.
- В норме преобразование андростендиона в тестостерон у женщин незначительно.
- Усиление его продукции, например, при синдроме поликистозных яичников, часто приводит к гирсутизму или вирилизации.
- Андростендион также является основным стероидным гормоном женщин в постменопаузе.
На заметку: в норме в свободном состоянии в крови присутствует до 30% андростендиона. При лабораторном же исследовании определяется общее количество гормона, что не дает возможности полноценно оценить его биологическую активность.
Основные функции андростендиона
- Формирование и прирост мышечной массы;
- Изменение силовых показателей;
- Снижение сахара в крови;
- Расщепление липидов;
- Регуляция секреции кожного сала;
- Основа для образования других половых гормонов.
Изменение концентрации андростендиона необходимо анализировать при диагностике и лечении гиперандрогенных состояний у женщин: гирсутизм (избыточное оволосение) и вирилизация (формирование вторичных половых признаков по мужскому типу), а также для определения качества и скорости метаболизма мужских половых гормонов, изучения работы эндокринной системы в целом.
- Задержка полового развития у подростков;
- Раннее половое созревание у детей до 10 лет;
- Нарушение менструального цикла:
- первичная аменорея у девочек и вторичная аменорея у взрослых женщин (отсутствие месячных);
- первичная и вторичная олигоменорея (когда цикл составляет более 40 дней);
- ановуляция (отсутствие овуляции);
- нерегулярный цикл и т.д.;
- Маточные кровотечения неустановленной этиологии;
- Гиперандрогенные состояния у женщин (угревая болезнь, увеличение размеров клитора, грубый голос, избыточное оволосение и т.д.);
- Врожденная гиперплазия (разрастание тканей) надпочечников;
- Синдром поликистозных яичников (дисфункция на фоне нарушения цикла);
- Синдром Иценко-Кушинга (повышенная секреция гормонов коры надпочечников);
- Новообразования половых органов (тестикул, яичников) и надпочечников, которые могут вырабатывать мужские половые гормоны;
- Гирсутизм (активный рост волос над верхней губой, на груди, спине, подбородке и животе);
- Акне (тяжелая степень);
- Облысение (алопеция) неустановленной этиологии;
- Бесплодие у мужчин и женщин;
- Гипотиреоз (недостаточное производство гормонов щитовидной железы);
- Гиперпролактинемия (повышенный уровень пролактина в крови);
- Резкое увеличение мышечной массы без видимых причин;
- Дефицит ферментов, обеспечивающих производство стероидных гормонов (21 или 11-бета-гидроксилазы);
- Нарушение секреции андрогенов и функционирования половых желез;
- Нарушение формирования и развития наружных половых органов у детей;
- Неоднозначное половое дифференцирование новорожденных (нетипичное строение наружных половых органов, наличие признаков женского и мужского пола одновременно).
Так как андростендион производится клетками надпочечников и клетками половых желез, это исследование не показано для дифференциальной диагностики причин того или иного заболевания. Поэтому при высоком уровне андростендиона проводят дополнительные лабораторные и инструментальные исследования, чтобы установить источник повышенной секреции андрогенов.
Расшифровку анализа могут проводить
- терапевт, педиатр,
- функциональный диагност,
- эндокринолог,
- андролог,
- репродуктолог,
- уролог,
- гинеколог.
| Пол | Референсные значения |
| Мужской | 0,6 — 3,1 нг/мл |
| Женский | 0,3 — 3,3 нг/мл |
| 0 – 1 день | 18 лет | 1,6 – 19,0 | 1,8 – 11,8 |
Важно! Концентрация андростендиона колеблется в зависимости от времени суток, жизненного цикла и возраста пациента. Максимальные значения отмечаются в утренние часы (8.00 – 10.00), а спад наблюдается ближе к вечеру (20.00 – 24.00). У женщин секреция андростендиона повышается в середине менструального цикла и во время беременности. С 7 лет уровень гормона постепенно возрастает и снижается после 30 лет.
| Условные единицы, нг/дл | Единицы СИ, нмоль/л | |
| Мужчины | ||
| 18-30 лет | 50-220 | 175-768 |
| 31-50 лет | 40-190 | 140-663 |
| 51-60 лет | 50-220 | 175-768 |
| Женщины | ||
| фолликулярная фаза (первая половина цикла, с первого дня до овуляции) | 35-250 | 122-873 |
| середина цикла | 60-285 | 209-995 |
| лютеиновая фаза вторая половина цикла, период от начала овуляции до начала менструации) | 30-235 | 105-820 |
| постклимактерическая фаза (климакс) | 20-75 | 70-262 |
| Дети | ||
| 1-12 мес | 6-78 | 21-272 |
| 1-4 года | 5-51 | 17-178 |
| 5-9 лет | 6-115 | 21-401 |
| 10-13 лет | 12-221 | 42-771 |
| 14-17 лет | 22-225 | 77-785 |
- Нарушение правил подготовки к исследованию;
- Нарушение процедуры забора и хранения биоматериала;
- Диагностические исследования с контрастом в течение недели до теста;
- Забор крови в вечернее время суток;
- Эмоциональный или физический стресс.
Курение повышает уровень андростендиона. Согласно исследованию 2 , проведенному в 2008 году в Балтиморе, где было обследовано 362 женщины в возрасте 45-54 лет, с регулярным менструальным циклом, с жалобами на приливы (не связанные с менопаузой) и 266 женщин без жалоб, выявлено, что у всех регулярно курящих сигареты женщин уровень андростендиона был существенно выше. Это связывают с влиянием никотина на никотиновые рецепторы гипоталамуса, что может влиять на выделение гипофизом регулирующих гормонов.
- Гирсутизм;
- Болезнь/синдром Иценко-Кушинга;
- Гормонопродуцирующие новообразования эндокринной и половой системы;
- Врожденная гиперплазия коры надпочечников, стромы яичника, семенников;
- Синдром поликистозных яичников;
- Остеопороз у женщин;
- Дефицит ферментов, участвующих в синтезе андрогенов;
- Беременность (последний триместр);
- Невынашивание беременности;
- Сильный физический стресс или эмоциональное потрясение;
- Гиперфункция яичников (например, в случае опухоли Сертоли-Лейдига);
- Гиперфункция коры надпочечников (например, на фоне аденомы или карциномы);
- Болезнь Альцгеймера (поражение центральной нервной системы).
- Прием даназола и анаболических стероидов;
- Серповидноклеточная анемия (заболевание крови, связанное с изменением структуры эритроцитов);
- Недостаточность половых желез (яичников, тестикул), надпочечников;
- Физиологические изменения (менопауза у женщин, «мужской климакс»);
- Нарушение секреции гормонов гипофиза.
Биоматериал для исследования: венозная кровь.
Метод забора: венепункция локтевой вены.
Время забора: с 8.00 до 10.00.
Обязательное требование: забор крови выполняется строго натощак после 8-10 часового ночного голодания (важно, чтобы в это время пациент спал). До венепункции разрешается пить только обычную воду без газа и соли.
Основные требования к подготовке
- За месяц до анализа необходимо приостановить прием гормональных препаратов, в т. ч. оральных контрацептивов.
- За неделю, после предварительной консультации с врачом, отменить прием антибиотиков и препаратов, влияющих на структуру крови.
- За 2-3 дня рекомендуется исключить любые физические и психоэмоциональные нагрузки: волнения, занятия спортом, поднятие тяжестей, половые контакты и пр.
- Накануне требуется сделать себе легкий ужин – отказаться от жирного, острого, жареного и копченого, а также энергетиков, кофе, алкогольных напитков.
- За 3 часа до венепункции нельзя курить сигареты, кальян, вейп, жевать табак.
- За 30 минут до забора крови нужно обеспечить организму полный эмоциональный и физический покой.
Дополнительно
- Тест не выполняют сразу после других лечебно-диагностических процедур: рентген, КТ, УЗИ, МРТ, флюорография, ректальное или гинекологическое исследование, физиотерапия;
- Для женщин – анализ проводится на 2-4 день менструального цикла.
- 1. G.Elhomsy, MD. Androstenedione//Medscape, Dec 05, 2014
- 2.Cigarette Smoking Linked to Hot Flashes Authors: News Author: Laurie Barclay, MD CME Author: D.Lie, MD, MSEd Faculty and Disclosures
- Информация лабораторий Инвитро и Хеликс
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник
Главное предназначение женщины — подарить жизнь еще одному человеку. Родить здорового малыша и испытать радость материнства мечтают миллионы женщин во всем мире! К сожалению, иногда случается так, что на пути к этой цели семейные пары сталкиваются с рядом трудностей, решить которые все-таки можно. Не последнюю роль в скором и долгожданном зачатии крохи играет гормональный фон женщины. Одним из его определяющих гормонов является андростендион, повышение которого при планировании беременности может вызвать серьезные проблемы в ее наступлении. Врага нужно знать в лицо, поэтому, давайте попробуем узнать об этом гормоне как можно больше.

Андростендион, в свою очередь, стимулируя активность жировой ткани и печени, отвечает за производство таких невероятно важных гормонов как эстроген и тестостерон. А чем же они значимы, спросите вы? Не секрет, что баланс этих двух гормонов определяет женское здоровье, ее красоту и привлекательность, сексуальную энергию. Неспроста, обнаруживая резкую прибавку в весе, казалось бы, по необъяснимым причинам, патологический рост волос на лице и теле, острые перепады настроения, женщина спешит на консультацию к своему гинекологу, а тот сразу отправляет на сдачу анализа крови. Аналогичный план действий ожидает и женщин, сталкивающихся с трудностями при планировании беременности, поскольку повышенный уровень андростендиона напрямую влияет на успешность зачатия.
Описывая эти процессы, невольно возникают ассоциации с круговоротом веществ в природе, когда без налаженной работы одних элементов, невозможно нормальное функционирование других.
Узнайте, как чистить уши грудничку.
Почему малыш может вести себя капризно при кормлении, вы прочтете тут.
Прежде чем перейти к непосредственному описанию общепринятых показателей нормы гормона андростендиона при беременности, обратимся к общей статистике. Рассмотрим допустимые значения уровня андростендиона из расчета его содержания в 100 мл крови.
Новорожденные детки должны иметь от 20 до 290 нг гормона в пробе крови, взятой для исследования. У малышей, находящихся на грудном вскармливании, отмечают значительное понижение показателей — 6-68 нг. Содержания андростендиона в образцах крови у детей десяти лет и выше варьируются в пределах 8-50 и считаются нормой.
Для мужчин и женщин эти значения определяются после возраста 17 лет:
- девушки — 85-275 нг;
- парни — 75-205 нг.
Забегая вперед отметим, что при беременности, некоторые врачи бьют тревогу, обнаруживая повышение андростендиона в общем анализе крови. Оправдана ли такая паника и чем на самом деле грозит повышение показателей, узнаем немного позже.
Отследив общую динамику изменения уровня андростендиона, можно констатировать тот факт, что при рождении его процентное отношение достаточно велико. По мере роста ребенка показатели снижаются, но ровно до того момента, как он достигает десятилетнего возраста. Андростендион начинает расти и со временем приходит к нормализации, а уже после тридцати лет снова идет на понижение.
Мы описали нормальное, адекватное течение ситуации, но нередко встречаются и патологические изменения. Спровоцированы они целым рядом факторов, из которых можно выделить:
- длительный прием гормональных медицинских препаратов;
- заболевания органов, участвующих в выработке андростендиона, например, надпочечников.
Поэтому, важно не дожидаться наступления критических ситуаций и не пренебрегать регулярными обследованиями для контроля за состоянием своего гормонального фона. Вдвойне важно удерживать показатели нормы андростендиона при беременности.
Как понятно из названия данного раздела, при беременности условно опасным считается именно повышение показателей содержания в крови женщины гормона андростендиона. Главными причинами, приводящими к росту андростендиона, относят заболевания надпочечников и яичников, поскольку непосредственно они его и вырабатывают. В список болезней входят:
- синдром поликистоза яичников;
- остеопороз у женщин;
- синдром Иценко-Кушинга;
- аутоиммунные патологии;
- онкопоражения яичников;
- гиперплазия коры надпочечников.
Обозначим, что вопреки пристальному вниманию именно к повышению андростендиона, негативные последствия имеют и низкие его значения. Для женщины это чревато нарушениями функционирования коры надпочечников и яичников.
Наряду с патологическими факторами повышения андростендиона, существуют и вполне естественные колебания этого гормона. Например, его значение меняется на протяжении суток, а также зависит от фазы менструального цикла. Наиболее активен андростендион в утренние часы и в середине цикла. Проявляется это пресловутой чрезмерной эмоциональностью и раздражительностью женщины.
Важно: при наступлении беременности, уровень гормона андростендиона стремится к повышению, что также считается нормой.
Внешняя клиническая картина данной патологий достаточно характерна:
- раннее половое созревание;
- гормональный дисбаланс;
- маточные кровотечения и выделения;
- резкое увеличение веса за счет роста мышечной ткани, что в большей степени характерно для мужчин;
- изменение тембра голоса, повышенное оволосение.
Повышение андростендиона при беременности грозит развитием патологии, итогом которой являются преждевременные роды, значительно раньше положенного срока. Зафиксированы случаи, когда у женщины случались многократные самопроизвольные выкидыши на ранних сроках беременности из-за высокого содержания гормона андростендиона.
Вместе с тем, в странах Европы и США считается, что повышение андростендиона при беременности никак не влияет на ее ход и уж тем более, не ведет к патологиям развития плода. Доказана лишь связь между уровнем андростендиона и проблемами при планировании беременности, поскольку повышение гормона действительно может препятствовать ее наступлению. В нашей стране кардинально иной подход к этой проблеме. Отечественные специалисты видят угрозу как для ребенка, так и для матери, когда андростендион начинает резко расти. Поэтому, считают необходимым принимать соответствующие меры и прибегать к медикаментозному лечению. Познакомимся с ним поближе и мы.
Узнайте, что делать, если у малыша развилась аллергия на белок коровьего молока.
Какую роль играет прогестерон во время беременности, вы узнаете здесь.
Для начала напомним, что проблемами гормонального фона занимаются такие узкопрофильные специалисты как гинеколог и эндокринолог.
Желательно, подходить к планированию беременности ответственно и заблаговременно сдать все анализы на гормоны. Если показатели андростендиона при планировании беременности повышены, то, скорее всего, потребуется длительное и тщательное лечение.
В России для лечения описываемых нами нарушений в большинстве случаев используют препараты Дюфастон, Дексаметазон, Кломифен, Ципротерон.
Важно: в Европе и США данные препараты считаются опасными для плода, поскольку могут вызвать определенные нарушения в его развитии. Иными словами, нет подтверждения их доказательной эффективности по отношению к лечению повышения уровня гормона андростендиона при планировании и в период наступления беременности.
Схема лечения, длительность приема препаратов устанавливается индивидуально в каждом конкретном случае вашим лечащим врачом.
Медикаментозное лечение всегда, в обязательном порядке сопровождается правильным режимом питания, установлением необходимых и недостающих микроэлементов, минералов и витаминов в рационе женщины. Также важно стабилизировать эмоциональный фон, избегать стрессовых, раздражающих ситуаций.
Заметив у себя перечисленные симптомы повышенного гормона андростендиона, постарайтесь не откладывать визит к врачу. При лечении любого заболевания важно сразу установить причины, вызвавшие его и принять адекватные, эффективные меры по борьбе с ним. Чем дольше вы будете затягивать с консультацией специалиста, тем выше риск развития осложнений. Берегите себя!
источник








 Узнайте, как чистить уши грудничку.
Узнайте, как чистить уши грудничку. Узнайте, что делать, если у малыша развилась аллергия на белок коровьего молока.
Узнайте, что делать, если у малыша развилась аллергия на белок коровьего молока.