Кордоцентез – это исследование пуповинной крови плода, которая берется с помощью иглы, введенной через стенку живота и матки
Кордоцентез – это исследование пуповинной крови плода, которая берется с помощью иглы, введенной через стенку живота и матки.
Нередко на форумах происходит обсуждение данной процедуры. Будущие мамы с одной стороны боятся прокола матки и пуповины и возможных осложнений этой манипуляции. Но с другой стороны все же хочется как можно раньше узнать, здоров ли малыш.
Чаще всего на кордоцентез женщина направляется при подозрении на неизлечимые генетические заболевания. При выявлении у плода тяжелой патологии женщине могут порекомендовать прерывание беременности. Есть мнение, что если вы точно знаете, что на прерывание беременности не пойдете ни при каких обстоятельствах, то делать данное исследование не нужно. Однако все ж подумайте, возможно лучше все-таки знать, чего ожидать.
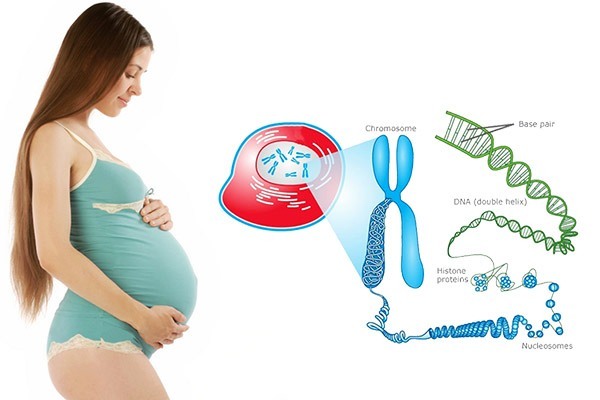
Взятая из пуповины кровь оценивается цитогенетическим, молекулярно-генетическим и биохимическим методом. При цитогенетическом методе оценивается количество хромосом. В норме у человека 46 хромосом (23 пары). За пол плода отвечают Х и У хромосомы (женский пол 46ХХ, мужской – 46ХУ).
Кордоцентез позволяет на 100% подтвердить или исключить заболевания, при которых изменяется количество хромосом . К ним относятся синдромы Дауна (три 21 хромосомы), Эдвардса (три 18 хромосомы), Клайнфельтера (генотип 47ХХУ или 48ХХХУ, то есть у мальчика 1 или 2 лишних Х хромосомы), Шерещевского-Тернера (генотип 45Х0, то есть у девочки отсутствует 1 Х хромосома) и др. (все конечно же перечислить невозможно).
Также кордоцентез позволяет с помощью молекулярно-генетического метода исключить некоторые генетические заболевания с нормальным количеством хромосом (например, гемофилию, мышечную дистрофию Дюшшена, фенилкутонурию, муковисцидоз), но далеко не все (примерно 500 из 4000 известных).
Таким образом, кордоцентез хотя и не может исключить все наследственные заболевания, он позволяет на 100% исключить наиболее распространенные и наиболее тяжелые.
При резус-конфликтной беременности кордоцентез позволяет определить наличие и степень выраженности анемии у плода с помощью биохимичекого исследования крови.
В 3-10% случаев по различным причинам не удается взять кровь для исследования.
Результат исследования можно получить через 7-10 дней. При плохом результате если женщина сама не приходит ее активно вызванивают.
В отличие от биохимического скрининга, при кордоцентезе на результат не могут оказать влияния ни прием лекарственных препаратов, ни эмоциональное состояние женщины, ни ее хронические заболевания.
Чаще всего на кордоцентез отправляют, если есть высокий риск хромосомных аномалий по результатам биохимического скрининга . Еще одна частая причина направления женщины на кордоцентез – выявление так называемых маркеров хромосомных аномалий по УЗИ (гипоплазия носовой кости, короткая бедренная кость, «гольфный мяч» и т.д.). Чем больше признаков, тем больше риск патологии. Вопрос о проведении процедуры обычно решается по совокупности факторов риска, а не по одного признаку.
Также доказано, что риск генетической патологии увеличивается, если будущей маме больше 35 лет, поэтому в отношении таких женщин проявляют еще большую настороженность, хотя только возраст при хороших результатах тройного теста и УЗИ – не показание для кордоцентеза.
Рекомендуется проведение кордоцентеза если у отца или матери есть наследственные заболевания , либо если в семье уже рождались дети с генетическими патологиями.
Кордоцентез иногда проводится при резус-конфликтной беременности . По результатам анализа пуповинной крови (уровня гемоглобина и билирубина крови) оценивают тяжесть резус-конфликта. В данном случае эта процедура может быть не только диагностический, но и лечебной – после забора крови на анализ по необходимости проводится переливание крови плоду через пуповину.
Кордоцентез противопоказан при остром инфекционном заболевании и лихорадочном состоянии матери. Также процедура не проводится при наличии выраженных симптомов угрозы прерывания беременности.
Еще одно противопоказание — наличие больших узлов миомы матки в месте предполагаемого прокола.
Противопоказан кордоцентез и при истмико-цервикальной недостаточности (несостоятельности шейки матки).
Кордоцентез проводят только после 18 недель беременности. Оптимальные сроки для проведения анализа – 22-25 недель . К этому сроку уже выполняется УЗИ плода во втором триместре, которое часто помогает определиться, насколько необходим кордоцентез.
Если вы очень эмоциональны и сильно волнуетесь за несколько дней до процедуры нужно попить успокоительные травки (валериану, пустырник).
Перед процедурой женщине дают подписать информированное согласие на проведение кордоцентеза , в котором изложены все возможные осложнения. Если врач настаивает на проведении процедуры, а женщина отказывается, ей могут предложить подписать отказ от медицинского вмешательства.
Непосредственно перед процедурой повторно проводят УЗИ для оценки состояния плода и локализации плаценты. Игла также вводится под контролем УЗИ. Чтобы уменьшить количество осложнений, стараются вводить иглу не затрагивая плаценту. Если это невозможно, иглу вводят в самом тонком месте плаценты.
Обезболивание обычно не проводится. Иногда проводят местное обезболивание. Болевые ощущения незначительны, как при обычном уколе или немного больше.
Процедура проводится в условиях мини-операционной. Женщине выдается одноразовая одежда. Место прокола обрабатывается спиртом или йодом. Это делается для профилактики инфекционных осложнений.
В день процедуры после нее рекомендуется постельный режим. Несколько дней рекомендуется пребывание на больничном. При высоком риске угрозы прерывания женщине даже могу порекомендовать лечь на сохранение в стационар. Для профилактики угрозы прерывания назначаются Но-шпа и Магне В6, часто назначается гинипрал. Успокоительные препараты также могут потребоваться.
Переносят процедуру женщины по-разному. Некоторые сразу после процедуры хорошо себя чувствуют, других в течение нескольких дней беспокоят болезненные ощущения, и требуется более длительный постельный режим.
Если после процедуры больше 3х дней беспокоят тянущие боли внизу живота, напрягается матка, нужно обратиться к врачу.
Слух о количестве осложнений после кордоцентеза несколько преувеличен. На самом деле процедура в большинстве случаев протекает без всяких осложнений.
Осложнения могут быть следующие:
- Самопроизвольный выкидыш или преждевременные роды . Это осложнение бывает примерно в 2% случаев. Угроза выкидыша возникает примерно в 5-6% случаев. Этот риск незначительно превышает таковой у женщин, которым кордоцентез не проводился (они ведь тоже не застрахованы на 100% от угрозы или даже выкидыша).
- Гематомы в месте проведения пункции . Большие гематомы бывают редко, чаще в месте укола появляется небольшой синяк.
- Кровотечение из места прокола пуповины . Обычно самостоятельно прекращается через несколько минут.
- Инфекционные осложнения возникают в 1-2% случаев.
- Нарушения состояния плода, брадикардия. Это реакция плода на манипуляцию, обычно такие нарушения преходящи и не требуют медикаментозной коррекции.
- При отрицательном резусе у матери и положительном резусе у плода данная процедура повышает риск развития резус-конфликта , поэтому если в крови матери отсутствуют антирезусные антитела, после проведения кордоцентеза рекомендуется введение антирезусного иммуноглобулина.
Решение о проведении манипуляции принимает конечном итоге сама женщина. Если вы сомневаетесь, что данное исследование вам необходимо, постарайтесь проконсультироваться у нескольких врачей, чтобы лучше оценить степень риска.
Если по результатам исследования выявлены заболевания у плода, то вопрос о прерывании беременности также вправе решать только сами родители. Врач обязан разъяснить им, насколько серьезное заболевание выявлено. Например, при синдроме Эдвардса большинство детей погибает в первые полгода, а при синдроме Шерешевского-Тернера при своевременно начатой гормональной терапии девочка может прожить достаточно полноценную жизнь, и даже с помощью ЭКО родить ребенка.
— Мне делали в 22 недели. Ничего страшного из себя процедура не представляет. Все делается под контролем УЗИ, занимает буквально 3-5 мин. Я сделала и была спокойна до конца родов, что ребенок здоров.
— Я тоже сделала кордоцентез, потому что за 4 месяца оставшейся беременности я бы просто сошла с ума .. маркеры были- по анализу крови 1:200 и короткая бедренная кость.. самое страшное ждать готовности анализа.. сама процедура безболезненна и не страшна.. врачи- очень заботливые и внимательные.. 3 дня после кордоцентеза я просто не вставала с кровати, все делал муж так что каждый решает сам, но для меня неивестность была хуже смерти.. Сейчас растет девочка, ей скоро годик)).
— Ужасная процедура , как мини операция, на столе большой иглой протыкают животик, и глядя на монитор находят пуповину малыша и берут кровь из нее, потом нельзя ничего делать. У меня болело место укола, достаточно долго и больно. Никому не пожелаю через это пройти.
— Я отказалась делать, когда предложили, решила, что всё равно не смогу аборт сделать.
— Я живой вам пример женщины у которой у ребенка нашли патологию, и когда я лежала на прерывании там было еще несколько таких несчастных девочек, у которых деткам выявили и подтвердили патологию. Мы очень благодарны врачам что они вовремя заметили тогда патологию.
— Мой ребенок родился недоношенным только благодаря кордозентезу. после него через неделю попала в больницу в ОММ, там еще 3 недели сохраняли. но в один прекрасный день просто отошли вводы. и только благодаря врачам ОММ ребенка удалось спасти. ребенок родился в 28 недель, вес 1200.
Я приводила в пример только отзывы из личного опыта . Большинство отзывов примерно такие же, как первые 2. Отзыв о преждевременных родах в результате кордоцентеза нашла всего 1 (были, правда, еще, но типа «подруга рассказывала про ее знакомую, которая знала женщину, которая делала кордоцентез…», которые доверия у меня не вызывают, так как слухи как раз рождаются при пересказах их уст в уста, мы не можем точно знать, что же было на самом деле).
источник
для определения хромосомных патологий?
Здравствуйте!
Такая история. Б первая, долгожданная. На узи 12 недель поставили диагноз: гистозная гигрома шеи плода 6мм. Узистка с увереностью сказала, что это синдром Шерешевского-Тернера. Мой гениколог сказала пока не стоит волноваться, нужно ждать результат скрининга. Но на всякий случай направила меня на консультацию а генетику.
Пришел скрининг: рарр-а 0,22 мЕд/мл(0,10 мом); хгч 14,12 нг/мл(0,30 мом); риск трисомии 21: 1:116(0,0862%)
Через 2 дня иду к генетику. Гинеколог говорит, требовать прокол, и на 80% уверена что у ребёнка синдром Дауна и придется прерывать беременность. Но очень боюсь, из-за рисков прерывания после процедуры, а вдруг ребёнок здоровый.
Еще после генетика иду на платное узи, сейчас 16 недель. Очень надеюсь, что платный врач успокоит меня, и все будет хорошо.
У кого-либо была такая ситуация, может и правда в госке совершили ошибку? Очень на это надеюсь(
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Психолог, Коррекция веса. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Психоаналитический терапевт. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Не советую. Советую в срочном порядке за деньги пройти другой скрининг у другой узистки, и только при повторном подтверждении дальше решать вопрос.
При второй беременности после первого скрининга и сдачи крови, анализ был плохой. Врач сказал сделать биопсию хориона. Сделала. Процедура не из приятнейших, зато результаты были хорошие. Советую Вам сделать, чтобы исключить все риски
Делают же хромосомный анализ крови и все патологии там выявляют, не дёшево, но тем не менее нет таких рисков, ну и конечно сначала к другому врачу, там яснее будет
При второй беременности после первого скрининга и сдачи крови, анализ был плохой. Врач сказал сделать биопсию хориона. Сделала. Процедура не из приятнейших, зато результаты были хорошие. Советую Вам сделать, чтобы исключить все риски
Сделайте УЗИ у другого врача, как Вам писали выше. У моей подруги, с долгожданной Б , биопсия хориона закончилась выкидышем, и это не редкость. Еще и деньги за это заплатила.Результат, кстати, был удовлетворительным, плод здоровым был
Вам крупно повезло! Потому что много случаев, когда после этой процедуры женщины детей теряли, и оказывалось, что и дети были в порядке, нормальные и здоровые.
Поэтому только повторны скриниг и только в другоц клинике. Возможно и в Вашей Вас на деньги хотят развести.
Я с Вами согласна, повторюсь процедура отвратительная. Но при всем при этом показывает все реалии. Со мной на этой процедуре были ещё 4 девочки,до сих пор общаемся, все родили здоровых малышей
Нипт сделайте, я бы решилась на амнио.
Я делала в 22 недели, скрининги были идеальные, на узи маловат нос был на несколько мм. Со мной и с ребенком все хорошо, нос кнопка 🙂 я перенесла процедуру хорошо, ничего не болело потом. Сначала делают укол папаверина, потом под контролем узи отсасывают плаценту.
Моей беременной подруге ставили синдром Эдвардса — родился очень умный здоровый малыш. Племянница мужа была беременна 2 раза -оба раза врачи ставили ей синдром дауна, отправляли на прерывание. Дети родились здоровыми. Я бы на вашем месте родила ребенка и не бегала бы по генетикам. У вас вроде уже был один аборт, третьей беременности может и не быть.
Моей беременной подруге ставили синдром Эдвардса — родился очень умный здоровый малыш. Племянница мужа была беременна 2 раза -оба раза врачи ставили ей синдром дауна, отправляли на прерывание. Дети родились здоровыми. Я бы на вашем месте родила ребенка и не бегала бы по генетикам. У вас вроде уже был один аборт, третьей беременности может и не быть.
Слышала, сейчас в Москве и Санкт-Петербурге (а может еще каких крупных городах типа Екатеринбурга или Новосибирска) в нескольких крупных клиниках делают неинвазивный тест по крови, без прокола и рисков, связанных с ними. Дорого, тыс 50, наверно, выйдет, но куда деваться. Зато не грозит никакими выкидышами от прокола и гарантированно. Это только в последние несколько лет такое делают. Лучше уж потратить такие деньги на этот анализ, съездить туда (это погуглите сами, в каком городе вы живете и если в не таком крупном, куда будет ближе поехать) и сделать этот анализ. На такие распространенные патологии типа синдрома Дауна, Эдвардса, Тернера и некоторые другие прекрасно делается, результат где-то через неделю примерно вам придет на электронную почту. Я бы на вашем месте сделала так. Если подтвердится патология — тут куда деваться, придется прерывать. А если все в порядке, то будете дохаживать беременность спокойно и не беспокоиться, что один узист сказал одно, другой другое!
Делала на 20й гдето. Потом очень кружилась голова. Ребёнок генетически норм, но все равно нездоровый, на узи увидели такие ужасы, подтвердился только впс. Родила в срок в 40 недель, никаких угроз не было.
Вот по этой причине я как раз и сделала пренетикс. И не жалею ни капли. Сто врачей, сто мнений, никакой определенности. А время идет. Бедная мамочка, вся на нервах. Кошмар.
Так все сдают пренетикс уже, мало кто доверяет этому биохимическому скринигу. Мало того, поговаривают, что скоро сделают пренетикс вообще по полису, вот будет здорово!
Да уж точно. Хотя, я бы не сказала, что и так пренетикс недоступный, вполне можно сделать, детей же не каждую неделю рожаешь. Другое зато отношение совершенно. И врачи грамотные, объясняют все, вежливые такие.
Тут да, спору нет. Надеюсь, просто будут направлять именно на пренетикс в саму их лабораторию, там же все сертифицировано в США, все как надо. Оттого и точность, и люди обученные.
Ну, ничего, если что, и так, сами, самостоятельно сдадим. А лаборатория, которая делает пренетикс называется генетико. У нее и рейтинги высокие. И вообще, я вот слышала, что у них самый низкий процент перезаборов.
Тут да, спору нет. Надеюсь, просто будут направлять именно на пренетикс в саму их лабораторию, там же все сертифицировано в США, все как надо. Оттого и точность, и люди обученные.
Ну, ничего, если что, и так, сами, самостоятельно сдадим. А лаборатория, которая делает пренетикс называется генетико. У нее и рейтинги высокие. И вообще, я вот слышала, что у них самый низкий процент перезаборов.
Так, про пренетикс и генетико – все сертификаты можно посмотреть на сайте. Приехать в лабораторию и посмотреть лично. Это же все более чем доступно и без проблем. Звонила им в лабу, они отправили официальный подветржденный американцами сертификат
Вот-вот, меня такие вопросы в целом пугают. Я тоже не очень привыкла доверять и когда сдавала пренетикс, точнее, когда принимала решение, буду ли я это делать, наводила серьезные справки. Мне тоже высылали сертификат
Делала прокол( хотя раньше думала, не решусь никогда) Процедура прошла безболезненно, максимум минут за 10, потом повторное УЗИ и отпустили домой.
Всем Здравствуйте. Я делала прокол на 16 недели. По узи все было хорошо, все норма, а по крови поставили 1:69, синдром Эдвардца, и сказали что мой ребенок может родиться дауном. Сколько я выплака слез, все время думала об этом, и очень сильно боялась последствий прокола, ведь детишек у меня нет, беременность очень желанная, ведь у меня до этого было две ЗБ и одни преждевременные роды на сроке 22 недели, сердцем знала что малыш здоров, но умом понимала что ходить еще много времени и я сойду с ума, в этих думках, постоянно на нервах, а ведьэто не очень хорошо для малыша, и я решилась что сделаю прокол и остаток беременности дохожу спокойно. Прокол вещь не из приятных, больше бы я не хотела через такое пройти. После него сразу отпустили домой и сказали что позвонят. Рекомендовано было три дня постельного режима. Я через два дня я уже вышла на работу. Ждала звонка , очень переживала, хоть и была уверена что все хорошо, все равно боялась, что скажут что синдром подтвердился. Через неделю мне позвонили и сказали , что все хорошо и что у меня будет мальчик, моему счастью не было предела. Делать прокол это дело каждого и решать только будущей маме,риски есть во всем. Я написала свою историю, потому что сама перечитала много форумов, много историй, прежде чем принять решение. Было много за и против , но вот я решилась. Надейтесь на лучшее и все будет хорошо. Всем всего наилучшего и здоровых деток.
источник
Кордоцентез – один из инвазивных методов пренатальной диагностики, основанный на взятии для анализа пуповинной крови плода. Он не относится к рутинным и скрининговым исследованиям и осуществляется по строгим показаниям исключительно после получения письменного информированного согласия женщины.
Грамотно проведенный кордоцентез позволяет с очень высокой степенью достоверности диагностировать хромосомные, генетические и дисметаболические заболевания у плода.
Кордоцентез – это пункция сосудов пуповины, осуществляемая врачом через переднюю брюшную стенку беременной женщины под контролем УЗИ. Задачей этой процедуры является получение крови плода, которая отправляется в генетическую и при необходимости в биохимическую лабораторию для исследования. В большинстве случаев для проведения анализа достаточно 1 мл крови, но при необходимости врач может забирать до 5 мл.
Исследование не требует общего обезболивания, многие пациентки обходятся даже без местной анестезии. Контроль состояния плода во время пункции и после нее осуществляется также в основном с помощью УЗИ. При проведении процедуры на сроке от 26 недель гестации дополнительно может быть использована КТГ.
После завершения основных манипуляций пациентка должна в течение 24 часов находиться под наблюдением врача и соблюдать постельный (или хотя бы полупостельный) режим. Поэтому обычно рекомендуется одно-двухдневная госпитализация. При развитии осложнений и нежелательных последствий она может быть продлена на срок, необходимый для устранения рисков для матери и плода и коррекции диагностированных патологических состояний.
При отказе пациентки от такой госпитализации кордоцентез может быть осуществлен в условиях дневного стационара. Но это является нежелательным вариантом, так как кратковременное пребывание женщины под наблюдением врача создает вероятность несвоевременной диагностики осложнений.
Пункционный забор пуповинной крови плода может проводиться только в лицензированном медицинском учреждении врачом, имеющим соответствующие сертификаты. Опыт и высокая квалификация специалиста, хорошая степень УЗ-визуализации и обеспечение необходимых условий на этапе транспортировки крови в лабораторию – основные условия для получения достоверных результатов с минимизацией рисков.
Основными показаниями для процедуры являются неблагоприятные или сомнительные результаты скрининговых исследований. К ним относят отклонения в биохимическом анализе крови и выявление УЗ-маркеров возможных хромосомных аномалий (недостаточная длина носовой кости и увеличение толщины воротникового пространства у плода). После получения таких результатов акушер-гинеколог направляет женщину на консультацию к генетику и в последующем на экспертную комиссию. Их заключение и будет основанием для решения вопроса о необходимости проведения кордоцентеза.
Показанием для такого исследования могут быть также высокие риски развития у ребенка генетически детерминированных заболеваний. Это определяется отягощенной наследственностью по материнской или отцовской линии, наличием в семье старшего ребенка с определенной патологией.
Важен также осложненный акушерский анамнез у женщины с наличием в прошлом мертворождения, рождения нежизнеспособных детей с пороками и тяжелыми дисметаболическими заболеваниями, привычного невынашивания беременности, повторных замерших беременностей. Если при этом проводилась посмертная генетическая экспертиза, полученную пуповинную кровь необходимо исследовать на выявленные ранее генетические аномалии.
Кордоцентез может быть рекомендован также при наличии резус-конфликта, подозрении на внутриутробное инфицирование плода, гемофилию.
Кордоцентез при беременности позволяет с высокой степенью достоверности подтвердить или исключить наличие у плода многих тяжелых заболеваний и состояний. К ним относятся:
p, blockquote 18,0,0,0,0 —>
- Патологии, связанные с количественными хромосомными аномалиями. При этом отмечается удвоение или даже утроение соматических или половых хромосом или же их отсутствие. Наиболее распространенными хромосомными аномалиями являются синдром Дауна (трисомия по 21 паре), синдром Эдвардса (трисомия по 18 паре), синдром Патау (трисомия по 13 паре), синдром Клайнфельтера (дубликация Х-хромосомы у лиц мужского пола), полисомии по Х-хромосоме у лиц женского пола и синдром Шерешевского-Тернера (отсутствие одной Х-хромосомы у лиц женского пола).
- Тяжелые наследственные заболевания, не обусловленные хромосомными аномалиями. В настоящее время их насчитывается более 6 тыс., и около 1000 таких патологических состояний поддаются достоверной пренатальной диагностике. К их числу относят, к примеру, фенилкетонурию, муковисцидоз, наследственную мышечную дистрофию Дюшена, гемофилию, талассемию, хронический гранулематоз.
- Гемолитическая болезнь плода, которая чаще всего обусловлена иммунологическим конфликтом между женщиной и плодом по резус-фактору или группе крови. Для оценки степени тяжести возникающей при этом гемолитической анемии определяют гематокрит и уровень гемоглобина. Также оценивают выраженность вторичной билирубинемии, определяют группу крови ребенка и его резус-фактор.
- Наследственные заболевания крови, проявляющиеся коагулопатиями, тромбоцитопениями, гемоглобинопатиями.
- Внутриутробные инфекции.
Диагностические возможности кордоцентеза достаточно высоки. Но не следует забывать, что существует большое число заболеваний, которые это исследование не позволяет диагностировать. Поэтому благоприятный результат проведенного анализа полученной пуповинной крови не дает 100% гарантию рождения абсолютно здорового ребенка. Он лишь означает, что у плода нет определенных аномалий.
Кордоцентез является в первую очередь диагностической процедурой. Но иногда его используют не только для получения пуповинной крови на анализ, но для проведения лечения – фетотерапии. Такое возможно, если исследование проводится с целью уточнения степени выраженности гемолитической болезни у плода или при наличии признаков внутриутробной инфекции.
В этих случаях пункция предоставляет врачу возможность введения необходимых лекарственных веществ непосредственно в сосуды пуповины, откуда кровь поступает в общий кровоток ребенка. Также возможна гемотрансфузия. Проведение таких лечебных манипуляций требует получения отдельного письменного согласия женщины, в дополнение к уже подписанному согласию на кордоцентез. Возможно также перечисление этих процедур в общем бланке информированного согласия пациентки.
Основными противопоказаниями являются:
p, blockquote 23,0,0,0,0 —>
- Острый период любого инфекционного заболевания у женщины или обострение имеющихся у нее хронических инфекционно-воспалительных заболеваний любой локализации. Значительный и необъяснимый подъем температуры тела тоже требует временной отмены исследования для выяснения причины гипертермии и проведения соответствующего лечения.
- Инфекционное поражение кожи и подкожной клетчатки передней брюшной стенки, распространенные дерматиты с захватом места планируемой пункции.
- Состояние угрозы прерывания текущей беременности. Об этом могут свидетельствовать кровянистые выделения из половых путей, схваткообразные или тянущие боли внизу живота, УЗ-признаки патологически повышенного тонуса стенки матки, начинающейся отслойки плаценты или сглаживания внутреннего зева шейки матки.
- Диагностированная истмико-цервикальная недостаточность.
- Полное предлежание плаценты.
- Наличие крупных и/или множественных миом матки.
- Значительная декомпенсация хронических заболеваний (сердечно-сосудистых, эндокринных, неврологических) у беременной женщины.
Для исключения основных противопоказаний достаточно пройденного в амбулаторных условиях базового обследования, осмотра акушера-гинеколога и проведения контрольного УЗИ органов малого таза, плода и сосудов пуповины в день процедуры.
Наличие угроз прерывания, самопроизвольных абортов и преждевременных родов в анамнезе не является противопоказанием для кордоцентеза, если у пациентки на момент исследования не выявлено клинически значимой гинекологической и акушерской патологии. Тем не менее, в такой ситуации решение о целесообразности и возможности пункции принимается индивидуально, с учетом имеющихся рисков и потенциальной пользы.
Подготовка не требует от беременной соблюдения особого режима, диеты, отказа от принимаемых препаратов и предварительной госпитализации. Ей необходимо только пройти базовое обследование, которое включает общеклинические анализы крови и мочи, анализы для исключения основных инфекций (сифилиса, гепатитов В и С, ВИЧ), гинекологический осмотр и мазок на микрофлору влагалища (степень чистоты).
В день процедуры женщина госпитализируется в круглосуточный или дневной стационар. Ей проводится расширенное УЗИ. Его задачами является оценка состояния матки и плода, положения и структуры плаценты и пуповины, количества и функциональной полноценности пуповинных сосудов. Также определяют количество амниотической жидкости. Все это позволяет врачу выбрать оптимальное место прокола.
При выраженных аффективных реакциях женщины ей может быть назначена премедикация – прием препаратов седативного действия, разрешенных на данном сроке гестации. Это может также потребоваться при расположении плаценты по задней стенке матки, что обычно существенно удлиняет продолжительность процедуры.
Хотя пуповина формируется уже со 2 месяца беременности, исследование назначают только после 18 недели гестации. А оптимальные сроки проведения кордоцентеза в РФ согласно действующему приказу МЗ РФ № 457 – между 21 и 25 неделями.
Это объясняется тем, что только к этому сроку размер пуповинных сосудов и объем кровотока в них становятся достаточными для безопасного забора необходимого количества крови. К тому же к этому времени беременная обычно уже проходит 2-ой пренатальный скрининг, уточняющий данные комплексного исследования в конце первого триместра.
Кордоцентез осуществляется трансабдоминально (через переднюю брюшную стенку). Выбранный для нанесения прокола участок передней брюшной стенки обрабатывается антисептиком, при необходимости проводится инфильтрационная анестезия кожи и подлежащей жировой клетчатки. После этого врач под УЗ-контролем тонкой полой иглой с мандреном прокалывает кожу, все подлежащие ткани, стенку матки и плодные оболочки. Больно ли это? Основная часть женщин описывает испытываемые ощущения как вполне терпимые. Наибольший дискомфорт обычно причиняет прокол кожи, что можно нейтрализовать действием анестетика.
Последующая тактика зависит от выбранного объема исследования. Возможно проведение одно- и двухигольного кордоцентеза. Первый вариант – самый простой, при этом прокол вены пуповины осуществляется той же пункционной иглой. При двухигольной технике вначале производят забор образца амниотической жидкости. После этого в просвет иглы вставляют другую, меньшего диаметра. Ей и производят пункцию сосуда.
Непростой для врача является ситуация, когда плацента располагается по передней поверхности матки. При этом бывает затруднительно выбрать место пункции. Но при необходимости допустимо проведение прокола через тонкий край плаценты с минимальным количеством ворсин. В любом случае стараются пунктировать свободную петлю на 3-5 см выше места перехода пуповины в плаценту.
Забор крови осуществляется в предварительно гепаринизированный шприц для предотвращения ее коагуляции до проведения анализа. Просвет иглы закрывается мандреном, она аккуратно извлекается. Место прокола на животе повторно обрабатывается антисептиком и закрывается самоклеящейся повязкой. Наложения швов не требуется.
Во время процедуры и после нее производят контроль функционального состояния плода с оценкой его двигательной активности и подсчетом ЧСС.
Кордоцентез может осуществляться одним врачом или двумя специалистами, один из которых отвечает за УЗ-визуализацию, а другой – за пункцию. В настоящее время выпускается специально разработанный пункционный адаптер, сопряженный с абдоминальным УЗ-датчиком. Имеются также иглы с особым покрытием, повышающим степень их ультразвуковой визуализации. Но далеко не все медицинские учреждения имеют их в своем арсенале, используя стандартные пункционные иглы разного диаметра.
Забраная пуповинная кровь отправляется в лабораторию. Результат анализа обычно приходит в течение 3-10 суток. При получении неблагоприятных данных женщина принимает решение, будет она сохранять беременность или даст согласие на ее прерывание по медицинским показаниям.
Кордоцентез относится к хирургическим манипуляциям. И существует риск развития осложнений во время проведения пункции и в раннем послеоперационном периоде.
Наиболее вероятные нежелательные последствия:
p, blockquote 45,0,0,1,0 —>
- Кровотечение из места пункции пуповины. В большинстве случаев оно кратковременно и останавливается самостоятельно в течение 1-2 минут. Вероятность кровотечения повышается при пункции пуповинной артерии и использовании пункционных игл большого диаметра.
- Возникновение гематомы в зоне пункции пуповины. Небольшие и не имеющие тенденции к увеличению кровоизлияния обычно не оказывают негативного влияния на состояние и дальнейшее развитие плода и не нарушают функционирование пуповинных сосудов.
- Трансплацентарные плодово-материнские кровотечения. Это сопровождается попаданием в кровоток беременной крови плода, что чревато развитие ятрогенного резус-конфликта. Такие кровотечения определяются по нарастанию концентрации α-фетопротеина в крови женщины с превышением более чем 50% исходного (до пункции) уровня.
- Резкое ухудшение функционального состояния плода. Ключевым признаком этого нередко возникающего осложнения является брадикардия. Ее развитие объясняется срабатыванием вазогастрального рефлекса, приводящего к локальному спазму пунктируемого сосуда. Брадикардия – признак развивающейся вследствие этого транзиторной гипоксии плода. При отсутствии предшествующей фетоплацентарной недостаточности это обычно не приводит к клинически значимым последствиям. Но при наличии хронической гипоксии плода дополнительное кислородное голодание чревато развитием более тяжелых осложнений.
- Угроза прерывания беременности, обусловленная в основном нерегулярной сократительной активностью матки. Отмечается примерно в 6-8% случаев, а в 2-5% она завершается самопроизвольным абортом или преждевременными родами. В течение 2 недель после проведения кордоцентеза женщину относят к группе высокой степени риска по невынашиванию беременности. Она находится под динамическим наблюдением акушера-гинеколога с обязательным контролем функционального состояния плода.
- Инфекционно-воспалительные осложнения, наиболее вероятным из которых является хориоамнионит. Для его профилактики назначается курс антибиотикотерапии с использованием разрешенных при беременности препаратов.
Пребывание беременной после кордоцентеза в стационаре под динамическим наблюдением – основа своевременной диагностики развивающихся осложнений. Для контроля состояния плода и матки используют УЗИ и КТГ, а также данные общего акушерского осмотра. Состояние женщины при необходимости оценивают с помощью экстренных общеклинических анализов.
Самое тяжелое последствие кордоцентеза – прерывание беременности. Чем меньше срок беременности на момент проведения исследования, тем вероятнее гибель ребенка. С 26 недели беременности новорожденный будет являться глубоко недоношенным, но при этом может быть признан условно жизнеспособным. В этом случае возможно его выхаживание.
Еще одним достаточно серьезным последствием кордоцентеза является развитие гемолитической болезни плода. Ее причиной является сенсибилизация беременной эритроцитарными эритроцитами вынашиваемого ею ребенка. Риск столько выраженного нарушения работы гематоплацентарного барьера существенно повышается при трансплацентарном доступе и уже имеющемся резус-конфликте. Вследствие этого в организме женщины начинают вырабатываться антитела, которые приводят к разрушению эритроцитов плода. У него развивается гемолитическая анемия (аллоиммунная эртироцитопения) с гипербилирубинемией, гипоксическим и токсическим поражением головного мозга и внутренних органов.
Диагностируемое в 5-12% случаев ухудшение функционального состояния плода с брадикардией менее 100 уд/мин является обратимым и обычно не требует специализированного лечения. Но если эти нарушения сохраняются в течение нескольких часов, назначается медикаментозная терапия в соответствии с принципами лечения фетоплацентарной недостаточности и гипоксии плода.
Трансабдоминальный кордоцентез в подавляющем большинстве случаев не сопряжен с угрозой для жизни женщины и не доставляет ей выраженного физического дискомфорта.
К возможным последствиям исследования у беременных относят:
p, blockquote 51,0,0,0,0 —>
- Появление небольших гематом в месте прокола передней брюшной стенки, что не требует какого-либо лечения.
- Сенсибилизация беременной эритроцитарными антигенами плода по системе резус или АВ0. Для женщины это не опасно, но последующие беременности у нее при этом могут протекать с резус-конфликтом.
- Инфицирование плодных оболочек и развитие хориоамнионита. При несвоевременной диагностике и неадекватном лечении возможно вовлечение в инфекционно-воспалительный процесс эндометрия. А в послеродовом периоде это чревато послеродовым гипотоническим кровотечением.
Пункция сосудов пуповины потенциально более опасна для плода, чем для беременной женщины.
Достоверность результата во многом зависит от правильной техники пункции, ведь для анализа необходимо получить только пуповинную кровь, без примеси материнской. В этом случае точность анализа будет составлять 99%. При этом в направлении на исследование необходимо указывать, какое именно заболевание требует исключения. Определение хромосомного набора – базовое исследование.
Если при кордоцентезе произошло смешивание крови матери и ребенка, точность анализа существенно снижается. Такой процесс называют контаминацией. Ее риск увеличивается при заборе крови из корня пуповины (в месте ее перехода в плаценту). Контаминация – основная причина получения ложноотрицательных результатов. А вот прием женщиной каких-либо препаратов и наличие у нее разнообразных заболеваний не влияют на достоверность анализа.
Контаминация при кордоцентезе выявляется с помощью специальных тестов. Современные анализаторы способны оценивать чистоту полученной при пункции крови. Кроме того, для определения ее происхождения используют специальный тест, основанный на изменении цвета добавляемого реактива. Кровь ребенка дает розовый оттенок, а материнская – оливковый.
Ошибочные результаты возможны при несоблюдении техники анализа и использовании недоброкачественных реактивов, что имеет очень малую вероятность. Более точным и достоверным дифференциальным тестом является электрофорез, но не все лаборатории имеют возможность использовать этот способ.
Кордоцентез – не единственный инвазивный метод пренатального исследования, дающий высокодостоверные результаты. Но он позволяет анализировать непосредственно кровь плода, что существенно расширяет круг доступных врачу диагностических возможностей.
В то же время вероятность развития тяжелых последствий для плода требует от врача тщательного анализа целесообразности назначения этого исследования. При этом перед ним может стоять вопрос, проводить кордоцентез или амниоцентез. Но в любом случае окончательное решение об использовании любых инвазивных методик остается за беременной.
p, blockquote 60,0,0,0,0 —> p, blockquote 61,0,0,0,1 —>
источник
для определения хромосомных патологий?
Здравствуйте!
Такая история. Б первая, долгожданная. На узи 12 недель поставили диагноз: гистозная гигрома шеи плода 6мм. Узистка с увереностью сказала, что это синдром Шерешевского-Тернера. Мой гениколог сказала пока не стоит волноваться, нужно ждать результат скрининга. Но на всякий случай направила меня на консультацию а генетику.
Пришел скрининг: рарр-а 0,22 мЕд/мл(0,10 мом); хгч 14,12 нг/мл(0,30 мом); риск трисомии 21: 1:116(0,0862%)
Через 2 дня иду к генетику. Гинеколог говорит, требовать прокол, и на 80% уверена что у ребёнка синдром Дауна и придется прерывать беременность. Но очень боюсь, из-за рисков прерывания после процедуры, а вдруг ребёнок здоровый.
Еще после генетика иду на платное узи, сейчас 16 недель. Очень надеюсь, что платный врач успокоит меня, и все будет хорошо.
У кого-либо была такая ситуация, может и правда в госке совершили ошибку? Очень на это надеюсь(
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Психолог, Коррекция веса. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Психоаналитический терапевт. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Не советую. Советую в срочном порядке за деньги пройти другой скрининг у другой узистки, и только при повторном подтверждении дальше решать вопрос.
При второй беременности после первого скрининга и сдачи крови, анализ был плохой. Врач сказал сделать биопсию хориона. Сделала. Процедура не из приятнейших, зато результаты были хорошие. Советую Вам сделать, чтобы исключить все риски
Делают же хромосомный анализ крови и все патологии там выявляют, не дёшево, но тем не менее нет таких рисков, ну и конечно сначала к другому врачу, там яснее будет
При второй беременности после первого скрининга и сдачи крови, анализ был плохой. Врач сказал сделать биопсию хориона. Сделала. Процедура не из приятнейших, зато результаты были хорошие. Советую Вам сделать, чтобы исключить все риски
Сделайте УЗИ у другого врача, как Вам писали выше. У моей подруги, с долгожданной Б , биопсия хориона закончилась выкидышем, и это не редкость. Еще и деньги за это заплатила.Результат, кстати, был удовлетворительным, плод здоровым был
Вам крупно повезло! Потому что много случаев, когда после этой процедуры женщины детей теряли, и оказывалось, что и дети были в порядке, нормальные и здоровые.
Поэтому только повторны скриниг и только в другоц клинике. Возможно и в Вашей Вас на деньги хотят развести.
Я с Вами согласна, повторюсь процедура отвратительная. Но при всем при этом показывает все реалии. Со мной на этой процедуре были ещё 4 девочки,до сих пор общаемся, все родили здоровых малышей
Нипт сделайте, я бы решилась на амнио.
Я делала в 22 недели, скрининги были идеальные, на узи маловат нос был на несколько мм. Со мной и с ребенком все хорошо, нос кнопка 🙂 я перенесла процедуру хорошо, ничего не болело потом. Сначала делают укол папаверина, потом под контролем узи отсасывают плаценту.
Моей беременной подруге ставили синдром Эдвардса — родился очень умный здоровый малыш. Племянница мужа была беременна 2 раза -оба раза врачи ставили ей синдром дауна, отправляли на прерывание. Дети родились здоровыми. Я бы на вашем месте родила ребенка и не бегала бы по генетикам. У вас вроде уже был один аборт, третьей беременности может и не быть.
Моей беременной подруге ставили синдром Эдвардса — родился очень умный здоровый малыш. Племянница мужа была беременна 2 раза -оба раза врачи ставили ей синдром дауна, отправляли на прерывание. Дети родились здоровыми. Я бы на вашем месте родила ребенка и не бегала бы по генетикам. У вас вроде уже был один аборт, третьей беременности может и не быть.
Слышала, сейчас в Москве и Санкт-Петербурге (а может еще каких крупных городах типа Екатеринбурга или Новосибирска) в нескольких крупных клиниках делают неинвазивный тест по крови, без прокола и рисков, связанных с ними. Дорого, тыс 50, наверно, выйдет, но куда деваться. Зато не грозит никакими выкидышами от прокола и гарантированно. Это только в последние несколько лет такое делают. Лучше уж потратить такие деньги на этот анализ, съездить туда (это погуглите сами, в каком городе вы живете и если в не таком крупном, куда будет ближе поехать) и сделать этот анализ. На такие распространенные патологии типа синдрома Дауна, Эдвардса, Тернера и некоторые другие прекрасно делается, результат где-то через неделю примерно вам придет на электронную почту. Я бы на вашем месте сделала так. Если подтвердится патология — тут куда деваться, придется прерывать. А если все в порядке, то будете дохаживать беременность спокойно и не беспокоиться, что один узист сказал одно, другой другое!
Делала на 20й гдето. Потом очень кружилась голова. Ребёнок генетически норм, но все равно нездоровый, на узи увидели такие ужасы, подтвердился только впс. Родила в срок в 40 недель, никаких угроз не было.
Вот по этой причине я как раз и сделала пренетикс. И не жалею ни капли. Сто врачей, сто мнений, никакой определенности. А время идет. Бедная мамочка, вся на нервах. Кошмар.
Так все сдают пренетикс уже, мало кто доверяет этому биохимическому скринигу. Мало того, поговаривают, что скоро сделают пренетикс вообще по полису, вот будет здорово!
Да уж точно. Хотя, я бы не сказала, что и так пренетикс недоступный, вполне можно сделать, детей же не каждую неделю рожаешь. Другое зато отношение совершенно. И врачи грамотные, объясняют все, вежливые такие.
Тут да, спору нет. Надеюсь, просто будут направлять именно на пренетикс в саму их лабораторию, там же все сертифицировано в США, все как надо. Оттого и точность, и люди обученные.
Ну, ничего, если что, и так, сами, самостоятельно сдадим. А лаборатория, которая делает пренетикс называется генетико. У нее и рейтинги высокие. И вообще, я вот слышала, что у них самый низкий процент перезаборов.
Тут да, спору нет. Надеюсь, просто будут направлять именно на пренетикс в саму их лабораторию, там же все сертифицировано в США, все как надо. Оттого и точность, и люди обученные.
Ну, ничего, если что, и так, сами, самостоятельно сдадим. А лаборатория, которая делает пренетикс называется генетико. У нее и рейтинги высокие. И вообще, я вот слышала, что у них самый низкий процент перезаборов.
Так, про пренетикс и генетико – все сертификаты можно посмотреть на сайте. Приехать в лабораторию и посмотреть лично. Это же все более чем доступно и без проблем. Звонила им в лабу, они отправили официальный подветржденный американцами сертификат
Вот-вот, меня такие вопросы в целом пугают. Я тоже не очень привыкла доверять и когда сдавала пренетикс, точнее, когда принимала решение, буду ли я это делать, наводила серьезные справки. Мне тоже высылали сертификат
Делала прокол( хотя раньше думала, не решусь никогда) Процедура прошла безболезненно, максимум минут за 10, потом повторное УЗИ и отпустили домой.
Всем Здравствуйте. Я делала прокол на 16 недели. По узи все было хорошо, все норма, а по крови поставили 1:69, синдром Эдвардца, и сказали что мой ребенок может родиться дауном. Сколько я выплака слез, все время думала об этом, и очень сильно боялась последствий прокола, ведь детишек у меня нет, беременность очень желанная, ведь у меня до этого было две ЗБ и одни преждевременные роды на сроке 22 недели, сердцем знала что малыш здоров, но умом понимала что ходить еще много времени и я сойду с ума, в этих думках, постоянно на нервах, а ведьэто не очень хорошо для малыша, и я решилась что сделаю прокол и остаток беременности дохожу спокойно. Прокол вещь не из приятных, больше бы я не хотела через такое пройти. После него сразу отпустили домой и сказали что позвонят. Рекомендовано было три дня постельного режима. Я через два дня я уже вышла на работу. Ждала звонка , очень переживала, хоть и была уверена что все хорошо, все равно боялась, что скажут что синдром подтвердился. Через неделю мне позвонили и сказали , что все хорошо и что у меня будет мальчик, моему счастью не было предела. Делать прокол это дело каждого и решать только будущей маме,риски есть во всем. Я написала свою историю, потому что сама перечитала много форумов, много историй, прежде чем принять решение. Было много за и против , но вот я решилась. Надейтесь на лучшее и все будет хорошо. Всем всего наилучшего и здоровых деток.
источник
Маленькая мышка, поздравляю. Рада за вас и малышку..
А я вот собираюсь на процедуру через неделю. Правда они сказали,что не воды будут брать, а биопсию. Хотя не знаю, КАК у них это получится. У меня плацента низко.
Боюсь и волнуюсь страшно.
Маленькая мышка, поздравляю. Рада за вас и малышку..
А я вот собираюсь на процедуру через неделю. Правда они сказали,что не воды будут брать, а биопсию. Хотя не знаю, КАК у них это получится. У меня плацента низко.
Боюсь и волнуюсь страшно.
Yara, биопсию хориона вроде как до 14 недель делают. Да, и наиболее безопасный метод инвазивной диагностики — это амниоцентез. Может вы ошиблись?
Сама прошла амнио, подпишусь по сказанным Маленькой мышкой — безболезненно и недолго, потом рекомендуют неделю покоя. Результат был через 2 недели, официальное заключение — через 3.
Маленькая мышка, поздравления. Здоровья вашей детке!!
Инвазивные методы позволяют получать клетки и ткани плода и провизорных органов (хориона, плаценты). Забор материала производится трансабдоминально (через брюшную стенку) под контролем ультразвука.
Инвазивные методы подразделяют на:
хорионбиопсию — получение клеток, формирующих плаценту (срок беременности 10-14 недель);
плацентобиопсия — получение клеток плаценты (срок беременности 14-20 недель);
амниоцентез — пункция околоплодного пузыря с забором небольшого количества околоплодных вод (срок беременности 15 -18 недель);
кордоцентез — забор крови из пуповины плода (срок беременности с 20-ой недели);
в редких случаях проводят биопсию тканей плода.
А тебе уже назначили время, день, когда будут делать эту процедуру? И где будут это делать? На твоём сроке можно и амниоцентез сделать, у него риск минимальный, так как воду взять легче всего. Ты говорила с каким генетиком? Он тебе объяснял про разные возможные способы ИД? Мне предлагала амниоцентез и кордоцентез. И генетик сказала, что кордоцентез для меня более выгоден, так как ждать результата при кордоцентезе всего неделю, а при амниоцентезе 3 недели. А у тебя как с выбором?
Мне будут делать через неделю,30 мая. Почему-то решили делать именно биоппсию..а не амнио..Хотя я знаю, что она более безопасна.. Но врач сказала,что зато быстрее.
Я говорю, что не спешу. Давайте сделаем менее безопасную процедуру.
Делать будут в центре планирования на севастопольском.
Это будет 18 недель. Можно и амнио сделать. А сколько у них стоит сделать амниоцентез и плацентобиопсию? Или они только из-за скорости получения результата на плацентобиопсии настаивают?
И насколько я поняла, амниоцентез это взятие околоплодных вод. А потом из этих вод выделяют какие-то части, связанные с малышом типа ворсинки, чешуйки от кожи или что-то такое. И на культивирование нужно время. А при кордоцентезе берут кровь из пуповины, и там сразу всё ясно. Думаю, что и при плацентобиопсии ведь берут материал, напрямую связанный с малышом. И поэтому этот анализ более точен и достоверен. Это я так читала. В этом плюс этой самой биопсии перед амнио.
Вот что написано про исследуемый материал при различных способах ИД:
Амниоцентез — прокол плодного пузыря с целью получения околоплодной жидкости и находящихся в ней слущенных клеток амниона и плода. Прокол плодного пузыря выполняют через переднюю брюшную стенку под контролем УЗИ. Из амниотической полости извлекают 3-30 мл жидкости. Основным источником диагностического материала являются клетки. Их культивируют в течение 2—4 недель и, в дальнейшем, используют для цитогенетических и биохимических исследований.
Хорион- и плацентобиопсия применяют для получения небольшого количества ворсин хориона или кусочков плаценты.
Кордоцентез — взятие крови из пуповины. Процедуру осуществляют под контролем УЗИ. Образцы крови являются объектом для цитогенетических (культивируются лимфоциты), молекулярно-генетических и биохимических методов диагностики наследственных болезней. При этом возможно выявление хромосомных болезней, иммунодефицитов, гематологических наследственных болезней. Преимуществом кордоцентеза является то, что кровь — более удобный объект для исследований, чем клетки амниотической жидкости. Лимфоциты культивируются быстрее (2—3 дня) и надежнее, чем амниоциты.
Сроки получения цитогенетического ответа:
* через 2 дня — после хорион- и плацентобиопсии,
* через 5 дней — после кордоцентеза.
Вопрос: Почему приходится так долго ждать результатов генетического амниоцентеза?
Ответ: В пробе амниотической жидкости бывает всего несколько отдельных клеток. Клетки должны расти и делиться до тех пор, пока их не станет достаточно для проведения генетических тестов, а скорость роста у клеток разная, поэтому и сроки получения результатов различными пациентами неодинаковы.
Это будет 18 недель. Можно и амнио сделать. А сколько у них стоит сделать амниоцентез и плацентобиопсию? Или они только из-за скорости получения результата на плацентобиопсии настаивают?
Делать будут бесплатно. А вот зачем им скорость анализа нужна-непонятно.
Лана. Поживём -увидем.
Как раз это понятно: чем раньше выявлено отклонение, тем раньше можно решить, что делать: рожать такого ребёнка или делать прерывание.
Скрининг пороговый риск, тут цифры моих скринингов за 2 года, но это ерунда. А главное возраст 40 лет. Тут разговор с генетиком на эту тему.
Девочки, вчера ходила на плацентобиопсию.
Процедура прошла вроде нормально. ттт. Это не больно,просто слегка страшновато. В 8 утра приехали. В 9.30 уже всем сделали..А в 11.30 пошли домой..
Из 13 человек только нам двоим делали биопсию,остальным-амнио.
Я ТАК и не поняла. почему . Мне тоже вполне могли по срокам амнио сделать. Да и плацента низкая. Странно.
Нам двоим за результатом во вторник. А после амнио девочкам только 20 июня .
Ещё одно нововведение. Я ещё и резус-отрицательная. До процедуры брали кровь на антитела. А после процедуры вводили какой-то препарат для того,чтобы не было резусконфликта..(потом ещё нужно повторить в 28 недель).
Ну вот вроде всё. Волнуюсь страшно. И за детёнка. И особенно за результат.
Здорово, что так быстро скажут результат. Тем наверно эта плацентобиопсия и хороша, что быстро скажут.
Даже вчерась хотела на дачу умотать до результата. чтобы отвлечься от всяких мыслей.
Я результата ждала завтра вечером.
А сегодня позвонили из Центра Планирования ( где я делала). и сказали..» Извините, но ВАШ анализ не получился»
Придётся переделать. будем околоплодные воды брать. млин. слов нет.
[/quote]
Lakrim,не волнуйтесь ТАК. Удачи вам при результатах. И обязательно напишите, КАК там оно?
[quote=yara] А сегодня позвонили из Центра Планирования ( где я делала). и сказали..» Извините, но ВАШ анализ не получился»Придётся переделать. будем околоплодные воды брать. млин. слов нет. [/quote] Это действительно неприятно. А когда говорят делать амниоцентез? Ведь неделя покоя нужна после той процедуры, а тут новую. Очень жаль. Вообще на этом сроке можно и кордоцентез сделать. В центре перинатальной диагностики при 27 роддоме хорошо делают эту процедуру. Там врач опытная, заведующая ЦПД доктор медицинских наук Юдина Елена Владимировна. Делает очень хорошо. Я сама на себе это проверила.
Хотя амниоцентез самый лёгкий из всех инвазивных диагностик. Правда, результат ждать дольше всего.
В любом случае удачи тебе! И не беспокойся так сильно. Относись к этому анализу, как к средству спокойно доходить беременность с хорошими мыслями.
[/quote]
Самое интересное,что я их просила амнио сделать. Почему они всё-таки сделали плаценту? Не ясно.
На повторную процедуру ( обещали амнио ) 9 мая.
Не перживайте так. У меня аналогичная ситуация! Уже, если честно, просто смешно. Я уже писала в другой теме — мне сначала назначен был амниоцентез, он не получился. заставили делать кордоцентез, я его сделала, при разговоре с генетиком спросила о предварительных прогнозах моего анализа, на что она ответила, что чудеса конечно бывают. но крайне редко. Я очень расстроенная поехала домой. Сегодня получаю анализ — он просто идеальный. Это при том, что у нас такой сложный порок сердца. Вот что тут скажешь? Чудеса да и только.
А вам платно сказали пересдавать? Чего-то подкрались у меня подозрения.
Сегодня получаю анализ — он просто идеальный.
Поздравляю. Рада за вас.
Когда мне звонили из ЦП ,то про деньги ничего не сказали..Первая процедура была бесплатной. Если бы вторая была за деньги,наверное предупредили бы..ВЕдь она недешёвая..
Если бы вторая была за деньги,наверное предупредили бы..ВЕдь она недешёвая..
Сделала в понедельник (бесплатно. т.к. повторный анализ)
. Вроде всё нормально. Ребёночек шевелится. ттт
Результат после 26 июня. уффффф
Спасибки. Бум ждать и надеятся на хорошее..
Результат после 26 июня. уффффф
Девочки какие могут быть проблемы от краснухи? Или я чего не понимаю? Я в детстве переболела. Что то мне уже страшно
Девочки какие могут быть проблемы от краснухи? Или я чего не понимаю? Я в детстве переболела. Что то мне уже страшно
краснуха опасна только если вы ею ВО ВРЕМЯ беременности заболели (и то, как показывает практика моих знакомых, даже в таком случае часто рождаются здоровые дети).
а то что в детстве — это наоборот даже хорошо, так как означает что не заболеет сейчас.
Спасибо Миледа. На самом деле не поняла я, и вчера жутко переволновалась из за этого.
источник