Амниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине.
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках.
Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье.
Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
Обратите внимание! Если процедура предназначена для диагностики генетических заболеваний, то забор осуществляется на 15 неделе, а если необходимо проверить формирование лёгких, то процедура проводится в третьем триместре.
На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Техника выполнения амниоцентеза подразумевает под собой прокол живота.
Изначально женщине делается УЗИ с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами.
Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию.
Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию.
После взятия пункции врач при помощи УЗИ оценивает состояние плода.
Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина.
Результаты анализа приходится ожидать от 2 до 3 недель.
Показаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями.
Также она рекомендована беременным после 35 лет. Но делать или нет амниоцентез по возрасту решает только женщина.
Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода.
Проведения амниоцентеза из-за возможного наличия лишней 21-й пары хромосом
Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) — это повод для проведения амниоцентеза.
Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна.
Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ.
Процедура противопоказана при:
- Повышенной температуре тела.
- Обострениях хронических недугов.
- Наличии инфекций.
- Угрозе выкидыша (тонус матки, отслойка плодного яйца).
- Выделениях с примесями крови.
- Плацентарном расположении на передней стенке матки.
- Миомах.
- Аномалиях строениях матки.
- Поражениях живота вследствие воздействия инфекции.
- Тробоцитопении (плохая свёртываемость крови).
Амниотическая жидкость содержит мелкие частички кожного покрова будущего малыша и вещества, которые позволяют провести полный анализ состояния крохи. Амниоцентез показывает не только генетические заболевания или отклонения, но и группу, резус крови плода.
По результатам анализа можно определить кариотип будущего малыша. Это набор хромосом, определяющий все особенности организма: цвет волос, глаз и кожи, формы частей тела.
По кариотипу можно рассмотреть хромосомные болезни. В норме их должно быть 46, но если анализ показывает, что их больше или меньше, то это означает, что будущий малыш родится с патологией.
Выявление синдрома Эдвардса при процедуре исследования амниоцентеза
Как выглядят результаты амниоцентеза по кариотипу (какие синдромы пункция показывает):
- Дауна.
- Тернера – Шершевского.
- Клайнфельтера.
- Эдвардса.
- Патау.
Синдром Дауна характеризуется кариотипом в 47 хромосом. Заболевание проявляется в замедленном развитии малыша, немного скошенном затылке, приплюснутом носике и косом разрезе глаз.
Синдром Тернера – Шершевского свидетельствует об отсутствии одной Х-хромосомы, то есть у плода их всего 45 вместо положенных 46. Данная патология проявляется в виде умственной отсталости, непропорциональном строении тела, короткой шеи и половом инфантилизме.
При синдроме Клайнфельтера количество хромосом может быть 47 и больше. Кариотип – ХХY. Патология подразумевает умственную отсталость и аномальное строение зубов, костной системы человека.
Обнаружение гемофилии при помощи амниоцентеза
При синдроме Едвардса результат анализа показывает кариотип в 47 хромосом (лишняя в 18 паре – D18+). Патология широко распространена, как и болезнь Дауна. Появляется она в связи с возрастом родителей, а именно матери. «Зарождение» патологии происходит при нерасхождении аутсом на стадии гамет (деления).
Синдром Эдвардса характеризуется нарушениями строения лица и наличием спинномозговых грыж. Согласно медицинской статистике 90% детей с данной патологией умирает, не доживая до года.
При синдроме Патау наблюдается 47 хромосом (D13+). Патология характеризуется аномалиями черепа и лица.
Помимо генетических аномалий процедура забора околоплодных вод показывает мышечную дистрофию и серповидно-клеточную анемию. Также по результатам анализа можно увидеть наличие болезни Тея-Сакса, характеризующееся поражением центральной нервной системы и мозга плода.
Помимо неё амниоцентез показывает гемофилию – редкое наследственное заболевание, проявляющееся нарушением свёртываемости крови.
По результатам пункции видны дефекты нервной трубки у плода:
- Миеломенинголецеле (выпадение мозговых оболочек).
- Незаращение нервной трубки.
Медики изначально предупреждают беременную, что иногда амниоцентез вызывает риски для плода. После проведения процедуры может случиться самопроизвольный выкидыш. При взятии пункции можно поранить малыша иглой.
Последствием от амниоцентеза может стать повреждение мочевого пузыря или преждевременная родовая деятельность.
Редко случается хориомниотит – воспалительный процесс оболочек плода и инфицирование околоплодных вод.
Хориомниотит в следствии проведения амниоцентеза
Согласно отзывам женщин, кто делал амниоцентез, часто последствием становится отслойка плаценты. Данная патология не является критической при постоянном наблюдении медиков.
Другие последствия после проведения амниоцентеза при беременности согласно отзывам:
Пункция взятия амниотической жидкости имеет хоть небольшие, но все же риски для плода. Поэтому иногда женщинам врачи рекомендуют пройти неинвазивный пренатальный тест. Это исследование проводится методом забора венозной крови.
Затем плазма помещается в специальный аппарат, который охлаждает её до нужной температуры. После этого сотрудники лаборатории выделяют ДНК плода из крови, который отправляют в амплификатор. В данном аппарате в искусственных условиях происходит размножение генного материала будущей крохи.
После этого проводится математический обсчёт ДНК малыша при помощи компьютерных программ. Данный тест показывает наличие всех генетических аномалий у крохи в утробе матери.
Неинвазивный пренатальный тест как замена амниоцентезу
Расшифровать результаты анализа может только врач-генетик. Многие беременные с появлением данного исследования начали задумываться, а что лучше: амниоцентез или неинвазивный пренатальный тест?
Однозначно ответить нельзя. Всё зависит от показаний и противопоказаний.
Амниоцентез – это забор жидкости с плодного пузыря, поэтому возможность получения нежелательных последствий от данного вмешательства выше. При неинвазивном пренатальном тесте риски отсутствуют, но и точность результата не такая, как при пункции.
Амниоцентез назначается врачом, а кровь сдать можно по желанию. Многие беременные изначально делают неинвазивный пренатальный тест для перестраховки. Если по его результатам видны отклонения от нормы, то женщины проходят процедуру забора амниотической жидкости.
Согласно отзывам амниоцентез больше полезен, чем вреден для женщин. Да, негативные последствия после его проведения имеются.
Но сделав пункцию, женщина знает о возможных пороках и патологиях своего будущего малыша и может принимать решение оставить его или прервать беременность.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пуповина – это орган в виде длинной тонкой трубки, связывающий плод с организмом матери.
Формирование органа начинается со второй недели вынашивания, по мере увеличения плода увеличивается и пуповина.
Длина этого органа может достигать 60 сантиметров, диаметр 2 сантиметров. Поверхность покрыта особыми плодными оболочками. Трубка эта достаточно плотна, на ощупь походит на плотный шланг.
Так как основной функцией органа является снабжение плода питательными веществами и отведение продуктов обмена веществ, основа его – это кровеносные сосуды: 2 артерии и вена. Изначально формируется 2 вены, но в процессе развития плода одна из них закрывается. Сосуды очень хорошо защищены от пережатия и разрыва. Они окутаны оболочкой из густого желеобразного вещества, именуемого вартоновым студнем. Это же вещество несет функцию передачи некоторых веществ из крови плода в околоплодную жидкость.
По вене к плоду поступает артериальная кровь, богатая питательными веществами и кислородом, по артериям уже отработанная венозная кровь отводится из организма плода в плаценту, которая осуществляет функцию очистки (печень плода пока еще не в состоянии справиться с этой работой). У плода перед появлением на свет через артерии проходит 240 мл крови в минуту, у плода на двадцатой неделе – лишь 35 мл в минуту.
Кроме вышеперечисленных элементов, в пуповине присутствуют:
- Желточный проток – по нему к эмбриону поступают питательные вещества из желточного мешка,
- Урахус – соединительный канал между плацентой и мочевым пузырем.
Процедура проводится под контролем ультразвука. С помощью толстой иглы прокалывается пуповина в том месте, где она прикрепляется к плаценте и берется проба крови.
Процедура проводится в диагностических целях при подозрении на:
- Наследственную нейтропению,
- Хронический гранулематоз,
- Смешанный иммунодефицит.
Чаще всего данный анализ назначают в тех случаях, когда ультразвуковое обследование на поздних сроках вынашивания выявляет нарушения развития. В таких случаях необходимо провести анализ кариотипа (набора хромосом) плода. Результат с помощью особых методов анализа можно получить уже через двое – трое суток после забора крови.
Еще несколько лет назад кордоцентез (исследование пуповинной крови плода) использовали для определения гемофилии, талассемии, гемоглобинопатии, синдрома Дауна. Сегодня для этих целей используют анализ околоплодных вод, а также биопсию ворсинок хориона (БВХ).
Для того чтобы по сосудам пуповины нормально проходила кровь, необходимо поддерживать определенный уровень гормонов в вартоновом студне. Во время родов в организме резко увеличивается количество окситоцина – гормона, провоцирующего родовую деятельность. Сосуды сжимаются и кровоток прекращается – начинается атрофия органа, протекающая на протяжении нескольких часов после появления ребенка на свет.
Уже через 15 минут после рождения малыша, кровообращение в пуповине останавливается (если роды проходят без патологии). В этом процессе определенную роль играет и температура среды – при охлаждении сосуды также сжимаются.
Сегодня множество споров идет о том, как быстро нужно перерезать пуповину малышу: тотчас после появления на свет или после того, как она перестанет пульсировать.
В Америке и Европе процедуру это осуществляют в течение 30 – 60 секунд после рождения малыша. Существует мнение, что малыш не получает пуповинную кровь, очень полезную для него и может заболеть анемией.
Американские ученые провели исследование, которое доказывает, что перерезание, сделанное чуть позже, уменьшает вероятность развития сепсисов, респираторных заболеваний, болезней органов дыхания, анемии, кровоизлияния в мозг, а также нарушения зрения.
Согласно исследованиям специалистов из Всемирной организации здравоохранения, за 60 секунд после появления на свет в организм малыша поступает 80 мл крови из плаценты, а спустя еще 2 минуты – 100 мл. Это дополнительный источник железа для новорожденного, достаточный для обеспечения малыша этим элементом на целый год!
Под термином «позднее» перерезание специалистами подразумевается перерезание спустя 2 – 3 минуты после рождения. Не следует путать это с некоторыми практиками диких племен, оставляющих пуповину не перерезанной вообще (через несколько дней она отсыхает сама). Что же касается перерезания после полного прекращения пульсации или через 5 минут после появления на свет, у таких деток чаще наблюдается функциональная желтуха. Поэтому все хорошо в меру.
Обычно достаточно ежедневной обработки области пупка зеленкой, перекисью водорода, не мочить до тех пор, пока не отпадет остаток пуповины. Следует также давать «подышать» пупку во время смены подгузника по минутке.
Но иногда заживление ранки осложняется. Требуется помощь врача:
- Если тельце вокруг ранки припухло и покраснело,
- Если из ранки вытекает зловонная, напоминающая гной жидкость.
Нормой является, если до полного заживления из ранки выделяется немного сукровицы.
В ходе ультразвукового обследования исследуются такие параметры, как:
- Место соединения плаценты и пуповины,
- Место соединения пуповины и брюшной стенки плода,
- Наличие нормального числа артерий и вен.
Исследование позволяет обнаружить расширения пупочного кольца, синдром единственной артерии (часто комбинируется с врожденными пороками сердца и другими генетическими нарушениями), обвитие вокруг шеи, кисты.
Допплерометрия позволяет выявить нарушение кровообращения в сосудах плаценты и в теле плода.
Причины патологии:
- Периодические стрессы,
- Нехватка кислорода.
При первом случае в организм плода попадает повышенное количество адреналина, заставляющего его активно двигаться.
Во втором же случае недостаток кислорода причиняет дискомфорт плоду, что также заставляет его больше двигаться, усиливая кровообращение и тем самым получать больше кислорода.
Ребенок может сам «запутаться» в пуповине, а через некоторое время распутаться. Поэтому данное состояние не всегда является опасным.
Обвитие можно обнаружить с помощью УЗИ с пятнадцатой недели вынашивания. Для того чтобы определить насколько сильно тельце малыша сдавливается, делается допплерометрия. В том случае, если существует вероятность кислородного голодания, обследование проводится не один раз.
Как предотвратить обвитие?
- Больше бывать на свежем воздухе, гулять, делать легкую гимнастику,
- Избегать стрессов,
- Делать специальную дыхательную гимнастику,
- Вовремя посещать консультации гинеколога и проходить все необходимые обследования.
Если длина пуповины меньше 40 сантиметров, а иногда даже до 10 сантиметров, говорят об укорочении. При такой короткой пуповине существует высокая вероятность неправильного положения плода. Короткая пуповина может создавать тугие петли на шейке малыша. Кроме этого, во время родов ребенку тяжелее переворачиваться и проходить через родовые пути. При сильном натяжении существует вероятность отслойки плаценты.
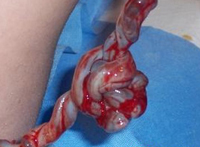
Опасность такой узел представляет во время родов, так как при прохождении плода по родовым путям узел может затянуться, плод начнет задыхаться. Если ребенок не появится на свет очень быстро, он может умереть. Такое случается в десяти процентах случаев.
Ложный узел – это увеличение диаметра пупочного каната.
Причины:
- Варикозное расширение сосудов,
- Извитость сосудов,
- Смещение вартонова студня.
Это неопасное состояние, которое никак не мешает нормальному развитию плода и родам.
Это достаточно редкое нарушение развития плода. При грыже какие-либо внутренние органы плода развиваются под оболочкой пуповины. Чаще такое случается с кишечником. Обычно при ультразвуковом обследовании это нарушение обнаруживается. Однако иногда оно бывает очень незначительным. В таких случаях существует опасность травматизации органов во время перерезания пуповины. Поэтому перед перерезанием акушер должен очень тщательно изучить область пупка и часть пуповины, находящуюся в непосредственной близости к тельцу ребенка.
Очень часто подобное нарушение комбинируется с другими пороками развития. Лечится грыжа только хирургическим методом.
Одним из первых этапов родов является отхождение околоплодных вод. Иногда течение воды захватывает пуповину, которая проникает в шейку матки или даже во влагалище. Именно такую ситуацию именуют выпадением.
Явление это опасно тем, что плод продвигается по шейке матки и может пережать пуповину, то есть перекрывается движение крови и кислорода в его организм.
Выпадение более характерно при ранних родах, при предлежании.
Обнаруживается выпадение, после того как выйдут воды. Роженица может почувствовать во влагалище «что-то постороннее». Если в этот момент женщина находится не в роддоме, ей следует стать на четвереньки, опереться на локти и срочно вызвать скорую помощь.
В некоторых случаях пуповину вводят на место. Иногда же назначают оперативное родоразрешение.
Это достаточно редко встречающаяся патология, причем определить кисту с точностью, обычно, возможно, только после появления ребенка на свет.
Образование это может быть в единичном экземпляре или их может быть несколько. Чаще всего образуются они в вартоновом студне.
При ультразвуковом обследовании кисты заметны. Они никак не влияют на кровообращение между плодом и плацентой.
В большинстве случаев кисты комбинируются с пороками формирования плода, поэтому при наличии кист рекомендуется пройти генетический анализ.
Кисты разделяются на ложные и истинные.
Ложные – без капсулы, находятся в ткани вартонова студня. Они достаточно малы и обнаруживаются во всех сегментах пуповины. Причины появления таких кист часто остаются неизвестными. Иногда же они появляются на месте гематомы или отёка.
Истинные кисты формируются из частичек желточного протока. Такие кисты имеют капсулу, могут быть достаточно крупными — до одного сантиметра в диаметре. Они формируются всегда возле тельца плода. Не всегда можно отличить ложную кисту от истинной.
Самой редкой разновидностью кист пуповины являются пупочно-брыжеечные кисты. Такие образования появляются, если нарушается формирование плода на ранних стадиях беременности. В таком случае между мочевым пузырем и урахусом (составляющая пуповины) образуется полость, в которой скапливается моча плода. В медицине описано всего десять подобных случаев.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Беременность – это не только гормональная перестройка, но и ежедневные внешние изменения, обусловленные непрерывным ростом и развитием плода. Животик будущей мамы увеличивается, округляется, кожа натягивается и иногда на этом фоне начинает выпирать пупок.
Со второй половины беременности, когда живот начинает существенно увеличиваться, пупок также может стать выпуклым. Эти изменения абсолютно нормальны и обусловлены одной из следующих причин:
- многоводье;
- быстрый набор массы;
- многоплодие.
При этих состояниях живот будущей матери округляется куда быстрее, из-за чего пупочная впадина разглаживается, а сам пупок выпячивается наружу.
Боль в пупке, довольно дискомфортное ощущение как в физическом, так и моральном плане. Она тревожит и заставляет волноваться не только о своём здоровье, но и о состоянии малыша.
Справка! Тянущие боли в области пупка являются разновидностью нормы.
К естественным причинам боли в пупке относится:
- Растягивание кожи. Живот некоторых беременных женщин увеличивается в размерах очень быстро, из-за этого кожа на нём сильно натягивается, что и отражается болью в пупочной впадине.
- Физиология. Малыш растёт и занимает все больше места, из-за чего внутренние органы смещаются.
- Низкий тонус мышц пресса. У неспортивных мам боль в пупке встречается гораздо чаще. Это обусловлено тем, что брюшные мышцы попросту не справляются с возрастающей нагрузкой.
- Гормональная перестройка. В некоторых случаях причиной дискомфорта являются гормоны, которые размягчают связочные ткани.
Из вышеперечисленного следует, что боль в пупке нормальна и естественна, если:
- она краткосрочна;
- дискомфорт не возникает систематично;
- нет кровотечения;
- температура тела не поднимается выше нормы.
Во всех остальных случаях стоит обратиться к врачу, дабы свести к минимуму риск выкидыша.
Отслеживать изменения самочувствия во время беременности крайне важно, так как режущие, колющие или спазмообразные боли могут указывать на наличие проблем со здоровьем.
Если боль внизу живота, отдаётся в пупке и сопровождается выделениями из влагалища, значит имеют место проблемы с органами малого таза. В этом случае медлить с визитом к гинекологу нельзя, так как причиной неприятных ощущений может быть:
- гипертонус манки;
- внематочная беременность;
- угроза выкидыша.
Это состояние сопровождается размытыми симптомами расстройства ЖКТ: запорами, изжогой, вздутием, тошнотой и рвотой.
Важно! Без своевременного лечения грыжа может перерасти в некроз кишки.
Недуг требует срочной врачебной диагностики, а в некоторых случаях и хирургического вмешательства.
Дискомфорт, отдающийся в области пупка, может свидетельствовать о воспалении аппендикса. При этом боль настолько сильная, что будущая мать чувствует её отголоски при каждом движении. Отличительные признаки аппендицита следующие:
- боль в подреберье с правой стороны;
- чувство тошноты и рвота;
- проблемы со стулом (диарея или запор).
Ни в коем случае не стоит пытаться ликвидировать подобные боли самостоятельно — при первых признаках нужно как можно скорее обратиться к врачу.
Составить правильное и сбалансированное меню во время беременности получается не у всех, особенно когда появляются необычные пищевые пристрастия или желания сочетать несочетаемые продукты питания.
Справка! Кишечная инфекция может стать причиной гипертонуса матки и спровоцировать выкидыш.
Пищевому отравлению свойственна следующая симптоматика:
- сильная, режущая схваткообразная боль;
- тошнота и рвота;
- громкое урчание в животе;
- высокая температура и озноб.
Первое, что нужно сделать при отравлении: принять несколько таблеток активированного угля и вызвать врача на дом.
Неприятные ощущения в области пупка и выше могут обостриться у женщин, имеющих хронические или недолеченные заболевания ЖКТ. Чувство изжоги, лёгкая тошнота и колики после приёма пищи не становятся неприятной неожиданностью для будущей матери. В этом случае, доктор, дабы снизить уровень дискомфорта, назначает больной приём ферментных препаратов.
Во втором триместре пища начинает продвигаться по пищеводу медленнее, чем обычно. Абсолютно нормально, если в этот период в животе будут =возникать колющие и режущие ощущения.
Справка! Можно избежать проблем с перельстатикой кишечника, если придерживаться принципов диеты для беременных.
Пирсинг пупка – довольно популярный прокол среди молодых девушек. Ниже приведены пять фактов о том, как влияет это украшение на состояние женщины в интересном положении:
- Если прокол сделан задолго до наступления беременности, он не представляет никакой опасности для здоровья матери и ребенка.
Когда боль в пупке обусловлена физиологическими причинами, доктор просто не в силах помочь пациентке медикаментозно. Ей самой продеться позаботиться о том, чтобы снизить уровень дискомфорта. Следующие советы помогут вам облегчить неприятную симптоматику:
- Спите на боку или на специальной полукруглой подушке для беременных. Это поможет снизить натяжение кожи на животе и снять нагрузку с мышц пресса.
- Занимайтесь спортом. Делайте лёгкую зарядку в домашних условиях или посещайте специализированные курсы для будущих матерей. Не забывайте про ежедневные прогулки на свежем воздухе.
- Носите «материнский пояс». Он берёт на себя часть нагрузки и снимает неприятные ощущения при стоячем положении.
- Используйте специальные косметические средства от растяжек. Крема, лосьоны или масла хорошо увлажняют кожу, делают её эластичной, снимают зуд и раздражение.
Обратите внимание! Женщины, которые пользовались кремами от растяжек во время беременности гораздо быстрее возвращают своей коже тонус и подтянутость после родов.
Боль в пупке и его выпячивание – это вполне естественные процессы, обусловленные увеличением матки и ростом ребёнка. Однако, не стоит относиться ко всему слишком халатно: беременность – это то состояние, в котором перестраховка никогда не бывает лишней.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Выделения из пупка – это патология, поскольку в нормальном состоянии прикрывающий пупочное кольцо втянутый рубец на месте отпавшей пуповины, должен быть абсолютно сухим и не вызывать никаких неприятных ощущений.
Несмотря на то, что в области пупка есть только мышечные ткани и кожа, неприятные выделения из пупка свидетельствуют о наличии воспаления.

Хирурги называют следующие причины выделений из пупка: воспаление кожи и подкожных тканей пупочной впадины (омфалит), тромбофлебит пупочной вены, свищи пупка, эндометриоз пупка, воспаление кисты урахуса.
Выделения из пупка у новорожденного первого месяца жизни в большинстве клинических случаев являются симптомом омфалита — простого, флегмонозного или, очень редко, некротического. Возбудителем воспалительного процесса в области пупочной ранки младенцев является стафилококк или стрептококк.
Тромбофлебит пупочной вены и связанные с ним у новорожденного могут диагностироваться в том случае, когда младенцу — в ходе реанимационных процедур при асфиксии — проводилась катетеризация пупочных сосудов. Тромбофлебит пупочной вены является одним из осложнений данной манипуляции.
Инфекционное воспаление кожи пупка (омфалит) у взрослых также имеет бактериальную или грибковую этиологию. И выделения из пупка при беременности могут возникать как раз из-за омфалита. Выделение из пупка у женщин и мужчин возможны как результат приобретенного околопупочного свища, который образуется на месте вскрывшегося нагноения при ущемлении пупочной грыжи.
Одной из причин подобных выделений является и киста урахуса – врожденная аномалия, возникающая во время внутриутробного развития. Данная патология связана с тем, что мочевой проток плода (урахус) зарастает не полностью, а вот почему так происходит, медики пока не выяснили. Причем, этот порок развития может длительное время ничем себя не выказывать и проявиться только с возрастом.
Кроме того, выделение из пупка у женщин может появиться вследствие эндометриоза пупка, когда внутренняя слизистая оболочка тела матки (эндометрий) врастает в ткани брюшины в пупочной области.

Симптомы выделений из пупка зависят от причины патологии. Характерные признаки при простом омфалите (который еще называют мокнущим пупком) – серозные выделения и запах из пупка, а также гиперемия и отечность окружающих пупок кожных покровов. Для флегмонозного омфалита свойственны не только гнойные выделения из пупка, но и повышение температуры – локально и всего тела. При этом над очагом воспаления образуется струп, под которым скапливается гной, а при пальпации прилегающей к воспалению области пациенты жалуются на боль.
Некротическая форма данного заболевания, по словам хирургов, явление редкое, но чрезвычайно опасное. При некротическом омфалите кожа около пупка становится багровой или синюшной, могут появиться открытые изъязвления. Температура тела поднимается до +39,5°С. Воспалительный процесс уходит вглубь, то есть захватывает брюшину и может вызвать острое гнойное воспаление брюшной стенки (флегмону). А может добраться и до внутренних органов, что чревато заражением крови (сепсисом).
При воспалении пупочной ранки у новорожденных возможны серозно-гнойные или гнойные выделения, на брюшной стенке видны расширенные сосуды. В случае общей интоксикации малыш может проявлять беспокойство или стать вялым, плохо сосать грудь и часто срыгивать.
При тромбофлебите пупочной вены у новорожденных кожа около пупка краснеет, над пупком появляется волокнистый тяж, брюшная стенка постоянно напряжена, а при поглаживании живота появляются кровянистые выделения из пупка.
Сначала прозрачные, а потом и белые выделения из пупка отмечаются при свище. Кожа возле пупка тоже может воспаляться, а в выделениях появляться примесь крови. Передняя брюшная стенка напряжена и болезненна.
При эндометриозе пупка у женщин кровянистые выделения из пупка и тянущие боли появляются перед, во время или сразу же после завершения менструации.
Если выделения из пупка вызваны воспалением кисты урахуса, то сопровождающими симптомами являются боли различной интенсивности в области живота (при пальпации — острая), нарушения работы кишечника и проблемы с мочеиспусканием

источник
При беременности пуповина является органом, который соединяет организм матери с организмом плода. Ее состояние и расположение имеет большое значение для протекания беременности и развития ребенка. Иногда встречаются патологии данного органа, одни легкие, другие – более серьезные. Рассмотрим, что такое пуповина при беременности, и какие могут быть проблемы, связанные с ней.
Пуповина – это спиралевидная трубка, покрытая снаружи плодными оболочками, которая соединяет плод с плацентой. Такая трубка содержит одну вену и две артерии. По артериям пуповины течет венозная кровь от плода к плаценте, которая переносит продукты обмена веществ ребенка. Артериальная кровь несет кислород к органам плода по вене пуповины. Сосуды пуповины размещены в вартоновом студне (особое студнеобразное вещество), который фиксирует их, оберегает от травм и осуществляет обмен веществ между амниотической жидкостью и кровью ребенка. Начинает образовываться пуповина при беременности на 2-3 неделе и растет вместе с плодом. К моменту рождения малыша она имеет длину, которая соответствует его среднему росту (45-60 см), и диаметр 1,5-2 см.
Пуповина к плаценте прикрепляется по-разному. Может быть центральное прикрепление или боковое прикрепление. Иногда происходит оболочечное прикрепление, при котором пуповина прикрепляется к плодным оболочкам, но при этом не доходит до самой плаценты. Такое прикрепление является фактором риска возникновения плодово-плацентарной недостаточности.
К патологиям развития пуповины относится такое ее состояние, при котором образуется одна артерия вместо двух. Причиной появления такого отклонения могут быть генетические заболевания родителей, ионизирующая радиация, прием женщиной некоторых лекарств, воздействие химических веществ. В результате отсутствия одной из двух пуповинных артерий у плода могут возникнуть разные пороки развития.
В некоторых случаях встречаются кисты пуповины при беременности. Они могут быть одиночными или множественными. Как правило, такие новообразования формируются в вартоновом студне. Хотя кисты не влияют на кровообращение между плацентой и плодом, нередко они комбинируются с пороками развития ребенка. Поэтому при их обнаружении (во время УЗИ) женщине назначают генетический анализ. Кисты пуповины при беременности бывают истинными и ложными. Истинные кисты образуются из частичек желточного протока. Локализуются такие кисты возле тела плода, могут быть достаточно крупными (до 1 см) и имеют капсулу. Ложные кисты встречаются в ткани вартонова студня, они не имеют капсулы. Данные кисты могут появляться по всей длине пуповины. Причины появления ложных и истинных кист неизвестны. Достаточно редко у женщин встречаются пупочно-брыжеечные кисты, которые образуются при нарушении формирования плода в первые месяцы беременности. В этом случае между пуповиной и мочевым пузырем образуется полость, в которой скапливается моча ребенка.
Иногда наблюдаются ложные и истинные узлы пуповины. Ложные узлы – местные утолщения пуповины, которые образуются из-за скопления вартонова студня или варикозного расширения пуповинной вены. Они не оказывают влияния ни на течение беременности, ни на процесс родов. Более опасными являются истинные узлы пуповины при беременности. Они могут усложнить родовой процесс и способствовать острой гипоксии плода.
В некоторых случаях беременности встречается укорочение пуповины, иногда до длины менее 45 см. Во время самой беременности это не несет никакой угрозы, но при родах из-за натяжения короткой пуповины может случиться отслоение плаценты. Такое состояние опасно угрозой жизни ребенка.
Нередко женщина слышит, что ребенок имеет обвитие пуповиной. Многих будущих мам это приводит в состояние паники. Но не стоит пугаться, в большинстве случаев такая патология не представляет опасности здоровью плода. Чаще всего наблюдается при беременности пуповина вокруг шеи малыша.
Почему же происходит обвитие ребенка пуповиной? Специалисты указывают на следующие причины такого состояния:
- Длина пуповины более 70 см. При этом могут образовываться петли пуповины вокруг тела плода.
- Гипоксия. В случае дефицита кислорода, который поступает от матери, ребенок может начать довольно много двигаться и, таким образом, попадает в сформировавшуюся петлю.
- Многоводие. При большом количестве околоплодных вод и плод, и пуповина свободно плавают. Это повышает риск обвития пуповиной.
Но все приведенные состояния не всегда способствуют обвитию пуповиной при беременности. Кроме того, иногда такое может произойти и совершенно случайно.
Вплоть до 37-й недели беременности врачи не заостряют внимание на таком состоянии. До этого времени оно может не один раз возникнуть и исчезнуть. Опасность представляет двойное или многократное тугое обвитие шейки ребенка. При таком состоянии у плода возникает гипоксия. Недостаток кислорода приводит к нарушениям внутриутробного развития. В организме плода нарушаются обменные процессы, повреждается нервная система, уменьшаются адаптационные возможности. Степень повреждающего воздействия недостатка кислорода зависит от длительности гипоксии. Кроме того, сильное натяжение пуповины нередко приводит к преждевременной отслойке плаценты и родам раньше срока.
При беременности пуповину вокруг шеи или других частей тела ребенка диагностируют на УЗИ.
Будущая мама при обнаружении такой патологии должна прислушиваться к врачам и вовремя проходить все обследования. Благодаря им можно предупредить опасные последствия такого состояния.
При необходимости доктор может назначить женщине специальные препараты, которые поддерживают маточно-плацентарное кровообращение. Если диагностируется многократное обвитие шеи ребенка, на 38-39 неделе беременности, как правило, проводят операцию кесарева сечения.
источник
В этой статье мы рассмотрим основные показания для применения амниоцентеза и поговорим подробно что такое пункция при беременности и как ее проводят. Современные методики медицины позволяют моделировать, прогнозировать и вести многие сложные процессы, давая на выходе результат близкий к абсолюту. Это касается, в том числе и беременности, где вы можете заранее знать что , где и как будет происходить и на что вам следует обратить особое внимание. На нынешнем этапе времени врачи применяют массу различных методов, благодаря которым они способны направлять текущую беременность в нужном направлении и отсеивать неблагоприятные факторы. Нередко на ранних сроках вынашивания ребеночка при подозрении на неблагоприятную ситуацию происходит такая процедура, как амниоцентез при беременности или как его еще называют пункция.
Амниоцентез – это такая процедура, которая преимущественно проводится в интервале 14-16 недели беременности при подозрениях на патологии в развитии плода, в ходе которой происходит забор околоплодных вод и их анализ, позволяющий говорить о наличии или отсутствии проблем. Анализ околоплодной жидкости дает очень точные показатели и его достоверность приближается к 98 %. Методика также является довольно безопасной, поэтому ее довольно часто применяют. Пункция при беременности проводится по предложению врача и с согласованием с беременной.
Давайте посмотрим основные ситуации при которых рекомендуется сделать анализ околоплодной жидкости.
- при вероятности угрозы плоду и самой женщине
- при подозрении на синдром Дауна
- если было проведено узи и выявлены отклонения в развития хромомом ,
- если при предыдущей беременности были обнаружены генетические отклонения в развитии
Амниоцентез при беременности проводится под общим обезболивающим . Сначала с помощью узи определяется точка забора околоплодной жидкости, а потом тонкая игла вводится в брюшную полость матери. Это высокоточная манипуляция, и она исключает задевание каких-то органов и тем более ребенка. Стоит отметить, что при всей своей точности проведении и обработки результатов даже при подозрениях на патологии не всегда амниоцентез подтверждает проблему. В ходе анализа изучаются хромосомный набор будущего ребенка, позволяющий сказать будут или не будут у него генетические отклонения, выявить вероятность наличия болезни Дауна .
Метод может применяться и на более поздних сроках ( 20-28 недели) с целью:
- оценки зрелости определенных органов ребеночка
- определения инфекционных процессов , если они имеют место
- для исследования уровня белка являющегося показателем возможных отклонений в развитии
- для оценки гемолитической болезни плода.
Пункция при беременности – довольно информативная процедура, дающая как общую так и отдельную оценку жизненно важных параметров организма.
Отношение к этой процедуре остается двойственной: одни полагают ее жизненно важной при изучении возможных патологий и искусственном прерывании беременности, другие считают бесполезной из-за того что не все маркеры являются показательными и говорят о наличии той или иной проблемы. Если же врач предлагает вам провести анализ околоплодной жидкости во время беременности, обязательно осведомитесь у него какие подозрения для этого есть и чем это может грозить вам и ребенку. Конечная ответственность в принятии решения в ту или иную сторону ляжет на ваши плечи, и только вы будете направлять процесс развития собственной беременности. Пользуйтесь современными методами диагностики и ведения беременности себе во благо. При каких либо сомнениях и опасениях прямо задавайте тревожащие вас вопросы врачу и при необходимости проходите дополнительные обследования, если существует вероятность неблагоприятного развития ситуации для вас и ребенка.
источник
Кордоцентез – один из инвазивных методов пренатальной диагностики, основанный на взятии для анализа пуповинной крови плода. Он не относится к рутинным и скрининговым исследованиям и осуществляется по строгим показаниям исключительно после получения письменного информированного согласия женщины.
Грамотно проведенный кордоцентез позволяет с очень высокой степенью достоверности диагностировать хромосомные, генетические и дисметаболические заболевания у плода.
Кордоцентез – это пункция сосудов пуповины, осуществляемая врачом через переднюю брюшную стенку беременной женщины под контролем УЗИ. Задачей этой процедуры является получение крови плода, которая отправляется в генетическую и при необходимости в биохимическую лабораторию для исследования. В большинстве случаев для проведения анализа достаточно 1 мл крови, но при необходимости врач может забирать до 5 мл.
Исследование не требует общего обезболивания, многие пациентки обходятся даже без местной анестезии. Контроль состояния плода во время пункции и после нее осуществляется также в основном с помощью УЗИ. При проведении процедуры на сроке от 26 недель гестации дополнительно может быть использована КТГ.
После завершения основных манипуляций пациентка должна в течение 24 часов находиться под наблюдением врача и соблюдать постельный (или хотя бы полупостельный) режим. Поэтому обычно рекомендуется одно-двухдневная госпитализация. При развитии осложнений и нежелательных последствий она может быть продлена на срок, необходимый для устранения рисков для матери и плода и коррекции диагностированных патологических состояний.
При отказе пациентки от такой госпитализации кордоцентез может быть осуществлен в условиях дневного стационара. Но это является нежелательным вариантом, так как кратковременное пребывание женщины под наблюдением врача создает вероятность несвоевременной диагностики осложнений.
Пункционный забор пуповинной крови плода может проводиться только в лицензированном медицинском учреждении врачом, имеющим соответствующие сертификаты. Опыт и высокая квалификация специалиста, хорошая степень УЗ-визуализации и обеспечение необходимых условий на этапе транспортировки крови в лабораторию – основные условия для получения достоверных результатов с минимизацией рисков.
Основными показаниями для процедуры являются неблагоприятные или сомнительные результаты скрининговых исследований. К ним относят отклонения в биохимическом анализе крови и выявление УЗ-маркеров возможных хромосомных аномалий (недостаточная длина носовой кости и увеличение толщины воротникового пространства у плода). После получения таких результатов акушер-гинеколог направляет женщину на консультацию к генетику и в последующем на экспертную комиссию. Их заключение и будет основанием для решения вопроса о необходимости проведения кордоцентеза.
Показанием для такого исследования могут быть также высокие риски развития у ребенка генетически детерминированных заболеваний. Это определяется отягощенной наследственностью по материнской или отцовской линии, наличием в семье старшего ребенка с определенной патологией.
Важен также осложненный акушерский анамнез у женщины с наличием в прошлом мертворождения, рождения нежизнеспособных детей с пороками и тяжелыми дисметаболическими заболеваниями, привычного невынашивания беременности, повторных замерших беременностей. Если при этом проводилась посмертная генетическая экспертиза, полученную пуповинную кровь необходимо исследовать на выявленные ранее генетические аномалии.
Кордоцентез может быть рекомендован также при наличии резус-конфликта, подозрении на внутриутробное инфицирование плода, гемофилию.
Кордоцентез при беременности позволяет с высокой степенью достоверности подтвердить или исключить наличие у плода многих тяжелых заболеваний и состояний. К ним относятся:
- Патологии, связанные с количественными хромосомными аномалиями. При этом отмечается удвоение или даже утроение соматических или половых хромосом или же их отсутствие. Наиболее распространенными хромосомными аномалиями являются синдром Дауна (трисомия по 21 паре), синдром Эдвардса (трисомия по 18 паре), синдром Патау (трисомия по 13 паре), синдром Клайнфельтера (дубликация Х-хромосомы у лиц мужского пола), полисомии по Х-хромосоме у лиц женского пола и синдром Шерешевского-Тернера (отсутствие одной Х-хромосомы у лиц женского пола).
- Тяжелые наследственные заболевания, не обусловленные хромосомными аномалиями. В настоящее время их насчитывается более 6 тыс., и около 1000 таких патологических состояний поддаются достоверной пренатальной диагностике. К их числу относят, к примеру, фенилкетонурию, муковисцидоз, наследственную мышечную дистрофию Дюшена, гемофилию, талассемию, хронический гранулематоз.
- Гемолитическая болезнь плода, которая чаще всего обусловлена иммунологическим конфликтом между женщиной и плодом по резус-фактору или группе крови. Для оценки степени тяжести возникающей при этом гемолитической анемии определяют гематокрит и уровень гемоглобина. Также оценивают выраженность вторичной билирубинемии, определяют группу крови ребенка и его резус-фактор.
- Наследственные заболевания крови, проявляющиеся коагулопатиями, тромбоцитопениями, гемоглобинопатиями.
- Внутриутробные инфекции.
Диагностические возможности кордоцентеза достаточно высоки. Но не следует забывать, что существует большое число заболеваний, которые это исследование не позволяет диагностировать. Поэтому благоприятный результат проведенного анализа полученной пуповинной крови не дает 100% гарантию рождения абсолютно здорового ребенка. Он лишь означает, что у плода нет определенных аномалий.
Кордоцентез является в первую очередь диагностической процедурой. Но иногда его используют не только для получения пуповинной крови на анализ, но для проведения лечения – фетотерапии. Такое возможно, если исследование проводится с целью уточнения степени выраженности гемолитической болезни у плода или при наличии признаков внутриутробной инфекции.
В этих случаях пункция предоставляет врачу возможность введения необходимых лекарственных веществ непосредственно в сосуды пуповины, откуда кровь поступает в общий кровоток ребенка. Также возможна гемотрансфузия. Проведение таких лечебных манипуляций требует получения отдельного письменного согласия женщины, в дополнение к уже подписанному согласию на кордоцентез. Возможно также перечисление этих процедур в общем бланке информированного согласия пациентки.
Основными противопоказаниями являются:
- Острый период любого инфекционного заболевания у женщины или обострение имеющихся у нее хронических инфекционно-воспалительных заболеваний любой локализации. Значительный и необъяснимый подъем температуры тела тоже требует временной отмены исследования для выяснения причины гипертермии и проведения соответствующего лечения.
- Инфекционное поражение кожи и подкожной клетчатки передней брюшной стенки, распространенные дерматиты с захватом места планируемой пункции.
- Состояние угрозы прерывания текущей беременности. Об этом могут свидетельствовать кровянистые выделения из половых путей, схваткообразные или тянущие боли внизу живота, УЗ-признаки патологически повышенного тонуса стенки матки, начинающейся отслойки плаценты или сглаживания внутреннего зева шейки матки.
- Диагностированная истмико-цервикальная недостаточность.
- Полное предлежание плаценты.
- Наличие крупных и/или множественных миом матки.
- Значительная декомпенсация хронических заболеваний (сердечно-сосудистых, эндокринных, неврологических) у беременной женщины.
Для исключения основных противопоказаний достаточно пройденного в амбулаторных условиях базового обследования, осмотра акушера-гинеколога и проведения контрольного УЗИ органов малого таза, плода и сосудов пуповины в день процедуры.
Наличие угроз прерывания, самопроизвольных абортов и преждевременных родов в анамнезе не является противопоказанием для кордоцентеза, если у пациентки на момент исследования не выявлено клинически значимой гинекологической и акушерской патологии. Тем не менее, в такой ситуации решение о целесообразности и возможности пункции принимается индивидуально, с учетом имеющихся рисков и потенциальной пользы.
Подготовка не требует от беременной соблюдения особого режима, диеты, отказа от принимаемых препаратов и предварительной госпитализации. Ей необходимо только пройти базовое обследование, которое включает общеклинические анализы крови и мочи, анализы для исключения основных инфекций (сифилиса, гепатитов В и С, ВИЧ), гинекологический осмотр и мазок на микрофлору влагалища (степень чистоты).
В день процедуры женщина госпитализируется в круглосуточный или дневной стационар. Ей проводится расширенное УЗИ. Его задачами является оценка состояния матки и плода, положения и структуры плаценты и пуповины, количества и функциональной полноценности пуповинных сосудов. Также определяют количество амниотической жидкости. Все это позволяет врачу выбрать оптимальное место прокола.
При выраженных аффективных реакциях женщины ей может быть назначена премедикация – прием препаратов седативного действия, разрешенных на данном сроке гестации. Это может также потребоваться при расположении плаценты по задней стенке матки, что обычно существенно удлиняет продолжительность процедуры.
Хотя пуповина формируется уже со 2 месяца беременности, исследование назначают только после 18 недели гестации. А оптимальные сроки проведения кордоцентеза в РФ согласно действующему приказу МЗ РФ № 457 – между 21 и 25 неделями.
Это объясняется тем, что только к этому сроку размер пуповинных сосудов и объем кровотока в них становятся достаточными для безопасного забора необходимого количества крови. К тому же к этому времени беременная обычно уже проходит 2-ой пренатальный скрининг, уточняющий данные комплексного исследования в конце первого триместра.
Кордоцентез осуществляется трансабдоминально (через переднюю брюшную стенку). Выбранный для нанесения прокола участок передней брюшной стенки обрабатывается антисептиком, при необходимости проводится инфильтрационная анестезия кожи и подлежащей жировой клетчатки. После этого врач под УЗ-контролем тонкой полой иглой с мандреном прокалывает кожу, все подлежащие ткани, стенку матки и плодные оболочки. Больно ли это? Основная часть женщин описывает испытываемые ощущения как вполне терпимые. Наибольший дискомфорт обычно причиняет прокол кожи, что можно нейтрализовать действием анестетика.
Последующая тактика зависит от выбранного объема исследования. Возможно проведение одно- и двухигольного кордоцентеза. Первый вариант – самый простой, при этом прокол вены пуповины осуществляется той же пункционной иглой. При двухигольной технике вначале производят забор образца амниотической жидкости. После этого в просвет иглы вставляют другую, меньшего диаметра. Ей и производят пункцию сосуда.
Непростой для врача является ситуация, когда плацента располагается по передней поверхности матки. При этом бывает затруднительно выбрать место пункции. Но при необходимости допустимо проведение прокола через тонкий край плаценты с минимальным количеством ворсин. В любом случае стараются пунктировать свободную петлю на 3-5 см выше места перехода пуповины в плаценту.
Забор крови осуществляется в предварительно гепаринизированный шприц для предотвращения ее коагуляции до проведения анализа. Просвет иглы закрывается мандреном, она аккуратно извлекается. Место прокола на животе повторно обрабатывается антисептиком и закрывается самоклеящейся повязкой. Наложения швов не требуется.
Во время процедуры и после нее производят контроль функционального состояния плода с оценкой его двигательной активности и подсчетом ЧСС.
Кордоцентез может осуществляться одним врачом или двумя специалистами, один из которых отвечает за УЗ-визуализацию, а другой – за пункцию. В настоящее время выпускается специально разработанный пункционный адаптер, сопряженный с абдоминальным УЗ-датчиком. Имеются также иглы с особым покрытием, повышающим степень их ультразвуковой визуализации. Но далеко не все медицинские учреждения имеют их в своем арсенале, используя стандартные пункционные иглы разного диаметра.
Забраная пуповинная кровь отправляется в лабораторию. Результат анализа обычно приходит в течение 3-10 суток. При получении неблагоприятных данных женщина принимает решение, будет она сохранять беременность или даст согласие на ее прерывание по медицинским показаниям.
Кордоцентез относится к хирургическим манипуляциям. И существует риск развития осложнений во время проведения пункции и в раннем послеоперационном периоде.
Наиболее вероятные нежелательные последствия:
- Кровотечение из места пункции пуповины. В большинстве случаев оно кратковременно и останавливается самостоятельно в течение 1-2 минут. Вероятность кровотечения повышается при пункции пуповинной артерии и использовании пункционных игл большого диаметра.
- Возникновение гематомы в зоне пункции пуповины. Небольшие и не имеющие тенденции к увеличению кровоизлияния обычно не оказывают негативного влияния на состояние и дальнейшее развитие плода и не нарушают функционирование пуповинных сосудов.
- Трансплацентарные плодово-материнские кровотечения. Это сопровождается попаданием в кровоток беременной крови плода, что чревато развитие ятрогенного резус-конфликта. Такие кровотечения определяются по нарастанию концентрации α-фетопротеина в крови женщины с превышением более чем 50% исходного (до пункции) уровня.
- Резкое ухудшение функционального состояния плода. Ключевым признаком этого нередко возникающего осложнения является брадикардия. Ее развитие объясняется срабатыванием вазогастрального рефлекса, приводящего к локальному спазму пунктируемого сосуда. Брадикардия – признак развивающейся вследствие этого транзиторной гипоксии плода. При отсутствии предшествующей фетоплацентарной недостаточности это обычно не приводит к клинически значимым последствиям. Но при наличии хронической гипоксии плода дополнительное кислородное голодание чревато развитием более тяжелых осложнений.
- Угроза прерывания беременности, обусловленная в основном нерегулярной сократительной активностью матки. Отмечается примерно в 6-8% случаев, а в 2-5% она завершается самопроизвольным абортом или преждевременными родами. В течение 2 недель после проведения кордоцентеза женщину относят к группе высокой степени риска по невынашиванию беременности. Она находится под динамическим наблюдением акушера-гинеколога с обязательным контролем функционального состояния плода.
- Инфекционно-воспалительные осложнения, наиболее вероятным из которых является хориоамнионит. Для его профилактики назначается курс антибиотикотерапии с использованием разрешенных при беременности препаратов.
Пребывание беременной после кордоцентеза в стационаре под динамическим наблюдением – основа своевременной диагностики развивающихся осложнений. Для контроля состояния плода и матки используют УЗИ и КТГ, а также данные общего акушерского осмотра. Состояние женщины при необходимости оценивают с помощью экстренных общеклинических анализов.
Самое тяжелое последствие кордоцентеза – прерывание беременности. Чем меньше срок беременности на момент проведения исследования, тем вероятнее гибель ребенка. С 26 недели беременности новорожденный будет являться глубоко недоношенным, но при этом может быть признан условно жизнеспособным. В этом случае возможно его выхаживание.
Еще одним достаточно серьезным последствием кордоцентеза является развитие гемолитической болезни плода. Ее причиной является сенсибилизация беременной эритроцитарными эритроцитами вынашиваемого ею ребенка. Риск столько выраженного нарушения работы гематоплацентарного барьера существенно повышается при трансплацентарном доступе и уже имеющемся резус-конфликте. Вследствие этого в организме женщины начинают вырабатываться антитела, которые приводят к разрушению эритроцитов плода. У него развивается гемолитическая анемия (аллоиммунная эртироцитопения) с гипербилирубинемией, гипоксическим и токсическим поражением головного мозга и внутренних органов.
Диагностируемое в 5-12% случаев ухудшение функционального состояния плода с брадикардией менее 100 уд/мин является обратимым и обычно не требует специализированного лечения. Но если эти нарушения сохраняются в течение нескольких часов, назначается медикаментозная терапия в соответствии с принципами лечения фетоплацентарной недостаточности и гипоксии плода.
Трансабдоминальный кордоцентез в подавляющем большинстве случаев не сопряжен с угрозой для жизни женщины и не доставляет ей выраженного физического дискомфорта.
К возможным последствиям исследования у беременных относят:
- Появление небольших гематом в месте прокола передней брюшной стенки, что не требует какого-либо лечения.
- Сенсибилизация беременной эритроцитарными антигенами плода по системе резус или АВ0. Для женщины это не опасно, но последующие беременности у нее при этом могут протекать с резус-конфликтом.
- Инфицирование плодных оболочек и развитие хориоамнионита. При несвоевременной диагностике и неадекватном лечении возможно вовлечение в инфекционно-воспалительный процесс эндометрия. А в послеродовом периоде это чревато послеродовым гипотоническим кровотечением.
Пункция сосудов пуповины потенциально более опасна для плода, чем для беременной женщины.
Достоверность результата во многом зависит от правильной техники пункции, ведь для анализа необходимо получить только пуповинную кровь, без примеси материнской. В этом случае точность анализа будет составлять 99%. При этом в направлении на исследование необходимо указывать, какое именно заболевание требует исключения. Определение хромосомного набора – базовое исследование.
Если при кордоцентезе произошло смешивание крови матери и ребенка, точность анализа существенно снижается. Такой процесс называют контаминацией. Ее риск увеличивается при заборе крови из корня пуповины (в месте ее перехода в плаценту). Контаминация – основная причина получения ложноотрицательных результатов. А вот прием женщиной каких-либо препаратов и наличие у нее разнообразных заболеваний не влияют на достоверность анализа.
Контаминация при кордоцентезе выявляется с помощью специальных тестов. Современные анализаторы способны оценивать чистоту полученной при пункции крови. Кроме того, для определения ее происхождения используют специальный тест, основанный на изменении цвета добавляемого реактива. Кровь ребенка дает розовый оттенок, а материнская – оливковый.
Ошибочные результаты возможны при несоблюдении техники анализа и использовании недоброкачественных реактивов, что имеет очень малую вероятность. Более точным и достоверным дифференциальным тестом является электрофорез, но не все лаборатории имеют возможность использовать этот способ.
Кордоцентез – не единственный инвазивный метод пренатального исследования, дающий высокодостоверные результаты. Но он позволяет анализировать непосредственно кровь плода, что существенно расширяет круг доступных врачу диагностических возможностей.
В то же время вероятность развития тяжелых последствий для плода требует от врача тщательного анализа целесообразности назначения этого исследования. При этом перед ним может стоять вопрос, проводить кордоцентез или амниоцентез. Но в любом случае окончательное решение об использовании любых инвазивных методик остается за беременной.
p, blockquote 60,0,0,0,0 —> p, blockquote 61,0,0,0,1 —>
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пуповина – это орган в виде длинной тонкой трубки, связывающий плод с организмом матери.
Формирование органа начинается со второй недели вынашивания, по мере увеличения плода увеличивается и пуповина.
Длина этого органа может достигать 60 сантиметров, диаметр 2 сантиметров. Поверхность покрыта особыми плодными оболочками. Трубка эта достаточно плотна, на ощупь походит на плотный шланг.
Так как основной функцией органа является снабжение плода питательными веществами и отведение продуктов обмена веществ, основа его – это кровеносные сосуды: 2 артерии и вена. Изначально формируется 2 вены, но в процессе развития плода одна из них закрывается. Сосуды очень хорошо защищены от пережатия и разрыва. Они окутаны оболочкой из густого желеобразного вещества, именуемого вартоновым студнем. Это же вещество несет функцию передачи некоторых веществ из крови плода в околоплодную жидкость.
По вене к плоду поступает артериальная кровь, богатая питательными веществами и кислородом, по артериям уже отработанная венозная кровь отводится из организма плода в плаценту, которая осуществляет функцию очистки (печень плода пока еще не в состоянии справиться с этой работой). У плода перед появлением на свет через артерии проходит 240 мл крови в минуту, у плода на двадцатой неделе – лишь 35 мл в минуту.
Кроме вышеперечисленных элементов, в пуповине присутствуют:
- Желточный проток – по нему к эмбриону поступают питательные вещества из желточного мешка,
- Урахус – соединительный канал между плацентой и мочевым пузырем.
Процедура проводится под контролем ультразвука. С помощью толстой иглы прокалывается пуповина в том месте, где она прикрепляется к плаценте и берется проба крови.
Процедура проводится в диагностических целях при подозрении на:
- Наследственную нейтропению,
- Хронический гранулематоз,
- Смешанный иммунодефицит.
Чаще всего данный анализ назначают в тех случаях, когда ультразвуковое обследование на поздних сроках вынашивания выявляет нарушения развития. В таких случаях необходимо провести анализ кариотипа (набора хромосом) плода. Результат с помощью особых методов анализа можно получить уже через двое – трое суток после забора крови.
Еще несколько лет назад кордоцентез (исследование пуповинной крови плода) использовали для определения гемофилии, талассемии, гемоглобинопатии, синдрома Дауна. Сегодня для этих целей используют анализ околоплодных вод, а также биопсию ворсинок хориона (БВХ).
Для того чтобы по сосудам пуповины нормально проходила кровь, необходимо поддерживать определенный уровень гормонов в вартоновом студне. Во время родов в организме резко увеличивается количество окситоцина – гормона, провоцирующего родовую деятельность. Сосуды сжимаются и кровоток прекращается – начинается атрофия органа, протекающая на протяжении нескольких часов после появления ребенка на свет.
Уже через 15 минут после рождения малыша, кровообращение в пуповине останавливается (если роды проходят без патологии). В этом процессе определенную роль играет и температура среды – при охлаждении сосуды также сжимаются.

Сегодня множество споров идет о том, как быстро нужно перерезать пуповину малышу: тотчас после появления на свет или после того, как она перестанет пульсировать.
В Америке и Европе процедуру это осуществляют в течение 30 – 60 секунд после рождения малыша. Существует мнение, что малыш не получает пуповинную кровь, очень полезную для него и может заболеть анемией.
Американские ученые провели исследование, которое доказывает, что перерезание, сделанное чуть позже, уменьшает вероятность развития сепсисов, респираторных заболеваний, болезней органов дыхания, анемии, кровоизлияния в мозг, а также нарушения зрения.
Согласно исследованиям специалистов из Всемирной организации здравоохранения, за 60 секунд после появления на свет в организм малыша поступает 80 мл крови из плаценты, а спустя еще 2 минуты – 100 мл. Это дополнительный источник железа для новорожденного, достаточный для обеспечения малыша этим элементом на целый год!
Под термином «позднее» перерезание специалистами подразумевается перерезание спустя 2 – 3 минуты после рождения. Не следует путать это с некоторыми практиками диких племен, оставляющих пуповину не перерезанной вообще (через несколько дней она отсыхает сама). Что же касается перерезания после полного прекращения пульсации или через 5 минут после появления на свет, у таких деток чаще наблюдается функциональная желтуха. Поэтому все хорошо в меру.
Обычно достаточно ежедневной обработки области пупка зеленкой, перекисью водорода, не мочить до тех пор, пока не отпадет остаток пуповины. Следует также давать «подышать» пупку во время смены подгузника по минутке.
Но иногда заживление ранки осложняется. Требуется помощь врача:
- Если тельце вокруг ранки припухло и покраснело,
- Если из ранки вытекает зловонная, напоминающая гной жидкость.
Нормой является, если до полного заживления из ранки выделяется немного сукровицы.
В ходе ультразвукового обследования исследуются такие параметры, как:
- Место соединения плаценты и пуповины,
- Место соединения пуповины и брюшной стенки плода,
- Наличие нормального числа артерий и вен.
Исследование позволяет обнаружить расширения пупочного кольца, синдром единственной артерии (часто комбинируется с врожденными пороками сердца и другими генетическими нарушениями), обвитие вокруг шеи, кисты.
Допплерометрия позволяет выявить нарушение кровообращения в сосудах плаценты и в теле плода.
- Периодические стрессы,
- Нехватка кислорода.
При первом случае в организм плода попадает повышенное количество адреналина, заставляющего его активно двигаться.
Во втором же случае недостаток кислорода причиняет дискомфорт плоду, что также заставляет его больше двигаться, усиливая кровообращение и тем самым получать больше кислорода.
Ребенок может сам «запутаться» в пуповине, а через некоторое время распутаться. Поэтому данное состояние не всегда является опасным.
Обвитие можно обнаружить с помощью УЗИ с пятнадцатой недели вынашивания. Для того чтобы определить насколько сильно тельце малыша сдавливается, делается допплерометрия. В том случае, если существует вероятность кислородного голодания, обследование проводится не один раз.
Как предотвратить обвитие?
- Больше бывать на свежем воздухе, гулять, делать легкую гимнастику,
- Избегать стрессов,
- Делать специальную дыхательную гимнастику,
- Вовремя посещать консультации гинеколога и проходить все необходимые обследования.
Если длина пуповины меньше 40 сантиметров, а иногда даже до 10 сантиметров, говорят об укорочении. При такой короткой пуповине существует высокая вероятность неправильного положения плода. Короткая пуповина может создавать тугие петли на шейке малыша. Кроме этого, во время родов ребенку тяжелее переворачиваться и проходить через родовые пути. При сильном натяжении существует вероятность отслойки плаценты.

Опасность такой узел представляет во время родов, так как при прохождении плода по родовым путям узел может затянуться, плод начнет задыхаться. Если ребенок не появится на свет очень быстро, он может умереть. Такое случается в десяти процентах случаев.
Ложный узел – это увеличение диаметра пупочного каната.
- Варикозное расширение сосудов,
- Извитость сосудов,
- Смещение вартонова студня.
Это неопасное состояние, которое никак не мешает нормальному развитию плода и родам.
Это достаточно редкое нарушение развития плода. При грыже какие-либо внутренние органы плода развиваются под оболочкой пуповины. Чаще такое случается с кишечником. Обычно при ультразвуковом обследовании это нарушение обнаруживается. Однако иногда оно бывает очень незначительным. В таких случаях существует опасность травматизации органов во время перерезания пуповины. Поэтому перед перерезанием акушер должен очень тщательно изучить область пупка и часть пуповины, находящуюся в непосредственной близости к тельцу ребенка.
Очень часто подобное нарушение комбинируется с другими пороками развития. Лечится грыжа только хирургическим методом.
Одним из первых этапов родов является отхождение околоплодных вод. Иногда течение воды захватывает пуповину, которая проникает в шейку матки или даже во влагалище. Именно такую ситуацию именуют выпадением.
Явление это опасно тем, что плод продвигается по шейке матки и может пережать пуповину, то есть перекрывается движение крови и кислорода в его организм.
Выпадение более характерно при ранних родах, при предлежании.
Обнаруживается выпадение, после того как выйдут воды. Роженица может почувствовать во влагалище «что-то постороннее». Если в этот момент женщина находится не в роддоме, ей следует стать на четвереньки, опереться на локти и срочно вызвать скорую помощь.
В некоторых случаях пуповину вводят на место. Иногда же назначают оперативное родоразрешение.
Это достаточно редко встречающаяся патология, причем определить кисту с точностью, обычно, возможно, только после появления ребенка на свет.
Образование это может быть в единичном экземпляре или их может быть несколько. Чаще всего образуются они в вартоновом студне.
При ультразвуковом обследовании кисты заметны. Они никак не влияют на кровообращение между плодом и плацентой.
В большинстве случаев кисты комбинируются с пороками формирования плода, поэтому при наличии кист рекомендуется пройти генетический анализ.
Кисты разделяются на ложные и истинные.
Ложные – без капсулы, находятся в ткани вартонова студня. Они достаточно малы и обнаруживаются во всех сегментах пуповины. Причины появления таких кист часто остаются неизвестными. Иногда же они появляются на месте гематомы или отёка.
Истинные кисты формируются из частичек желточного протока. Такие кисты имеют капсулу, могут быть достаточно крупными — до одного сантиметра в диаметре. Они формируются всегда возле тельца плода. Не всегда можно отличить ложную кисту от истинной.
Самой редкой разновидностью кист пуповины являются пупочно-брыжеечные кисты. Такие образования появляются, если нарушается формирование плода на ранних стадиях беременности. В таком случае между мочевым пузырем и урахусом (составляющая пуповины) образуется полость, в которой скапливается моча плода. В медицине описано всего десять подобных случаев.
Автор: Пашков М.К. Координатор проекта по контенту.
При беременности пуповина является органом, который соединяет организм матери с организмом плода. Ее состояние и расположение имеет большое значение для протекания беременности и развития ребенка. Иногда встречаются патологии данного органа, одни легкие, другие – более серьезные. Рассмотрим, что такое пуповина при беременности, и какие могут быть проблемы, связанные с ней.
Пуповина – это спиралевидная трубка, покрытая снаружи плодными оболочками, которая соединяет плод с плацентой. Такая трубка содержит одну вену и две артерии. По артериям пуповины течет венозная кровь от плода к плаценте, которая переносит продукты обмена веществ ребенка. Артериальная кровь несет кислород к органам плода по вене пуповины. Сосуды пуповины размещены в вартоновом студне (особое студнеобразное вещество), который фиксирует их, оберегает от травм и осуществляет обмен веществ между амниотической жидкостью и кровью ребенка. Начинает образовываться пуповина при беременности на 2-3 неделе и растет вместе с плодом. К моменту рождения малыша она имеет длину, которая соответствует его среднему росту (45-60 см), и диаметр 1,5-2 см.
Пуповина к плаценте прикрепляется по-разному. Может быть центральное прикрепление или боковое прикрепление. Иногда происходит оболочечное прикрепление, при котором пуповина прикрепляется к плодным оболочкам, но при этом не доходит до самой плаценты. Такое прикрепление является фактором риска возникновения плодово-плацентарной недостаточности.
К патологиям развития пуповины относится такое ее состояние, при котором образуется одна артерия вместо двух. Причиной появления такого отклонения могут быть генетические заболевания родителей, ионизирующая радиация, прием женщиной некоторых лекарств, воздействие химических веществ. В результате отсутствия одной из двух пуповинных артерий у плода могут возникнуть разные пороки развития.
В некоторых случаях встречаются кисты пуповины при беременности. Они могут быть одиночными или множественными. Как правило, такие новообразования формируются в вартоновом студне. Хотя кисты не влияют на кровообращение между плацентой и плодом, нередко они комбинируются с пороками развития ребенка. Поэтому при их обнаружении (во время УЗИ) женщине назначают генетический анализ. Кисты пуповины при беременности бывают истинными и ложными. Истинные кисты образуются из частичек желточного протока. Локализуются такие кисты возле тела плода, могут быть достаточно крупными (до 1 см) и имеют капсулу. Ложные кисты встречаются в ткани вартонова студня, они не имеют капсулы. Данные кисты могут появляться по всей длине пуповины. Причины появления ложных и истинных кист неизвестны. Достаточно редко у женщин встречаются пупочно-брыжеечные кисты, которые образуются при нарушении формирования плода в первые месяцы беременности. В этом случае между пуповиной и мочевым пузырем образуется полость, в которой скапливается моча ребенка.
Иногда наблюдаются ложные и истинные узлы пуповины. Ложные узлы – местные утолщения пуповины, которые образуются из-за скопления вартонова студня или варикозного расширения пуповинной вены. Они не оказывают влияния ни на течение беременности, ни на процесс родов. Более опасными являются истинные узлы пуповины при беременности. Они могут усложнить родовой процесс и способствовать острой гипоксии плода.
В некоторых случаях беременности встречается укорочение пуповины, иногда до длины менее 45 см. Во время самой беременности это не несет никакой угрозы, но при родах из-за натяжения короткой пуповины может случиться отслоение плаценты. Такое состояние опасно угрозой жизни ребенка.
Нередко женщина слышит, что ребенок имеет обвитие пуповиной. Многих будущих мам это приводит в состояние паники. Но не стоит пугаться, в большинстве случаев такая патология не представляет опасности здоровью плода. Чаще всего наблюдается при беременности пуповина вокруг шеи малыша.
Почему же происходит обвитие ребенка пуповиной? Специалисты указывают на следующие причины такого состояния:
- Длина пуповины более 70 см. При этом могут образовываться петли пуповины вокруг тела плода.
- Гипоксия. В случае дефицита кислорода, который поступает от матери, ребенок может начать довольно много двигаться и, таким образом, попадает в сформировавшуюся петлю.
- Многоводие. При большом количестве околоплодных вод и плод, и пуповина свободно плавают. Это повышает риск обвития пуповиной.
Но все приведенные состояния не всегда способствуют обвитию пуповиной при беременности. Кроме того, иногда такое может произойти и совершенно случайно.
Вплоть до 37-й недели беременности врачи не заостряют внимание на таком состоянии. До этого времени оно может не один раз возникнуть и исчезнуть. Опасность представляет двойное или многократное тугое обвитие шейки ребенка. При таком состоянии у плода возникает гипоксия. Недостаток кислорода приводит к нарушениям внутриутробного развития. В организме плода нарушаются обменные процессы, повреждается нервная система, уменьшаются адаптационные возможности. Степень повреждающего воздействия недостатка кислорода зависит от длительности гипоксии. Кроме того, сильное натяжение пуповины нередко приводит к преждевременной отслойке плаценты и родам раньше срока.
При беременности пуповину вокруг шеи или других частей тела ребенка диагностируют на УЗИ.
Будущая мама при обнаружении такой патологии должна прислушиваться к врачам и вовремя проходить все обследования. Благодаря им можно предупредить опасные последствия такого состояния.
При необходимости доктор может назначить женщине специальные препараты, которые поддерживают маточно-плацентарное кровообращение. Если диагностируется многократное обвитие шеи ребенка, на 38-39 неделе беременности, как правило, проводят операцию кесарева сечения.
Беременность – это не только гормональная перестройка, но и ежедневные внешние изменения, обусловленные непрерывным ростом и развитием плода. Животик будущей мамы увеличивается, округляется, кожа натягивается и иногда на этом фоне начинает выпирать пупок.
Со второй половины беременности, когда живот начинает существенно увеличиваться, пупок также может стать выпуклым. Эти изменения абсолютно нормальны и обусловлены одной из следующих причин:
- многоводье;
- быстрый набор массы;
- многоплодие.
При этих состояниях живот будущей матери округляется куда быстрее, из-за чего пупочная впадина разглаживается, а сам пупок выпячивается наружу.
Боль в пупке, довольно дискомфортное ощущение как в физическом, так и моральном плане. Она тревожит и заставляет волноваться не только о своём здоровье, но и о состоянии малыша.
Справка! Тянущие боли в области пупка являются разновидностью нормы.
К естественным причинам боли в пупке относится:
- Растягивание кожи. Живот некоторых беременных женщин увеличивается в размерах очень быстро, из-за этого кожа на нём сильно натягивается, что и отражается болью в пупочной впадине.
- Физиология. Малыш растёт и занимает все больше места, из-за чего внутренние органы смещаются.
- Низкий тонус мышц пресса. У неспортивных мам боль в пупке встречается гораздо чаще. Это обусловлено тем, что брюшные мышцы попросту не справляются с возрастающей нагрузкой.
- Гормональная перестройка. В некоторых случаях причиной дискомфорта являются гормоны, которые размягчают связочные ткани.
Из вышеперечисленного следует, что боль в пупке нормальна и естественна, если:
- она краткосрочна;
- дискомфорт не возникает систематично;
- нет кровотечения;
- температура тела не поднимается выше нормы.
Во всех остальных случаях стоит обратиться к врачу, дабы свести к минимуму риск выкидыша.
Отслеживать изменения самочувствия во время беременности крайне важно, так как режущие, колющие или спазмообразные боли могут указывать на наличие проблем со здоровьем.
Если боль внизу живота, отдаётся в пупке и сопровождается выделениями из влагалища, значит имеют место проблемы с органами малого таза. В этом случае медлить с визитом к гинекологу нельзя, так как причиной неприятных ощущений может быть:
- гипертонус манки;
- внематочная беременность;
- угроза выкидыша.
Это состояние сопровождается размытыми симптомами расстройства ЖКТ: запорами, изжогой, вздутием, тошнотой и рвотой.
Важно! Без своевременного лечения грыжа может перерасти в некроз кишки.
Недуг требует срочной врачебной диагностики, а в некоторых случаях и хирургического вмешательства.
Дискомфорт, отдающийся в области пупка, может свидетельствовать о воспалении аппендикса. При этом боль настолько сильная, что будущая мать чувствует её отголоски при каждом движении. Отличительные признаки аппендицита следующие:
- боль в подреберье с правой стороны;
- чувство тошноты и рвота;
- проблемы со стулом (диарея или запор).
Ни в коем случае не стоит пытаться ликвидировать подобные боли самостоятельно — при первых признаках нужно как можно скорее обратиться к врачу.
Составить правильное и сбалансированное меню во время беременности получается не у всех, особенно когда появляются необычные пищевые пристрастия или желания сочетать несочетаемые продукты питания.
Справка! Кишечная инфекция может стать причиной гипертонуса матки и спровоцировать выкидыш.
Пищевому отравлению свойственна следующая симптоматика:
- сильная, режущая схваткообразная боль;
- тошнота и рвота;
- громкое урчание в животе;
- высокая температура и озноб.
Первое, что нужно сделать при отравлении: принять несколько таблеток активированного угля и вызвать врача на дом.
Неприятные ощущения в области пупка и выше могут обостриться у женщин, имеющих хронические или недолеченные заболевания ЖКТ. Чувство изжоги, лёгкая тошнота и колики после приёма пищи не становятся неприятной неожиданностью для будущей матери. В этом случае, доктор, дабы снизить уровень дискомфорта, назначает больной приём ферментных препаратов.
Во втором триместре пища начинает продвигаться по пищеводу медленнее, чем обычно. Абсолютно нормально, если в этот период в животе будут =возникать колющие и режущие ощущения.
Справка! Можно избежать проблем с перельстатикой кишечника, если придерживаться принципов диеты для беременных.
Пирсинг пупка – довольно популярный прокол среди молодых девушек. Ниже приведены пять фактов о том, как влияет это украшение на состояние женщины в интересном положении:
- Если прокол сделан задолго до наступления беременности, он не представляет никакой опасности для здоровья матери и ребенка.
Когда боль в пупке обусловлена физиологическими причинами, доктор просто не в силах помочь пациентке медикаментозно. Ей самой продеться позаботиться о том, чтобы снизить уровень дискомфорта. Следующие советы помогут вам облегчить неприятную симптоматику:
- Спите на боку или на специальной полукруглой подушке для беременных. Это поможет снизить натяжение кожи на животе и снять нагрузку с мышц пресса.
- Занимайтесь спортом. Делайте лёгкую зарядку в домашних условиях или посещайте специализированные курсы для будущих матерей. Не забывайте про ежедневные прогулки на свежем воздухе.
- Носите «материнский пояс». Он берёт на себя часть нагрузки и снимает неприятные ощущения при стоячем положении.
- Используйте специальные косметические средства от растяжек. Крема, лосьоны или масла хорошо увлажняют кожу, делают её эластичной, снимают зуд и раздражение.
Обратите внимание! Женщины, которые пользовались кремами от растяжек во время беременности гораздо быстрее возвращают своей коже тонус и подтянутость после родов.
Боль в пупке и его выпячивание – это вполне естественные процессы, обусловленные увеличением матки и ростом ребёнка. Однако, не стоит относиться ко всему слишком халатно: беременность – это то состояние, в котором перестраховка никогда не бывает лишней.
Пупок, как привычный атрибут человеческого тела, находится в центре пупочной области, являющейся её внешней стенкой. Всем известно, что в утробе матери именно пуповиной связан ребёнок с организмом беременной женщины. При рождении пуповину отрезают, прежде дав возможность крови малыша вернуться к нему. Опытный акушер завязывает оставшийся кусочек пуповины, формируя углубление и форму пупка.
Хвостик пупка, как инородное тело со временем отсыхает, и на его месте появляется маленькая ямка.
В период отсыхания остатка пуповины необходимо следить за ним. К сожалению, он может развязаться, тогда начинает идти кровь, и высок риск занесения инфекции, которая может привести к более сложным воспалительным процессам и заболеваниям.
Гигиена пупка очень важна на первых днях жизни, вплоть до его заживления. Ватной палочкой область пупка обрабатывают перекисью водорода, при этом раздвигая ткани узелка. Не стоит бояться, эта процедура практически безболезненна для ребёнка. Если при этом заметна пенистая реакция, значит, внутри есть кровь. В первую неделю, а то и первых восемь дней, это нормальный процесс заживления. Если кожа вокруг пупка припухла, имеет красноватый оттенок и он кровит, рекомендовано немедленное посещение неонатолога. Врач поставит диагноз с целью исключения появления острого инфицирования – омфалита.
У новорожденных возможен неприятный гнилостный запах из пупка – это тоже тревожный показатель. Родители должны обработать его слабым спиртовым раствором и немедленно отвезти ребёнка доктору.
За детским пупком необходим уход – обязательное протирание слабым спиртовым раствором, перекисью водорода, антисептиками. Идеально подойдёт порошок арники, помимо антисептического, он имеет ещё и заживляющее свойство. Ранка накрывается небольшим кусочком стерильного бинта и для его фиксации на животик одевается специальная сеточка.
Бывают случаи, когда из пупка новорождённого идет кровь в течение нескольких дней. Симптомы не очень хорошие, это сигнал для визита к неонатологу. Такие проявления возможны при гранулеме пупка – срастания соединительных тканей и сосудов, причём их рост в месте соединения с пуповинным «хвостиком» происходит стремительно. Обычно врачи прижигают нитратом серебра это место, останавливая, таким образом, рост клеток соединительных тканей.
Можно выделить два вида кровотечения из пупка:
- Сосудистое — возникает как результат неправильного или некачественно сформированного узелка пуповины у малышей. Иногда идет кровь как реакция на повышенное давление в малом круге кровообращения при гипоксии, при врождённых пороках сердца, а также кровь идет из гранулирующей ранки;
- Заболевание сепсисом, гемофилией, тромбоцитопенической пурпурой.
В случае сильного кровотечения из пупка необходимо оказать неотложную медицинскую помощь. В первую очередь накладываются на пупок кровоостанавливающие (гемостатические) средства местного действия, например повязку с гамма-глобулином или смоченную тромбином. Кроме того, вводят аскорбиновую кислоту, осуществляют переливание крови новорожденному и делают внутримышечные инъекции викасола.
Как ни странно, пупок взрослого человека тоже может кровить. Причины этого могут быть разные – начиная от травмы, заканчивая серьёзными заболеваниями.
Вероятность расцарапать пупок невелика, но такие случаи бывают по неосторожности. Иногда пупок можно поранить ногтями или острыми предметами. В таком случае, следует обработать рану антисептиком и наложить стерильную повязку. Заклеивать пластырем не рекомендуется. К ране должен поступать воздух для быстрейшего заживления.
Сколько металлических украшений можно вешать на пупок? Ограничений нет. Изящное изделие на плоском животике девушки выглядит очень сексуально. После прокола, пока ранка свежа, возможны случаи выделения крови. Многое зависит от качества металла и того, как прокололи пупочную стенку (можно проколоть сосуд). Если материал нестерилен, то занесение инфекции случается в 100% случаев. Нагноение или кровь из пупка могут стать причиной серьёзных болезней, привести к хирургическому вмешательству.
Он случается в результате прорастания эндометрия в ткани брюшной стенки. Симптоматика при эндометриозе – кровь появляется в пупке у женщин в предменструальный период, во время месячных, а также на протяжении нескольких дней после их окончания. С такой проблемой поможет справиться только специалист.
Они бывают двух типов: врождённые и приобретённые. Приобретённый свищ появляется как результат возникновения гнойника, который или воспалился или омертвел. Выход свища в пупочную область сопровождается гнойными выделениями, иногда идет кровь. Чаще всего случаи появления свища связаны с ущемлением пупочной грыжи.
Воспаление врождённого свища может произойти в любом возрасте, симптоматика такая же, как и в случае появления приобретённого свища пупка.
Это воспаление, возникшее на коже пупочного углубления. Болезнь имеет несколько степеней и вызывается различными инфекциями, микробами и агрессивными микроорганизмами. На первой стадии выделения имеют творожистую консистенцию или гнойную, гнилостную, при этом выделяются пузырьки дурно пахнущего газа.
Если заживление не произошло, то наступает вторая стадия – периартериит и перифлебит. Болезнь провоцируется проникновением инфекции в сосуды. На фоне этого появляются плотные тяжи, они заметно отходят от пупка и имеют багровый цвет.
Если инфекция проникла в кожную клетчатку, то третья стадия протекания болезни переходит в гангрену или рожу брюшины, дальше возможен перитонит.
В домашних условиях лечение первой стадии омфалита происходит путём обрабатывания пупка 3% раствором перекиси водорода (можно заменить раствором 0,02% фурацилина), потом смазывают пупок раствором бриллиантовой зелени. У новорожденных больных омфалитом пупок может приобрести выпуклую форму, тогда ранку нужно прижигать палочкой ляписа. Назначается комплекс антибиотиков, как для малышей, так и для взрослых. Пропиваются иммуномодуляторы, пробиотики и витамины.
Повреждение грануляционной ткани возможно не только у новорожденных, но и у взрослых. Разрастание ткани происходит на месте заживления омфалита. Если повредить грануляции, то кровь идет из пупка, тогда нужно принимать меры для её остановки и следить за заживлением пупочной ткани.
Соблюдение гигиены новорожденных, правильный уход за узелком пупка, использование антисептиков способствует скорейшему заживлению. Для взрослых рекомендуется следить за своим телом, при появлении необычных симптомов – нагноений, воспалений, болей, выделений любой консистенции, первым делом, необходимо обработать пупок и обратиться за консультацией специалиста.
Считается, что лишь у маленьких детей грудного возраста может кровить пупок. Но иногда пупочная впадина начинает кровоточить и у взрослых людей. В таком случае медлить нельзя, т. к. кровь из пупка у взрослого человека может служить одним из симптомов тяжелого заболевания.
Причины, по которым у взрослого пупок кровит и доставляет дискомфортные ощущения, могут быть самыми разными. Лечение патологии зависит от фактора, спровоцировавшего патологию.
К этой группе причин, по которым идет кровь из впадины, относятся различные повреждения зоны пупка вследствие ранений, царапанья. При некорректной или запоздалой обработке ранка может воспалиться, после чего появляется секрет с примесями крови и гноя.
При несоблюдении технологии прокола пупочной зоны или вследствие применения низкокачественного расходного материала, недостаточной дезинфекции инструментов пупок часто начинает кровоточить. Поэтому для таких целей необходимо обращаться к специалистам, которые придерживаются в своей работе техники безопасности.
Это заболевание сопровождается прорастанием эндометрия в брюшину. То есть он попадает в ткани брюшины по сосудам, отвечающим за транспортировку лимфы. Патология отличается выраженными болезненными ощущениями, гнойными образованиями и кровянистыми выделения. Чаще всего патологический процесс развивается после или в ходе менструальных выделений.
Свищ представляет собой патологическое отверстие, которое соединяет внутренние органы с пупочной кожей. Существует два вида свищей:
- Врожденный. Является следствием непрофессиональных манипуляций с пуповиной после рождения — часто воспаляется и может кровить в любое время.
- Приобретенный. Является следствием затяжных воспалительных процессов в области брюшины. Иногда эта разновидность свища возникает из-за ущемления грыжи. В таком случае воспаление распространяется в пупок и сопровождается кровянисто-гнойными выделениями.
Эта болезнь собой представляет воспаление кожи в пупочной впадине, развитие которого провоцируют некоторые грибки и бактерии. В зависимости от характера омфалита заболевание может сопровождаться выделениями. На первом этапе развития они могут иметь разную консистенцию и часто характеризуются появлением небольших воздушных пузырьков, которые обладают гнилостных запахом.
При отсутствии адекватной и своевременной терапии инфекция поражает кровеносные сосуды и провоцирует развитие перифлебита и периартериита.
В глубоких слоях пупочных тканей формируются уплотнения, которые доставляют болезненные ощущения. Одним из наиболее тяжелых осложнений омфалита является попадание инфекции в структуру клетчатки под кожей и возникновение гангрены брюшной полости. Если патогены попадут в брюшную стенку, то возникает такое заболевание, как перитонит. Оно может закончиться летальным исходом.
Другим осложнением прогрессирующего омфалита у женщин и мужчин является нарушение развития грануляционной (молодой соединительной) ткани. При лечении заболевания она ускоряет процесс заживления и очищает ранение. В случае если в результате отрицательного внешнего воздействия эти ткани деформируются и/или повреждаются, то из пупочного углубления начинает идти кровь. В данной ситуации нужно принимать срочные меры, чтобы остановить сильное кровотечение.
Терапия кровотечений из пупка зависит от причин, которые их вызвали. В большинстве случаев врач назначает медикаментозное лечение, но иногда требуется операция.
Для диагностики пациенту делают УЗИ и назначают анализы на гормоны.
Обязательно проводится обработка повреждения антисептическими составами — перекисью водорода, йодом, зеленкой или марганцовкой.
Дополнительно назначаются мази:
- полимиксина сульфат — используется дважды в сутки после устранения гноя;
- эмульсия синтомициновая — помещается в пупочную впадину до 3-4 раз/сутки, сверху накладывается кусок марли;
- Мулипроцин — используется минимум 3 раза/сутки в течение 7-9 дней;
- Банеоцин — используется 2-4 раза/день, при беременности средство противопоказано.
Терапия в стационаре требуется при некротической форме омфалита. При этом пациенту назначаются антибактериальные средства для введения внутримышечно.
Для начала устраняется ушивание и воспалительный очаг, после чего в пупочное углубление ставится дренаж, который позволит выводить отделяемый гной.
В целях профилактики кровотечений из пупка необходимо соблюдать ряд правил:
- своевременно обращаться к водным процедурам, промывая при этом пупочную впадину;
- при формировании корок на пупке на них нужно периодически наносить натуральное масло;
- при пирсинге нужно его регулярно обрабатывать и следовать указаниями специалиста.
Своевременная диагностика и терапия патологии гарантируют быстрое решение проблемы.
Опубликовал: admin в Беременность 24.08.2018 Комментарии к записи Анализ крови из пуповины при беременности отключены 302 Просмотров
Данное исследование относится к инвазивным методам пренатальной диагностики и проводится не ранее чем на сроке 18 недель внутриутробного развития. Это исследование необходимо для определения генетических аномалий развивающегося ребенка (в частности, синдрома Дауна). Однако из-за высокого риска развития такого осложнения, как самопроизвольный аборт, это исследование проводится все реже.
Фетоскопия — это метод исследования, позволяющий увидеть плод, плаценту и пуповину через специальное приспособление — фетоскоп. Это довольно редкое исследование, проведение которого сопряжено со значительным риском (частота выкидыша после проведения процедуры достигает 4%). Поэтому, если женщине назначили эту процедуру, она должна обязательно поговорить с врачом о ее целесообразности.
Чаще всего анализ крови из пуповины ребенка осуществляется в том случае, если во время беременности мать заразилась краснухой, токсоплазмозом, ВИЧ-инфекцией, для того чтобы выявить, передала ли она эту инфекцию ребенку или же нет.
Помимо упомянутого, есть также инвазивные способы дородовой диагностики заболеваний плода — это кордоцентез и плацентоцентез. Делают их чаще всего во II триместре беременности. Принцип таких исследований заключается в следующем: с помощью специальной для этого диагностической иглы проделывают прокол в передней брюшной стенке женщины при ультразвуковом контроле и заберают фрагмент плацентарной ткани или крови плода (при кордоцентезе) для проведения анализа. Таким способом диагностики дают возможность определить такие наследственные патологии, как, к примеру, синдром Дауна, а также по мимо этого множество генетических заболеваний. Последствия в виде осложнения от проделывания этих исследований проявляются довольно редко, но все же недостатком есть, что проводить их можно только на очень большом сроке, а при необходимости прерывания беременности во II триместре возможно развитие тяжелых осложнений с дальнейшими серьезными последствиями.
Причины депрессии у беременных
Беременность омолаживает женщину!
Питание во время беременности
Пищевое отравление во время беременности
Напишите свой комментарий:
Взять кровь на анализ у эмбриона достаточно сложно. Поэтому долгое время эта процедура считалась невозможной. Первая попытка была осуществлена около 20 лет назад. С тех пор кордоцентез, наряду с амниоцентезом и биопсией хориона, осуществляется повсеместно в медицинских центрах по всему миру.
Пуповинная кровь берет через прокол передней брюшной стенки беременной. Для исследования берут кровь из пуповины плода в объеме, равном 1-5 мл. Прокол пуповины контролируется при помощи УЗИ.
Местная анестезия при кордоцентезе (процедура занимает не более 15-20 минут) обычно не требуется. Сроки выполнения исследования и получения результатов занимают, как правило, пару суток.
После кордоцентеза врачи рекомендует женщине постельный режим. Несколько дней лучше провести на больничном. Если никаких осложнений врачом не обнаружено, то через неделю будущая мама может вновь вернуться к обычному для нее распорядку дня и даже путешествовать на самолете.
Анализ крови плода проводят после 16-17 недель беременности, что связано с функциональной непрочностью пуповинных сосудов на более ранних сроках. Оптимальные сроки для проведения исследования – 22-25 недель.
Проведение кордоцентеза, как и других инвазивных методов пренатальной диагностики, сопряжено с развитием ряда осложнений, таких как выкидыш или преждевременные роды (в 5-6% случаев). Возможно непродолжительное кровотечение из места укола или небольшие гематомы вокруг места проведения пункции. Инфекционные осложнения возникают примерно 1-2% случаев.
Есть вероятность, что пуповинная кровь не соберется с первого раза. В этом случае врач выполняет второй прокол. При необходимости введения лекарственных средств или при переливании крови кордоцентез выполняется несколько раз.
Кордоцентез противопоказан при:
- Наличии острых воспалительных процессов.
- Остром вирусном заболевании, лихорадочном состоянии женщины.
- При угрозе выкидыша или начавшегося прерывания беременности.
- Кровянистых выделениях из половых путей.
Подробнее о других методах пренатальной диагностики вы можете прочитать в нашем разделе &Пренатальная диагностика&;.
Амниоцентез является диагностическим тестом будущего ребенка на наследственные заболевания, пороки развития и хромосомные
Биопсия хориона (хориоцентез) является методом инвазивной пренатальной диагностики, который используется, чтобы обнаружить у
Если у беременной женщины резус крови отрицательный, а у ребенка положительный, это вызывает резус-конфликт матери и ребенка.
Кордоцентез – анализ на генетические заболевания. Это является одним из методов инвазивной пренатальной диагностики, когда осуществляется забор пуповинной крови плода для того, чтобы провести ее дальнейшее обследование. Кордоцентез показан для того, чтобы выявить хромосомные и наследственные заболевания, установить резус-конфликт и гемолитическую болезнь плода. Выполнение данной процедуры должно осуществляться не ранее срока 18-ти недель беременности. За оптимальный срок принято 22-24 недели.
Проведение процедуры кордоцентез осуществляется под контролем сонографии. При процедуре производится прокол через переднюю брюшную стенку будущей мамы с помощью тонкой пункционной иглы. Так попадают в сосуд пуповины. Чтобы провести исследование, достаточно 1-5 мл пуповинной крови.
Перед тем, как проводится процедура, у беременной берут согласие в письменном виде и разъясняют все риски, которые могут возникнуть от выполнения данной инвазивной процедуры. Показания к проведению кордоцентеза высказываются врачом, но решение принимается самой беременной, предварительно взвешивая все риски и целесообразность исследования.
Перед тем как осуществляется пункция, предусмотрено выполнение ультразвукового исследования плода, чтобы уточнить его расположение, жизнеспособность, уточнить расположение плаценты, объем околоплодных вод. Оптимально выполнение пункции пуповины проводится на ее свободном участке, расположенном ближе к плаценте. Если кордоцентез выполнить в третьем триместре беременности, то в обязательном порядке нужно использовать кардиотокографию, чтобы осуществить контроль за состоянием плода.
При кордоцентезе, как правило, не требуется обезболивание. Процедура по времени занимает не более 15-20-ти минут. Манипуляция может выполняться по различным методикам, иногда делается амниоцентез, затем пунктируется сосуд пуповины.
По окончании кордоцентеза контролируется состояние плода (двигательная активность, частота сердечных сокращений). По показаниям могут быть назначены антибактериальные препараты (с целью профилактики инфекционных осложнений), а также средства, предназначенные для того, чтобы расслабить мышцы матки.
К кордоцентезу выделяется следующий ряд показаний:
- наличие высокого риска хромосомных заболеваний, что выявляется по результатам биохимического скрининга;
- наличие наследственных заболеваний у родителей;
- наличие братьев или сестер, у которых есть врожденные отклонения в развитии;
- выявление аномалий во время УЗИ плода, связанных с развитием хромосомных болезней (к примеру, короткой бедренной кости, недоразвития носовых костей и др.);
- наличие подозрения на внутриутробную инфекцию, резус-конфликт;
- наличие подозрения на гемофилию.
Кроме этого, для проведения кордоцентеза показанием может быть проведение лечебных мероприятий. При данной процедуре в сосуды пуповины плода могут быть введены лечебные средства.
Противопоказанием к кордоцентезу является наличие инфекционных процессов, истмико-цервикальной недостаточности, больших миоматозных узлов, нарушения свертываемость крови у беременной женщины, угрозы прерывания беременности.
После выполнения кордоцентеза осложнения встречаются довольно редко, менее чем в 5% случаях.
Из области пункции может развиться кровотечение. Чтобы уменьшить риск возникновения данного осложнения, необходимо использование иглы маленького диаметра. Формирование гематомы пуповины возможно в месте пункции, и в большинстве случаев ей не оказывается влияния на состояние плода. Как правило, возникновение таких осложнений происходит на фоне нарушенной свертываемости крови.
Наиболее частым осложнением кордоцентеза является нарушение функционального состояния плода. Чаще всего проявлением данного осложнения является возникновение брадикардии и для его устранения необходимо медикаментозное лечение.
Реже возможно прерывание беременности.
Крайне редко можно столкнуться с инфекционными осложнениями в виде хориоамнионита. В этом случае необходимо проведение соответствующего медикаментозного лечения.
Если между матерью и плодом существует резус-конфликт, то после кордоцентеза у малыша может развиться аллоиммунная цитопения. При данном состоянии необходимо специфическое лечение (введение антирезус-иммуноглобулина).
Если кордоцентез выявил заболевания плода, то только родителям решать, какова будет дальнейшая судьба будущего ребенка.
источник