Мазок из анального отверстия является совершенно безболезненной диагностической процедурой. Она позволяет обследовать клетки, взятые из анальной области, на наличие различных патологий.
Чаще всего с такой процедурой сталкиваются дети перед поездкой в летний лагерь, взрослые перед поступлением в стационар. Процедура мазка связана с некоторой неловкостью, но не сопровождается никакими неприятными ощущениями.
Чаще всего мазок из попы берут для диагностики энтеробиоза
Взятие мазка из анального отверстия назначается в случаях подозрения на глистные инвазии или в целях профилактики заражения глистами. Например, перед тем, как прийти в общественный бассейн, эту процедуру желательно пройти.
Мазок из попы доставляет немало неудобства взрослым и детям только на психологическом уровне. В последнее время придумали особый способ взятия мазка, когда пациент делает это сам по инструкции. Это избавляет его от стеснения и неловкости. Детям все же приходится смириться с присутствием персонала, так как материал для обследования нужно собрать правильно.
Чаще всего анальный мазок назначается при подозрении на глистные инвазии, сопровождающиеся следующими симптомами:
- Нарушения работы ЖКТ. Вопреки расхожему мнению, расстройства пищеварения у человека, зараженного глистами, могут быть несильными или вообще отсутствуют на начальных этапах. С развитием болезни и размножением паразитов появляются боли в животе, которые могут быть как интенсивными, так и нет, поносы или запоры, тошнота, иногда рвота.
- Зуд в области анального отверстия. Некоторые паразиты вызывают сильный зуд в анальной области. Особенно это свойственно острицам, которые активизируются ночью и могут даже выползать наружу.
- Нервные нарушения. Глисты нарушают далеко не только пищеварение, они приводят к ухудшению общего состояния организма, головным болям, синдрому хронической усталости. Все эти симптомы особенно выражены у детей.
- Кожные реакции. При глистных инвазиях аллергические реакции очень часты. Иммунная система начинает распознавать белки как аллергены, что вызывает сыпь, крапивницу, пятна и волдыри на коже, кожный зуд и покраснение.
Помимо всего прочего мазок сдают беременные женщины или планирующие беременность, люди, оформляющие медицинскую книжку, поступающие в стационар на лечение, люди, у которых уже были обнаружены глисты, для проверки эффективности лечения, а также людям, ежедневно работающим с пищевыми продуктами.
Процедура очень проста и не требует сложной подготовки
Нет никакой необходимости ставить клизмы или придерживаться диеты. Однако иногда рекомендуют все же избегать продуктов, вызывающих метеоризм.
Кишечник перед процедурой желательно опорожнить, но не сразу перед мазком, а накануне, после чего подмыться. Нежелательно сдавать мазок во время продолжительного запора или в период острой диареи, так как результаты могут быть неточными.
- Мазок на глистные инвазии сдается утром. Причем желательно сделать мазок как можно раньше утром, сразу после пробуждения, когда паразиты особенно активны. С этой целью разрешают проводить процедуру дома.
- Утренний мазок берется из анальной области до посещения туалета. Мочиться нужно уже после взятия материала.
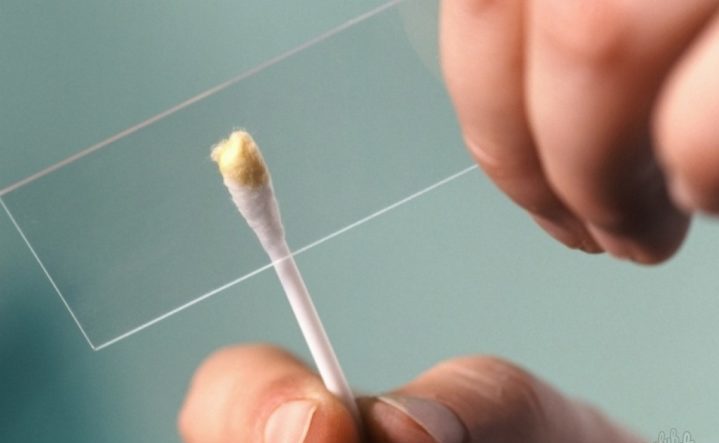
Существует 2 наиболее распространенных способа взятия мазка. Наиболее частый – с помощью ватной палочки. Проводить процедуру самостоятельно возможно, но не слишком удобно. В некоторых клиниках этим занимается медсестра. Пациент наклоняется вперед, а медсестра проводит по анальной области ватной палочкой, смоченной глицерином. Палочка потом кладется в стерильный закрытый контейнер и отправляется в лабораторию.
Взятие мазка палочкой абсолютно безболезненно.
Глубина ее введения невелика, что почти не ощущается. Глицерин позволяет не повреждать кожу и слизистую. Процедура безопасна как для взрослых, так и для детей.
Существует и другой способ забора материала, который чаще используется при подозрении на острицы. Пациенту выдают стеклышко и липкую ленту. В отдельной комнате он самостоятельно отклеивает ленту от стекла и аккуратно приклеивает ее к анальной области, а затем снимает и вновь приклеивает на стекло. Такая процедура позволяет избежать неловкости и не займет много времени, но при некоторых заболеваниях рекомендуют все же брать мазок палочкой.
С помощью мазка можно выявить далеко не только глистные инвазии. Это обследование помогает обнаружить и другие заболевания вплоть до половых инфекции, а также позволяет сориентироваться при определении дальнейшей диагностики:
- Энтеробиоз. Энтеробиозом называют поражение организма острицами. Это мелкие паразиты, которые способны сильно нарушить работу всего организма. Это самое распространенное паразитарное заболевание. Первое время симптомы вообще могут не проявляться. Острицы не часто приводят к болям в животе, но, когда количество взрослых паразитов становится достаточным, появляется сильный зуд в заднем проходе, который является основным симптомом энтеробиоза.
- Лобковые вши. Эти паразиты цепляются на самое основание лобкового волоса. Их можно обнаружить в том числе и в области анального отверстия. Чаще всего лобковые вши обнаруживаются при заборе материала с помощью ленты. Симптомами являются зуд в промежности, красные пятна на коже, черные точки на нижнем белье. Можно увидеть и самих паразитов.
- Дизентерия. Острое инфекционное поражение кишечника. Болезнь сопровождается болью в животе, жаром, слабостью, поносом с кровью. Это очень заразное заболевание, которое легко передается с грязными руками. Мазок на определение этой инфекции регулярно сдают работники пищевой промышленности.
- Урогенитальные инфекции. Некоторые урогенитальные инфекции приводят к воспалению в области заднего прохода. Их можно обнаружить с помощью анального, гинекологического или урологического мазка.
Больше информации о энтеробиозе можно узнать из видео:
Мазок из половых путей — один из самых распространенных методов диагностики в акушерстве и гинекологии. Это исследование совершенно безопасно для женщины и весьма информативно для врача. На основе таких мазков у женщин могут проводиться два анализа: исследование микробной флоры влагалища и ориентировочная цитологическая диагностика. Мы расскажем лишь о первом, потому что именно он является обязательным для любой женщины во время беременности.
Примечание. Цитологическое исследование — микроскопия клеток и клеточных элементов с цепью диагностики патологических процессов (с помощью этого исследования выявляют изменения свойств клеток слизистой, воспаление и его характер, а также уточняют, какой именно вид микроорганизмов вызвал воспаление). Мазок для цитологического исследования берется лишь при необходимости (например, при наличии эрозии шейки матки). Более глубокую информацию дает не мазок, a биопсия слизистой, т.е. взятие специальными щипчиками небольшого участка ткани с последующей его микроскопией.
Мазки, с помощью которых определяют состояние микрофлоры, берутся у женщины во время беременности как минимум трижды: при первичном обращении к гинекологу, на сроке 30 недель во время выдачи обменной карты и на сроке 36-37 недель. Необходимость в дополнительном исследовании возникает в том случае, если у беременной появляются жалобы на зуд, жжение в области наружных половых органов и/или влагалища, изменение количества, цвета или запаха выделений: такие симптомы могут быть признаком воспаления.
Для того чтобы результат исследования получился достоверным, необходимо за 7-10 дней до взятия мазка исключить применение антибактериальных препаратов. Кроме того, за 24 часа до анализа следует прекратить проведение спринцевания, лечения вагинальными свечами и т.п.
Для исследования врач берет три мазка: из цервикального канала (канала шейки матки), со стенки влагалища и из устья парауретральных ходов (для каждого из этих мазков используется отдельный шпатель).
Взятие мазка — простая и безболезненная процедура. Чтобы гинекологическое зеркало не было холодным и не доставляло вам неприятных ощущений, перед манипуляцией врач может нагреть его горячей водой.
Содержимое мазков наносится на предметное стекло, которое затем поступает в лабораторию, где материал анализа окрашивают по специальной методике и рассматривают в микроскоп. В некоторых ситуациях врачи не только проводят анализ мазка с помощью микроскопа, но и помещают полученный материал в питательную среду в чашке Петри. При размножении бактерии образуют колонии, внешний облик которых зависит от вида бактерий. Кстати, с помощью этого метода определяют и чувствительность микробов к различным антибиотикам.
Ознакомившись с результатами исследования мазка, врач может получить информацию о составе микрофлоры влагалища, об общем количестве микробов, о наличии и выраженности воспаления и, наконец, о состоянии эпителия влагалища.
Микрофлора влагалища — это те микробы, которые его заселяют. Во влагалище здоровой женщины преобладают полезные микроорганизмы. Ведущее место среди них занимают лактобактерии, которые формируют своеобразный барьер на пути распространения патогенных (болезнетворных) микробов. Кроме того, молочная кислота, которая образуется в процессе их жизнедеятельности, в значительной мере определяет кислотность (рН) среды влагалища. При достаточном количестве лактобактерии кислая среда влагалища подавляет рост патогенных микробов. В условиях, когда лактобактерии погибают, кислотность среды понижается и число патогенных бактерий увеличивается.
Примечание. Название образована от латинского слива lactis — «молоко». Лактобактерии разлагают углеводы с образованием молочной кислоты.
Бок о бок с полезными живут бактерии, имеющие болезнетворные свойства, но эти свойства не имеют возможности проявиться, пока этому мешают их полезные соседи. При нормальном иммунитете, как правило, различные микроорганизмы, заселяющие влагалище, пребывают в состоянии перемирия. При ослаблении иммунитета создаются благоприятные условия для расширения сферы влияния патогенных микробов.
Интимная микрофлора чутко реагирует как на внешние, так и на внутренние изменения, происходящие в организме женщины. Негативное воздействие на нормальную флору влагалища может оказывать использование антибиотиков, гормональные колебания, химио- или гормональная терапия, лучевая терапия, хирургические воздействия, стрессовые ситуации и другие факторы.
Беременность также оказывает влияние на микрофлору влагалища, поскольку в этот период существенно меняется гормональный фон, иммунитет. Своего пика эти изменения достигают в III триместре. Поэтому именно в этот период женщин очень часто беспокоят те симптомы воспаления, о которых говорилось выше. Чаще всего причиной этого состояния в период беременности является дрожжеподобный гриб Candida albicans, а само заболевание носит название кандидоза, кандидомикоза, или просто молочницы. Грибок Candida albicans обитает на коже и слизистой любого человека, но активизируется он лишь при ослаблении иммунитета или гибели бактерий, сдерживающих его размножение, в том числе лактобактерий. Проявляется молочница признаками воспаления и молочно-белым налетом на слизистой; такой налет напоминает крупинки творога или остатки молочной пищи.
Почему мазок на микрофлору необходим каждой беременной женщине? Дело в том, что инфекционный процесс, затрагивающий родовые пути (шейку матки, влагалище, наружные половые органы), чреват инфицированием ребенка во время родов. Микрофлора влагалища матери оказывает существенное влияние на формирование микробиоценоза кишечника и кожи новорожденного. Кроме того, в некоторых ситуациях возможно внутриутробное заражение плода. Иногда измененная микрофлора неблагоприятно сказывается на течении послеродового периода: может замедлиться восстановительный процесс, не исключено развитие инфекционных осложнений у женщины. Контрольный мазок после курса терапии поможет оценить эффективность проведенного лечения.
Примечание. Микробиоценоз — совокупность микроорганизмов, заселяющих какую-то территорию, в частности слизистые ротовой полости, кишечника, кожу и т.д.
Уменьшение процента молочнокислых бактерий и увеличение количества патогенных микробов — один из признаков воспаления. Наличие воспаления подтверждается также большим количеством лейкоцитов — клеток-защитников, ведущих борьбу за здоровье.
Для оценки состояния микрофлоры влагалища врачи используют понятие «степень чистоты». Таких степеней — четыре. Первая характеризует оптимальное состояние: в микробном «пейзаже» преобладают лактобактерий, кислотность среды нормальная, признаков воспаления нет. При четвертой степени отсутствуют лактобактерий, много болезнетворных микробов, выражены признаки воспаления, из кислой среда превращается в щелочную. Вторая и третья степени — промежуточные между первой и четвертой.
При выборе лечения врач будет ориентироваться на общее состояние беременной женщины и результаты обследования. Конечно, он выберет тот метод лечения, который в конкретной ситуации будет безопаснее для плода.
В ситуациях, когда признаки воспаления налицо, но причина его по результатам обычных мазков не ясна, врачи могут прибегнуть к дополнительным методам исследования, например к ПЦР-диагностике по мазку. Метод ПЦР (полимеразной цепной реакции) основан на многократном увеличении числа ДНК патогенных микробов до такого количества, при котором можно определить вид возбудителя заболевания даже в том случае, если в мазке содержалось очень малое количество болезнетворных бактерий. Для проведения этого анализа необходимо специальное оборудование, поэтому сделать его можно лишь в хорошо оснащенных лабораториях.
Результатам вагинальных мазков придают большое значение при госпитализации в родильный дом: если результаты отсутствуют или в них обнаруживается большое количество лейкоцитов или патогенная микрофлора, а также если результаты получены более 40 дней назад, беременную госпитализируют во II родильное отделение, предназначенное для женщин с инфекционными заболеваниями и патологией беременности, которое есть во всех роддомах.
Конечно, беременная женщина имеет полное право отказаться от взятия мазка из влагалища: этот анализ, как и все остальные, проводится добровольно. Но практика показывает: все будущие мамы хорошо понимают, что обследование проводится в их интересах и определяет их здоровье, исход родов и здоровье новорожденного.
источник
Alex: Случайно попал на этот форум. Понравилось, много интересных рассказов и историй. Сам я хотел поинтересоваться, кому брали в детстве мазок из попы на дизентерию? Как это было? Мне такое делали несколько раз, в основном когда собирался в пионерлагерь и оформлял медсправку в поликлинике. Но было и в школе брали. Обычно медсестра сначала брала мазок из горла. Затем говорила опустить штаны с трусами и наклониться. Когда наклонялся, то она говорила — раздвинь попку руками. Я раздвигал и она вставляла деревянную палочку с намотанной на конец ваткой. Вставляла кстати довольно глубоко и там немного поворачивала. У меня всегда после этого там потом свербило, как будто кусочек палочки отломался и остался в попе. К вечеру постепенно проходило.
Alex: Шалтай-Болтай пишет: Больно никогда не было, только щекотно. Значит тебе повезло, медсестра неглубоко вставляла палочку. У меня глубоко вставляла и там проворачивала. Было больновато, не столько больно сколько неприятно.
Alex: Да клизма это другое дело. Мне тоже ставили.
serg64: тема действительно интересная..а здесь почему то все зациклились только на медосмотрах. припоминается один позорный случай. к нам домой пришла медсестра..Дело в том,что незадолго до этого моя младшая сестра попала в больницу с какой то кишечной инфекцией. В те далёкие годы это вело к массовому обследованию членов семьи с формулировкой «По контакту».Был рабочий день,я был дома один и перед тем как позвонить в нашу дверь,медсестра зачем то пригласила соседку. В зале она присела на стул и начала писать бумажки,спрашивая меня фамилию и инициалы родителей. Потом стала пояснять соседке,что родители должны явиться в субботу в поликлинику в КИЗ. Видимо соседка была приглашена для этого..Мне вообще то 12 было и медсестра решила видимо для подстраховки передать всё это взрослому человеку.Я всё это слушал сидя на стуле. Медсестра закончив свою писанину вынула из сумки штатив со стеклянными пробирками и торчащими из них палочками..(подробностей не помню) и взяв одну из пробирок быстро мне приказала. » Давай подходи,дружок,ко мне, спиной поворачивайся и давай попу на анализ»Я,мутно соображая шустро спустил штаны и трусы пониже и наклонился. Медсестра ещё велела «раздвинуть попу» и быстренько сделала анализ.И тут я увидал,что соседка пялится на всё это и пока штаны и трусы натягивал(а они ещё и спутались) смотрела на мой стручок безволосый..И тогда действительно стало стыдно..
Саша001: serg64 До куда ты спустил штаны с трусами? Тебе больно было когда палочку вставляли? Нам такое часто делали. Перед пионерлагерем например.
Алексей: serg64 пишет: Я,мутно соображая шустро спустил штаны и трусы пониже и наклонился. Медсестра ещё велела «раздвинуть попу» и быстренько сделала анализ.И тут я увидал,что соседка пялится на всё это и пока штаны и трусы натягивал(а они ещё и спутались) смотрела на мой стручок безволосый Соседка с какой стороны сидела? А лет ей сколько тогда было?
serg64: да кажется до коленок. больно не было. неприятно. Медсестра всё шустро сделала
Алексей: serg64 пишет: больно не было. неприятно. Медсестра всё шустро сделала неприятно физически или морально?
Саша001: Медсестре не пришлось долго уговаривать? Сразу спустил штаны?
serg64: да штаны сразу спустил..О чём уговаривать то?? Соседка стояла в комнате. Я к ней передом,а к медсестре задом. Я что прям через полвека метры помню. ну тридцать с чем то соседке было..ближе к сорока
serg64: Когда в попу вводила то физически неприятно..Ну а когда дошло,что без трусов перед соседкой то и морально. И трсы со штанами спутались и натянивал мож секунды три-четыре
Алексей: serg64 пишет: Когда в попу вводила то физически неприятно..Ну а когда дошло,что без трусов перед соседкой то и морально. А у неё какое было при этом выражение лица? Было заметно смущение, или любопытство? (Если, конечно, можно вспомнить через полвека).
serg64: Здесь много написано о групповых медосмотрах..Но я припоминаю августовский дурдом перед первым и 4-м классом. Толпа мамаш и немного папаш с детьми на анализ из попы..Кабинет,куда заходили кучками и невзирая на пол( будущие первоклассники). Пара кушеток и то ли две то ли три медсестры..Всё суетно и быстро..Задача родителей-наклонить к кушетке ,трусы спустить и раздвинуть ягодицы. Мальчишки конечно старались поглядеть на девчоночьи попы и наоборот. В общем то обычный детский интерес. Кто то хнычет,кто то стойко переносит мгновенную процедуру. Перед 4-м классом мальчики и девочки отдельно..Но толпа то у двери и при открывании двери удаётся разглядеть девчачью попку, ну а девчонкам наши. Родители с детьми. Папаш с девочками единицы. В основном мамаши.
Алексей: serg64 пишет: Мальчишки конечно старались поглядеть на девчоночьи попы и наоборот. В общем то обычный детский интерес. Насколько я помню себя в этом возрасте, интерес был не к попкам, а к писькам! А попки что — они и у мальчиков, и у девочек примерно одинаковые.
serg64: а я мельком увидел её лицо,смотрящее на мой низ. Кажется полное равнодушие.
serg64: ну письку в той позе с наклоном нелегко было увидеть. важнее был интерес увидеть девчонку со спущенными трусиками
Алексей: serg64 пишет: ну письку в той позе с наклоном нелегко было увидеть. Ну, не судьба, значит. Но неужели не пытались? важнее был интерес увидеть девчонку со спущенными трусиками Спущенными с попки? Опять-таки, насколько я помню, в 1 — 2 классе девочки не стыдились спускать трусики с попки для уколов при мальчиках (но так, чтобы те не увидели письку, спереди трусики придерживали, чтобы не сползли), и наоборот. Больше переживали из-за укола как такового. К 10 годам, наверное, уже стыдились (хотя кто как).
serg64: я тут уже писал,что большинству медиков пофигу стеснительность. мне одна девица в Контакте рассказывала историю. Пошла она анализ сдавать из попы..Для лагеря детско-юношеского. Ну кабинет обычный..Без всяких ширм. Обычная простота районной больницы. И только она нагнулась и трусы вниз как в кабинет тупо и нагло какой то мужик..и медсестре-» я за результатом»..А медсестра хоть бы хны..Как раз анализ берёт. Так девка писала,что красная была как и её футболка. полупередом к мужику стояла и тот лицезрел как трусы натягивала на уже волосистый лобок
Саша001: Раньше такое действительно могло быть. Сейчас не поверю. Так что ив девица которая тебе это рассказывала уже далеко не девица.
serg64: ну твоё дело верить или нет. а ты что думаешь сейчас в сельских райцентрах интеллигенция сплошь. Ну завалило какой нибудь колхозник..и медсестра небось недавно из навозных корней. подумаешь прям голожопая засранка( по её мнению)
Саша001: Да конечно в деревне где сплошные колзозники есть интернет и все девочки там после сдачи анализов сразу все обсуждают в социальных сетях.
источник
Каждая женщина, заботящаяся о своем здоровье, в обязательном порядке должна регулярно посещать гинеколога и сдавать необходимые анализы. Во время вынашивания ребенка состояние микрофлоры влагалища представляет особую важность. Мазок при беременности позволяет составить истинную картину здоровья женщины и исключить развитие серьезных заболеваний. Стоит подробнее рассмотреть этот вид диагностики и возможные результаты анализа.
Микрофлора влагалища в большей степени состоит из лактобактерий, которые вырабатывают молочную кислоту, необходимую для защиты организма от попадания патогенных микроорганизмов. Уменьшение количества лактобактерий приведет к размножению «плохих» бактерий и развитию заболевания.
Беременность – это период, когда необходимо особо внимательно отнестись к здоровью, ведь от этого будет зависеть нормальное внутриутробное развитие малыша. Следует понимать, что любой воспалительный процесс может негативно отразиться на вынашивании плода. Мазки из влагалища при беременности должны сдавать женщины даже при отсутствии симптомов заболевания. Инфекция может никак себя не проявлять долгое время, но при этом будущая мама будет ее носителем. Если же при очередном обследовании врач обнаружит отклонения от нормы в результатах анализа, женщина сможет пройти соответствующее лечение и предотвратить заражение ребенка в процессе родов.
Первое обязательное обследование микрофлоры влагалища будущая мама проходит при первичном обращении в женскую консультацию для постановки на учет. Результаты покажут состояние слизистой поверхности влагалища, наличие хорошей и патогенной микрофлоры (баланс) и степень чистоты. При обнаружении болезнетворных бактерий будет назначено щадящее лечение, после которого следует дополнительно сдать мазок для контрольной проверки.
Согласно графику исследований, показанных беременной, в последнем триместре также следует пройти диагностику микрофлоры влагалища. Мазки на 30 неделе беременности следует делать в обязательном порядке для того, чтобы удостовериться в здоровье будущей мамы и малыша. Отклонения от нормы на последних сроках находят достаточно часто, что представляет опасность для плода и чревато нежелательными последствиями.
Не дожидаясь очередного направления на обследование, женщина должна внепланово сдать анализ при обнаружении таких симптомов, как зуд, жжение, появление обильных выделений из половых путей. Такие признаки часто сопровождают опасные заболевания, которые крайне нежелательны в период вынашивания плода.
Микрофлора представляет собой совокупность различных бактерий, которые постоянно населяют влагалище. При идеальном состоянии здоровья там преимущественно находятся лактобактерии – палочки Додерлейна, вырабатывающие полезную молочную кислоту. При достаточном их количестве у болезнетворных микроорганизмов не остается шанса выжить в кислотной среде влагалища.
В период беременности показатели анализов несколько меняются. Количество клеток влагалищного эпителия значительно увеличивается, что способствует накоплению гликогена, необходимого для выработки молочной кислоты палочками Додерлейна. Поддержание необходимого кислотно-щелочного баланса (pH 3,3-4,5) на протяжении всей беременности, благодаря хорошей микрофлоре, помогает блокировать развитие патогенных бактерий и предотвратить инфицирование эмбриона (или плода).
Довольно часто женщины сталкиваются с ситуацией, когда, сдав мазки при беременности, узнают, что у них — нарушение влагалищной микрофлоры. Уменьшение количества лактобактерий крайне нежелательно в этот ответственный период и поэтому необходимо установить причину патогенного состояния. Условно-патогенные микроорганизмы, конечно, присутствуют во влагалище каждой здоровой женщины, но их количество должно быть небольшим. Если же число плохих бактерий увеличивается, значит, начинает развиваться дисбактериоз, вызывающий чаще всего вагинальный кандидоз (молочницу).
Для постановки точного диагноза необходимо сдать мазки. При беременности, на ранних сроках, такое нарушение может развиться на фоне сниженного иммунитета. Любое отклонение от нормальных показателей опасно, прежде всего, для малыша и дальнейшего развития беременности.
На ранних сроках беременности женщине важно следить за сигналами организма. Обратиться за медицинской консультацией необходимо если:
- Появился зуд в области половых органов.
- Выделения из влагалища стали обильными и имеют творожистую консистенцию.
- После мочеиспускания появляется жжение.
- Выделения имеют резкий неприятный запах.
- Периодически возникают тянущие боли внизу живота.
Перечисленные симптомы говорят о развитии воспалительного процесса и необходимости срочного лечения. Мазок на флору помогает определить тип возбудителя, но в некоторых случаях инфекция может быть скрытая. В этом случае необходимо сдать дополнительные анализы.
При постановке на учет в женскую консультацию будущих мам интересует, какие мазки берут при беременности и действительно ли это необходимо. Следует сразу отметить, что обследование состояния здоровья женщины на раннем сроке беременности представляет особую важность для врача. Только диагностика покажет истинную картину и исключит угрозу прерывания беременности.
В гинекологической практике существует несколько типов мазков, показывающих состояние женского здоровья. Классифицируют их следующим образом:
- Мазок на флору – позволяет выявить дисбаланс хорошей и плохой влагалищной микрофлоры. Анализ показывает количество эритроцитов, лейкоцитов и отмершие клетки эпителия. По результатам оценивают степень чистоты мазка;
- Мазок на цитологию – необходим для диагностики изменения клеток шейки матки;
- Мазок на стерильность – назначается для определения состава микрофлоры влагалища, помогает увидеть отклонения в гормональном фоне;
- Мазок на скрытые инфекции – ПЦР-диагностика крайне важна в период беременности. Метод позволяет обнаружить инфекции, которые не определяет мазок на микрофлору.
Урогенитальные инфекции представляют серьезную опасность для жизни и нормального развития плода. Поэтому, получив от лечащего врача направление на диагностику скрытых инфекций, будущая мама не должна затягивать с прохождением обследования.
Мазки при беременности на инфекции – заболевания, передающиеся половым путем – следует сдавать в обязательном порядке. Такие заболевания, как уреплазмоз, герпес, хламидиоз, токсоплазмоз, цитомегаловирус далеко не всегда дают о себе знать, но это совершенно не означает, что они не представляют опасности.
Скрытые инфекции можно обнаружить с помощью ПЦР-диагностики, посева и метода окрашивания мазка по Грамму. Еще одним популярным методом является иммуноферментный анализ сыворотки крови.
В результатах анализа на микрофлору влагалища можно обнаружить следующие показатели:
- Лейкоциты – повышение нормы говорит о развитии воспаления. Во влагалище их должно быть 10-15 в поле зрения, в мочеиспускательном канале — не более 5, а в цервикальном – до 5.
- Эпителий – в норме это значение не должно быть более 10 в поле зрения.
- Грамположительные бактерии – основная часть (примерно 90%) состоит из лактобактерий.
- Грамотрицательные бактерии – патогенная микрофлора в норме полностью отсутствует.
- Слизь – мазки при беременности допускают отсутствие или умеренное количество слизи во влагалище и шейке матки.
- Грибы рода Кандида – допустимо небольшое количество во влагалище, но в уретре и цервикальном канале они в норме полностью отсутствуют.
- Кокки – в норме могут присутствовать стрептококки, стафилококки и энтерококки в малом количестве. Наличие гонококков свидетельствует о развитии гонореи.
- Трихомонады – в хорошем мазке они отсутствуют.
Лейкоциты – белые кровяные тельца, являющиеся частью иммунной системы. В период беременности особо важно следить за их количеством в мазке на микрофлору, ведь даже незначительное изменение может свидетельствовать о развитии воспалительного процесса. Основное предназначение лейкоцитов – оберегать организм и бороться с патогенными бактериями. Поэтому переживать из-за обнаружения небольшого количества защитных клеток в результатах анализов не стоит. Для женщин в положении норма лейкоцитов мазке находится в пределах 15-20 в поле зрения.
Мазки при беременности являются важным методом диагностики, позволяющим определить малейшее отклонение от нормальных показателей. Незначительное повышение количества лейкоцитов в период вынашивания ребенка вполне допустимо. Если же значение превышает 20 единиц в поле зрения, следует провести дополнительную диагностику и установить причину патогенного состояния. Повышенное количество белых кровяных клеток свидетельствует о наличии воспалительного процесса в организме будущей мамы.
Плохие мазки при беременности могут негативно отразиться на развитии плода. Поэтому важно своевременно обнаружить отклонения в результатах анализов и пройти соответствующее лечение. Частыми причинами повышения лейкоцитов в мазке у беременных выступает кандидоз (молочница), вагиноз, воспаление слизистой поверхности влагалища, инфекционные заболевания (микоплазмоз, гонорея, уреплазмоз).
При проведении исследования в лаборатории оценивают такие показатели, как запах и вязкость диагностируемого материала. В зависимости от показателей патогенной микрофлоры, которые могут содержать мазки во время беременности, специалист оценивает степень чистоты. Всего различают четыре таких степени:
- Первая степень говорит об идеальном мазке на микрофлору. Количество лактобактерий достигает 95%, что свидетельствует о правильном кислотно-щелочном балансе и хорошей защите от развития патологии.
- Вторая степень ставится в том случае, если в мазке было обнаружено малое количество условно-патогенной микрофлоры, но эти значения находятся в пределах нормы. Количество лактобактерий, как и при первой степени, должно преобладать над остальными и быть на уровне 90%.
- Третья степень говорит о развитии дисбиоза (бактериального вагиноза). Палочек Додерлейна в таком мазке меньше, чем необходимо для нормального состояния флоры. Увеличивается количество грамотрицательных бактерий.
- Четвертая степень характерна для вагинита. В таком мазке преобладает щелочная среда, наблюдается увеличенное количество лейкоцитов, эпителия. Плохие мазки при беременности являются поводом для прохождения повторного исследования.
Для получения точных результатов исследования микрофлоры влагалища следует правильно подготовиться перед сдачей анализа. Прежде всего необходимо отказаться от сексуальных контактов за 2-3 дня до забора материала. Также следует исключить применение вагинальных свечей, кремов и мазей. На результаты могут повлиять спринцевания лекарственными травами, содой. Поэтому схожие манипуляции перед обследованием не допускаются.
Для гигиенических процедур следует применять специальные средства: интимное мыло или гель. Их состав специально разработан с учетом особенностей кислотно-щелочного баланса женской половой системы. Применение обычного косметического мыла искажает истинное состояние микрофлоры влагалища и негативно сказывается на состоянии внешних половых органов, вызывая жжение и зуд.
Плохие мазки на ранних сроках беременности могут привести к замиранию развития эмбриона или к выкидышу. Поэтому столь важно своевременно обратиться в женскую консультацию для постановки на учет и прохождения анализов. Лечение будет зависеть от вида возбудителя и срока беременности. Схему терапии должен подбирать только специалист, предварительно определив чувствительность патогенных микроорганизмов к медикаментозным препаратам. На поздних сроках лечение также необходимо, ведь запущенный недуг может повредить плодную оболочку и заразить еще не родившегося малыша.
источник
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
- общий анализ мочи при каждой явке;
- общий анализ крови в 30 и 36 недель;
- мазок на гонококки и грибы в 30 и 36 недель;
- кровь на сифилис, ВИЧ-инфекцию и вирусные гепатиты в 30 и 36 недель;
- коагулограмма по показаниям;
- биохимический анализ крови в 30 недель;
- кровь на антитела к краснухе и токсоплазмозу по показаниям.
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.
Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограмма
а G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета, - обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник
Мазок при беременности – один из самых распространенных методов диагностики. Это исследование совершенно безопасно для женщины и весьма информативно для врача.
Руслан Карагулян
Заведующий женской консультацией Химкинскойцентральной районной больницы,врач акушер-гинеколог высшей категории
На основе мазков во время беременности могут проводиться два анализа: исследование микробной флоры влагалища и ориентировочная цитологическая диагностика. Мы расскажем лишь о первом, потому что именно он является обязательным для любой женщины во время беременности и о том, как берут мазок.
Мазки, с помощью которых определяют состояние микрофлоры, берутся у женщины во время беременности как минимум трижды: при первичном обращении к гинекологу, на сроке 30 недель во время выдачи обменной карты и на сроке 36 – 37 недель. Необходимость в дополнительном исследовании возникает в том случае, если у беременной появляются жалобы на зуд, жжение в области наружных половых органов и/или влагалища, изменение количества, цвета или запаха выделений: такие симптомы могут быть признаком воспаления. Для того чтобы результат исследования получился достоверным, необходимо за 7 – 10 дней до взятия мазка исключить применение антибактериальных препаратов. Кроме того, за 24 часа до анализа следует прекратить проведение спринцевания, лечения вагинальными свечами и т.п.
Для исследования врач берет три мазка: из цервикального канала (канала шейки матки), со стенки влагалища и из устья парауретральных ходов (для каждого из этих мазков используется отдельный шпатель). Взятие мазка – простая и безболезненная процедура. Чтобы гинекологическое зеркало не было холодным и не доставляло вам неприятных ощущений, перед манипуляцией врач может нагреть его горячей водой. Содержимое мазков наносится на предметное стекло, которое затем поступает в лабораторию, где материал анализа окрашивают по специальной методике и рассматривают в микроскоп. В некоторых ситуациях врачи не только изучают мазок с помощью микроскопа, но и помещают полученный материал в питательную среду в чашке Петри. При размножении бактерии образуют колонии, внешний облик которых зависит от вида бактерий. Кстати, с помощью этого метода определяют и чувствительность микробов к различным антибиотикам.
Ознакомившись с результатами исследования, врач может получить информацию о составе микрофлоры влагалища, об общем количестве микробов, о наличии и выраженности воспаления и, наконец, о состоянии эпителия влагалища.
Микрофлора влагалища – это те микробы, которые его заселяют. Во влагалище здоровой женщины преобладают полезные микроорганизмы. Ведущее место среди них занимают лактобактерии которые формируют своеобразный барьер на пути распространения патогенных (болезнетворных) микробов. Кроме того, молочная кислота, которая образуется в процессе их жизнедеятельности, в значительной мере определяет кислотность (рН) среды влагалища. При достаточном количестве лактобактерий кислая среда влагалища подавляет рост патогенных микробов. В условиях, когда лактобактерии погибают, кислотность среды понижается и число патогенных бактерий увеличивается.
Бок о бок с полезными живут бактерии, имеющие болезнетворные свойства, но эти свойства не имеют возможности проявиться, пока этому мешают их полезные соседи. При нормальном иммунитете, как правило, различные микроорганизмы, заселяющие влагалище, пребывают в состоянии перемирия. При ослаблении иммунитета создаются благоприятные условия для расширения сферы влияния патогенных микробов. Микрофлора влагалища чутко реагирует как на внешние, так и на внутренние изменения, происходящие в организме женщины. Негативное воздействие на нормальную флору влагалища может оказывать использование антибиотиков, гормональные колебания, химио- или гормональная терапия, лучевая терапия, хирургические воздействия, стрессовые ситуации и другие факторы. Беременность также оказывает влияние на микрофлору влагалища, поскольку в этот период существенно меняется гормональный фон, иммунитет. Своего пика эти изменения достигают в третьем триместре. Поэтому именно в этот период женщин очень часто беспокоят те симптомы воспаления, о которых говорилось выше. Чаще всего причиной этого состояния в период беременности является дрожжеподобный гриб Candida albicans, а само заболевание носит название кандидоза, кандидомикоза, или просто молочницы.
Грибок Candida albicans обитает на коже и слизистой любого человека, но активизируется он лишь при ослаблении иммунитета или гибели бактерий, сдерживающих его размножение, в том числе лактобактерий. Проявляется молочница признаками воспаления и молочно-белым налетом на слизистой; такой налет напоминает крупинки творога или остатки молочной пищи.
Почему исследование микрофлоры влагалища необходимо каждой беременной женщине? Дело в том, что инфекционный процесс, затрагивающий родовые пути (шейку матки, влагалище, наружные половые органы), чреват инфицированием ребенка во время родов. Микрофлора влагалища матери оказывает существенное влияние на формирование микробиоценоза кишечника и кожи новорожденного. Кроме того, в некоторых ситуациях возможно внутриутробное заражение плода. Иногда измененная микрофлора неблагоприятно сказывается на течении послеродового периода: может замедлиться восстановительный процесс, не исключено развитие инфекционных осложнений у женщины. Контрольный мазок после курса терапии поможет оценить эффективность проведенного лечения. Уменьшение процента молочнокислых бактерий и увеличение количества патогенных микробов – один из признаков воспаления. Наличие воспаления подтверждается также большим количеством лейкоцитов – клеток- защитников, ведущих борьбу за здоровье.
Для оценки состояния микрофлоры влагалища врачи используют понятие «степень чистоты». Таких степеней – четыре.
Первая характеризует оптимальное состояние: в микробном «пейзаже» преобладают лактобактерии, кислотность среды нормальная, признаков воспаления нет. При четвертой степени отсутствуют лактобактерии, много болезнетворных микробов, выражены признаки воспаления, из кислой среда превращается в щелочную. Вторая и третья степени –промежуточные между первой и четвертой. При выборе лечения врач будет ориентироваться на общее состояние беременной женщины и результаты обследования мазка. Конечно, он выберет тот метод лечения, который в конкретной ситуации будет безопаснее для плода.
В ситуациях, когда признаки воспаления налицо, но причина его по результатам обычных мазков не ясна, врачи могут прибегнуть к дополнительным методам исследования, например к ПЦР- диагностике по мазку.
Метод ПЦР (полимеразной цепной реакции) основан на многократном увеличении числа ДНК патогенных микробов до такого количества, при котором можно определить вид возбудителя заболевания даже в том случае, если в мазке содержалось очень малое количество болезнетворных бактерий. Для проведения этого анализа необходимо специальное оборудование, поэтому сделать его можно лишь в хорошо оснащенных лабораториях. Результатам вагинальных мазков придают большое значение при госпитализации в родильный дом: если результаты отсутствуют или в них обнаруживается большое количество лейкоцитов или патогенная микрофлора, а также если результаты получены более 40 дней назад, беременную госпитализируют во II родильное отделение, предназначенное для женщин с инфекционными заболеваниями и патологией беременности, которое есть во всех роддомах. Конечно, беременная женщина имеет полное право отказаться от взятия мазка из влагалища: этот анализ, как и все остальные, проводится добровольно. Но практика показывает: все будущие мамы хорошо понимают, что обследование проводится в их интересах и определяет их здоровье, исход родов и здоровье новорожденного.
источник
У некоторых пациентов дерматовенеролога, предложение сдать мазок из ануса вызывает недоумение и негативную реакцию.
Однако это исследование предоставляет ценную информацию о составе флоры у анального отверстия. И помогает найти ректальные формы гонореи и других ЗППП. К тому же его легко сдать, а результат можно получить в день обращения.
Теоретическое обоснование необходимости мазка из заднего прохода, который в медицинской терминологии называется «ректальный мазок», очень простое:
- Многие венерические инфекции поражают половые органы и прямую кишку.
- Для многих случаев воспаления гениталий, источником микробной флоры становится анальная область.
- Часто встречаются пациенты, зараженные возбудителями заболеваний, передающихся половым путем (ЗППП), у которых патология локализована только в прямой кишке.
Поэтому не стоит удивляться, кода после осмотра врач дерматовенеролог назначает мазок из ануса. Специалист это делает для того, чтоб выявить все очаги венерических инфекций в организме. Особо актуален такой метод при обследовании людей, практикующих анальные связи.
Как и любой другой, мазок из ануса берется с целью получения биологического материала. То есть эпителия кишки, слизи с ее поверхности. В котором затем целенаправленно ищут признаки патологии и патогенные микроорганизмы.
В клинической практике применяются всего три методики, которые могут использоваться для обработки собранного материала:
- Мазок из ануса на флору для микроскопии. Позволяет обнаружить признаки воспаления, иногда – найти патогенные микроорганизмы (гонококков, кандид).
- Мазок из ануса на полимеразно-цепную реакцию. Методом ПЦР в правильно собранном материале можно найти возбудителей любых ЗППП.
- Мазок из ануса на культуральное исследование. Собранную пробу сеют на специальные питательные среды и культивируют до начала роста колоний.
Отсюда видно, что так называемый «мазок из жопы» – весьма и весьма ценный анализ. Так как с его помощью можно найти причину острого или хронического воспаления прямой кишки. А иногда – и половых органов.
Общий алгоритм проведения мазка из ануса достаточно прост:
- Накануне проведения мазка нужно опорожнить прямую кишку, требуется ли при этом клизма – решает врач.
- Берется зонд со стерильным ватным тампоном на конце и вводится на 2,5-3,5 см вглубь ануса.
- Круговыми движениями вращается на 360 градусов и аккуратно извлекается.
- Тампон с зондом помещается в стерильную пробирку, не касаясь ее стенок и передается в лабораторию на исследование.
Такая процедура проводится, когда предполагается микроскопия или посев материала (на гонорею, хламидии, трихомонады). В случае, если необходимо исследование ПЦР, то вместо тампона применяется специальная щеточка.
Затем она помещается в пробирку с транспортной средой и отправляется в лабораторию. Диагностические случаи бывают разные. Так что подробные рекомендации, как подготовиться к мазку из ануса, лучше заранее узнать у врача дерматовенеролога, к которому решили обратиться.
источник
Выпадением прямой кишки (ректальным пролапсом) называется патология, при которой слизистая кишки выпадает за пределы анального отверстия. Выглядит данное состояние, как выпячивание в виде тёмно-красной опухоли, расположен
Процесс может происходить из-за того, что мышцы таза слабее, чем должны быть, повышено давление внутри брюшины. Также существуют и другие причины, которые провоцируют заболевание.
- Запоры, которые длятся часто и долгое время.
- Воспалительные процессы, например, геморрой.
- Изменения в части пищеварительного тракта, которые появляются с возрастом.
- Хирургическое вмешательство.
- Травмирование мышц заднепроходного отверстия в процессе тяжёлых родов.
Заболевание может протекать в три этапа. На начальных стадиях часть пищеварительного тракта, а именно его конечная часть, может выпадать только при дефекации, после чего она возвращается на своё место. На втором этапе развития патологии кишка выпадает из-за сильных физических нагрузок. Последняя стадия характеризируется выпадением, которое происходит даже при минимальных нагрузках.
В качестве самых первых проявлений выступают частые запоры. У беременной могут возникать боли тянущегося характера в области таза. С развитием болезни может развиться недержание кала, сопровождаемое поносами и газами. При прогрессировании патологии прямая кишка начинает выпадать во время кашля, ходьбы, других незначительных нагрузках. Будущая мама постоянно чувствует дискомфорт, боли. Начинают появляться кровяные, слизистые выделения.
При частом повторении процесса повреждается слизистая оболочка. Для этого периода характерны такие основные симптомы, как:
- небольшие кровотечения, которые происходят очень часто;
- появление язв, которое сопровождается воспалительным процессом;
- анальный зуд.
Обследование осуществляется врачом-проктологом. Он осматривает задний проход будущей мамы во время натуживания. Зачастую в данном случае видна часть прямой кишки. Проводится пальцевое исследование для того, чтобы определить точное состояния стенок кишечника. Также используется колоноскопия и ректороманоскопия. Такие методы позволяют выявить другие неблагоприятные процессы, которые происходят в прямой кишке. Исследования, проводимые визуально, предоставляют возможность поставить точный диагноз.
Заболевание может протекать с осложнениями, если его вовремя не диагностировать и не лечить. Для него характерны такие последствия, как:
- ущемление кишки, возникающее при неправильном или несвоевременном вправлении (сосуды крови пережимаются, что приводит к отёку, отмиранию тканей кишечника, образованию язв);
- острая непроходимость кишечника возникает в том случае, если вместе с прямой кишкой выпадает тонкий кишечник;
- перитонит, требующий оперативного вмешательства.
В большинстве случаев заболевание не несёт большой опасности не для будущей мамы, не для плода. При правильно подобранном лечении исход благоприятный.
Поначалу будущая мама может самостоятельно вправлять прямую кишку. Однако, это можно делать только в том случае, если имеются соответствующие познания. Лучше обратиться за помощью к доктору. Он сможет поставить диагноз и назначить правильное лечение. Самостоятельные действия могут только усугубить состояние.
Любое лечение выпадения прямой кишки у будущих мам требует особого подхода. Во время беременности используется консервативная терапия. Прямая кишка может вправляться врачом. Для облегчения состояния им назначаются препараты с успокаивающим и заживляющим эффектом.
При хирургическом лечении можно полностью устранить заболевание, однако недержание кала устранить получается только в половине случаев. Оно проводится уже после родов. Врачом может назначаться пресакральная ректопексия. Это операция, в процессе которой специалист укрепляет связки, которые поддерживают прямую кишку в тазу. Она достаточно большая, так как доступ осуществляется через живот. Если поставлен диагноз недержания кала, то параллельно укрепляются мышцы и связки заднего прохода.
У беременной заболевание может сопровождаться опущением промежности, что приводит к недержанию мочи. В этом случае подобное состояние лечится совместно с гинекологом. При наличии язв доктором могут назначаться такие местные средства, как:
Если язвы не заживают, то может применяться криотерапия, фотокоагуляция. Такие методы имеют эффект заживления, так как от язв остаются только рубцы.
Специфических профилактических мер не существует. Будущей маме следует соблюдать личную гигиену. Следует вовремя устранять причины, которые приводят к выпадению прямой кишки, например, запоры. Также должны лечиться все воспалительные процессы, которые проходят в желудочно-кишечном тракте. Будущая мама должна вовремя встать на учёт в женскую консультацию. Лучше, если она регулярно будет осматриваться гинекологом, сдавать анализы.
источник
Мазок из попы является диагностической процедурой, которая не вызывает никаких болевых ощущений. Полученные результаты такого обследования дают возможность выявить патологические процессы, которые протекают в организме. Взятие образца на анализ может быть рекомендовано как взрослому человек, так и ребенку. В большинстве случаев диагностика доставляет моральный дискомфорт, поэтому современная медицина стала разрешать осуществлять забор материала самостоятельно, при условии соблюдения всех инструкций. Если есть сомнения относительно того, получится ли самостоятельно собрать необходимый материал для лаборатории, лучше доверить данную процедуру медицинскому работнику.
Такой анализ зачастую назначается детям перед посещением общественного бассейна, поездкой в лагерь или накануне учебного года. При таких обстоятельствах данное мероприятие осуществляется с профилактической целью, но мазок на энтеробиоз может быть назначен в качестве диагностики при наличии симптомов, указывающих на заражение кишечными паразитами.
Мазок из попы может быть рекомендован при следующих симптомах:
- Нарушение работы органов пищеварения. У пациента могут наблюдаться запоры или диарея. Периодические боли в животе нередко сопровождаются громким урчанием. Могут появляться приступы тошноты и рвоты.
- Зуд в области анального отверстия. Неприятная симптоматика развивается вечером или ночью. Данный факт обусловлен тем, что самки остриц подползают к анальному отверстию для откладки яиц именно в вечерние часы.
- Повышенная утомляемость, головные боли и раздражительность. Глисты способны влиять не только на органы пищеварения, но и на работу нервной системы.
- Кожные реакции. Иммунная система начинает агрессивно реагировать на белок, что часто приводит к появлению кожной сыпи, крапивницы, волдырей и прочих реакций со стороны эпидермиса. Кроме покраснений и сыпи, ребенка может беспокоить сильный зуд в месте кожного поражения.
Кроме детей, данный анализ назначают:
- женщинам в период планирования беременности и уже во время вынашивания ребенка;
- людям, род деятельности которых связан с пищевой промышленностью;
- больным, поступающим на стационарное лечение;
- пациентам, которые прошли курс противопаразитарного лечения, в целях подтверждения успешной терапии.
Мазок на энтеробиоз у детей, как и у взрослых, не требует особых подготовительных работ. Не накладывается ограничение на питание и не требуется опорожнения кишечника перед взятием образца на исследование. Но чтобы получить максимально достоверные результаты, все же придется выполнить некоторые условия.
Брать мазок лучше всего после ночного отдыха
Мазок на энтеробиоз рекомендуется брать после ночного отдыха. Сразу после пробуждения нельзя опорожнять кишечник или мочиться, а также подмываться. В противном случае результат анализа будет искажен.
Для забора материала потребуется купить в аптеке специальный набор. Он бывает 2 видов. В одном наборе имеется предметное стекло и клейкая лента, а во втором — стерильный контейнер и ватная палочка.
Не рекомендуется использовать для взятия образца обычную вату, намотанную на стержень, или брать анализ при помощи канцелярского скотча.
Обязательным условием правильного взятия мазка на энтеробиоз являются чистые руки. Их тщательно моют с мылом и надевают медицинские перчатки.
Забор материала на анализ не требует много времени. Весь пресс занимает меньше минуты. После того как будет получен необходимый образец, его сразу нужно отправить в лабораторию на исследование.
После завершения всех подготовительных мероприятий ребенку, которому необходимо сдать анализ, нужно будет лечь на живот или наклониться вперед (положение стоя). Он должен руками развести ягодицы в стороны, чтобы облегчить работу человеку, который берет образец. Если ребенок еще маленький, то родителям придется самостоятельно справиться с этой задачей.
В случае если был приобретен набор с ватной палочкой, мазок берут с перианальных складок. Для этого потребуется обвести по кругу анальное отверстие той стороной палочки, с которой накручена вата. После этого инструмент сразу помещают в стерильный контейнер, подписывают и отправляют в лабораторию.
Другой способ взятия мазка начинают с того, что берут из набора клейкую ленту и липкой стороной прикладывают к анальному отверстию, а затем приклеивают на предметное стекло. Нужно стараться не касаться руками липкой стороны.
Взятие мазка ватной палочкой
Иногда может попасться комбинированный набор, в котором есть шпатель для взятия мазка и предметное стекло. В таком случае шпателем берут образец для анализа, а затем переносят его на стекло.
Завершающий этап процедуры заключается в том, чтобы выбросить перчатки, еще раз вымыть руки и отправить анализы в лабораторию.
Несмотря на то что в большинстве случаев диагностика проводится с целью выявления кишечных паразитов, с ее помощью можно определить наличие лобковых вшей, дизентерию и некоторые урогенитальные инфекции.
В случае получения положительного результата исследования, то есть когда наличие глистов подтверждается, пациенту назначается соответствующий терапевтический курс. Профилактическое лечение предстоит пройти всем членам семьи зараженного, даже если их анализы были отрицательными.
Когда лабораторный анализ не находит никаких патологических отклонений, но симптомы глистной инвазии присутствуют, рекомендуется провести повторное исследование через 1-2 недели. Считается, что подлинность результатов анализов подтверждается только после 3 раза сдачи мазка. Дело в том, что кишечные паразиты могут находиться в стадии миграции, поэтому их не всегда можно выявить таким способом, если организм еще несильно заражен.
источник