Начнем разговор с белков. Это вещества, состоящие из аминокислот — соединений, в состав которых входит азот. Всего аминокислот 150, в составе пищи содержатся только 20, большую часть из них организм человека может синтезировать сам, но образование некоторых невозможно, они поступают к нам только в готовом виде из пищи. В связи с этим данные аминокислоты называют незаменимыми, или эссенциальными. Их восемь: валин, изолейцин, лейцин, лизин, метионин, треонин, триптофан и фенилаланин (см. таблицу N° 15). Если в пище этих аминокислот недостаточно, нормальное развитие и жизнедеятельность организма нарушаются. Есть и особая незаменимая аминокислота — гистидин.
Заменимые аминокислоты могут вырабатываться внутри организма при достаточном поступлении с пищей других аминокислот .
Белки строятся из различных комбинаций аминокислотных остатков, которые могут многократно повторяться в самых разных сочетаниях, что приводит к их огромному разнообразию.
Аминокислоты используются для построения наших собственных, специфичных для человека, белков. Порядок соединения аминокислот в молекуле белка обусловлен генетически и определяет его свойства.
Аминокислота
Из белков в дальнейшем строятся все клетки организма, ферменты, гормоны, гемоглобин и множество других необходимых нам веществ. Достаточно сказать, что из белков состоит 20% всего человеческого тела. Не содержат белки у здорового человека только моча и желчь.
Функции белков можно перечислять долго. Они участвуют в обеспечении всех биохимических реакций, являясь их ускорителями (катализаторами, ферментами), входят в состав сократительных структур мышц, регулируют функции всех органов путем гормонального воздействия на них, обеспечивают транспорт питательных веществ (один из самых известных транспортных белков — гемоглобин), являются важнейшей частью иммунной системы — белковую природу имеют иммуноглобулины, интерфероны обеспечивают пластические (строительные) потребности организма — из них строятся мембраны клеток и многие внутриклеточные структуры.
Я наверняка что-то упустила, потому что в организме нет ни одной клетки, которая обошлась бы без белка.
Естественно, что при недостатке в рационе белков происходит снижение функций всех органов и систем: ухудшается иммунитет, замедляется рост, снижается масса тела за счет уменьшения объема мышц, нарушается пищеварение, падает гемоглобин (что бывает первым признаком белковой недостаточности у вегетарианцев), ухудшается память, резко снижается общая работоспособность.
При этом надо помнить, что белки не вырабатываются в организме из жиров и углеводов и откладываются про запас в очень небольших количествах (в виде альбуминов крови).
Избыток полученных с пищей белков пойдет на образование мочевины, которая будет либо выводиться с мочой, либо трансформироваться в мочевую кислоту, откладывающуюся в суставах.
Часть молекулы белка, от которой отщеплен азотистый остаток, превратится в жир и увеличит жировые запасы, некоторое количество (очень маленькое) пойдет на синтез глюкозы. Другая часть лишних белков усилит гнилостное брожение в кишечнике и развитие метеоризма, а также вызовет рубцовые, а потому необратимые изменения в ткани печени и почек.
Значит, с одной стороны, поступление белков с пищей должно быть достаточным и регулярным, а с другой — не чрезмерным. Очевидно, что суточный рацион нужно весьма строго сбалансировать по белкам, причем не только людям, страдающим диабетом, но и всем остальным, в том числе здоровым.
Потребность взрослого человека в белках может быть разной и зависит от пола, возраста, физической активности, состояния здоровья, а также от физиологического состояния (например, она повышается во время беременности).
В среднем суточная потребность в белках составляет 0,8-1,2 г на 1 кг нормального (такого, каким он должен быть для данного роста и пола) веса. У детей процессы строения клеток идут более интенсивно, чем у взрослых, поэтому потребность на 1 кг веса у них выше – до 1,5-2 г в сутки. При этом речь идет о белках, имеющих высокую биологическую ценность и усваиваемость.
Биологическая ценность белка — это качество пищевого белка, которое определяется его аминокислотным составом: есть ли в нем незаменимые аминокислоты, сколько их, каково их соотношение с заменимыми. Наиболее полно представлены аминокислоты в животных белках — молоке, мясе, яйцах. Большинство растительных белков недостаточно «укомплектовано» незаменимыми аминокислотами, поэтому строгое вегетарианство часто приводит к болезням, связанным с дефицитом белка Наряду с этим ценность белка определяется его усваиваемостью.
Белки молока, мяса и особенно яиц усваиваются на 95—97%, в то время как большинство растительных белков — только на 70—80%. Оптимальным вариантом белкового питания считается сочетание продуктов растительного и животного происхождения, поскольку именно тогда получается максимально полноценная комбинация, удовлетворяющая потребности организма во всех аминокислотах.
Людям, страдающим диабетом, следует помнить о том, что белки обладают некоторым гликемическим эффектом: небольшая часть белков, поступивших с продуктами питания, все-таки преобразовывается в глюкозу.
Одним из самых ценных растительных белков является соевый. В нем содержится много незаменимых аминокислот, которые хорошо усваиваются. Введение их в рацион дает возможность снизить жировую нагрузку и уменьшить количество калорий. Среди животных белков самый легкоусваиваемый содержится в яйцах, причем наиболее богата белком именно желтая их часть, а не белая.
источник
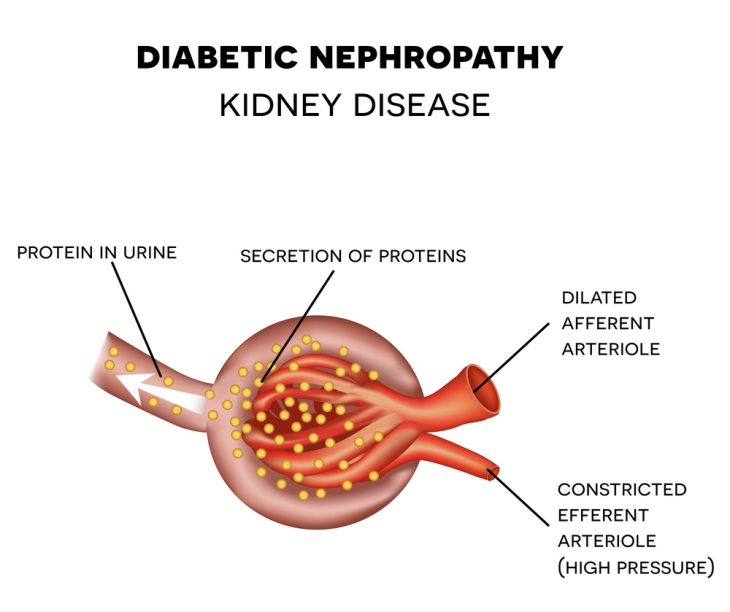
При сахарном диабете пациенту рекомендуется раз в полгода сдавать анализы мочи – общий и на наличие белка (анализ на протеинурию и тест на микроальбуминурию). Эти исследования позволяют определить состояние почек, которое нарушается у 20-40 % пациентов с таким диагнозом. В этой статье мы ознакомим вас с причинами появления белка в моче при сахарном диабете, стадиями диабетической нефропатии и основными принципами ее лечения.
При выявлении белка в моче больному проводится коррекция лечения и рекомендуется уделять больше внимания состоянию почек и сосудов. Это объясняется тем, что положительный тест микроальбуминурии указывает на начало развития одного из самых опасных последствий сахарного диабета – диабетической нефропатии. На самой поздней ее стадии в анализе мочи уже определяется белок. Такое двухстороннее повреждение почек приводит к снижению их функций. Как правило, оно развивается на протяжении многих лет, и его проявления во многом зависят от стадии заболевания.
Пока ученые не определили точного механизма развития диабетической нефропатии, приводящей к появлению белка в моче. Основными теориями механизмов ее развития являются:
- Метаболическая. Она заключается в версии, что длительное повышение уровня глюкозы в крови способствует началу ряда биохимических нарушений, вызывающих повреждение тканей почек.
- Гемодинамическая. Предполагается, что длительная гипергликемия провоцирует повышение давления в клубочках почек (т. к. глюкоза постоянно «тянет» за собой много жидкости). В результате скорость клубочковой фильтрации замедляется и окружающая клубочки мембрана и ткани начинают утолщаться. При этом процессе происходит вытеснение капилляров из клубочков, и они перестают функционировать. Оставшееся количество клубочков хуже фильтрует кровь и в результате в мочу «просачивается» белок крови. Со временем в почках разрастается соединительная ткань, приводящая к постоянному ухудшению их фильтрационной способности.
- Генетическая. Предположения ученых основываются на наличии генетических предрасполагающих механизмов, которые запускаются под воздействием гемодинамических и обменных нарушений, характерных для такого заболевания, как сахарный диабет.
Вероятнее всего, появление белка в моче провоцируется всеми механизмами, изложенными в трех теориях.
Выделяют следующие стадии диабетической нефропатии:
- Асимптоматическая – у больного отсутствуют симптомы, а показатели уровня микроальбумина в моче не более 30 мг/сут. В начале этой стадии на нарушение функционирования почек могут указывать признаки ускорения скорости клубочковой фильтрации, гипертрофия почек и увеличение почечного кровотока.
- Начальные структурные изменения – кроме признаков предыдущей стадии, у больного появляются первые изменения в структуре клубочков почек (капилляры утолщаются, мезангиум расширяется).
- Пренефротическая – показатели уровня микроальбумина повышаются (30-300 мг/сут.), но белка в моче нет (у больного могут присутствовать только эпизодические и незначительные случаи протеинурии), фильтрация в клубочках и кровоток остаются в норме (или повышены), появляются эпизоды повышения показателей артериального давления.
- Нефротическая – в моче постоянно выявляется белок, иногда – цилиндры и кровь. Артериальная гипертензия становится стойкой, у больного появляются отеки, развивается анемия, повышается СОЭ, уровень холестерина и другие показатели крови. В моче показатели уровня креатинина и мочевины находятся в пределах нормы или немного повышены.
- Нефросклеротическая (или уремическая) – в крови наблюдается выраженное повышение уровня креатинина и мочевины из-за резкого снижения концентрационной и фильтрационной функции почек, белок в моче присутствует постоянно. У больного наблюдаются постоянные и значительные отеки и выраженная анемия. Артериальное давление становится постоянно и значительно повышенным. В крови повышен уровень глюкозы, но в моче она не выявляется. На этой стадии может снижаться потребность в введении инсулина из-за снижения уровня сахара в крови. Стадия завершается развитием хронической почечной недостаточности.
При развитии почечной недостаточности у больного появляются следующие симптомы:
- частая вялость;
- зуд кожи;
- головная боль;
- металлический привкус во рту;
- запах, напоминающий запах мочи, изо рта;
- рвота;
- диарея;
- одышка при минимальных нагрузках и в покое;
- частые спазмы или судороги ног (чаще вечером);
- утрата сознания и кома.
Диабетическая нефропатия является тяжелым осложнением, и белок в моче появляется только на поздних ее стадиях, когда затормозить процесс ее развития уже сложно. Именно поэтому при сахарном диабете для выявления ее начала должны применяться специальные тесты на микроальбуминурию. В норме содержание микроальбумина в моче не должно превышать 30 мг/сут.
Постоянное выявление протеинурии указывает на нарушение фильтрации в 50 % почечных клубочкоов, которое обусловлено их необратимым склерозированием. Как правило, стадия микроальбуминурии развивается через 5 лет после выявления сахарного диабета, а стадия протеинурии – спустя 20-25 лет.
До развития пренефротической стадии больному рекомендуется профилактический прием препаратов ингибиторов АПФ даже при отсутствии артериальной гипертензии. Эти лекарственные средства позволяют не только устранить гипертонию, но и устраняют внутриклубочковую фильтрацию.
Начало лечения диабетической нефропатии начинают при развитии пренефротической стадии. Больному рекомендуется:
- скорректировать диету путем ограничения потребления белков;
- принимать препараты ингибиторов АПФ;
- провести коррекцию дислипидемии путем соблюдения диеты с ограничением жиров.
При развитии нефротической стадии лечение заключается в следующих мероприятиях:
- низкобелковая диета;
- диета с ограничением жиров и соли;
- прием ингибиторов АПФ;
- прием препаратов для снижения уровня жиров в крови: статины, липоевая и никотиновая кислота, Пробукол, Фенофибрат и др.
На нефротической стадии у больного может снижаться уровень сахара в крови. Именно поэтому ему следует чаще контролировать ее уровень.
При развитии нефросклеротической стадии к мероприятиям, назначаемым на нефротической стадии, добавляют:
- мероприятия по профилактике остеопороза (прием витамина D3);
- лечение анемии;
- решение вопросов о необходимости назначения методик гравитационной хирургии крови (перитонеальный диализ или гемодиализ) и выполнения трансплантации почки.
Больной с сахарным диабетом должен регулярно наблюдаться у эндокринолога и сдавать анализы мочи и тест на микроальбуминурию. При необходимости врач может назначить консультацию у нефролога, уролога и проведение УЗИ почек и других лабораторных и инструментальных исследований.
источник
Сахарный диабет – серьезное заболевание, которое приводит к различным осложнениям. Почему белок в моче при диабете? Очень часто данное нарушение провоцирует поражение почек и их сосудов. Сопровождается патология выраженной симптоматикой и возникает в результате различных причин. Самым распространенным фактором, который свидетельствует о прогрессировании, считается белок в моче при сахарном диабете. Если пациент откажется от своевременной терапии, то это приведет к хронической почечной недостаточности, поражению глаз и периферических нервов. Самостоятельное лечение должно быть полностью исключено, так как это может негативно сказаться на общем состоянии.
Если у пациента будет диагностироваться диабет и нарушение функциональности почек, то это может привести к общему сбою в работе организма. В данном выделительном органе существуют клубочки, которые помогают очистить плазму. После этого она проходит через канальцы, при этом полезные компоненты возвращаются обратно в кровообращение. Все вредные элементы остаются в данном выделительном органе, после чего попадают в мочевой пузырь и выводятся. Такой процесс наблюдается в здоровом организме и при не нарушенной функциональности почек.
Если у пациента диагностируется диабет, то на начальной стадии заболевания данный процесс будет в несколько раз ускорен. При быстрой фильтрации будет происходить изнашивание почек.
Почки при сахарном диабете уже на первой стадии заболевания изменяются. Наблюдается утолщение стенки и всех поверхностей органа. Как следствие, можно наблюдать уменьшение количества сосудов внутри клубочков. Перечисленные нарушения приводят к тому, что со временем из организма будет выводиться все меньше жидкости, а объем очищаемой крови снизится.
Необходимо помнить, поражение почек при сахарном диабете выявить сразу очень сложно. Данное нарушение может протекать в хронической форме на протяжении длительного времени. Проявляется оно, когда заболевание достигнет высшей степени развития, и дополнительные клубочки не будут справляться со своей основной функцией. При острой форме прогрессирует быстро, затрагивая и иные органы. Обнаружить поражение поможет общий анализ мочи при сахарном диабете, а также исследование крови.
На первой стадии заболевания пациент не всегда может заметить нарушения, поэтому рекомендуется регулярно проходить обследования и сдавать все необходимые анализы. У здорового человека присутствует небольшое количество белка в моче. При сахарном диабете при нефропатии количество данного элемента резко увеличивается, но на первой стадии заметить разницу сложно. Поэтому стоит пройти полное обследование.
Также нужно помнить, что повышение показателей происходит в результате большой физической активности. Чтобы подтвердить развитие отклонения, нужно провести повторное обследование, которое заключается в сборе суточной мочи.
Белок в моче при сахарном диабете определяется раньше, нежели в крови. Поэтому, если выявить нарушение своевременно, заболевание поддается качественному лечению и не приводит к осложнениям. Если патология была выявлена уже на основании анализов крови, то прогноз будет отрицательным и терапия проводится только в качестве поддержания нормального состояния пациента. Полного излечения в такой ситуации добиться не получится.
При сахарном диабете наблюдается и нарушение работы надпочечников, происходит выработка гормонов, которые противоположны инсулину, диагностируется это на первой и второй стадии диабета. Также у больного присутствуют и внешние признаки, на которые рекомендуется обратить внимание: быстрое повышение массы тела, частое посещение туалета, жажда, сухость слизистой поверхности ротовой полости, слабость и интенсивное потоотделение.
Чтобы диагностировать почечную недостаточность, необходимо провести тщательное обследование. Пациенту рекомендуется сдать кровь, чтобы определить ее состав, и мочу. Также специалисты определяют скорость клубочковой фильтрации. Если будут выявлены отклонения от нормы, то ставится диагноз и назначается лечение белка в моче при сахарном диабете.
Если проигнорировать данное нарушение в организме, то это приведет к серьезным и необратимым последствиям, даже летальному исходу. Самостоятельная терапия в таком случае малоэффективна, даже опасна. Почечная недостаточность на любой стадии сопровождается выраженной симптоматикой:
- Повышенная слабость.
- Частая цефалгия.
- Рвотные позывы и диарея, часто наблюдаются эти два состояния одновременно.
- Зуд по телу.
- Привкус металла в ротовой полости.
- Неприятный запах при выдохе.
- Одышка при повышенной физической активности.
- Судороги в нижних конечностях.
- Частые обмороки.
Вышеперечисленная симптоматика свидетельствует, что в организме присутствует повышенное количество белка в моче при сахарном диабете, а также накопились отходы азотистых компонентов.
Данное исследование является обязательным для каждого пациента. Моча помогает определить изменения, происходящие в организме, как при сахарном диабете первого типа, так и второго. Проводится не только общий анализ, но и по Нечипоренко, суточное исследование и трехстаканная проба.
На какие показатели при общем анализе мочи обращают внимание?
- Цвет, прозрачность, осадок.
- Кислотность.
- Удельный вес.
- Белок, сахар, ацетон. Данные показатели могут говорить о нарушениях и заболеваниях, протекающих в организме. Также они выступают как показатели осложнения диабета.
- Осадок в моче при использовании микроскопической техники. Помогает выявить воспалительный процесс в мочевыделительной системе.
Анализ мочи по Нечипоренко и иные исследования рекомендуется назначать пациентам, которые уже страдают от сахарного диабета, а также находятся в стационаре. Помогает он оценить уровень воспалительного процесса и состояние почек.
Пациентам рекомендуется сдавать анализы при нарушении нормального состояния или при отклонениях, которые были выявлены ранее в анализах мочи и крови. Также стоит пройти дополнительное обследование, если:
- У пациента присутствует нарушение, связанное с углеводным обменом.
- Сахарный диабет развивается на протяжении длительного времени.
- Присутствуют симптомы декомпенсации сахарного диабета, то есть отмечаются неконтролируемые колебания уровня сахара, нарушения массы тела, уменьшается работоспобность, нарушения физической активности и нагрузки, проблемы с сознанием.
Необходимо понимать, что анализ мочи можно сдавать не только, когда в организме развивается заболевания, но и в качестве профилактики патологий, так как своевременно выявленное отклонение намного легче устранить и полностью исключить различные осложнения. В любом случае, чтобы оценить состояние, рекомендуется проконсультироваться со специалистом.
Чтобы получить достоверные результаты анализов нужно придерживаться всех рекомендаций специалиста. Для точного определения нарушений, а также белка в моче при сахарном диабете стоит перед сдачей исключить прием диуретиков и иных препаратов, которые могут повлиять на состав данного биологического материала. Если сделать это невозможно, то об этом предварительно необходимо сообщить своему лечащему врачу. Советуют полностью отказаться от приема продуктов, которые могут повлиять на цвет мочи, например, от свеклы. Также рекомендуется придерживаться бессолевой диеты.
Перед тем как собрать утреннюю порцию мочи, нужно предварительно вымыть половые органы и тщательно протереть кожу. Сбор проводиться в стерильную посуду. Для исследования понадобится не более 50 мл мочи. Доставить материал в лабораторию нужно в течение 2 часов после сбора.
Если пациенту будет назначен не общий анализ, то нужно помнить, что каждое исследование имеет свои особенности сбора и подготовки, поэтому рекомендуется предварительно уточнять все нюансы у специалиста.
Если у пациента было своевременно выявлено заболевание и проводится интенсивная восстанавливающая терапия, то показатели исследования приближены к нормам или отклонения будут незначительными. Поэтому стоит помнить, что нормальные показатели не могут исключать прогрессирование сахарного диабета. В такой ситуации рекомендуется всем каждые полгода проходить обследования и контролировать общее состояние организма.
Нормативные показатели общего анализа мочи:
- Цвет: желтый, слегка темно-желтый. При заболевании происходит обесцвечивание мочи или, наоборот, наблюдается ее интенсивный окрас.
- Прозрачность: прозрачная. При нарушении и воспалительном процессе в мочевых путях наблюдается помутнение.
- Запах: нерезкий. При заболевании появляется выраженный запах ацетона.
- Кислотность: от 4 до 7. При заболевании отметка может опускаться ниже 4.
- Плотность: 1,012-1,022. При заболевании – менее 1,010 или более 1,030.
- Белок: отсутствует или до 0,033 г/л. При нарушениях определяется.
- Глюкоза: отсутствует. При патологии отмечается параллельно и в крови около 10 ммоль/л.
- Кетоновые тела, ацетон, билирубин, уробилиноген, соли: отсутствуют. При диабете присутствуют, но не являются отличительным признаком
Также специалисты обращают внимание и на иные вспомогательные показатели, но они могут присутствовать и при воспалительных процессах мочевыделительных путей, например грибы и бактерии.
Если у пациента наблюдается повышенный белок в моче, то стоит немедленно приступить к лечению, которое будет зависеть от причин появления данного компонента. Чтобы терапия была эффективной, рекомендуется проводить несколько обследований. Это необходимо для того, чтобы исключить ошибки диагностики и несоблюдение правил личной гигиены.
Лечение белка в моче имеет симптоматический характер. То есть в первую очередь специалист будет стараться устранить неприятные признаки, чтобы облегчить общее состояние пациента. Также для избавления от нарушения рекомендуется составить правильную методику лечения основного заболевания.
При воспалительном процессе специалист рекомендует принимать противовоспалительные лекарственные средства, антибиотики. Терапия не исключает прием диуретиков, стероидов, иммунносупрессоров, препаратов, контролирующих артериальное давление и содержание глюкозы в плазме. Необходимо помнить, что при любых нарушениях функциональности почек у пациента параллельно возникают проблемы с давлением, поэтому рекомендуется внимательно следить за своим состоянием.
Могут использоваться мочегонные сборы, которые включают в состав чабрец, ромашку, полевой хвощ, березовые почки и листья брусники. Также при заболеваниях почек специалист советует принимать зерна кукурузы, которые нужно заваривать и пить настой в течение дня вместо любой жидкости.
При повышенном белке в моче рекомендуется включить в рацион больше фруктов, овощей, а также зерновых и бобовых. Что касается мясных блюд, то их нужно исключить или употреблять только постные сорта. Самым оптимальным вариантом считается курица, не стоит забывать и про рыбу.
Желательно ограничить потребление соли и жира. Пить лучше всего обычную воду, разрешается и негазированная минеральная вода. Алкогольные напитки полностью исключаются из рациона. Не нужно забывать, что стрессовые ситуации могут негативно влиять на повышение показателей белка, поэтому больше отдыхайте.
Обязательно под контролем должен быть вес, пациентам рекомендуется придерживаться диеты не только на период терапии, но и после. Все вышеуказанные рекомендации помогут исключить серьезные заболевания, их осложнения, а также ограничить прием препаратов. Чтобы убедиться, что терапия и профилактические мероприятия были эффективными, стоит регулярно сдавать анализы и проходить внеплановые обследования.
источник
Диабет может привести к преждевременной смерти или сделать вас инвалидом. Регулярно сдаваемые анализы при сахарном диабете своевременно выявят развивающиеся осложнения. Оценить эффективность проводимой терапии и скорректировать лечение в нужную сторону помогут анализы при диабете.
Современные методики позволяют определить значительное количество показателей, характеризующих состояние здоровья человека. Мы рассмотрим, какие анализы сдают на сахарный диабет, какие отклонения показателей от нормы позволяют диагностировать это заболевание.
При подозрении на скрытый диабет пациент сдает анализы, чтобы подтвердить или опровергнуть диагноз. Подробная расшифровка анализируемых показателей поможет понять, насколько далеко зашла болезнь и к каким осложнениям она привела.
Проводимые анализы на диабет позволяют решить следующие задачи:
- Оценить состояние поджелудочной железы;
- Оценить состояние почек;
- Оценить вероятность наступления инсульта/инфаркта;
- Оценить эффективность проводимых лечебных мероприятий.
Гликогемоглобин образуется в крови в результате соединения глюкозы с гемоглобином. Этот показатель помогает оценить осредненную за 3 месяца концентрацию сахара в крови. Анализ на гликогемоглобин наиболее эффективен при первичной диагностике диабета и при долгосрочной оценке результатов лечения. Специфика показателя не позволяет выявить скачки концентрации сахара.
Сдавать анализ можно независимо от приема пищи. Значение показателя, превышающее 6,5%, указывает на явное нарушение углеводного обмена – диабет.
С-пептид – белок, образующийся при генерации инсулина поджелудочной железой. Его наличие в крови является доказательством способности организма генерировать собственный инсулин.
Слишком большая концентрация С-пептида должна насторожить. Такая ситуация наблюдается при преддиабете и на ранних стадиях инсулиннезависимого диабета (Д2).
Анализ сдают утром на голодный желудок, одновременно измеряют сахар в крови.
| Сахар в крови | С-пептид | Комментарий |
| норма | повышен | Возможна инсулинорезистентность; |
| повышен | повышен | Д2 в развитии |
| повышен | понижен | инсулинозависимый диабет; запущенный Д2 |
Рекомендуется сдавать эти анализы при диабете на начальном этапе лечения. В дальнейшем можно к ним не прибегать.
Моча – индикатор, чутко реагирующий на любые сбои в работе систем организма. Вещества, выделяемые с мочой, помогают выявить начинающуюся болезнь и определить степень тяжести развившегося недуга. Подозревая диабет, при анализе мочи особое внимание обращают на показатели:
- Сахар;
- Ацетон (кетоновые тела);
- Водородный показатель (pH).
Отклонение от нормы других показателей может свидетельствовать об осложнениях, вызванных диабетом.
Однократное обнаружение тех или иных веществ в моче отнюдь не свидетельствует о наличии заболевания. Какие-либо выводы можно делать только при систематическом значительном превышении показателей мочи здорового человека.
Таблица возможного состояния показателей мочи при диабете
| Показатели | Состояние | ||||||||
| Сахар | Обнаруживают, если в крови концентрация глюкозы превышает 10 ммоль/л; глюкозурия | ||||||||
| Кетоновые тела | Их наличие указывает на декомпенсацию диабета, ацидоз; кетонурия | ||||||||
| pH | “Кислая” моча (pH Общий анализ крови и биохимия крови Кровь, циркулирующая в нашем организме, надежный источник информации о состоянии нашего здоровья. Исследование крови проводят двумя способами:
Общий анализ крови делают, чтобы получить первичную оценку состояния организма, основываясь на основных показателях:
Кровь для анализа обычно берут из пальца, можно использовать венозную кровь. Таблица возможного состояния показателей крови при диабете
Биохимический анализ крови дает достоверную оценку состояния внутренних органов и помогает врачу оценить, насколько правильно функционируют обменные процессы. При анализе исследуют:
При подозрении на диабет и при лечении диабета обязательно анализируют показатель содержания глюкозы в крови, а также ряд других показателей, свидетельствующих о развитии осложнений, связанных с сахарным диабетом Забор крови на анализ в количестве 5 -10 мл лаборант проводит из вены. Рекомендуется его делать утром натощак. Одновременно можно изучить до 20 показателей. Ферритин – белок, содержащий железо. Этот показатель позволяет оценить запасы железа в организме. Ферритин содержится в печени, селезенке и кишечнике. Как только образуется недостаток железа, ферритин отдает его организму. Если ферритина слишком мало, подозревают анемию. Повышенный уровень ферритина может наблюдаться при:
Альбумин – это белок, синтезируемый в печени. По содержанию альбумина в крови судят о состоянии белкового обмена. Основной функцией альбумина является транспортировка различных веществ в системе кровообращения, в том числе лекарственных препаратов, гормонов, токсинов. Также он отвечает за вязкость крови. Для получения достоверного результата необходимо кровь сдать утром, хорошо выспавшись. Не стоит сдавать кровь на анализ после серьезных физических нагрузок, в состоянии утомления.
Повышенное содержание альбумина может указывать на скрытый диабет. При гиперальбуминемии повышается вязкость крови, замедляются обменные процессы. Магний – это “минерал – антистресс”, обеспечивающий нормальное функционирование сердечно – сосудистой системы. В США при гипертонии обязательно проводят анализ на содержание магния в крови. У нас такие анализы не делают. Определяют содержание магния в плазме крови, но этот показатель не является достоверным. Низкий уровень магния понижает резистентность организма к инсулину и способствует развитию Д2. Пониженное содержание магния в организме может наблюдаться при неправильном питании, а также при употреблении:
Повышенное содержание магния в организме может наблюдаться при тяжелом диабетическом ацидозе. Забор крови для анализа нужно проводить утром натощак. За неделю до сдачи анализа следует отказаться от приема препаратов магния. У больных сахарным диабетом поражения сосудов, вызванные высокой концентрацией сахара в крови, могут спровоцировать такие тяжелые заболевания, как инсульт и инфаркт. Избежать этого можно. Для больных диабетом крайне важно:
На “латание» дырок в стенках кровеносных сосудов, появившихся в результате воздействия “сахарного сиропа” в крови, организм мобилизует запасы холестерина. Стенки сосудов утолщаются, теряется их эластичность, уменьшается просвет. В результате этого нарушается кровоснабжение сердца, мозга. При диабете часто наблюдаются проблемы в работе щитовидной железы. Ранняя диагностика позволяет выявить нарушение функций щитовидной железы и принять профилактические меры. Признаки, свидетельствующие о возможных поражениях щитовидной железы:
Уровень лейкоцитов в крови обычно понижен. Неправильная работа щитовидной железы провоцирует повышение уровней холестерина, липопротеина и гомоцистеина в крови. Для лечения щитовидной железы врач назначает медпрепараты. Накоплению в организме железа способствуют:
Длительная высокая концентрация железа в крови приводит к развитию гемохроматоза. При этом заболевании кожа больного покрывается пятнами бронзового цвета. Избыток железа понижает восприимчивость тканей к инсулину, может развиться инсулинорезистентность и скрытый диабет. Также железо разрушающе действует на стенки сосудов и создает благоприятные условия для развития инфаркта. Если железа в крови слишком много – нужно стать донором. Терапевтическое кровопускание избавит организм от излишков железа, способствуя восстановлению чувствительности тканей к инсулину. Липидограмма, проводимая при биохимическом анализе крови, дает возможность оценить концентрацию следующих показателей:
Показатели в совокупности позволяют оценить риск развития атеросклероза. Сам по себе холестерин может быть в норме. На риске заболевания скажется скорее разница между концентрациями ЛПВП и ЛПНП. При диабете у обследуемого пациента может наблюдаться высокий уровень триглециридов. Для анализа берут кровь утром натощак. Перед сдачей анализа следует избегать физических нагрузок и не употреблять жирную пищу. Холестерин жизненно необходим организму; без него невозможно образование половых гормонов, он восстанавливает мембраны клеток. Недостаток холестерина опасен для организма. Избыток его приводит к развитию атеросклероза. Образованию “бляшек” на стенках сосудов способствует ЛПНП, именно его называют “вредным/плохим холестерином”. ЛПВП – “хороший холестерин”, он очищает стенки сосудов от вредных бляшек. Из двух людей с одинаковым уровнем холестерина в лучшем положении находится тот, у которого уровень ЛПВП превышает уровень ЛПНП. У него больше шансов избежать развития атеросклероза. Употребление в пищу пальмового масла увеличивает в крови содержание ЛПНП. Атерогенность – способность к развитию атеросклероза. ЛПНП – атерогенный показатель, ЛПВП – антиатерогенный показатель. Коэффициент атерогенности (КА) позволяет оценить риск заболевания атеросклерозом, он рассчитывается следующим образом: КА= (общий холестерин – ЛПВП)/ЛПВП. При КА>3 высокий риск заболеть атеросклерозом. У больных диабетом высока вероятность развития сердечно — сосудистых заболеваний. Им необходимо регулярно проходить обследование и корректировать угрожающие изменения в организме при помощи терапии, назначенной врачом. Следует обязательно соблюдать рекомендации по питанию и образу жизни. Если поддерживать концентрацию сахара в крови в норме – крепкие сосуды гарантированы. Не имеет значения, сколько холестерина перемещается по сосудам, если их стенки не повреждены – “бляшки” на них образовываться не будут. Холестерин не всегда дает возможность правильно оценить сердечно – сосудистый риск. Достоверные индикаторы:
Если у диабетика нормализуется уровень сахара, эти показатели обычно приходят в норму. Этот белок, маркер воспаления, служит достоверным индикатором протекающего в организме воспалительного процесса. Его высокая концентрация может наблюдаться при сахарном диабете. Очень часто концентрация белка повышается в крови при кариесе. Основная причина развития атеросклероза – вялотекущие воспалительные процессы в организме, разрушающие сосуды. Гомоцистеин — аминокислота, образующаяся в процессе преобразования метионина. В больших концентрациях (при гипергомицистеинемии) он способен разрушать стенки артерий. Сахарный диабет, осложненный гипергомицистеинемией, сопровождается серьезными сосудистыми нарушениями, развивается нефропатия, ретинопатия и другие заболевания.
Перед анализом не употреблять кофе и алкогольные напитки, не курить. Фибриноген – белок “острой фазы”, вырабатывается в печени. Повышение его концентрации свидетельствует о наличии воспалительных заболеваниях, возможно отмирание тканей. Фибриноген способствует образованию тромбов. Липопротеин (а) относится к “вредным холестеринам”. Его роль в организме пока недоисследована. Повышенные значения этих показателей свидетельствуют о протекающем в организме воспалительном процессе. Нужно выяснять причину и лечить. У больных диабетом скрытое воспаление провоцирует развитие инсулинорезистентности тканей. При диабетической нефропатии может наблюдаться повышенный уровень фибриногена в крови. Пораженные функции почек, вызванные диабетом, можно на ранней стадии развития болезни полностью восстановить. Для этого необходимо вовремя диагностировать нарушения, проведя ряд анализов:
Высокая концентрация креатинина в крови свидетельствует о серьезном поражении почек. Наличие белка (альбумина) в моче говорит о возможных проблемах с почками. При анализе мочи обращают внимание на соотношение креатинина и альбумина. Эти анализы при сахарном диабете необходимо сдавать ежегодно. При хроническом заболевании почек и проводимом их лечении анализы сдают каждые 3 месяца. При длительном течении диабета возможна диабетическая нефропатия. Ее диагностируют при неоднократном обнаружении белка в моче. При слишком быстром снижении уровня сахара у диабетика могут наблюдаться множественные кровоизлияния в сетчатке глаза, обострение ретинопатии. Этому неприятному явлению предшествует повышенное содержание в крови IGF-1. Больные диабетом, у которых выявлена диабетическая ретинопатия, должны сдавать анализ на IGF-1 каждые 3 месяца. Если динамика показывает рост концентрации, необходимо сахар в крови снижать медленнее, чтобы избежать серьезного осложнения ретинопатии – слепоты. Если поставлен диагноз “диабет”, ежедневный многократный анализ крови на сахар должен стать привычным ритуалом для человека с этим диагнозом. Анализ удобно делать при помощи глюкометра. Частота определения уровня сахара согласовывается с врачом. Выявить скрытый диабет поможет тест на толерантность к глюкозе. Больному диабетом следует регулярно сдавать на анализ кровь и мочу, чтобы вовремя выявить начинающиеся осложнения, а также для проверки эффективности проводимых медицинских мероприятий. Врач рекомендует, какие именно анализы при диабете должен сдать пациент, регулярность их проведения и перечень показателей. источник Сахарный диабет представляет собой сложное заболевание, которое не поддается полному излечению. Однако это не значит, что человеку необходимо смириться с поставленным диагнозом и не предпринимать никаких мер. Да, вылечить диабет полностью невозможно, но контролировать его и предотвратить развитие на его фоне осложнений, вполне. Для этого требуется регулярно сдавать анализы крови, благодаря которым каждый диабетик сможет отслеживать:
При сахарном диабете рекомендуется регулярно сдавать следующие анализы:
Параллельно с этим требуется периодически проходить полную диагностику, которая включает в себя:
Данные исследования помогают выявить не только скрытый сахарный диабет, но и развитие характерных для него осложнений, например, варикозного расширения вен, снижения частоты зрения, почечной недостаточности и т. д. Данный анализ крови при сахарном диабете является очень важным. Благодаря ему можно отслеживать уровень глюкозы в крови и работу поджелудочной железы. Проводится этот анализ в 2 этапа. Первый – натощак. Он позволяет выявить развитие такого синдрома, как «утренняя заря», для которого характерно резкое увеличение концентрации глюкозы в крови в районе 4–7 часов утра. Но чтобы получить более достоверные результаты, проводится второй этап анализа – кровь сдается повторно спустя 2 часа. Показатели этого исследования позволяют осуществлять контроль за усвоением организмом пищи и процессов расщепления глюкозы. Данные исследования крови диабетикам необходимо проводить каждый день. Для этого не нужно каждое утро бежать в поликлинику. Достаточно просто приобрести специальный глюкометр, который позволит проводить эти анализы не выходя из дома. Краткое название – HbA1c. Этот анализ проводится в лабораторных условиях и сдается 2 раза в год при условии, если пациент не получает инсулина, и 4 раза в год при прохождении лечения инсулиновыми инъекциями. В качестве биологического материала для проведения данного исследования берется венозная кровь. Результаты, которые он показывает, диабетикам нужно обязательно записывать в свой дневник. При диабете 1 или 2 типа данный анализ рекомендуется сдавать каждые 3 недели. Его правильная расшифровка позволяет отслеживать эффективность проводимого лечения и развитие осложнений на фоне сахарного диабета. Проводится анализ в лабораторных условиях и для исследования берется кровь из вены натощак. При расшифровке данного анализа можно выявить нарушения в организме, которые повлек за собой сахарный диабет. Так, например, если у пациента в сыворотке крови был выявлен повышенный уровень фруктозамина, то это может свидетельствовать о наличии у диабетика проблем с почками или о гиперактивности щитовидной железы. Если же данный показатель находится в пределах ниже нормы, то это уже указывает на недостаточную работу щитовидной железы и нарушенном гормональном фоне, а также о развитии диабетической нефропатии. Общий анализ крови позволяет исследовать количественные показатели составляющих крови, благодаря чему можно выявить различные патологические процессы, происходящие на данный момент в организме. Для исследования берется кровь из пальца. При диабете 1 типа или 2 типа забор биологического материала осуществляется натощак или сразу же после еды. При помощи ОАК можно осуществлять контроль за следующими показателями:
ОАК при сахарном диабете рекомендуется сдавать минимум 1 раз в год. В случае если наблюдаются осложнения на фоне этого заболевания, данный анализ сдается гораздо чаще – 1–2 раза в 4–6 месяцев. Биохимическая диагностика позволяет выявить даже скрытие процессы, происходящие в организме. Для проведения исследования берется венозная кровь натощак. Биохимический анализ крови позволяет отслеживать следующие показатели:
Для получения более точной оценки состояния здоровья диабетика, сдавать анализ крови и мочи нужно одновременно. ОАМ сдается 1 раз в 6 месяцев и как ОАК позволяет выявить различные скрытые процессы в организме. Данный анализ позволяет произвести оценку:
Данный анализ позволяет выявить патологические процессы в почках на раннем развитии. Сдается он так: с утра человек опорожняет мочевой пузырь, как обычно, а 3 последующих порции мочи собираются в специальную емкость. В случае если функциональность почек в норме, микроальбумин вообще не выявляется в моче. Если же уже имеются какие-либо почечные нарушения, его уровень значительно повышается. И если он находится в пределах 3–300 мг/сут, то это говорит о серьезных нарушениях в организме и необходимости проведения срочного лечения. Необходимо понимать, что сахарный диабет – это заболевание, которое может выводить из строя весь организм в целом и следить за его течением очень важно. Поэтому не стоит пренебрегать сдачей лабораторных анализов. Это единственный способ держать под контролем эту болезнь. источник Сахарный диабет тип 1 относится к аутоиммунным заболеваниям и возникает из-за разрушения собственных бета-клеток поджелудочной железы. Что заставляет организм убивать свои собственные клетки, вырабатывающие инсулин? Это разрушение происходит в результате специфической иммунной реакции, направленной против собственных клеток организма. Предположение о возможной связи между употреблением коровьего молока в детстве и развитием инсулинзависимого сахарного диабета (диабета типа 1) распространилась подобно урагану после того, как газеты опубликовали статью, появившуюся в одном из медицинских журналов Канады. Доктор Ханс-Майкл Дош, профессор педиатрии и иммунологии в университете Торонто, и его коллеги предположили, что белок коровьего молока заставляет организм запускать иммунную реакцию, в результате которой разрушаются его собственные бета-клетки, вырабатывающие инсулин, что в результате и приводит к диабету. Эта гипотеза уже вызвала большой интерес: если так происходит на самом деле, то имеется неплохая возможность предотвратить развитие сахарного диабета типа 1 у некоторых детей. Ученые долго «подозревали» коровье молоко, и в своем докладе доктор Дош обосновал механизмы, при помощи которых коровье молоко является причиной развития иммуноопосредованного сахарного диабета Сразу после рождения иммунная система является отчасти неспецифичной. Она знает, какие клетки являются частью организма (собственные клетки) и какие – не являются таковыми (чужеродные клетки). Но она еще не имеет специальных иммунных клеток, способных избирательно реагировать на любого чужеродного агента в мире. Затем организм начинает вырабатывать иммунные клетки, которые позволяют ему распознавать, какие именно чужеродные клетки присутствуют в непосредственном окружении. С некоторыми из них организм будет сталкиваться снова и снова. Такое «обучение» иммунной системы происходит при помощи инфицирования бактериями или вирусами. После того, как иммунная система справится с ними, она оставляет вокруг побежденного врага еще несколько иммунных клеток, которые «изучают» его структуру. Когда в следующий раз в организм попадает точно такая же чужеродная клетка, иммунная система быстро разрушает ее еще до того, как человек заболеет. Развитие такой иммунной памяти на все инородные тела, попадающие в организм, называется становлением иммунитета. Клетки иммунной системы (Т-клетки) – разновидность белых кровяных клеток – циркулируют в организме в поисках чужеродных бактерий или вирусов. Когда Т-клетка сталкивается с таким инородным агрессором, она оповещает остальную иммунную систему, которая уничтожает его. Многие чужеродные тела, например бактерии, состоят из белков, построенных из субъединиц, называемых аминокислотами. Иммунная система распознает белки и решает, принадлежат ли они собственному организму или являются инородными. Всего существует 20 различных аминокислот, но они способны образовывать великое множество белков. Для иммунной системы недостаточно просто изучить перед атакой всю клетку целиком. Иммунная клетка «знакомится» только с частью белков перед тем, как вызвать на помощь остальные клетки иммунной команды. Эта команда включает Б-клетки, другую разновидность белых клеток крови, которые вырабатывают белки-антитела. Антитела помогают разрушать инородные клетки. Та часть инородного организма, которая стимулирует выработку антител, называется генератором антител или антигеном. Обычно, эта четко организованная система работает хорошо и наградой тому является здоровый организм. Но иногда, короткие фрагменты разных белков оказываются очень похожими. Иммунная защита, настроенная против одного белка – антигена, сталкивается с аналогичным белком и организует атаку против него. Это явление называется мимикрией. Доктор Дош и его коллеги предполагают, что такая ситуация может происходить при сахарном диабете типа 1: собственный белок, расположенный на бета-клетках поджелудочной железы, имеет несчастье быть похожим на другой белок, который признается организмом в качестве чужеродного агента. Почему иммунная атака против собственных бета-клеток возникает при употреблении коровьего молока ? Известно, что коровье молоко содержит несколько различных белков, включая так называемый коровий сывороточный альбумин (КСА). Этот белок перерабатывается в кишечнике с помощью пищеварительных ферментов. Однако, дети имеют незрелую пищеварительную систему; количественный и качественный состав их пищеварительных ферментов намного беднее, чем у взрослого, поэтому белковые цепи у них перевариваются не так активно. Иногда дефект созревания их пищеварительной системы позволяет крупным белкам (таким, как антитела к материнскому молоку) проникать прямо в кровоток. Затем этот процесс нормализуется, и обычно это случается в период между 3-мя и 12-тью месяцами жизни. Во многих научных исследованиях сравнивался образ питания детей и частота развития у них сахарного диабета типа 1. Исследование, проведенное в 1988 году в Университете штата Колорадо, показало, что дети, которые заболели сахарным диабетом, находились на грудном вскармливании более короткий срок, чем здоровые дети. Тогда исследователи предположили, что грудное вскармливание обеспечивает ребенку реальную защиту против развития у него диабета. Финское исследование, результаты которого были опубликованы в 1991 году, показало, что дети в возрасте старше 4-х месяцев, когда их переводили на смешанное вскармливание, имели меньший риск заболеть сахарным диабетом типа 1, чем дети с более ранним назначением молочных смесей. Ученые предположили, что если существует такой пищевой «провокатор» диабета, то эффект его действия проявляется в жизни ребенка достаточно рано. Таким образом, существуют некоторые факты, согласно которым возраст ребенка определяет степень риска развития сахарного диабета типа 1. По мере нормализации работы кишечника A-отрезок коровьего белка прекращает попадать сразу в кровоток, где он может быть обнаружен иммунной системой, и спровоцировать иммунную реакцию. В другом исследовании (Норвегия) ученые рассматривали взаимосвязь развития диабета и искусственного вскармливания в раннем возрасте в 12 странах. И в этом исследовании была подтверждена четкая взаимосвязь между потреблением молока и частотой развития сахарного диабета у детей: как только возрастало среднее потребление молока, это тут же отражалось на частоте развития сахарного диабета. Итак, предположение о том, что коровье молоко, даваемое маленьким детям в качестве докорма, может провоцировать развитие сахарного диабета, находит все больше подтверждений. Доктор Дош изучил данные о вскармливании 142 финских детей с впервые выявленным диагнозом сахарного диабета типа 1, средний возраст которых составлял 8 лет. Он сравнил уровни антител против коровьего молока у этих детей с уровнями антител у 79 здоровых детей и у 300 взрослых-добровольцев. Результаты сравнительного анализа уровня белков-антител против коровьего молока у детей с сахарным диабетом типа 1 и здоровых детей такого же возраста, а также взрослых доноров-добровольцев, показали, что дети с сахарным диабетом типа 1 имели в 7 раз более высокие уровни белков-антител против коровьего сывороточного альбумина, чем дети без сахарного диабета или взрослые. Большинство этих белков-антител было направлено против короткого отрезка коровьего сывороточного альбумина, состоящего из 17-ти аминокислот. Ученые назвали этот отрезок – A-отрезок. Доктор Дош выдвинул предположение о том, что у детей, которые получают коровье молоко в очень раннем возрасте, начинает формироваться иммунная реакция против A-отрезка коровьего белка. А затем уже более чувствительная иммунная система принимает один из белков бета-клетки за A-отрезок коровьего белка и «атакует» собственные клетки, принимая их за чужеродные. В результате разрушения бета-клеток и развивается сахарный диабет типа 1. Подобный сценарий развития молекулярной мимикрии не является сегодняшним открытием в области иммунологии и имеет свою долгую и славную историю в медицине. Доктор, который создал первую в мире вакцину против натуральной оспы, тоже использовал явление мимикрии. Вспомним, что эпидемия натуральной оспы во второй половине 18-го века унесла жизни миллионов людей. Но были люди, которые, переболев коровьей оспой, не заражались натуральной оспой, когда ее эпидемия приходила к ним в деревни. В 1796 году английский врач Эдвард Дженнер специально в качестве эксперимента заразил мальчика коровьей оспой. После того, как ребенок поправился, Дженнер заразил его натуральной оспой. И мальчик не заболел, – его иммунитет против коровьей оспы защитил его и от натуральной оспы тоже. Если провести аналогию, то коровье молоко можно представить в качестве натуральной вакцины, которая стимулирует иммунную систему против A-отрезка коровьего белка. В следующий раз уже обученная иммунная память найдет нечто похожее на коровий белок. Но этим белком может оказаться фермент, расположенный на поверхности или внутри бета-клетки поджелудочной железы. Теория молекулярной мимикрии в качестве причины развития сахарного диабета типа 1 уже не нова. Предполагают, что другой белок бета-клетки поджелудочной железы очень похож на аминокислотную структуру вируса Коксаки. Некоторые ученые считают, что иммунная система, обученная атаковать этот вирус, может направлять свой удар и на свои собственные бета-клетки, из-за деструкции которых возникает сахарный диабет Вернемся к коровьему молоку. Доктор Дош предполагает, что только определенные белые клетки крови человека обладают способностью обнаруживать чужеродный белок коровьего молока. В его исследовании все дети – и те, кто заболел диабетом, и их здоровые сверстники, – имели приблизительно одинаковые уровни белков-антител и против другого белка-агрессора коровьего молока. Но дети, больные сахарным диабетом типа, имели более высокие показатели антител против коровьего сывороточного альбумина и именно у них вырабатывались антитела против A-отрезка коровьего белка, которые очень редко встречаются у людей вообще. Итак, можно ли людям с отягощенной наследственностью избежать заболевания сахарным диабетом? Если мы говорим о коровьем молоке, то это возможно. Но не только из-за этого исследования. Дороти Бекер, профессор педиатрии Питтсбурга и директор центра Диабета в детской больнице утверждает, что «это еще одна веская причина, из-за которой следует воздержаться от употребления детьми коровьего молока в раннем детстве. Наше мнение – грудное вскармливание является наилучшей профилактикой многих болезней, в том числе и сахарного диабета и активно рекомендуется педиатрами. И хотя коровье молоко – это не единственная причина развития сахарного диабета типа 1, Американская Академия Педиатрии сейчас рекомендует обязательное грудное вскармливание в первые 6-12 месяцев жизни. Существует мнение, что некоторые молочные смеси могут содержать A-отрезок коровьего белка; кроме того, матери, употребляющие коровье молоко, могут передавать A-отрезок коровьего белка своим детям через свое грудное молоко. Пока еще рано говорить о какой-либо реальной первичной профилактике сахарного диабета, но такие данные позволяют с уверенностью утверждать, что сахарного диабета можно избежать. Всегда лучше предупредить сейчас, чем лечить потом. Сегодня имеется возможность поставить диагноз сахарного диабета типа 1 на доклиническом этапе. Ранняя диагностика позволяет эффективно контролировать болезнь с тем, чтобы не допустить острых метаболических нарушений. И это возможно не только при уже развившейся клинической картине, но и на «пороге» болезни. Реальная профилактика развития заболевания и прогрессирования метаболических нарушений возможна при определенных диетических ограничениях и, самое главное, при проведении адекватного самоконтроля содержания сахара в крови.. источник |