Антинуклеарные антитела — это патологические компоненты иммунной системы, ведущие к возникновению аутоиммунных заболеваний соединительной ткани, таких как системная красная волчанка, синдром и болезнь Шегрена, системная склеродермия.
Антинуклеарные антитела представляют из себя белки-иммуноглобулины, вырабатываемые защитными клетками человеческого тела (лимфоцитами). Из-за сбоя в работе иммунной системы ядра собственных клеток распознаются ею как чужеродные и вредные, что приводит к ошибочной выработке антител к разным компонентам клеточных ядер.
Всего выявлено более 190 компонентов ядра, к которым может вырабатываться патологический иммунный ответ, однако диагностическое значение имеют около 20 из них. К наиболее важным относят антитела к одно- и двуспиральной ДНК, гистонам, нуклеосомам и рибосомальному P-протеину.
Ядро содержится практически в любой клетке человеческого тела, за исключением некоторых кровяных. Оно находится внутри клетки и защищено собственной оболочкой, цитозолем и внешней клеточной мембраной. Антитела находятся во внеклеточной среде и чаще всего не могут напрямую контактировать с ядром, повреждая его. Однако при любом нарушении целостности клеточных оболочек антинуклеарные антитела, если они имеются в организме, способны связываться с компонентами ядра, образуя нерастворимые комплексы. Именно они и являются причиной возникновения разнообразных аутоиммунных заболеваний соединительной ткани.
В норме собственные клетки организма даже в разрушенном состоянии иммунного ответа не вызывают. Однако сбои в работе иммунной системы наблюдаются постоянно даже у здоровых лиц, и при неблагоприятном стечении обстоятельств иммунитет может сформироваться на любой из компонентов клетки. В организме предусмотрена своеобразная система «отбраковки» патологических антител, в большинстве случаев она срабатывает, антитела уничтожаются, не вызывая болезнь.
Однако в некоторых случаях антинуклеарные антитела возникают в больших количествах и оказываются вовремя не распознаны организмом как патологические. Чаще всего это бывает при обширных солнечных ожогах, когда миллионы клеток кожи оказываются повреждены ультрафиолетом. Ядра погибших клеток оказываются непосредственно во внутренней межклеточной среде организма, где их встречают иммунные клетки — лимфоциты и макрофаги.
ДНК из ядер, гистоновые белки и другие белковые и нуклеиновые компоненты могут быть настолько повреждены ультрафиолетовым излучением, что в некоторых случаях изменяются до неузнаваемости. Именно это и провоцирует иммунные клетки вырабатывать против них антитела, как против чужеродных веществ.
Нормальным значением является полное отсутствие антинуклеарных антител. При скрининговом ИФА-исследовании отрицательный ответ чаще всего записывается с указанием титра (разведения), пример: «Отрицательно, Причины повышения ANA
Положительный результат анализа может свидетельствовать о наличии одного или нескольких следующих заболеваний:
- системная красная волчанка,
- лекарственная волчанка,
- синдром или болезнь Шегрена,
- системная склеродермия,
- синдром Шарпа.
Слабоположительный результат может быть вызван как наличием вышеперечисленных заболеваний, так и заболеваниями, не связанными с системой иммунитета. Перечислим основные болезни, которые могут его вызвать:
- ревматоидный артрит, в том числе ювенильный (детский),
- первичная легочная гипертензия,
- идиопатический легочной фиброз,
- синдром Рейно (дигитальный васкулит),
- болезнь Крона,
- узелковый периартериит,
- гепатиты различной природы,
- злокачественные новообразования (опухоли),
- некоторые инфекционные болезни (туберкулез, шистосомоз, малярия).
Слабоположительный результат анализа иногда выявляется у здоровых лиц, чаще у женщин в возрасте старше 60 лет.
Исследование показано при симптомах, не исключающих аутоиммунную патологию соединительной ткани:
- длительно сохраняющаяся повышенная температура тела;
- беспричинное снижение массы тела;
- уменьшение регионарных лимфатических узлов;
- болезненность и скованность в суставах, когда не установлена иная причина патологии;
- боли в мышцах;
- кожная сыпь, особенно на лице в виде «красной бабочки» (нос и щеки рядом с крыльями носа);
- перикардит и плеврит неясной причины;
- изменения в общем и биохимическом анализе крови, когда исключены другие виды патологии.
Также анализ назначается при имеющемся аутоиммунном заболевании для контроля за эффективностью лекарственной терапии.
Анализ сдается утром натощак либо в другое время, однако не ранее 5-6 часов после последнего приема пищи. Также желательно не принимать никакие лекарственные средства до взятия крови на исследование.
Существует несколько вариантов проведения анализа, отличающихся по своей точности и возможности количественной оценки концентрации антител.
Скрининговое ИФА-исследование (иммуноферментный анализ) позволяет выявить наличие суммарных антинуклеарных антител и их титра. К плюсам метода относится его относительная дешевизна и возможность выяснить, необходимы ли расширенные исследования. При отрицательном результате анализа дальнейшие исследования чаще не показаны.
Непрямая флуоресцентная микроскопия — это метод, основанный на окрашивании антител специальными веществами, дающими под ультрафиолетовым светом зеленое свечение. Тип и характер свечения позволяет врачу лабораторной диагностики определить, с какими компонентами клетки связались антитела, а также примерно узнать их количество.
Иммуноблот-исследование позволяет определить наличие каждого типа антинуклеарных антител по отдельности. Чаще всего этот анализ назначается после положительного результата другого исследования для уточнения диагноза.
Ложноположительный результат анализа может быть вызван приемом некоторых групп лекарственных препаратов:
- антидепрессанты;
- антиаритмики (бисопролол, биосотал);
- противосудорожные препараты (карбамазепин, фенитоин);
- препараты для лечения атеросклероза (ловастатин, аторвастатин);
- средства для понижения артериального давления.
Для лечения аутоиммунных заболеваний соединительной ткани применяются следующие группы препаратов:
- кортикостероиды (позволяют уменьшить иммунный ответ организма и снизить концентрацию патологических антител);
- антифиброзные препараты (уменьшаю явления склерозирования соединительной ткани);
- иммуносупрессивные средства;
- ангиопротекторы (препараты, защищающие сосуды);
- нестероидные противовоспалительные средства.
Стоит заметить, что диагностика данной группы заболеваний сложна и требует ряда дополнительных исследований, кроме выявления антинуклеарных антител и их вида. Диагноз чаще всего не может быть установлен после однократного исследования крови.
источник
Иммунная система человека – уникальный слаженный механизм, способный реагировать на любые внешние внедрения патогенных факторов, тем самым защищая организм от целого ряда заболеваний. Но как известно, из каждого правила есть исключения, и в данном случае они выглядят как реагирование иммунитета на собственные клетки, что получило название аутоиммунные болезни.
При данных патологиях идет выработка антител, атакующих здоровые клетки, поражая или уничтожая их. В результате происходит нарушение функционирования отдельных тканевых структур и даже органов. Такие патологии из-за своей распространенности и вовлеченности в процесс нескольких органов или систем получили название системных заболеваний.
При появлении современных методов лабораторной диагностики, одним из которых является АНФ анализ крови на поиск антинуклеарного фактора, позволяющий выявить антинуклеарные (антиядерные) антитела и определить причину патологии. Данный показатель является одним из маркеров системных заболеваний соединительной ткани (СЗСТ), принятым как «золотой стандарт» данного вида исследований.
Как уже описывалось выше, патогенез данных патологий берет свое начало со сбоев функционала иммунной системы, и выработке защитных антител к определенным компонентам собственных клеток. Такие клетки за особенность своего происхождения имеют второе название – аутоантитела. В процессе иммунного сбоя они вступают в контакт с белковыми соединениями ядра, нуклеиновыми кислотами и антигенами цитоплазмы, что приводит к появлению симптомов воспалительных заболеваний, таких как:
- структурные изменения тканей и органов;
- выраженное необоснованное утомление;
- болевые ощущения в мышцах и суставах;
- поражение кожных покровов;
- снижение веса тела и другие.
Антинуклеарные антитела (АНА) могут образовываться при довольно обширном спектре аутоиммунных патологий, но наибольшая вероятность их появления при системной красной волчанке (СКВ).
Справка! По статистике, более чем у 90% пациентов, страдающих СЗСТ, определяется патологическая выработка подобных антител. На текущий момент изучено около 200 их видов, которые получили обобщенное название – антинуклеарный фактор. В основном они представлены иммуноглобулинами класса G, но иногда встречаются М или А.
Прежде чем углубляться в особенности проведения исследования на АНФ, стоит отметить, что методика была изобретена и начала применяться довольно давно – в 60-х годах прошлого века. Но широкое распространение в диагностической практике получила лишь в начале 80-х годов XX века после усовершенствования. В качестве субстрата еще в 1961 году ученый Beck применял клетки лабораторных животных, и только в 1982 году Tan воспользовался перевиваемой клеточной линией человека HEp-2 для поиска АНФ.
Хотя основная цель использования данного теста – это установление диагноза красная волчанка, все же он считается универсальной методикой и для других коллагенозов (СЗСТ). К последним относятся:
Одной из наиболее удобных, и поэтому чаще всего используемых методик для определения в крови пациентов антинуклеарного фактора, считается непрямая иммунофлюорестенция. Исследование проводится при нанесении сыворотки крови на клетки перевиваемой эпителиоидной линии аденокарциномы гортани человека НЕр-2 (содержащих определенный ряд ядерных антигенов) с применением меченого коньюгата (соединения) с антителами.
Этот выбор сделан неслучайно – клетки НЕр-2 – очень удобный субстрат для изучения биоматериала. Они имеют довольно крупные ядра, и при высадке на лабораторных стеклах растут однослойно. В качестве субстрата можно использовать и другие клеточные линии человека, но удачная морфология и культивирование однозначно делает именно НЕр-2 – незаменимым материалом.
В ходе диагностики при инкубации сыворотки обследуемого с клеточным субстратом, при наличии АНА происходит их соединение с соответствующими нуклеарными антигенами. Места связки АНФ с НЕр-2 определяются при использовании меченого флюоресцеином (красителем) коньюгата. Для выполнения оценки результатов произошедших реакций применяется люминесцентный микроскоп, позволяющий дифференцировать характер и степень получившихся связок.
Справка! HEp-2 человека, в отличие от тканевых криосрезов животных, имеют более высокую скорость деления клеток, что дает возможность обнаружить антитела к антигенам, которые экспрессируются лишь при делении. Также в субстрате человека отсутствует клеточный матрикс, снижающий качество визуализации изучаемого свечения.
При расшифровке материалов всегда необходимо брать во внимание, что в спектр АНА входит довольно большая группа аутоантител к нуклеопротеидам, рибонуклеопротеидам, гистонам, ДНК и другим структурным единицам ядра. Из этого следует, что функционал теста направлен на выявление антител к составляющим ядра и цитоплазмы, которые изначально были определены при СКВ.
Позже диагностические возможности исследования были расширены, что обусловлено определением подобных антител при других СЗСТ. В скрининговых методиках для обнаружения суммарных АНА, как правило, применяется определенный набор антигенов, принятых за основные маркеры аутоиммунных ЗСТ.
К ним относятся антитела класса IgG:
- SS-A (Ro) – ядерные рибонуклеопротеины;
- SS-B (La) – ядерные белки;
- Scl-70 – белок-фермент (топоизомераза-1);
- нативная двухцепочная ДНК;
- RNP/Sm – комплекс антигенов;
- Jo-1 – фермент РНК – синтетаза;
- CENP-B (центромера)
- Hep-2 клетки;
- митохондрии (PDC).
АНА практически безвредны для организма – они не способны проникать в живые ткани. Но в отдельных случаях могут соединяться в комплексы антиген-антитело, что в результате приводит к структурным разрушениям тканей. Одним из таких примеров является поражение паренхимы почек при СКВ. Так как при СЗСТ в процесс вовлечено несколько органов, то выявление АНА не является первостепенно важным для диагностики, а считается лишь подтверждением определенной симптоматики.
После проведения всех необходимых процедур – взятия биоматериала и его лабораторной подготовке к исследованию, проводится оценка и интерпретация результатов. Сюда входит определение титра (концентрации) антител и типа свечения. Значимым параметром для диагностики является показатель концентрации свыше 1:160. К примеру, при обострении ревматизма он может превышать отметку 1:640, тогда как в ремиссионном периоде наблюдается понижение до 1:160–1:320.
Тип свечения показывает мишени АНА, что является особо важным клиническим моментом, направляющим последующие действия врача в назначении диагностических мероприятий. По характеру свечения ядер при использовании НЕр-2 определится свыше 20 вариантов ядерного окрашивания, в зависимости от видов присутствующих антител в биоматериале. К основным из них относятся следующие типы свечения.
- Периферическое. Свечение свидетельствует о наличии анти-ДНК-антител, что подтверждает СКВ. Основным видом антигенов для периферического типа являются гистоновые белки и ДНК.
- Диффузное (гомогенное). Такое свечение наблюдается при СКВ, сопровождающейся поражением структуры почек и похожих ЗСТ, нефрите, склеродермии, а также лекарственно-индуцированной СКВ. Антигены при данном типе представлены дсДНК, гистонатами и нуклеосомами.
- Ядрышковое (нуклеарное). Данный тип характерен для системной формы склеродермии, и определяется при присутствии у пациентов антител – PHК полимераза 1, PM/Scl, NOR, U3RNP.
- Цитоплазматическое. Подобный тип подсвечивания указывает на наличие АНА к тРНК–синтетазам, а именно Jo-1, и наблюдается при полимиозите.
- Гранулярное. Определяется при синдроме Шегрена, инфекционном мононуклеозе, смешанном ЗСТ (Sharp-синдром, MCTD) и лекарственном волчаночном синдроме. Преимущественно присутствующие антигены для этого типа – SS-A, SS-B, Sm, U1-RNP, и PCNA.
- Крупногранулярное. Характерно для смешанных ЗСТ и, по мнению многих ученых, связано с наличием антигена RNP.
- Мелкогранулярное. Определяется присутствие антител, образующихся против рибонуклеиновых белков – АSSP (АЦЦП), SS-A, SS-B и других. Такие антитела характерны для СКВ, также ее специфических кожных формах, ревматоидном артрите, склеродермии, полимиозите, синдроме Шегрена.
- Центромерное. Данный тип в основном отмечается при склеродермии. Хотя в одном образце крови, особенно у обследуемых с диффузными ЗСТ, в отделенной плазме могут определяться антитела к различным ядерным компонентам.
- Точечные вкрапления в ядре. Этот тип преимущественно выявляется при болезнях печени аутоиммунного характера. При нем могут сочетаться несколько флюоресцентных типов, к примеру, ядрышковый и мелкогранулярный, что обусловлено антителами к Scl-70.
На достоверность полученных в ходе исследования данных могут повлиять всего несколько факторов, способных показать и ложноположительный и ложноотрицательный результат. Так, неправдоподобные ответы со сдвигом вверх наблюдаются у пожилых пациентов в возрасте от 60 лет (по статистике в 10–37% случаях) и при приеме медпрепаратов, вызывающих лекарственную волчанку (некоторые антибиотики, контрацептивы, сульфаниламиды, тиазидные диуретики).
Отмечено, что у 5–55% особ женского пола, имеющих грудные имплантаты, повышается уровень концентрации АНА. К ошибочной диагностике со сдвигом вниз может привести употребление глюкокортикоидных препаратов – Преднизолона, Метипреда или Дексаметазона.
источник
Синонимы: АНА, антинуклеарные антитела, антинуклеарный фактор, АНФ, антиядерные антитела, antinuclear antibodies, ANAs, Fluorescent Antinuclear Antibody, Antinuclear factor, ANF
Научный редактор: М. Меркушева, ПСПбГМУ им. акад. Павлова, лечебное дело.
Аутоиммунные заболевания, когда иммунная система атакует собственные ткани организма, считаются одними из самых опасных. Большинство аутоиммунных патологий относятся к хроническим и могут вызывать серьезные нарушения в работе внутренних органов и систем.
Одним из наиболее распространенных тестов, применяемых в диагностике аутоиммунных состояний, является обследование на антинуклеарные антитела (АНА), который проводится тремя способами:
- методом иммуноферментного анализа ИФА (определяется общий уровень ANA),
- методом реакции непрямой иммунофлуоресценции РНИФ (выявляется до 15 разновидностей ANA)
- методом иммуноблоттинга.
Антинуклеарные (антиядерные) антитела представляют собой группу аутоантител, которые, вступая в реакцию с ядрами собственных клеток организма, разрушают их. Поэтому анализ на АНА считается достаточно чувствительным маркером в диагностике именно аутоиммунных нарушений, большая часть из которых сопровождается поражением соединительной ткани. Однако некоторые из видов антинуклеарных антител обнаруживаются и при заболеваниях не иммунной этиологии: воспалительных, инфекционных, злокачественных и пр.
Наиболее специфичны антинуклеарные антитела к следующим заболеваниям:
- системная красная волчанка (СКВ) – заболевание кожи и соединительной ткани;
- дерматомиозит – поражение кожи, мышц, скелетной ткани и т.д.;
- узелковый периартериит – воспаление артериальной сосудистой стенки;
- склеродермия – уплотнение и затвердение соединительной ткани;
- ревматоидный артрит – поражение соединительной ткани суставов;
- болезнь Шегрена – поражение ткани с железистыми проявлениями (снижение секрета слезных и слюнных желез).
Антинуклеарные антитела могут обнаруживаться более чем у 1/3 больных хроническим рецидивирующим гепатитом. Также уровень АНА может возрастать в случае:
- инфекционного мононуклеоза (вирусное заболевание, сопровождается массовым поражением внутренних органов);
- лейкоза (злокачественное заболевание крови) в острой и хронической форме;
- гемолитической анемии (малокровие в результате разрушения эритроцитов);
- болезни Вальденстрема (поражение костного мозга);
- цирроза печени (хроническое заболевание, связанное с изменением структуры печеночной ткани);
- малярии;
- лепры (инфекционное поражение кожи);
- хронической почечной недостаточности;
- тромбоцитопении (снижение выработки тромбоцитов);
- лимфопролиферативных патологий (опухоли лимфатической системы);
- миастении (патологическая утомляемость мышц);
- тимомы (опухоль из вилочковой железы).
Одновременно с определением антинуклеарных антител в процессе иммуноферментного анализа оценивается концентрация иммуноглобулинов: IgA, IgM, IgG. Обнаружение этих компонентов в крови может свидетельствовать о высокой вероятности развития ревматических заболеваний и коллагенозов.
В случае, когда связь между концентрацией антител и симптоматикой у больного не обнаруживается, само присутствие антиядерных антител в крови является диагностическим критерием и может повлиять на выбор лечения. Сохранение высокого уровня антинуклеарных антител при продолжительном курсе терапии свидетельствует о неблагоприятном прогнозе заболевания. Снижение значений АНА на фоне проводимого лечения может указывать на ремиссию (чаще) или приближающийся летальный исход (реже).
Также антинуклеарные антитела могут быть обнаружены у здоровых людей до 65 лет (3-5% случаев), после 65 (до 37%).
Исследовать антинуклеарный фактор целесообразно в следующих случаях:
- Диагностика аутоиммунных и некоторых других системных заболеваний без ярко выраженной симптоматики;
- Комплексная диагностика системной красной волчанки, ее формы и стадии, а также выбор тактики лечения и составление прогноза;
- Диагностика лекарственной волчанки;
- Профилактическое обследование пациентов с диагнозом красная волчанка;
- Наличие специфических симптомов: продолжительная лихорадка без установленной причины, боли и ломота в суставах, мышцах, кожные высыпания, повышенная утомляемость и т.д.;
- Наличие симптомов системных заболеваний: поражение кожи или внутренних органов (почки, сердце), артрит, эпилептические припадки и судороги, лихорадка, беспричинное повышение температуры и т.д.;
- Назначение лекарственной терапии дизопирамидом, гидралазином, пропафеноном, прокаинамидом, ингибиторами АПФ, бета-блокаторами, пропилтиоурацилом, хлорпромазином, литием, карбамазепином, фенитоином, изониазидом, миноциклином, гидрохлортиазидом, статинами, поскольку есть риск развития лекарственной красной волчанки.
Помимо врача общей практики, направляют на анализ такие узкие специалисты, как
В норме антинуклеарные антител в плазме отсутствуют или определяются в небольшом количестве. Результат зависит от способа выполнения теста:
1. Тест делался методом ИФА
- менее 0,9 пунктов – отрицательно (норма);
- от 0,9 до 1,1 пунктов – сомнительно (рекомендуется сделать повторный тест через 7-14 дней);
- более 1,1 пункта – положительно.
2. Для количественного анализа РНИФ нормой считается титр менее 1:160.
3. Иммуноблоттинг – норма «не обнаружено» (общее заключение / напротив каждого вида антител).
- нарушение правил подготовки пациентом или алгоритма венепункции медработником;
- прием лекарственных препаратов (карбамазепин, метилдопа, пеницилламин, токаинид, нифедилин и др.);
- наличие у пациента уремии (отравление продуктами белкового обмена) может дать ложноотрицательный результат.
Обнаружение антинуклеарных антител может указывать на следующие заболевания:
- системная красная волчанка;
- панкреатит (воспаление поджелудочной железы) аутоиммунной природы;
- сахарный диабет I типа;
- аутоиммунные поражения щитовидной железы;
- злокачественные поражения внутренних органов;
- дерматомиозит;
- аутоиммунный гепатит;
- заболевания соединительной ткани;
- болезнь Шегрена;
- миастения;
- склеродермия;
- ревматоидный артрит;
- диффузный интерстициальный фиброз (поражение легочной ткани в хронической форме);
- синдром Рейно (ишемия мелких концевых артерий) и т.д.
Повышение титра АНА при количественном иммуноферментном анализе (РНИФ) говорит о:
- Системной красной волчанке в активной стадии – титр повышен до 98%;
- Болезни Крона (гранулематозное поражение пищеварительного тракта) – около 15%;
- язвенном колите (воспаление слизистой толстой кишки) – от 50 до 80%;
- склеродермии;
- болезни Шегрена;
- Болезни Рейно – до 20%;
- синдроме Шарпа (смешанное заболевание соединительной ткани);
- лекарственной волчанке.
Важно! При расшифровке анализа важно понимать, что отрицательный результат не исключает наличия аутоиммунных нарушений у пациентов с характерной симптоматикой. Положительный результат без клинической картины аутоиммунного процесса необходимо интерпретировать с учетом данных других лабораторных анализов.
Биоматериал для проведения ИФА на антинуклеарный фактор – сыворотка венозной крови.
- Венепункция выполняется в утреннее время и натощак (с момента последнего приема пищи должно пройти минимум 8 часов). Пить чистую негазированную воду можно;
- Непосредственно перед забором крови (за 2-3 часа) не рекомендуется курить и пользоваться никотинозаменителями (пластырь, спрей, жевательная резинка);
- Накануне и в день процедуры нельзя употреблять алкогольные и энергетические напитки, волноваться и заниматься тяжелой физической работой;
- За 15 дней до теста по согласованию с лечащим врачом отменяется прием лекарственных препаратов (антибиотики, противовирусные, гормоны и др.);
- Для получения достоверного результата анализ желательно повторить через 2 недели.
Ответ ИФА можно ожидать в течение 1 суток после венепункции, а в экстренных ситуациях, когда обследование проводится по «cito» – около 3 часов.
- Информация с сайтов лаборатории Инвитро и Хеликс;
- Данные Национальной медицинской библиотеки США PubMed.
Другие анализы ревматологического скрининга
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник
Номенклатура МЗРФ (Приказ №804н): A12.06.010.003 «Определение содержания антител к антигенам ядра клетки и ДНК (ANA-скрининг)»
Биоматериал: Сыворотка крови
Срок выполнения (в лаборатории): 2 р.д. *
Антинуклеарные антитела — это группа аутоантител, реагирующих с нуклеиновыми кислотами и связанными с ними белками, компонентами ядра клеток органов и тканей. Особенностью этих аутоантител является их способность повреждать клетки соединительной ткани. Поэтому определение антинуклеарного фактора — это тест на системные заболевания соединительной ткани. Одним из наиболее распространенных системных заболеваний соединительной ткани является системная красная волчанка (СКВ). Поэтому основная цель исследования ANA — исключить СКВ, поскольку при этом заболевании ANA появляются в сыворотке 95% больных в течение 3 месяцев после его начала.
- Диагностика ревматических заболеваний
- Хронический активный гепатит
- Инфекционный мононуклеоз, острый и хронический лейкоз, приобретенная гемолитическая анемия, болезнь Вальденстрема, цирроз печени, билиарный цирроз печени, гепатиты, малярия, лепра, хрониеская почечная недостаточность, тромбоцитопении, лимфопролиферативные заболевания, миастения и тимомы
Взятие крови проводится натощак или не ранее, чем через 4 часа после последнего приема пищи.
У здоровых людей титр антител к нуклеарным антигенам в сыворотке крови ниже 1 : 50.
Определение антител к нуклеарным антигенам имеет большое значение для диагностики ревматических заболеваний. При узелковом периартериите титр (при использовании скрининговых методов) может увеличиваться до 1 : 100, при дерматомиозите — 1 : 500, при системной красной волчанке — 1 : 1000 и выше. При СКВ тест на выявление антинуклеарного фактора обладает высокой степенью чувствительности (89%), но умеренной специфичностью (78%) по сравнению с тестом на определение антител к нативной ДНК (чувствительность 38%, специфичность 98%). Корреляции между высотой титра и клиническим состоянием больного нет, однако выявление антител к нуклеарным антигенам служит диагностическим критерием и имеет важное патогенетическое значение. Антитела к нуклеарным антигенам высокоспецифичны для СКВ. Сохранение высокого уровня антител в течение длительного времени является неблагоприятным признаком. Снижение уровня предвещает ремиссию или (иногда) летальный исход.
При склеродермии частота выявления антител к нуклеарным антигенам составляет 60-80%, однако титр их ниже, чем при СКВ. Между уровнем антинуклеарного фактора в крови и степенью тяжести заболевания не существует взаимосвязи. При ревматоидном артрите часто выделяют СКВ-подобные формы течения, поэтому довольно часто выявляются антитела к нуклеарным антигенам. При дерматомиозите антитела к ядерным антигенам в крови встречаются в 20-60% случаев (титр до 1 : 500), при узелковом периартериите — в 17% (1 : 100), при болезни Шегрена — в 56% в сочетании с артритом и 88% случаев при комбинации с синдромом Гужеро-Шегрена. При дискоидной красной волчанке антинуклеарный фактор выявляется у 50% больных.
Кроме ревматических заболеваний, антитела к ядерным антигенам в крови обнаруживают при хроническом активном гепатите (в 30-50% наблюдений). Титр иногда достигает 1 : 1000. Аутоантитела к нуклеарным антигенам могут выявляться в крови при инфекционном мононуклеозе, острых и хронических лейкозах, приобретенной гемолитической анемии, болезни Вальденстрема, циррозе печени, билиарном циррозе печени, гепатитах, малярии, лепре, хрониеской почечной недостаточности, тромбоцитопениях, лимфопролиферативных заболеваниях, миастении и тимомах.
Почти в 10% случаев антинуклеарный фактор обнаруживается у здоровых людей, однако титр у них не превышает 1 : 50.
Целый ряд лекарственных препаратов может приводить к ложноположительному повышению уровня ANA: аминосалицилаты, карбомазепин, хлопромазин, изониазид, альдомет, метилдопа, прокаинамид, иодиды, оральные контрацептивы, тетрациклины, тиазидные диуретики, сульфаниламиды и др.
Ложноповышенные титры антител к нуклеарным антигенам могут быть получены у пациентов, получающих B-адреноблокаторы, карбамазепин, метилдопа, нифедипин, гидралазин, нитрофурантоин, пеницилламин, вследствие способности этих препаратов вызывать интерференцию при проведении исследования.
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Москва >>
| Код | Наименование | Цена | Заказ |
|---|---|---|---|
| 11-10-001 | Общий анализ крови (CBC/Diff — 5 фракций лейкоцитов) | от 1 р.д. | 370.00 р. |
| 11-10-003 | СОЭ по Вестергрен | от 1 р.д. | 230.00 р. |
| 22-20-100 | С-реактивный белок (высокочувствительный) | от 1 р.д. | 520.00 р. |
| 22-20-102 | Ревматоидный фактор | от 1 р.д. | 520.00 р. |
| 24-20-003 | Мочевая кислота | от 1 р.д. | 280.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
источник
Синонимы : Antinuclear antibodies screen, ANA, Антитела к ядерным антигенам, Антиядерные антитела
Мы сократили затраты на рекламу и содержание точек забора биоматериала. Поэтому цена на анализы для вас в 2 раза ниже. Мы сделали это, чтобы вы сдавали анализы легко и управляли своим здоровьем
Анализ будет готов в течение 7 дней, исключая субботу и воскресенье (кроме дня взятия биоматериала). Вы получите результаты на эл. почту сразу по готовности.
Срок исполнения: 2 дня, исключая субботу и воскресенье (кроме дня взятия биоматериала)
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
За 24 часа до взятия крови:
Ограничьте жирную и жареную пищу, не принимайте алкоголь.
Исключите тяжёлые физические нагрузки.
Не менее 4х часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
60 минут до забора крови не курить.
15-30 минут перед забором крови находиться в спокойном состоянии.
Определение антинуклеарных антител в сыворотке крови является незаменимым тестом при лабораторной диагностике основных ревматических заболеваний. Основная цель исследования – исключить системную красную волчанку (СКВ), так же антинуклеарные антитела выявляются в 60% — при синдроме Шегрена, в 40% — при ревматоидном артрите, в 99% — при смешанных заболеваниях соединительной ткани и в 15% случаев при подростковой форме ревматоидного артрита.
Ревматолог, дерматовенеролог, нефролог, педиатр, врач общей практики.
Отрицательный результат у пациента с признаками аутоиммунного процесса не исключает наличия аутоиммунного заболевания. Уремия может приводить к ложноотрицательному результату
Метод исследования — Иммуноферментный анализ (ИФА)
Материал для исследования — Сыворотка крови
Антинуклеарные антитела (ANA) – гетерогенная группа аутоантител, реагирующих с различными компонентами ядра. В настоящее время описано более 100 разновидностей антиядерных антител. Определение антинуклеарных антител в сыворотке крови является незаменимым тестом при лабораторной диагностике основных ревматических заболеваний. Чаще всего в лабораториях для скрининга антител применяется иммуноферментный анализ (ИФА), так как метод РНИФ, рекомендуемый Американским обществом ревматологов сложен и зависит от квалификации врача. Отличием тест-систем для ИФА, применяемых для скрининга, является то, что антинуклеарные антитела определяются к смеси ядерных антигенов. Положительный результат такого теста указывает на наличие у больного одного или сочетания нескольких видов антинуклеарных антител.
Основная цель исследования антинуклеарных антител – исключить системную красную волчанку (СКВ), поскольку антинуклеарные антитела при этом заболевании появляются в крови 95% больных в течение 3 месяцев после начала заболевания. Кроме того, наличие антинуклеарных антител в результате анализа крови может быть связано с такими заболеваниями, как ревматоидный артрит, склеродермия, смешанные заболевания соединительной ткани, синдром Шегрена, полимиозит, дерматомиозит, дискоидная красная волчанка и с другими плохо изученными синдромами (например, с GREST-синдромом, дискинезии пищевода, синдромом Рейно, телеангиоэктазии, прогрессирующим системным склерозом), склеродактилии. По данным литературы частота положительной реакции на антинуклеарные антитела среди нормальной популяции составляет приблизительно 2-4%. Антинуклеарные антитела выявляются в 95% случаев при системной красной волчанке, в 60% — при синдроме Шегрена, в 40% — при ревматоидном артрите, в 99% — при смешанных заболеваниях соединительной ткани и в 15% случаев при подростковой форме ревматоидного артрита.
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
При получении сомнительного результата исследование рекомендуется повторить через 1-2 недели.
Повышение титра антинуклеарных антител (положительный результат):
- СКВ.
- Ревматоидный артрит.
- Смешанные заболевания соединительной ткани.
- Синдром Шегрена.
- Дерматомиозит.
- Полимиозит.
- Дискоидная красная волчанка.
- GREST-синдром.
- Синдром Рейно.
- Прогрессирующий системный склероз.
Отрицательный результат исследования более чем в 95% случаев позволяет исключить СКВ, синдром Шегрена, смешанные заболевания соединительной ткани и др.
Положительный результат исследования необходимо оценивать в комплексе, учитывая клиническую картину заболевания, данные инструментальных методов исследования и данные других лабораторных тестов.
Референсные значения:
- ≥1,2 – положительный
Lab4U — медицинская онлайн-лаборатория, цель которой сделать анализы удобными и доступными, чтобы Вы могли заботиться о своем здоровье. Для этого мы исключили все затраты на кассиров, администраторов, аренду и прочее, направив деньги на использование современного оборудования и реактивов от лучших мировых производителей. В лаборатории внедрена система TrakCare LAB, которая автоматизирует лабораторные исследования и сводит к минимуму влияние человеческого фактора
- Вам удобно выбрать назначенные анализы из каталога, либо в строке сквозного поиска, у Вас всегда под рукой точное и понятное описание подготовки к анализу и интерпретация результатов
- Lab4U моментально формирует для Вас список подходящих медцентров, остается выбрать день и время, рядом с домом, офисом, детским садом или по пути
- Вы можете заказать анализы для любого члена семьи в несколько кликов, один раз внеся их в свой личный кабинет, быстро и удобно получив результат на почту
- Анализы выгоднее средней рыночной цены до 50%, так Вы можете направить сэкономленный бюджет на дополнительные регулярные исследования или другие важные траты
- Lab4U всегда онлайн работает с каждым клиентом 7 дней в неделю, это значит что каждый Ваш вопрос и обращение видят руководители, именно за счет этого Lab4U постоянно улучшает сервис
- В личном кабинете удобно хранится архив ранее полученных результатов, вы легко сравните динамику
- Для продвинутых пользователей мы сделали и постоянно совершенствуем мобильное приложение
Мы работаем с 2012 года в 24 городах России и выполнили уже более 400 000 анализов (данные на август 2017 года)
Команда Lab4U делает все, чтобы малоприятная процедура стала простой, удобной, доступной и понятной. Сделайте Lab4U своей постоянной лабораторией
Добавьте к заказу анализы
Выберите дату и время сдачи
Оформите и оплатите заказ
Сдайте анализы без очереди
Получите результаты по эл. почте
- Москва
- Санкт-Петербург
- Нижний Новгород
- Астрахань
- Белгород
- Владимир
- Волгоград
- Воронеж
- Иваново
- Йошкар-Ола
- Казань
- Калуга
- Кострома
- Краснодар
- Курск
- Орел
- Пенза
- Пермь
- Ростов-на-Дону
- Рязань
- Самара
- Саратов
- Тверь
- Тула
- Уфа
- Ярославль
Годовой абонемент входит в состав первого заказа и дает возможность год Вам и членам Вашей семьи сдавать анализы в два раза дешевле. Результаты всех анализов бессрочно будут храниться в личном кабинете. Подробнее
источник
- Диагностика патологии соединительной ткани 4405 руб. Болезни соединительной ткани (коллагенозы) — группа разнообразных заболеваний, общим проявлением которых является диффузное воспалительное и дегенеративное поражение соединительной ткани в различных органах и системах (суставы, кожные покровы, мышцы, кровеносные . Заказать
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Антинуклеарные антитела (АНА) — гетерогенная группа аутоантител, реагирующих с различными компонентами ядра. У пациентов с положительными результатами определения АНА рекомендуется проведение подтверждающих тестов — определение специфических АНА к отдельным ядерным и цитоплазматическим антигенам (dsDNA, Sm, SS-A/Ro, SS-B/La, Scl-70, РНП).
Определение АНА важно для оценки мониторинга течения ювенильного хронического артрита в сочетании с ювеитом и вторичного феномена Рейно, ассоциированного с системными ревматическими заболеваниями.
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
| Антитела к ядерным антигенам, скрининг (ANA screen) |
| индекс позитивности |
| Повышение значений |
|---|
|
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах защиты здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(3) «850» [«cito_price»]=> NULL [«parent»]=> string(2) «24» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(1) array(3) string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(31) «Кровь (сыворотка)» > > [«within»]=> array(1) array(5) string(49) «diagnostika-patologii-sojedinitelnoj-tkani_300025» [«name»]=> string(81) «Диагностика патологии соединительной ткани» [«serv_cost»]=> string(4) «4405» [«opisanie»]=> string(1507) «
Болезни соединительной ткани (коллагенозы) — группа разнообразных заболеваний, общим проявлением которых является диффузное воспалительное и дегенеративное поражение соединительной ткани в различных органах и системах (суставы, кожные покровы, мышцы, кровеносные сосуды и др.). К этим заболеваниям относятся ревматоидный артрит, системная красная волчанка, склеродермия, дерматомиозит, узелковый периартериит. Женщины болеют коллагенозами примерно в 4 раза чаще, чем мужчины.
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах защиты здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
» [«catalog_code»]=> string(6) «300025» > > >
| Тип | В офисе |
|---|---|
| Кровь (сыворотка) |
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Антинуклеарные антитела (АНА) — гетерогенная группа аутоантител, реагирующих с различными компонентами ядра. У пациентов с положительными результатами определения АНА рекомендуется проведение подтверждающих тестов — определение специфических АНА к отдельным ядерным и цитоплазматическим антигенам (dsDNA, Sm, SS-A/Ro, SS-B/La, Scl-70, РНП).
Определение АНА важно для оценки мониторинга течения ювенильного хронического артрита в сочетании с ювеитом и вторичного феномена Рейно, ассоциированного с системными ревматическими заболеваниями.
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
| Антитела к ядерным антигенам, скрининг (ANA screen) |
| индекс позитивности |
| Повышение значений |
|---|
|
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах защиты здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Антиядерные антитела: проведение анализов, показания, расшифровка результатов, норма и патология, возможные заболевания и консультация врача
Антиядерные антитела представляют собой категорию аутоантител, которые при вступлении в реакцию с ядрами клеток организма начинают их разрушать. Поэтому исследование на АНА считается довольно чувствительным маркером при диагностике аутоиммунных нарушений, основная часть которых сопровождается поражениями соединительной ткани. Некоторые из разновидностей антинуклеарных антител обнаруживают также при заболеваниях не иммунного происхождения: воспалительные, инфекционные, злокачественные и пр.
Наиболее специфичны антиядерные антитела к следующим патологиям:
- Системная красная волчанка – болезнь соединительной ткани и кожи.
- Дерматомиозит – поражение мышц, кожи, скелетной ткани и т. д.
- Склеродермия – уплотнение соединительной ткани.
- Узелковый периартериит – воспалительный процесс, затрагивающий артериальные сосудистые стенки.
- Ревматоидный артрит – поражение соединительной ткани и суставов.
- Болезнь Шегрена – поражение тканей с железистыми проявлениями (уменьшение секрета слюнных и слезных желез).
В каких случаях скрининг на антиядерные антитела положительный?
Аутоиммунные патологии, когда иммунная система начинает атаку на собственные ткани клетки, в клинической медицине считаются самыми опасными. Большинство аутоиммунных заболеваний относятся к категории хронических и могут провоцировать серьезные нарушения функций внутренних органов.
Одним из распространенных тестов, используемых при диагностике различных аутоиммунных состояний, является исследование на уровень антиядерных антител (антинуклеарных), который осуществляется тремя способами:
- метод иммуноферментного анализа ИФА, при котором определяется общий уровень антител;
- метод реакции непрямой иммунофлуоресценции РНИФ, посредством которого можно выявить до 15 разновидностей антител;
- метод иммуноблоттинга.
Это методика лабораторного исследования крови на наличие антител к ВИЧ. Является более точным анализом, чем ИФА, и применяется для подтверждения результата ИФА. Иммуноблотинг (вестерн-блот) применяется при диагностике ВИЧ-инфекций, определения уровня антиядерных антител, в качестве вспомогательного экспертного метода, который призван подтверждать результат ИФА. Как правило, данной методикой перепроверяют положительные результаты при ИФА, так как она считается более специфичной и чувствительной.
Иммунный блоттинг комбинирует в себе иммуноферментный анализ с электрофоретическим разделением вирусных белков в геле и переносом их на нитроцеллюлозные мембраны. Иммуноблот состоит из нескольких этапов. Сначала очищенный и разрушенный белок подвергается электрофорезу, при котором входящие в его состав антигены разделяются на молекулы. Затем способом блоттинга антигены переносятся из геля на полоску нейлонового фильтра или нитроцеллюлозы, которые содержат определенный спектр белков.
Далее на стрип наносят исследуемый материал, и если в пробе присутствуют специфические антитела, они начинают связываться с соответствующими им полосками антигенов. Результат такого взаимодействия делается видимым. Присутствие полос на некоторых участках стрипа подтверждает наличие в исследованной крови антител к определенным антигенам. Иммунный блоттинг часто используется для подтверждения ВИЧ-инфекции. Положительными считаются сыворотки крови, в которых посредством иммунного блотинга обнаруживают антитела к двум белкам оболочки ВИЧ. Если скрининг положительный, значит, в организме развивается определенное аутоиммунное заболевание.
Антинуклеарные антиядерные антитела могут наблюдаться более чем у 1/3 пациентов с рецидивирующим хроническим гепатитом. Кроме того, уровень АНА может повышаться в случае развития следующих патологий:
- инфекционный мононуклеоз (вирусное заболевание, при котором возникает массовое поражение внутренних органов);
- лейкоз (злокачественная болезнь крови) в острой и хронической формах;
- гемолитическая анемия (малокровие вследствие разрушения эритроцитов);
- болезнь Вальденстрема (поражает костный мозг);
- цирроз печени (хроническая патология, связанная с изменением структур печеночной ткани);
- малярия;
- лепра (инфекционное поражение кожного покрова);
- почечная недостаточность хронических форм;
- тромбоцитопения (снижение продуцирования тромбоцитов);
- лимфопролиферативные патологии (опухоли в лимфатической системе);
- миастения (утомляемость мышц);
- тимома (опухоль вилочковой железы).
Одновременно с оценкой уровня антиядерных антинуклеарных антител в процессе анализа оценивается уровень иммуноглобулинов: IgM, IgA, IgG. Обнаружение таких компонентов в крови может говорить о высоком риске возникновения коллагенозов и ревматических заболеваний.
В случаях, когда связь между уровнем антител и симптоматикой у пациента обнаруживается, само по себе наличие антиядерных антител в составе крови является диагностическим признаком и может повлиять на выбор терапевтической методики для того или иного заболевания. Сохранение высокой концентрации антинуклеарных антител при длительном курсе терапии свидетельствует о крайне неблагоприятном прогнозе для пациента. Снижение значений на фоне проводимой терапии может указывать на период ремиссии или приближающийся смертельный исход.
Кроме того, антинуклеарные антитела могут фиксироваться у здоровых людей в 3-5% случаев — до 65 лет, и в 37% случаев — после 65 лет.
Исследовать антинуклеарный фактор необходимо в следующих случаях:
- при диагностике аутоиммунных и прочих системных заболеваний без выраженной симптоматики;
- при комплексной диагностике системной красной волчанки, ее стадии и формы, а также при выборе терапевтической тактики и составлении прогноза;
- при диагностике лекарственной волчанки;
- при профилактическом обследовании пациентов с красной волчанкой;
- при наличии специфических симптомов: длительная лихорадка без определенной причины, боль и ломота в мышцах, суставах, кожные высыпания, высокая утомляемость и т. д.;
- при наличии симптомов системных патологий: поражение внутренних органов или кожи, артрит, судороги, эпилептические припадки, лихорадка, повышение температуры;
- при назначении медикаментозной терапии гидралазином, дизопирамидом, пропафеноном, ингибиторами АПФ, прокаинамидомбета-блокаторами, пропилтиоурацилом, литием, хлорпромазином, карбамазепином, изониазидом, фенитоином, гидрохлортиазидом, миноциклином, статинами, так как имеется вероятность возникновения лекарственной красной волчанки.
Помимо специалиста общей практики, возможно консультирование и получение направления на проведение исследования у таких узких специалистов:
Какова норма антиядерных антител?
В норме антиядерные антитела в плазме, как правило, отсутствуют либо определяются в небольших количествах. Результат зависит от метода выполнения тестирования:
- меньше 0,9 пунктов – норма (отрицательно);
- 0,9-1,1 пунктов – сомнительный результат (рекомендуют провести повторный тест через 14 дней);
- больше 1,1 пункта – положительный результат.
2. Для анализа РНИФ нормальным результатом считают титр менее 1:160.
3. При иммуноблоттинге норма – «не обнаружено».
В каких ситуациях может быть анализ на антиядерные антитела положительным?
В перечень факторов, которые способствуют искажению результатов лабораторного исследования, входят:
- нарушение норм подготовки к анализу или алгоритма венепункции;
- прием фармакологических препаратов («Метилдопа», «Карбамазепин», «Пеницилламин», «Нифедипин», «Токаинид» и др.);
- наличие у больного уремии часто дает ложноотрицательный результат.
Интерпретация результатов проводится комплексно. Определить точный диагноз на основании единственного диагностического исследования невозможно.
Венепункция производится натощак в утреннее время (с момента приема пищи должно пройти 8 часов). Пить можно только воду. Перед забором крови не рекомендуется пользоваться никотинозаменителями и курить. Накануне и в день исследования нельзя употреблять энергетические и алкогольные напитки, заниматься физической работой и волноваться. За 15 дней до тестирования по согласованию с врачом отменяется прием медикаментозных препаратов (противовирусные и гормональные средства, антибиотики и др.). Для получения правильного результата анализ рекомендуется повторить через 2 недели.
Мы рассмотрели, что это — скрининг на антиядерные антитела.
источник
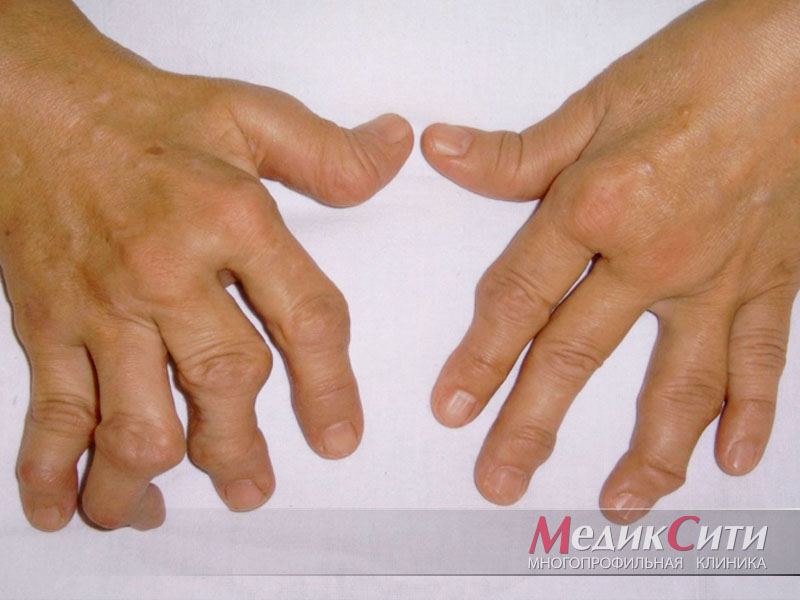
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
- анализ крови на уровень мочевой кислоты;
- анализ крови на антинуклеарные антитела;
- исследование крови на ревматоидный фактор;
- исследование крови на АЦЦП (антитела к циклическому цитруллин-содержащему пептиду);
- анализ крови на С-реактивный белок.
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
- боли и отечность в суставах;
- ограничение подвижности в суставах;
- чувство сухости в глазах и во рту;
- кожные высыпания по типу кровоизлияний;
- слабость, упадок сил.
 |  |  |
Теоретически в здоровом организме ревматоидного фактора быть не должно. Но все же в крови у некоторых даже здоровых людей этот фактор присутствует в небольшом титре. В зависимости от лаборатории верхняя граница нормы ревматодного фактора варьирует от 10 до 25 международных единиц (МЕ) на 1 миллилитр крови.
Ревматоидный фактор одинаковый у женщин и мужчин. У людей пожилого возраста показатель ревматоидного фактора будет несколько выше.
Ревматоидный фактор у ребенка должен составлять в норме 12,5 МЕ на миллилитр.
Анализ на ревматоидный фактор используется для диагностики следующих заболеваний:
Дополнительные причины повышения ревматоидного фактора могут быть следующими:
Если причина повышенного ревматоидного фактора – инфекционные заболевания, например, инфекционный мононуклеоз, то титр ревматоидного фактора обычно меньше, чем при ревматоидном артрите.
Тем не менее, анализ на ревматоидный фактор прежде всего помогает распознать ревматоидный артрит. Однако следует подчеркнуть, что ставить диагноз лишь на его основании нельзя. Поскольку ревматоидный фактор может быть повышенным при многих других патологических состояниях аутоиммунной и не аутоиммунной природы. Кроме этого, примерно у 30% больных ревматоидным артритом анализ крови на ревматоидный фактор может оказаться отрицательным (серонегативный вариант ревматоидного артрита).
Анализ крови на ревматоидный фактор проводят утром натощак (с последнего приема пищи должно пройти от 8 до 12 часов).
Анализ крови на АЦЦП заключается в определении титра антител к циклическому цитруллинированному пептиду и является одним из точных методов для подтверждения диагноза ревматоидного артрита. С его помощью болезнь можно обнаружить за несколько лет до возникновения симптомов.
Цитруллин – это аминокислота, которая является продуктом биохимической трансформации другой аминокислоты – аргинина. У здорового человека цитруллин не принимает участия в синтезе белка и полностью выводится из организма.
Но при ревматоидном артрите цитруллин начинает встраиваться в аминокислотную пептидную цепочку белков синовиальной оболочки и хрящевой ткани суставов. «Новый» видоизмененный белок, имеющий в своем составе цитруллин, воспринимается иммунной системой как «чужой» и в организме начинают производиться антитела к цитруллин-содержащему пептиду (АЦЦП).
АЦЦП – это специфический маркер ревматоидного артрита, своеобразный предвестник заболевания на ранней стадии, обладающий высокой специфичностью.
Антитела к циклическому цитруллинированному пептиду обнаруживаются задолго до первых клинических признаков ревматоидного артрита и остаются в течение всей болезни.
Для выявления АЦЦП используют иммунноферментный анализ. Анализ крови на АЦЦП проводят по принципу «инвитро» (в переводе с латинского — в пробирке), исследуется сыворотка из венозной крови. АЦЦП анализ крови может быть готов уже через сутки (зависит от вида лаборатории).
Выявление АЦЦП при ревматоидном артрите может указывать на более агрессивную, так называемую эрозивную форму заболевания, которая ассоциируется с более быстрым разрешением суставов и развитием характерных суставных деформаций.
Если результат анализа на АЦЦП оказывается положительным, то прогноз ревматоидного АЦЦП артрита считается менее благоприятным.
Диапазон нормальных значений для анализа на АЦЦП составляет приблизительно 0-5 ед/мл. Так называемая «АЦЦП норма» может колебаться в зависимости от лаборатории. Значения «АЦЦП нормы» у женщин и у мужчин одинаковые.
Так называемый «Повышенный АЦЦП», например, АЦЦП 7 ед/мл и более, указывает на высокую вероятность заболевания ревматоидным артритом. Результат анализа расцененный как «АЦЦП отрицательный» снижает вероятность заболевания ревматоидным артритом, хотя полностью его не исключает. Оценивать значения АЦЦП и проводить их интерпретацию должен всегда врач-ревматолог, имеющий опыт диагностики и лечения ревматоидного артрита, только ревматолог может учесть все нюансы.
Чтобы сдать анализ на АЦЦП, вам необходимо прийти на обследование натощак.
Если вы хотите узнать стоимость анализа крови на АЦЦП, позвоните по телефону: +7 (495) 604-12-12.
Специалисты контакт-центра сообщат вам цену АЦЦП и объяснят, как готовиться к исследованию.
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Многопрофильная клиника «МедикСити» — это диагностика высочайшего уровня, опытные квалифицированные врачи-ревматологи и специалисты более чем 30 специальностей. У нас проводится лечение артрита, артроза, васкулита, красной волчанки, остеопороза, подагры, ревматизма и многих других ревматологических заболеваний. Не откладывайте визит к врачу, обращайтесь при малейших симптомах. Качественная диагностика – это 90% успешного лечения!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник