Рассеянный склероз (РС) – это хроническое прогрессирующее заболевание ЦНС , характеризуется наличием патологической неврологической симптоматики. Относится к демиелинизирующим заболеванием, главной причиной которых служит разрушение миелина — белковой оболочки аксона, отростка нейрона.
Как правило, дебют болезни происходит в молодом возрасте, до 45 лет, но в настоящее время описаны случаи развития данной патологии и в детском, и в пожилом возрастах. Чаще заболевают женщины. Кроме того, выявлена закономерность более частого развития заболевания в странах с хорошими санитарными и гигиеническими условиями.
Некоторые ученые связывают это с поздним созреванием иммунитета у детей, растущих в благополучной санитарной обстановке. Нет однозначного мнения о наследственной его природе. Однако, доказано, что основными факторами риска являются хронические стрессовые ситуации и инфекции (вирус Эпштейна–Барр). Важными являются пониженный уровень витамина D, курение, факторы окружающей среды, питание.
Важным фактором для успешного лечения рассеянного склероза является его диагностика на ранней стадии развития.
Данная патология, как правило, выявляется по характерным симптомам и при сборе анамнеза. Довольно часто у больных выявляются признаки поражения пирамидного тракта: парапарез, монопарез, гемипарез.
Характерны оптический неврит, горизонтальный и вертикальный нистагмы, диплопия. Вестибулярные изменения при поражении структур мозжечка, спастический паралич, скандированная речь и макрография, статическая и динамическая атаксия, тремор, изменения чувствительности, симптом Лермитта, изменения функции тазовых органов, в том числе сексуальной, изменения настроения, психических и интеллектуальных функций.
В связи с таким разнообразием проявлений заболевания, пациенту следует при наличии любых неврологических изменений, а особенно при сочетании нескольких, обратиться за консультацией к квалифицированному неврологу. Самостоятельно можно лишь заподозрить рассеянный склероз при наличии вышеперечисленных клинических форм, но диагностика должна проводиться в медицинском учреждении.
Выделяют основные формы течения РС:
- Ремиттирующий, характеризуется периодами обострения и ремиссии, которая может длиться до нескольких лет.
- Вторичный прогрессирующий РС, в этом случае также выделяют стадии обострения и ремиссии, но характерно наступление стадии хронического прогрессирования, с усиливающейся остаточной симптоматикой.
- Первично — прогрессирующий рассеянный склероз, постоянное усиление признаков изменения ЦНС, без обострений и ремиссии.
Достоверная постановка диагноза рассеянный склероз возможна только в стенах лечебных учреждений, достаточно оснащенных современной аппаратурой и имеющих в штате высококвалифицированных специалистов-неврологов.
На данный момент не существует специфического для РС теста или маркера, кроме своеобразного клинического течения и характерных морфологических изменений, однако, врачами-неврологами используется так называемые шкалы.
В них достоверно рассеянный склероз может быть выявлен при соблюдении обязательного требования — «диссеминации во времени и месте». Заключается оно в появлении не менее двух очагов патологического процесса, которые разбросаны во времени не меньше, чем на один месяц. Чаще всего для этой цели используются шкала критериев Позера.
Новые характеристики для постановки диагноза рассеянный склероз, в которых впервые начали использовать результаты МРТ для подтверждения рассеивания процесса в пространстве и во времени.
На сегодняшний день, важнейшими методами для постановки диагноз РС, являются:
- магнитно-резонансная томография головного и спинного мозга;
- анализ наличия олигоклональных групп иммуноглобулинов G (IgG) в спинно-мозговой жидкости (СМЖ);
- а также оценка изменения вызванных потенциалов (ВП).
Самым главным инструментом для диагностики мультиочагового процесса в мозге считается МРТ, но эти изменения не являются специфичными только для РС, часто они выявляются при других заболеваниях ЦНС.
МРТ-критерии рассеивания процесса в пространстве следующие: обнаружение одного Т1-гиперинтенсивного очага, либо девяти Т2 очагов; одного субтенториального очага; или одного и более очагов около коры головного мозга; а также трех и более паравентрикулярных очагов.
МРТ очаги рассеянного склероза
При наличии хотя бы трех из этих критериев можно говорить о диссеминации процесса в пространстве. Касательно разобщения во времени, критерии следующие: обнаружение нового Т1 очага, через 3 месяца после предыдущей атаки, либо дополнительные Т2 очаги также через 3 месяца после клинических проявлений.
Необходимо отметить, что при достоверном рассеянном склерозе данные МРТ недостаточно сопоставимы с клиникой. Новые очаги в мозге возникают чаще, чем клинические обострения.
Еще одна шкала, характеризующая состояние больного рассеянным склерозом, носит название EDSS. В ней находят отражения функциональные нарушения, также она помогает оценить тяжесть инвалидизации пациента.
| Баллы по шкале EDSS | Клиническая картина |
|---|---|
| 1.0-1.5 | Нет нарушений. |
| 2.0-2.5 | Амбулаторный пациент, с минимальными или незначительными нарушениями. |
| 3.0-3.5 | Пациент с умеренными нарушениями, может присутствовать слабость, монопарез. |
| 4.0 | Достаточно выраженная слабость, но больной может пройти без отдыха 500м, обслуживает себя полностью сам. |
| 4.5 | Пациент может пройти самостоятельно до 300м в день, необходима минимальная помощь. |
| 5.0 | Пациент может работать, но неполный рабочий день, самостоятельно способен пройти 200м. |
| 5.5 | Занятость также неполный рабочий день, может пройти 100м без поддержки и отдыха. |
| 6.0 | Ходит только с помощью, на расстояние 100м, поддержка односторонняя. |
| 6.5 | Возможна только ходьба до 20м, с двусторонней поддержкой |
| 7.0 | Передвижение только в кресло-коляске, может самостоятельно ей управлять весь день. |
| 7.5 | Передвигается только в кресле-коляске и только с помощью, ограниченное время. |
| 8.0 | Активность пациента только в пределах кровати или кресла, обслуживает себя, используя руки. |
| 8.5 | Больной старается использовать руки в обслуживании, но требуется помощь. |
| 9.0 | Пациент находится только в кровати, сохраняется способность к общению и питанию. |
| 9.5 | Абсолютно беспомощен, невозможно общение, глотание. |
Данная шкала сопоставима с группами инвалидности. Баллы 3,0-4.5 соответствует третьей группе инвалидности, 5.0-7,0 –второй, а 7.5-9.5 первой группе.
Характерным для РС также будет повышение концентрации иммуноглобулинов G (IgG) и выявление олигоклональных антител в СМЖ методом изоэлектрического фокусирования. Необходимо иметь в виду, что наличие олигоклональных антител в СМЖ отмечается у больных мигренями, неврологическими проявлениями ВИЧ, воспалительными заболеваниями мозга.
В постановке диагноза также используются данные изменения характеристик вызванных потенциалов (ВП). Они не являются тестом для рассеянного склероза, но могут быть использованы как метод объективизации наличия скрытых клинически очагов у больных с вероятным и возможным рассеянным склерозом. Большее значение имеют зрительные ВП, изменения их помогают дифференцировать сосудистые изменения, либо подтвердить первично-прогрессивный РС.
Довольно часто при рассеянном склерозе отмечается лимфоцитарный плеоцитоз в СМЖ. Также значение имеет выявление клонов Т-клеток, чувствительных к антигенам миелина, рецепторов к цитокинам, продуктов расщепления миелина, и других участников воспаления и аутоиммунных реакций.
Перечисленные изменения не являются строго специфичными для РС, но, комплексная оценка данных клинических, иммунологических, инструментальных и биохимических методов исследования позволяет определить характер течения заболевания, стадию, остроту, эффективность проводимой терапии.
Дифференциальная диагностика рассеянного склероза достаточно сложна, особенно с теми заболеваниями, которым присущи свойства диссеминации процесса. Кроме того, РС не имеет ни одного характерного признака, его клиника отличается полиморфизмом, это и вызывает трудности в постановке диагноз.
В 10–15% случаев ставится ошибочный диагноз, и на самом деле пациент имеет другое схожее с рассеянным склерозом, заболевание.
| Заболевание | Дифференциальный диагноз с РС |
|---|---|
| Острый рассеянный энцефаломиелит (ОРЭМ) | Монофазное течение, инфекционное заболевание в анамнезе. Диагноз определяется по динамике процесса. |
| Хронический боррелиозный энцефаломиелит | Сведения о контакте с клещом. Сочетанное поражения ЦНС и периферической нервной системы. Наличие антител к боррелии в СМЖ. |
| ВИЧ | Серологическое исследование крови и СМЖ. |
| Саркоидоз | Определение ангиотензин конвертирующего энзима в анализе крови, биопсия доступного очага. |
| Антифосфолипидный синдром (АФС), синдром Шегрена, синдром Бехчета | Гемолитическая анемия, тромбоцитопения, нахождение антифосфолипидных антител, артериальные и венозные тромбозы, хроническое не вынашивание беременности. |
| Системная красная волчанка (СКВ) | Системное поражение суставов, почек, кожи, позитивная серологическая реакция («волчаночные клетки»), высокий титр антинуклеарных антител. |
| Наследственные миелинопатии ( болезнь Александера , адренолейкодистрофия , суданофильная лейкодистрофия) | Данные о семейном анамнезе, нарастающий характер симптоматики, признаки поражения ЦНС и периферической НС. |
| Болезнь Лебера , синдром MELAS | Диагноз подтверждается на основании исследования метаболизма митохондрий. |
| Опухоли ЦНС | Верификация по результатам биопсии очага. |
Исходя из выше сказанного, диагностика рассеянного склероза должна проводиться с учетом всех имеющихся анамнестических, наследственных, инструментальных и лабораторных данных. При анализе информации должны быть задействованы новейшие критерии оценки и диагностические шкалы, что позволит свести к минимуму неточности в диагностике и минимизировать процент постановки неверных диагнозов.
источник
Для определения заболеваний, поражающих нервную систему, разработано множество методов. Диагностика рассеянного склероза основана на сборе данных о развитии болезни, неврологическом обследовании, лабораторных и аппаратных исследованиях. Комплексный подход к проблеме поможет вовремя остановить развитие РС и предотвратить инвалидность.
Возникновение рассеянного склероза можно заподозрить по нарушению функций, выполняемых спинным и головным мозгом. Потеря миелина в разных структурах нервной системы приводит к проявлению одного или сразу нескольких неспецифических симптомов. Признаки рассеянного склероза носят непостоянный характер, периодически пропадают, оставляя ощущение мнимого выздоровления, однако позже вновь проявляются уже с большей силой.
Церебральная, бульбарная и спинальная форма рассеянного склероза определяется по преобладанию симптомов из структуры, подвергшейся наибольшему разрушению миелина. Самостоятельно диагностируется рассеянный склероз по следующим признакам:
- Выпадение отдельных участков видимости и нечеткость зрения (у большинства больных это первый диагностический симптом рассеянного склероза).
- Отсутствие движений в руках и ногах и чувствительности в различных сегментах кожи.
- Нарушение нервной регуляции тазовых органов. Недержание или задержка мочи и кала.
- У женщин искажается менструальный цикл, у мужчин проявляется импотенция.
- Появляется шаткость походки, дрожь в руках, возможны падения на ровном месте.
- Парезы мимических мышц, косоглазие нарушение глотания, речи.
- Эйфория или стойкая депрессия, расстройство когнитивной функции и прогрессирующее слабоумие. Появление симптома хронической усталости, редко возникают эпилептические приступы.
Симптомы рассеянного склероза редко проявляются по одному, чаще это сочетание функциональных расстройств. За помощью в больницу стоит обращаться уже на ранних стадиях после появления вышеперечисленных признаков. Рассеянный склероз прогрессирует с каждым днем и без своевременного лечения приводит к гибели.
Диагностика рассеянного склероза на ранней стадии проходит у невропатолога. Врач начинает беседу с расспроса о жалобах и сбора анамнеза. Собрать нужную информацию по заболеванию доктор может при помощи вопросов, на которые нужно ответить четко и в развернутой форме:
- В каком хронологическом порядке развивались симптомы текущего заболевания, лечился ли человек у других специалистов, и какой диагноз был поставлен.
- Принимал ли на ранних стадиях рассеянного склероза медикаменты. Если лекарства использовались самостоятельно или по назначению доктора, то нужно четко сказать названия препаратов.
- Какие заболевания переносил ранее, особенно акцент делается на вирусные инфекции, которые согласно распространенной теории могут приводить к РС.
- Имелись ли схожие проблемы со здоровьем у родителей и ближайших родственников.
- Зависим ли человек от спиртных напитков, табакокурения, наркотических веществ.
Расспрос помогает доктору ориентироваться в сроках развития рассеянного склероза и факторах, которые могли его спровоцировать. Данные о больном также помогают специалисту определить участок нервной системы, с которого лучше начать диагностику.
Для того чтобы знать, как диагностировать рассеянный склероз, доктора любой специальности изучают неврологию и учатся владеть специальным молоточком. Чтобы диагноз был достоверным, врачу необходимо обнаружить как минимум 2 участка поражения белого вещества центральной нервной системы, которые возникли в разное время. В обследование на рассеянный склероз входят:
- Оценка движений в конечностях, определение тонуса и силы мышц.
- Выявление усиленных и неестественных рефлексов.
- Проверка поверхностной и глубокой чувствительности. Сравниваются ощущения боли, температуры, прикасаний на симметричных участках тела.
- Оценка правильности работы черепных нервов. Объективно устанавливается наличие косоглазия, раздвоение зрения, тотальное или частичное выпадение полей видимости. Определяются парезы мышц лица, нёба, языка, глотки и шеи.
- Выявление шаткости в статической позе Ромберга, дрожания рук и искажения почерка.
Наблюдение за больным осуществляется на протяжении нескольких дней. Важно провести топическую диагностику для определения наиболее поврежденной структуры нервной системы. За это время можно заметить транзиторные функциональные изменения. Характерным примером клинических проявлений при рассеянном склерозе служит выпадение брюшных рефлексов в первый день обследования и их восстановление на следующие сутки.
Диагностика рассеянного склероза на ранней стадии с помощью современных технологий обусловлена возможностью обнаружения мельчайших патологических очагов. Анализы при РС также помогают установить настоящую природу заболевания. Для их проведения берут биологические жидкости организма человека. Использование прогрессивных методов исследования нужно для подтверждения текущего диагноза и исключений других заболеваний.
К неспецифическому исследованию, выполняемому всем поступившим пациентам, относится общий анализ крови. При рассеянном склерозе этот метод малоинформативен, однако, позволяет исключить инфекционные, онкологические и другие патологии, схожие по характеру симптоматического развития.
Исследование непременно выполняется при подозрении на рассеянный склероз. Анализу должна предшествовать психологическая подготовка больного, так как многие боятся, что в ходе манипуляции будет поврежден спинной мозг. При проведении люмбальной пункции из спинномозгового канала забирается немного ликвора. Уже на этапе забора доктор может провести дифференциальную диагностику, определяя давление в спинном мозге.
В период обострения в анализе может увеличиваться количество лимфоцитов, повышаться белок, но этого мало для диагностики. Когда рассеянный склероз не активен, они исчезают. Гораздо информативнее путем электрофореза выделить олигоклональные иммуноглобулины класса G. Обнаружение этой белковой фракции указывает на аутоаллергический процесс и агрессию собственных иммунных клеток к миелину. Анализ помогает, как диагностировать рассеянный склероз, так и исключить прочие заболевания.
МРТ превосходит другие анализы при рассеянном склерозе по информативности, являясь «золотым» стандартом диагностики. При проведении аппаратного исследования можно определить расширение полости мозговых желудочков и атрофию коры.
Чтобы получить качественный снимок, при проведении МРТ используют парамагнитную контрастную жидкость. В участках подвергшихся разрушению миелина накопление специального вещества происходит активнее. Высокоточный способ позволяет увидеть мельчайшие дефекты в белом веществе нервной ткани. Диагноз при проведении МРТ устанавливается при обнаружении не менее 4 участков демиелинизации размером более 3 мм, из которых хотя бы один должен располагаться около мозговых желудочков (перивентрикулярно).
Ценность ПМРС заключается в способности определить в реальном времени метаболическую активность ткани. У больного РС концентрация маркера N-ацетиласпартата в пораженном участке снижается на 60-80%. При сочетании метода с МРТ можно исследовать функционально-морфологическое состояние нервного вещества и развития рассеянного склероза.
Новейшее диагностическое устройство дает возможность объективно вычислить активность ферментов нервной ткани. При рассеянном склерозе можно оценить суммарную и очаговую потерю миелина. Также СПЭМС позволяет установить состояние ионного обмена в тканях и активность нейромедиаторов. Для определения функциональности пораженной ткани и определения тяжести демиелинизации метод весьма ценный, однако, для окончательной постановки диагноза его недостаточно.
Метод основан на исследовании сигналов разной модальности из центральных нервных структур с помощью электроэнцефалографа. При рассеянном склерозе определяют такие вызванные потенциалы:
Исследование позволяет установить состояние нервных волокон, степень их повреждения. С помощью метода можно следить за восстановлением больного во время лечения и оценивать эффективность назначенных медикаментов.
Окончательная формулировка диагноза основывается на полученной из анамнеза информации, объективно выявленных нарушений и аппаратных вариантов исследования. Проводимая дифференциальная диагностика помогает отвергнуть схожие патологии от истинной болезни.
Заболевания, с которыми проводится дифференциальная диагностика
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Определенный интерес представляет гипотеза, основанная на эпидемиологических данных, согласно которой клинически проявляющийся рассеянный склероз представляет собой лишь финальную стадию процесса, который начинается задолго до наступления взрослого периода жизни. В соответствие с этой гипотезой выделяют индукционную фазу, возникающую до 15 лет улиц с генетической предрасположенностью вследствие воздействия неизвестного иммуногенного внешнего фактора. Вслед за этим следует асимптомный латентный период, во время которого могут быть выявлены признаки демиелинизации, однако клинически явная симптоматика отсутствует. Клинический дебют («первая атака») заболевания может развиваться остро или подостро. Интервал от момента заболевания до его клинического проявления может занимать от 1 до 20 лет. Иногда МРТ, проводимая с другими целями, выявляет типичную картину демиелинизации у больного, не имеющих каких-либо клинических проявлений демиелинизирующего заболевания. Термин «латентный рассеянный склероз» также используется для обозначения случаев, когда выявляются признаки демиелинизирующего процесса, который, однако, не проявляется клинически.
При тщательном сборе анамнеза у пациентов, обращающихся по поводу первого развернутого эпизода заболевания, в прошлом можно выявить один или несколько эпизодов преходящей симптоматики в виде легких нарушений зрения, онемения или покалывания, шаткости при ходьбе, которым в момент их возникновения могли не придать особого значения. У других пациентов в анамнезе выявляются предшествующие эпизоды крайней усталости или нарушения концентрации внимания.
Острый эпизод, по поводу которого больной обращается к врачу, может быть не связан с каким-либо провоцирующим фактором. Однако многие пациента отмечают временную связь с инфекцией, стрессом, травмой или беременностью. В одних случаях симптомы могут достигнуть максимума сразу же, как только обратили на себя внимание больного, например, при пробуждении, но иногда они нарастают в течение определенного времени — от нескольких минут до несколькихдней. Больные чаще сообщают о постепенном прогрессировании симптомов, тогда как «инсультоподобное» начало отмечается редко.
Появление симптомов рассеянного склероза врезультате воспалительного демиелинизирующего процесса, обозначается как «атака», «обострение» или «рецидив». Течение, характеризующееся повторным развитием атак, называют рецидивирующим или ремиттирующим. Степень восстановления (полнота ремиссии) после атаки значительно варьирует. На ранней стадии заболевания восстановление начинается вскоре после того, как симптомы достигнут пика, причем атака завершается полным или почти полным восстановлением в течение 6-8 недель. В тех случаях, когда неврологические симптомы развиваются постепенно, констатируется хроническое прогрессирующее течение, при котором восстановление функций маловероятно, но возможна более или менее длительная стабилизация. Первую атаку рассеянного склероза приходится дифференцировать с острым рассеянным энцефаломиелитом (ОРЭМ), при котором эпизоды демиелинизации не повторяются.
При изучении 1096 больных отмечена связь между возрастом больных и типом течения заболевания. Результаты этого исследования показывают, что у лиц старше 40 лет чаще отмечается прогрессирующее течение с постепенным нарастанием парезов.

Предложены несколько классификационных схем рассеянного склероза, однако все они дают одно и то же определение клинически достоверного рассеянного склероза, согласно которому по данным анамнеза или осмотра должно быть не менее двух обострений с поражением белого вещества ЦНС, разделенных по времени и локализации. Следовательно, диагностика рассеянного склероза требует установления временного и пространственного рассеяния очагов. При этом эпизоды должны быть отделены друг от друга интервалами не менее чем в 1 месяц, во время которых отсутствует неуклонное ухудшение состояния, а симптомы нельзя объяснить наличием одного анатомического очага поражения нервной оси (как, например, в том случае, когда глазные симптомы сочетаются с односторонними контралатеральными двигательными нарушениями в конечностях или контралатеральным снижением чувствительности на лице и туловище и могут быть вызваны изолированным очаговым поражением ствола). Однако подобное определение не позволяет рассматривать рецидивирующий неврит зрительного нерва в том же глазу как отдельный эпизод рассеянного склероза.
Критерии диагностики «клинически достоверного» рассеянного склероза Шумахера (по А. Е. Mi11er, 1990)
- Возраст начала от 10 до 50 лет
- При осмотре выявляются объективные неврологические симптомы
- Неврологические симптомы указывают на поражение белого вещества ЦНС
- Рассеянность во времени:
- два или более обострений (злящихся не менее 24 часов) с интервалом не менее 1 месяца (обострение определяется как появление новых симптомов или нарастание ранее существовавших) или
- нарастание симптомов на протяжении не менее 6 месяцев
- Рассеянность в пространстве: поражены две или более изолированных друг от друга анатомических области
- Нет альтернативного клинического объяснения
Чтобы учесть прогрессирующие формы рассеянного склероза, критерии устанавливают необходимость нарастания неврологической дисфункции в течение не менее 6 месяцев — в отсутствие других причин, которые могли бы объяснить симптомы. Так как нет какого-либо одного специфического теста, позволяющего безошибочно диагностировать рассеянный склероз, диагноз устанавливают при сочетании клинических проявлений, нейровизуализационных и лабораторных данных. Термины «вероятный» и «возможный» рассеянный склероз введены в классификацию для обозначения тех случаев, когда имеется только одна атака или один очаг поражения или когда атаки не могут быть подтверждены объективными данными осмотра.
С момента публикации этих классификаций несколько диагностических тестов повысили чувствительность и специфичность диагностики рассеянного склероза. Диагностическая значимость МРТ и вызванных потенциалов уже обсуждалась. Наиболее характерные изменения в ликворе включают наличие интратекально продуцируемого иммуноглобулина. Это обычно выявляется с помощью индекса, определяемого как отношение уровня IgG в ликворе и сыворотке с коррекцией по уровню иммуноглобулина. Качественный показатель — наличие олигоклональных антител в гамма-глобулиновом спектре, выявляемых с помощью иммунофиксации или изоэлектрического фокусирования. Результаты теста считаются положительными, когда в ликворе выявляются два или более типов олигоклональных антител, которые отсутствуют в сыворотке. Эти и другие тесты учтены в критериях диагностики рассеянного склероза, разработанных Poser et a1 (1983). Согласно критериям Позера, при констатации пространственной рассеянности очагов, необходимой для постановки диагноза рассеянного склероза, можно учитывать параклинические данные. Более того, введен термин «лабораторно-подкрепленный» достоверный рассеянный склероз, который используют в тех случаях, когда не удовлетворяются критерии «клинически достоверного» рассеянного склероза, однако в ликворе выявляется повышенный уровень IgG или олигоклональные антитела.
Методы исследования, которые могут быть полезны в диагностике и выборе лечения у больных рассеянным склерозом
- Уточнения МРТ головного и/или спинного мозга
- Изображения в режимах T1, T2, протонной плотности, FLAIR, с контрастированием гадолинием
- Цитоз, уровень белка, глюкозы, исследование на сифилис, нейроборрелиоз, индекс IgG, олигоклональные антитела
- Зрительные, слуховые потенциалы ствола, соматосенсорные
- Нейропсихологическое исследование
- Исследование на антинуклеарные антитела с экстрагированными нуклеарными антигенами (rho, 1a, mр), на антитела к кардиолипину, антиборрелиозные антитела, уровень ангиотензин-преврашающего фермента и витамина В12

Более чему 90% больных с клинически достоверным рассеянным склерозом выявляются патологические изменения при МРТ и более чем у двух третей больных — повышение уровня в ликворе гамма-глобулинов или наличие олигоклональных антител. Хотя данные МРТ не требуются для подтверждения диагноза при клинически достоверном рассеянном склерозе, нейровизуализация — более чувствительный метод, чем исследование ликвора или вызванных потенциалов, при обследовании больных с подозрением на рассеянный склероз. МРТ-критерии диагностики рассеянного склероза включают:
- наличие трех или четырех зон измененной интенсивности сигнала на изображениях в режиме протонной плотности или Т2-взвешенных изображениях;
- очаги в перивентрикулярной области;
- очаги размером более 5 мм;
- инфратенториальные очаги.
В исследовании, оценивавшем данные МРТ у 1500 больных с клиническими проявлениями рассеянного склероза, специфичность этих критериев составила 96%, а чувствительность — 81%. Другие характерные для рассеянного склероза изменения при МРТ включают эллиптоидные очаги, прилегающие к боковым желудочкам и ориентированные перпендикулярно по отношению к передне-задней оси мозга, которые соответствуют пальцам Давсона, а также очаги в мозолистом теле, примыкающие к его нижнему контуру.
Показатели ликвора при рассеянном склерозе
- Нормальное у 60% больных с рассеянным склерозом
- > 110 мг/дл — очень редко
- Нормальный у 66%
- > 5 лимфоцитов в 1 мл у 33%
- Вариабельно коррелирует с обострением
- > 80% CD3+
- Соотношение CD4+/CD8+ 2:1
- 16-18% В-лимфоцитов
- Плазматические клетки обнаруживаются редко
- Содержание увеличено
- Увеличен индекс IgG (> 0,7)
- Увеличена скорость синтеза IgG (> 3,3 мг/сут)
- Олигоклональные IgG-антитела
- Увеличено соотношение каппа-/лямбда-легких цепей
- Свободные каппа-легкие цепи
- Увеличено содержание ОБМ-подобного материала в активной фазе
Критерии диагностики рассеянного склероза
- Клинически достоверный рассеянный склероз
- Два обострения и клинические проявления двух отдельных очагов поражения
- Два обострения: клинические проявления одного очага и параклинические признаки (КГ, МРТ, ВП) другого очага
- Лабораторно подтвержденный достоверный рассеянный склероз
- Лабораторное подтверждение — выявление в ликворе олигоклональных антител (ОА) или повышенного синтеза IgG (в сыворотке структура антител и уровень IgG должны быть нормальными). Должны быть исключены другие причины изменений церебро-спинальной жидкости: сифилис, подострый склерозирующий панэнцефалит, саркоидоз, диффузные заболевания соединительной ткани и аналогичные расстройства
- Два обострения, клинические или параклинические признаки одного очага и выявление в ликворе ОА или повышенного уровня IgG
- Одно обострение, клинические признаки двух отдельных очагов и выявление в ликворе ОА или повышенного уровня IgG
- Одно обострение, клинические признаки одного очага, параклинические признаки другого очага и выявление в ликворе ОА или повышенного уровня IgG
- Клинически вероятный рассеянный склероз
- Два обострения и клинические признаки одного очага
- Одно обострение и клинические признаки двух отдельных очагов
- Одно обострение, клинические признаки одного очага и параклинические признаки другогоочага
- Лабораторно подтвержденный вероятный рассеянный склероз
- Два обострения и выявление в ликворе ОА или повышенного уровня IgG
Данные МРТ имеют и прогностическое значение у лиц с риском развития рассеянного склероза, у которых клинически отмечалась одна атака с симптомами, характерными для демиелинизируюшего заболевания. При этом прогностическое значение имеют как сам факт наличия очагов в белом веществе головного мозга, так и их количество.
Хотя данные нейровизуализации головного и спинного мозга — важное дополнение к клинической диагностике рассеянного склероза, диагноз не может опираться только на них. Их неправильная интерпретация может привести к ошибочной диагностике, поскольку целый ряд других состояний имеют сходные МРТ проявления. Более того, у лиц старше 40 лет увеличивается вероятность обнаружить на Т2-взвешенных изображениях гиперинтенсивные зоны.

К важным клиническим и патоморфологическим вариантам демиелинизирующих заболеваний ЦНС относятся ОРЭМ и оптикомиелит Девика, которые отличаются от рассеянного склероза прогнозом и лечением.
Острый рассеянный энцефаломиелит. Острый рассеянный энцефаломиелит (ОРЭМ) клинически и патоморфологически бывает неотличим от дебюта рассеянного склероза. Дифференциация возможна в том случае, когда клинически изолированый эпизод демиелинизации возникает после острого инфекционного заболевания или вакцинации. Но ОРЭМ может возникать и в отсутствие явного провоцирующего фактора. Заболевание чаще всего провоцирует коревая инфекция, реже оно возникает вслед за ветрянкой, краснухой, свинкой, скарлатиной или коклюшем. Чаще всего ОРЭМ встречается в детском и молодом возрасте. Острый неврит зрительного нерва, возникающий в рамках ОРЭМ, чаще всего бывает двусторонним. В ликворе обычно выявляются более выраженные воспалительные изменения, в том числе более высокий цитоз, иногда с преобладанием нейтрофилов, и более высокое содержание белка. Олигоклональных антител в ликворе при ОРЭМ обычно не выявляют либо они появляются на короткое время в острой фазе.
Хотя ОРЭМ обычно монофазное заболевание, реагирующее на глюкокортикоиды или препараты адренокортикотропного гормона, отмечены случаи мультифазного или рецидивирующего течения. Мультифазный ОРЭМ характеризуется одной или несколькими клинически различающимися атаками, которые возникают вслед за первоначальным острым эпизодом. Рецидивирующий вариант характеризуется наличием последующих эпизодов, которые клинически идентичны первоначальному.
При ОРЭМ и его вариантах МРТ выявляет небольшие многоочаговые гиперинтенсивные в Т2-режиме изменения, но возможны и крупные лобарные объемные очаги, вовлекающие серое вещество. В то же время при ОРЭМ, как правило, отсутствуют характерные для рассеянного склероза очаги в перивентрикулярном белом веществ или мозолистом теле.
Оптикомиелит. Оптикомиелит, известный также как болезнь Девика, — вариант рассеянного склероза со своеобразными клиническими и патоморфологическими изменениями. Клиническая картина включает проявления острого или подострого неврита зрительного нерва и тяжелого поперечного миелита. Интервал между утратой зрения и поражением спинного мозга обычно составляет не более 2 лет, но может быть и более продолжительным. Патоморфологические изменения ограничены демиелинизацией в зрительных нервах и тяжелым некрозом, который может вовлекать большую часть спинного мозга. В головном мозге (за исключением зрительных нервов и хиазмы) изменения отсутствуют. При исследовании ликвора выявляется нормальное давление, вариабельный плеоцитоз до нескольких сотен лейкоцитов с преобладанием нейтрофилов и повышенным уровнем белка. Олигоклональные антитела и признаки повышенного синтеза IgG в ликворе обычно отсутствуют. Заболевание может быть монофазным или мультифазным. Имеются сообщения, что оптикомиелит может возникать и рамках ОРЭМ, а также при системной красной волчанке, смешанном заболевании соединительной ткани, туберкулезе. Болезнь Девика чаще наблюдается в Японии и, по-видимому, имеет своеобразные иммуногенетические характеристики. Прогноз восстановления неврологических функций плохой. Предпринимались попытки лечения различными средствами (алкиирующими препаратами, в том числе циклофосфамидом, кортикотропином, глюкокортикоидами, плазмаферезом) — с переменным успехом.
Хотя целый ряд системных воспалительных заболеваний могут вызывать поражение белого вещества, неврологические симптомы в этих случаях редко бывают их единственным или дебютным проявлением. Подобные состояния обычно распознают по наличию соматических симптомов. Поражение ЦНС при системной красной волчанке может проявляться инфарктами или кровоизлияниями в результате тромбоза или васкулита. Психотические нарушения, эпилептические припадки, спутанность сознания или сомноленция могут возникать первично либо как осложнение инфекций или недостаточности других органов. Миелит, иногда с сопутствующим поражением зрительных нервов (что напоминает синдром Девика) также может быть связан с системной красной волчанкой, как и наличие олигоклональных антител в ликворе. Олигоклональные антитела в ликворе выявляются также при саркоидозе и болезни Бехчета. С другой стороны, антинуклеарные антитела, характерные для системной красной волчанки, обнаруживаются примерно у трети больных с рассеянным склерозом.
Нейроборрелиоз. Нейроборрелиоз — поражение нервной системы при лаймской болезни, возбудителем которой является Вorre1ia burgdorferi. Нейроборрелиоз может проявляться менингитом, энцефаломиелитом, периферической невропатией. Энцефаломиелит — редкое осложнение боррелиоза, возникающее менее чем у 0,1 % больных. В эндемичных по лаймской болезни зонах больных с типичными клиническими и лабораторными проявлениями рассеянного склероза, но не имеющих объективных признаков, подтверждающих боррелиозное поражение ЦНС, иногда ошибочно лечат длительными курсами антибиотиков. Боррелиозный энцефаломиелит обычно проявляется нарушением памяти и других когнитивных функций, хотя сообщалось и о случаях многоочагового поражения, преимущественно вовлекающего белое вещество ЦНС. В ликворе могут выявляться олигоклональные антитела. Объективные признаки нейроборрелиоза включают интратекальную продукцию специфических антител, положительные результаты посева ликвора, а также выявление ДНК В. burgdorferi с помощью полимеразной цепной реакции.
Тропический спастический парапарез (ТСП) и ВИЧ-ассоциированпая миелопатия (ВАМ) — термины для обозначения хронического демиелинизирующего воспалительного поражения спинного мозга, вызываемого ретровирусом — человеческим Т-клеточным лимфотропным вирусом I типа (human T-cell lymphotrophic virus — HTLV-I). Вирус эндемичен для некоторых областей Японии, Вест-Индии и Южной Америки. По ряду признаков ТСП и ВАМ напоминают рассеянный склероз, в том числе по наличию в ликворе олигоклональных антител и повышенного уровня IgG, изменениям белого вещества при МРТ головного мозга, реакции (как правило, частичной) на иммунотерапию. Однако ТСП и ВАМ можно отдифференцировать от рассеянного склероза по наличию антител к HTLV-I либо путем выявления ДНК HTLV-I с помощью полимеразной цепной реакции, а также по поражению периферических нервов, наличию в сыворотке олигоклональных антител, наличию многоядерных лимфоцитов в ликворе и крови, положительным серологическим тестам на сифилис, сухому синдрому или легочному лимфоцитарному альвеолиту.
источник
Патологические изменения в миелиновой оболочке нервного волокна головного либо спинного мозга – это рассеянный склероз, диагностика которого затруднительна на ранних сроках болезни. Тогда как при своевременном обращении за медицинской помощью удается существенно замедлить прогрессирование заболевания и сохранить трудоспособность человека еще на долгое время. Огромную роль в дифференциальной диагностике играют современные методы исследования.
Поскольку поражение миелиновой оболочки волокна нерва носит хронический характер, для постановки своевременного диагноза рассеянного склероза человек должен обращать внимание на малейшие изменения в собственном самочувствии.
Единого критерия, который бы позволял врачу быстро ориентироваться в разнообразных неврологических симптомах, не разработано. Это затрудняет на ранних сроках рассеянного склероза его диагностику. Предварительное заключение врача подтверждают либо опровергают результаты проводимых исследований:
- лабораторные – анализы крови, а также спинномозговой жидкости, иммунограмма;
- инструментальные методы – компьютерная, магниторезонансная томография, а также анализ вызванных потенциалов мозга.
Во многом раннее распознавание рассеянного склероза зависит от квалификации врача. При внимательном осмотре больного уже на первом этапе течения болезни можно отметить снижение вибрационной чувствительности, сбои в цветовосприятии, изменения слуха, памяти.
Для рассеянного склероза у женщин начальная стадия в диагностике не составляет труда. В клинических проявлениях преобладают симптомы расстройств тазовых органов – учащенные позывы на мочеиспускание, иногда в комбинации с запорами. При этом страдает чувствительность кончиков пальцев, усиливается головокружение, могут быть резкие перепады настроения.
Стандартными методами диагностики, которые назначают всем людям с подозрением на какое-либо заболевание, являются общий анализ крови, а также биохимическое исследование. Особых отклонений в них, безусловно, не будет. Однако, заподозрить рассеянный склероз можно по следующим изменениям:
- повышение концентрации лимфоцитов – до 40% и более;
- уменьшение количества лейкоцитов;
- увеличение СОЭ – присутствие воспалительного процесса в организме, в том числе и аутоиммунного характера.
Среди биохимических параметров следует обращать внимание:
- глюкоза – ее концентрация не изменяется;
- ревматоидные показатели остаются в норме, либо слегка повышаются, к примеру, фибриноген и С-реактивный белок.
Подтвердить аутоиммунный сбой в организме призвана люмбальная пункция с забором спинномозговой жидкости. Процедуру должен выполнять врач, в условиях строгой стерильности. В случае рассеянного склероза в ней будет высокий процент специфических клеток – иммуноглобулинов, особенно IgG. Изменяется также количество лимфоцитов, могут присутствовать олигоклональные антитела.
Оценить состояние иммунной системы позволяет иммунограмма. В венозной крови исследуют иммунные клетки – отдельная часть их повышается, что говорить об аутоиммунном процессе, тогда как другие параметры снижены, что свидетельствует о низких защитных барьерах организма.
Современный метод выявления рассеянного склероза – электромагнитное суперпозиционное сканирование мозговых структур. С помощью СПЭМС врачам удается оптимизировать сведения о спектре химических соединений в мозге – суммарной, а также очаговой потери миелина. Это позволять ставить диагноз склероза на ранней стадии его возникновения.
Так как разрушение миелиновой оболочки приводит к сбоям в проведении нервных импульсов, то крайне важным представляется своевременно определить сбой в электрической активности мозга. Помощь оказывают следующие инструментальные методы:
- При рассеянном склерозе вызванные потенциалы головного мозга будут замедлены либо значительно нарушены в двигательных, соматосенсорных либо слуховых, а также зрительных путях. Суть метода сведена к нанесению внешних раздражителей и отслеживанию электрических сигналов нервной системы на них с помощью компьютера. Метод позволяет врачу подтвердить начало заболевания на этапе, когда еще отсутствуют характерные неврологические признаки.
- Электроэнцефалограмма при рассеянном склерозе результативна в 1/3 случаев. Однако, нервный импульс может носить неспецифические следы сбоя в проведении, без четкой взаимосвязи с основным заболеванием.
С целью повышения результативности диагностики врачи рекомендуют проведение более информативных нейровизулизационных методов исследования.
Внедрение в неврологическую практику таких диагностических процедур, как компьютерная и магнитнорезонансная диагностика рассеянного склероза позволила специалистам с высокой достоверностью оценивать состояние структур центральной нервной системы.
Степень чувствительности МРТ при рассеянном склерозе составляет 90–95%. Основные критерии подтверждения патологии:
- для лиц до 45–50 лет – обнаружение четырех и более очагов поражения в нервных волокнах с диаметром 3–4 мм;
- у людей старше 50–55 лет – очаги в поперечной части не менее 3–3.5 мм, либо какой-то из них прилегает к боковым желудкам, или же расположен в черепной ямке сзади.
Помогает повысить результаты диагностики рассеянного склероза на МРТ головного мозга введение контрастного раствора. Это позволяет усилить интенсивность сигнала, а также контрастность получаемых изображений тканей. Так, накопление вводимого вещества в очагах поражения будет свидетельствовать об активном воспалительном процессе или обострении болезни.
Помимо обследования головного отдела нервной системы, врачи обязательно назначают томограммы спинного мозга – для уточнения тяжести патологии. Если в заключении МРТ при рассеянном склерозе указаны множественные поражения, прогноз неблагоприятен.
Объективная симптоматика неврологического характера – поражение проводящих путей с выпадением части чувствительного либо двигательного восприятия импульсов при рассеянном склерозе будет выглядеть следующим образом:
- недержание мочи, запоры – нарушения функции тазовых органов;
- утомляемость – желание отдохнуть даже в утренние часы, после 8–10 часов сна;
- сбои в зрительном, слуховом восприятии;
- ощущения мурашек, онемения, покалывания в разных частях тела, чаще с одной стороны;
- резкие перепады настроения – чаще склонность к депрессивным расстройствам.
Все проявления симптомов в диагностике рассеянного склероза врач обязательно сопоставляет с информацией от диагностических процедур:
- отклонения в составе спинномозговой жидкости;
- сбои импульсов в электрических потенциалах мозга;
- множественные очаги рассеянного склероза на МРТ снимках.
Очаговая неврологическая симптоматика нарастает постепенно, иногда ступенчато – обострения заболевания происходят все чаще, клинические признаки становятся ярче. На снимках томографии появляются множественные безмиелиновые участки.
Если для диагностики рассеянного склероза на ранней стадии требуется не менее 5–6 критериев, чтобы распознать болезнь, то на позднем этапе течения патологии опытный специалист уже при первичном осмотре больного может поставить адекватный диагноз.
Из-за многообразия признаков неврологического расстройства, рассеянный склероз необходимо дифференцировать с большим количеством иных патологий нервной системы. Ведь каких-либо специфических, только ему присущих симптомов, не имеется.
По сути, это болезнь исключения. Усомниться в диагнозе врачу могут помочь следующие критерии:
- человек жалуется на повышенную утомляемость и ухудшение двигательной активности, тогда как неврологический осмотр не выявляет отклонений в рефлексах;
- на снимках МРТ виден единичный очаг – к примеру, только в задней ямке черепа;
- спинальные симптомы преобладают, но функции тазовых органов не страдают;
- состав спинномозговой жидкости соответствует возрастной норме;
- на первом месте находится болевой синдром, что нехарактерно для рассеянного склероза.
Иногда системная волчанка сопровождается поражением структур ЦНС, но при ней обязательно будут присутствовать специфические проявления и изменения в анализах крови. При внезапном появлении очаговой неврологической симптоматики врач будет рассматривать диагнозы инсульта либо тяжелой мигрени. При болезни Паркинсона, Бехчета, синдроме Шегрена также помимо поражений нервного волокна происходят изменения в крови и ликворе, которые требуют высокой квалификации врача для их соотнесения с определенным заболеванием.
Самодиагностика рассеянного склероза абсолютна недопустима. Только после всестороннего обследования врач выставит правильный диагноз и подберет соответствующее лечение.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

При диагностике и лечении рассеянного склероза может понадобиться консультация:
- Инфекциониста – при подозрении на наличие вирусных или бактериальных инфекций, которые могли бы спровоцировать обострение заболевания.
- Офтальмолога – при наличии признаков нарушения зрения.
- Иммунолога – при подозрении на выраженные нарушения функций иммунной системы пациента.
- Психиатра – при наличии у пациента психических расстройств и отклонений.
- Уролога – при нарушениях мочеиспускания.
- Генетика – при планировании семьи (для выявления вероятности передачи генетической предрасположенности детям).
Первое, что должен сделать врач при постановке диагноза, это побеседовать с больным. Целью опроса является выявление возможных факторов риска рассеянного склероза, а также выявление симптомов, которые могли бы указывать на данное заболевание.
При опросе пациента врач может спросить:
- Что (какие конкретно симптомы) беспокоит пациента в данный момент?
- Как давно появились симптомы и что этому предшествовало (вирусная или бактериальная инфекция, переохлаждение, стресс, травма и так далее)?
- Наблюдались ли подобные симптомы ранее?
- Как часто пациент болел вирусными или бактериальными инфекционными заболеваниями?
- Имеются ли у пациента какие-либо хронические инфекции (например, герпес)?
- Страдал ли кто-либо из родственников пациента рассеянным склерозом?
- Курит ли пациент?
- Как (чем) питается пациент в последнее время?
- Имеются ли у пациента аллергические заболевания (аллергии на медикаменты, продукты питания, пыльцу растений и так далее)?
Ответы на эти и некоторые другие вопросы помогут врачу предположить тот или иной диагноз. Если вероятность наличия рассеянного склероза у пациента окажется повышенной (например, при выявлении сразу нескольких факторов риска), врач может провести более детальное обследование.
Первичное обследование пациента иногда позволяет выявить симптомы и признаки, которые могут указывать на наличие рассеянного склероза. Обычный осмотр не дает какой-либо ценной диагностической информации, так как на начальных стадиях развития рассеянный склероз может не иметь никаких внешних проявлений. В то же время, более детальное обследование пациента может помочь выявить характерные признаки заболевания.
Во время диагностики врач определяет:
- Кожную чувствительность. Для проверки чувствительности врач может прикасаться заостренной рукояткой неврологического молоточка или ручной к различным участкам тела пациента (который при этом должен закрыть глаза). Когда больной почувствует прикосновение, он должен сообщать об этом врачу. Как правило, вначале пропадает тактильная чувствительность (ощущение прикосновения), затем температурная и вибрационная. Гораздо реже может отмечаться утрата болевой чувствительности.
- Мышечную силу. Для оценки мышечной силы врач может использовать субъективный или объективный метод. В первом случае он сам берет пациента за руку и просит согнуть ее, при этом оказывая ему сопротивление. В результате такого простого теста врач оценивает, насколько сильно пациент может сократить ту или иную группу мышц. Объективная оценка проводится с помощью специального прибора (динамометра). Пациенту предлагают сжать рабочую часть прибора как можно сильнее, в результате чего на циферблате стрелка отображает определенное значение. Результаты оцениваются врачом в зависимости от возраста, пола и уровня физической подготовки пациента.
- Мышечный тонус. Врач может субъективно оценить тонус мышц-сгибателей и разгибателей в конечностях пациента. При оценке тонуса мышц верхних конечностей он берет руку пациента в свои руки и просит полностью расслабить ее. Далее он несколько раз сгибает и разгибает руку пациента в локтевом суставе, оценивая при этом состояние мышечного тонуса. В нормальных условиях рука пациента должна сгибаться и разгибаться одинаково легко, в то время как при рассеянном склерозе врач может ощущать более или менее выраженное сопротивление во время выполнения разгибания (что связано с повышенным тонусом мышц-сгибателей). Подобную проверку врач может провести и с нижними конечностями, сгибая и разгибая ноги пациента в коленных суставах.
- Наличие признаков поражения мозжечка. Если в патологический процесс вовлечен мозжечок (в норме отвечающий за координацию движений), у пациента будут наблюдаться определенные нарушения. Так, например, даже на ранних стадиях заболевания он не сможет долго удерживать состояние равновесия, особенно стоя на 1 ноге или с закрытыми глазами. Также врач может выявить легкий или умеренно выраженный тремор (дрожание) в руках и ногах, особенно при попытке вытянуть их перед собой и удерживать в таком положении.
- Наличие или отсутствие нистагма.Нистагм – это патологическое подергивание глаза при отведении глазных яблок в сторону. Чтобы выявить нистагм, врач помещает перед глазами пациента молоточек или ручку и просит следить за ним глазами, а сам передвигает его вправо-влево, вверх-вниз.
- Выраженность сухожильных рефлексов. Суть сухожильных рефлексов заключается в том, что если ударить по сухожилию какой-либо мышцы молоточком, она резко сократится. При рассеянном склерозе отмечается повышенный тонус мышц, вследствие чего сухожильные рефлексы будут более выраженными (будет отмечаться так называемая гиперрефлексия). Наиболее распространенными сухожильными рефлексами являются пяточный, коленный и локтевой. Для проверки пяточного рефлекса пациент должен согнуть одну ногу в колене и опереться коленом на стул. Врач при этом легонько ударяет молоточком по пяточному (ахиллову) сухожилию, что вызывает разгибание стопы. Для проверки коленного рефлекса пациент садится на стул и закидывает ногу на ногу, а врач бьет молоточком чуть ниже коленной чашечки верхней ноги, что вызывает ее резкое разгибание в коленном суставе. Для проверки локтевого рефлекса врач берет руку пациента и слегка сгибает ее в локтевом суставе, после чего ударяет молоточком по сухожилию двуглавой мышцы плеча (в области локтевой ямки). Это приводит к резкому сгибанию руки в локтевом суставе.
Важно отметить, что подтвердить диагноз рассеянного склероза иногда бывает крайне сложно. Обусловлено это тем, что первые симптомы и признаки крайне разнообразны и неспецифичны, то есть могут проявляться при целом ряде других заболеваний.
Вот почему для подтверждения диагноза врачу может потребоваться много времени и множество всевозможных исследований.
При диагностике рассеянного склероза может понадобиться:
- общий анализ крови;
- определение СОЭ (скорости оседания эритроцитов);
- уровень сахара в крови;
- определение уровня мочевой кислоты в крови;
- люмбальная пункция и анализ ликвора;
- электрофорез белков сыворотки крови;
- выявление антител к миелину;
- анализ на иммуноглобулины;
- иммунограмма;
- анализы на вирусные инфекции;
- исследование сосудов глазного дна;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- энцефалограмма (электроэнцефалограмма, ЭЭГ).
Общий анализ крови – это стандартный анализ, который выполняется всем пациентам с неясным диагнозом. Сразу стоит отметить, что каких-либо характерных данных, позволяющих подтвердить наличие рассеянного склероза, с помощью этого анализа получить не удастся. В то же время, определенные изменения позволят заподозрить наличие у больного данного заболевания.
У пациента с рассеянным склерозом может отмечаться:
- Увеличение общего количества лимфоцитов.Лимфоциты – это главные клетки иммунной системы, которые регулируют активность всего иммунитета. Именно лимфоциты ответственны за развитие аутоиммунных реакций, то есть за поражение миелиновой оболочки нервных волокон центральной нервной системы. При обострении рассеянного склероза продукция лимфоцитов значительно усиливается, вследствие чего их количество в крови будет повышаться до 40% и более.
- Уменьшение общего числа лейкоцитов.Лейкоциты – это клетки иммунной системы, которые обеспечивают защиту организма от чужеродных инфекций (преимущественно бактериальных). Количество лейкоцитов снижается при вирусных инфекциях, а также при аутоиммунных заболеваниях, в том числе при обострении рассеянного склероза.
- Увеличение СОЭ (скорости оседания эритроцитов). Данный показатель говорит о возможном наличии выраженного воспалительного процесса в организме. Дело в том, что в нормальных условиях помещенная в пробирку кровь со временем разделяется на две части — на дно пробирки опускаются (оседают) более тяжелые клетки крови (эритроциты), в то время как жидкая часть крови (плазма) остается на поверхности. Скорость этого процесса обусловлена количеством эритроцитов в крови, а также некоторыми другими факторами. Так, например, при развитии в организме воспалительного или аутоиммунного процесса в системный кровоток выделяется большое количество так называемых белков острой фазы воспаления (фибриногена, С-реактивного белка и других). Данные белки прикрепляются к поверхностям эритроцитов и способствуют их сближению друг с другом, в результате чего скорость их оседания на дно пробирки во время проведения исследования значительно возрастает. В норме СОЭ у мужчин колеблется в пределах от 2 до 10 миллиметров в час, а у женщин – от 2 до 15 мм в час. В то же время, при обострении рассеянного склероза данный показатель может достигать 40 мм в час и более.
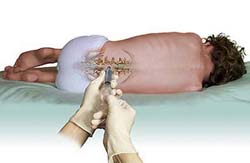
Люмбальная (спинномозговая) пункция (прокол) позволяет подтвердить наличие аутоиммунного процесса в центральной нервной системе, что необходимо для постановки диагноза. Дело в том, что при развитии иммунного процесса образуется множество активных компонентов иммунной системы (иммуноглобулинов). Кроме того, в процессе разрушение миелина в окружающее пространство выделяются продукты его распада. Все эти вещества скапливаются преимущественно в центральной нервной системе, которая отделена от системного кровотока так называемым гематоэнцефалическим барьером. Следовательно, обнаружить их в больших концентрациях можно в спинномозговой жидкости (СМЖ) – веществе, которое омывает и питает головной мозг и спинной мозг.
Спинномозговую жидкость легче и безопаснее получить путем люмбальной пункции. Чтобы понять смысл и суть данной процедуры, необходимо знать некоторые особенности анатомии позвоночника и спинного мозга.
Позвоночник человека состоит и множества позвонков, которые накладываются друг на друга. В центре позвонков имеется круглое отверстие, которое формирует спинномозговой канал. Именно через эти отверстия и проходит спинной мозг, вокруг которого располагается спинномозговая жидкость. Также в норме между двумя соседними позвонками располагается межпозвоночный диск, вследствие чего они (позвонки) расположены на определенном расстоянии друг от друга.
Суть спинномозговой пункции заключается в том, что врач проводит специальную иглу между двумя соседними позвонками и прокалывает ею спинномозговой канал, после чего производит забор спинномозговой жидкости из него. Легче и безопаснее всего делать это в области поясничных позвонков, так как при этом риск повреждения спинного мозга минимален. Какой-либо особенной подготовки перед выполнением процедуры не требуется, однако накануне перед сдачей анализа рекомендуется принять теплый душ и тщательно вымыть кожу в области спины. Также процедура будет выполняться под местным обезболиванием, вследствие чего пациенту нужно заранее сообщить врачу, нет ли у него аллергии на какие-либо медикаменты.
Сама процедура выполняется в условиях строгой стерильности, так как проникновение даже небольшого количества микроорганизмов в спинномозговой канал может привести к развитию опасных для жизни осложнений. Перед процедурой врач просит пациента оголить верхнюю часть тела, сесть на стул задом наперед и опереться руками об его спинку (в некоторых случаях процедура может выполняться в положении пациента лежа на боку). Далее, надев стерильные перчатки, врач несколько раз обрабатывает место предстоящей пункции (прокола) спиртовым раствором, чтобы уничтожить все имеющиеся на коже бактерии. После обработки кожи врач вводит в нее раствор местного обезболивающего препарата, а затем с помощью специальной иглы прокалывает спинномозговой канал. Как только игла окажется в нем, через нее начнет вытекать (медленно капать) спинномозговая жидкость, около 2 миллилитров которой врач собирает в стерильную пробирку. Крайне важно, чтобы во время выполнения процедуры (особенно во время забора спинномозговой жидкости) пациент сидел абсолютно неподвижно, так как любое движение может привести к смещению иглы, вследствие чего процедуру придется повторять заново.
После забора материала врач удаляет иглу и накладывает на место прокола стерильную повязку, которую пациент может снять самостоятельно через 4 – 6 часов. Спинномозговая жидкость направляется в лабораторию, где подвергается дальнейшему исследованию. Пациент при этом может отправляться домой сразу после окончания процедуры.
На наличие рассеянного склероза может указывать:
- Наличие в СМЖ иммуноглобулинов G (IgG). Иммуноглобулины – это особые белки-антитела, которые выделяются клетками иммунной системы (лимфоцитами) и принимают непосредственное участие в развитии воспалительных, а также аутоиммунных реакций. Роль их заключается в том, что они прикрепляются к антигенам (специфическим структурам) миелина, что в дальнейшем способствует его разрушению. При обострении заболевания, а также при его хроническом течении (даже в стадии ремиссии) концентрация IgG в спинномозговой жидкости будет повышенной.
- Повышение концентрации лимфоцитов. Также может указывать на наличие аутоиммунного процесса в ЦНС. В то же время, подобное изменение может наблюдаться и при ряде других патологий (например, при вирусном поражении спинного мозга), так что результаты анализа нужно оценивать в комплексе с другими данными.
Также стоит отметить, что при исследовании спинномозговой жидкости врач оценивает и другие ее показатели (концентрацию глюкозы, наличие патологических клеток, белков и так далее). Необходимо это, для того чтобы исключить наличие у пациента каких-либо других заболеваний спинного мозга (например, опухолей, вирусных инфекций и так далее), которые могли бы имитировать симптомы рассеянного склероза.
Выполнение спинномозговой пункции противопоказано:
- При наличии кожной инфекции в месте прокола – инфекционные частицы могут попасть в более глубокие ткани или в спинномозговой канал.
- При нарушении свертывающей системы крови – при этом может начаться кровотечение, которое будет крайне сложно остановить.
- При психических расстройствах – неадекватный человек не сможет сидеть неподвижно во время выполнения процедуры.
- При высоком внутричерепном давлении – может произойти необратимое повреждение головного мозга.
Иммунограмма – это специальный анализ, который позволяет детально оценить состояние и активность иммунной системы организма. Материалом для исследования служит венозная кровь, забор которой производится в специальной лаборатории. Исследовав концентрации тех или иных видов клеток иммунной системы, а также других ее компонентов (в том числе иммуноглобулинов), врач может предположить, имеется ли у пациента аутоиммунное заболевание или же причина возникающих симптомов кроется в чем-то другом.
Также стоит отметить, что контрольные выполнения иммунограммы во время лечения рассеянного склероза могут давать врачу информацию об эффективности или неэффективности терапии.
При подозрении на рассеянный склероз может потребоваться анализ для выявления:
- вируса герпеса 1 типа;
- вируса Эпштейна-Барр;
- вируса кори;
- вируса краснухи;
- ретровирусов;
- цитомегаловируса и других.
При поражении зрительного нерва (то есть при развитии ретробульбарного неврита) могут выявляться определенные изменения на глазном дне, что связано с повреждением расположенных там структур.
Глазным дном называется задняя внутренняя поверхность глазного яблока, к которой прикреплена сетчатка (структура, состоящая из фоточувствительных нервных клеток и ответственная за восприятие света). От нервных клеток сетчатки нервные волокна собираются вместе в задней области глазного дна, формируя так называемый диск зрительного нерва. Далее в составе самого зрительного нерва они поступают в головной мозг.
Для исследования глазного дна врач-офтальмолог использует специальный прибор – офтальмоскоп, представляющий собой увеличительное стекло с встроенным источником света. Процедура исследования крайне проста, безопасна и не требует специальной подготовки. Врач просит пациента открыть глаз и максимально приближает офтальмоскоп к его зрачку, а сам смотрит через рабочее отверстие инструмента на сетчатку и глазное дно. Затем исследование повторяется со вторым глазом.
При рассеянном склерозе может отмечаться:
- Отек диска зрительного нерва. Это связано с аутоиммунным поражением зрительного нерва, развивающимся при разрушении миелиновой оболочки. Края диска зрительного нерва при этом отекают и выступают в полость глазного яблока.
- Атрофия диска зрительного нерва. Из-за отека нарушается кровоснабжение нервных волокон диска зрительного нерва, что проявляется сужением и разрушением кровеносных сосудов в его краях. Краевые зоны диска при этом бледнеют и истончаются, что сопровождается сужением полей зрения (человек хуже видит периферическим зрением, а также снижается острота зрения).
- Поражение сосудов глазного дна. Может отмечаться воспаление тканей вокруг мелких вен сетчатки.
МРТ (магнитно-резонансная томография) – один из наиболее информативных методов в выявлении и диагностике рассеянного склероза, с помощью которого можно выявить очаги патологических изменений в тканях головного и/или спинного мозга (так называемые «бляшки»). Суть метода заключается в том, что исследуемая часть человеческого тела помещается в сильное электромагнитное поле. Под действием данного поля атомы, входящие в состав различных тканей, начинают выделять определенную энергию. Ключевым моментом исследования является тот факт, что каждая ткань содержит различное количество разных атомов. Вследствие этого при проведении исследования от каждой ткани человеческого организма будет исходить строго определенный сигнал. Так как при рассеянном склерозе нормальная миелиновая оболочка и даже сама ткань нервного волокна разрушается и замещается склеротической (рубцовой) тканью, эти изменения будут заметны во время проведения МРТ. Так как данное исследования является весьма чувствительным, оно позволяет обнаружить самые мелкие изменения в ЦНС даже на ранних стадиях заболевания.
Чтобы повысить эффективность исследования, иногда применяется МРТ с введением контраста. Суть метода заключается в том, что в кровеносное русло пациента вводят вещество, которое накапливается в хорошо кровоснабжаемых тканях (например, в нормальной ткани головного мозга) и хорошо заметно на МРТ. Так как склерозированные (разрушенные) зоны нервных волокон (бляшки) практически не кровоснабжаются (и, следовательно, не накапливают контрастного вещества), данное исследование позволяет выявить их с максимальной точностью.
Сама процедура МРТ безопасна, безболезненна и не требует особой подготовки. Вначале пациент должен сдать абсолютно все металлические предметы (включая кредитные карты, мобильный телефон и так далее), так как при приближении к томографу они могут взаимодействовать с магнитом, что может стать причиной неприятных инцидентов. Далее больной ложится на специальный выдвижной стол компьютерного томографа, который затем перемещается внутрь аппарата. Затем вокруг пациента создается сильное электромагнитное поле, а выделяемая атомами энергия регистрируется специальными датчиками и представляется на мониторе компьютера в виде послойного изображения исследуемой ткани. Во время выполнения процедуры (которая может длиться от нескольких десятков минут до 1 – 2 часов) пациент должен лежать абсолютно неподвижно, так как любое движение может исказить качество полученных данных.
МРТ противопоказано:
- При наличии металлических предметов в теле (костных имплантатов, осколков, зубных протезов и так далее) – при воздействии сильного электромагнитного поля металл в теле пациента может разогреваться до крайне высоких температур.
- При клаустрофобии (боязни замкнутых пространств) – во время исследования пациент должен будет находиться в относительно узком отсеке аппарата в течение длительного времени.
- При аллергии на контрастное вещество – в данном случае можно выполнить обычное МРТ или использовать другой контраст.
- При психических расстройствах – если пациент неадекватен, он не сможет оставаться в неподвижном состоянии в течение всего исследования.
КТ (компьютерная томография) – высокоточный метод исследования, который, однако, имеет ограниченное значение при рассеянном склерозе. Суть процедуры схожа с МРТ, однако при КТ информация о состоянии центральной нервной системы получается не с помощью электромагнитного поля, а посредством множества рентгеновских снимков, выполняемых специальным аппаратом (компьютерным томографом). Сама процедура выполнения КТ схожа с таковой при МРТ — пациент помещается в специальный отсек аппарата, после чего вокруг исследуемой части тела начинает вращаться маленький рентгеновский аппарат, делая при этом целую серию снимков. Далее полученная информация обрабатывается специальным компьютером и представляется в виде изображения на мониторе.
К недостаткам метода относится то, что он не позволяет выявить мелкие очаги повреждения нервных волокон. Вот почему при подозрении на рассеянный склероз КТ назначается лишь как вспомогательный метод исследования (например, для выявления переломов костей черепа при подозрении на травму головного мозга и так далее).
Это исследование применяется, для того чтобы оценить выраженность нарушения функций головного мозга на поздних стадиях рассеянного склероза. Данная процедура не позволяет выставить или подтвердить диагноз рассеянного склероза, а лишь дает определенную информацию о состоянии пациента.
В нормальных условиях мозг каждого человека обладает определенной электрической активностью, которая обусловлена происходящими в нем процессами. Выделяемые мозгом электрические импульсы могут быть зарегистрированы с помощью специальной аппаратура. При рассеянном склерозе отмечается поражение белого, а в далеко зашедших случаях и серого вещества головного мозга (то есть непосредственно нервных клеток). Активность мозговой ткани при этом изменяется и снижается, что может быть заметно во время специальных исследований. Одним из таких исследований и является ЭЭГ.
Перед выполнением процедуры следует прекратить прием медикаментозных препаратов, которые могли бы изменять активность головного мозга. Также не следует принимать кофе, алкоголь, наркотики и другие подобные вещества в течение 1 – 2 суток до выполнения исследования.
Сама процедура проходит следующим образом. Пациент заходи в специально оборудованное помещение и ложится на кушетку. Ему на голову надевают своеобразную шапочку, к которой подсоединено множество проводов (электродов). После этого специальный аппарат начинает регистрировать электрические импульсы, исходящие от головного мозга пациента. Во время проведения исследования врач может просить больного открывать или закрывать глаза, глубоко дышать и выполнять некоторые другие действия, что необходимо для оценки различных функций мозга.
Сама процедура может занимать до 45 – 60 минут, после чего пациент может сразу отправляться домой. Каких-либо абсолютных противопоказаний для выполнения ЭЭГ нет.
источник