Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 — 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентрации менее 10 Ед/мл говорит об их недостаточном уровне для предохранения от клинических проявлений заболевания при экспозиции к вирусу краснухи или отсутствии.
Уровень аnti-Rubella-IgG более 10 Ед/мл рекомендован как показатель наличия иммунитета к данному вирусу. Определение титров аnti-Rubella-IgG в динамике (в парных исследованиях с интервалом 2 — 3 недели) используют при необходимости для подтверждения недавней инфекции вирусом краснухи (дополнительно к определению аnti-Rubella-IgМ). Достоверный рост титров IgG говорит об остроте процесса. Положительные результаты определения аnti-Rubella-IgG при тестировании пуповинной крови или крови новорожденных надо трактовать с осторожностью, поскольку специфические IgG могут передаваться плоду от матери через плаценту. Особенности инфекции. Краснуха — острое вирусное инфекционное заболевание, которое может протекать в типичной, стёртой и асимптомной формах. Вирус краснухи во внешней среде нестойкий, поэтому для заражения требуется достаточно длительный и тесный контакт с больным. Передача инфекции происходит воздушно-капельным путём и трансплацентарно (от матери к плоду). Болеют в основном дети 1 — 7 лет. При инфицировании беременной женщины возникают тяжёлые пороки развития или самопроизвольное прерывание беременности. При передаче воздушно-капельным путём вирус поражает эпителиальную ткань верхних дыхательных путей, попадает в кровяное русло, затем — в лимфатические узлы, где происходит его репликация. Инкубационный период длится 15 — 21 день. У детей заболевание протекает относительно легко. Начинается с увеличения лимфатических узлов в области шеи и затылка, через 1 — 5 дней на лице появляется мелкопятнистая сыпь размером до 5 мм (не возвышающейся над поверхностью кожи). В течение суток сыпь распространяется сверху вниз на разгибательные поверхности конечностей, спину, ягодицы. Присоединяется незначительная лихорадка, катар верхних дыхательных путей. Через 1 — 3 дня элементы сыпи бесследно исчезают. У взрослых краснуха протекает тяжелее, чаще развиваются осложнения. Самое частое — полиартрит, длящийся 1 — 2 недели. Энцефалит возникает реже (1:5000), однако летальность в этом случае составляет 20 — 40%. Энцефалит может предшествовать сыпи на 1 — 12 дней, но чаще развивается на 3 — 4 сутки появления сыпи. При трансплацентарной передаче вирус поражает эндотелий капилляров плаценты, вызывая гипоксию плода, затем — эмбриональные ткани, где подавляет митотическую активность отдельных популяций клеток. Если первичное инфицирование краснухой происходит в течение первых 12 недель беременности, вирус переходит через плаценту и вызывает генерализованную и персистирующую инфекцию плода, которая почти всегда вызывает мультисистемное заболевание и врождённые пороки развития. При инфицировании в более поздние сроки беременности (13 — 16 недели и позже) частота развития дефектов у внутриутробно инфицированных младенцев снижается, но определённая опасность сохраняется вплоть до третьего триместра.
| Срок инфицирования | Пороки развития |
| 3 — 11 неделя | Центральная нервная система |
| 4 — 7 неделя | Орган зрения, сердце |
| 7 — 12 неделя | Орган слуха |
Особое значение лабораторная диагностика краснухи имеет у следующих категорий обследуемых:
| Категория | Причины |
| Женщины, при подготовке к беременности | 1. Латентное течение в детском возрасте (диагноза нет — иммунитет есть); 2. Ошибки дифференциальной диагностики краснухи (диагноз есть — иммунитета нет; 3. Решение вопроса о вакцинировании. |
| Беременные женщины | Врожденная краснуха, пороки развития, гипотрофия плода. |
| Взрослые | Тяжелое течение, осложнения. |
ВАЖНО! Краснуха входит в группу TORCH-инфекций (название образовано начальными буквами в латинских наименованиях — Toxoplasma, Rubella, Cytomegalovirus, Herpes), считающихся потенциально опасными для развития ребенка. В идеальном случае проконсультироваться с врачом и пройти лабораторное обследование на TORCH-инфекции женщине нужно за 2 — 3 месяца до планируемой беременности, поскольку в этом случае будет возможность предпринять соответствующие лечебные или профилактические меры, а также при необходимости в будущем сравнить полученные результаты исследований до беременности с результатами обследований во время беременности.
- Подготовка к беременности (женщины).
- Лимфаденопатия и/или мелкопятнистая сыпь во время беременности, если иммунитет к краснухе ранее отсутствовал или не исследовался.
- Увеличение затылочных, заднешейных, и/или околоушных лимфатических узлов.
- Мелкопятнистая сыпь в сочетании с лимфаденопатией (у взрослых).
- Решение вопроса о вакцинировании (женщины).
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в лаборатории ИНВИТРО: МЕ/мл.
При положительном и отрицательном результате:
- — =10.0 – положительно;
При сомнительном результате:
- — =10.0 – положительно.
- наличие иммунитета к вирусу краснухи;
- текущая инфекция.
- отсутствие инфекции/вакцинации в прошлом, отсутствие стойкого иммунитета, свидетельство восприимчивости к вирусу краснухи;
- серонегативный период текущей инфекции — первые две недели после инфицирования.
источник
Этот анализ позволяет выявить в крови антитела к краснухе. Они вырабатываются в ответ на заражение вирусом. Есть два типа антител: IgM и IgG. Выработка антител IgG занимает немного больше времени, чем антител IgM, но, как только она происходит, антитела остаются в крови на всю жизнь, предохраняя человека от повторного заражения. Наличие антител IgG может свидетельствовать об уже перенесённой краснухе или о том, что вакцина против краснухи обеспечивает необходимую защиту.
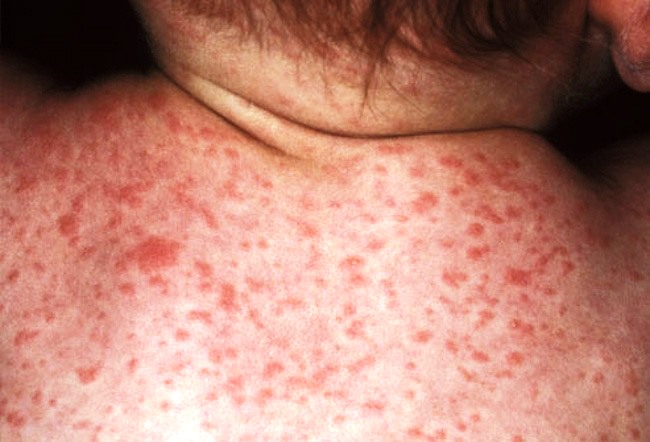
Краснуха передаётся воздушно-капельным путем и обычно проявляется в лёгкой форме в виде мелкой красной сыпи, которая возникает на лице и шее, а затем спускается на туловище и конечности, прежде чем исчезнуть через несколько дней, хотя возможны такие симптомы, как повышенная температура, увеличение лимфатических узлов, насморк, покраснение глаз и боли в суставах.
Всё же у большинства пациентов краснуха проходит в течение нескольких дней без какого-либо специального лечения и не вызывает дальнейших проблем со здоровьем. Главной опасностью является контакт беременной женщины с вирусом краснухи в первый раз в течение первого триместра беременности – развивающийся плод наиболее уязвим для краснухи именно в это время. Если вирус передастся от матери плоду, то может послужить причиной выкидыша, рождения мёртвого плода и/или развития синдрома врожденной краснухи (СВК) – группы серьёзных пороков развития, которые способны вызывать задержку развития, умственную отсталость, глухоту, катаракту, микроцефалию, проблемы с печенью и пороки сердца.
Используется анализ:
- Чтобы проверить иммунитет к вирусу краснухи.
- Для обнаружения инфекций, в том числе перенесённых в прошлом.
- Чтобы выявить тех, кто никогда не подвергался воздействию вируса, и тех, кто не был вакцинирован.
- Чтобы убедиться в наличии достаточного для защиты от инфекции количества антител против краснухи у беременных женщин (или у тех, кто только планирует беременность).
Назначается анализ:
- При планировании или ведении беременности.
- Если необходима проверка иммунитета против краснухи.
- Когда у беременной женщины выявляются лихорадка и сыпь и/или другие симптомы краснухи. Поскольку многие заболевания вызывают сходные симптомы, врач должен назначить те исследования, которые помогут подтвердить именно этот диагноз.
- Если у младенца обнаруживаются врождённые пороки развития (потеря слуха, сердечно-сосудистые нарушения, катаракта, заболевания центральной нервной системы), которые могут быть связаны с СВК, или если у его матери во время беременности была диагностирована краснуха.
Так как выработка антител IgG к краснухе занимает некоторое время после заражения, врач может назначить анализы повторно через 2-3 недели, чтобы посмотреть, выявятся ли антитела (если они изначально отсутствовали), или оценить, растёт или снижается их уровень со временем.
Обследование на краснуху обязательно должно быть комплексным, т. е. включать в себя, кроме теста на Rubella virus, IgG, и другие анализы. Данное исследование рекомендовано в первую очередь при планировании беременности. У взрослых заболевание краснухой протекает зачастую в более тяжёлой форме, чем у детей. При отсутствии антител IgG и IgM у невакцинированного человека рекомендуется вакцинация.
источник
Синонимы : Rubella antibodies IgM, Краснуха антитела IgM
Мы сократили затраты на рекламу и содержание точек забора биоматериала. Поэтому цена на анализы для вас в 2 раза ниже. Мы сделали это, чтобы вы сдавали анализы легко и управляли своим здоровьем
Анализ будет готов в течение 1 дня, исключая воскресенье (кроме дня взятия биоматериала). Вы получите результаты на эл. почту сразу по готовности.
Срок исполнения: 2 дня, исключая субботу и воскресенье (кроме дня взятия биоматериала)
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
За 24 часа до взятия крови:
Ограничьте жирную и жареную пищу, не принимайте алкоголь.
Исключите тяжёлые физические нагрузки.
Не менее 4х часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
60 минут до забора крови не курить.
15-30 минут перед забором крови находиться в спокойном состоянии.
Краснуха (Rubella virus) – эпидемическое вирусное заболевание, передаётся воздушно-капельным путём. Инфекция обычно характеризуется довольно легким клиническим течением, с редкими осложнениями. После краснухи развивается стойкий напряженный иммунитет. При вакцинировании от вируса краснухи часто наблюдается реинфекция, в отличие от переболевших людей. На основании клинического обследования и лабораторных данных (анализ на антитела к краснухи в крови) можно поставить диагноз краснухи.
Метод исследования — Хемилюминесцентный иммунный анализ
Материал для исследования — Сыворотка крови
Краснуха (Rubella virus) – эпидемическое вирусное заболевание, передаётся воздушно-капельным путём. Инкубационный период при краснухе длится от 11 до 24 дней, больной человек представляет опасность для окружающих на седьмой день после заражения и в течение шести дней после появления сыпи. Инфекция обычно характеризуется довольно легким клиническим течением, с редкими осложнениями. После краснухи развивается стойкий напряженный иммунитет. Уровень защиты от реинфекции у переболевших женщин достаточно высокий, поэтому при реинфекции во время беременности вероятность заражения плода небольшая. При вакцинировании от вируса краснухи часто наблюдается реинфекция, в отличие от переболевших людей.
Краснуха серьезно опасна для беременных в связи с внутриутробным заражением плода. Риск инфицирования плода уменьшается с увеличением гестационного возраста: наибольшая вероятность наблюдается при заражении матери в течение первых двух месяцев беременности (40-60%), затем он прогрессивно уменьшается в течение четвертого и пятого месяца (10-20%). Если инфицирование происходит в первом триместре беременности — это является показанием к ее прерыванию. Если же заражение краснухой произошло во втором или третьем триместре, то для плода риск возникновения необратимых последствий минимален, однако возможно его отставание в росте и другие нарушения. При инфицировании матери на последнем месяце беременности ребенок может родиться с проявлениями краснухи, которые протекают также как при краснухе у детей после рождения, без особенных осложнений.
На основании клинического обследования и лабораторных данных (анализ на антитела к краснухи в крови) можно поставить диагноз краснухи. Для обеспечения диагностики острого заболевания достаточно определения антител IgM и IgG к вирусу краснухи (анализ на краснуху), также определение антител IgG помогает судить о напряженности иммунитета после прививки. Определение антител к вирусу краснухи класса IgM применяется для диагностики острой стадии заболевания. IgM антитела к вирусу краснухи выявляются в анализе крови на краснуху довольно рано: на 1-3 день после появления симптоматики и в большинстве случаев титр антител быстро нарастает в течение 6-9 недель. Присутствие IgM антител в анализе крови на краснуху является признаком свежей инфекции. Об острой инфекции также может свидетельствовать сероконверсия IgG антител к вирусу краснухи или значительное нарастание титра IgG антител в парных сыворотках, взятых через 10-14 дней.
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
Положительный результат исследования свидетельствует об острой инфекции (первичное инфицирование вирусом краснухи).
Отрицательный результат свидетельствует о том, что инфицирования вирусом краснухи не было, однако, не всегда исключает острую краснуху, так как могло пройти мало времени после заражения (ранняя стадия заболевания) и антитела класса IgM не успели наработаться или поздняя стадия заболевания, когда титр IgM антител уже снизился, а повысился титр IgG антител. Если клинически подозревается краснуха, несмотря на отрицательный результат исследования, должно быть проведено повторное исследование через 10 – 14 дней с определением титра IgM и IgG антител.
При получении сомнительного результата исследования необходимо повторное исследование через 10 – 14 дней.
Lab4U — медицинская онлайн-лаборатория, цель которой сделать анализы удобными и доступными, чтобы Вы могли заботиться о своем здоровье. Для этого мы исключили все затраты на кассиров, администраторов, аренду и прочее, направив деньги на использование современного оборудования и реактивов от лучших мировых производителей. В лаборатории внедрена система TrakCare LAB, которая автоматизирует лабораторные исследования и сводит к минимуму влияние человеческого фактора
- Вам удобно выбрать назначенные анализы из каталога, либо в строке сквозного поиска, у Вас всегда под рукой точное и понятное описание подготовки к анализу и интерпретация результатов
- Lab4U моментально формирует для Вас список подходящих медцентров, остается выбрать день и время, рядом с домом, офисом, детским садом или по пути
- Вы можете заказать анализы для любого члена семьи в несколько кликов, один раз внеся их в свой личный кабинет, быстро и удобно получив результат на почту
- Анализы выгоднее средней рыночной цены до 50%, так Вы можете направить сэкономленный бюджет на дополнительные регулярные исследования или другие важные траты
- Lab4U всегда онлайн работает с каждым клиентом 7 дней в неделю, это значит что каждый Ваш вопрос и обращение видят руководители, именно за счет этого Lab4U постоянно улучшает сервис
- В личном кабинете удобно хранится архив ранее полученных результатов, вы легко сравните динамику
- Для продвинутых пользователей мы сделали и постоянно совершенствуем мобильное приложение
Мы работаем с 2012 года в 24 городах России и выполнили уже более 400 000 анализов (данные на август 2017 года)
Команда Lab4U делает все, чтобы малоприятная процедура стала простой, удобной, доступной и понятной. Сделайте Lab4U своей постоянной лабораторией
Добавьте к заказу анализы
Выберите дату и время сдачи
Оформите и оплатите заказ
Сдайте анализы без очереди
Получите результаты по эл. почте
- Москва
- Санкт-Петербург
- Нижний Новгород
- Астрахань
- Белгород
- Владимир
- Волгоград
- Воронеж
- Иваново
- Йошкар-Ола
- Казань
- Калуга
- Кострома
- Краснодар
- Курск
- Орел
- Пенза
- Пермь
- Ростов-на-Дону
- Рязань
- Самара
- Саратов
- Тверь
- Тула
- Уфа
- Ярославль
Годовой абонемент входит в состав первого заказа и дает возможность год Вам и членам Вашей семьи сдавать анализы в два раза дешевле. Результаты всех анализов бессрочно будут храниться в личном кабинете. Подробнее
источник
Краснуха (Rubella) – острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой. Возбудитель – РНК-содержащий вирус, принадлежит к семейству Togaviridae рода Rubivirus. Вирус краснухи обладает тропизмом к эмбриональной ткани, повреждает генетический аппарат клеток, подавляет митоз отдельных клеточных популяций эмбриона и, возможно, оказывает прямое цитопатогенное действие, что значительно нарушает развитие плода.
Краснуха – строгий антропоноз. Источником инфекции является человек с клинически выраженной, атипичной или стертой формой болезни, а также дети с врожденной краснухой, в организме которых вирус может сохраняться в течение нескольких месяцев (до 1,5–2 лет). Наряду с манифестными формами при краснухе встречаются бессимптомные (инаппарантные) формы. Соотношение клинически выраженной краснухи и бессимптомной инфекции у детей составляет 1:1, а у взрослых 1: 2–1: 8. Инаппарантное течение краснухи наблюдается в 5–6 раз чаще, чем клинически выраженное.
До введения в практику активной иммунизации краснуха встречалась в виде эпидемических вспышек с интервалом 6–9 лет. Во время эпидемической вспышки заболевают не только дети, но и взрослые, особенно в организованных коллективах. Иммунизация способствовала резкому снижению заболеваемости. Максимальное число заболеваний регистрируется в апреле–июне. Особую опасность краснуха представляет для беременных вследствие внутриутробной инфекции плода.
Инкубационный период продолжается 15–21 день. Пути передачи: воздушнокапельный, особое значение имеет вертикальный (трансплацентарный) путь передачи краснухи от матери плоду. Больной представляет эпидемическую опасность со второй половины инкубационного периода краснухи, наибольшая заразность приходится на продромальный период и первые дни болезни. Входные ворота – слизистые оболочки верхних дыхательных путей, откуда вирус проникает в ближайшие лимфатические узлы (особенно заднешейные и затылочные), что приводит к их воспалению и увеличению. Больной человек начинает выделять вирус с отделяемым носоглотки за 5 дней до появления сыпи и выделяет 5–7 дней после ее исчезновения. В дальнейшем наступает вирусемия. Гематогенно вирус разносится по всему организму, обладает дерматотропными свойствами, вызывает изменения лимфатических узлов, которые увеличиваются уже в конце инкубационного периода. Попадание вируса в кровь является началом клинических проявлений болезни: лихорадка, катаральные явления (насморк, ангина, конъюнктивит), мелкая пятнисто-папулезная сыпь – экзантема (бледно-розовые или красные пятна, диаметром 2–4 мм без шелушения). Экзантема является характерным проявлением краснухи.
АТ IgM в сыворотке появляются через 1–2 дня после высыпания, через 2–3 недели титр достигает максимального уровня, через 2–3 месяца обычно они исчезают. АТ IgG к вирусу краснухи начинают вырабатываться через 3–4 недели с момента инфицирования с достижением максимального уровня к 8–9 неделе заболевания и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Однако описаны редкие случаи реинфицирования, которые сопровождаются резким подъемом уровня АТ IgG. После заболевания формируется стойкий пожизненный иммунитет, тогда как после иммунизации у 10 % женщин протективный иммунитет не формируется, в связи с чем целесообразно обследование женщин перед планированием беременности и при наличии показаний для обследования.
Общепринятой классификации клинических форм краснухи нет, но в зависимости от характера инфицирования выделяют приобретенную и врожденную краснуху, которая может протекать в типичной форме и атипично. Атипичная краснуха протекает легко, без экзантемы, она характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. В таком случае указание на контакт с больным краснухой является основанием для лабораторного обследования.
Приобретенная краснуха протекает циклично в виде острого инфекционного заболевания. У детей заболевание протекает относительно легко. Вначале элементы сыпи появляются на лице и шее, за ушами и на волосистой части головы. В течение суток сыпь распространяется по различным участкам тела без определенной закономерности. Особенно типично расположение сыпи на спине, ягодицах и на разгибательных поверхностях верхних и нижних конечностей. Подошвы и ладони не поражаются. Почти одновременно с распространением сыпь начинает угасать, полностью исчезая за 1–3 дня, не оставляет после себя пигментации. Позже может присоединиться увеличение задне-шейных и затылочных лимфатических узлов, незначительная лихорадка, катар верхних дыхательных путей. В 30% случаев краснуха протекает без сыпи, но лимфаденит присутствует всегда.
У взрослых заболевание обычно протекает значительно тяжелее. Высыпанию могут предшествовать продромальные явления в виде общего недомогания, головной боли, озноба с повышением температуры до 38°С, болей в суставах, насморка, болей в горле и, как правило, системного увеличения лимфоузлов, особенно заднешейных и затылочных. Среди осложнений краснухи нередко встречаются мигрирующие артриты. Они возникают после исчезновения сыпи и чаще наблюдаются у женщин (60%). Эти симптомы могут продолжаться в течение 3–4 дней, иногда дольше. Из других осложнений встречаются отиты, пневмонии, тромбоцитопения, проявляющаяся геморрагической сыпью. Редкими, но очень тяжелыми осложнениями, являются энцефалит и энцефаломиелит (чаще выявляются у взрослых) с высокой летальностью – 20–50%.
Клиническая картина краснухи у беременных женщин не имеет особенностей. Заболевание краснухой может иметь различные последствия: отсутствие воздействия на плод; инфицирование только плаценты, инфицирование плаценты и плода. Неблагоприятное влияние краснушной инфекции на плод проявляется спонтанными абортами (от 10 до 40%), мертворождением (20%), смертью в неонатальном периоде (10–25%).
Частота и степень поражения плода в значительной степени определяется сроком беременности в момент заражения. Чем меньше срок беременности, при котором женщина заболела краснухой, тем чаще и значительнее проявляются тератогенные действия вируса. Наиболее опасен первый триместр беременности, в период органогенеза. Заболевание краснухой на 3–4-й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9–12-й неделе – в 15% и на 13–16-й неделе – в 7% случаев.
Врожденная краснуха. В первые недели беременности поражение эмбриона происходит через кровь матери и хорион во время общей вирусемии беременной. В дальнейшем после формирования плаценты (14 недель беременности и позже) преобладает трансплацентарный характер заражения. Вирус попадает во время вирусемии в плаценту, где размножается, легко преодолевает плацентарный барьер и инфицирует плод. Через кровь матери из межворсинчатого пространства возбудитель проникает в фетальные сосуды, далее в пупочные сосуды и достигает эндокарда, откуда некротические массы, содержащие активный вирус, гематогенным путем разносятся по всему организму, инфицируя различные органы и ткани плода. Одновременно вследствие вирусного поражения эндотелия кровеносных сосудов плаценты нарушается питание плода. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что выражается в отставании в физическом и умственном развитии. Врожденная краснуха может развиться и после бессимптомной (инаппарантной) краснухи у матери. Степень поражения не зависит от степени тяжести заболевания беременной. Описано несколько случаев внутриутробного инфицирования плода у женщин, перенесших краснуху за 6–12 месяцев до зачатия что, очевидно, объясняется необычайно длительным сохранением вирусов в крови матери.
Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи. Синдром врожденной краснухи (Congenital Rubella Syndrom – CRS) зависит от срока инфицирования. Выделяют классический синдром врожденной краснухи, так называемую триаду Грега (катаракта – 75%, пороки сердца – 50%, глухота – 50%). К синдрому врожденной краснухи принято относить: пороки развития сердца – незаращение артериального протока, дефекты межжелудочковой перегородки, стеноз легочного ствола; поражение глаз – помутнение роговицы, катаракта, хориоретинит, микрофтальмия; характерна также микроцефалия, умственная отсталость, глухота. В последующие годы проявлениями этого синдрома дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей в области метафиза. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявлялись признаки гуморального и клеточного иммунодефицита, в дальнейшем у лиц с врожденной краснухой развивался сахарный диабет или прогрессирующий подострый панэнцефалит.
При инфицировании плода на ранних сроках развития (особенно опасно заражение в первые 8 недель беременности – в критическую фазу органогенеза) возникают множественные аномалии, являющиеся следствием течения инфекции. Повреждаются сердце, органы слуха, зрения, кости черепа, конечностей. Среди таких младенцев отмечается очень высокий процент перинатальной смертности. Наиболее частыми видами врожденных аномалий вследствие заражения женщины после первого триместра беременности являются глухота (70–90%) и ретинопатия. Несколько реже встречаются гепатомегалия и спленомегалия, геморрагический синдром, гепатит, пневмония. Инфицированные краснухой дети, даже не имеющие пороков развития, часто рождаются с малой массой тела и малым ростом, в дальнейшем отстают в физическом развитии.
При развитии внутриутробной инфекции у ребенка продуцируются специфические АТ IgM, которые сохраняются и в постнатальном периоде (до 6 месяцев), с постепенным появлением собственных АТ IgG. Одновременно у ребенка выявляются АТ IgG, полученные от матери, которые исчезают через несколько месяцев. После родов вирус обнаруживается в плаценте. У больных новорожденных он может обнаруживаться в носоглотке, слюне, моче, кале и выделяться на протяжении 1–2 лет.
- Планирование беременности;
- наличие отягощенного акушерского анамнеза (перинатальные потери, рождение ребенка с врожденными пороками развития);
- беременность (в первую очередь с УЗИ-признаками внутриутробной инфекции, аномалиями развития);
- женщины при рождении ребенка с врожденными пороками развития;
- дети при наличии симптоматики врожденной инфекции, врожденных пороков развития;
- дети, матери которых входят в группу риска по внутриутробной передаче вируса краснухи;
- наличие экзантемы или «краснухоподобной» сыпи;
- установленный или предполагаемый контакт с больным краснухой;
- тромбоцитопения.
Дифференциальная диагностика. При наличии мелкопятнистой экзантемы – аденовирусные и энтеровирусные заболевания, корь, инфекционный мононуклеоз, розовый лишай, лекарственная экзантема, инфекционная эритема; при тромбоцитопении – парвовирусная инфекция В19.
Этиологическая лабораторная диагностика включает выявление вируса в культуре клеток, обнаружение его РНК, определение специфических АТ к АГ вируса краснухи в крови.
Материал для исследования
- Венозная или пуповинная кровь, слюна, носоглоточные мазки, смывы, соскобы; спинномозговая, амниотическая жидкость, ворсинки хориона, плацента – выделение вируса в культуре клеток, обнаружение его РНК;
- сыворотка венозной или пуповинной крови – определение АТ.
Сравнительная характеристика методов лабораторной диагностики. Для выявления вируса краснухи выполняют заражение культуры клеток биоматериалом. Исследование проводят только в специализированных вирусологических лабораториях, длительность – 4–5 дней.
Для выявления РНК вируса краснухи преимущественно используют метод ПЦР. С появлением сыпи РНК вируса в крови и в носоглотке можно обнаружить в течение 7 дней после высыпания. ПЦР-диагностика используется значительно чаще при исследовании отделяемого носоглотки (у контактных лиц), крови, биоптатов, ворсин хориона.
Определение АТ используется для диагностики краснухи, для скрининга в комплексе TоRCH-инфекций и оценки напряженности поствакцинального или противоинфекционного иммунитета. Для ранней диагностики наиболее ценно выявление в сыворотке крови АТ IgМ, которые появляются уже через 1–2 дня после высыпания. Определение авидности специфических АТ IgG к АГ вируса краснухи в крови позволяет оценить сроки инфицирования и дифференцировать острую инфекцию от инфекции, перенесенной в прошлом (от первых дней до 1,5 месяцев и более). Для диагностики первичной инфекции важно определение авидности АТ IgG. Низкоавидные АТ свидетельствуют о первичной инфекции, высокоавидные АТ – исключают возможность протекания острого инфекционного процесса в последние 4–6 недель.
При возможности определения только АТ IgG, целесообразно исследование в динамике, при этом нарастание титра АТ IgG в 4 и более раза будет свидетельствовать о текущей инфекции. Нарастание титра АТ при отсутствии выраженной симптоматики может быть единственным доказательством наличия реинфекции или развития инфекции у вакцинированного лица, при дифференциальной диагностике состояний, сходных по клинике с краснухой.
Показания к применению различных лабораторных исследований и особенности интерпретации результатов у разных категорий обследуемых
Скрининг при планировании беременности часто включает выявление АТ IgМ и АТ IgG. При получении положительного результата выявления АТ IgG и отсутствии АТ IgМ принято считать, что женщина имеет иммунитет (поствакцинальный, если она подтверждает наличие этого, либо постинфекционный – указание в анамнезе на перенесенную краснуху, контакт с больным), напряженность которого достаточна для предупреждения развития плацентита и заражения плода вирусом краснухи в случае инфицирования.
При наличии в анамнезе сведений о контакте с больным краснухой в течение последних 3–6 месяцев для исключения (подтверждения) первичной инфекции важное значение имеет выявление низкоавидных АТ IgG, однако следует учитывать, что у вакцинированных лиц в случае заражения не всегда наблюдается низкий индекс авидности АТ IgG. Для установления текущей инфекции, при наличии сыпи или установленного или предполагаемого контакта с больным краснухой, определяют нарастание титра АТ IgG в динамике, целесообразно дополнительно провести исследования для обнаружения вируса или его РНК.
Скрининг беременных женщин включает выявление АТ IgМ и АТ IgG к вирусу краснухи в крови.
Отсутствие АТ IgМ и АТ IgG у женщины в первом триместре беременности свидетельствует об отсутствии инфицирования, в этом случае исследование повторяют во втором триместре беременности (до 20 недель). При отрицательных результатах двух исследований дальнейший мониторинг не проводится, если нет иных показаний для обследования (контакт с пациентом, имеющим краснуху либо подозрение на нее; наличие сыпи).
Наличие АТ IgМ и отсутствие АТ IgG вв любые сроки беременности чаще свидетельствует в пользу заражения, однако следует исключить ложноположительный результат исследования. Для этого целесообразно определение АТ IgМ к отдельным белкам вируса краснухи с использованием иммуноблота и анализа на вирус краснухи методом ПЦР (обнаружение РНК вируса). Наличие РНК вируса свидетельствует о виремии и подтверждает диагноз краснухи. Также целесообразно исследовать сыворотку крови в динамике через 7–10 дней: повторное выявление АТ IgМ и появление АТ IgG или достоверное (в 4 раза) нарастание концентрации (титра) АТ IgG будет свидетельствовать в пользу текущей инфекции.
Отсутствие АТ IgМ и присутствие АТ IgG – для исключения (подтверждения) первичной инфекции важное значение имеет выявление низкоавидных АТ IgG. В таком случае следует учитывать указание на вакцинацию против краснухи или контакт с больным краснухой либо подозрением на неё. Однако у вакцинированных женщин в случае заражения диагностическое значение данного теста снижено (не всегда наблюдается низкий индекс авидности). Для установления текущей инфекции определяют нарастание титра АТ IgG в динамике.
При возникновении у беременной заболевания, сходного с краснухой, или в случае контакта с больным, женщину необходимо обследовать в кратчайшие сроки. Сложной задачей является распознавание инаппарантной краснухи. Единственным способом выявления бессимптомных форм является лабораторная диагностика – обнаружение вируса или РНК вируса краснухи, АТ IgM и нарастание титра АТ IgG к вирусу краснухи в крови.
При интерпретации результатов лабораторных исследований следует учитывать следующие факторы:
- инкубационный период – с момента контакта до появления сыпи или обнаружения АТ – составляет 14–21 день;
- длительное наложение жгута при взятии крови и плохо перемешанная проба крови приводят к получению неверных результатов
При оценке результата определения специфических АТ к вирусу краснухи в крови следует учитывать иммунизацию женщины до беременности.
Интерпретация результатов лабораторного исследований в течение первых 10 дней от первого дня контакта или 4–5 дней от начала заболевания:
- В крови отсутствует РНК вируса краснухи и(или) АТ IgМ и присутствуют АТ IgG – высока вероятность, что женщина перенесла краснуху в прошлом либо вакцинирована. Контакт с больным угрозу для плода не представляет. Однако для исключения лабораторной ошибки обследование желательно повторить через 7–10 дней. Отсутствие у беременной краснухи – повторное получение таких же результатов (при условии отсутствия нарастания титра IgG). Наличие у беременной краснухи – при повторном обследовании выявлены АТ IgМ, произошло нарастание титра АТ IgG или появились низкоавидные АТ IgG. В качестве подтверждения целесообразно исследовать кровь на наличие РНК вируса, положительный результат свидетельствует о виремии.;
- В крови не выявлены АТ IgМ и АТ IgG – следует провести исследование биоматериала для выявления вируса или его РНК. Положительные результаты обнаружения вируса или его РНК подтверждают диагноз краснухи, отрицательные – исключают его. Также рекомендуется провести контрольное исследование крови через 7–10 дней – обнаружение АТ IgМ к вирусу краснухи в крови, повторный положительный результат дает основание для вывода о наличии краснухи. Для исключения ложноположительных результатов исследования целесообразно определение АТ IgМ к отдельным белкам вируса краснухи с использованием иммуноблота.
Лабораторная диагностика краснухи у плода актуальна только при развитии заболевания у беременной в первые 17–20 недель гестации и целесообразна лишь в сомнительных случаях или при доказательстве реинфекции вирусом краснухи. Для пренатальной диагностики применяют обнаружение вируса в культуре клеток или выявление РНК вируса методом ПЦР в амниотической жидкости, в биоптатах ворсин хориона и плаценте, крови плода, полученной при кордоцентезе.
Лабораторная диагностика краснухи у новорожденных включает определения АТ IgМ в пуповинной крови и крови новорожденного. Обнаружение РНК вируса в ткани плаценты повышает вероятность заражения ребенка, но его отсутствие не исключает диагноза и требует обследование ребенка для выявления РНК вируса и/или специфических АТ. Отсутствие АТ в неонатальный период свидетельствует об исключении диагноза врожденной краснухи, однако в случае иммунологической толерантности результат может быть ложноотрицательным. Целесообразны дополнительные исследования биоматериала для обнаружения вируса в культуре клеток или РНК вируса методом ПЦР. Последующее обследование детей до 1 года жизни включает определение АТ IgM и IgG. Обнаружение IgG указывает на высокую вероятность врожденной инфекции.
Критерии врожденной инфекции:
- выделение вируса или его РНК из содержимого носоглотки, мочи, СМЖ в первые три месяца жизни;
- выявление АТ IgM из крови пуповины вскоре после рождения;
- наличие АТ к краснухе в возрасте до 6 месяцев, особенно на фоне соответствующих клинических проявлений, так как свежеприобретенная инфекция в раннем детском возрасте не встречается.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
Краснуха – острое вирусное заболевание, характерными признаками которого являются мелкая пятнистая сыпь, увеличение затылочных, шейных лимфатических узлов, умеренная общая интоксикация организма, приводящая к плохому самочувствию.
Этому заболеванию подвержены и дети, и взрослые. В группу риска входят:
- непривитые дети;
- беременные женщины;
- лица с ослабленным иммунитетом.
У части больных детей заболевание может протекать бессимптомно или же проявляться сглаженной симптоматикой. Зачастую краснуху у детей диагностируют только с началом кожных высыпаний.
Взрослые переносят краснуху тяжелее со следующими возможными симптомами:
- повышение температуры до 39°C;
- общее недомогание, головная боль;
- боль в мышцах;
- снижение или отсутствие аппетита;
- насморк, першение в горле, сухой кашель, слезотечение и др.
В связи с угрозой возникновения тяжелых осложнений, особенно у беременных женщин, анализ на краснуху следует сдавать как можно раньше при выявлении первых признаков недомогания.
В детском возрасте болезнь может протекать легко и без последствий. У детей-подростков и взрослых может развиваться такое грозное осложнение как энцефалит (воспаление головного мозга), а также поражение суставов и внутренних органов.
Фатальным является заражение краснухой беременной женщины в первом триместре. Именно в этот период с большой вероятностью развиваются различные тяжелые пороки развития и внутриутробные болезни плода, возможен выкидыш.
Анализ на краснуху особенно рекомендуется сдавать девочкам и беременным женщинам. Это связано с риском развития вирусоносительства (когда возбудитель заболевания циркулирует в крови, не вызывая проявлений заболевания) и последующего заражения плода через плаценту.
Следует отметить, что формирование антител к вирусу краснухи начинается спустя 3-4 недели от момента заражения. Антитела циркулируют в крови пожизненно, тем самым обеспечивая защиту от повторного заражения.
- изменение картины периферической крови у беременных в сторону лимфоцитоза (повышение уровня лимфоцитов);
- увеличение затылочных и шейных лимфоузлов;
- признаки внутриутробной инфекции у беременных;
- наличие мелкопятнистой сыпи.
При типичном течении краснухи диагностика не представляет сложности. Ее выявляют путем сдачи анализа крови на краснуху. При этом проводят дифференциальную диагностику с вирусом кори, инфекционного мононуклеоза, скарлатиной.
При отрицательных показателях по основным лабораторным параметрам (серологическая диагностика крови) рекомендуется пройти вакцинацию против вируса краснухи, так как это единственный надежный метод профилактики заболевания.
Специальной подготовки к исследованию не требуется. Анализ на краснуху можно выполнить незамедлительно по обращению пациента в клинику.
В распоряжении врачей Он Клиник бейби собственная современно оборудованная лаборатория для проведения широкого спектра исследований и Центр вакцинопрофилактики, в котором по показаниям выполняют профилактические прививки.
| Наименование услуги | Цена, руб. |
|---|---|
| Иммуноферментный анализ (ИФА) на антитела класса M (IgM) и G (IgG) к краснухе | 1300 |
Уважаемые родители! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8 (495)223-22-22 .
Размещенный прейскурант не является офертой.
Обращайтесь за консультацией врача в Он Клиник бейби!
источник
Анализ крови на антитела IgG и IgM против краснухи проводится для подтверждения текущей или перенесенной инфекции. Исследование можно также использовать для выявления людей, которые никогда не имели контакта с вирусом краснухи и не были вакцинированы.
Тест для обнаружения IgG-антител против краснухи проводится у всех женщин в период беременности и у женщин, которые планируют беременность, чтобы проверить, имеют ли они достаточный уровень защитных антител, предохраняющих от заражения.
У женщин, у которых наблюдаются симптомы, указывающие на краснуху, независимо от того, беременны они или нет, выполняется тест для обнаружения антител IgG и IgM. Оценка уровня антител IgG и IgM обязательно осуществляется у беременных женщин, у которых появилась лихорадка, сыпь и/или другие симптомы, которые могут указывать на краснуху.
Тесты на наличие антител IgG и IgM против краснухи могут быть также проведены у новорожденного, с подозрением на заражение вирусом краснухи или имеющего врожденные дефекты, которые могут указать на краснуху (глухота, катаракта, нарушения в сердечно-сосудистой системе, расстройства центральной нервной системы).
Так как для выработки антител IgG и IgM против краснухи требуется определенное время от момента заражения, исследование должно быть повторено через 2-3 недели.
Иногда исследование на антитела IgG против краснухи проводится для подтверждения устойчивости к заражению вирусом. Это может потребоваться у работников здравоохранения.
IgG (-), IgM (-) – означает отсутствие связи с болезнью. Женщина не имеет вируса краснухи и никогда не имела. Ей следует сделать прививку. В течение трёх месяцев после вакцинации нельзя беременеть.
IgG (+), IgM (-) – означает, что пациент имел дело с вирусом раньше, а сейчас у него поздняя фаза продолжающейся инфекции или антитела сохранились от давнего заражения. Очень важно различать эти две ситуации. Для этого следует повторно проверить уровень антител через три недели. Если активность антител будет расти, то это хроническая стадия инфекции (следует применять лечение). Если активность антител упадет или не изменится, инфекция краснухи уже перенесена и такой человек снова не заболеет. Тогда нет необходимости повторять исследования перед планируемой беременностью.
IgG (+), IgM (+) – означает, что человек был (или имеет) заражен вирусом краснухи. Необходимо начать лечение и избегать беременности в течение, по крайней мере, трёх месяцев.
IgG (-), IgM (-) – означает отсутствие связи с болезнью. Человек не имел и не имеет вируса краснухи. Ему следует избегать ситуаций возможного заражения краснухой, особенно в первом триместре беременности. Профилактически можно принимать специфический или стандартный иммуноглобулин. Необходимы регулярные контрольные обследования.
IgG (+), IgM (-) – означает, что пациент сталкивался с вирусом раньше, и это поздняя фаза продолжающейся инфекции или антитела сохранились от прошлого заражения. Очень важно различать эти две ситуации. Для этого следует повторно исследовать уровень антител спустя три недели. Если активность антител будет расти, это указывает на хроническую инфекцию (следует применять лечение). Если активность антител упадет или не изменится, то инфекция уже перенесена и человек имеет устойчивости к вирусу краснухи.
IgG (+), IgM (+) – означает, что пациент в данный момент или раньше был заражён вирусом. Краснуха у беременных женщин является серьезным заболеванием, которое может вызвать пороки развития у детей. Если женщина не болела краснухой или не знает, что больна, то должна выполнить исследование на наличие антител. Если результат будет положительным, необходимо устранить вирус из организма. Если результат будет отрицательный, пациентка должна обязательно избегать заражения краснухой, особенно в первом триместре беременности. Обязательно должна сделать прививку перед следующей беременностью.
Как у взрослого человека, так и у ребенка, отсутствуют антитела IgG против краснухи. Наличие антител IgG, но не IgM, указывает на предыдущий контакт с вирусом или на вакцинацию и получение эффективного иммунитета. Наличие IgG без антител IgM у новорожденных означает, что IgG-антитела матери перешли к ребёнку в период внутриутробного развития. Они могут защитить ребенка от инфекции в течение первых шести месяцев жизни, а наличие IgM у новорожденного указывает на то, что ребёнок был заражен в период плодного развития (IgM-антитела матери не проникают через плаценту к ребенку).
Наличие антител IgM (с наличием IgG или без) как у детей, так и взрослых, указывает на продолжающееся заражение. Иногда могут возникать ложноположительные результаты теста, поскольку происходят перекрестные реакции с другими белками. Чтобы подтвердить результаты исследования на IgM-антитела, врач может назначить исследование уровня антител IgG и повторение теста через три недели.
источник
О краснухе, хотя бы поверхностно, слышали многие, однако к данному заболеванию следует относиться со всей серьезностью и знать о нем побольше. Прежде всего, поясним, что краснухой называют инфекционную болезнь, передаваемую через воздушно-капельные пути. Данное заболевание обладает высокой степенью контагиозности, т.е. заразности, поэтому возможности распространения вируса довольно обширны. Как правило, заражение похожей инфекцией происходит при нахождении в одном помещении больного и здорового человека, однако краснухой можно заразиться, даже находясь с инфицированным на разных этажах одного здания, так как распространение вируса может осуществляться через вентиляционную систему. Анализ крови на краснуху — наиболее информативный и точный способ диагностирования заболевания.
Медицинский диагностический центр Специальный МДЦ-С предлагает сдать анализ крови на краснуху в Москве. Мы находимся по адресам, указанным внизу сайта. ВАО, Москва.
Начнем с некоторых разъяснений. Вирус краснухи способен передаться от беременной женщины к вынашиваемому ребенку, вызывая пороки развития, вредя здоровью и приводя к выкидышу, поэтому сдача анализа на краснуху обязательна для беременных женщин или только планирующих беременность.
Обычно тестировать наличие краснухи начинают при постановке беременной на учет в женской консультации, к тому времени женщина, как правило, находится на 8-12 неделе беременности. С помощью назначенного комплексного анализа, который называется torch, будущую мамочку проверяют на краснуху, токсоплазму, герпес, хламидии и цитомегаловирус. В случае обнаружения нарушений выписывают специальные лечебные препараты.
Хотя правильным было бы сдать анализ на краснуху заранее, планируя беременность. Конечно, не всегда ожидание малыша – это плановое мероприятие, но, если подходить к здоровью ответственно, то логичней было бы обследоваться заранее, по крайней мере на те инфекции, которые входят в состав torch, ведь в любом случае назначенное врачом лечение не пойдет на пользу эмбриону.
Для женщин, не болевших краснухой и не проводивших вакцинацию либо обладающих малым количеством защитных антител, следует приложить максимум усилий для защиты малыша от краснухи и обязательно привиться. Особенно это касается будущей мамы, которая трудится в детском коллективе, подверженном вспышкам этой инфекции. Конечно, в том случае, если беременность наступила, вакцинация противопоказана. И тогда женщина в период беременности будет вынуждена испытывать дополнительные волнения, которые так же негативно сказываются на самочувствии будущей мамочки. Так может позаботиться о себе, не дожидаясь беременности?
Тем не менее, как правило, молодые женщины редко сдают анализы на краснуху заранее. Некоторые надеются на удачу, что инфекция их не коснется, а другие хотят сэкономить, так как, встав на учет, анализы будут бесплатными. Хотя это, конечно же, не тот случай, когда следует жалеть деньги, и, планируя вынашивания ребенка, необходимо обязательно провести обследование.
Бывают случаи, когда сдача анализа на краснуху не является профилактической – такое направление выдают пациенткам, у которых выявлена инфекция, причем когда они уже были беременными. И, если тестирование будет положительным, женщина будет вынуждена сделать аборт. Делают подобный анализ и у младенцев, обладающих врожденной краснухой, при подтверждении ее наличия ребенок может стать инвалидом. Такие примеры, должны быть еще одним доводом в пользу профилактического анализа на краснуху.
В начале отметим, что анализ крови на краснуху не требует специальной подготовки – взятие крови происходит из вены на голодный желудок. Затем образец крови исследуется с помощью известного метода, в ходе которого заложен иммуноферментный анализ собранного материала. Более подробно следует остановиться на том, как же расшифровывается результат анализа.
Как правило, выглядит расшифровка таким образом: “IgM-; IgG+”. Первый минус означает, что в настоящее время пациентка не болеет краснухой, а плюсик возле второго показателя показывает, что в прошлом была вакцинация или женщина болела краснухой. Такой результат подтверждает наличие иммунитета от инфекции и защиту от нее вашего ребенка. Если у результата анализа положительный тест показателя IgM, то у женщины — краснуха или она болела этой инфекцией не позже чем 8 недель назад. Наличие таких антител у младенца тоже является, как это ни печально, подтверждением его заражения краснухой.
Больная С, 22 года, беременность – 12 недель, воспитательница детского сада. Два дня назад произошло повышение температуры, увеличение лимфоузлов в районе шеи, на кожных покровах появилась сыпь. После обращение за медицинской помощью врачом был поставлен предварительный диагноз – краснуха. Была направлена на сдачу анализа на краснуху. Результат анализа подтвердил опасения врача. Из-за высокого риска угрожающего здоровью плода, больная получила рекомендации прервать беременность.
Если вам необходимо сдать анализ крови на краснуху в Москве — обращайтесь в наш мед центр!
источник
Краснуха, (рубелла, немецкая корь) — широко распространенное инфекционное вирусное заболевание, входящее в группу TORCH-инфекций (торч). TORCH — термин, принятый в акушерстве и в неонаталогии включает в себя опасные во время беременности и родов инфекции.
Антитела класса IgG вырабатываются через3-4 недели после инфицирования или вакцинации и определяются затем в течение всей жизни. Эти антитела обеспечивают защиту от повторного инфицирования вирусом краснухи. В некоторых случаях уровень антител недостаточный для защиты от инфекции.
| Время сдачи | Готовность | |
|---|---|---|
| Будни | Выходные | |
| Клиника при Лаборатории ЦИР на Дубровке | ||
| 08:00-17:00 | 09:00-17:00 | 1-2 часа |
| 17:00-20:30 | — | На следующий день, как сданный в 8:00 |
| Марьино, Новокузнецкая, Войковская | ||
| 08:00-15:00 | 09:00-12:00 | 3-5 часов |
| 15:00-20:30 | 12:00-17:00 | На следующий день, как сданный в 8:00 |
| Бутово | ||
| 08:00-12:00 | 09:00-12:00 | до 16:00 |
| Подольск | ||
| 07:00-09:00 | 08:00-09:00 | до 14:00 |
| 09:00-11:00 | 09:00-11:00 | до 16:00 |
- планирование беременности (оптимально за 2-3 месяца до наступления беременности);
- первичное обследование на ранних сроках беременности;
- оценка необходимости вакцинации женщин;
- появление лимфоаденопатии — увеличение затылочных, заднешейных, околоушных лимфатических узлов, в том числе, при появлении мелкопятнистой сыпи.
Анализ рекомендуется сдавать независимо от указания на краснуху в анамнезе:
- возможно скрытое течение, когда антитела есть, а диагноза нет;
- возможна ошибка в дифференциальной диагностике, когда при наличии диагноза краснухи в карте антител (а значит, иммунитета) – нет.
Обследование на TORCH-инфекции рекомендуется проводить на этапе подготовки к беременности, чтобы принять необходимые меры (прививки, лечение) и иметь результаты для сравнения с полученными уже во время беременности. Для получения комплексной картины важно сдавать анализы не только на антитела класса IgG, но и антитела класса IgM.
TORCH — термин, принятый в акушерстве и в неонаталогии включает в себя следующие инфекции:
- Toxoplasmosis
- Other (Другие: сифилис (главное место), парвовирус B19, вирус ветрянки (Varicella zoster), энтеровирусы, вирус Зики
- Rubella (Краснуха)
- Cytomegalovirus
- Herpes
Краснуха характеризуется общим недомоганием и лихорадкой, незначительной катаральной симптоматикой, после продромального периода развиваются лимфаденопатия и макуло-папулезная сыпь, как правило, сохраняющаяся в течение нескольких дней.
Преимущественно относится к детским инфекциям, но заражение краснухой в первом триместре беременности может привести к внутриутробной инфекции плода с серьезными последствиями. Внутриутробное инфицирование краснухой является одной из наиболее опасных инфекций плода – возможно возникновение эмбриотоксического эффекта, развитие глухоты и врожденных пороков сердца. Для внутриутробной краснухи также свойственно наличие у новорожденного других множественных нарушений – умственной отсталости, катаракты, гепатоспленомегалии. У детей с врожденной краснухой инфекция может принимать персистирующую (хроническую) форму, сопровождаемую распространением вируса таким ребенком в течение длительного периода (до 2 лет). Контакт с такими детьми представляет риск для восприимчивых к инфекции беременных женщин.
Легкая (атипичная) форма краснухи нередко проявляется неспецифичными клиническими симптомами, что делает затруднительным постановку правильного диагноза. Поэтому беременных женщин с неизвестным заболеванием, сопровождающимся сыпью, всегда нужно обследовать на предмет наличия острой первичной инфекции вируса краснухи. Серологические методы исследования продолжают играть принципиальное значение при постановке клинического диагноза приобретенной или врожденной краснухи. Так как 2/3 развивающихся дефектов не проявляются при рождении, рекомендуется регулярно подвергать клиническому и серологическому обследованию детей с врожденной инфекцией до школьного возраста.
Введение вакцинации против вируса краснухи позволило существенно снизить как общую распространенность острой формы заболевания, так и число случаев внутриутробного инфицирования краснухой. Но ввиду различий программ вакцинации в разных географических регионах и существования вероятности того, что после вакцинации не сформируется адекватный иммунитет к вирусу, рекомендуется проводить скрининговые исследования иммунного статуса у беременных женщин и женщин детородного возраста.
Наличие в сыворотке крови IgG антител к вирусу краснухи свидетельствует о проведенной в прошлом вакцинации или перенесенной инфекции, при этом можно сделать вывод об имеющемся иммунитете. Пациенты, у которых подозревается первичная острая инфекция краснухи, должны быть обследованы на предмет обнаружения IgM антител к данному вирусу.
Наличие в сыворотке крови IgG антител к вирусу краснухи свидетельствует о проведенной в прошлом вакцинации, перенесенной или текущей инфекции, при этом можно сделать вывод об имеющемся иммунитете.
Пациенты, у которых подозревается первичная острая инфекция краснухи, должны быть обследованы на предмет обнаружения IgM антител к данному вирусу.
Отрицательный результат анализа на антитела IgG означает:
- отсутствие инфекции/вакцинации в прошлом, либо отсутствие стойкого иммунитета после перенесенной инфекции или вакцинации;
- серонегативный период текущей инфекции, когда антитела ещё не определяются, — первые две недели после инфицирования.
Сомнительный результат не не позволяет достоверно обозначить результат как положительный или отрицательный. Данная ситуация возможна и при очень низком уровне антител, который наблюдается в начале заболевания. В данном случае может быть рекомендован повторный анализ через 2 недели.
Тактика серологической диагностики и мониторинга инфекций, опасных для плода, при подготовке к беременности и во время беременности
Игорь Иванович Гузов, Клиники и лаборатории ЦИР, Конференция «Современная многопрофильная лаборатория: эффективность каждый день. Консолидация науки и практики», г. Новосибирск, 20 апреля 2017
источник
 Медицинский диагностический центр Специальный МДЦ-С предлагает сдать анализ крови на краснуху в Москве. Мы находимся по адресам, указанным внизу сайта. ВАО, Москва.
Медицинский диагностический центр Специальный МДЦ-С предлагает сдать анализ крови на краснуху в Москве. Мы находимся по адресам, указанным внизу сайта. ВАО, Москва.